
- •Онкологические заболевания головы и шеи
- •Эпидемиология
- •Структура запущенности опухолей видимой локализации, доля среди впервые выявленных случаев
- •1.2. Причины запущенности онкологической патологии оро-фарингеальной зоны
- •1.3. Факторы риска
- •1.4. Патоморфологическая характеристика
- •1.5. Клинические формы рака слизистой оболочки полости рта
- •1.6. Распространение злокачественных опухолей полости рта
- •1.7. Диагностика опухолей полости рта
- •1.8. Международная классификация опухолевого процесса по системе tnm
- •Распределение по стадиям, согласно классификации по системе tnm
- •1.9. Дифференциальная диагностика между злокачественными новообразования полости рта и иными патологическими процессами этой локализации
- •1.10. Лечение злокачественных новообразований слизистой оболочки полости рта
- •1.11. Технические аспекты оперативного лечения злокачественных новообразований слизистой оболочки полости рта
- •1.12. Побочные действия противоопухолевого лечения
- •1. Операция:
- •2. Лучевая терапия:
- •3. Химиотерапия и химиолучевое лечение:
- •1.13. Профилактика осложнений в полости рта, стоматологическое обслуживание больных, прошедших курс химио и лучевой терапии
- •1.14. Отдаленные результаты лечения рака органов полости рта
- •1.15. Контрольные вопросы
- •1.16. Тестовые задания
- •1.17. Рекомендуемая литература
- •2.1. Эпидемиология
- •2.2. Этиология и патогенез
- •2.3. Предопухолевые заболевания гортани
- •2.4. Патоморфологическая характеристика рака гортани
- •2.5. Клинические проявления рака гортани
- •2.6. Международная классификация рака гортани по системе тмn
- •Группировка по стадиям рака гортани
- •2.7. Диагностика рака гортани
- •2.8. Лечение рака гортани
- •2.8.1. Лучевая терапия и химиотерапия
- •2.8.2. Хирургическое лечение
- •2.9. Исходы, прогноз, диспансерное наблюдение
- •2.10. Реабилитация голосовой функции после ларингэктомии
- •2.11. Профилактика рака гортани
- •2.12. Контрольные вопросы
- •2.13. Тестовые задания
- •2.14. Рекомендуемая литература
- •3.1. Эпидемиология
- •3.2. Этиология, патогенез, факторы риска, предраковые заболевания
- •3.3. Топографическая и клиническая анатомия щитовидной железы
- •3.4. Патоморфологическая характеристика рака щитовидной железы
- •3.5. Международная классификация рака щитовидной железы по системе tnm
- •С тадирование рака щитовидной железы
- •3.6. Регионарное метастазирование
- •3.7. Клинические проявления
- •3.8. Диагностика рака щитовидной железы
- •3.9. Дифференциальная диагностика рака щитовидной железы
- •3.10. Лечение рака щитовидной железы
- •3.10.1. Хирургические методы
- •3.10.2. Лучевая терапия
- •3.10.3. Гормонотерапия
- •3.11. Профилактика развития злокачественных опухолей щитовидной железы
- •3.12. Прогноз
- •3.13. Контрольные вопросы
- •3.14. Тестовые задания
- •3.15. Рекомендуемая литература
- •Итоговые тесты Первый вариант
- •Второй вариант
- •Интернет ресурсы
- •Онкологические заболевания головы и шеи
- •644043 Г. Омск, ул. Ленина, 12; тел. 23-05-98
3.4. Патоморфологическая характеристика рака щитовидной железы
Большинство злокачественных опухолей щитовидной железы составляют эпителиальные опухоли. При этом в зависимости от морфологического строения и связанного с ним клинического течения выделяют три формы рака щитовидной железы. Наиболее часто встречаются высокодифференцированные папиллярные (70%) (рис. 42) и фолликулярные (15%) раки (рис. 43). Для них характерны длительное развитие и медленное прогрессирование опухоли. Встречаются больные, у которых морфологически верифицированная опухоль существовала до операции 20 и более лет.
Значительно реже (1%) встречаются низкодифференцированные формы, к которым относят недифференцированные и плоскоклеточные раки. Для этих опухолей характерно высокозлокачественное течение процесса с быстрым его прогрессированием и прорастанием окружающих органов и тканей в первые месяцы от момента обнаружения опухоли.
Промежуточное положение по клиническому течению и особое место по строению занимает медуллярный рак (14%), происходящий из С-клеток (рис. 44). Среди этого, относительно редко встречающегося вида рака щитовидной железы, в настоящее время выделяют спорадическую и наследственную формы. Для последней формы характерна высокая частота обнаружения аналогичного медуллярного рака у кровных родственников больного. Нельзя не отметить и высокую вероятность развития множественных эндокринных неоплазий при медуллярном раке. Наиболее часто отмечается сочетание этой опухоли с феохромоцитомами надпочечников (синдром Сиппла), гиперплазией и аденомами околощитовидных желез, множественными невриномами слизистых оболочек, марфаноидным фенотипом (большие губы и язык, утолщение век, снижение слезоотделения) и ганглионевроматозом желудочно-кишечного тракта.
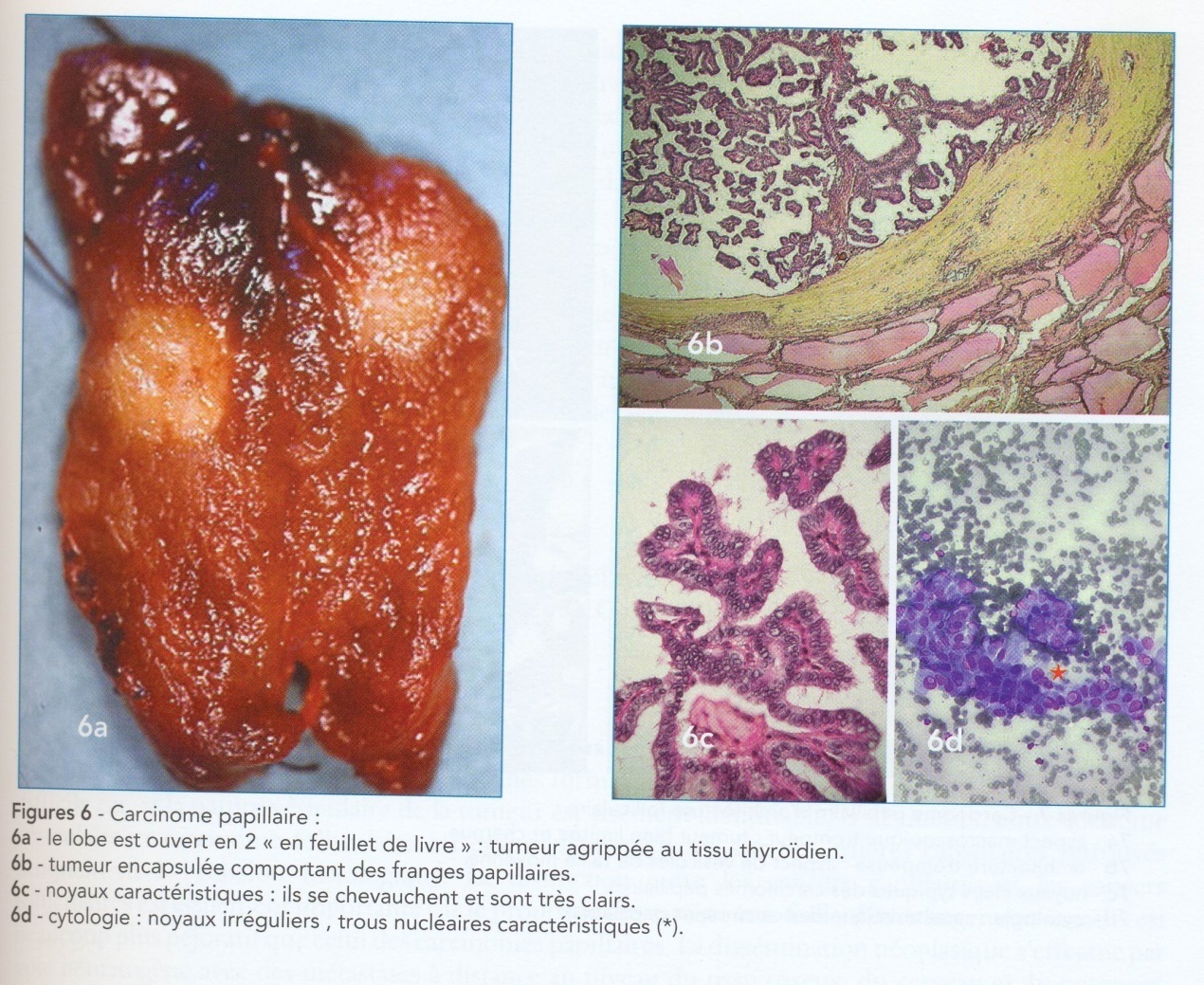
Рис. 42. Папиллярный рак.
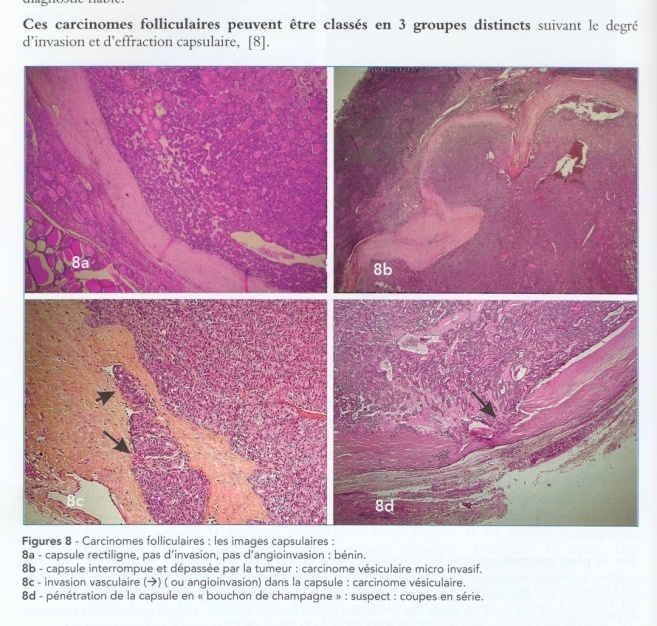
Рис. 43. Фолликулярный рак.
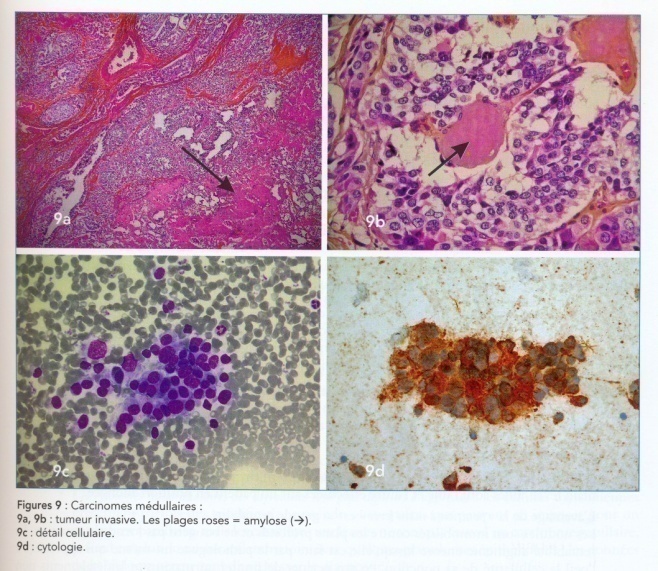
Рис. 44. Медуллярный рак.
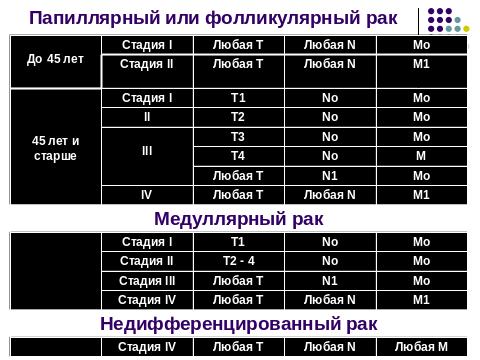
3.5. Международная классификация рака щитовидной железы по системе tnm

Все анапластические раки расцениваются как Т4:

По стадиям рак щитовидной железы в зависимости от ТNM распределяется следующим образом (табл. 8).
Таблица 8
С тадирование рака щитовидной железы
3.6. Регионарное метастазирование
Для рака щитовидной железы характерны два пути метастазирования: лимфогенный и гематогенный.
Лимфогенный путь метастазирования. Основные путями лимфогенного метастазирования являются лимфатические узлы следующих групп: глубокие яремные, бокового треугольника шеи, включая заакцесорную область, околотрахеальные, включая зону передне-верхнего средостения и предгортанные (рис. 45).
По данным онкологических клиник, более 40-60% больных раком щитовидной железы поступают на лечение с регионарными метастазами по ходу сосудисто-нервного пучка шеи и/или в околотрахеальную область. Как уже отмечалось выше, метастатическое поражение лимфатических узлов шеи может явиться первым клиническим симптомом данного заболевания (рис. 46).
Метастазы выявляются в следующих лимфатических узлах шеи:
1) глубокие яремные узлы на одной стороне 60%;
2) глубокие яремные узлы на обеих сторонах 40%;
3) паратрахеальные узлы 36%;
4) средостение 14%;
5) предгортанные узлы 6%.

Рис. 45. Метастазирование при раке щитовидной железы
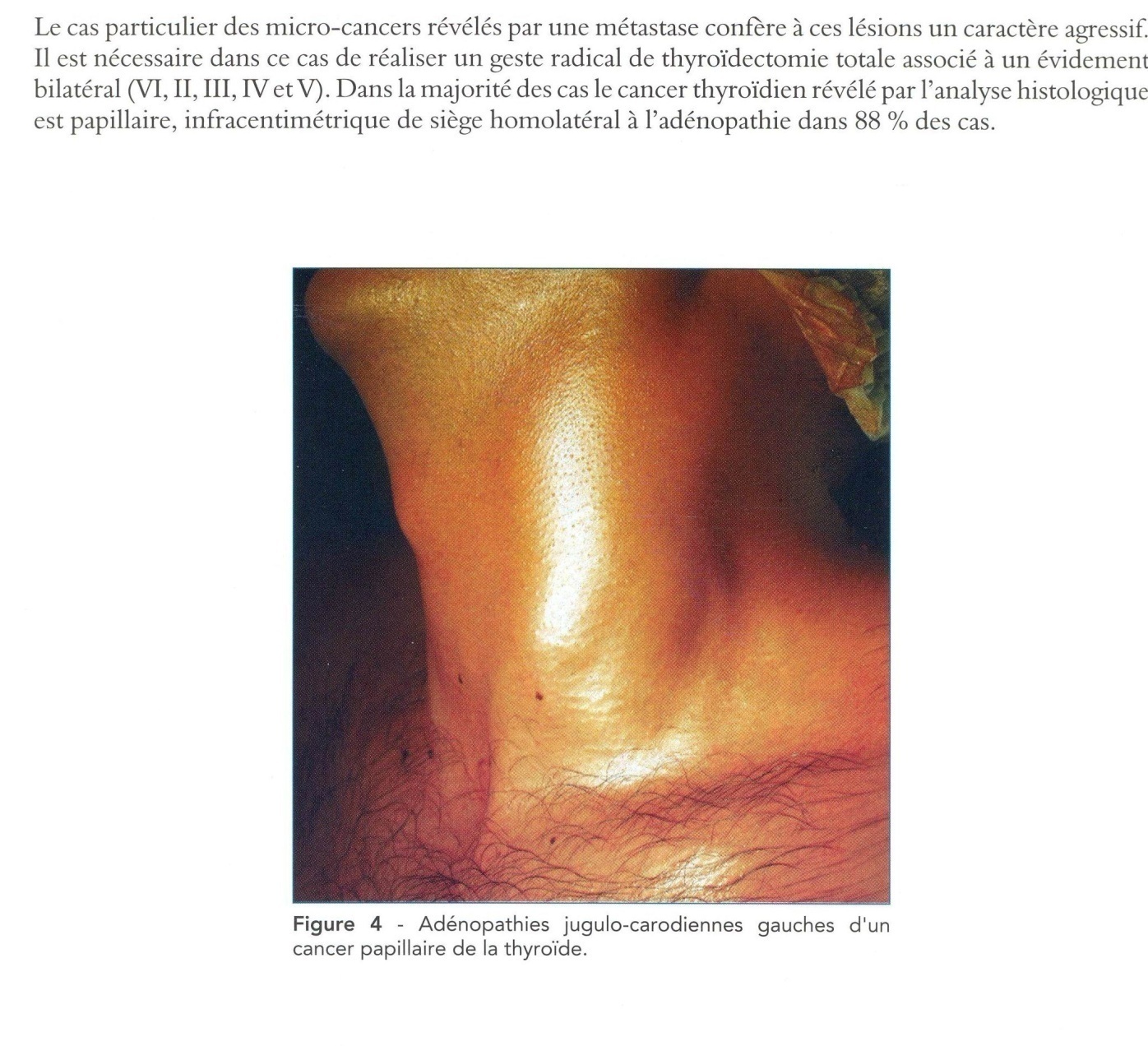

Рис. 46. Метастазы папиллярного рака в лимфоузлы шеи
Гематогенный путь метастазирования. Излюбленными зонами гематогенного метастазирования для рака щитовидной железы являются легкие – 30% случаев (рис. 47), и кости – 23% наблюдений. Более редко, в основном при недифферецированных формах заболевания, наблюдаются метастазы в печени (7,6%), головном мозгу (2%) и других органах. Метастазирование в печень также характерно для генерализованных форм медуллярного рака щитовидной железы.
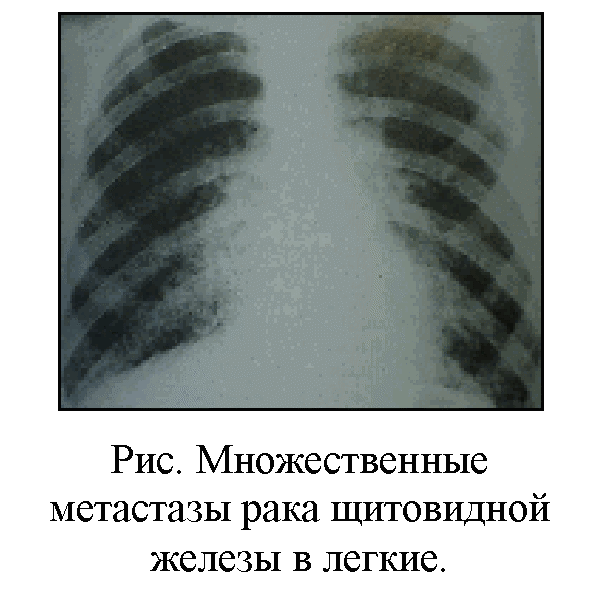
Рис. 47. Множественные метастазы рака щитовидной железы в легкие.
Фотография представлена МНИОИ им.П.А.Герцена (г.Москва)
