
3 курс / Общая хирургия и оперативная хирургия / Nekhaev_A_N_Rychagov_G_P_Prakticheskie_navyki_v_obschey_khirurgii
.pdf
Рис. 7.7. Рассечение раны
лением боковых разрезов в нижнем и верхнем углу раны (Z-образно), что обеспечивает достаточный обзор, предупреждает сдавление отечных мышц и нормализует микроциркуляцию в поврежденных тканях.
Раздвинув края раны крючками, удаляют сгустки крови, обрывки одежды, инородные тела и свободно лежащие мелкие костные отломки. Крупные сосуды или нервные стволы тупыми крючками осторожно отводят в сторону. При повреждении крупных сосудов кровоток в них восстанавливают с помощью сосудистого шва или пластики. Фрагменты поврежденной кости, как правило, не обрабатывают, за исключением острых концов, способных вызвать вторичную травматизацию мягких тканей. Осторожно, но вместе с тем очень тщательно иссекают нежизнеспособные фасцию и мышечную ткань. Так как фасция бедна кровеносными сосудами и склонна к некрозам, ее загрязненные и явно нежизнеспособные участки удаляют максимально. Жизнеспособность мышечной ткани определяют по цвету, консистенции, кровоснабжению и сократимости. Когда мышца теряет жизнеспособность, она становится темно-красного цвета, мягкой, не сокращается при раздражении и не кровоточит при пересечении. Толщина удаляемых тканей может колебаться от 0,5 до 2 см.
Перед окончанием первичной хирургической обработки выполняют тщательный гемостаз. Обнаженные кости, сосуды, нервы и сухожилия по возможности закрывают мягкими тканями. Рану, особенно глубокую, дренируют и накладывают редкие послойные швы.
171
Объем оперативного вмешательства зависит от характера ранения. Колотые и резаные раны с незначительными повреждениями тканей, но с образованием гематом или кровотечением подлежат только рассечению с целью гемостаза и декомпрессии тканей. Раны больших размеров, обработку которых можно произвести без дополнительного рассечения тканей (например, обширные касательные раны), подлежат только иссечению, сквозные и слепые, особенно с многооскольчатыми переломами костей, – рассечению и иссечению. Раны со сложной архитектоникой раневого канала, обширными повреждениями мягких тканей и костей рассекают и иссекают. При хирургической обработке таких ран производят дополнительные разрезы и контраппертуры для обеспечения лучшего доступа в раневой канал и его дренирования. В случае ранения кисти, стопы, лица, половых органов, дистальных отделов предплечья и голени ткани иссекают особенно экономно, так как широкое иссечение в этих областях может привести к стойкому нарушению функции или к образованию контрактур и деформаций. Ткани над поверхностно расположенными костями, например над большеберцовой, по возможности не рассекают.
При огнестрельных ранах, имеющих зону молекулярного сотрясения, иссечение тканей выполняют значительно шире. Кроме того, при первичной обработке таких ран следует стремиться к удалению инородных тел как возможного источника инфекции. Выполнению этой задачи во многом способствует, особенно при слепых ранениях, предварительное рентгенологическое обследование пострадавшего. Однако стремление к удалению инородных тел не должно приводить к чрезмерному удлинению вмешательства и значительному увеличению масштабов операции, которые представляют иногда опасность для жизни пострадавшего. Инородные тела, залегающие в глубине печени, мозга и т.п., в процессе первичной хирургической обработки вообще не удаляют.
Позднюю хирургическую обработку выполняют так же, как и раннюю. Однако иногда она сводится к простому очищению раны от загрязнения, инородных тел и удалению некротизированных тканей. Осторожно вскрывают и опорожняют затеки и карманы, инфицированные гематомы и абсцессы, обеспечивая условия для хорошего оттока
172
раневого отделяемого. При выраженном отеке конечности делают продольные разрезы с рассечением фасции. Ткани, как правило, не иссекают, поскольку нельзя исключить возможность генерализации инфекции.
С целью профилактики раневых осложнений завершающим этапом первичной хирургической обработки ран в зависимости от времени с момента ранения и характера раны является дренирование или наложение швов. Дренирование выполняют при необходимости дальнейшего удаления раневого отделяемого и тканевого детрита. Первичные швы на огнестрельные раны не накладывают.
Вторичная хирургическая обработка ран
Принципы хирургического лечения гнойных ран, как первичных, образовавшихся после вскрытия абсцессов и флегмон, так и вторичных, возникших вследствие нагноения операционных ран и случайных ран, подвергшихся первичной хирургической обработке, объединяют понятием «вторичная хирургическая обработка». Она направлена на ликвидацию гнойного очага, уменьшение интоксикации в организме и создание оптимальных условий для заживления.
Показания к вторичной хирургической обработке ран: раневая инфекция (анаэробная, гнойная, гнилостная); гнойно-резорбтивная лихорадка или сепсис, вызванные задержкой оттока раневого отделяемого, гнойными затеками, абсцессом или флегмоной.
Вторичная хирургическая обработка ран может быть полной и частичной. Полная хирургическая обработка заключается в иссечении гнойного процесса в пределах здоровых тканей, а частичная – в расширении раны, удалении поврежденных и омертвевших тканей и адекватном дренировании. Техника и объем оперативного вмешательства зависят от размеров и локализации раны, наличия в ее области жизненно важных анатомических образований (сосудов, нервов, сухожилий, суставных сумок и т.д.), ограничивающих действия хирурга, и поэтому носят по существу индивидуальный характер. Только при поверхностных и линейных гнойных ранах в местах с развитой жировой клетчаткой и мышцами возможна полная вто-
173

ричная хирургическая обработка в классическом варианте – иссечение краев, стенок и дна раны в пределах здоровых тканей (рис. 7.8).
При локализации воспалительного процесса по ходу раневого канала после обезболивания и обработки операционного поля рану широко раскрывают, иногда с дополнительным рассечением, обязательно учитывая при этом характер, форму, размер и анатомические особенности ее расположения. Производят
ее санацию – удаляют гной, инородные тела, свободно лежащие некротизированные ткани, промывают антисептиком. Тщательно осматривают и исследуют рану для выявления карманов, затеков и определения степени выраженности некротических изменений в тканях, после чего еще раз обрабатывают операционное поле. Затем иссекают очаги некроза, вскрывают выявленные гнойные затеки, выполняют тщательный гемостаз. Хотя при некрэктомии, которая является основным этапом хирургической обработки гнойной раны, не всегда удается иссечь нежизнеспособные ткани из-за анатомических особенностей или опасности образования большого дефекта, всегда следует стремиться к ее идеальному варианту. Эффективность механи- ческой некрэктомии повышают применением физической (ультразвук, лазер) или химической (протеолитические ферменты) некрэктомии. С целью дополнительной санации производят многократное промывание раны антисептиками, обработку ее пульсирующей струей, лучами лазера, ультразвуком низкой частоты, выполняют вакуумирование, которое позволяет удалить тканевый детрит, сгустки крови, экссудат и микроорганизмы. Важным этапом хирургического вмешательства является дренирование раны.
В последнее время концепция лечения инфицированных ран несколько изменилась. Акцент при выполнении санирующих хирургических вмешательств сместился от
174
непременной радикальной операции в сторону более щадящей частичной хирургической обработки раны с удалением лишь девитализированных тканей. Подобное вмешательство менее агрессивно и позволяет сохранить значи- тельную часть тканей для последующего пластического закрытия раны. Особенно это важно при хирургических вмешательствах в функционально «невыгодных» зонах, в которых возможности пластики местными тканями весьма ограничены. К таким зонам в первую очередь относятся голова, кисть, стопа и области крупных суставов конеч- ностей. Существуют области тела, совсем непригодные для радикальной хирургической обработки ввиду высокой вероятности выраженных косметических дефектов и повреждения нервов и сосудов, – лицо, передняя поверхность шеи, в меньшей степени – подмышечная и паховая области. Тактика щадящих хирургических вмешательств с обоснованным отказом от радикальной санирующей операции стала приемлемой благодаря возможности использования полифункциональных перевязочных средств нового поколения.
Âфазе воспаления основными задачами лечения являются борьба с инфекцией, адекватное дренирование, ускорение процесса очищения раны, снижение системных проявлений воспалительной реакции. С этой целью используют антибактериальные средства, иммунотерапию, общеукрепляющую терапию, антиоксиданты, местное лечение повязками с осмотически активными веществами, антисептиками, водорастворимыми мазями. На каждой перевязке рану очищают от гноя и секвестров, иссекают некрозы, промывают антисептиками. Для ускорения некролиза используют протеолитические ферменты, УЗ-кавитацию, вакуумную обработку раны, обработку раны пульсирующей струей. Эффективно лечение в условиях гнотобиологической изоляции (в абактериальной управляемой среде), а при анаэробной инфекции – лечение с применением гипербарической оксигенации.
Âфазе регенерации основными задачами лечения являются продолжение борьбы с инфекцией, защита грануляционной ткани и стимуляция процессов репарации. Необходимости в дренировании нет. Для сокращения сроков лечения и получения лучших функциональных результатов широко используют антисептики, антибиотики, био-
175
стимулирующие мази, ранний и поздний вторичный швы, пластику местными тканями, аутодермопластику.
 фазе реорганизации рубца для ускорения эпителизации и защиты раны от травматизации применяют физиотерапевтическое лечение (УФО, лазер, магнитотерапию, электрофорез с лидазой с целью профилактики образования грубого рубца) и сухие повязки.
7.4. Дренирование
Дренирование является лечебно-профилактическим методом, направленным на создание неблагоприятных условий для развития инфекции в ране и обеспечение контроля над течением местного патологического процесса. Его применяют при лечении всех видов ран, после операций на органах грудной и брюшной полости. Дренирование основано на принципах капиллярности и сообщающихся сосудов.
Показания:
●для оттока раневого отделяемого во внешнюю среду при гнойном воспалении раны или угрозе его развития;
●для эвакуации локализованных скоплений крови, желчи, лимфы, экссудата, транссудата и т.д.;
●для проведения местной антибактериальной терапии;
●для контроля над течением раневого процесса. Различают три основных вида дренирования:
●пассивное;
●активное (вакуумное);
●проточно-промывное.
Пассивное дренирование. Для пассивного дренирования используют марлевые тампоны, сигарообразные дренажи, полоски латексной резины, пластиковые перфорированные трубчатые дренажи.
Сухие марлевые тампоны требуют частой смены, так как в течение 4–6 ч утрачивают гигроскопичность и превращаются в «пробку». Для улучшения дренажных свойств, повышения осмотического давления и увеличения срока функционирования их смачивают 5–10% раствором натрия хлорида, 3–5% раствором борной кислоты, 20% раствором глюкозы, 30% раствором мочевины. Однако установлено, что осмотическая активность за счет гипертонических рас-
176

творов длится не более 4–8 ч, так как они разбавляются раневым секретом. Поэтому в последнее время от использования гипертонических растворов отказались.
Сигарообразный дренаж, который представляет собой марлевый тампон, помещенный внутри тонкостенной резиновой трубки (палец или манжетка резиновой перчатки), функционирует до 5–6 суток. Тампоны из волокнистого угля сохраняют микрокапиллярные свойства до 10–
14суток.
Для дренирования обширных плоских ран применяют
повязки из угольного полотна, целлюлозы, а также марли или капрона с иммобилизованными протеолитическими ферментами.
Полоски латексной резины, например перчаточной, введенные в рану, предупреждают смыкание и склеивание краев раны и тем самым способствуют оттоку содержимого в повязку. Однако существенным недостатком всех резиновых дренажей является быстрое отграничение их фибрином или спаечным процессом от полости, в которой они установлены.
Пластиковый перфорированный трубчатый дренаж укладывают на дно полости в самом отлогом ее месте, выводят через нижний угол раны или через небольшой отдельный разрез (контрапертуру) и фиксируют швом к коже для предупреждения смещения или выпадения (рис. 7.9). Наружный конец его опускают во флакон с раствором антисептика или соединяют со специальным пластиковым пакетом. Расположение дренажа должно
Рис. 7.9. Дренирование перфорированным трубчатым дренажом
177

быть таким, чтобы отток осуществлялся сверху вниз, т.е. под действием силы тяжести.
В настоящее время широко применяют сложные дренажи: многопросветные, Т-образные, веерные, с манжетами, которые изготавливают из мягкого, прочного, прозрачного и часто рентгеноконтрастного материала (рис. 7.10).
а |
б |
Рис. 7.10. Сложные дренажи:
а – Т-образный дренаж Кера; б – круглый спиральный дренаж с четырьмя независимыми каналами
Активное (вакуумное) дренирование. Применяют при закрытых швами ранах. Наиболее простой способ активного дренирования предложен Редоном (рис. 7.11). Нагретую в воде до 100 °С бутылку герметично закрывают резиновой пробкой с подключенной дренажной трубкой. По мере охлаждения в сосуде постепенно создается разрежение до 75–100 мм рт. ст., что обеспечивает удаление из раны около 180 мл экссудата.
а |
б |
Рис. 7.11. Дренирование по Редону (стрелками обозначено направление оттока раневого отделяемого):
а – аспирация содержимого; б – уменьшение раневой полости вследствие аспирации
178
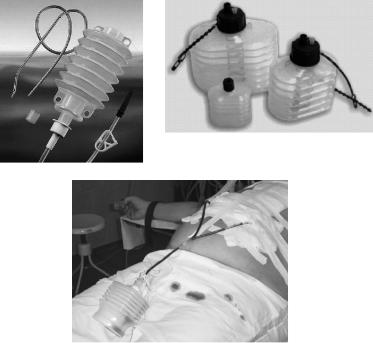
В настоящее время метод Редона имеет лишь историче- ское значение, так как существуют специальные пластиковые контейнеры, которые после подключения к дренажу обеспечивают эффективное вакуумное дренирование при расправлении эластических стенок либо металлической пружины, установленной внутри их (рис. 7.12). После заполнения контейнер отсоединяют и освобождают от раневого отделяемого, а затем вновь сжимают и подсоединяют к дренажной системе. При использовании вакуумной дренажной системы «Bellows» после заполнения дренажной емкости раневое отделяемое может быть удалено в мешок для сбора. Кроме того, система снабжена антирефлюксными клапанами и полностью закрыта, что снижает риск ин-
б
а
в
Рис. 7.12. Активное (вакуумное) дренирование:
а – контейнеры типа «гармошка»; б – контейнеры типа «гармошка» со встроенной внутри металлической пружиной; в – дренирование раны после пластики передней брюшной стенки
179

фекционных осложнений (рис. 7.13). Для активного дренирования применяют также водоструйный отсос (рис. 9.13), электроаспираторы, пневмогенераторы и централизованную систему вакуума.
Недостатком активного (вакуумного) дренирования является вероятность «залипания» отверстий дренажной трубки и их присасывание к стенкам раны или полости, что приводит к прекращению дренирования.
Проточно-промывное дренирование. При проточнопромывном дренировании в рану, подлежащую дренированию, устанавливают не менее двух дренажей: один для введения жидкости (антисептического раствора), второй для оттока содержимого (рис.7.14). По первому дренажу антисептик поступает в полость и омывает ее, а по второму оттекает вместе с патологическим содержимым. Введение антисептика, выполняемое по типу внутривенных вливаний, осуществляют струйно или капельно, дробно или постоянно, а отток – пассивным и активным способом. С этой же целью используют двухпросветные дренажи (Н.Н. Каншин, 1974), тонкий канал которых служит для
Рис. 7.13. Вакуумная |
Рис. 7.14. Проточно- |
дренажная система |
промывное дрениро- |
«Bellows» |
вание |
180
