
4 курс / Лучевая диагностика / Лучевая_диагностика_политравмы_Доровских_Г_Н_
.pdf
131
На МРТ отек выглядел гиперинтенсивным на Т2ВИ, STIR (с
подавлением сигнала от жировой ткани) и гипоинтенсивным на Т1ВИ. В 35 % случаев выявлен симптом удлинения поврежденной мышцы, в 43 % –
изменения архитектоники, в 47 % –симптом скопления жидкости в области головки сухожилия. Гематома была гипоинтенсивной в острую стадию на Т2ВИ и Т2*– ВИ (Т2hemo). Чаще всего (76 %) повреждались прямая мышца бедра, а также икроножная и двуглавая мышца плеча (рисунок 14).
МСКТ обычно не использовалась как замена МРТ, но в 42 (3,6 %)
случаях была выполнена для уточнения степени повреждения мышц
(рисунок 15).
а б
Рисунок 15. Синдром повреждения мягких тканей конечностей; а – МСКТ правой
бедренной кости, аксиальная плоскость. Ушиб мягких тканей правого бедра, понижение плотности от мышцы (гиподенсный участок), по сравнению с неповрежденным участком
(белая стрелка); б – МРТ правой бедренной кости, аксиальная плоскость. Межмышечная гематома бедра округлой формы, с ровным контуром (острая стадия), отек мышечных волокон (синяя стрелка)
Одним из тяжелых повреждений мягких тканей конечностей являлся
«синдром длительного сдавления» (СДС), который возникал в результате попадания пострадавших под завалы, при ДТП. Наблюдались раздавливание и сдавление мягких тканей и мышц (рисунок 16).
При воздействии большого груза наступало механическое разрушение
(размозжение, раздавливание) как мягких тканей, так и костей. Сочетание раздавливания с длительной компрессией приводило к развитию синдрома

132
длительного раздавливания, немаловажным компонентом которого являлся травматический шок. При воздействии меньших грузов на первый план выходили не механические повреждения, а вызванное сдавлением тканей нарушение кровоснабжения, степень, которой зависела в том числе и от времени компрессии.
а б
Рисунок 16. Синдром повреждения мягких тканей конечностей. Рентгенограмма правой (а) и левой (б) кистей в прямой проекции: а – оскольчатый перелом диафиза основной фаланги 2-го пальца правой кисти, отек и утолщение мягких тканей; б – травматический отрыв основной и дистальной фаланг 2-го пальца, отек и размозжение мягких тканей в области повреждения
При синдроме длительного раздавливания (СДР) происходило массивное длительное раздавливание мягких тканей, сдавление магистральных сосудов и нервов конечностей. Чаще всего (27,6 %) в нашем исследовании СДР встречался при аварийных разрушениях зданий и обвалах.
У пострадавших с политравмой СДР был выявлен в восьми случаях: при ДТП у трех пациентов и у пяти при обвале зданий. В зависимости от выраженности ишемии и величины индуративного отека на МСКТ плотность

133
от мягких тканей была повышена, на МРТ имелся неоднородный гиперинтенсивный МР–сигнал на Т2ВИ, FLAIR, изоинтенсивный на Т1ВИ.
Обзорная рентгенография была выполнена 11 пациентам с СДР, МСКТ
– шести пациентам, при этом в 100 % была выявлена патология мягких тканей. По данным рентгенографии и МСКТ участки повреждения
(раздавливания и сдавления) мягких тканей конечностей представляли собой зону с нечеткими контурами повышенной плотности, неоднородной структуры, различных размеров. При этом терялась структура мышц,
отмечалась деформация, смещение нервно-сосудистого пучка.
МРТ была выполнена шести пациентам и являлась наиболее информативным методом диагностики повреждения мягких тканей (рисунок
17). С ее помощью удалось обнаружить гематомы, травматическую отслойку кожи и подкожно-жировой клетчатки (синдром Morel-Lavallée), отрыв мышц и другие изменения, пропущенные во время рентгенографии и МСКТ.
а б в
Рисунок 17. Синдром повреждения мягких тканей конечностей. МРТ правого бедра: а – полный разрыв прямой мышцы бедра с отеком мышечного перехода (синие стрелки); б, в – в режиме Т2ВИ и STIR, аксиальная плоскость (б, в) – МР–сигнал от зоны ушиба и разрыва мышцы повышен
По данным MPT, ушиб мягких тканей конечностей выглядел преимущественно в виде зоны повышенной интенсивности сигнала на Т2ВИ и в режиме STIR (с подавлением сигнала от жировой ткани) из-за отека,
134
неоднородной структуры за счет участков кровоизлияния в мышцах (рисунок
17 а–в), которые на Т2ВИ выглядели гипоинтенсивными. Интенсивность сигнала в зонах ушиба не усиливалась после контрастирования.
Таким образом, основными признаками синдрома повреждения мягких тканей, по данным УЗИ, рентгенографии, КТ и МРТ, были: 1) отек и утолщение подкожно-жировой клетчатки; 2) утолщение экстракраниальных мягких тканей; 3) кровоизлияние в подкожной клетчатке по типу паренхиматозного пропитывания; 4) гематома или скопление крови под апоневрозом или в межмышечном пространстве; 5) эмфизема мягких тканей;
6)пониженная эхогенность на УЗИ от гематомы и повышенная – от ушиба;
7)увеличение рентгеновской плотности на КТ; 8) повышенная интенсивность МР–сигнала на Т2ВИ, STIR, FLAIR; 9) увеличение тканей в объеме, повышение плотности и неоднородная структура на рентгенограмме.
Наиболее информативными методиками оценки синдрома повреждения мягких тканей оказались МРТ и УЗИ. Чувствительность и специфичность МРТ в определении данного синдрома составила 100 %, УЗИ
– 87 %.
3.2. Синдром повреждения костных структур
Синдром повреждения костных структур диагностирован у 676
пострадавших, что составило 24,4 % от общего числа повреждений (n = 2764).
Из них повреждений верхних и нижних конечностей 399 (14,4 %),
повреждений костей таза 277 (10 %). Общими рентгенсемиотическими признаками синдрома повреждения костных структур являлись наличие линии перелома, расхождение межкостных швов, деформация кости и разрушение всей или какой–либо части кости.
Синдром нарушения целостности костей черепа
Переломы костей черепа на МСКТ были распознаны у 135 больных
(54,2 %), причем преобладали линейные переломы – у 111 больных (82,2 %),

135
менее часто встречались вдавленные – у 17 больных (12,6 %), самыми редкими оказались мелкооскольчатые переломы (семь пострадавших, менее
5,2 %).
В основной группе с сочетанной ЧМТ (n = 249) нарушение целостности кости на обзорной рентгенограмме черепа в 2–х проекциях было выявлено у
56 больных, что составило 22,5 % (ДИ: 16,4–29,9 %) от общего числа больных этой группы. При этом визуализированы переломы следующих костей: лобной – 12 (21,4 %); теменной – 8 (14,2 %); височной – 9 (16,0 %);
затылочной – 5 (8,9 %); верхней челюсти – 9 (16,0 %); нижней челюсти – 13 (23,2 %).
Низкий удельный вес выявленных переломов на рентгенограммах
22,6 % всех пострадавших с ведущим повреждением СЧМТ) побудил нас тщательно изучить КТ–семиотику этих повреждений. Для анализа костных повреждений требовалось изучение компьютерных томограмм в широком окне (1500–2500 HU) при среднем положении центра окна (200–500 HU).
Линейные переломы (n = 111) локализовались только в крыше черепа
(n = 88), либо продолжались на его основание (n = 23) (рисунок 18).
а |
б |
в |
Рисунок 18. Синдром нарушения целостности кости. МСКТ костей черепа: 3–D |
||
реконструкция изображения (а, б, |
в). Линейный перелом лобной (а), височной (б) и |
|
затылочной (в) костей черепа. Перелом затылочной кости с переходом на основание черепа (в)
На компьютерных томограммах, в «костном» окне, линейный перелом
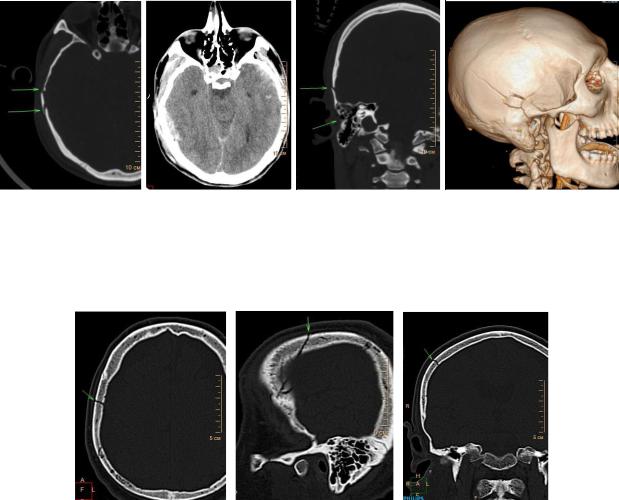
136
имел вид прозрачной узкой полосы, проходившей через всю толщину кости
(рисунок 19). Эта картина либо повторялась на нескольких соседних срезах
(n = 33), либо изображение перелома могло исчезнуть на одном–двух срезах,
а затем появиться вновь (n = 37).
Линия перелома на компьютерной томограмме имела прямолинейный,
штыкообразный ход в толще кости или напоминала латинскую букву «Y».
В этом случае на наружной кортикальной пластинке выявляли одну линию перелома, а по мере приближения к внутренней пластинке линия перелома раздваивалась. Над переломом определялась подапоневротическая гематома небольших размеров, которая была видна на одном–двух срезах (рисунок 19).
а б в г
Рисунок 19. Синдром нарушения целостности кости. МСКТ костей черепа: а, б – аксиальная плоскость, в – MPR в коронарной плоскости, г – 3D реконструкция. Линейный перелом правой височной кости (а, в, г) и очаги ушиба в обеих височных долях (б)
а б в
Рисунок 20. Синдром нарушения целостности кости. МСКТ костей черепа: а – аксиальная плоскость, б, в – MPR в сагиттальной и коронарной плоскостях. Линейный перелом лобной и височной костей справа (а – в)

137
Вдоль поврежденной внутренней кортикальной пластинки (22
больных) выявлялась эпидуральная гематома (рисунок 21 а–в), при этом у семи пациентов она была крупной, а у остальных имела минимальные размеры, толщина гематомы не превышала 0,5 см.
а б в
Рисунок 21. Синдром нарушения целостности кости. МСКТ головного мозга: а, б –
аксиальная плоскость, в – 3D реконструкция изображения. Линейный перелом правой височной кости с формированием подвисочной эпидуральной гематомы объемом 25 мл
Линейные переломы основания черепа методом МСКТ были выявлены в 98,5 % случаев. Столь высокий удельный вес распознанных переломов основания черепа мы объясняли особенностями компьютерной томографии:
плоскость сканирования при КТ направлена параллельно основанию черепа,
что создавало оптимальные условия визуализации перелома, щель которого расположена перпендикулярно поверхности костей. Другим благоприятным фактором являлись тонкие (0,5–1 мм) срезы, включенные в стандартный протокол КТ основания головного мозга для уменьшения костных артефактов. Малая толщина томографического слоя повышала разрешающую способность исследования (рисунок 22).
Синдром гемосинуса диагностирован рентгенологически у 62
пациентов, что составило 24,8 % от общего числа больных с тяжелым сочетанным повреждением ЧМТ (n = 249).

138
а б
Рисунок 22. Синдром нарушения целостности кости. МСКТ костей черепа: а, б –
аксиальная плоскость, линейный перелом основания черепа, пирамиды правой височной кости (стрелки)
При этом гемосинус верхнечелюстных пазух отмечен у 37 больных
(14,8 % от общего числа больных с ЧМТ), гемосинус лобных пазух – у
восьми пациентов (3,2 %), изменения просвета пазухи основной кости – у
шести (2,4 %), а просвета клеток решетчатого лабиринта – у 11 пациента (4,4
%) (рисунок 23, 24, 32).
а б в
Рисунок 23. Синдром нарушения целостности кости. МСКТ: а – аксиальная плоскость, б, в – MPR в коронарной и сагиттальной плоскостях. Переломы костей,
содержащих воздухоносные полости: перелом наружной и передней стенок правой верхнечелюстной пазухи, перелом наружной и нижней стенок правой орбиты, левой скуловой кости (а, б), гематома мягких тканей левой скуловой области (б). Гемосинус (а – в)

139
Переломы костей, содержащих воздухоносные полости (лобную или клиновидную пазуху, а также сосцевидные или решетчатые клетки),
вызывали кровотечение в эти полости с формированием гемосинуса (рисунок
23).
При повреждении стенок околоносовых пазух в 17 % была выявлена эмфизема орбиты и мягких тканей лица (рисунки 24, 32).
Повреждения разных отделов основания черепа у больных с тяжелой ЧМТ распределились неравномерно: преобладали повреждения задней черепной ямки (60,1 %), реже встречались переломы средней черепной ямки и пирамид височных костей (27,5 %), самыми редкими оказались повреждения передней черепной ямки (12,4 %).
а |
б |
в |
г |
Рисунок 24. Синдром нарушения целостности кости. МСКТ черепа: а, б – |
|||
аксиальная плоскость, в, г – MPR в коронарной |
и сагиттальной плоскостях. Эмфизема |
||
левой орбиты и мягких тканей лица при повреждении клеток решетчатого лабиринта и левой верхнечелюстной пазухи
КТ-семиотика переломов дна передней и задней черепной ямок была одинаковой, хотя изображение перелома в разных участках одной ямки было различным. На тех срезах, которые пересекали возвышающиеся края ямки основания черепа, отображалось положение перелома в толще кости в виде прозрачной линии, проходившей через все ее три слоя. На срезах,
проходивших через углубление ямки основания черепа, отображалось положение перелома по поверхности кости в виде прямой линии
(рисунок 25).

140
Все переломы основания черепа были продолжением переломов костей свода и заканчивались у краев естественных отверстий (в задней ямке – у
большого затылочного, яремного отверстий или в стенке мыщелкового канала, в передней ямке – у верхней глазничной щели или в отверстиях ситовидной пластинки, а также в стенке лобной пазухи).
а |
б |
в |
Рисунок 25. Синдром нарушения целостности кости. МСКТ черепа: а, б – |
||
аксиальная плоскость, в – |
3D реконструкция. Вдавленный многооскольчатый перелом |
|
лобной кости справа, с интракраниальной импрессией, с переходом на переднюю черепную ямку (а), контузионным очагом в области удара, субарахноидальным кровоизлиянием справа (б)
Переломы пирамиды височной кости (рисунки 22, 26) были выявлены у
35 пострадавших, продольные – у 32 и поперечные – у 3. При этом только у восьми больных с продольными переломами плоскость перелома была видна на всех срезах, проходивших через поврежденную кость. В остальных 27
наблюдениях перелом не выявлялся на всех соседних срезах. Затенение сосцевидных клеток отмечено у всех 20 пострадавших. Скопление крови в виде тонкой эпидуральной гематомы наблюдалось у 12 больных.
Для уточнения наличия перелома пирамиды височной кости десяти пациентам было выполнено дополнительное сканирование с уменьшением толщины среза до 0,5–1мм и построением изображения в алгоритме высокого разрешения (рисунки 22, 27).
