
4 курс / Лучевая диагностика / Лучевая_диагностика_политравмы_Доровских_Г_Н_
.pdf
201
НU) и ее сгустков (от +64 до + 76ед. Н), что иллюстрировано на рисунке 88.
Аналогичная эволюция изменения интенсивности сигнала на МРТ и плотности на МСКТ свойственна эпидуральным и субдуральным гематомам
(рисунки 89, 90, 91).
а б в Рисунок 88. Синдром повреждения вещества головного мозга. МСКТ головного
мозга в аксиальной плоскости (а – в). Внутримозговая гематома ствола головного мозга
(а) и базальных ядер справа (б, в) с прорывом в желудочки мозга, острая стадия (1,5 ч
после травмы). Плотность гематомы в области ствола +65 ед. Н, базальных ядер +60 ед.
НU и желудочков мозга +40 ед. НU
а б Рисунок 89. Синдром повреждения вещества головного мозга. МРТ в аксиальной,
Т2ВИ (а) и сагиттальной, Т1ВИ (б) плоскостях. Эпидуральная гематома правой лобной области объемом 90 мм3. Острая стадия (а, б). На Т2ВИ (а) – сигнал от гематомы гиперинтенсивный, на Т1ВИ (б) –изоинтенсивный

202
а |
б |
в |
Рисунок 90. |
Синдром повреждения вещества головного |
мозга. МСКТ в |
аксиальной плоскости (а – в). Острая эпидуральная гематома правой височной области,
объемом 60 см3 и субдуральная гематома левого полушария мозга, объемом 70 см3.
Перелом правой височной кости. Плотность гематомы от +50 до +65 ед. НU
В подострой стадии ВМГ на МСКТ вследствие уменьшения содержания гемоглобина плотность гематомы снижалась и становилась равной плотности мозга – изоденсная фаза. В подострой стадии на МСКТ вследствие уменьшения содержания гемоглобина плотность гематомы снижалась и становилась равной плотности мозга – изоденсная фаза.
|
|
|
|
|
а |
б |
|
в |
|
Рисунок |
91. Синдром повреждения |
вещества головного мозга. МСКТ в |
||
аксиальной плоскости (а); MPR в коронарной (б) и сагиттальной (в) плоскостях.
Субдуральная гематома правого полушария объемом 200 мм3, острая стадия. Дислокация срединных структур, латеральное смещение мозга (а, б). Плотность гематомы от +45 до
+65 ед. НU

203
В начале подострой стадии ВМГ происходило формирование метгемоглобина, он располагался внутриклеточно и характеризовался коротким временем релаксации Т2. Вот почему на Т2ВИ в этом периоде гематома была гипоинтенсивна, хотя на Т1ВИ – уже гиперинтенсивна
(рисунок 92).
а |
б |
в |
|
Рисунок 92. |
Синдром повреждения |
вещества головного |
мозга. МСКТ в |
аксиальной плоскости (в); МРТ в аксиальной плоскости, Т2ВИ (а) и Т1ВИ (б). ВМГ левой теменной доли. Подострая стадия, 4–е сутки после травмы. На Т2ВИ (а) – сигнал от гематомы гипоинтенсивный в центре, с гиперинтенсивным ободком по периферии за счет вазогенного отека; в режиме FLAIR (б) изо-, гипоинтенсивный. На МСКТ плотность гематомы повышена до +65 ед. НU (в)
В более поздние сроки подострой стадии происходящий гемолиз приводил к высвобождению метгемоглобина из эритроцитов. Свободный метгемоглобин имеет короткое Т1 и длинное Т2 и, следовательно, обладает гиперинтенсивным сигналом как на Т1ВИ, так и на Т2ВИ (рисунки 93, 94).
На МСКТ вследствие уменьшения содержания гемоглобина плотность гематомы также снижалась и становилась равной плотности мозга – изоденсная фаза (рисунок 95).
Дальнейшее уменьшение количества гемоглобина в содержимом гематомы приводит к еще большему снижению ее плотности, которая становится ниже плотности мозга на МСКТ – гиподенсная фаза (рисунок 97).
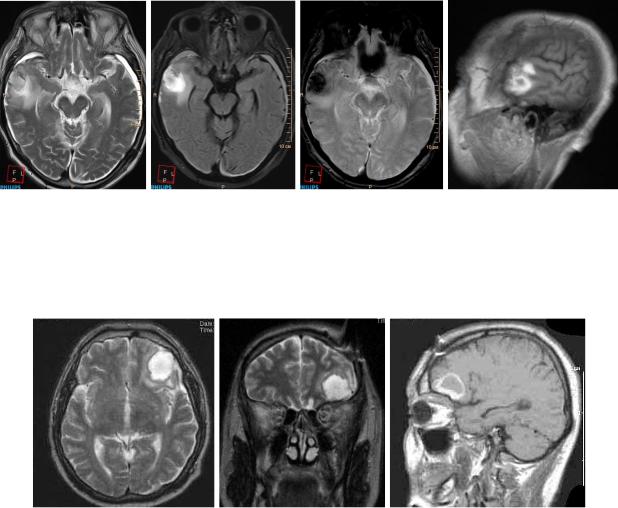
204
а |
б |
в |
|
г |
Рисунок |
93. Синдром повреждения вещества |
головного мозга. |
МРТ головного |
|
мозга:Т2ВИ (а), Т1ВИ (г), Т2 FLAIR (б) и Т2*– ВИ (Т2hemo). Внутримозговая гематома правой височной доли. Подострая стадия
а |
б |
в |
Рисунок 94. Синдром повреждения вещества головного мозга. МРТ головного |
||
мозга:Т2ВИ (а, б), Т1ВИ (в). |
ВМГ левой лобной доли. Подострая стадия, МРТ через 15 |
|
суток после травмы. На Т2ВИ (а, б) – сигнал от гематомы гиперинтенсивный; на Т1ВИ (в)
–изоинтенсивный в центре и гиперинтенсивный по периферии (в виде кольца)
Вконце подострой и начале хронической стадии внутримозговая гематома во всех импульсных последовательностях и независимо от взвешенности изображения имела гиперинтенсивный сигнал от центра и гипоинтенсивный на периферии (рисунок 96).
При МСКТ острая эпидуральная гематома (ЭДГ) определялась в виде экстрааксиальной двояковыпуклой структуры с повышенной плотностью. В 13,2 % в пределах острой ЭДГ встречались гетерогенные участки с зонами сниженной плотности неправильной формы, которые соответствовали

205
активной экстравазации свежей крови (симптом водоворота), требующей
срочного хирургического вмешательства.
а б в Рисунок 95. Синдром повреждения вещества головного мозга. МСКТ головного
мозга: а - аксиальная плоскость, подострая изоплотностная субдуральная гематома левого полушария; МРТ: Т2ВИ (б), Т1ВИ (в). Подострая субдуральная гематома левого полушария мозга (10-е сутки после травмы), гиперинтенсивная на Т2 и Т1ВИ (б, в)
а б
Рисунок 96. Синдром повреждения вещества головного мозга. МРТ головного
мозга, аксиальная и сагиттальная плоскости, Т2 (а) и Т1ВИ (б). ВМГ правой теменной доли. МРТ через 3 недели после травмы. На Т2ВИ (а) – сигнал от гематомы гиперинтенсивный; на Т1ВИ (б) – гипоинтенсивный ободок (отложение гемосидерина) по периферии гиперинтенсивной гематомы

206
а б в
Рисунок 97. Синдром повреждения вещества головного мозга. МСКТ головного мозга: а - аксиальная плоскость. МРТ в аксиальной, Т2ВИ (б) и сагиттальной, Т1ВИ (в).
Хроническая субдуральная гематома левого полушария мозга, гипо-, изоденсная на МСКТ
(а) и гиперинтенсивная на МРТ (б, в)
На МРТ острая ЭДГ была изоинтенсивна или несколько гипоинтенсивна на Т1–ВИ. На Т2–ВИ интенсивность сигнала вариабельна,
но обычно сниженная. В подострую и раннюю хроническую стадию ЭДГ гиперинтенсивна на Т1–ВИ с темной полосой твердой оболочки,
отграничивающей гематому от мозга. Ранняя подострая ЭДГ гипоинтенсивна на Т2–ВИ, а поздняя подострая и ранняя хроническая – гиперинтенсивна.
При этом смещенная твердая мозговая оболочка также имела вид темной полосы между мозгом и гематомой, которая на МРТ выглядела гипоинтенсивной на Т1– и Т2ВИ.
Острая субдуральная гематома (СДГ) на МРТ имела изоинтенсивный сигнал на Т1ВИ и гиперинтенсивный на Т2ВИ. Мозговая ткань, сдавленная СДГ, имела нормальную или усиленную интенсивность сигнала,
превышающую интенсивность сигнала от ткани мозга противоположного полушария на Т2ВИ, FLAIR и DWI (рисунок 98).

207
а |
б |
в |
г |
Рисунок |
98. Синдром повреждения вещества головного мозга. |
МРТ головного |
|
мозга: Т2ВИ (а), DWI (б), FLAIR (в), Т1ВИ (г). Подострая СДГ правого полушария мозга а, в, г), дислокационный синдром (а, б, в), вторичные ишемические изменения правой затылочной доли (б), хорошо визуализируемые в режиме DWI (коэфициент диффузии
1000)
Таким образом, метод МСКТ является основным методом диагностики синдрома повреждения вещества головного мозга, позволяющим быстро выявить характер, локализацию и объем ЧМТ. МРТ благодаря своей высокой разрешающей способности и чувствительности обладает рядом преимуществ при обследовании пациентов с ЧМТ (в визуализации внутричерепных гематом атипичной локализации и изоденсной характеристики, в выявлении очагов ушиба базальных отделов, ствола головного мозга и диффузного аксонального повреждения), но обычно не оказывает влияния на выбор лечения в острую стадию.
Синдром повреждения вещества спинного мозга
Повреждения спинного мозга были обусловлены разрушением от прямого воздействия, компрессией костными фрагментами, гематомой,
межпозвонковым диском, ишемией в результате повреждения или сдавления спинальных артерий. Выявляли полный и неполный перерыв спинного мозга.
При полном (разрыве) наблюдалась потеря моторных и сенсорных функций ниже уровня повреждения.

208
Среди травматических поражений спинного мозга различали сле-
дующие клинические формы: сотрясение, ушиб, размозжение с частичным нарушением анатомической целости или с перерывом спинного мозга;
гематомиелию, эпидуральное, субдуральное и субарахноидальное кровоизлияния. Спинной мозг в 24,0 % был компримирован большими эпидуральными гематомами, поврежденными связками, выпавшими дисками и костными фрагментами (рисунок 99).
Рисунок 99. Синдром повреждения вещества спинного мозга. МРТ нижнегрудного и поясничного отделов позвоночника и спинного мозга. Ротация и передний разрыв через межпозвонковый диск. Определяется характерный отрыв большого треугольного фрагмента от передневерхнего края тела нижележащего позвонка, разрыв заднего связочного аппарата, стенозирование позвоночного канала и компрессия (разрыв) спинного мозга, массивное кровоизлияние. Из-за вывиха в межпозвонковых суставах произошло продольное и боковое смещение вышележащего позвонка
МСКТ являлась первичным методом исследования позвоночника, но
обладала большей чувствительностью и специфичностью при травме

209
костных структур. Точная локализация, распространенность и тяжесть травматического повреждения спинного мозга возможна была только на МРТ, которая визуализировала отек и геморрагии.
МРТ исследование (рисунок 100) обычно включало Т1 и Т2ВИ в сагиттальной плоскости, Т2–fat–sat (с подавлением сигнала от жира) в
сагиттальной плоскости, аксиальные Т2 или Т2* градиентное эхо.
Градиентное эхо (Т2*), выявляющее геморрагические повреждения,
отражало степень возможной обратимости процесса. Сочетание отека и геморрагии ухудшало прогноз. Если повреждение спинного мозга длиной больше, чем на тело позвонка, прогноз был менее благоприятный.
а |
б |
в |
Рисунок 100. Синдром повреждения вещества спинного мозга. МРТ шейного |
||
отдела позвоночника: сагиттальная |
плоскость, |
Т2ВИ (а), STIR (б) и Т1ВИ (в). |
Эпидуральная гематома на уровне С4 и С5 позвонков, в форме линзы, повышенной интенсивности сигнала на Т2 (а, б) и Т1ВИ (в). Компрессия спинного мозга
Сужение позвоночного канала на грудном уровне предопределяло более высокую вероятность полного перерыва спинного мозга (особенно в верхнегрудном отделе) по сравнению с шейным и поясничным. Почти 62 %
пациентов с переломо-вывихами грудного отдела имели неврологический

210
дефицит, тогда как при повреждениях поясничного отдела только 2 %,
шейного – 32 %.
При остром повреждении спинного мозга на МРТ выявлялись три основных признака: отек, геморрагия, сочетание отека и геморрагии
(рисунок 101).
а |
б |
Рисунок 101. Синдром повреждения |
вещества спинного мозга. МРТ шейного |
отдела позвоночника: Т2ВИ, сагиттальная плоскость (а, б). На уровне С4–5 повышение интенсивности сигнала от спинного мозга за счет отека
Изменение интенсивности МР–сигнала от продуктов крови происходило в той же последовательности, что и головном мозге, однако переход от деоксигемоглобина во внутриклеточный метгемоглобин в спинном мозге был более длительным (до восьми дней). Отек спинного мозга без геморрагии имел более благоприятный прогноз. Посттравматическая геморрагия всегда сосуществовала с отеком спинного мозга, но отек мог быть без геморрагии (рисунок 102).
Полный разрыв спинного мозга определялся поперечной геморрагией с утолщением спинного мозга (рисунок 103).
