
4 курс / Лучевая диагностика / Лучевая_диагностика_политравмы_Доровских_Г_Н_
.pdf151
Различали следующие переломы костей таза: 1) изолированные переломы отдельных костей таза без нарушения целости тазового кольца; 2) переломы таза с нарушением целости тазового кольца (переломы переднего отдела тазового кольца с повреждением седалищной и лобковой костей с одной или обеих сторон, разрыв лонного сочленения или сочетание этих травм и переломы заднего отдела тазового кольца, к которым относятся переломы крестца, подвздошной кости и разрыв крестцово-подвздошного сочленения); 3) двойные переломы типа Мальгеня; 4) переломы вертлужной впадины; 5) переломо-вывихи.
Представленная классификация давала возможность на основании данных клинического и рентгенологического исследований пострадавшего поставить правильный диагноз, предугадать возможность тех или иных осложнений и своевременно принять меры к их устранению.
В остром периоде травмы методы лучевой диагностики у пострадавших с повреждением костей таза применяли в следующей последовательности: 475 (41,7 %, n = 1137) пациентам была выполнена обзорная рентгенограмма костей таза в переднезадней проекции; 15 (1,3 %)
–в специальных укладках; 368 (32,3 %) – УЗИ малого таза для исключения повреждения внутренних органов и забрюшинной гематомы; 278 (24,4 %)
–мультиспиральная компьютерная томография. Пострадавшим с ведущим повреждением костей таза (n = 46) МСКТ была выполнена в 40 (87 %)
случаях, шесть пострадавших не были доставлены на МСКТ из-за крайне тяжелого состояния и нестабильной гемодинамики. В 52 (10 %) случаях, при множественной травме, рентгенография не проводилась, а для ускорения диагностики и определения доминирующего повреждения использовалась МСКТ всего тела по программе «Политравма».
В структуре сочетанной травмы костей таза были выявлены:
изолированные и краевые переломы в 47,8 % случаев, с нарушением целостности тазового кольца – в 40,5 %, сложные переломы – в 11,7 %
случаев. Рентгенография в нашем исследовании по-прежнему являлась

152
ведущей в распознавании повреждений костей таза. Для оценки целостности тазового кольца чаще всего использовали переднезаднюю проекцию, а для обследования вертлужной впадины применяли косые проекции.
Рентгенография костей таза у пострадавших с политравмой проводилась без предварительной подготовки, поэтому не всегда удавалось установить все переломы тазовых костей, особенно если они были без смещения и располагались в области крестца и крестцово-подвздошных сочленений. При рентгенографии были видны переломы как в переднем, так и в заднем отделе таза, характер смещений отломков таза (в том числе ротационные и вертикальные), диастаз лобкового симфиза, переломы ветвей лонных и седалищных костей. При рентгенографии обязательно захватывали крылья подвздошных костей, по уровню расположения которых судили о наличии вертикального смещения какой-либо половины таза (рисунок 39).
а |
б |
Рисунок 39. Синдром повреждения костей таза. |
Рентгенограммы костей таза в |
переднезадней проекции (а, б); а – оскольчатый перелом обеих лонных и седалищных костей, подозрение на перелом боковых масс крестца справа; б – оскольчатый перелом тела правой подвздошной кости с повреждением крыши вертлужной впадины
УЗИ применяли в начале исследования для выявления кровотечения в
малом тазу у пациентов с нестабильной гемодинамикой.
153
При множественных повреждениях, несоответствии клинической картины и данных рентгенологического исследования, при подозрении на переломы вертлужной впадины, переломы крестца и повреждения крестцово-
подвздошного сочленения, для определения стабильности переломов костей таза и нарушения целостности тазового кольца проводили МСКТ.
При этом 38 % (ДИ: 32,1–44,2 %) переломов костей таза, выявленных при помощи МСКТ, не диагностировались при проведении рентгенографии.
В том числе в 29 % (ДИ: 23,6–34,9 %) случаев переломов крестца не было выявлено расхождение крестцово-подвздошного сочленения. 59 % (ДИ: 52,8– 65 %) переломов краев вертлужной впадины и 43 % (ДИ: 36,9–49,3 %)
вертикальных переломов тела крестца оставались незамеченными на рентгенограммах.
Обнаружение дополнительных переломов приводило к изменению тактики лечения пациента. В зависимости от клинической ситуации использовали несколько протоколов проведения исследования: спиральное сканирование всей области таза с последующей постпроцессорной обработкой и анализом реконструкций (MPR, 2 и 3D). При повреждениях вертлужной впадины и крестцово-подвздошных сочленений – сканирование только зоны интереса более тонкими срезами с использованием алгоритма высокого разрешения.
Это позволило более подробно оценить повреждение и выполнить MPR
хорошего качества. Трехмерную реконструкцию использовали для оценки и наглядности понимания сложных переломов (рисунок 40).
Изолированные переломы тазовых костей на рентгенограмме и МСКТ были видны в виде линии просветления и деформации кости (рисунок 41).
Закрытые переломы костей таза с нарушением целости тазового кольца без повреждения внутренних органов были одиночными или множественными. При одиночных переломах чаще всего нарушалась целость переднего полукольца в области лонных или седалищных костей (рисунок
42).

154
а б в г
Рисунок 40. Синдром повреждения костей таза. МСКТ костей таза: б – аксиальная
плоскость; а, в – MPR во фронтальной плоскости; г – 3D реконструкция. Перелом левой вертлужной впадины со смещением отломков, без нарушения целостности тазового кольца (а, б, г). Разрыв правого надпочечника (в)
а б в
Рисунок 41. Синдром повреждения костей таза. МСКТ костей таза: а – аксиальная плоскость; б – MPR в коронарной плоскости; в – 3D реконструкция. Изолированный перелом горизонтальной ветви правой лонной кости со смещением отломка кнаружи и диастазом до 4 мм, без нарушения целостности тазового кольца у пациента с травмой таза
При множественных переломах в 23 % выявляли перелом передней части кольца с обеих сторон с образованием костных фрагментов,
напоминающих по форме бабочку. Одновременный перелом переднего и заднего полуколец относили к очень тяжелым повреждениям костей таза. В
таких случаях происходило типичное смещение отломков – медиальный фрагмент лобковой кости смещался книзу, латеральный – кверху и кнаружи
(рисунок 43).
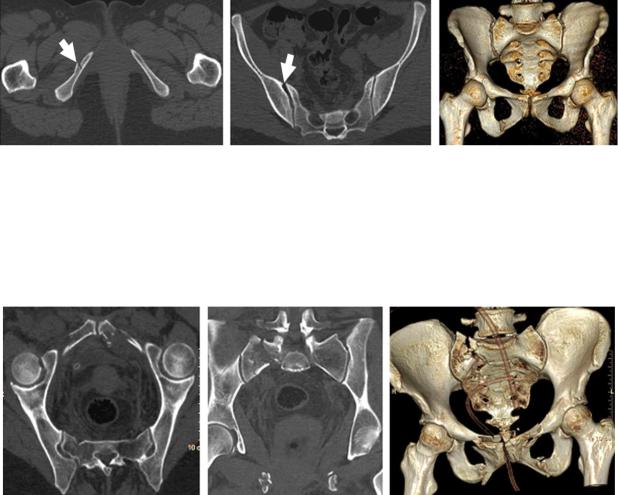
155
а |
б |
в |
Рисунок 42. |
Синдром повреждения костей |
таза. МСКТ костей таза: а, б – |
аксиальная плоскость; в – 3D реконструкция. Перелом правой седалищной кости (а),
внутрисуставной перелом правой вертлужной впадины и разрыв крестцово-подвздошного сочленения справа (б, в)
а |
б |
в |
Рисунок 43. Синдром повреждения костей таза. МСКТ костей таза: а – аксиальная |
||
плоскость; б – MPR в коронарной |
плоскости, в |
– 3D реконструкция. Оскольчатые |
переломы обеих лонных и седалищных костей (а, в), перелом боковых масс крестца справа (б), нарушение целостности тазового кольца
При подозрении на перелом вертлужной впадины и для меньшей травматизации пациента в большинстве случаев (85 %), выполнялись МСКТ
(рисунок 44). При невозможности последней из-за тяжести состояния,
помимо снимка в переднезадней проекции, выполняли снимки в дополнительных проекциях (переднезадняя для одной тазовой кости, боковая с отведением бедра и косые проекции).
Выбор метода исследования зависел от тяжести состояния и экстренности ситуации. Несмотря на то что обзорная рентгенограмма костей таза и УЗИ играли важную роль для выявления переломов и массивного

156
гемоперитонеума, основным методом диагностики у пациентов в стабильном состоянии являлась МСКТ (рисунок 44).
а |
б |
в |
г |
д |
е |
з |
Рисунок 44. Синдром повреждения костей таза. Рентгенограмма правой половины таза (а); МСКТ: б – аксиальная плоскость; в – MPR в сагиттальной плоскости, г – 3D реконструкция, д – аксиальная плоскость, е – MPR в коронарной плоскости, з – 3D реконструкция. Оскольчатый внутрисуставный перелом тела подвздошной кости (б, г), перелом задней стенки вертлужной впадины со смещением отломков (б, в). Перелом обеих лонных и седалищных костей (д, е, з)
Таким образом, основными рентгенологическими признаками синдрома повреждения костей таза являлись: 1) наличие участка просветления в области линии перелома; 2) нарушение целостности кортикальной пластинки и ее деформация; 3) смещение отломков; 4) неправильность трабекулярного рисунка; 5) изменения костной структуры,
включая как уплотнение, так и участки просветления за счет смещения костных осколков при переломах плоских костей.
157
Учитывая высокую чувствительность (99,8 %) и специфичность
(98,7 %) метода в определении синдрома повреждения костей таза, МСКТ была методом выбора в диагностике пострадавших с травмой таза.
Синдром повреждения трубчатых костей
Переломы длинных трубчатых костей занимали третье место после переломов костей черепа и грудной клетки и составили в нашем исследовании 68 %, причем переломы костей нижних конечностей встречались – в 1,8 раза чаще, чем переломы верхних конечностей.
Переломы костей конечностей чаще наблюдались в сочетании с повреждениями других анатомо-функциональных областей тела человека –
92 % (ДИ: 78–97) случаев. Такое сочетание повреждений характерно для различных видов транспортной травмы (автомобильной и железнодорожной)
и падений с высоты.
Чаще травмировались кости голени (35 %). Переломы бедренной кости возникали в два раза реже, чем переломы костей голени (15,7 против 35,0 %)
при тех же обстоятельствах травмы. Почти половина переломов бедренной кости локализовалась в верхней трети диафиза (44 % от их общего числа), и в
15 % они оказались оскольчато-фрагментарными. Диафизарные переломы были в 73 % случаев, переломы в области крупных суставов, как правило,
носили характер конструкционных.
По локализации выявлялись: диафизарный, метафизарный,
эпифизарный, эпифизеолиз (перелом по линии ростковой зоны со смещением зоны эпифиза). По характеру – поперечный, продольный, косой,
винтообразный, оскольчатый, множественный, компрессионный,
вколоченный, краевой, отрывной. Смещение отломков: по длине (с
захождением, расхождением), по ширине, под углом, по периферии
(ротационные).
Изучая синдромальные признаки повреждения длинных трубчатых костей, выявили 17 случаев вывихов – полное разъединение суставных

158
концов костей. При подвывихе – частичное соприкосновение суставных поверхностей, но с деформацией нормальных контуров суставной щели.
Чаще всего УЗИ использовалось при исследовании суставов у взрослых, костей и суставов у детей (пять случаев). У ребенка концы костей еще полностью или частично состоят из хрящевой ткани и не получают отображения на рентгенограммах. Именно ультразвуковое исследование помогало решить вопрос о том, правильно ли сформирован сустав, степень консолидации, что так важно для своевременного лечения.
Рентгенография в двух стандартных проекциях была первым, а
зачастую и единственным диагностическим методом при обследовании пациентов с травмами конечностей, так как ее можно было провести даже в сложных клинических условиях, в том числе при тяжелой острой травме и нестабильной гемодинамике пациента. К рентгенологическим признакам перелома относили: наличие участка просветления в области линии перелома, нарушения целостности кортикальной пластинки или надкостницы и их деформацию, а также неправильность трабекулярного рисунка. Линии с высокой рентгеновской плотностью были характерны для вколоченных переломов. В целом классическая рентгенография позволяла быстро диагностировать перелом, установить вовлеченность соседних суставов, а
также количество и расположение осколков. Более отчетливо линии перелома выявлялись в перерыве компактного вещества. Контуры линии перелома обычно были неровные, мелкозубчатые, зигзагообразные (рисунок
45). Если плоскость перелома проходила перпендикулярно к пленке, то она отображалась на рентгенограмме в виде светлой полосы (рисунок 46).
Если плоскость перелома имела сложную пространственную ориентацию, то разрушенные участки одного полуцилиндра проекционно наслаивались на участки сохраненной кости другого полуцилиндра,
вследствие чего на рентгенограмме линия перелома выявлялась плохо
(рисунок 46 а, б). В подобных случаях плоскость перелома могла быть видна только в области коркового слоя.

159
а |
б |
в |
Рисунок 45. Синдром повреждения |
трубчатых |
костей. Рентгенограмма костей |
левой голени (а) и левой плечевой кости в прямой проекции (б). Многооскольчатый перелом дистального метаэпифиза левой большеберцовой кости и нижней трети диафиза малоберцовой кости, где четко видны участки просветления в области линии перелома,
нарушение целостности кортикального слоя кости (а). Перелом верхней трети диафиза левой плечевой кости с угловой деформацией отломков (б). МСКТ правого плечевого сустава, MPR в коронарной плоскости (в). Многооскольчатый перелом проксимального метафиза правой плечевой кости со смещением отломков (в)
|
|
|
|
|
|
|
|
|
а |
б |
в |

160
|
|
г |
д |
|
|
|
|
|
|
||
|
Рисунок 46. |
Синдром повреждения трубчатых |
костей. |
Рентгенограммы костей |
|
нижней голени. Рентгенологические симптомы переломов: наличие участка просветления а–д), нарушение целостности кортикальной пластинки или надкостницы и их деформации
(а–д); смещения отломков (в–г); деформация кости (в–г)
При вколоченных переломах без смещения линия перелома выглядела в виде уплотнения (рисунок 47 а, б).
По направлению линии перелома выделяли поперечные, продольные,
косые, винтообразные переломы (рисунок 49).
В24,5 % случаев были выявлены «переломо-вывихи», когда над вывихом имелся перелом кости, образующей сустав (рисунок 50).
Воценке сложных анатомических структур (суставов) рентгенография имела небольшую ценность (рисунок 46). МСКТ повышала эффективность диагностики травмы трубчатых костей. Преимущества МСКТ – высокая скорость получения изображения, возможность создания точных мультипланарных и объемных реконструкций на основе практически изотропных исходных изображений. Для окончательного подтверждения перелома кости любой локализации обязательным было использование рентгенологического метода и МСКТ.
