
- •Глава1 Проблема вби 7
- •Резюме 165
- •Глава 1. Внутрибольничная инфекция - одна из актуальных проблем здравоохранения.
- •3. Возбудители инфекции
- •4. Источники вби
- •6. Восприимчивость человека к инфекции
- •7. Мероприятия по профилактика вби
- •1) Пегелированные интерфероиы
- •Глава 2.Санитарно-прогивоэпидемиоческий режим
- •4. Применение перчаток в работе медицинского персонала
- •1) Сразу же заменить спецодежду
- •Глава 3. Дезинфекция
- •1. Дезинфекция - это комплекс мероприятий, направленных на уничтожение патогенных микроорганизмов и их переносчиков во внешней среде.
- •2. Виды дезинфекции
- •3. Методы и средства дезинфекции
- •4. Способы дезинфекции
- •Характеристика отходов лпо и правила работы
- •8. Требования к персоналу при работе с дезинфектантами
- •Глава 4. Предстерилизационная очистка изделий медицинского назначения
- •2. Этапы проведения ручной предстерилизационной очистки:
- •3. Моющие комплексы.
- •Журнал учета качества предстерилизационной обработки
- •7. Резюме:
- •1) Ополаскивание проточной водой
- •Глава 5. Стерилизация
- •Укладка стерилизационных коробок
- •3. Низкотемпературные газовые стерилизаторы нового поколения.
- •6. Организация работы цсо, система «чистый инструмент.
- •3) Гравитационные и форвакуумные
- •Универсальные меры безопасности медицинского персонала от вич-инфекции и вирусных гепатитов
3. Низкотемпературные газовые стерилизаторы нового поколения.
Новые современные низкотемпературные газовые стерилизаторы «Steri-Vac 5XL» «Steri-Vac 8XL» фирмы «ЗМ» расширили возможности газовой стерилизации: сократили время
с терилизации
и сделали ее вполне безопасной для
персонала и окружающей среды. В
работе
стерилизатора используются одноразовые
картриджи с зтиленоксидом. Стерилизация
на основе этиленоксида представляет
собой «золотой стандарт»
низкотемпературной стерилизации,
так как подходит для большинства
изделий, чувствительных к действию
высоких температур и влага. Стерилизация
чистой окисью этилена производится
в вакууме, при возникновении
неисправности газ эвакуируется в
специальную камеру-«Абатор», где
сжигается, превращаясь в углекислый
газ и воду. Процесс стерилизации в
««Steri-Vac»
осуществляется в двух режимах:
55°С-60 мин, 37°С- -2 часа 45 мнут. После
стерилизации изделия дегазируют в
самом
стерилизаторе в течение 2 часов при тех
же температурных параметрах, которые
используются для стерилизации. После
того, как цикл стерилизации окончен,
можно продолжить дегазацию в самом
стерилизаторе либо погрузить изделия
в специальный аэратор, где в течение
24 часов удаляются абсорбированные
остатки газа. Стандарты
этнленокснднон стерилизации,
принятые в РФ
ГОСТ
Р
И
СО 11135-2000
терилизации
и сделали ее вполне безопасной для
персонала и окружающей среды. В
работе
стерилизатора используются одноразовые
картриджи с зтиленоксидом. Стерилизация
на основе этиленоксида представляет
собой «золотой стандарт»
низкотемпературной стерилизации,
так как подходит для большинства
изделий, чувствительных к действию
высоких температур и влага. Стерилизация
чистой окисью этилена производится
в вакууме, при возникновении
неисправности газ эвакуируется в
специальную камеру-«Абатор», где
сжигается, превращаясь в углекислый
газ и воду. Процесс стерилизации в
««Steri-Vac»
осуществляется в двух режимах:
55°С-60 мин, 37°С- -2 часа 45 мнут. После
стерилизации изделия дегазируют в
самом
стерилизаторе в течение 2 часов при тех
же температурных параметрах, которые
используются для стерилизации. После
того, как цикл стерилизации окончен,
можно продолжить дегазацию в самом
стерилизаторе либо погрузить изделия
в специальный аэратор, где в течение
24 часов удаляются абсорбированные
остатки газа. Стандарты
этнленокснднон стерилизации,
принятые в РФ
ГОСТ
Р
И
СО 11135-2000
«Валидация и текущий контроль стерилизации оксидом этилена» ГОСТ Р ИСО 11140-1-2000
«Химические индикаторы контроля стерилизации» ГОСТ Р ИСО 11138-2-2000
«Биологические индикаторы для стерилизации оксидом этилена» Озоновый стерилизатор «Орион» продолжает список новых поколений низкотемпературных газовых стерилизаторов. Мно-


нов, нейтральных атомов и молекул и образуется под действием внешних источников энергии, таких как температура, радиационное излучение, электрическое поле и др. Пероксид водорода (Н2О2) - стерилизующий агент, использующийся для образования плазмы в процессе стерилизации по технологии СТЕРРАД® 100S, обладающий бактерицидными свойствами. Принцип работы стерилизатора СТЕРРАД® 100S. После впрыскивания раствора пероксида водорода в стерилизаци-онную камеру включается источник электромагнитного излучения частотой 13,56 Мгц, под воздействием которого одновременно происходят следующие процессы:
деление молекулы Н2О2 на две группы (ОН-)
выделение молекулой Н2О2 видимого и ультрафиолетового излучения
деление молекулы ITO.. на одну гидроперок-сильную группу (ООН-) и один атом водорода.
В результате в стерилизаторе СТЕРРАД® 100S создается био-цидная среда из набора физико-химических факторов, способных инактивировать микроорганизмы:
молекул пероксида водорода
свободных радикалов
У ультрафиолетового и видимого излучения. Обработка в СТЕРРАД представляет собой сухой процесс при t 46+4'С, что способствует сохранности инструментов, продлению срока их службы, снижение затрат на закупку новых.
-щт
!![]()
выводится
на жидкокристаллический экран и на
бумагу, происходит сброс отработанных
кассет. В настоящее время в Росси
функционирует более 100 таких уста-

новок американского и корейского происхождения. Последнее поколение алазменных стерилизаторов СТЕРРАД NX - большенство инструментов готовы к использованию менее чем за 30 минут. 4. Контроль стерильности
Объективная оценка качества стерилизации Сам факт стерилизации не дает гарантии, что обработанные предметы стерильны. Эффективность стерилизации складывается из следующих элементов: эффективной очистки, упаковочных материалов, правильной упаковки, правильной загрузки стерилизаторов, адекватного качества и количества стерилянтов, надлежащего функционирования оборудования, адекватного параметра цикла загрузки, правильного хранения, обращения и транспортировки. Несоблюдение хотя бы одного из перечисленных пунктов ведет к нарушению стерилизационного процесса и некачественному конечному результату.
Контроль стерилизации имеет непосредственное отношение к этапу собственно стерилизации, отпуску и использованию стерильной продукции. Систематический контроль обеспечивает соблюдение основных параметров режимов стерилизационного процесса. Стерильность не терпит допущений. Состояние «стерильности» можно подтвердить только с помощью серии тщательно контролируемых тестов и наблюдений, которые покажет, что все стерилизаторы работают в ожидаемом стандартном режиме и создают адекватные, соответствующие стандарту условия для стерилизации всех изделий в камере стерилизатора. Сложность достоверного контроля качества стерилизации связана с наличием различных параметров для различных видов стерилизации.
Воздушный метод: время, температура.
Паровой метод: время, температура, степень насыщенности паром.
Этилен-оксидный: время, температура, относительная влажность, концентрация газа.
На сегодняшний день в мире существуют три фундаментальных метода оценки всех видов стерилизации:
биологический;
химический;
- физический.
Физический (механический) контроль включает: протоколирование результатов, измерение давления, температуры, таймеров с помощью контрольно-измерительной аппаратуры. Неточный результат такого контроля может быть получен из-за износа оборудования, недостатков в техническом обслуживании. Но самый главный недостаток заключается в том, что он контролирует только состояние камеры.
Наиболее надежным методом экспресс-оценки стерилизации обладают химические индикаторы контроля, которые предназначены для комплексной системы контроля критических параметров стерилизации, как в камере стерилизатора, так и внутри стерилизуемых упаковок. На современном этапе они достаточно разнообразны: представляют собой полоску бумаги с нанесенным на нее индикаторным слоем (метка) в виде круга, прямоугольника или букв (ЕО, АС) различных цветов, эталона конечного цвета, метки и режима стерилизации. После корректной стерилизации индикаторные надпечатки изменяют свою окраску. Неполное изменение цвета может возникнуть по ряду причин и данное не соответствие эталону говорит о нарушениях в режиме стерилизации. Термовременные индикаторы могут быть нанесены в условиях промышленного предприятия на одноразовую упаковку или выпускаться в виде самостоятельных са-моклеющихся полосок, которые можно фиксировать снаружи и внутри упаковки.
Согласно международной классификации не только выделяют химические и биологические индикаторы, а рассматривают 6 классов химических индикаторов в зависимости от реакции на один, несколько или все критические параметры процесса стерилизации.
1-й класс - индикаторы процесса. Используются только на внешней стороне отдельных упаковок со стерилизуемыми изделиями и свидетельствуют только о том, что изделие подвергалось стерилизации.
2-й класс- индикаторы специального теста работы стерилизатора. Наиболее распространенным индикатором этого класса является тест Бови-Дика, свидетельствующий о проникновении пара внутрь упаковки.
3-й класс - индикаторы одного параметра, реагирующие только на критический один параметр стерилизации, например температуру плавления.
4-й класс - многопараметрические индикаторы , реагирующие на два или более критических параметра стерилизации. Оптимальны для контроля внутри камеры и внутри упаковки. 5-класс - индикаторы-интеграторы, которые реагируют на все критические параметры стерилизации и показывают уровень гибели биотестов. Фактически они соответствуют биологическим индикаторам. Оптимальны для контроля внутри камеры и внутри упаковки. Но, в отличии от биологического индикатора , интегратор дает ответ о качестве стерилизации сразу после завершения цикла, не требуя наличия лаборатории, специальной подготовки персонала.
6-й класс- индикаторы-эмуляторы, которые реагируют только в случае когда все критические параметры процесса стерилизации достигли регламентированных. Точно установленных значений. Их разрабатывают индивидуально для специальных стерилиза-ционных циклов.
Химические индикаторы стерильности фирмы «Винар»:
индикаторные ленты паровой (ИС -132, ИС - 120) и воздушной (ИС - 180, ИС -160) стерилизации.
серия Стериконт - для контроля ВСЕХ критических параметров паровой (гравитационные стерилизаторы) и воздушной стерилизации в КАМЕРЕ стерилизатора, снаружи упаковки
серия Стеритест - для контроля ВСЕХ паровой стерилизации в гравитационных стерилизаторах ВНУТРИ упаковки.
серия Интест - для контроля ВСЕХ параметров паровой стерилизации в гравитационных стерилизаторах с вакуумированием как в КАМЕРЕ стерилизатора, так и ВНУТРИ стерилизуемой упаковки
ЗАО «Медтест» выпускает :
индикаторы паровой (ИПС -132/20, И ПС 120/45)стерилизации;
- индикаторы воздушной (ИБС - 180/60, ИБС -160/150) стерилизации. Используются для контроля внутри и снаружи упаковки.
Фирма W1PAK МЕРТСАЬвыпускает:
-индикаторные полоски STERIKING - для паровой (АС) и газовой (ЕО) стерилизации (внутри упаковки);
- липкие индикаторные ленты для паровой, газовой и сухожа-ровой стерилизации.
«Внутренний» контроль необходимо осуществлять, закладывая химические индикаторы внутрь стерилизуемых изделий, упаковок или стерилизационных коробок в места, наиболее труднодоступные для проникновения пара. Таким труднодоступным местом является центр пористого изделия (полотенца, халата, простыни и т.д.); изделия с внутренними полостями и каналами (внутрь перчатки, чашки Петри и др.). Размер упаковочного пакета должен быть занят не более чем на ЪА объема. Результат контроля становиться, известен в клинических отделениях после извлечения изделия из упаковки перед непосредственным использованием по назначению. Метод с использованием химических индикаторов внутри упаковок позволяет проводить 100% контроль стерильности каждого изделия.
Физические и химические методы являются экспресс-методами, позволяющие оперативно контролировать соблюдение критиче- ских параметров стерилизации. Проверку температурного ре- жима осуществляют при помощи максимальных термометров, которые помещают в контрольные точки стерилизаторов. Пре- дельное отклонение температуры в различных точках стерили- зационной камеры от минимальных значений температур должны соответствовать показателям, приведенных в методиче- ских указаниях. Современные стерилизаторы оснащены компьютерным блоком управления, системой отображения информации о процессе сте- рилизации, самой совершенной системой удаления воздуха из камеры, а также системой документирования процесса стери- лизации. Бортовой компьютер следит за соблюдением заданных параметров стерилизации: при нарушении хотя бы одного из них выдается код ошибки, по которой можно выяснить причину сбоя цикла стерилизации и оперативно принять меры для устра- нения неисправности. Результаты контроля аппаратуры меди- цинский персонал регистрирует по форме №257/У, утвержден- ной приказом МЗ СССР 04.10.1980г. №1030 «Журнал работы стерилизаторов воздушного, парового (автоклава)».
Наряду с физическими и химическими применяется бактериологический метод контроля стерилизации. Он предназначается для контроля эффективности стерилизационного оборудования. До недавнего времени для контроля паровой и воздушной стерилизации использовались пробы садовой земли, содержащей микроорганизмы. В качестве биологического индикатора используют споры Bacillius stearothermophilus, в газовых стерилизаторах - Bacillis subtilus. Емкости с дозированной тест-культурой помещают в «холодные точки» стерилизаторов. Раскрывают упаковки в асептических условиях, сеют на питательные среды, выращивают 7 суток. Основанием для заключения об эффективности работы стерилизационной аппаратуры является отсутствие роста тест-культуры при бактериологических исследованиях всех биотестов в сочетании с удовлетворительными результатами физического и химического контроля. В настоящее время для проведения бактериологического контроля используются биотесты, имеющие дозированное количество спор тест-культуры. Конструкция отечественного биоиндикатора (биотест) удобна в использовании, не требует специального оборудования и создания асептических условий при применении. Биотест представляет собой полужесткую пробирку из полимерного материала, в которую помещено определенное количество высушенных спор тест-микроорганизма, и специальная легколо-мающаяся ампула с цветной питательной средой. Биотест герметично закрыт крышкой. Так как споры и питательная среда изолированы, биотест можно продолжительное время хранить и транспортировать без охлаждения.
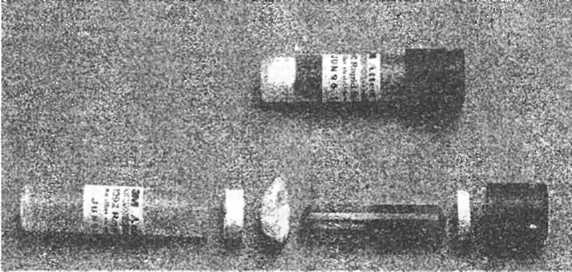
точках стерилизаторов. После окончания стерилизации, извлеченные из флаконов биотесты, инкубируют. Учет результатов проводят визуально в течение , 48 Ч.
Контроль эффективности стерилизации с помощью биотестов рекомендуется проводить так же как в зарубежной практике не реже одного раза в неделю.
В ряде случаев возникает необходимость проведения контроля с помощью биотестов каждой загрузки стерилизатора. Прежде всего, речь идет о «холодной» стерилизации инструментов, используемых для выполнения сложных оперативных вмешательств, требующих применения высоконадежных стерильных материалов. Каждая загрузка имплантируемых изделий также должна подвергаться бактериологическому контролю. При этом использование простерилизованных материалов задерживается до получения отрицательных результатов контроля. Бактериологический контроль качества стерильности центры Роспотребнадзора проводят планово - 1 раз в 3 года и по эпидемическим показаниям. Самоконтроль в ЛПО должен проводится не реже 1 раза в месяц. Объектами бактериологического (контроля) исследования являются: хирургический инструментарий, перевязочный материал, оборудование и аппаратура кабинета, руки медицинского работника, операционное белье, операционное поле, воздушная среда. Контроль проводится в бактериологической лаборатории для оценки уровня бактериального загрязнения. Отбор проб проводит лаборант центра Госсанэпиднадзора, при самоконтроле - медицинская сестра ЛПО под руководством сотрудника бактериологической лаборатории. Контролю подлежат не менее 1 % от числа одновременно простерилизованых изделий одного наименования, но не менее 2-х одновременно простерилизованных изделий одного наименования. При стерилизации изделий в неупакованном виде в отделении отбор проводят в стерильные емкости, соблюдая правила асептики. При стерилизации изделий в упакованном виде в бактериологическую лабораторию направляют все изделия в упаковке, в которой осуществляли их стерилизацию. Забор исследуемого материала осуществляется с соблюдением правил асептики, исключающих возможность вторичной. контаминации изделий микроорганизмами. Посев
смывов с поверхности простерилизованных изделий проводится по определенному графику, помимо смывов осуществляют забор воздуха и перевязочного материала в стерильные емкости с питательной средой.
Удельный вес неудовлетворительных проб исследования материалов на стерильность в хирургических стационарах в среднем по России составил в 2007 году 0,4%, учреждениях родовспоможения 1,6% (2006г- 0,7%).
Контроль работы паровых и воздушных стерилизаторов центры Роспотребнадзора проводят раз в полгода визуально с использованием вышеописанных регламентированных тестов: химических, биологических, термических с применением максимальных термометров. Контролю подлежат не менее 25% аппаратов с охватом всех стерилизаторов, а также по показаниям после монтажа и ремонта с эталонной загрузкой. 5. Правила хранения и работы со стерильным
материалом
При неправильной транспортировке, хранении, использовании стерильные материалы и инструменты легко подвергаются повторному инфицированию. Чтобы избежать этого, каждый медицинский работник обязан выполнять простые правила работы со стерильными изделиями.
Сроки хранения стерильных материалов зависят от упаковки: в герметичных пакетах из крафт-бумаги и растительного пергамента, упаковочной гладкой или крепированной бумаги стерильность сохраняется 20 суток; в стерильных коробках с антибактериальным фильтром - 20 суток. Если стерилизацион-ная коробка вскрыта (с антибактериальным фильтром или без него) содержимое допускается использовать в течение 6 часов. Продлить работу с вскрытым биксом, заполненным «шариками для инъекций» можно, если использовать двойную упаковку последних. Ватные шарики для инъекций поместить по 25 штук в крафт-пакеты, закрыть пакеты скрепками и поместить в бикс. В этом случае можно пользоваться этим биксов не 6 часов, а 2-3 суток. Срок хранения стерильных изделий в упаковках импортного производства указывается в методических указаниях по работе с конкретным упаковочным материалом. Срок сохране-
ния стерильности изделий промышленного изготовления, разового применения указывается на упаковке. Работу со стерильным материалом следует проводить в чистом халате, шапочке или косынке, маске по необходимости. До начала работы вымыть руки. Вскрывая стерилизационную коробку необходимо ставить дату вскрытия.
Изделия считаются стерильными и пригодными к использованию, если цветовой индикатор стерилизации изменил свой цвет в соответствии с эталоном. При отсутствии индикатора использовать материалы не разрешается.

и т.д. При случайном соприкосновении стерильного инструмента с нестерильной поверхностью следует сбросить инструмент и заменить его на другой - стерильный. Манипуляции со стерильными изделиями значительно упрощаются, если для каждой медицинской процедуры используется специальный набор инструментов. При этом необходимые для процедуры инструменты стерилизуются в одноразовой упаковке, которая используется после вскрытия как стерильная поверхность. Доставка стерильных материалов из центрального стерилизационного отделения осуществляется в контейнерах.
Материалы для операционных, родильных залов, перевязочных и других служб, где предъявляются высокие требования к асептике, освобождаются от транспортной упаковки непосредственно у входа в такие помещения. Доставку стерильных материалов

которого изделие сохраняет стерильность. Потеря стерильности зависит от условий хранения и практически не зависит от времени.
