
Фёдоров В.Д., Воробьёв Г.И. - Клиническая оперативная колопроктология
.pdf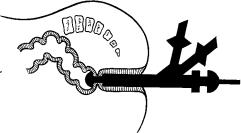
Формированиие толстокишечных анастомозов с помощью аппарата КЦ-28
Применение сшивающих аппаратов при формировании толстокишечных анастомозов находит все большее распространение. Главной причиной этого является сложность, продолжительность и ненадежность ручного шва при наложении межкишечного соустья в глубине малого таза. Кроме того, имеет важное значение и гораздо меньшая инфицированность операционного поля при использовании сшивающих аппаратов. Быстрота и кажущаяся простота формирования механического анастомоза еще больше привлекают внимание хирургов.
Аппарат КЦ-28 — один из новейших скобочных сшивающих аппаратов, с помощью которого накладывается циркулярный кишечный шов. При этом возможны варианты анастомозов по типу конец в конец, конец в бок и др. (рис. 8). У аппарата две бранши: трубчатая и
стержневая с полукруглой головкой на конце. Размеры этой головки соответствуют диаметру трубчатого стержня. В стенке трубки нахо-
дится один ряд танталовых скрепок. Напротив расположены пластины, к которым при сжатии аппарата скрепки прижимаются и загибаются. Двигающийся вперед и назад циркулярный нож обращен к пластмассовой пластине, которая прорезывается циркулярным ножом вслед за стенками сшиваемых отрезков кишки одновременно с прошиванием этих стенок скрепками.
Из всех возможных вариантов применения данного аппарата в брюшной хирургии ниже описано использование его при передней резекции прямой кишки. Аппарат КЦ-28 в колопроктологии, по нашему мнению, целесообразно применять только в этом случае. ,
Техника формирования колоректального анастомоза с помощью аппарата КЦ-28 состоит из следующих этапов: 1) подготовка кишки к наложению скобочного шва; 2) проведение аппарата; 3) затягиваение кисетного шва на прямой кишке; 4) натягивание дистального отдела ободочной кишки на головку аппарата и затягивание второго кисетного шва; 5) сближениие головки и прошивающего механизма; 6) про-
шивание анастомоза; 7) извлечение аппарата; 8) защита механических швов.
Подготовка кишки для механического шва должна быть еще более тщательной, чем перед наложением ручного шва. Но прежде всего необходимы оценка состояния стенки кишки и определение возможности
рис. 8. Наложение анастомоза аппаратом КЦ-28 после передней резек-
ции прямой кишки (схема).
51
использования скобочного шва. Если стенка кишки утолщена за счет инфильтрации, рубцов или атрофична с выраженными явлениями жировой дистрофии, от применения аппарата лучше отказаться.
Площадку для анастомоза на ободочной кишке готовят по описанному выше методу, но протяженность ее должна быть на 2—3 мм больше. Нельзя применять шелк для лигированиия сосудов на стенке кишки. Лучше с этой целью использовать тонкий кетгут или электрокоагуляцию. Так же тщательно следует готовить и прямую кишку.
После пересечения кишки с помощью аппаратов НЖКА (ободочной) и УО (прямой) за скобками накладывают кисетные швы прочной нитью. Кисетные швы можно накладывать и до пересечения кишки.
Аппарат вводят в прямую кишку после небольшой дивульсии анального жома осторожным, мягким движением, стремясь исключить интерпозицию слизистой оболочки. Затем срезают скрепочный шов на прямой кишке, головку аппарата выдвигают в проксимальном направлении, а кисетный шов на прямой кишке аккуратно затягивают над прошивающим механизмом. После этого срезают скрепочные швы с ободочной кишки, которую натягивают на головку аппарата, и завязывают второй кисетный шов.
Ответственный этап — сближение головки с прошивающим меха-
низмом. Необходимо почувствовать отсутствие малейшего натяжения ободочной кишки и предотвратить интерпозицию окружающей клетчатки. Хирург должен помнить, что любое отклонение аппарата от оси в момент прошивания чревато прорезыванием швов в прямой кишке.
Затем бранши аппарата развинчивают и извлекают его из просвета кишки. Для защиты механических швов следует до извлечения аппарата наложить второй ряд узловых швов. После извлечения аппарата целесообразно проверить срезанную часть кишки с кисетными швами. Участки прямой и ободочной кишки в виде двух колец не должны иметь каких-либо дополнительных повреждений.
Формированиекомпрессионногоанастомозанатолстойкишке с помощью аппарата АКА-2
Аппарат АКА-2 имеет три сменные головки для применения сдавливающих колец с наружным диаметром 20, 26 и 31 мм и внутренним — соответственно 9, 15 и 20 мм. Кольцо, устанавливаемое на самом аппарате, снабжено иглами, циркулярно фиксированными на внутренней подвижной части кольца. Отдельные иглы имеют запорные шейки и пружинные амортизаторы. Второе кольцо (пластикатное) до момента прошивания представляет собой плоскую шайбу, укрепленную гайкой на подвижном стержне аппарата. При наложении анастомоза иглы основного кольца прокалывают стенки соединяемых органов и пластикатное кольцо. При этом запорные шейки игл обеспечивают прочное сцепление обоих колец. Одновременно циркулярный нож просекает в средней части кольца стенку соединяемых органов и само пластикатное кольцо, фомируя круглое отверстие с ровными краями и обеспечивая тем самым возможность извлечения
52
аппарата и прохождения кишечного содержимого с момента наложения анастомоза. Пружинные амортизаторы создают равномерное сжатие тканей с заданной силой, обеспечивающей герметичность соединения и исключающей возможность кровотечения. Соединительные кольца остаются в просвете толстой кишки до полного некроза ущемленных полосок соединенных концов кишки и через 7—8 дней выделяются наружу естественным путем.
Техника использования аппарата АКА-2 практически мало отличается от описанной выше техники применения аппарата КЦ-28. Важны те же моменты: подготовка кишки, введение аппарата, затягивание кисетных швов, отсутствие натяжения и интерпозиции в зоне анастомоза. Однако есть и свои особенности. Так, площадка для анастомоза должны быть еще больше (не менее 1,5—2 см). Диаметр сшивающего кольца должен соответствовать диаметру анастомозируемых отделов толстой кишки. Компрессионный анастомоз не нуждается в защите дополнительными швами. Более того, они могут быть причиной легкого прорезывания швов над оставшимися в просвете кишки кольцами аппарата.
Глава 7. Выбор метода разгрузки толстой кишки после наложения внутрибрюшных и внутритазовых анастомозов
Надежность межкишечного анастомоза определяет успех хирургического вмешательства, так как от нее в основном зависит послеоперационная выживаемость больных. Поэтому параллельно совершенствованию техники формирования анастомозов разрабатываются и методы профилактики их несостоятельности. Остановимся лишь на одном факторе — повышении внутрикишечного давления, которое оказывает существенное влияние на заживление анастомоза. Внутрикишечное давление зависит от тонуса кишечной стенки, степени наполнения просвета кишки содержимым, характера газообразования, наличия или отсутствия препятствия в дистальных отделах, в том числе на уровне анального жома. Перечисленные факторы в свою очередь определяются индивидуальными особенностями моторно-эвакуаторной функции толстой кишки, степенью до- и послеоперационного дисбактериоза, особенностями дооперационной подготовки и послеоперационного лечения и, наконец, характером вмешательства и техникой формирования анастомоза. При прочих равных условиях надежность анастомоза зависит также от степени натяжения кишечной стенки и выраженности в ней воспалительных изменений.
Два последних фактора тесно взаимодействуют с величиной внутрикишечного давления, и если здоровая стенка кишки может выдержать определенное повышение этого давления, то на воспаленной или
перерастянутой стенке швы могут прорезаться и при нормальном давании.
53
Важно знать, что воспалительный процесс и излишнее натяжение стенки кишки могут возникнуть в ближайшем послеоперационном пе-
риоде по не связанным с техникой формирования анастомоза причинам. Именно поэтому приобретают важнейшее значение меры профи-
лактики повышения внутрикишечного давления в послеоперационном периоде. К ним относятся максимальное освобождение толстой кишки от содержимого (не только от каловых масс, но и от газов), предотвращение инфицирования брюшной полости и зоны анастомоза во время хирургического вмешательства, противовоспалительная терапия в послеоперационном периоде, своевременная борьба с парезом желу- дочно-кишечного тракта, адекватная послеоперационная диета, декомпрессия верхних отделов желудочно-кишечного тракта. Особое ме-
сто в комплексе профилактических мероприятий занимает непосредственная декомпрессия толстой кишки.
Из всех имеющихся в настоящее время методов подготовки толстой кишки к операции наибольшая декомпрессия ее достигается с помощью общего промывания желудочно-кишечного тракта (см. главу 1). Однако использовать этот метод можно не во всех случаях и, кроме того, у многих больных вообще невозможно хорошо подготовить толстую кишку к операции по ряду причин (стенозирующие опухоли толстой кишки, мегаколон, хронический толстокишечный стаз, стриктуры и др.).
С целью декомпрессии толстой кишки используются два основных метода: формирование проксимального кишечного свища и введение
трансанально декомпрессионной трубки. Одним из наиболее распространенных до настоящего времени методов декомпрессии анастомоза на
толстой кишке является цекостомия. Однако все большее число хирургов убеждаются в ненадежности данного метода. Действительно, несмотря на сравнительную простоту и доступность, цекостомия не
приводит к полному выключению нижележащих отделов толстой кишки, так как свищ, наложенный на слепую кишку, обычно не является полным. В то же время наличие цекостомы уменьшает перистальтическую активность ободочной кишки, что приводит к застою и повышению внутрикишечного давления. Это особенно заметно, когда цекостомия применяется для декомпрессии отдаленных анастомозов, например на сигмовидной или прямой кишке. Установлено, что декомпрессия толстой кишки с помощью кишечного свища тем эффективнее, чем ближе к анастомозу он расположен. Поэтому, учитывая все обстоятельства, мы не рекомендуем использовать цекостомию (в любом техническом исполнении) для декомпрессии анастомозов на толстой кишке, особенно левой ее половине.
Если необходима декомпрессия илеотрансверзоанастомоза после правосторонней гемиколэктомии, надежным методом может быть только двуствольная илеостомия. Если же уверенности в надежности такого анастомоза нет, лучше его не накладывать, а выполнить илеотрансверзостомию.
Наиболее удобным и надежным методом декомпрессии анастомоза на левом отделе толстой кишки после левосторонней гемиколэктомии или резекции сигмовидной кишки является двуствольная трансверзо-
54
стомия в правом или левом подреберье. Для декомпрессии анастомозов с прямой кишкой можно произвести сигмостомию. Если нельзя использовать для этого сигмовидную кишку, например при ее резекции, то лучшим способом будет трансверзостомия в дистальной трети поперечной ободочной кишки. Важным обстоятельством при использовании кишечных свищей в качестве протектора анастомоза является степень выключения дистальных отделов толстой кишки и зоны анастомоза из кишечного пассажа. Только двуствольная колостома с хорошо сформированной шпорой будет в этом отношении наиболее надежной.
Декомпрессия с помощью трансанальной интубации является обязательной во всех случаях формирования первичного анастомоза на левом отделе толстой кишки. Лишь при использовании компрессионного механического анастомоза, наложенного с помощью аппарата АКА-2, мы отказываемся от проведения трубки из-за малого диаметра отверстий компрессионных колец.
Т е х н и к.а в в е д е н и я д е к о м п р е с с и о н н о й т р у б к и . После формирования анастомоза с прямой или сигмовидной кишкой хирург, не участвующий в операции, обрабатывает промежность и перианальную область йодонатом. Затем справа или слева от анального отверстия прошивают кожу шелковой или лавсановой нитью № 6. Декомпрессионную трубку (желудочный зонд № 39—40), обильно смазанную жидким вазелином, под контролем пальца вводят в прямую кишку на глубину 10—12 см. После этого оперирующий хирург выпрямляет толстую кишку и уже под его контролем зонд продвигают выше с таким расчетом, чтобы отверстия зонда были расположены не менее чем на 4—6 см выше анастомоза.
Необходимо следить, чтобы конец зонда не упирался в стенку ободочной кишки, а свободно располагался в ее просвете. В этом положении ранее наложенной шелковой нитью фиксируют зонд в перианальной области.
Важным условием эффективности такой декомпрессии является своевременное промывание зонда, которое необходимо делать раствором фурацилина в смеси с вазелином 2 раза в сутки. Обычно зонд удаляют после первого отхождения по нему жидкого кала, но не позднее 5-го дня после операции.
В заключение следует отметить, что при соблюдении всех необходимых условий формирования анастомоза декомпрессии с помощью трансанальной интубации бывает достаточно для предохранения
анастомоза от повышенного внутрикишечного давления в первые дни после операции. Если имеются сомнения в надежности анастомоза, лучше для его защиты сформировать проксимальную колоили илеостому. При серьезных опасениях в отношении межкишечного соустья Целесообразно вообще отказаться от первичного анастомоза, а операцию закончить по типу операции Микулича или Лахея.
Наш собственный опыт, а также результаты других хирургов, часто оперирующий на толстой кишке, свидетельствуют, что ни одни
метод декомпрессии не дает полной гарантии состоятельности анастомоза.
55
Глава 8. |
Илеостомия |
Илеостомия — оперативное |
вмешательство, предусматривающее |
выведение терминального отрезка или петли подвздошной кишки в рану передней брюшной стенки и формирование тонкокишечного свища.
Первые сообщения об илеостомии появились в конце XIX века [Baum, 1879; Finney M., 1889]. В этот период она выполнялась, как правило, по поводу кишечной непроходимости и осложненных форм аппендицита (инфильтрат, абсцесс).
После сообщения J.Brown (1913) об успешном лечении с помощью илеостомии 10 больных ряд хирургов положительно оценили это хирургическое вмешательство как эффективный метод терапии неспецифического язвенного колита. Однако при формировании илеостомы по методу Брауна после операции развивался ряд серьезных осложнений, связанных с самой илеостомой. Длительный отек и стриктуры илеостомы, нагноение операционной раны, неприживление илеостомы, перистомальный дерматит и др. отмечались практически у каждого больного. Это вело к тяжелой дисфункции илеостомы, клинически
проявляющейся болями и вздутием живота, рвотой, неритмичными, обильными (до нескольких литров в сутки) жидкими выделениями из
илеостомы. Поиски оптимальных способов илеостомии продолжались, и в 30—40-е годы впервые был применен принцип формирования илеостомы вне лапаротомной раны — в правой подвздошной области [Bargen J., Brown P., Raukin F., 1932]. Несколько позже были предложены методики раздельной [Cattel R., 1935] и петлевой [McKittrik W., 1935] илеостомии. Наиболее крупным достижением в разработке проблемы илеостомии стал предложенный В.Brook (1953) новый способ формирования одноствольной илеостомы. Автор впервые использовал
два оригинальных принципа при ее наложении: 1) сопоставление серозных оболочек выведенного отрезка тонкой кишки путем ее эваги-
нации; 2) подшивание слизистой оболочки тонкой кишки к краю кожной раны.
Постепенное внедрение новых методик илеостомии позволило дать
объективную оценку ее видам. Так, стало ясно, что основным преимуществом раздельной илеостомии следует считать ее высокую эф-
фективность при разгрузке толстой кишки в сравнении с цекостомой. К преимуществам петлевой илеостомии по сравнению с раздельной относятся более упрощенная техника операции, возможность хирургического вмешательства под местным обезболиванием, не прибегая к лапаротомии, облегчение ухода за илеостомой. Совершенствование
техники петлевой илеостомии [Turnbull R., Fazio V., 1975] и принципов ухода за илеостомой содействовало расширению круга показаний
к применению этого вмешательства.
Формирование одноствольной илеостомы по Бруку привело к значительному снижению числа послеоперационных осложнений. Способ
Брука получил широкое признание и в настоящее время считается классическим.
56
J
Однако, как бы идеально ни была сформирована илеостома, больной практически сразу после операции сталкивается с рядом серьезных проблем. Местные осложнения (выпадение и западение илеостомы, стриктура, параилеостомическая грыжа, свищи илеостомы, перистомальный дерматит и др.), возникающие у части больных, требуют практически постоянного наблюдения и стационарного лечения. Некоторые больные нуждаются в повторном оперативном вмешательстве — реконструкции илеостомы.
Возникают достаточно серьезные психологические, социальные и сексуальные проблемы, связанные с неконтролируемой функцией илеостомы. Для устранения такого рода отрицательных последствий илеостомии N.Kock (1969) предложил оригинальный принцип формирования резервуарной, клапанной илеостомы, обеспечивающей надежный контроль за ее функцией. Опорожнение кишечника производит сам больной с помощью катетера, вводимого в илеостому 3 раза в сутки. Преимущество «удерживающей» илеостомы над «классической» для больного несомненно. Однако сложность хирургической техники и риск грозных осложнений резко ограничивают возможность широкого применения этой методики. В настоящее время наибольшее признание получили следующие виды временной и постоянной илеостомии: одноствольная илеостомия по Бруку, клапанная, или резервуарная, илеостомия по Коку и петлевая илеостомия по Торнболлу.
В современной колопроктологии илеостомия выполняется по следующим показаниям.
1. Одноствольная илеостомия по Бруку производится после резекции толстой кишки, колэктомии с брюшно-анальной резекцией пря-
мой кишки или колпроктэктомии по поводу неспецифического язвенного колита, диффузного полипоза толстой кишки, болезни Крона, рака прямой и ободочной кишки и других заболеваний, когда имеются противопоказания к наложению анастомоза, проведению кишечной пластики или формированию резервуарной илеостомы по Коку.
2. Клапанная, или резервуарная, илеостомия по Коку применяется, как правило, на втором этапе лечения неспецифического язвенного колита и диффузного полипоза после колпроктэктомии у молодых больных при отсутствии метаболических нарушений. Нецелесообразно одномоментное формирование резервуарной илеостомы после колпроктэктомии, а также наложение ее больным с невысоким уровнем интеллекта, лицам, страдающим болезнью Крона, и после колпроктэктомии, сочетающейся с резекцией тонкой кишки.
3. Петлевая илеостомия по Торнболлу выполняется при лечении осложнений опухолевых и воспалительных заболеваний толстой кишки (кишечная непроходимость, острая токсическая дилатация, перфорация подвздошной или толстой кишки, перитонит и др.).
В редких случаях петлевую илеостому накладывают при неспецифическом язвенном колите и болезни Крона, когда имеются противопоказания к радикальной резекции толстой кишки (тяжелое общее состояние больного, обусловленное глубокими метаболическими нарушениями и сопутствующими заболеваниями, распространенные формы перитонита и др.), при осложнениях после оперативных вмешательств
57
на толстой кишке (несостоятельность швов кишечного соустья, некроз кишечного трансплантата, распространенный воспалительный процесс в полости малого таза и др.), при повреждениях подвздошной и толстой кишки (травма, ранение, химический ожог и др.), при реконст- руктивно-восстановительных операциях и различных видах кишечной пластики как превентивное средство защиты кишечного соустья или кишечного трансплантата.
Наложение постоянной одноствольной илеостомы
Т е х н и к а о п е р а ц и и . После мобилизации всех отделов толстой кишки выбирают место расположения будущей илеостомы. В правой подвздошной области справа и книзу от пупка у края прямой мышцы живота циркулярным разрезом диаметром 2—2,5 см иссекают кожу вместе с подкожной жировой клетчаткой. Затем под контролем пальца со стороны брюшной полости крестообразно рассекают апоневроз (рис.9, а) наружной косой мышцы живота, после чего тупым путем расслаивают волокна внутренней косой мышцы живота и предбрюшинную клетчатку.
Между разведенными пальцами ассистента, выпячивающими брюшину, рассекают ее. Подвздошную кишку пересекают на расстоянии 2—4 см от места впадения ее в слепую кишку аппаратом НЖКА с
погружением культей в кисетные швы, после чего мобилизованную ранее толстую кишку удаляют из брюшной полости. Брыжейку под-
вздошной кишки мобилизуют на расстоянии, достаточном для выведения ее в рану в правой подвздошной области. При этом особое внимание следует уделять сохранению адекватного кровоснабжения терминального отдела тонкой кишки. Подвздошную кишку выводят на кожу в правой подвздошной области через приготовленный разрез (рис.9, б). Париетальную брюшину фиксируют четырьмя серозно-му- козными кетгутовыми швами к стенке подвздошной кишки, из которой и формируется илеостома.
Пространство между брыжейкой подвздошной кишки и париетальной брюшной боковой стенки живота закрывают путем наложения
шелкового кисетного шва с целью предотвратить внедрение петель тонкой кишки в это пространство, что может привести к развитию кишечной непроходимости. Одновременно проверяют степень натяжения брыжейки подвздошной кишки: оно не должно быть чрезмерным, так как это грозит нарушением кровоснабжения кишки или ее ретракцией в брюшную полость. Затем выведенную в рану подвздошную кишку фиксируют к коже передней брюшной стенки восемью узловыми швами хромированным кетгутом. Производят тщательный гемостаз. Соблюдение этого условия особенно важно, так как недостаточно тщательно выполненный гемостаз почти всегда ведет к развитию воспалительных осложнений. Концы нитей, фиксирующих кишку к коже, берут на держалки. Кисетный шов с подвздошной кишки снимают, иссекают прошитый скобками край кишки, раскрывают ее, берут на держалки и после обработки слизистой оболочки раствором антисептика свободный край выведенной кишки длинными концами
58
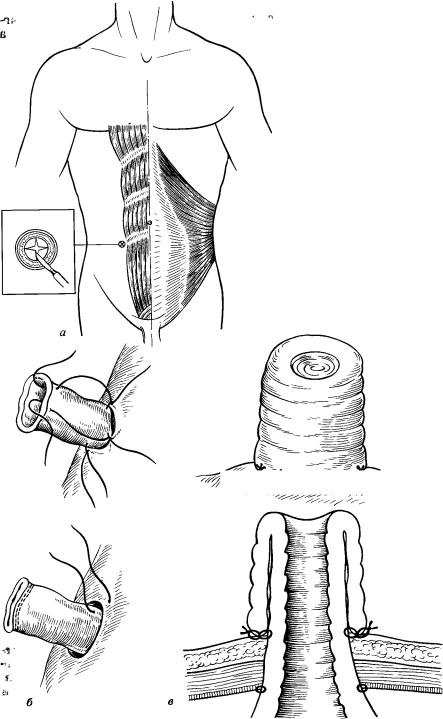
Рис. 9. Постоянная одноствольная илеостсма.
а — формирование отверстия на передней брюшной стенке; б — выведение тонкой кишки; в — сформированная илеостома.
нитей прошивают через все слои кишечной стенки, причем выкол иглы производят со стороны просвета кишки. Кишку разбортовывают, а нити поочередно завязывают не срезая. Между завязанными нитями вокруг кишки прокладывают туруиду, пропитанную мазью Вишневского, и поверх нее еще раз завязывают нити. Сформированная таким образом илеостома имеет видстолбика или «хоботка» длиной 6—7 см
(рис.9, в).
С 1976 г. в НИИ проктологии используется новый метод формиро-
вания постоянной илеоостомы, который может быть выполнен при диффузном полипозе толстой кишки с поражением всех отделов, за
исключением слепой, в тех случаях, когда строение кровеносных сосудов илеоцекальной области не позволяет произвести низведение правых отделов ободочной кишки в анальный канал или же при наличии раковой опухоли, локализующейся в прямой кишке не выше 6 см от края ануса. Кроме того, такая илеостома может быть наложена при резекции толстой кишки по поводу множественного рака, когда слепая кишка и восходящая кишка свободны от опухоли.
После мобилизации толстой кишки восходящую кишку пересекают на расстоянии 4—5 см от верхнего края подвздошной кишки аппаратом НЖКА. На образованную таким образом культю кишки накладывают
кисетный шов, а затем через подготовленное в правой подвздошной области отверстие диаметром 4 см выводят ее на поверхность кожи так, чтобы культя находилась не ниже 3 см от уровня кожи. Край брыжейки фиксируют к париетальной брюшине, а выведенный уча-
сток подвздошной кишки подшивают к поверхности кожи. Просвет культи кишки вскрывают по противоположному баугиниевой заслонке краю и выкраивают заготовку радиусом 4—4,5 см с баугиниевой заслонкой в центре (рис. 10, а). Края заготовки прошивают через все слои длинными концами нитей и подтягивают к коже, после чего швы затягивают. Сформированная таким образом илеоцекостома в процессе созревания сморщивается, уменьшается в размерах и становится более эстетичной (рис. 10,6).
Наложение двуствольной илеостомы
Наложение постоянной двуствольной илеостомы может быть предпринято как паллиативное мероприятие при наличии множественного рака толстой кишки или местно-распространенного рака с генерализа-
цией процесса по |
брюшной |
полости, когда это служит препятствием |
для наложения обходного тонкотолстокишечного анастомоза. |
||
Двуствольная |
илеостома |
может быть применена и как времен- |
ное лечебное мероприятие в тех редких случаях при неспецифическом язвенном колите, когда одномоментное оперативное вмешательство непереносимо для больного при наличии перфорации толстой кишки или тяжелого общего состояния. При диффузном полипозе толстой кишки наложение временной двуствольной илеостомы целесообразно при развитии перитонита, кишечной непроходимости или некроза низведенного отдела толстой кишки с нагноением полости малого таза, не купирующегося консервативными мероприятиями, а в
60
