
Фёдоров В.Д., Воробьёв Г.И. - Клиническая оперативная колопроктология
.pdfстита, что послужило поводом к сочетанной, одномоментной операции на обоих органах по срочным показаниям.
Таким образом, как указано выше, холецистэктомия в сочетании с различными вмешательствами на толстой кишке выполнена у 147 больных. У 48 из них одномоментно производились операции и на других органах. У 35 из 48 больных расширение объема операции было обусловлено вовлечением в опухолевый процесс смежных органов или наличием отдаленных метастазов. У 12 больных поводом для дополнительного хирургического вмешательства послужили доброкачественные заболевания '(у 3 — киста яичников, у 1 — фибромиома матки, у 1 — хронический аппендицит, у 3 — вентральные грыжи, у 4 — ге-
моррой).
Холецистэктомия увеличивала общую продолжительность операции в среднем на 20—30 мин. Удаление желчного пузыря производилось первым этапом, от шейки, с обязательной интраоперационной
холангиографией. При этом у 6 больных потребовалось дополнительное вмешательство на желчном протоке с формированием у 5 из них билиодигестивного анастомоза; у 1 больного выполнены холедохолитотомия и дренирование протока.
Различные послеоперационные осложнения развились у 46,9% больных, перенесших холецистэктомию. Послеоперационная летальность составила 4,8%. Необходимо отметить, что только у 7 (4,6%) больных осложнения были обусловлены вмешательством на желчных путях. Из 7 умерших лишь у одного смерть могла быть непосредст-
венно связана с сочетанной операцией (на вскрытии обнаружен желчный перитонит).
Другим примером сочетания жизненно необходимой и второй, не всегда обязательной, операции является одномоментное радикальное вмешательство по поводу рака толстой кишки и фибромиомы матки при отсутствии распространения злокачественного процесса на матку. В этих случаях мы исходим из двух моментов. При раке прямой кишки иногда технически невозможно произвести радикальное удаление опухоли без ампутации увеличенной в результате миоматоза матки. Кроме того, удаление матки в процессе сочетанной операции целесообразно при наличии клинических показаний (кровотечение, быстрый рост миомы), которые определяются гинекологами. В последнем случае расчленение операции на два этапа нерационально, так как второе вмешательство в полости малого таза после резекции или экстирпации прямой кишки может быть выполнено не ранее чем через 2—3 мес из-за опасности воспалительных осложнений. За этот срок фибромиома может прогрессировать с развитием опасных для жизни осложнений.
Мы располагаем опытом лечения 28 женщин, больных раком прямой кишки, у которых имелась миома матки. У 14 из них определи-
лись единичные субсерозно расположенные узлы на ножках. Размеры узлов колебались от 2 до 7 см. Целесообразность удаления таких новообразований, иссечение которых не представляет каких-либо техни-
ческих трудностей, обусловлена возможностью перекрута их ножки', что нередко является причиной развития клинической картины острого живота. У остальных 14 пациенток имелась фибромиома матки
101
больших размеров, соответствующая более чем 4-месячной беременности, что послужило основанием для выполнения надвлагалищной ампутации матки.
В целом послеоперационные осложнения из 528 больных, перенесших сочетанные операции на толстой кишке и органах брюшной полости, развились у 33,2%. Летальность составила лишь 1,8%.
Опыт разнообразных сочетанных, расширенных и комбинированных операций убедил нас в наибольшей рациональности широкой срединной лапаротомии. Этот доступ наименее травматичен, а при необходимости может быть расширен кверху или книзу без дополнительной травмы мышц и сосудисто-нервных пучков. Кроме того, он обеспечивает возможность проведения систематической ревизии всех органов брюшной полости и забрюшинного пространства и выполнение практически любых одномоментных операций в брюшной полости, включая VII и VIII сегменты печени после рассечения ее связок.
Комбинированными разрезами — Г-образными, клюшковидными, Т-образными и др. — мы стараемся не пользоваться из-за их травматичности и возможных послеоперационных осложнений (эвентрации,
послеоперационные грыжи). |
Срединная лапаротомия с разрезом |
нужной длины обеспечивает |
удобство манипуляций во всех отде- |
лах брюшной полости, что |
особенно важно при изменениях сразу |
в нескольких, нередко анатомически отдаленных друг от друга, органах.
С нашей точки зрения, конкурировать со срединной лапаротомией иногда может только широкий парамедиальный разрез слева и справа. Например, одномоментную правостороннюю гемиколэктомию в сочетании с холецистэктомией у тучного больного удобно производить через правосторонний парамедиальный разрез, а послойное тщательное ушивание такой раны обеспечивает ее гладкое заживление.
Каждую обширную операцию в брюшной полости мы считаем целесообразным начинать с тщательной ревизии. В условиях современного обезболивания это безопасно для больного, обеспечивает дополнительную возможность выявления сопутствующих заболеваний и уточнения диагноза основного страдания, включая оценку степени распространения злокачественного процесса.
После уточнения диагноза и установления операбельности при одномоментных многоорганных операциях первое вмешательство выполняют на наименее инфицированных органах. Например, при одновременном поражении желудка и прямой кишки начинают с мобилизации и резекции желудка. При синхронном раке правых и левых отделов толстой кишки мы сначала мобилизуем правую половину кишки и накладываем илеотрансверзоанастомоз, а затем выполняем операцию на левой половине ободочной или прямой кишки.
Таким образом, накопленный нами в период с 1972 по 1987 г. опыт выполнения различных комбинированных, расширенных и сочетанных операций при онкологических заболеваниях толстой кишки свидетельствует прежде всего о том, что при достаточном уровне хирургической техники и реанимационно-анестезиологического обеспечения эти вмешательства переносимы и не оказывают существенного
102
влияния на частоту послеоперационных осложнений и летальность по сравнению с таковыми в общей группе радикально оперированных
(табл. 5).
Т а б л и ц а 5
Частота осложнений и летальность при многоорганных (комбинированных, расширенных и сочетанных) и обычных операциях на толстой кишке
|
Вид операции |
Число операций |
Частота осложнений, |
Летальность, |
|
|
|
% |
% |
|
|
|
|
|
|
Резекция ободочной кишки: |
|
|
|
|
обычная |
804 |
23,9 |
4,6 |
|
многоорганная |
177 |
27,7 |
10,2 |
|
Резекция и экстирпация прямой кишки: |
|
|
|
|
обычная |
2254 |
30,3 |
4,9 |
|
многоорганная |
779 |
41,1 |
3,5 |
|
Колэктомия и суботальная резекция |
|
|
|
|
ободочной кишки с брюшно-анальной |
f |
|
|
|
резекцией прямой кишки |
|
|
|
|
обычная |
154 |
38,9 |
5,8 |
|
многоорганная |
8 |
12,5 |
— |
В с е г о |
|
|
|
|
|
обычная |
3212 |
29,1 |
6,0 |
|
многоорганная |
964 |
38,4 |
4,7 |
Комбинированные операции при раке толстой кишки показаны в случае истинного прорастания опухоли в соседние органы и при интимном их спаянии за счет перифокального воспаления, так как макроскопически разграничить характер сращений чаще всего не представляется возможным. Попытки же их разделения сопряжены с большим риском вскрытия абсцесса или просвета кишки, что может послужить в дальнейшем причиной развития гнойных осложнений и неблагоприятных исходов.
Мы давно достаточно широко выполняем одномоментные резекции при сращении опухоли толстой кишки с петлями тонкой кишки, чер-
веобразным отростком, маткой, яичниками, мочевым пузырем, пред-
стательной железой и стенкой влагалища. Несколько сложнее определить показания к комбинированным операциям при наличии метаста-
зов в другие органы, особенно в легкие и печень, так как наличие таких метастатических поражений обычно служит прямым основани-
ем для отнесения этих вмешательств к разряду паллиативных.
Эту точку зрения подтверждает изучение отдаленных результатов с учетом наличия или отсутствия метастазов в яичники: в таких случаях выздоровления мы не наблюдали. Вместе с тем при метастазировании в печень комбинированные операции обеспечили 5-летнее выживание 4 из 15 оперированных. Это особенно важно в современных условиях, когда применение усовершенствованных методов пред- и интраоперационной диагностики поражений печени (компьютерная
томография, ультразвуковое и цитологическое исследования) дает возможность достаточно точно ориентироваться в распространенности процесса, а разработка техники резекций печени позволяет с большей эффективностью удалить метастазы из этого органа. В целом изуче-
103
ние отдаленных результатов комбинированных операций по поводу распространенных форм рака толстой кишки свидетельствует о целесообразности выполнения таких вмешательств, поскольку 5-летняя выживаемость после них достигает 46,2%.
Несомненно оправданны расширенные операции при метастатическом поражении парааортальных и паховых лимфатических узлов, что позволяет достигнуть 5-летнего выживания более чем 1/3 таких пациентов. Не вызывает сомнения и необходимость выполнения расширенных резекций толстой кишки, поскольку эти операции не только обеспечивают излечение от онкологического заболевания, но также позволяют выполнить функционально выгодное сфинктеросохраняющее вмешательство.
На наш взгляд, очевидны преимущества одномоментных вмешательств по поводу сочетанных заболеваний органов брюшной полости, что позволяет избежать более рискованной повторной операции. Как
уже говорилось, опасность повторных хирургических вмешательств усугубляется техническими трудностями, обусловленными развитием спаечного процесса и другими последствиями перенесенных операций. Наш опыт и данные литературы свидетельствуют, что в ряде случаев (например, при хроническом холецистите) сочетанная операция предупреждает развитие как ранних, так и поздних осложнений. При этом значительно сокращается общий срок пребывания пациента в стационаре, так как исключается необходимость повторной госпитализации, уменьшается период нетрудоспособности, повышается экономическая эффективность лечения и, наконец, снижается психологическая травматизация больных.
На основании приведенных доводов мы считаем принципиально целесообразным и допустимым выполнение комбинированных, расширенных и сочетанных операций, тем более что благодаря совершенствованию методов предоперационной подготовки, техники вмешательств и ведения операционного и послеоперационного периодов заметно снижаются частота осложнений и летальность при этих крайне травматичных вмешательствах. Однако подобные операции должны выполняться в хорошо оснащенных специализированных медицинских учреждениях, укомплектованных высококвалифицированными специалистами.
БРЮШНОПОЛОСТНЫЕ ОПЕРАЦИИ
Глава 13. Хирургические доступы и положение больных на операционном столе
Безопасность и благоприятный исход хирургического вмешательства на толстой кишке в значительной мере определяются правильно выбранным операционным доступом. Оптимальным следует считать доступ, обеспечивающий хирургу свободу манипуляций на пораженном отделе толстой кишки и наименее травматичный для больного.
При выполнении операций на толстой кишке применяют следующие доступы: 1) брюшной (абдоминальный); 2) промежностный; 3)
трансанальный; 4) крестцовый (крестцово-копчиковый, дорсальный); 5) трансвагинальный; 6) комбинированный.
Оптимальным для проведения оперативных вмешательств на ободочной кишке является срединный доступ (рис. 18). Он обеспечивает удобный подход ко всем отделам ободочной кишки и к верхнеампуляркому отделу прямой кишки, что особенно важно при обширных резекциях толстой кишки, субтотальной ее резекции, правоили левосторонней гемиколэктомии.
Для этих целей используется, как правило, широкая лапаротомия. При хирургических вмешательствах по поводу злокачественных новообразований толстой кишки, а также диффузного полипоза, неспецифического язвенного колита, болезни Крона и др. абдоминальный доступ позволяет установить локализацию и протяженность патологического процесса в толстой кишке и определить целесообразность радикальной операции.
Используются различные абдоминальные доступы для проведения операций на ободочной и прямой кишке: срединный, от лобка и несколько выше пупка [Федоров В. Д., Никитин А. М., 1985; Ravitch M. 1951]; трансректальный справа [Coates A. 1949], трансректальный слева [Aim Т., 1975], параректальный слева [Ripstein С., 1953; Turnbull R., 1959] и парамедиальный [Hilten L., Kock N., 1985]. Длина разреза определяется объемом намеченного хирургического вмешательства.
Используются и другие варианты разрезов при подходе к различным отделам толстой кишки: углообразные, поперечные, косые, разрез в виде хоккейной клюшки. Так, для подхода к левым отделам ободочной кишки выполняют срединную лапаротомию с последующим поворотом разреза влево на 4 см выше пупка [Рыжих А. Н., 1956]. Некоторые хирурги используют разрез от лобка до левого подреберья. Для доступа к слепой и восходящей кишке применяется правый параректальный разрез с продолжением его под углом влево вдоль реберной ДМи И. Литтман (1981) считает наиболее оправданной правостороннюю поперечную лапаротомию на 1—2 см ниже пупка. При подходе к поперечной ободочной кишке в ряде случаев используется поперечный
105
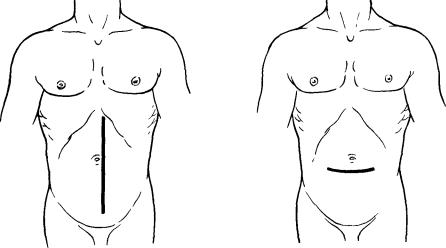
Рис. 18. Хирургические доступы к толстой кишке (по Литтману).
абдоминальный доступ [А. Н. Шабанов и др., 1977]. Разрез производится на расстоянии 5 см выше пупка с поперечным рассечением волокон обеих прямых мышц передней брюшной стенки [Рыжих А. Н., 1956]. Хороший доступ в поперечной ободочной кишке обеспечивает также верхнесрединная лапаротомия [Петерсон Б. Е., 1976].
Лапаротомия
Наш опыт показывает, что для выполнения субтотальной резекции толстой кишки, лево- и правосторонней гемиколэктомии наиболее оправданна срединная лапаротомия. Разрез производят от лобка до середины расстояния между пупком и мечевидным отростком грудины, что в большинстве случаев обеспечивает достаточно широкий доступ ко всем отделам ободочной кишки. Заслуживает большого внимания и парамедиальный разрез, который имеет все положительные качества срединного (достаточная длина, доступность для ревизии всех отделов брюшной полости), а также обеспечивает высокую надежность ушивания раны брюшной стенки за счет восстановления задней и передней стенок влагалища прямой мышцы живота (см. рис. 18). При выполнении операций меньшего объема, когда необходим доступ к небольшому сегменту толстой кишки (поперечной ободочной, сигмовидной или к верхнеампулярному отделу прямой кишки), можно ограничиться верхнеили нижнесрединной лапартомией.
Оперативные вмешательства, не сопровождающиеся резекцией различных отделов ободочной кишки (илеоили колостомия), требу-
ют относительно небольших по длине разрезов, обеспечивающих оптимальный доступ к необходимому сегменту кишечника. Так, при
106
илеостомии производится параректальный разрез длиной 10—12 см в правой подвздошной области. При наложении петлевой трансверзостомы трансректальный разрез длиной 8 см делают выше пупка в левом подреберье. При петлевой сигмостомии выполняется косой разрез длиной 8 см в левой подвздошной области.
Иногда приходится отступать от этих правил и делать атипичные разрезы. Это связано с наличием патологических изменений на передней брюшной стенке или в брюшной полости (воспалительные инфильтраты брюшной полости, незаживающая рана передней брюшной стенки с очагами воспаления, кишечные свищи, илео- и колостомы, грыжи, рубцы). В таких случаях следует исходить из возможности вскрытия брюшной полости без риска войти в контакт с очагом воспа-
ления.
Вместе с тем при выполнении атипичных разрезов следует учитывать особенности анатомического строения той области, где произво-
дится рассечение тканей. Речь идет о соблюдении общих правил при лапартомии: избегать пересечения нервных стволов, выделять мышцы
живота по ходу стволов, а не пересекать их, рассекать ткани в разных слоях.
Промежностный доступ
Такого рода доступ используется при выполнении оперативных вмешательств при общепроктологических заболеваниях (острый и хронический парапроктит, недостаточность анального жома, остроконечные перианальные кондиломы, прямокишечно-влагалищные свищи
и др.).
Промежностным доступом в ряде случаев удается произвести удаление неорганных опухолей (фибромы, лейомиомы, мезенхимомы, тератомы) околопрямокишечной клетчатки. Однако такого рода оперативные вмешательства только промежностным доступом удается выполнить лишь при относительно небольших размерах новообразований, когда верхний полюс находится не выше S IV-V. Разрез кожи промежности производится с учетом локализации опухоли.
При расположении новообразований в ретроректальной клетчатке выполняется полулунный разрез между задним проходом и верхушкой копчика (рис. 19, а). При локализации поражения сбоку от прямой кишки разрез производится отступя на 3—4 см от ануса (рис. 19, б).
При оперативных вмешательствах по поводу небольших новообразований ректовагинальной перегородки, ректовагинальных свищей, ректоцеле, а также при сложных передних экстрасфинктерных свищах применяется передний промежностный доступ: разрез кожи промежности производится в поперечном направлении между анальным отверстием и влагалищем (поперечная перинеотомия).
В исключительных случаях промежностный доступ используется при операциях по поводу злокачественных новообразований нижнеампулярного отдела прямой кишки, только при наличии противопоказаний к лапаротомии (как правило, из-за общего тяжелого состояния больного).
107
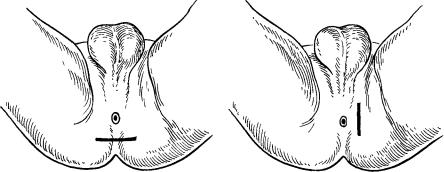
Рис. 19. Промежностный доступ.
а — полулунный разрез, 6 — латеральный разрез
Трансанальный доступ
Такой подход наиболее удобен при выполнении операций по поводу заболеваний дистального отдела прямой кишки, таких как анальная трещина, геморрой, полипы и ворсинчатые опухоли, расположенные в анальном канале или нижнеампулярном отделе прямой кишки
(рис. 20).
При локализации патологического очага в средне- и верхнампулярном отделах прямой кишки трансанальный доступ не всегда обес-
печивает хирургу необходимую свободу манипуляций и достаточно широкое операционное поле. Поэтому при некоторых заболеваниях аноректальной зоны приходится использовать дорсальный или крестцовый доступ.
Крестцовый, крестцово-копчиковый (дорсальный) доступ
Этот доступ использовался для выполнения операций на прямой кишке еще в прошлом веке [Kraske, 1886]. Однако дорсальный доступ сохраняет свое значение и применяется в настоящее время при хирургических вмешательствах по поводу свищей прямой кишки высокого уровня и при удалении неорганных опухолей, расположенных в пре-
сакральной клетчатке (тератомы, кисты, лейомиомы, саркомы и др.). Наиболее выгоден в таких случаях парасакральный доступ (рис. 21), который менее травматичен по сравнению с лапаротомией, обеспечивает свободу манипуляций на внебрюшинном отделе прямой кишки и
может быть расширен за счет удаления копчика.
В последние годы некоторые хирурги [Allgowcr M. et al., 1982] используют дорсальный доступ при хирургических вмешательствах по поводу рака нижне- и среднеампулярного отдели» прямой кишки, при крупных ворчинчатых опухолях этой локализации и выпадении прямой кишки.
108
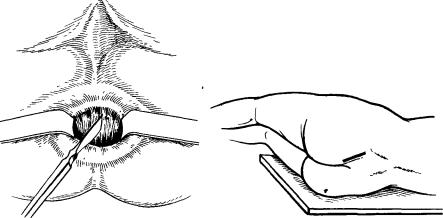
Рис. 20. Трансанальный (эндоректаль- |
Рис 21 Парасакральный доступ. |
ный) доступ. |
|
На наш взгляд, выполнение резекции прямой кишки с применением дорсального доступа возможно лишь при наличии явных противопоказаний к лапаротомии (тяжелые сопутствующие заболевания, резко повышающие степень операционного риска при вскрытии брюшной
полости). Наш опыт свидетельствует также, что дорсальный доступ имеет серьезные преимущества по сравнению с другими подходами
при лечении тератоидных кист и неорганных опухолей, расположенных в пресакральной области.
Трансвагинальный доступ
Оперативные вмешательства на прямой кишке влагалищным доступом в настоящее время выполняются редко. При этом рассекают
заднюю стенку влагалища продольным разрезом и обнажают пере-
днюю стенку прямой кишки или патологический очаг, подлежащий удалению.
Операции на прямой кишке с применением трансвагинального доступа мы выполняем только при удалении доброкачественных образо-
ваний (фибромы, лейомиомы, тератомы), размер которых не превышает 3—4 см.
Комбинированный доступ
Комбинированный доступ при операциях на прямой и ободочной кишке представляет собой сочетание брюшного этапа операции с удалением патологического очага через промежность, анальный канал, крестцово-копчиковую или промежностно-влагалищную рану.
Комбинированные доступы в настоящее время получили широкое распространение в хирургии толстой кишки. Соображения о целесообразности одномоментного комбинированного подхода высказывались
109
еще в конце XIX столетия [Konig, 1888], однако достойное место среди различных видов хирургических доступов комбинированный подход при операциях на толстой кишке занял лишь в конце 50-х — начале 60-х годов XX века.
В настоящее время брюшно-промежностным доступом производится значительная часть оперативных вмешательств при диффузном полипозе толстой кишки, раке прямой кишки, неспецифическом язвенном колите, болезни Крона и мегаколон. Такой подход используется, как правило, при обширных резекциях ободочной и прямой кишки, колпроктэктомии, колэктомии с брюшно-анальной резекцией прямой
кишки, а также при выполнении пластических и реконструктивновосстановительных хирургических пособий.
Оперативное вмешательство, проведенное синхронно комбинированным доступом со стороны брюшной полости и промежности, зна-
чительно сокращает продолжительность операции, обеспечивает ее
асептичность и дает возможность осуществить надежную остановку кровотечения.
В ряде случаев при удалении крупных неорганных опухолей, расположенных в полости таза, целесообразно использовать комбинированный брюшно-крестцовый доступ. Основное преимущество комбинированных доступов — более свободное в техническом отношении выполнение хирургического вмешательства. Это особенно важно при крупных опухолях, когда имеется высокий риск возникновения интраоперационных осложнений (кровотечение, повреждение прямой кишки, ранение мочеточника и др.).
Положение на операционном столе
Для оперативного вмешательства на толстой кишке абдоминальным доступом больного укладывают на спину, ноги разводят в стороны и помещают на специальных выдвижных подставках, обеспечивающих сгибание в тазобедренных и коленных суставах под углом 120° (рис. 22). Такое положение дает возможность одному из ассистентов во время операции на брюшной полости находиться между разведенными ногами больного, а второму ассистенту — сбоку от него, напротив оперирующего хирурга. При этом хирург, ассистенты и операционная сестра не стеснены в действиях. В таком же положении больной находится и при выполнении операции комбинированным брюшно-
промежностным доступом.
Во время манипуляций в области левого или правого отдела ободочной кишки целесообразно изменять угол бокового наклона операционного стола, поворачивая больного на правый или левый бок.
Для облегчения доступа к нижним отделам живота и органам таза больного переводят в положение Тренделенбурга: головной конец стола опускают; при этом поднимается таз, а тело находится в наклонном положении под углом 40—45°. В этой позиции петли тонкой кишки перемещаются в верхние отделы живота, открывая доступ к прямой кишке. Такое положение больного обеспечивает бригаде хирургов достаточно удобный подход к органам таза. Для проведения
110
