
3 курс / Общая хирургия и оперативная хирургия / FKh_Abdominalnaya_khirurgia
.pdf
ЗАБОЛЕВАНИЯ ЖЕЛЧЕВЫВОДЯЩИХ ПУТЕЙ
Правильное решение задач хирургического лечения заболеваний желчевыводящих путей возможно при условии знания анатомии гепатобилиарной зоны (рис. 117).
Рис. 117. Анатомия желчных протоков 1 – печень; 2 – желчный пузырь;
3 – двенадцатиперстная кишка;
4 – большой дуоденальный сосок;
5 – вирсунгов проток;
6– общий желчный проток (холедох);
7– общий печеночный проток (гепатикус);
8– левый печеночный проток;
9– правый печеночный проток
Желчные пути можно разделить на внутрипеченочные, внепеченочные протоки и желчный пузырь. Внутрипеченочные протоки соединяются в правый и левый печеночные протоки, которые отводят желчь от одноименных долей. Чаще всего печеночные протоки соединяются вне печени на 1-1,5 см ниже ее поверхности и образуют общий печеночный проток. Длина его около 3-7 см, диаметр 3-4 мм. После впадения протока желчного пузыря образуется общий желчный проток (холедох). Длина его
140
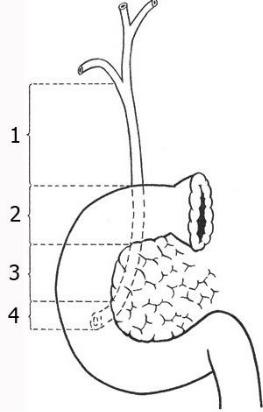
5-8 см, диаметр 5 мм. В патологических условиях холедох способен расширяться до 2-3 см и более. Холедох делится на 4 части (рис. 118):
1.Супрадуоденальная часть – от места впадения пузырного протока до верхнего края двенадцатиперстной кишки (длина от
0,3 до 3 см).
2.Ретродуоденальная часть – находится позади верхней горизонтальной части двенадцатиперстной кишки до вступления протока в поджелудочную железу (длина около 2 см).
3.Панкреатическая часть – расположена между головкой поджелудочной железы и двенадцатиперстной кишки (длина около 3 см).
4.Интрамуральная часть – находится в стенке двенадцатиперстной кишки, прободает ее (длина 10-15 мм), образуя со стороны слизистой БДС (фатеров сосок, папилла).
Рис. 118. Анатомическое расположение холедоха
Желчный пузырь расположен в продольной борозде нижней поверхности правой доли печени и является резервуаром желчи. Желчный пузырь на 2/3 покрыт брюшиной. В нем различают 3
141

отдела: дно, тело и шейку. В месте перехода тела в шейку за счет перегиба образуется карман, в котором часто располагаются желчные камни. У 2-13% больных отмечается внутрипеченочное расположение желчного пузыря и у 0,02% его удвоение. Желчный пузырь переходит в пузырный проток длиной 3-10 мм, который впадает в общий желчный проток (рис. 119).
Рис. 119. Анатомия желчного пузыря 1 – дно; 2 – тело; 3 – шейка (карман Гартмана)
Кровоснабжение печени и желчных протоков осуществляет общая печеночная артерия, которая отходит от чревного ствола. Общая печеночная артерия на уровне верхней части пилорического отдела желудка делится на 3 ветви: собственную печеночную, правую желудочную и желудочнодвенадцатиперстную. Собственная печеночная артерия в воротах печени делится на правую и левую печеночные артерии. От правой печеночной артерии в 64-91% наблюдений отходит пузырная артерия, которая идет от шейки ко дну.
В остальных случаях пузырная артерия может отходить от верхней брыжеечной, собственной печеночной, левой и общей печеночной, желудочно-дуоденальной, желудочно-сальниковой.
142

В хирургии желчных путей важное значение имеет печеночно-двенадцатиперстная связка, которая слева продолжается в печеночно-желудочную (составную часть малого сальника). Кзади от нее располагается сальниковая сумка. В толще печеночно-двенадцатиперстной связки справа расположен холедох, слева от него находится печеночная артерия, между ними и кзади воротная вена (рис. 120). Связка отграничивает вход в сальниковую сумку (винслово отверстие), задней стенкой которого является нижняя полая вена.
Рис. 120. Анатомия печеночно-двенадцатиперстной связки 1 – желчный пузырь 2 – пузырный проток 3 – холедох
4 – общий печеночный проток
5 – пузырная артерия
6 – общая печеночная артерия
7 – воротная вена
8 – желудок
9 – двенадцатиперстная кишка
Заболевания желчных путей в последнее время имеют тенденцию к росту. Это обусловлено изменением образа жизни, характером питания подавляющего большинства жителей нашей
143
планеты. Пациенты с острым холециститом составляют 10-14% от всех больных хирургическими заболеваниями органов брюшной полости и занимают по частоте второе место после аппендицита.
Основной причиной развития заболеваний желчных путей является образование камней в желчном пузыре и протоках. Если в начале нашего столетия на вскрытии желчные камни обнаруживали у 4-6% умерших, то сейчас эта цифра увеличилась до 14-16%.
Наиболее подвержены этому заболеванию жители Европы, Северной и Южной Америки, реже Азии и Центральной Африки.
Этиология и патогенез
До настоящего времени окончательно не выяснены причины образования камней. Составные части желчных камней – холестерин и билирубин в желчи находятся я в коллоидном состоянии. При нарушении химизма желчи происходит образование осадка, желчь становится более концентрированной.
В настоящее время общепризнанными являются факторы, способствующие камнеобразованию:
1)употребление жирной и мясной пищи;
2)ожирение;
3)малоподвижный образ жизни;
4)воспаление в желчных путях и пузыре;
5)пожилой возраст;
6)беременность;
7)заболевания ЖКТ (язвенная болезнь, дуоденит, гепатит, колит, панкреатит и др.).
Эти факторы ведут к нарушению моторно-эвакуаторной функции желчного пузыря и протоков, застою желчи, снижению коллоидной устойчивости желчи, воспалению и в итоге к образованию камней.
Образование камней происходит в основном в желчном пузыре. Химический состав желчных камней – холестерин, желчные пигменты и известь. Чаще всего камни смешанные, но по преобладанию определенных ингредиентов их разделяют на холестериновые (отмечаются в 64 – 98% случаев) и пигментные
(10 – 15%).
144

Большое значение в образовании камней придается соотношению холатов и холестерина (холатохолестериновый), холатов и лецитина (холатолецитиновый коэффициент) в желчи. В норме он составляет 13:20. При нарушении этого соотношения происходит выпадение холестерина, что является начальным звеном в образовании камней.
Рис. 121. Камни желчного пузыря
Одним из важных моментов в развитии патологии желчных путей является присоединение инфекции, которая может проникать в желчный пузырь следующими путями:
1)гематогенным – чаще из кишечника по системе воротной вены;
2)лимфогенным – из окружающих органов;
3)восходящим – из ЖКТ через БДС.
При воспалении из желчи могут высеваться различные микробы: кишечная палочка – до 50%, стафилококк –15 – 30% и др.
Провоцировать развитие воспаления в желчных путях могут аллергические факторы, поражение сосудов (атеросклероз) и воздействие ферментов панкреатического сока.
При присоединении инфекции развивается воспаление желчного пузыря – холецистит. Подавляющее большинство холециститов развивается на фоне камней желчного пузыря (80 – 85%) и лишь 15 – 20% - бескаменные.
145
Классификация
I. Холелитиаз, не осложненный инфекцией:
1)печеночная колика;
2)вентильный камень холедоха;
3)вклиненный камень холедоха.
II. Холелитиаз, осложненный инфекцией (острый калькулезный холецистит);
1)катаральный;
2)флегмонозный;
3)гангренозный;
4)перфоративный.
III. Бескаменный острый холецистит;
1)катаральный;
2)флегмонозный;
3)гангренозный;
4)перфоративный;
5)ферментативный.
IV. Осложнения холецистита;
1)холангит;
2)сепсис;
3)перитонит;
4)панкреатит;
5)гепатит.
V.Дискинезия желчных путей.
Клиническая картина
Основными клиническими проявлениями заболеваний желчных путей являются болевой синдром и желтуха.
Желчно-каменная болезнь
Печеночная колика проявляется приступом сильных колющих болей в правом подреберье или эпигастрии, возникающих, как правило, после погрешности в диете (прием жирной, жареной пищи). Боли иррадиируют в лопатку и правую половину грудной клетки. Иногда на высоте болевого приступа
146
может возникать однократная рефлекторная рвота. Боли связаны с перемещением камней в желчном пузыре вследствие его сокращения после приема пищи. Болевой синдром купируется самостоятельно или после приема спазмолитиков и наложения теплой грелки на брюшную стенку. Больные самостоятельно проводят эти мероприятия.
Наличии камней в общем желчном протоке может приводить к временной или постоянной его закупорке, что приводит к развитию клинических проявлений вентильного или вклиненного камня протока. Камни в общий желчный проток проникают, как правило, из желчного пузыря, но могут и образоваться в протоке. При продвижении камня он обтурирует его в терминальном (суженом) отделе, чаще в области папиллы. Это приводит к развитию болевого синдрома и механической желтухи.
При вклиненном камне на фоне болевого синдрома появляется механическая желтуха, которая характеризуется желтушным окрашиванием склер и кожных покровов, обесцвечиванием кала. Вентильный камень проявляется интемитирующим характером болевого синдрома и желтухи. Для вклиненного камня характерно увеличение размеров желчного пузыря, за счет перерастяжения его желчью.
При дифдиагностике механической желтухи опухолевого генеза (обтурирующая опухоль головки поджелудочной железы или фатерова соска) необходимо помнить, что в этом случае отсутствует болевой синдром, т.к. опухоль обтурирует просвет протока медленно. Желтуха развивается на фоне полного здоровья и длительное время больные не отмечают других жалоб. У больных развивается синдром Курвуазье – механическая желтуха, увеличенный безболезненный желчный пузырь и обесцвеченный кал.
Острый холецистит
Заболевание развивается внезапно, как правило, после погрешности в диете. Появляются постоянные ноющие боли в правом подреберье, тошнота, многократная рвота, не приносящая облегчения. Больные отмечают повышение температуры до 39 – 40о, озноб, сухость во рту.
147

При осмотре возможно выявить желтушность кожи и склер. Определяется тахикардия.
Язык суховат, обложен желтым налетом. При пальпации живота, как правило, отмечается его напряжение и болезненность в правом подреберье, которые зависят от формы воспаления (катаральный, флегмонозный и гангренозный холецистит). Довольно часто определяется увеличенный, напряженный, болезненный желчный пузырь. Положительны симптомы ОртнераГрекова (болезненность при поколачивании по правой реберной дуге), Кера (резкая болезненность при введении руки в правое подреберье при вдохе), Мюсси (болезненность при надавливании между ножками правой грудино-ключично-сосцевидной мышцы).
При развитии перитонита начинают определятся симптомы раздражения брюшины.
На УЗИ определяются признаки воспаления: увеличение желчного пузыря, утолщение его стенки, снижение эхогенности и «двойной контур» стенки, наличие жидкости по периферии (рис.
122).
а б Рис. 122. УЗИ-картина острого холецистита
а – утолщение стенки, «двойной контур», б – утолщение стенки, скопление жидкости (указано стрелками)
При лабораторном исследовании крови определяется высокий лейкоцитоз до 15 – 30.109/л со сдвигом формулы влево, лимфоцитоз, ускорение СОЭ. Необходимо провести исследование биохимических показателей крови – билирубина, амилазы (сопутствующий панкреатит), азотистые шлаки.
148

Необходимо помнить, что при деструкции желчного пузыря у больных с гангренозным холециститом и пожилых, местные проявления воспаления могут быть сглаженными и на первый план выходят симптомы интоксикации и перитонита.
Методы диагностики заболеваний желчных путей
Исследование желчных путей возможно проводить до операции, во время ее проведения и в послеоперационном периоде.
Ультразвуковое исследование – является наиболее информативным неинвазивным методом исследования заболеваний печени и внепеченочных желчных протоков. Позволяет определить размеры, толщину стенки и характер содержимого желчного пузыря (рис. 123). При наличии камней его диагностическая ценность составляет 98-100%, для камней желчных протоков она несколько ниже.
УЗИ печени и внепеченочных желчных протоков возможно проводить и во время операции специальным датчиком. Это исследование позволяет определить мелкие камни в протоках и состояние терминального отдела холедоха (опухоль).
В послеоперационном периоде исследование незаменимо у больных с так называемым постхолецистоэктомическим синдромом, т.к. рентгеноконтрастные методы не всегда информативны.
а б Рис. 123. УЗИ-картина конкрементов желчного пузыря, дающих
характерную эхо-тень а – единичный камень ближе к шейке;
б – множественные мелкие камни
149
