
- •Глава3.Результатыклиническихилучевыхисследованийбольных неосложнённымракомлёгкого..
- •Глава1.Современноесостояниеипроблемылучевойдиагностики рака лёгкого,осложнённого вторичными
- •Эпидемиологияракалёгкогоиклиническаякартинаприосложнённомтеченииопухолевогопроцесса
- •Классификацияракалёгкогоивторичныхвоспалительныхосложнений
- •Лучеваядиагностикаракалёгкого
- •Применениеультразвуковогометодавдиагностикеистадировании
- •Глава2.Общаяхарактеристика обследованныхбольных.Методыиметодикиклиническогоилучевого обследованиябольных
- •Общаяхарактеристикабольных
- •Методылучевогообследованиябольных
- •Рентгенологическоеисследование
- •Рентгеновскаякомпьютернаятомографиягруди
- •Методикавысокопольноймагнитно-резонанснойтомографиигруди
- •Глава3.Результатыклиническихилучевыхисследованийбольных неосложнённымракомлёгкого
- •Результатылучевыхметодовисследования
- •Результатыкомпьютернойтомографиивопределениихарактеристикопухолевогоузлапринеосложнённомтеченииракалёгкого
- •Глава4.Результатыклиническихилучевыхисследованийбольныхсосложнённымтечениемрака
- •Результатылучевыхметодовисследования
- •Применениекомпьютернойтомографиивопределениихарактеристикопухолевогоузлаприосложнённомтеченииракалёгкого
- •Глава5.Результатыиперспективыприменениямагнитно-резонанснойтомографиивдиагностике местной
- •Применениемагнитно-резонанснойтомографиивопределениихарактеристикопухолевогоузла
- •Магнитно-резонанснаятомографиявопределениирегионарногораспространенияопухолевогопроцесса
Результатыкомпьютернойтомографиивопределениихарактеристикопухолевогоузлапринеосложнённомтеченииракалёгкого
Всемпациентамснеосложнённымтечениемракалёгкого(n=51)выполненакомпьютернаятомография.
Накомпьютерныхтомограммахраклёгкогопринеосложнённомтечениихарактеризовалсякакодиночныйузелокруглой(n=13,25,5%)илинеправильной(n=38,74,5%)формы.РазмерыопухолиоценивалисогласноRECISTкритериям,требованиямикоторыхявляетсяизмерениемаксимальногодиаметрацелевогоочагапораженияваксиальнойиливдругойплоскости,еслиестьвозможностьвыполненияизотропногосканированияисследуемойобласти.Вдополнениекэтомуизмерялиперпендикулярныйразмеркэтомудиаметруваксиальнойплоскостиимаксимальныйвертикальныйразмервсагиттальнойилифронтальнойплоскостях.Дляизмерениялимфатическихузловиспользовалинаименьшийдиаметрваксиальномсрезе.
Сцельюхарактеристикинаружныхконтуровиспользовалитерминычёткихировных(бугристых),атакженечёткихинеровных(«лучистых»)контуров.Хотелосьбыотметить,чтовгруппеснеосложнённымтечениемракалёгкогоневстречалисьбольныесателектазамилёгкого,чтопозволяловсегдаопределитьконтурыиистинныеразмерыопухоли.
РентгеновскаяплотностьпошкалеХаунсфилдавыявленногоновообразованияпринативномсканировании,атакжехарактернакопленияконтрастноговеществаизмеряливразличныхучасткахопухолевогоузла.Однородностьструктурыопухолиоценивалинапостконтрастныхтомограммах.
Сцельюопределениявозможностивыполнениячрезбронхиальнойбиопсиииливыбораметодикиполученияматериаладлягистологическогоисследованиянеобходимобылоопределитьсоотношениеопухолисостенкамисубсегментарныхбронхов,атакжесокружающимианатомическимиструктурами,связьскоторымиприводиткизменениюстадииопухолевогопроцессавсоответствиисмеждународнойTNMклассификацией.Основныепризнаки,выявленныеспомощьюкомпьютернойтомографиипринеосложнённомтеченииракалёгкого, представленывтаблице24.
Таблица24Характеристикиопухолевогоузлапринеосложнённомтеченииракалёгкого
Признак |
Абс. |
% |
|
13 38 |
25,5 74,5 |
|
13 38 |
25,5 74,5 |
T-критерийсогласноклассификацииTNM |
8 |
15,7 |
–T1a(менее2см) |
||
–T1b(больше2см,меньше3см) |
15 |
29,4 |
–T2a(больше3см, меньше5см) |
18 |
35,3 |
–T2b(больше5см,меньше7см) |
10 |
19,6 |
Отношениекстенкамбронхов: |
33 |
64,7 |
–культябронха |
||
–прилежаниекстенкамбронхов |
11 |
21,6 |
– безприлежаниякстенкамбронхов |
7 |
13,7 |
–однороднаяструктура |
45 |
88,2 |
–неоднороднаяструктура |
6 |
11,8 |
–вовлечениевисцеральнойплевры |
13 |
25,5 |
–вовлечениепариетальнойплевры |
2 |
3,9 |
Изданных,приведённыхвтаблице24,следует,чтоопухолилёгкогопринеосложнённомтечениивбольшинствеслучаевимелинеправильнуюформу
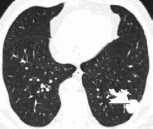
(n=38,74,5%),тогдакакокруглаяформабылаопределенатолькоу13(25,5%)больных.Приэтомзависимостиформыопухолевогоузлаотегоразмеровустановленонебыло.Наружныйконтурчащевсегоимелнеровныйинечёткийхарактер(n=38,74,5%)(рисунок1).
 а) б)
а) б)
Рисунок1.ВариантыформыинаружногоконтурановообразованиялёгкогоКомпьютерныетомограммы,лёгочноеэлектронноеокно:
а)аксиальныйсрезнауровнеправогожелудочка,внижнейдолелевоголёгкогоопределяетсяокруглоеновообразование(аденокарцинома)счёткимиировнымиконтурами(T1b)–стрелка;
б)аксиальныйсрезнауровнеотхожденияглавныхбронхов,вверхнейдолелевоголёгкоговизуализируетсянеправильнойформыновообразование(плоскоклеточныйрак),имеющее«полицикличные»контуры(T2b)–стрелка.
ПриоценкеразмеровопухолииотнесениипациентакопределённойкатегориипоТ-критериюнаиболееважнымявлялосьточноеизмерениеиопределениенаибольшегоизтрёхстандартныхпосистемеRECISTразмеровопухоли.СреднийпоказательпервогоразмерасогласноRECISTкритериямравнялся31,8±13,7мм.
РаспределениебольныхвзависимостиотT-критериясогласномеждународнойTNMклассификациипоказало,чтопринеосложнённомтеченииракалёгкогоподавляющеебольшинствобольныхимелиIиIIстадииопухолевого
процесса(96,1%)снезначительнымпреобладаниемпациентовсостадиямиT1bиT2a (n=33, 64,7%).
Денситометрическиепоказателиопухолипринативномсканированиисоставили31,7±8,9HU;послевнутривенноговведенияконтрастноговещества–46,5±11,6HU,чтовероятнеевсегосвидетельствовалоовыраженномкровоснабженииопухолевогоузла.Приростотносительнойрентгеновскойплотностивыявленногоновообразованияпослевнутривенноговведенияконтрастноговеществавсреднемсоставил46,8%.
Вбольшинствеслучаев(n=33,64,7%)отмечалиобрывсубсегментарногобронханауровненовообразованияввиде«культи»(рисунок2а),у11(21,6%)больныхновообразованиеприлежалокстенкебронха(рисунок2б).У7(13,7%)пациентов связиновообразованиясбронхаминебылоопределено(рисунок2в).
Структураопухолиуподавляющегобольшинствапациентовснеосложнённымтечениемракалёгкого(n=45,88,2%)былаоднороднойкакпринативномсканировании,такипослевнутривенноговведенияконтрастноговещества(рисунок3а).В6(11,8%)случаяхотмечаласьнеоднородностьденситометрическихпоказателейпреимущественнозасчётналичиявструктуреопухолевогоузла,какправило,центральнорасположенногоучасткапониженнойрентгеновскойплотности,у4(7,8%)больныхотметилислабоенакоплениеконтрастноговеществанапостконтрастныхтомограммах(рисунок3б).Удвухпациентоввструктуреновообразованиябыливыявленыгиперденсныевключения,обусловленныеналичиемобызвествлений(рисунок3в).


 а) б)
а) б)
в)
Рисунок2.Отношениеопухолилёгкогокстенкамбронхов.Компьютерныетомограммываксиальнойплоскости,лёгочноеэлектронноеокно:
а)внижнейдолелевоголёгкогоопределяетсяокруглоеновообразование(плоскоклеточныйрак)снечётким,лучистымнаружнымконтуром,субсегментарныйбронхверхнегосегментанижнейдолинауровненовообразованияобрывается–«культя»(T1b)–стрелка;
б)вверхнейдолелевоголёгкоговизуализируетсянеправильнойформыновообразование(аденокарцинома)случистымнаружнымконтуром,вструктуреновообразованиявизуализируетсяпросветсуб-субсегментарногобронхазаднегосегментаверхнейдоли(T1b)–стрелка.
в)всреднейдолеправоголёгкогоопределяетсяокруглоеновообразование(аденокарцинома)счёткимиировнымиконтурамибезвидимойсвязисдистальнымиотделамибронхов(T1a).
 а) б)
а) б)
в)
Рисунок3.Вариантыструктурывыявленныхновообразованийпринеосложнённомтеченииопухолевогопроцесса.Компьютерныетомограммываксиальнойплоскости,мягкотканноеэлектронноеокно:
а)всреднейдолеправоголёгкогоопределяетсяокруглоеновообразование(диморфныйрак)счёткимиировнымиконтурами(T2а),накоплениеконтрастноговеществаоднородное–стрелка;
б)вверхнейдолеправоголёгкоговизуализируетсянеправильнойформыновообразование(плоскоклеточныйрак)неоднороднойструктурызасчётучастковпониженнойрентгеновскойплотностипошкалеХаунсфилдавцентральныхотделах,ненакапливающихконтрастноевещество(T1a)–стрелка;
в)вверхнейдолеправоголёгкоговизуализируетсянеправильнойформыновообразование(аденокарцинома)неоднороднойструктурызасчётмелкихучастковповышеннойрентгеновскойплотностипошкалеХаунсфилда–вкрапленияизвести(T2b)–стрелка.
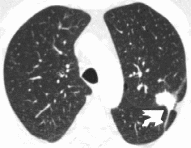
Основныепроблемывопределенииместнойраспространённостипринеосложнённомтеченииракалёгкогозаключалисьвоценкевовлечениявопухолевыйпроцессвисцеральнойплевры.Вовлечениевопухолевойпроцессвисцеральнойплеврыоценивалипоналичиюсимптомовдеформацииконтуровлёгкого:втяженийконтуров,утолщенияплеврывобластиновообразования.Крометого,отмечалинакоплениеконтрастноговеществавутолщеннойплевревместеприлежаниякнейопухоли,атакжеприлежаниеновообразованиякплевренапротяженииболее15мм.Признакираспространенияновообразованиянависцеральнуюплеврупорезультатамкомпьютернойтомографиибылиопределеныу14(27,5%)больных(рисунок4).Впоследующем,поданнымпатоморфологическогоисследования,указанныеизменениябылиподтвержденыу12(23,5%)пациентов.Втожевремяу5(9,8%)пациентовпризнаковпрорастанияопухоливплевруприкомпьютернойтомографиинебыловыявлено,однакоприоперациидиагностированововлечениевпроцессвисцеральнойплевры(рисунок5).
 а) б)
а) б)
Рисунок4.Периферическийракверхнейдолилевоголёгкого(аденокарцинома–T2aN0).Компьютерныетомограммы,лёгочноеэлектронноеокноаксиальная(а)исагиттальная(б)плоскости.ВS1+2левоголёгкогоопределяетсяновообразованиенеправильнойформыснечёткими,лучистымиконтурами,напротяжении21ммприлежащееквисцеральнойплевре,наэтомуровнеплевраутолщенаивтянута–стрелки.

 а) б)
а) б)
Рисунок5.Периферическийдиморфныйраксреднейдолиправоголёгкого(T2aN0).Компьютерныетомограммы,лёгочноеэлектронноеокноаксиальная(а)исагиттальная(б)плоскости.ВS4правоголёгкогоопределяетсяновообразованиенеправильнойформыснечёткими,лучистымиконтурами,напротяжении9ммприлежащееквисцеральнойплевре,наэтомуровнеплевранеизменена,контурлёгкогонедеформирован–стрелки.
Уодногобольногоспериферическимновообразованиемверхнейдолилевоголёгкого,укоторогобыливыявленыКТ-признакиинвазииопухоливвисцеральнуюплевру,приоперативномвмешательствеопределенораспространениеопухолинапариетальнуюплевруигруднуюстенку(рисунок6).

 а) б)
а) б)
Рисунок6.Периферическийплоскоклеточныйракверхнейдолилевоголёгкого(T3N0).Компьютерныетомограммываксиальнойплоскости,лёгочное(а)имягкотканное(б)электронныеокна.ВS1+2левоголёгкогоопределяетсяновообразованиеовальнойформысчёткими,лучистымиконтурами,напротяжении3,8смприлежащееквисцеральнойплевре,прослойкажировойклетчаткимеждуновообразованиемигруднойстенкойпрослеживаетсянавсемпротяжении(T2a)–стрелки.Врезультатеоперативноговмешательствабылодиагностированораспространениеопухолинакостальнуюплевруигруднуюстенку–T3.
СравнительнуюоценкуистинныхразмеровопухолииместнойраспространённостионкологическогопроцессапроизводилисогласномеждународнойTNMклассификации.КT1aотносилиопухолименьше2смвнаибольшемизмерении,T1b–опухолинаходящиесявдиапазонеот2смдо3см.КT2aотносилиопухолибольше3смвнаибольшемизмерении,номеньше5см,кT2b–больше5см,номеньше7см.Крометого,кT2относилиопухоли,распространяющиесянависцеральнуюплевру,приэтомихразмеручитывалсясцельюразделениянаподгруппыаиb.Вгруппеснеосложнённымтечениемракалёгкогобольныхсателектазамилёгкогонебыло.КT3относилиопухолиболее7смвнаибольшемизмерении,атакжеопухолименьше7смвнаибольшемизмерении,распространяющиесянапариетальнуюплевру.Результаты
компьютерной томографии по T-критерию сравнивали с результатамипатоморфологическихисследований(таблица25).
Таблица25Сравнениерезультатов компьютернойтомографииипатоморфологических
исследованийвотношенииместнойраспространённостиопухолевогопроцесса
КатегорияТ |
Компьютернаятомография |
Патоморфологическоеисследование |
||
Абс. |
% |
Абс. |
% |
|
T1a |
8 |
15,7 |
9 |
17,6 |
T1b |
15 |
29,4 |
17 |
33,3 |
T2a |
18 |
35,3 |
14 |
27,5 |
T2b |
10 |
19,6 |
10 |
19,6 |
T3 |
– |
– |
1 |
2,0 |
Из данных, приведённых в таблице 25, следует, что применение
компьютернойтомографиипозволилодостовернодиагностироватьразмерпервичнойопухолииместнуюраспространённость.ПрисравнительнойоценкевзависимостиотT-критериядоипослеоперации,быливыявленыследующиеошибки:недооценкастепениместногораспространенияопухолиу3больных,изнихуодногобольногосраспространениемопухолинакостальнуюплевруигруднуюстенку(T3)иудвухбольныхсвовлечениемвпроцессвисцеральнойплевры.Переоценкаместнойраспространённостипервичнойопухолиподаннымкомпьютернойтомографииимеламестоу5больных,изнихтрёмпациентамсТ1аустановленаТ2астадия;двумпациентамсТ1bвыставленаТ2aстадия.
Былпроведенстатистическийанализрезультатовсравненияразмеровопухолевогоузлаприкомпьютернойтомографиииистинныхразмеровпримакроскопическомисследованииудалённыхпрепаратов.Проверканормальногораспределенияизучаемыхпеременныхпоказала,чтопеременныенесоответствуюткривойнормальногораспределения.Поэтомудлясравненияпеременныхиспользовалиметодынепараметрическойстатистики–критерийзнаковикритерийВилкоксона.Приоценкепоэтимкритериямвыявленостатистическинезначимоеразличиемеждуизучаемымипеременными,
определяемымиприкомпьютернойтомографииивовремямакроскопическогоисследования(методзнаковZ=1,17,ВилкоксонZ=1,17,приp<0,05).Приоценкестепеникорреляцииразмеровопухолевогоузла–критерийСпирменадлязависимыхвыборок–определяетсяоченьвысокаясилакорреляциимеждуизучаемымипеременнымиR=0,96,приp<0,05(рисунок7).

Рисунок7.СтепенькорреляцииСпирменадлязависимыхвыборок,соотношениеразмеровопухолевогоузлаприкомпьютернойтомографиииистинныхеёразмеров примакроскопическомисследовании.
Размерыопухолевогоузла,определяемыеприкомпьютернойтомографиипочтисовпадаютсистиннымиразмерамиопухолипримакроскопическомисследовании.
СцельюопределениястадиизаболеванияпроводилистатистическийанализсравнениярезультатовкомпьютернойтомографиииокончательнойоценкистадиипоТ-критериюподаннымпатоморфологическихисследований.ПриоценкепокритериюзнаковикритериюВилкоксонавыявленыстатистическинезначимоеразличиемеждуизучаемымипараметрами,определяемымиприкомпьютернойтомографииипослеоперации(методзнаковZ=0,35,ВилкоксонZ=0,35,приp<0,05).ПриоценкестепеникорреляциипопредполагаемойиокончательнойстадиямопределяетсявысокаясилакорреляциимеждуизучаемымипеременнымиR=0,82,приp<0,05,критерийСпирменадлязависимыхвыборок(рисунок8).

Рисунок8.СтепенькорреляцииСпирменадлязависимыхвыборок,соотношениепредполагаемойиокончательнойстадийопухолевогопроцесса.
ПредполагаемаякатегорияТпорезультатамкомпьютернойтомографиипочтисоответствуетокончательнойстадииопухолевогопроцесса.
Такимобразом,компьютернаятомографияявляетсявысокоинформативнымметодомопределенияпараметровместнойраспространённостиопухолевогоузла,чтопозволяетсвысокойточностьюпроводитьдооперационноестадированиеопухолевогопроцессапоТ-критерию принеосложнённомтеченииракалёгкого.
Компьютернаятомографияввыявлениирегионарногораспространенияопухолевогопроцессапринеосложнённомтеченииракалёгкого
Вгруппебольныхснеосложнённымтечениемракалёгкогобылпроведенанализэкстрапульмональногораспространенияопухолевогопроцесса,характеризующегосясостояниемрегионарныхлимфатическихузловсогласномеждународнойTNMклассификации.
Картированиерегионарныхлимфатическихузловпроизводилисогласносхемелимфатическихузлов(MountainC.F., 1997).
Сцельювыявленияпатологическихизмененийлимфатическихузловоценивалиразмерываксиальнойплоскости,приэтомизмерялимаксимальныйиперпендикулярныйемуразмеры,оцениваянаименьшийизних.Учитывали
второй,наименьшийразмер.Признакомопухолевогопоражениялимфатическогоузлаприкомпьютернойтомографиисчиталипревышениеразмераболее10мм.
СопоставлениестадииопухолевогопроцессапоN-критерию,определённойподаннымкомпьютернойтомографииирезультатампатоморфологическогоисследования,приведеновтаблице26.
Таблица26Сравнениерезультатов компьютернойтомографииипатоморфологического
исследованиявоценкепоражениялимфатическихузлов
КатегорияN |
Компьютернаятомография |
Окончательноестадирование |
||
Абс. |
% |
Абс. |
% |
|
N0 |
41 |
80,4 |
41 |
80,4 |
N1 |
7 |
13,7 |
8 |
15,7 |
N2 |
3 |
5,9 |
2 |
3,9 |
Вбольшинствеслучаевпринеосложнённомтеченииракалёгкогокакпо
результатамкомпьютернойтомографии,такипопатоморфологическимзаключениям,метастатическогопоражениялимфатическихузловнеопределялось.Вместестем,внекоторыхслучаяхотмечалосьнесоответствиеданныхлучевогоисследованияиокончательногостадированияпоN-критерию.Так,удвухбольныхпорезультатамкомпьютернойтомографиипризнаковпоражениялимфатическихузловнебыловыявлено.Однако,окончательныеданныепатоморфологическихисследованийсвидетельствовалионаличиипоражённыхлимфатическихузловкорнялёгкогоуодногопациентаилимфатическихузловсредостениянасторонепораженияещёуодногобольного,чтопривелокнеобходимостивыполненияоперативноговмешательствабольшего,чемпланировалосьобъёма.Такимобразом,вдвухслучаяхзарегистрированозанижениестадииопухолевогопроцессапоN-критериюподаннымкомпьютернойтомографии.
Заключениеоналичииувеличенныхлимфатическихузлов,котороепривелокзавышениюстадииопухолевогопроцессапоN-критериюнаэтапедооперационнойдиагностики,былосделаноу4больных.Вдвухслучаях
признаковметастатическогопоражениялимфатическихузловпригистологическомисследованииневыявлено.УдвухпациентовпредполагаемаякатегорияN2поданнымкомпьютернойтомографиибыласниженадоN1приокончательномстадировании.
Вцелом,диагностическаяточностькомпьютернойтомографиивоценкерегионарногораспространенияракалёгкогопринеосложнённомтечениисоставила92,2%.ПоказателидиагностическойэффективностикомпьютернойтомографиивопределениикритерияNпредставленывтаблице27.
Таблица27Диагностическаяэффективность компьютернойтомографиивопределении
регионарногораспространенияракалёгкогопринеосложнённомтечении
Показатель |
Значение |
Чувствительность |
80,0% |
Специфичность |
95,1% |
Точность |
92,2% |
Ложноотрицательныйответ |
20% |
Ложноположительныйответ |
3,9% |
Компьютерная томография при неосложнённом течении рака лёгкого
обладает высокой специфичностью (95,1%) в оценке регионарногораспространенияопухолевогопроцесса.
БольнойЛ.,67лет,поступилвклиникугоспитальнойхирургиивплановомпорядкесдиагнозомнаправленияновообразованиеверхнейдолилевоголёгкого.
Припоступлениипредъявлялжалобынаболивлевойполовинегруди,сухойкашель.
Изанамнезазаболеванияизвестно,чтодвамесяцаназадпоявилсясухойкашель,боливлевойполовинегруди,иногдаиррадиирущиевлевуюлопатку.Консультированкардиологом,данныхзапатологиюсердечно-сосудистойсистемынеполучено.Дляисключенияпатологииоргановгруднойполостирекомендовановыполнениекомпьютернойтомографии.
Изанамнезажизни:профессиональныевредности–неимеет;вредныепривычки–курениевтечение45летпополторыпачкесигаретвдень.
Состояниебольногоудовлетворительное,рост–178см,вес–87кг,кожныепокровырозовые,частотадыханиявпокое–16-18вминуту,пульсритмичный,удовлетворительногонаполнения,60-70удароввминуту.
Больномувплановомпорядкевыполненакомпьютернаятомографиягруди(рисунок9),диагностированопериферическоеновообразованиеверхнейдолилевоголёгкого.Крометого,былоотмеченоприлежаниевыявленногоновообразованияквисцеральнойплевренапротяжении3,7см–инвазия(T2b).

 а) б)
а) б)
Рисунок9.БольнойЛ.,67лет.Периферическийракверхнейдолиправоголёгкого(умереннодифференцированныйплоскоклеточныйрак)T2bN0M0.
Насериикомпьютерныхтомограммваксиальнойплоскостивлёгочном(а)имягкотканном(б)электронныхокнах,вверхнейдолелевоголёгкогоопределяетсянеправильнойформыновообразование,имеющее«полицикличные»контуры.Новообразованиеприлежитнапротяжении3,7смквисцеральнойплевре(T2b)–стрелка.Послевнутривенноговведенияконтрастноговеществаотмечаетсяегоумеренноеиравномерноенакоплениеописаннымновообразованием.
Сцельюдооперационнойгистологическойверификациидиагнозапациентуподрентгенологическимконтролемвыполненачрезбронхиальнаябиопсия(плоскоклеточныйрак).
 Послепредоперационнойподготовкииоценкифункциональныхрезервоворганизмавусловияхмногокомпонентнойанестезиисинтубациейтрахеииискусственнойвентиляциилёгкихбольномувыполненалевосторонняялобэктомия(рисунок10).
Послепредоперационнойподготовкииоценкифункциональныхрезервоворганизмавусловияхмногокомпонентнойанестезиисинтубациейтрахеииискусственнойвентиляциилёгкихбольномувыполненалевосторонняялобэктомия(рисунок10).
Рисунок10.Макропрепаратудалённойверхнейдолилевоголёгкого.Размерыновообразованиясоответствуютразмерам,измереннымприкомпьютернойтомографии,крометого,отмечаетсяраспространениеопухолевогоузланависцеральную плевру(T2b)–стрелка.
Гистологическоезаключение–умереннодифференцированныйплоскоклеточныйраклёгкогоT2bN0M0.
Впредставленномклиническомнаблюдениикомпьютернаятомографияиспользованакакметодпервичнойдиагностикиновообразованиялёгкого.Характеристикаопухолевогоузлаистепеньместнойраспространённости,определённаяприкомпьютернойтомографии,полностьюсоответствовалапатоморфологическомуисследованию.
Такимобразом,проанализированаиобобщенакомпьютерно-томографическаясемиотикаракалёгкогоприегонеосложнённомтечении.Применениекомпьютернойтомографиипозволяетвизуализироватьопухолевый
узел,охарактеризоватьегоструктуру,контуры,взаимоотношениясбронхами,атакжесвысокойточностьюоценитьистинныеразмерыопухоли.ЭтодаётвозможностьклассифицироватьвыявленноеновообразованиепокритериюТсогласномеждународнойTNMклассификации.Выявленавысокаякорреляционнаясвязьмеждуразмерамиопухоли,измереннымипорезультатамкомпьютернойтомографии,всравнениисистиннымиеёразмерами(R=0,96,приp<0,05),атакжесовпадениестадийпоТ-критерию(R=0,82,приp<0,05).Точностькомпьютернойтомографииввыявлениипоражениярегионарныхлимфатическихузловпревышает90%.Следовательно,компьютернаятомографияявляетсявысокоинформативнымметодомлучевойдиагностикиракалёгкогопринеосложнённомеготечениииможетиспользоватьсянаэтапепервичнойдиагностикии вкачестве методапредоперационногопланирования.
