
4 курс / Лучевая диагностика / Материалы_2_го_Всероссийского_национального_конгресса_по_лучевой
.pdf
Материалы и методы. Обследовано 26 пациентов (19 мужчин и 7 женщин) в возрасте от 15 до 48 лет, получивших тупую травму в область гортани. Компьютерная томография (КТ) проводилась по стандартной методике в мягкотканом алгоритме на спиральном компьютерном томографе «Astheon» (Тошиба) с последующими 2-х и 3-х мерными реконструкциями.
Полученные данные сопоставлялись с клиническими, интраоперационными и патоморфологическими данными.
Результаты и обсуждение. Известно, что не зависимо от механизма воздействия, клиническая картина при тупых травмах гортани зависит от глубины и степени повреждения ее структур. Также для данного типа повреждений характерно не соответствие внешних проявлений травмы глубине патологических изменений. У 9 пациентов при полном отсутствии внешних проявлений травмы по данным КТ определялся отек голосовых связок с увеличением их объема, снижением плотности до +18Н и сужением голосовой щели. Других изменений у данной группы пациентов выявлено не было. При обследовании 10 пострадавших помимо сужения голосовой щели и отека голосовых складок у их основания и в подскладочном пространстве определялись гематомы размерами до 10,0-15,0 мм плотностью до +63Н. Картина изменений у 5 пациентов характеризовалась не только наличием отека голосовых складок с сужением голосовой щели и наличием гематом в подскладочном пространстве, но и наличием дефектов в области боковых рогов щитовидного хряща с частичным (у 2 больных) и полным (у 1 пациента) их отрывом. Наиболее выраженные изменения по данным КТ наблюдались у 2 пострадавших. На фоне выраженных изменений складок, наличия гематом имелись дефекты в стенке гортани с определяемым свободным воздухом в межмышечном пространстве объемом не более1518мл, плотностью до-1000Н.
Выводы. Таким образом, анализ показал, что спиральная компьютерная томография является высокоинформативным методом в оценке степени поражения структур гортани при тупых травмах. Чувствительность метода составила – 95,7%, специфичность – 97,3%, точность 98,1%.
АНАЛИЗ ИССЛЕДОВАНИЙ МАГИСТРАЛЬНЫХ АРТЕРИЙ ГОЛОВЫ И ШЕИ МЕТОДАМИ МАГНИТНО-РЕЗОНАНСНОЙ АНГИОГРАФИИ И ТРАНСКРАНИАЛЬНОЙ ДОППЛЕРОГРАФИИ
Ковалева А.В., Абунагимова С.А., Берестовская Н.И.
Окружной кардиологический диспансер «Центр диагностики и сердечно-сосудистой хирургии», г.Сургут
Актуальность. На сегодняшний день цереброваскулярные заболевания продолжают оставаться наиболее распространенной патологией в структуре общей заболеваемости населения (занимает второе место в мире среди сосудистой патологии по данным ВОЗ за 2007г.), приводящей к тяжелым церебральным катастрофам: таким как инсульты.
Цель. Сопоставить результаты двух методов исследования: магнитно-резонансной ангиографии (МРА) и транскраниальной допплерографии (ТКДГ) сосудов головы и шеи.
Материалы и методы. Обследовано 41 человек (26 женщин и 15 мужчин) в возрасте 54±9,6 лет, у которых в анамнезе имелись транзиторные ишемические атаки. При отборе пациентов в эту группу всем проводили ТКДГ и контрастную МРА ветвей дуги аорты.
ТКДГ проводили на ультразвуковом аппарате Acuson Antares с использованием линейного датчика VFX-13-5 мГц.
МРА проводили на магнитно-резонансном томографе
PHILIPS ACHIEVA 1.5Тл с получением Т1 и Т2 взвешенных изображений, и использованием времяпролетной и фазоконтрастной методик с последующей 3D реконструкцией.
МР-исследование сосудов проводили на 3 основных уровнях: 1) интракраниальные сосуды; 2) бифуркации общей сонной артерии (ОСА) и экстракраниальных частей внутренней сонной артерии (ВСА); 3) дуга аорты и устья магистральных артерий головы.
Такой объем исследований оправдан у больных с цереброваскулярными заболеваниями, поскольку локализация патологических изменений артерий весьма разнообразна, характерна множественность поражений артерий.
Выполняя МРА - исследования на различных уровнях (от дуги аорты до мозговых артерий) можно определить локализацию и степень стенотических поражений, выявить характер коллатерального кровообращения мозга.
Полученные результаты. В результате исследований по данным ТКДГ было выявлено, что у 26,83% (11 человек) были выявлены стенозы позвоночных артерий (ПА) до 30,0 %; у 14,62 % (6 человек) были выявлены стенозы позвоночных артерий до 70,0 %; у 7,31 % (3 пациентов) – стенозы ОСА до 30,0 %; у 2,44 (1 пациента) – стенозы ОСА до 70,0 %; у 12,19 % (5 пациентов) – стенозы ВСА до 70,0 %; у 2,44 % (1 пациента) – стенозы ВСА более 71,0 %. Патологическая извитость позвоночных артерий по данным ТКДГ была выявлена у 26,83 % (11 человек); ВСА – у 48,78 % (20 человек). Изгиб позвоночных артерий под острым углом был выявлен у 2,44 % (1 человека), кинкинг ВСА – у 4,88 % (2 человек). Гипоплазия позвоночных артерий была выявлена по данным ТКДГ до 30,0 % у 12,19 % (5 пациентов); до 70,0 % - у 9,76 % (4 пациентов); более 71,0 % - у 7,31 % (3 пациентов).
По данным МРА с контрастированием было выявлено, что у 2,44 % (1 человек) были выявлены стенозы позвоночных артерий до 30,0%; у 7,32 % (3 человек) - стенозы позвоночных артерий до 70,0 %; у 2,44 % (1 пациента) – стенозы ОСА до 30,0 %; у 2,44 (1 пациента)– стенозы ОСА более 71,0 %; стенозы ВСА до 30,0 % - у 4,88 % (2 человек); стенозы ВСА до 70,0% - у 7,31
%(3 человек), стенозы ВСА более 71,0 % - у 2,44 % (1 человека). Патологическая извитость позвоночных артерий по данным МРА была выявлена у 19,51 % (8 человек), ВСА – у 56,09 % (23 человек). Кинкинг позвоночных артерий по данным МРА был выявлен у 2,44 % (1 пациента), ВСА – у 12,19 % (5 пациентов). Гипоплазия позвоночных артерий до 30,0 % была выявлена у 9,76 % (4 пациентов), до 70 % - 7,32 % (3 пациентов), более 71,0
%- у 12,19 % (5 пациентов). Также в 2-х случаях было выявлено удлинение основной артерии - 4,88 %.
Выводы:
Процент выявляемости патологии артерий головы и шеи по данным ТКДГ, подтвержденный методом МРТ:
-по стенозам позвоночных артерий составил 23,53 %;
-по стенозам ВСА составил 100,0 %, метод МРА позволил уточнить степень сужения;
-по стенозам ОСА составил 50,0 %;
-по наличию патологической извитости позвоночных артерий 75%;
-по наличию патологической извитости ВСА 128,28 %;
-по гипоплазии позвоночных артерий составил 80,0 %. Таким образом, контрастная МРА позволяет верифици-
ровать уровень и степень стенотических изменений артерий головы и шеи по сравнению с ТКДГ. Подтверждена взаимосвязь патологической извитости и стенотических изменений с транзиторными ишемическими атаками (индекс корреляции составляет 0,86). Выявляемость патологической извитости позвоночных артерий выше на ТКДГ, что, вероятно, объясняется моторной соматической активностью пациента во время исследования.
МЕДИЦИНСКАЯ ВИЗУАЛИЗАЦИЯ 131

ПОЧЕЧНО-КЛЕТОЧНАЯ КАРЦИНОМА И БЕРЕМЕННОСТЬ
Кожухова М.А.
Кафедра лучевой диагностики и лучевой терапии ММА им. И.М. Сеченова, Москва, Россия.
В мировой практике редко можно встретить упоминание о почечно-клеточной карциноме (ПКК) во время беременности. К концу 2004 года было описано около 70 случаев ПКК у беременных, диагностированных случайно при плановых УЗИ исследованиях (O’Connor JP 2004). В некоторых исследованиях была найдена связь между беременностью и риском возникновения почечно-клеточной карциномы за счет влияния гормональных и репродуктивных факторов. Шведские ученые показали, что риск возникновения почечно-клеточной карциномы у женщин, у которых была хотя бы одна беременность, на 40% выше, чем у женщин того же возраста, не имеющих беременностей в анамнезе (Lambe M 2002, Mydlo JH 2002).
Для постановки диагноза и уточнения распространенности процесса у беременных используются два основных метода исследования: УЗИ и МРТ. Компьютерную томографию обычно не применяют из-за высокой вероятности тератогенного воздействия на плод.
Оперативное вмешательство рекомендуется производить во втором триместре беременности. В первом триместре высок риск преждевременных родов и гибели плода, поэтому операцию лучше всего проводить, когда плод жизнеспособен, начиная с 28 недели беременности. Если опухоль была обнаружена в третьем триместре, то нефрэктомию предпочтительно проводить после родоразрешения (M A Gladman et al 2002).
Во всех описанных в литературе случаях опухоль была односторонней, что давало возможность проведение радикальной резекции или лапароскопической нефрэктомии (Sean P. Stroup at al 2007).
Представляем случай семейной почечно-клеточной карциномы у беременной женщины.
У больной С., 30 лет, при плановом УЗИ на 22-23 неделе беременности было выявлено в среднем сегменте левой почки объемное образование диаметром до 4 см, неоднородной эхоструктуры с
Рис.1 Пациентка С., 30 лет. МРТ с контрастом в сагиттальной (Т2-ВИ – а) и аксиальной (Т2-ВИ – б) проекциях.
Рис 2. МСКТ с контрастированием. Аксиальная проекция (а) и 3D-реконструкция (б).
132 МЕДИЦИНСКАЯ ВИЗУАЛИЗАЦИЯ
жидкостными включениями до 1 см, и в среднем сегменте правой почки округлое неоднородное жидкостное образование с толстыми перегородками диаметром до 2,5 см. Больной Б. была проведена МРТ (рис. 1-а, 1-б). На рис. 1-а определяется объемное образование неоднородной структуры среднего сегмента левой почки, с наличием жидкостных структур накапливает контраст, дает гиперинтенсивный сигнал; кроме того, визуализируется матка и плод, 23 недели беременности. На рис. 1-б в правой почке в передней губе образование неоднородной структуры с жидкостными включениями, накапливающее контрастный препарат, множественные жидкостные структуры округлой формы, с четкими, ровными контурами, гомогенной структуры, гиперинтенсивным содержимым – простые кисты. Клинические проявления заболевания и поражение других органов и систем отсутствовали. В анализах крови и мочи без патологических изменений.
Таким образом, по данным проведенных обследований у больной двусторонняя опухоль почек (опухоль левой почки 46 мм – Т1bN0М0, опухоль правой почки 28 мм – Т1аN0М0), кисты почек. На 25 неделе беременности больной была выполнена операция: энуклеорезекция опухоли левой почки, парааортальная лимфаденэктомия. Выбор стороны резекции был сделан, основываясь на распространенности опухолевого процесса (размеры опухоли), возможности прогрессирования и удобства доступа. Гистологическое заключение: высокодифференцированный светлоклеточный почечноклеточный рак с очагами кровоизлияний, в сосуды прорастания нет.
Больная родила на 41 неделе гестации здорового мальчика. Через 2 месяца после успешного родоразрешения больная была госпитализирована для проведения операции по удалению опухоли правой почки. По данным УЗИ и МРТ правая почка без динамики, левая почка деформирована по заднему контуру (резекция), в зоне резекции патологических образований нет. Также больной была проведена МСКТ (рис. 2-а, 2-б). На рис. 2-а в правой почке в среднем сегменте по передней поверхности образование с нечеткими контурами(1), мягкотканой плотности, активно накапливающее контрастный препарат и простые кисты (2), контрастный препарат не накапливают, в среднем сегменте левой почки деформация контура (состояние после резекции -3). На рис 2-б на 3D реконструкции мочевых путей и паренхимы, отчетливо прослеживаются оба мочеточника и однородная паренхима с сохранненной функцией выделения. По данным нефросцинтиграфии функция обеих почек сохранена, остеосцинтиграфии – очагового поражения костей скелета не выявлено. Больной выполнена энуклеорезекция опухоли передней губы правой почки и плоскостная резекция нижнего сегмента, по поводу обнаруженного во время операции опухолевого узла 1,2 см, располагающегося в области нижнего сегмента правой почки. Гистологическое заключение: светлоклеточный ПКР, высокодифференцированный с очагами кровоизлияний, в сосуды прорастания нет, в лимфатических узлах метастазов нет.
ВОЗМОЖНОСТИ МАГНИТНО-РЕЗОНАНСНОЙ ТОМОГРАФИИ С КОНТРАСТИРОВАНИЕМ В ВЫЯВЛЕНИИ ПОСЛЕОПЕРАЦИОННЫХ ИЗМЕНЕНИЙ В РАННЕМ ПЕРИОДЕ ПОСЛЕ ДИСКЭКТОМИЙ ПОЯСНИЧНОГО ОТДЕЛА
ПОЗВОНОЧНИКА
Козырев С.В.
Кафедра рентгенологии и радиологии Военно-медицинской академии им. С.М. Кирова, Санкт-Петербург, Россия
В нейрохирургической практике одним из проблемных вопросов является оценка состояния соответствующего отдела позвоночника после удаления грыжи межпозвоночного

диска. Особый интерес это приобретает при сохранении на |
возраст составил 63,5±1,2). Большая часть больных основной |
|
дооперационном уровне клинико-неврологической симптома- |
группы (79,5%) поступала в отделение с критической ише- |
|
тики. Это может быть обусловлено развитием ранних послео- |
мией. У 18 пациентов (20,5%) диагностирована 2Б ст. ишемии. |
|
перационных осложнений. По данным литературы осложне- |
Во 2 группе большая часть больных (78,8%), как и в основной |
|
ния после дискэктомии на уровне поясничного отдела могут |
группе, поступала в отделение с критической ишемией ниж- |
|
наблюдаться у 10-40% больных. |
них конечностей. У 14 пациентов (21,2%) диагностирована 2Б |
|
Цель исследования. Уточнить возможности МРТ с контрасти- |
ст. ишемии. Выявленные окклюзионно-стенотические пора- |
|
рованием в дифференциальной диагностике рецидивных грыж |
жения артерий нижних конечностей у больных двух групп |
|
и послеоперационных изменений и разработать оптимальный |
оценивались в 9 артериальных сегментов сосудистого русла |
|
диагностический алгоритм, позволяющий улучшить контроль |
нижней конечности с помощью балльной системы оценки A. |
|
результатов оперативного лечения у больных с дискогенным |
Bollinger на основе ангиографических изображений. Данная |
|
болевым синдромом. |
система использовалась для количественной оценки пораже- |
|
Материалы и методы. На магнитно-резонансном томо- |
ний артерий нижних конечностей у больных сахарным диабе- |
|
графе с напряженностью магнитного поля 1,5Тл было обсле- |
том, а также для подтверждения утверждения, что поражения |
|
довано 80 пациентов в возрасте 30-55 лет (61 (76,2%) муж- |
при диабете носят дистальный характер. |
|
чин, 19 (23,8%) женщин) после оперативного лечения грыж |
Результаты: о более многочисленном характере пораже- |
|
пояснично-крестцового отдела позвоночника с клиническими |
ний артерий при сахарном диабете говорит достоверное |
|
проявлениями дискогенного болевого синдрома. |
(р<0,05) преобладание среднего количества окклюзионно- |
|
После оперативного вмешательства исследование выпол- |
стенотических поражений у больных сахарным диабе- |
|
няли на 2-3 сутки. При МРТ обязательно выполняли Т1-ВИ |
том (10,18±0,41) по сравнению с больными атеросклеро- |
|
в сагиттальной и аксиальной плоскостях до и после внутри- |
зом (7,04±0,41). В общей сложности среднее количество |
|
венного введения парамагнитных контрастных веществ (0,1 |
окклюзионно-стенотических поражений при сахарном диа- |
|
ммоль/кг). Постконтрастные Т1-ВИ получали в первые 5 |
бете преобладает над средним количеством поражений при |
|
минут после введения контрастного вещества. |
атеросклерозе в 1,45 раза. Среднее количество пораженных |
|
Результаты. Из 80 человек с возобновлением дискогенного |
сегментов у больных сахарным диабетом (5,48±0,15) и боль- |
|
болевого синдрома после операции, причиной этого осложне- |
ных атеросклерозом (5,21±0,22) достоверно не отличалось |
|
ния были: неудаленная грыжа диска- 4 (5%), оставленные фраг- |
(р>0,05). У больных сахарным диабетом средняя длина пора- |
|
менты- 6 (7,5%), серома45 (56,25%), гематома – 15 (18,75%), |
жений артерий одной конечности (68,47±3,21) достоверно |
|
дисцит-10 (12,5%). |
больше (в 1,5 раза) средней длины поражений у больных |
|
МРТ с контрастным усилением позволяет дифференциро- |
атеросклерозом (45,62±2,55). У 48,8% больных сахарным диа- |
|
вать серому от не удаленного фрагмента грыжи и рецидива |
бетом выявлен кальциноз артерий, причем у всех больных |
|
грыжи. Наиболее информативно для выявления неудаленного |
определялся кальциноз 4 и 5 степени по классификации В.А. |
|
фрагмента грыжи проводить контрольные исследования на |
Горелышевой и соавт., что отражало большую длительность |
|
2-3 день после оперативного вмешательства. Постконтрастные |
течения диабета у этих больных (от 12 до 40 лет). У больных |
|
изображения целесообразнее получать в первые 5 минут после |
атеросклерозом кальциноз определялся в 34,4% случаев и был |
|
введения контрастного вещества. Основным методом контроля |
менее выраженным – у 71,4% больных определялись линейные |
|
послеоперационных изменений и осложнений является МРТ. |
и кольцевидные тени небольшой интенсивности и частичное |
|
|
обызвествление стенок артерий (1-3 степень по классифика- |
|
|
ции В.А. Горелышевой и соавт.), а у 28,6% определялся каль- |
|
ОСОБЕННОСТИ АНГИОГРАФИЧЕСКОЙ |
циноз 4 и 5 степени. У больных сахарным диабетом чаще |
|
КАРТИНЫ У БОЛЬНЫХ САХАРНЫМ |
всего кальциноз определялся преимущественно в дистальных |
|
сегментах сосудистого русла (подколенные и берцовые арте- |
||
ДИАБЕТОМ С ОККЛЮЗИОННО- |
||
рии), тогда как у больных атеросклерозом кальциноз в основ- |
||
СТЕНОТИЧЕСКИМИ ПОРАЖЕНИЯМИ |
ном локализовался в подвздошных и бедренных артериях. |
|
АРТЕРИЙ НИЖНИХ КОНЕЧНОСТЕЙ |
Для оценки зависимости степени поражения артериального |
|
русла нижних конечностей от степени компенсации сахар- |
||
Коков Л.С., Зеленов М.А., Ерошкин И.А. |
||
ного диабета, его продолжительности и возраста больных |
||
ФГУ Институт хирургии им. А.В. Вишневского Росмедтехнологий |
||
была использована балльная система оценки A. Bollinger. При |
||
|
||
|
сравнении двух групп средний балл поражений в проксималь- |
|
Цель: Уточнить особенности ангиографической картины и |
ных артериальных сегментах (ОПА, НПА, ОБА, ПБА, ГБА) |
|
типы поражений магистральных артерий нижних конечностей |
нижних конечностей при атеросклерозе заметно преобладает |
|
у больных сахарным диабетом по сравнению с больными ате- |
над таковым при сахарном диабете. Обратная картина наблю- |
|
росклерозом без сахарного диабета. Определить зависимость |
дается в дистальных артериальных сегментах (ПоА, ПББА, |
|
между степенью поражения магистральных артерий нижних |
ЗББА, МБА) – средний балл при сахарном диабете выше, чем |
|
конечностей по данным ангиографии от различных патогене- |
при атеросклерозе, особенно это заметно в берцовых арте- |
|
тических факторов. |
риях. Мы обнаружили достоверные различия в степени пора- |
|
Материал и методы: в рамках комплексного обследования |
жения дистального сосудистого русла у больных с различной |
|
выполнялась ангиография брюшной аорты, артерий таза и |
степенью компенсации сахарного диабета (компенсация, |
|
нижних конечностей с захватом дистального сосудистого |
субкомпенсация и декомпенсация) на момент их поступле- |
|
русла у 88 больных сахарным диабетом (основная группа) и |
ния в стационар. У больных с компенсированным сахарным |
|
у 66 больных атеросклерозом (группа сравнения) в период с |
диабетом выраженность поражения дистальных артериаль- |
|
1991 по 2007 года. В основной группе большую часть пациен- |
ных сегментов (подколенных и берцовых артерий) ниже, чем |
|
тов составили мужчины – 58 больных, женщин было 30. Воз- |
у больных с субкомпенсированным и декомпенсированным |
|
раст пациентов варьировал от 47 до 76 лет (средний возраст |
диабетом. Проведен сравнительный анализ выраженности |
|
составил 61,1±0,76 год). В группе сравнения большую часть |
окклюзионно-стенотических поражений нижних конечно- |
|
пациентов составили мужчины – 48 больных, женщин было |
стей в зависимости от продолжительности сахарного диабета |
|
18. Возраст пациентов варьировал от 43 до 91 года (средний |
(1 группа – 1-10 лет, 2 группа – 12-20 лет, 3 группа – 23-40 |
МЕДИЦИНСКАЯ ВИЗУАЛИЗАЦИЯ 133

лет). Баллы поражения дистальных сегментов (1 гр. – 37,4; 2 гр. – 37,4; 3 гр. – 36,2) оказались практически одинаковыми для всех групп продолжительности диабета. Разница баллов в проксимальных сегментах в разных группах продолжительности диабета была статистически недостоверной (p>0,05). Степень поражения дистального русла нижних конечностей по сравнению с проксимальными сегментами более высокая во всех группах продолжительности диабета. Мы обнаружили зависимость степени поражения артерий у больных сахарным диабетом от их возраста (1 гр. – 47-57 лет, 2 гр. – 58-66 лет, 3 гр. – 67-76 лет). Прослеживается возрастание выраженности поражений дистальных сегментов конечности с увеличением возраста больных.
Заключение: окклюзионно-стенотические поражения артерий нижних конечностей при диабете имеют ряд особенностей, которые позволяют говорить о специфической форме поражения при сахарном диабете.
АНАЛИЗ ПОВОЗРАСТНОЙ ДИНАМИКИ НОРМАЛЬНЫХ БИОМЕТРИЧЕСКИХ ПОКАЗАТЕЛЕЙ У ДЕТЕЙ
Колесниченко Ю.Ю.
Детская городская поликлиника №45, Москва, Россия
С целью анализа повозрастной динамики нормальных биометрических показателей у детей был проведен отбор амбулаторных карт поликлиники. Из нескольких тысяч карт с 11-ти участков закрепленных за поликлиникой были отобраны несколько сотен карт условно здоровых детей, которым мною были проведены ультразвуковые исследования (УЗИ). Сортированные по разновидности и отдельным параметрам УЗИ данные были разбиты на группы по возрасту, с интервалом в 1 год. Для расчета статистических показателей была выбрана электронная таблица OpenOffice.org Calc 2.2 (бесплатный аналог MS Excel). Рассчитаны средние величины (M) с ошибкой (m), с учетом маленьких групп (n-1), их стандартное (среднеквадратическое) отклонение (σ-сигма), коэффициент вариации (Cv). Выборки были подвергнуты цензурированию с целью придания большей представительности (типичности) средним величинам – Cv <20%. Для определения вероятности (уровня значимости) того, что отобранные множества граничащих возрастных групп являются выборкой из одной совокупности (Ho) использовался F-тест.
Результаты F-теста показали достоверные (p<0,05) различия в граничащих группах 4-5 и 8-9, 9-10 лет по косовертикальному размеру правой доли печени, а также в группах 8-9, 9-10 лет по диаметру портальной вены, в группах 4-5 лет по диаметру корня аорты, в группах 6-7 лет по частоте сердечных сокращений (ЧСС), в группах 2-3 года по диаметру легочной артерии. Для этих граничащих групп была произведена оценка достоверности различий коэффициентов вариации, с расчетом ошибок коэффициентов вариации. Результат проверки показал несущественность различия разброса показателей во всех перечисленных группах, кроме групп 4-5 лет по диаметру корня аорты.
Выводы. Можно предположить, что достоверные различия по показателям печени связаны с увеличением её размеров (M), вследствие повышенной нагрузки на ЖКТ в условиях дошкольных и школьных учреждений соответственно. Достоверное различие отрицательной динамики (M) ЧСС между группами дошкольной и 1-го класса, очевидно, является признаком социальной адаптации детей (отрицательный whitecoat эффект). Увеличение диаметра (M) легочной артерии в группах 2-3 года вероятно связано с физиологической потребностью в увеличении легочного кровотока в условиях увеличения физической нагрузки при прямохождении.
134 МЕДИЦИНСКАЯ ВИЗУАЛИЗАЦИЯ
СУБСЕГМЕНТАРНЫЕ ПОРАЖЕНИЯ ПРИ ВНЕБОЛЬНИЧНЫХ БАКТЕРИАЛЬНЫХ ПНЕВМОНИЯХ ПО ДАННЫМ РЕНТГЕНОЛОГИЧЕСКОГО ИССЛЕДОВАНИЯ
Колпащиков И.Е., Забавина Н.И.
Российская Федерация, г. Нижний Новгород, ГОУ ВПО «Нижегородская государственная медицинская академия Росздрава», кафедра лучевой диагностики ЦПК и ППС; ФГУ «Приволжский окружной медицинский центр Росздрава»
Цель исследования – изучить частоту развития и особенности локализации субсегментарных поражений при внебольничных бактериальных пневмониях в зависимости от типа пневмонической инфильтрации.
Для исследования были отобраны 66 последовательных больных с пневмонической инфильтрацией по типу крупозной (41 мужчина в возрасте от 17 до 80 лет и 25 женщин в возрасте от 13 до 77 лет) и 44 последовательных больных со сливной бронхопневмонической инфильтрацией (27 мужчин в возрасте от 15 до 62 лет и 17 женщин в возрасте от 14 до 70 лет). Всем пациентам была выполнена рентгенография органов грудной полости в 2-х проекциях, по показаниям – линейная томография (у 11) и рентгеноскопия (у 7).
Проведенное исследование выявило следующее. В общей сложности субсегментарные инфильтраты определялись у 34 человек (22 – с инфильтрацией по типу крупозной, 12 – со сливной инфильтрацией), что составило 30,9% всех больных. При инфильтрации по типу крупозной субсегментарные поражения наблюдались у 22 пациентов (33,3%). У 16 они являлись самостоятельным поражением легочной ткани, у 6 – наблюдались в составе обширных полисегментарных или субдолевых инфильтратов.Локализовалисьсубсегментарныеинфильтратыпреимущественно в правом легком (у 19 из 22 – 86,4%). Из 19 больных с поражением правого легкого у 7 наблюдалась инфильтрация пекторального субсегмента сегмента S3, у 6 – аксиллярного субсегмента верхней доли, у 3 – одного из субсегментов сегментов средней доли, у 1 – субсегмента, вентилируемого бронхом В3а, у 1 – субсегмента сегмента S8, и у 1 имелось сочетанное поражение аксиллярного и пекторального субсегментов. У всех пациентов с локализацией субсегментарных инфильтратов в левом легком они локализовались в верхней доле: в 1 случае – в аксиллирном субсегменте, в 2 – в субсегментах сегмента S5.
У больных со сливной бронхопневмонической инфильтрацией субсегментарные поражения были отмечены у 12 (27,3%), при этом все они находились в составе обширных сложных по форме сливных инфильтратов, захватывающих несколько анатомических единиц легкого. У 6 из них они локализовались в правом легком, у 4 – в левом, у 2 – в обоих легких. В правом легком в 2 случаях имелось поражение смежных субсегментов всех сегментов базальной пирамиды, в 2 – субапикального субсегмента сегмента S6, в 1 – аксиллярного субсегмента, в 1 – субсегмента сегмента S9. В левом легком в 2 наблюдениях имелась инфильтрация субапикального субсегмента сегмента S6, в 1 – сочетанное поражение смежных субсегментов язычковых сегментов. При двухсторонней локализации у 1 больного в обоих легких имелось поражение субсегмента сегмента S10 нижней доли, у другого – аксиллярного субсегмента правого легкого и смежных субсегментов язычковых сегментов левого легкого.
Проведенное исследование позволило сделать следующие выводы:
-субсегментарные поражения при внебольничных бактериальных пневмониях встречаются в общей сложности приблизительно у трети больных, при этом частота их при крупозной
исливной инфильтрациях практически одинакова;
-при крупозной инфильтрации субсегментарные инфильтраты чаще являются самостоятельным поражением легочной

ткани; в процесс, как правило, вовлекается не более 1 субсег- |
полисегментарного пневмосклероза, бронхоэктазиями, плев- |
|
мента; преобладает поражение аксиллярного и пекторального |
ральными спайками и локальными инфильтративными изме- |
|
субсегментов верхней доли правого легкого; субсегменты |
нениями по типу «матового стекла», которые выявлялись при |
|
нижних долей в процесс вовлекаются редко; |
компьютерной томографии. Развитие узелкового фиброза |
|
- при сливной инфильтрации субсегментарные пораже- |
(типа 2/2 p/p, q/q, r/r) в основном имело место у лиц, контак- |
|
ния встречаются только в составе обширных инфильтратов, |
тирующих с высокими концентрациями сварочного аэрозоля |
|
захватывающих несколько анатомических единиц легкого; в |
и характеризующегося по Классификации пневмокониозов |
|
процесс часто вовлекается несколько смежных субсегментов |
3 группы – гиперчувствительный пневмонит. Массивный |
|
разных сегментов; часто поражение локализуется в нижних |
фиброз определялся у лиц с тяжелым клиническим тече- |
|
долях; возможна его двухсторонняя локализация. |
нием гиперчувствительного пневмонита и характеризовался |
|
|
выраженными паренхимальными изменениями в сочетании с |
|
РЕНТГЕНОЛОГИЧЕСКИЕ ОСОБЕННОСТИ |
«сотовым легким» и буллезной эмфиземой. |
|
|
||
ГИПЕРЧУВСТВИТЕЛЬНОГО ПНЕВМОНИТА |
МРТ В ДИАГНОСТИКЕ КОМПРЕССИОННЫХ |
|
КАК ФОРМЫ ПРОФЕССИОНАЛЬНОГО |
||
ПЕРЕЛОМОВ У БОЛЬНЫХ КИФО- |
||
ЗАБОЛЕВАНИЯ ЭЛЕКТРОСВАРЩИКОВ |
||
СКОЛИОТИЧЕСКОЙ БОЛЕЗНЬЮ |
||
Комарова Т.А. |
||
Кондратьев К.Е., Окс И.Б. |
||
Россия, г. Москва ГУ НИИ медицины труда РАМН |
||
|
НУЗ ДКБ «Дорожная клиническая больница на станции Воронеж-1 |
|
|
ОАО РЖД» |
|
В настоящее время продолжает расти количество профес- |
|
|
сиональных заболеваний бронхолегочной системы среди |
Введение. Переломы позвоночника в мирное время состав- |
|
работников различных отраслей промышленности, имеющих |
ляют от 1,5% до 3% всех повреждений опорно-двигательного |
|
контакт со сварочным аэрозолем. Последние данные позво- |
аппарата, но возрастают в зонах стихийных бедствий, включая |
|
ляют говорить об изменении характера, течения и проявления |
и железнодорожные катастрофы. Постановка диагноза ком- |
|
рентгенологических изменений в легких электросварщиков. |
прессионных переломов представляет определенные трудно- |
|
Все чаще стали выявляться диффузные диссеминированные |
сти, что значительно усугубляется теми или иными патологи- |
|
процессы по типу экзогенных аллергических альвеолитов и |
ческими изгибами позвоночника. Ротация и торсия позвонков |
|
гиперчувствительных пневмонитов. |
значительно затрудняют постановку диагноза. Диагностика |
|
Цель нашего исследования заключалась в оценке рентгено- |
объема и тяжести повреждений должна быть быстрой, одномо- |
|
морфологических изменений в легких при воздействии сва- |
ментной, достоверной и исчерпывающей. Большинство авто- |
|
рочного аэрозоля с точки зрения вопросов их дифференциа- |
ров признают, что при постановке диагноза возникают труд- |
|
ции с рентгенологической картиной при гиперчувствительных |
ности, особенно при компрессии 1-2степени. В связи с этим |
|
пневмонитах непрофессиональной этиологии. |
важно изучение характеристики переломов позвоночника на |
|
Было обследовано 89 работников, подвергшихся воздей- |
МР-томографах. |
|
ствию сварочного аэрозоля. Всем больным проводился полный |
Материалы и методы. Для выявления травматических |
|
спектр рентгенологических исследований – стандартная рент- |
повреждений позвоночника была использована МРТ 0,14 |
|
генография, первично увеличенные снимки и спиральная ком- |
Тесла, которая проводилась на отечественном аппарате |
|
пьютерная томография. Средний стаж работы во вредных усло- |
фирмы «АЗ»-«Образ»-2. Применялись обычные спин-эховые |
|
виях труда составлял 18 лет, а средний возраст работников - 60 |
импульсные последовательности (ИП) с получением Т1 взве- |
|
лет. Все обследованные работали на различных промышленных |
шенные изображения (ВИ) и Т2 -ВИ в сагиттальной, фрон- |
|
предприятиях с различными уровнями воздействия свароч- |
тальной и аксиальной плоскостях. Толщина среза 6 мм при |
|
ного аэрозоля. Сварочные работы проводились на открытых |
шаге томографа 8 мм. |
|
площадках и в закрытых помещениях с использованием разных |
Нами обследовано 25 пациентов в возрасте от 11 до 70 |
|
марок сварочных электродов и свариваемых сталей с различ- |
лет, находившихся в неврологическом, нейрохирургическом |
|
ными добавками. В связи с этим воздействие сварочного аэро- |
и травматологическом отделениях, либо, обследовавшихся |
|
золя на органы дыхания характеризовалось преимущественно |
амбулаторно. |
|
токсико-аллергическим действием. Характер воздействия, |
Всем пациентам предварительно была проведена рентгено- |
|
состав и концентрации сварочного аэрозоля в воздухе рабочей |
графия позвоночника. Сроки проведения томограмм от 2 до |
|
зоны в значительной степени определял разнообразие рентге- |
30 суток после травмы. |
|
нологических проявлений на органы дыхания. |
Результаты. Несмотря на относительные противопоказания |
|
Оценка рентгенологических изменений в легких при гипер- |
для проведения МРТ исследований у пациентов с выражен- |
|
чувствительном пневмоните проводилась в соответствии с |
ными сколиозами мы добились достаточно четких критериев |
|
Отечественной и Международной классификациями пневмо- |
в постановке диагноза компрессионных переломов. Пациенты |
|
кониозов (1996 и 2000гг). |
направлялись после клинико-рентгенологического обследо- |
|
В зависимости от тяжести клинической картины при гипер- |
вания и нам удавалось локализовать и обследовать именно |
|
чувствительном пневмоните рентгенологические изменения |
нужный сегмент позвоночника, там где и предполагалось |
|
характеризовались различной степенью выраженности парен- |
травматическое повреждение. Конечно время обследования |
|
химального фиброза в легких в виде интерстициального, узел- |
значительно увеличивалось, но помня как важен сам факт |
|
кового и массивного фиброза, которые оценивались по типу, |
постановки диагноза это нас не останавливало. Очень часто |
|
размерам и степени насыщения (профузия) паренхимальных |
рентгенологи, перестраховываясь, дают ложноположитель- |
|
изменений. При гиперчувствительном пневмоните с клиниче- |
ные диагнозы – диагностируют переломы там где их нет. Все |
|
ской картиной бронхита и бронхиальной астмы наблюдались |
25 человек были направлены с диагнозом компрессионного |
|
слабовыраженные диффузные интерстициальные измене- |
перелома, а подтвердились они у 20, то есть процент гиперди- |
|
ния (типа 2/2 s/t, t/t) и сочетались с остаточными явлениями |
агностики равен 20%, (что подтверждается другими авторами- |
|
воспалительного процесса в легких по типу регионарного |
Игатьев Ю.Т., Новиков В.П, Омск, 1999). |
МЕДИЦИНСКАЯ ВИЗУАЛИЗАЦИЯ 135

При нашем исследовании МР-картина у 20 больных была |
щей язвой желудка и двенадцатиперстной кишки (синдром |
|
следующая: На Т2 -ВИ отмечалось усиление интенсивности |
Золлингера-Эллисона), у 2 пациентов – клиникой гиперпро- |
|
МР-сигнала в виде полосы шириной от 3 до 10мм, субхон- |
лактинэмии и у одной пациентки – мочекаменной болезнью. |
|
дрально расположенной со стороны краниальной замыкатель- |
Из семи больных с опухолями надпочечников у двух отмеча- |
|
ной пластинки. Повреждения локализовались в основном в |
лось повышение артериального давления, связанное с гипер- |
|
грудном и реже в поясничном отделе позвоночника. |
кортицизмом. В двух наблюдениях опухоль гипофиза являлась |
|
Выводы. Магнитно-резонансная томография является |
причиной болезни Иценко-Кушинга. |
|
высоко информативным методом диагностики травматиче- |
Для диагностики синдрома МЭН-1 исследовали гормональ- |
|
ских переломов позвонков, особенно у пациентов с кифоско- |
ный профиль возможных «органов-мишеней» (АКТГ, пролак- |
|
лиозами. Гипердиагностика по данным рентгенологических |
тин, паратгормон, ИРИ, С-пептид, гастрин, кортизол, альдо- |
|
заключений была в 20% случаев. |
стерон, адреналин, норадреналин), применяли сцинтиграфию |
|
Литература |
и УЗИ паращитовидных желез, УЗИ, эндоскопическое УЗИ, |
|
1. Ахадов Т.А., Белов С.А. Магнитно-резонансная томография в |
МСКТ органов брюшной полости и забрюшинного простран- |
|
диагностике вертеброневрологической патологии. Москва, 2000 г. |
ства и МРТ гипофиза, при гормонально-активных опухолях, |
|
2. Труфанов Г.Е., Рамешвили Т.Е. Лучевая диагностика травм |
проявляющихся синдромом органического гиперинсулинизма |
|
головы и позвоночника: Руководство для врачей. - СПб.: «ЭЛБИ-СПб», |
или синдромом Золлингера-Эллисона, выполняли ангио- |
|
2006.-196 с. |
графическое исследование с артериально стимулированным |
|
3. Stephen J. Pomeranz, M.D. « Craniospinal Magnetic Resonance Imaging» |
забором крови из печеночной вены. |
|
1989 |
Нами оперированы все 32 пациента, причем 9 больных – |
|
E4. delman Hesselink Zlatkin Clinical Magnetic Resonance Imaging, V. 1-2, |
дважды, двое – трижды, а одна пациентка - 4 раза (в обоих |
|
2005 г. |
наблюдениях первые 2 операции выполнены в связи с подо- |
|
|
зрением на язвенную болезнь двенадцатиперстной кишки). |
|
|
Двое пациентов с синдромом Золлингера-Эллисона находи- |
|
ЛУЧЕВАЯ ДИАГНОСТИКА И ЛЕЧЕНИЕ |
лись на консервативном лечении. На поджелудочной железе |
|
СИНДРОМА МНОЖЕСТВЕННОЙ |
выполнено 30 операции (у одной пациентки – дважды), в |
|
шести случаях они сочетались с адреналэктомией. У 26 из них |
||
ЭНДОКРИННОЙ НЕОПЛАЗИИ 1 ТИПА |
||
выполняли интраоперационное УЗИ (ИОУЗИ). |
||
(СИНДРОМ ВЕРМЕРА) |
Характер произведенных оперативных вмешательств: эну- |
|
Кондрашин С.А.1, Егоров А.В.1, Кузин Н.М.1, |
клеация инсулином поджелудочной железы – 12 б-х (в 1 слу- |
|
Лотов А.Н.1, Гуревич Л.Е.2 , ВасильевИ.А.1, |
чае энуклеация инсулиномы головки сочеталась с дистальной |
|
Майорова Е.М.1, Анисимова О.В.1 |
резекцией поджелудочной железы); дистальная гемипанкреа- |
|
1- ГОУ ВПО ММА им. И.М. Сеченова, 2- ФГУ МОНИКИ им. М.Ф. Влади- |
тэктомия - 13; дистальная субтотальная резекция поджелудоч- |
|
мирского, Москва, Россия |
ной железы – 4 б-х; гастропанкреатодуоденальная резекция |
|
|
- 1. При болезни Иценко-Кушинга одному больному удален |
|
|
гипофиз, а второму - 2 курса γ-терапии и постоянный прием |
|
Введение. Синдром МЭН-1 (синдром Вермера) это генети- |
глюкокортикоидов. |
|
чески детерминированное заболевание (дефект 11 пары хро- |
Результаты. Проводимый нами комплекс дооперационного |
|
мосом), при котором синхронно или последовательно разви- |
обследования позволил во всех наблюдениях выявить новооб- |
|
ваются эндокринно-клеточные гиперпластические процессы |
разования в пораженных органах или незидиобластоз поджелу- |
|
и опухоли паращитовидных желез, поджелудочной железы, |
дочной железы. ИОУЗИ позволило в 96 % наблюдений не только |
|
передней доли гипофиза, гастроинтестинального тракта, реже |
выявить все опухоли поджелудочной железы и надпочечников, |
|
— тимуса, легких, надпочечников. До настоящего времени не |
но и определить оптимальный доступ при выполнении энуклеа- |
|
выработан однозначный диагностический алгоритм и лечеб- |
ции и объем операции. |
|
ная тактика. |
Осложнений и летальности после операций на паращитовид- |
|
Материалы и методы. В КФХ им. Н.Н.Бурденко в 1982-2007 |
ных железах не было. В 9 случаях (31 %) после резекций под- |
|
годах находилось на лечении 32 б-х с синдромом МЭН-1. |
желудочной железы и адреналэктомий в послеоперационном |
|
Средний возраст был 44,1 ±14,3 года (от 15 до 75 лет). Мужчин |
периоде выявлена картина острого панкреатита, в пяти случаях |
|
- 7, женщин - 25. У 32 пациентов определялось 87 опухолей, |
носящего характер деструктивного с исходом в панкреатиче- |
|
в четырех случаях были только явления микроаденоматоза |
ский свищ и абсцесс сальниковой сумки. Общая летальность |
|
и незидиобластоза поджелудочной железы. В гипофизе лока- |
после оперативных вмешательств на поджелудочной железе по |
|
лизовалось 17 опухолей (19,5%), в поджелудочной железе – 34 |
поводу МЭН-1 составила 6,7%. |
|
(39,1%), паращитовидных железах – 27(31,0%), надпочечниках |
В сроки от 3 до 10 лет после операций обследованы 25 б-х. У |
|
– 8 (9,2%) и две (2,3%) в двенадцатиперстной кишке. Выяв- |
одной пациентки через 4 года был отмечен рецидив аденомы |
|
лялось 8 различных комбинаций поражения перечисленных |
паращитовидной железы. У шести в сроки от 3 до 6 лет выяв- |
|
органов. Чаще всего встречались инсулинпродуцирующие опу- |
лены симптомы рецидива гипогликемической болезни (2 слу- |
|
холи или микроаденоматоз с незидиобластозом в сочетании с |
чая – недостаточный объем резекции при незидиобластозе, 4 |
|
аденомами паращитовидных желез или гипофиза – 19 (59%). |
наблюдения – рецидив инсулиномы). 4 пациентов оперировано |
|
На втором месте были сочетания гастрином поджелудочной |
повторно – данных за возврат болезни в течение 2-4 лет нет. |
|
железы и двенадцатиперстной кишки с опухолями паращито- |
Заключение. Последние 12 лет в обязательном порядке всем |
|
видных желез и гипофиза - 5 (16%). |
больным с инсулиномами, синдромом Золлингера – Эллисона и |
|
Средний размер инсулином составил 1,9±0,8 см. Гастри- |
гиперпаратиреозом стали обследовать поджелудочную железу, |
|
номы, локализующиеся в теле железы, были диаметром от 1 |
надпочечники, щитовидную и паращитовидные железы, а также |
|
до 3,5 см, гастриномы двенадцатиперстной кишки – от 5 до 8 |
гипофиз (среди этих пациентов частота МЭН составила 17,9%). |
|
мм. Размер кортикостером составлял от 0,6 до 4,0 см. Диаметр |
Мы являемся сторонниками активной хирургической тактики в |
|
аденом паращитовидных желез - 1,6±0,9 см. |
лечении этих пациентов и считаем необходимым первую опера- |
|
У 23 пациентов заболевание манифестировалось карти- |
цию выполнять по поводу опухоли, проявляющейся либо клини- |
|
ной гипогликемической болезни, у 4 упорно рецидивирую- |
ческими симптомами, либо злокачественной. |
136 МЕДИЦИНСКАЯ ВИЗУАЛИЗАЦИЯ

ВОЗМОЖНОСТИ ТКАНЕВОЙ ДОППЛЕРОГРАФИИ ПРИ ОЦЕНКЕ ЛОКАЛЬНОЙ СОКРАТИМОСТИ МИОКАРДА ЛЕВОГО ЖЕЛУДОЧКА У БОЛЬНЫХ ИБС
Копелева М.В.1, Хадзегова А.Б.2, Васюк Ю.А.2
1 - г. Москва, ФГУ «Клиническая больница №1» УД Президента РФ 2 – г. Москва, ГОУ ВПО «МГМСУ РОСЗДРАВА», кафедра клинической функциональной диагностики
Состояние проблемы: Для неинвазивной оценки локальной сократимости миокарда левого желудочка (ЛЖ) наиболее часто используют эхокардиографию (ЭхоКГ). Эта методика имеет серьезный недостаток, связанный с субъективностью исследования. Отсутствие количественных диагностических критериев при оценке сократительной функции миокарда ЛЖ существенно снижает меж- и внутриоператорскую воспроизводимость результатов ЭхоКГ и стресс-ЭхоКГ.
Тканевая допплерография (ТДГ) представляет собой ультразвуковую методику, которая позволяет количественно оценивать локальную сократимость миокарда. Преимущества, которые дает ТДГ при выявлении зон гипо-акинезии, были подтверждены экспериментально и в ходе клинических исследований. Однако на сегодняшний день эта методика недостаточно изучена и практическое применение ее ограничено.
Цель исследования: изучить практические возможности тканевой допплерографии при выявлении нарушений локальной сократимости у больных различными формами ИБС, как
впокое, так и на фоне инотропной стимуляции. Материалы и методы исследования.
Висследование был включен 71 пациент, в том числе 51 больной ИБС и 20 человек без сердечно-сосудистой патологии. Больные ИБС были разделены на 2 группы: в 1-ю группу вошел 31 пациент с постинфарктным кардиосклерозом; во 2-ю - 20 больных со стабильной стенокардией напряжения без предшествующего инфаркта миокарда (ИМ). Пациентам со стабильной стенокардией была проведена диагностическая стресс-ЭхоКГ с добутамином и атропином по стандартному протоколу, для выявления зон с нарушенным коронарным кровоснабжением. Всем лицам контрольной группы также была проведена стресс-ЭхоКГ с добутамином и атропином вплоть до достижения субмаксимальной ЧСС. ТДГ проводилась в покое, на пике нагрузки и через 5 минут после прекращения инфузии добутамина. Оценивались следующие показатели ТДГ: пиковые миокардиальные скорости (Sm, Em, Am), систолическое смещение (INT), деформация (S), скорость деформации (SR).
Результаты:
1. Применение ТДГ при оценке локальной сократимости миокарда ЛЖ у пациентов с ПИКС.
Вподгруппах сегментов с нарушенной локальной сократимостью (гипо-акинезия) при сопоставлении с контрольной группой было выявлено достоверное снижение скоростных и линейных показателей ТДГ: Sm (2,19 ± 2,01 против 3,70 ± 1,75 см/сек, p<0,05), Em (3,24 ± 2,40 против 4,74 ± 2,46 см/сек) и Am (3,33 ± 2,67 против 5,35 ± 2,58 см/сек, p<0,05), INT (0,37 ± 0,36 против 0,68 ± 0,36 см, p<0,05), а также S (-7,62 ± 14,99 против -16,44 ± 10,16%, p<0,05) и SR (-0,82 ± 2,00 против -1,40 ± 0,99 1/с, p<0,05). Помимо сниженных значений количественных параметров, на нарушения локальной сократимости указывало появление высокоамплитудного пика постсистолической скорости, смещения или деформации. Этот признак был выявлен в 63% гипо-акинетичных сегментов у больных с ПИКС и только в 9% сегментов контрольной группы. Дополнительные постсистолические пики регистрировались также в 54% визуально интактных сегментов в группе больных с ПИКС.
2. Выявление зон с нарушенной локальной сократимостью у больных со стабильной стенокардией на фоне фармакологической нагрузки (стресс-ЭхоКГ с добутамином).
До начала нагрузки в группе больных со стабильной стенокардией нарушений локальной сократимости выявлено не было. Параметры ТДГ в группе пациентов с ИБС и в контрольной группе достоверно не различались.
На пике нагрузки в группе больных со стенокардией были зарегистрированы достоверные признаки систолодиастолической дисфункции. В сравнении с группой здоровых лиц у больных ИБС отмечались сниженные значения миокардиальных скоростей Sm (6,31± 4,87 против с 8,19 ± 3,58 см\ сек, p<0,05) и Em (3,86 ± 2,22 против 5,23 ± 2,78 см\сек, p<0,05); систолического смещения INT (0,59±0,37 против 0,70±0,38 см, p<0,05), скорости и амплитуды систолической деформации SR и S (-3,00 ± 2,40 против -3,39 ± 2,04 1\сек и -16,34 ± 10,32 против -18,29 ± 12,06 % соответственно, p<0,05). Специфичным признаком ишемии при стресс-ЭхоКГ мы предлагаем считать процентный прирост Sm менее 50% в сочетании с отрицательным приростом INT на пике стресс-ЭхоКГ. Согласно этому критерию, в 31% сегментов ЛЖ группы со стабильной стенокардией были обнаружены признаки сократительной дисфункции.
Выводы: ТДГ обладает высокой чувствительностью при выявлении нарушений локальной сократимости, в том числе, не диагностируемых при рутинной ЭхоКГ. Критерии на основе параметров ТДГ применимы для количественной оценки движения миокарда как в покое, так и при стресс-ЭхоКГ. Одним из специфичных признаков нарушенной сократительной функции является постсистолическое укорочение, регистрируемое при ТДГ в покое.
СРАВНИТЕЛЬНАЯ ОЦЕНКА ЭФФЕКТИВНОСТИ ЛУЧЕВЫХ МЕТОДОВ ДИАГНОСТИКИ ПОДСЛИЗИСТОЙ МИОМЫ МАТКИ
Корзникова Е.А., Брюханов А.В., Завьялова Е.А.
«ГОУ ВПО Алтайский государственный медицинский университет Росздрава», «КГУЗ Диагностический центр Алтайского края», г. Барнаул
Миома матки относится к числу наиболее распространенных опухолей репродуктивной системы и, согласно данным Национального статистического центра здоровья США (National Center for Health Statistics), определяется как наибольшее число оперативных вмешательств у женщин детородного возраста. В зависимости от роста различают субсерозные, межмышечные и подслизистые миоматозные узлы.
Согласно классификации Европейской ассоциации гинекологов-эндоскопистов выделяют три типа подслизистой миомы матки:
0 тип - узел полностью располагается в полости матки, имеет тонкое основание;
1 тип - в толще стенки матки локализуется менее 50% объема опухоли;
2 тип – в толще стенки матки локализуется более 50% объема подслизистой опухоли.
Среди подслизистых узлов отдельно выделяют рождающийся узел, рост которого в полости матки происходит по направлению к внутреннему зеву.
Для выбора оптимального метода лечения, позволяющего сохранить матку без расширенного хирургического вмешательства, небезразлична качественная диагностика исходного состояния миоматозных узлов подслизистой локализации.
Точность трансвагинального УЗИ в диагностике подслизистой миомы матки – 95,7%. Тем не менее, многие авторы отмечают диагностические трудности в эхографическом определении глубины расположения интрамурального компонента подслизистого миоматозного узла.
МЕДИЦИНСКАЯ ВИЗУАЛИЗАЦИЯ 137

Целью исследования явилось сравнение информативности лучевых методов (УЗИ и МРТ) в диагностике подслизистой миомы матки.
Ультразвуковое исследование с цветовым картированием и допплерографией проводилось на аппарате Medisson SA 8000
сиспользованием мультичастотных трансабдоминального и трансвагинального датчиков частотой 5-7 МГц. Учитывая отказ пациенток от оперативного лечения в виде гистерэктомии, всем было проведено МРТ с целью верификации и уточнения диагноза на аппарате Gyroscan Intera (Philips) (1,0 Тс).
Нами обследованы 36 пациенток с подслизистой миомой матки. По результатам комплексного лучевого обследования выделены три группы пациенток.
Впервую группу вошли 15 женщин (41,6%) с единичными субмукозными узлами, объем которых не превышал 30 см.куб. (максимальный линейный размер 40 мм).
Во вторую группу отнесены 12 пациенток (33,3%) с множественными субмукозными узлами (два и более), независимо от объемов узлов.
Втретью группу вошли 8 пациенток с рождающимися субмукозными узлами (22,2%).
Эхографически при подслизистой миоме матки внутри полости визуализировался миоматозный узел средней и низкой эхогенности, по структуре часто схожий с миометрием,
счеткими ровными контурами. Форма полости матки менялась в зависимости от величины и количества подслизистых узлов. Только при небольших размерах (до 25 мм) единичного узла 0 типа отмечено увеличение переднезаднего размера полости при отсутствии деформации ее внешних контуров. Подслизистые узлы 1 и 2 типа, с диаметром более 30 мм изменили форму полости матки. При подслизистой миоме 2 типа полость матки визуализировалась в виде полумесяца, с неровными контурами. При этом вблизи вогнутой поверхности полости определялся узел, более низкой эхогенности, чем прилежащий миометрий, возможно из-за усиленной васкуляризации. В отличии от подслизистых миом 0 типа, при узлах 1 и 2 типа, независимо от их размеров, отмечена деформация полости матки, а узел визуализировался на определенном протяжении мышечного слоя матки.
Основные сложности возникли при определении размеров основания узла, что было основной задачей ультразвукового исследования, так как определяло тактику ведения пациентки. У пациенток 1 группы результаты исследования были сопоставимы с данными МРТ в 100% случаях. Среди пациенток 2 группы данные эхографии были сопоставимы с данными МРТ только в 6 случаях при крупных узлах 1 и 2 типа, более 40 мм. Среди пациенток с множественными мелкими подслизистыми узлами (6 пациенток), информативность эхографии снижена, возможно, в связи со стандартным обследованием всех пациенток в 1 фазу менструального цикла. При этом на фоне гипоэхогенного эндометрия визуализация гипоэхогенных миоматозных узлов и точность определения пролабирования их в полость снижена. Среди пациенток 3 группы достоверное определение основания оказалось возможным только в 4 случаях, на фоне движения крови в полости матки. У 4 пациенток исследование было невозможно из-за наличия других узлов, увеличения общего объема матки, снижения визуализации трансвагинальным доступом.
Информативность эхографического исследования по сравнению с результатами МРТ составила: чувствительность – 91% , точность -90% %, специфичность - 67% .
Таким образом, информативность ультразвукового исследования снижена при подслизистой миоме 1 и 2 типа, при множественных подслизистых узлах и в ряде случаев при крупных рождающихся субмукозных узлах. У пациенток, стоящих перед выбором метода лечения указанной патологии с целью получения полной картины исходного состояния подслизистых
138 МЕДИЦИНСКАЯ ВИЗУАЛИЗАЦИЯ
узлов независимо от типа, целесообразно проводить второй этап лучевого обследования в виде МРТ.
РАДИОНУКЛИДНОЕ И УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЯ – ЗОЛОТОЙ СТАНДАРТ ПРЕДОПЕРАЦИОННОЙ ТОПИЧЕСКОЙ ДИАГНОСТИКИ ПЕРВИЧНОГО ГИПЕРПАРАТИРЕОЗА
Корнев А.И., Паша С.П., Ипполитов Л.И., Салиба М.Б.
Московская Медицинская Академия им. И.М. Сеченова
ВВЕДЕНИЕ. В последнее время, обращает на себя внимание рост числа больных с первичным гиперпаратиреозом (ПГПТ). Единственным, на сегодняшний день, методом лечения данного заболевания остается паратиреоидэктомия, впервые успешно выполненная в 1925 году. В основе хирургического лечения ПГПТ лежит точность топической локализации новообразований околощитовидных желез. Хорошо известно, что, в ходе эмбриогенеза, ОЩЖ могут располагаться от уровня подъязычной кости до аортопульмонального окна (в фронтальной проекции), и в переднем и в заднем средостении в (сагиттальной проекции). Кроме того, следует отметить, что наиболее частым гормонпродуцирующим новообразованием ОЩЖ является солитарная аденома, удаление которой, с соблюдением принципов абластики, позволяет большинству больных избавиться от данного заболевания.
ЦЕЛЬ. Оценить эффективность комбинированного использования ОФЭКТ с 99mТс-МИБИ и ультразвукового исследований ОЩЖ в алгоритме предоперационной топической диагностике ПГПТ.
МАТЕРИАЛЫ И МЕТОДЫ. В исследование были включены 75 пациентов с ПГПТ, выявленным в ходе лабораторного исследования. Алгоритм предоперационной топической диагностики ПГПТ представлен следующим образом: на первом этапе проводили ультразвуковое исследование щитовидной железы. На втором этапе выполняли ОФЭКТ ОЩЖ с 99mТсМИБИ. На третьем этапе – прицельную ультразвуковую ревизию, дополненную интраоперационной ультразвуковой ревизией ОЩЖ. Радионуклидное исследование включало планарную сцинтиграфию (ПСц) шеи и средостения через 15 минут и 2 часа и ОФЭКТ через 25-40 минут после введения 500 МБк 99мТс МИБИ (Технетрил, ООО "Диамед", РФ) либо 99мТс-тетрофосмина (MyoView, Nycomed, UK). Ультразвуковое исследование проводилось на аппарате Aquson seqoia 512 линейным датчиком 10 и 15Мгц в В-режиме и режиме цветовой потоковой допплерографии. В ходе первого этапа у 72% больных были выявлены узловые образования щитовидной железы. Подозрение на новообразование ОЩЖ было выдвинуто у 67%. В ходе второго этапа ортотопическую локализацию новообразований ОЩЖ определили у 88% пациентов. Дополнительная прицельная ультразвуковая ревизия ОЩЖ позволила выявить топографическую локализацию ОЩЖ у 78% пациентов. Подтверждением точности определения новообразований ОЩЖ были заключения планового гистологического исследований полученных при хирургическом лечении.
ЗАКЛЮЧЕНИЕ. Чувствительность и точность прицельного ультразвукового исследования шеи превосходит «слепую» ультразвуковую ревизию. Вместе с тем, последняя необходима, в связи с необходимостью дифференцировки патологии щитовидной железы, при радионуклидом исследовании. Чувствительность и точность топической диагностики ОЩЖ ОФЭКТ значительно превосходит планарную сцинтиграфию. Два взаимодополняющих метода инструментальной диагностики: радионуклидное и ультразвуковое – являются наиболее опти-
мальным сочетанием определения топографической локализации функционально активного новообразования ОЩЖ при ПГПТ. Суммарная эффективность комбинированного применения этих методов составляет 93%. Рутинное использование данных методов в условиях специализированного стационара позволит значительно улучшить и оптимизировать хирургическое лечение больных с ПГПТ.
СЛУЧАЙ РАССЛАИВАЮЩЕЙ АНЕВРИЗМЫ НИСХОДЯЩЕГО ОТДЕЛА ГРУДНОЙ АОРТЫ (СЛУЧАЙ ИЗ ПРАКТИКИ)
Королева И.М.
Кафедра лучевой диагностики и лучевой терапии ММА им. И.М. Сеченова
Расслаивающая аневризма аорты (dissection of the aorta) возникает в том случае, когда кровь из просвета аорты попадает внутрь ее стенки, образуя, так называемый, ложный канал и распространяясь по ее ходу на различную длину. Это состояние возникает, как правило, остро и является опасным для жизни пациента. Механизм расслоения аорты состоит в проникновении крови из ее просвета в медию через разрыв в интиме. Разрыв интимы в 61% случаев обнаруживается в месте, расположенном несколько выше аортального клапана, в 16% случаев - между отхождением левой подключичной артерии и ligamentum arteriosum. Менее типичными местами разрыва интимы являются нисходящая аорта (9%), дуга аорты (8%) и брюшная аорта (2%). Разрыв интимы не находят в 13% случаев расслоения нисходящей грудной или брюшной аорты. Кровь входит через разрыв интимы внутрь стенки аорты и распространяется в пространстве между внутренними двумя третями и наружной третью медии. По мере продвижения вдоль стенки сосуда она «создает» двухпросветную аорту. Кровь, поступающая в новый («ложный») канал в стенке аорты, возвращается в ее просвет (истинный канал) где-то дистальнее. «Ложный» канал может достаточно долго оставаться открытым, функционируя наравне с истинным. Более того, он может стать доминантным, сдавливая последний. В некоторых случаях со временем происходит спонтанное тромбирование ложного канала. Такое самостоятельное «излечивание» происходит преимущественно в случае расслоения нисходящей аорты, и, вероятно, этот процесс и отвечает за выживание некоторых пациентов, не подвергавшихся лечению. Наружный разрыв грудной аорты чаще приводит к кровоизлиянию в перикард и левую плевру. Расслоение нисходящей грудной может разрешаться разрывом в забрюшинное пространство. Основываясь на различиях в клиническом течении и прогнозе, Daily предложил альтернативную классификацию, выделяющую следующие два типа расслоения аорты: Тип А - расслоение, вовлекающее восходящую аорту (тип I и II по DeBakey). Тип В - расслоение, ограниченное нисходящей аортой (тип III по DeBakey). Расслоение считается острым, если со времени его возникновения прошло менее двух недель, хроническим - если более двух недель. Ведущим проявлением острого расслоения аорты является внезапный приступ очень интенсивной боли в груди (в 90% случаев). Наиболее часто боль локализуется по передней поверхности грудной клетки и иррадиирует в межлопаточное пространство. Если боль ограничивается передней поверхностью грудной клетки, наиболее вероятно расслоение восходящей аорты, и если боль локализуется только в спине, наиболее вероятно расслоение нисходящей аорты.
В качестве примера приводим клиническое наблюдение. Пациентка Б., 66 лет, находилась в кардиологическом стаци-
онаре с диагнозом: «Гипертоническая болезнь IIIст., 2 степени
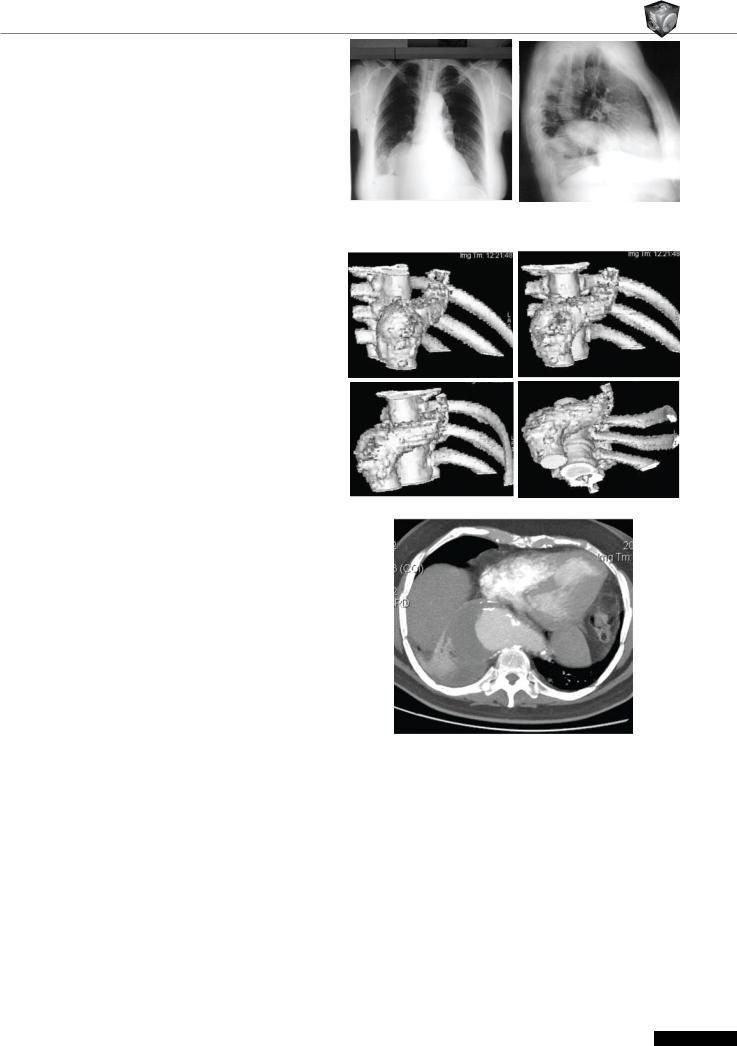
Рис.1. Рентгенограмма органов грудной клетки в прямой и боковой проекциях. Визуализируется дополнительное образование по правому контуру сердца на уровне правого предсердия.
Рис.2. 3D изображения аневризмы нисходящего отдела аорты.
Рис.3. Аксиальная проекция. Мешковидное расширение аорты с наличием тромба в его просвете.
повышения АД, очень высокого риска. Атеросклероз аорты, коронарных и церебральных артерий. Гипертрофическая кардиомиопатия (изолированная гипертрофия межжелудочковой перегородки), обструктивный вариант. ИБС. Постинфарктный кардиосклероз (ИМ неизвестной давности переднеперегородочной локализации). Первичный гипотиреоз в фазе декомпенсации.
При поступлении предъявляла жалобы на общую слабость, одышку при минимальной физической нагрузке. На ЭКГ выявлены изменения, расцененные как первичный инфаркт миокарда. При ЭхоКГ была выявлена гипертрофия межжелудочковой перегородки (тМЖП=2.0), гипокинезия МЖП. С сентября 2006 г прогрессировала утомляемость, стала чаще возникать одышка, отмечались подъемы АД до 160/80мм.рт.ст., эпизодически возникали боли между лопатками в положении лежа и сидя. Ухудшение состояния 23.06.07, когда днем во время
МЕДИЦИНСКАЯ ВИЗУАЛИЗАЦИЯ 139

физической нагрузки внезапно появилась боль в спине, резкая слабость. В покое указанные жалобы исчезли. 24.06.07 вновь возник приступ интенсивных болей в межлопаточном пространстве, сопровождающийся удушьем, резкой слабостью и кратковременной потерей сознания. С учетом повышенного уровня тропонина и изменений на ЭКГ состояние было расценено как инфаркт с Q зубцом, осложненный кардиогенным шоком. В план обследования была включена рентгенография органов грудной клетки, на которой было выявлено дополнительное образование овальной формы с четким и ровным контуром и неравномерным обызвествлением, правосторонний выпот. Образование было расценено как опухолевый процесс в заднем средостении. При проведении компьютерной томографии с контрастированием было выявлено мешковидное расширение в нисходящем отделе аорты до 71мм с девиацией вправо, в просвете которого визуализируется большой тромб с неоднородной плотностью. Истинный просвет аорты на этом уровне кальцинирован по контуру. Ложный просвет также с наличием плотных кальцинированных включений по эндотелиальной поверхности. По правому контуру аневризмы имеется ограниченное скопление жидкости линзовидной формы (периаортальная гематома?). Заключение: аневризма нисходящего отдела аорты. Хроническая диссекция (тип В) нисходящего отдела аорты. От оперативного вмешательства пациента отказалась.
Выводы: Все пациенты с диагнозом острой расслаивающей аневризмы аорты госпитализируются в реанимационное отделение специализированной кардиохирургической клиники, где начинается медикаментозная терапия, и оцениваются показания к экстренному оперативному вмешательству. Параллельно с проводимой медикаментозной терапией требуется оценить показания к экстренному оперативному лечению. В целом ранняя диагностика и своевременное адекватное лечение пациентов с расслаивающей аневризмой аорты является трудной и ответственной задачей для врачей разных специальностей и требуют глубоких профессиональных знаний и навыков. Поэтому мультиспиральная компьютерная томография в данной ситуации является методом выбора.
АМЛОДИПИН В ТЕРАПИИ БОЛЬНЫХ СИСТЕМНОЙ КРАСНОЙ ВОЛЧАНКОЙ, ОСЛОЖНЕННОЙ АРТЕРИАЛЬНОЙ ГИПЕРТОНИЕЙ
Кортусова С.А., Кляшева Ю.М., Кляшев С.М., Малых И.А.
ГОУ ВПО ТюмГМА Росздрава, Тюмень, Россия
Целью исследования явилось изучение влияния пролонгированного антагониста кальция амлодипина на системную артериальную гипертензию, состояние внутрисердечной и почечной гемодинамики у больных системной красной волчанкой (СКВ) с наличием артериальной гипертонии (АГ).
Комплексное обследование проведено до лечения и после терапии амлодипином (препарат «норваск», фирма «Pfizer», CША) в суточной дозе 5-10 мг длительностью восемь недель у 39 больных СКВ женского пола (средний возраст составил 48,8 ± 1,7 года). Условием для включения в исследование являлось наличие АГ I-II степени. Длительность заболевания СКВ составила 7,67 ± 0,78 года. Критериями исключения из исследования являлись: высокая степень активности СКВ, терапия высокими дозами глюкокортикостероидов, тяжелая сопутствующая патология (сахарный диабет, заболевания щитовидной железы, туберкулез, хроническая обструктивная болезнь легких). В течение проводимого исследования пациенты получали базисную терапию: преднизолон 10-15 мг в сутки,
140 МЕДИЦИНСКАЯ ВИЗУАЛИЗАЦИЯ
циклофосфан 200 мг в неделю. Суточное мониторирование артериального давления (АД) проводилось с помощью сис темы «ВРLab» (Россия). Эхокардиографическое исследование и ультразвуковая допплерография сосудов почек проводились на эхокардиографе «Philips HDI 11000» (США).
У данных пациентов наблюдалось достоверное снижение средних значений систолического АД со 146,2±2,8 до 131,5±2,4 мм рт.ст. (р<0,001) и диастолического АД с 94,1±1,9 до 85,5±1,9 мм рт.ст. (р<0,001) в дневное, а также в ночное время: систолического АД со 139,2±3,8 до 128,1±2,8 мм рт.ст. (р<0,001) и диастолического с 86,4±2,0 до 81,1±2,3 мм рт.ст. (р<0,01). В результате проведенной терапии отмечено достоверное уменьшение индексов времени (ИВ) систолического АД с 55,5±5,4 до 31,3±5,6% (р<0,001) и диастолического АД
с62,0±5,4 до 37,6±6,9% (р<0,001) днем и ИВ систолического АД с 80,7±4,5 до 63,7±6,4% (р<0,01) и диастолического АД
с88,0±3,9 до 74,1±5,4% (р<0,05) ночью, то есть значительное снижение нагрузки давлением. Вариабельность систолического и диастолического АД достоверно не изменилась. Отмечено достоверное увеличение степени ночного снижения диастолического АД с 4,9±1,5 до 8,2±1,1% (р<0,05) и тенденция к увеличению степени ночного снижения систолического АД
с2,9±1,2 до 5,1±1,2%. Величина утреннего подъема систолического и диастолического АД достоверно не изменилась. В нашем исследовании наблюдалось достоверное уменьшение скорости утреннего подъема диастолического АД с 13,8±1,9 до 3,2±4,8 мм рт.ст./час (р<0,05), а также тенденция к уменьшению скорости утреннего подъема систолического АД с 10,4±8,6 до 7,8±4,5 мм рт.ст./час. Под влиянием терапии амлодипином у больных СКВ с наличием АГ регистрировалась положительная динамика основных эхокардиографических показателей. Было отмечено достоверное уменьшение систолического размера ЛЖ с 2,96±0,09 до 2,79±0,08 см (р<0,01) и объема ЛЖ с 35,74±2,61 до 30,76±2,03 мл (р<0,01), в то время как показатели диастолического размера и объема ЛЖ имели лишь тенденцию к снижению. Наблюдалось достоверное уменьшение толщины задней стенки ЛЖ с 1,11±0,02 до 1,03±0,01 см (р<0,001), межжелудочковой перегородки с 1,25±0,03 до 1,15±0,02 см (р<0,001) и относительной толщины стенок ЛЖ
с0,52±0,02 до 0,49±0,02 (р<0,01). Также было отмечено уменьшение ММЛЖ с 246,80±12,83 до 217,80±10,52 г (р<0,001) и ее индекса с 137,56±6,99 до 121,55±5,56 г/м2 (р<0,001). Кроме того, необходимо отметить достоверное увеличение ФВ ЛЖ с 65,53±1,61 до 68,94±1,09% (р<0,01). По результатам ультразвуковой допплерографии сосудов почек на фоне терапии амлодипином отмечалось улучшение почечной гемодинамики, что выражалось в достоверном увеличении скорости систолического кровотока в междолевых с 36,14±1,16 до 39,12±1,15 см/с (р<0,001) и дуговых с 22,89±0,68 до 25,06±0,88 см/с (р<0,001) почечных артериях, и диастолического кровотока в сегментарных с 21,91±0,93 до 22,88±0,84 см/с (р<0,05), междолевых
с14,97±0,60 до 16,83±0,62 см/с (р<0,001) и дуговых с 9,75±0,31 до 11,36±0,42 см/с (р<0,001), а также в снижении индекса резистивности – параметра сопротивления сосудов, в сегментарных с 0,61±0,01 до 0,59±0,01 (р<0,01), междолевых с 0,59±0,01 до 0,57±0,01 (р<0,01), дуговых с 0,57±0,01 до 0,55±0,01 (р<0,01).
Таким образом, терапия антагонистом кальция амлодипином у больных СКВ с наличием АГ эффективно уменьшает выраженность системной артериальной гипертензии, улучшает суточный профиль АД, улучшает процессы ремоделирования ЛЖ, способствует регрессу гипертрофии и увеличению насосной функции ЛЖ, а также оказывает благоприятное влияние на почечную гемодинамику, что проявляется увеличением скоростных показателей кровотока в почечных артериях и снижением сосудистого сопротивления.
