
6 курс / Кардиология / Белялов Ф. И. - Аритмии сердца - 2014
.pdf
Рис. 69. АВ узловая реципрокная тахикардия без зубца Р’
На ЭКГ при типичной АВ узловой реципрокной тахикардии («slow-fast») реги-
стрируется ритмичная узкокомплексная (если нет БНПГ) тахикардия без зубцов
Р’. Такая ЭКГ выявляется в 66–74% случаев данной тахиаритмии. Зубцы Р’ скрыты в комплексе QRS, поскольку происходит одновременное возбуждение
предсердий и желудочков (рис. 69). В чреспищеводном отведении VE зубцы Р’ обычно хорошо видны (рис. 70).
Реже ретроградный зубец Р’ можно видеть за QRS в виде псевдо-S-зубца в нижних отведениях и/или псевдо-r’-зубца в отведении V1 или aVR (рис. 71, 72) (Tai C. et al., 1997; Haghjoo M. et al., 2012). Такая ЭКГ регистрируется в 22–30%
случаев АВ узловой реципрокной тахикардии. В отличие от ортодромной тахикардии при синдроме WPW интервал RP’ < 100 мс.
При атипичной форме тахикардии («fast-slow») ретроградный зубец P’ расположен перед комплексом QRS, т.е. RP’ > P’R (4–10%). У некоторых пациентов ретроградный зубец Р расположен в середине кардиоцикла при циркуляции им-
пульса по медленным путям («slow-slow»).
101

Следует отметить возможность изменения положения зубца Р’ в кардиоцикле
под влиянием антиаритмических препаратов, что существенно затрудняет диагностику.
Рис. 70. АВ узловая реципрокная тахикардия без зубца Р’ с чреспищеводным отведением (VE), показанная на предыдущем рисунке
Запускается АВ узловая реципрокная тахикардия обычно после предсердной
экстрасистолы с удлиненным PR интервалом. При этой форме тахикардии RR интервалы обычно одинаковые, иногда с небольшими изменениями вследствие вариаций АВ проводимости. Возможно укорочение RR интервалов в нескольких первых и удлинение в нескольких последних кардиоциклах тахикардии. Вагусная
проба часто прекращает тахикардию, а иногда лишь немного замедляет ее.
Возникновение АВ блокады без прерывания тахикардии практически исключает АВ реципрокную тахикардию, поскольку блокада на уровне ствола Гиса при этой тахикардии возникает крайне редко.
102

Рис. 71. АВ узловая реципрокная тахикардия с зубцом Р’. RP’ = 65 мс
103

Рис. 72. АВ узловая реципрокная тахикардия с псевдозубцами r’ и s’
Электрофизиологическое исследование
АВ реципрокная тахикардия достаточно легко индуцируется и купируется с помощью учащающей или программированной кардиостимуляции.
Тахикардия провоцируется во время учащающей кардиостимуляции обычно
в диапазоне частоты стимуляции, близкой к точке Венкебаха (рис. 73).
При программированной кардиостимуляции по мере уменьшения интервала сцепления экстрастимула (eSt) вначале происходит значительное удлинение интервала eSt–R, а затем индуцируется тахикардия (рис. 74).
Рис. 73. АВ узловая реципрокная тахикардия, индуцированная при учащающей
ЧПЭС
104

Рис. 74. АВ узловая реципрокная тахикардия, индуцированная во время
программированной ЧПЭС. Отмечается значительное увеличение интервала eSt-R перед возникновением тахикардии
Атриовентрикулярная реципрокная тахикардия с участием скрытого дополнительного пути
Чаще всего приходится дифференцировать АВ узловую реципрокную тахикардию с АВ тахикардией (ортодромной), связанной с проведением импульса через функционирующий только ретроградно ДП. Такая форма тахикардии составляет до 30% всех НЖТ.
На ЭКГ вне приступа не видны признаки ДП, характерные для синдрома
WPW — укорочение PR интервала, дельта-волна и широкий комплекс QRS >120 мс. Обычно такаятахикардияпроявляется наЭКГрасположением ретроградного зубца Р’ на сегменте ST или зубце Т (RP’ > 100 мс).
Окончательный диагноз АВ тахикардии с участием скрытого ДП возможен
только при ЭФИ, когда при стимуляции желудочков раньше возбуждаются пред-
сердия, чем ствол пучка Гиса.
Лечение этой тахикардии практически не отличается от лечения АВ узловой реципрокной тахикардии. В этой ситуации нет опасности применения антагонистов кальция и бета-блокаторов, так как ДП функционирует только ретроградно.
Формулировка диагноза
Идиопатическая пароксизмальная атриовентрикулярная узловая реципрокная тахикардия с пресинкопе.
Идиопатическая пароксизмальная атриовентрикулярная узловая реципрокная тахикардия («fast-slow») с ЧСС 200 в мин, стенокардия.
Лечение
Купирование приступа
При АВ узловой реципрокной тахикардии эффективны вагусные пробы и многие антиаритмические препараты (табл. 34). Наиболее оптимальной считается
схема лечения, показанная в табл. 35.
105
|
|
|
Парентеральные препараты для лечения |
Таблица 34 |
|||
|
|
|
|
|
|||
|
|
|
АВ узловой реципрокной тахикардии |
|
|
||
|
|
|
|
|
|
|
|
|
Класс |
|
Препарат |
Возможная схема ведения |
Начало |
Эффект, |
|
|
|
–пик |
% |
|
|||
|
|
|
|
|
|
||
|
1А |
|
Прокаинамид |
500–1000 мг, скорость 20–50 |
сразу– |
65–78 |
|
|
|
|
мг/мин |
15 мин |
|
|
|
|
|
|
Дизопирамид |
100–150 мг за 5 мин |
3–15 мин |
> 60 |
|
|
|
|
|
|
|
|
|
|
1С |
|
Этацизин |
25 мг за 5–10 мин |
3–10 мин |
74–89 |
|
|
Пропафенон |
75–150 мг за 3–5 мин |
1–10 мин |
76–85 |
|
||
|
|
|
|
||||
|
|
|
|
|
|
|
|
2 |
|
Пропранолол |
0,1 мг/кг, скорость 1 мг/мин |
1–5 мин |
40–50 |
|
|
|
|
|
|
|
|
|
|
3 |
|
Амиодарон |
5 мг/кг за 10 мин |
3 мин –? |
41–56 |
|
|
|
|
|
|
|
|
|
|
|
|
|
Верапамил |
5 мг, скорость 1 мг/мин (повто- |
сразу– |
90–100 |
|
|
|
|
рить 5–10 мг через 15–30 мин) |
5 мин |
|
|
|
4 |
|
|
|
|
|||
|
Дилтиазем |
15–20 мг за 2 мин (повторить |
сразу– |
90–100 |
|
||
|
|
|
|
||||
|
|
|
25–30 мг через 15 мин) |
7 мин |
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
Дру- |
|
АТФ |
10 мг за 1–3 с (повторить че- |
сразу– |
95–100 |
|
|
гие |
|
рез 1–2 мин по 20 мг 2 раза) |
40 с |
|
|
|
|
|
|
|
|
|
Таблица 35 |
|
|
|
|
Тактика купирование АВ узловой реципрокной тахикардии |
||||
|
|
|
|
|
|
|
|
|
Этапы |
|
|
Лечение |
|
|
|
|
|
|
|
|
|
|
|
|
1 этап |
|
Вагусные пробы |
|
|
|
|
|
|
|
|
|
|||
|
2 этап |
|
Верапамил 5 мг за 2 мин (повторить 5–10 мг через 15–30 мин) |
|
|||
|
|
|
или |
|
|
|
|
|
|
|
Дилтиазем 15–20 мг за 2 мин (повторить 25–30 мг через 15 мин) или |
|
|||
|
|
|
АТФ 10 мг за 1–3 с (повторить через 1–2 мин по 20 мг еще 2 раза) |
|
|||
|
3 этап |
|
Пропафенон 75–150 мг за 3–5 мин |
|
|
|
|
|
|
|
или Прокаинамид 500–1000 мг, скорость 20–30 мг/мин |
|
|
||
|
|
|
или Амиодарон 5–7 мг/кг за 30–60 мин |
|
|
|
|
|
4 этап |
|
ЧПЭС, ЭИТ |
|
|
|
|
|
|
|
|
|
|
|
|
Вагусные пробы эффективны при наджелудочковых реципрокных тахикар-
диях (46–54%), особенно при атриовентрикулярных (Smith G.D. et al., 2013). Используют натуживание (прием Вальсальвы), резкий выдох, наклон, приседание,
прием холодной воды. Не следует использовать прием с надавливанием на глазные яблоки в связи с риском повреждения структур глаза.
Врачи применяют массаж каротидного синуса. Однако, если имеются острые
нарушения мозгового кровообращения в анамнезе, шум на сонных артериях или старческий возраст, то проба не показана.
Дляповышенияэффективности следуетповторитьвагусные пробы несколько раз.
Если не помогают вагусные пробы, то тахикардия более чем в 90% случаев
купируется антагонистами кальция или АТФ. По данным исследования B.Ballo и
соавт. (2004) аденозин более эффективен при высокой ЧСС, а верапамил при
106
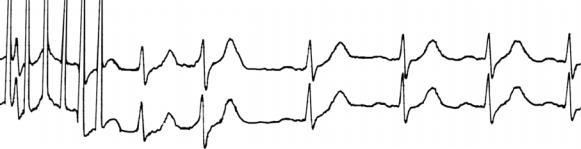
невысокой ЧСС. В частности, аденозин восстанавливал синусовый ритм в 75%
при ЧСС > 166 в мин, и заметно хуже при более низких частотах (25% при ЧСС 138 в мин). Верапамил лучше работал при невысокой ЧСС: эффективность составила 75% при ЧСС < 186 в мин, постепенно снижаясь при более высокой ЧСС
и достигла 25% при ЧСС 241 в мин.
Заметим, что эффективность вагусных проб после введения антиаритмиче-
ских препаратов повышается. Очень редко требуется применения других антиаритмических средств (1А, 1С или 3 класса).
Легко восстанавливается синусовый ритм при кардиостимуляции (рис. 75).
Рис. 75. Купирование АВ узловой реципрокной тахикардии
при учащающей ЧПЭС.
Некоторые пациенты, в случае редких, продолжительных и нетяжелых при-
ступов тахикардии с успехом применяют купирование приступа с помощью перо-
ральных препаратов (Alboni P. et al., 2001):
Верапамил 40–160 мг.
Пропранолол 160 мг.
Дилтиазем 120 мг.
Пропранолол 80 мг + дилтиазем 120 мг.
Пропафенон 150–450 мг.
Пероральные препараты оказывают эффект в среднем через 30–40 мин (4 мин–3,5 ч). Частота восстановления ритма через 2–3 ч достигает 80–90%. Быст-
рее эффект наступает если препараты принимать сублингвально и разжевать.
У пациентов не должно исходно быть тяжелой дисфункции левого желудочка или синусовой брадикардии. Кроме того, желательно в стационаре убедиться, что лечение не вызывает серьезных осложнений, например, симптомной артериальной гипотензии, снижения АДс < 80 мм рт. ст., синусовой брадикардии < 50
в мин, АВ блокады 2–3 степени и т.д.
Профилактика
Медикаментозное лечение
Чаще всего лечение начинают с бета-блокаторов или антагонистов кальция, имеющих лучшее соотношение риск–польза (табл. 36). При неэффективности
этих средств, частых приступах, плохой переносимости тахиаритмии предпочтение отдают абляции, реже назначают препараты 1С или 3 класса.
|
Эффективность препаратов для профилактики |
Таблица 36 |
|
|
|
||
|
АВ узловой реципрокной тахикардии |
|
|
|
|
|
|
Класс |
Препарат |
Суточные дозы |
Эффект, % |
|
|
|
|
1А |
Хинидин |
200–400 мг |
30 |
|
|
|
|
Дизопирамид |
600 мг |
30 |
|
|
|
|
|
107

1С |
Пропафенон |
450–900 мг |
75–86 |
|
Этацизин |
75 мг |
66–77 |
||
|
||||
|
|
|
|
|
|
Надолол |
80–160 мг |
|
|
|
|
|
|
|
2 |
Атенолол |
100–200 мг |
45–70 |
|
|
|
|
|
|
|
Метопролол |
100–400 мг |
|
|
|
|
|
|
|
3 |
Амиодарон |
600–800 мг 2–4 нед., затем 200–400 мг |
54–78 |
|
|
|
|
||
Соталол |
240–320 мг |
> 70 |
||
|
||||
|
|
|
|
|
4 |
Верапамил |
240–480 мг |
50–80 |
|
|
|
|
||
Дилтиазем |
90–360 мг |
60–77 |
||
|
||||
|
|
|
|
Катетерная абляция
Катетерная абляция широко применяется для лечения АВ узловой реципрокной тахикардии (табл. 37). Предпочтение отдают абляции медленных (задних)
путей, поскольку в этом случае ниже частота развития АВ блокады (около 1– 1,4%, обычно преходящей) и выше эффект при атипичных формах тахикардии (Feldman A . et al., 2011). Абляция медленных путей эффективна в 90–96%. Крио-
абляция также весьма эффективна и достаточно безопасна (Insulander P. et al., 2014).
В редких случаях невозможности абляции медленных путей проводят абля-
цию быстрых (передних) путей. В этом случае эффективность составляет 70–
90% и чаще развивается полная АВ блокада, требующая имплантации кардиостимулятора (около 8–10%).
Таблица 37 Рекомендации по катетерной абляции при АВ узловой реципрокной
тахикардии (ВНОА, 2013)
Класс I (рекомендуется)
Пациенты с устойчивой симптомной АВ узловой реципрокной тахикардией в случае резистентности к препаратам или непереносимости препаратов или
нежелания пациента длительно принимать антиаритмические препараты.
Класс II (целесообразно)
1.Пациенты с устойчивой АВ узловой реципрокной тахикардией, выявленной при ЭФИ или катетерной абляции другой аритмии.
2.Обнаружение двойной природы АВ узлового проведения и предсердных
эхо-ответов при ЭФИ, но без АВ узловой реципрокной тахикардии у пациентов с клинической картиной, позволяющей заподозрить АВ узловую реципрокную тахикардию.
Практические рекомендации
Если пациент жалуется на приступы сердцебиения, проходящие после вагусных проба, то это обычно АВ реципрокная тахикардия.
В случае АВ реципрокной тахикардии необходимо выяснить наличие дополнительных путей проведения.
108

Перед проведением стимуляции каротидного синуса следует оценить
риск возможных осложнений (аускультация сонных артерий, острые нарушения мозгового кровообращения в анамнезе, пожилой возраст)
Верапамил и АТФ являются самыми эффективными препаратами для ку-
пирования АВ реципрокной тахикардии.
Очаговая атриовентрикулярная тахикардия
Эктопический очаг возбуждения при очаговой тахикардии из АВ соединения чаще всего возникает в пучке Гиса. Такая форма тахикардии встречается редко,
чаще у детей чем у взрослых. Характерно рецидивирующее течение тахиаритмии, редко встречаются хронические формы.
Диагностика
Причины
Лекарства: гликозидная интоксикация, симпатомиметики.
Ишемия миокарда, инфаркт миокарда (нижний).
Миокардит.
Кардиомиопатии.
Операции на сердце (дефект межжелудочковой перегородки).
СССУ.
ЭКГ
Частота возбуждений при АВ очаговой тахикардии составляет обычно 110– 250 импульсов в мин (рис. 76). Возбуждение предсердий чаще всего обусловлено синусовым ритмом с картиной АВ диссоциации (относительно редкие, положительные во II отведении зубцы Р, не связанные с ритмом желудочков). Реже предсердия возбуждаются ретроградно из АВ очага. В этом случае на ЭКГ видны отрицательные зубцы Р’ во II отведении за комплексом QRS или зубцы Р’ скрываются в комплексе QRS.
Увзрослых может регистрироваться «медленная» тахикардия с ЧСС 70–120
вмин, которую иногда называют непароксизмальной тахикардией из АВ соединенияи рассматривают отдельно от очаговой АВтахикардии. Терминтахикардия на первый взгляд не в полной мере корректен для частот в диапазоне 70–100 в мин, однако это весьма высокая частота для водителя ритма из АВ соединения.
Определяется характерное для работы эктопического очага постепенное начало и окончание тахикардии. Частота тахикардии изменяется при вегетатив-
ных влияниях.
Рис. 76. Неустойчивая АВ эктопическая тахикардия при вазоспастической
ишемии миокарда. Скорость записи 25 мм/с
Нередко отмечается зависимость тахиаритмии от физической нагрузки или психоэмоционального стресса.
109

Лечение
Тахикардия с невысокой ЧСС обычно не нарушает гемодинамику и не требует лечения. В случае необходимости терапии встречаются трудности в подборе эф-
фективного препарата, обусловленные также недостатком исследований. Вначале нужно постараться устранить причину (сердечные гликозиды, симпа-
томиметики, основное заболевание). В ряде случаев купировать тахикардию можно с помощью препаратов 1А, 1С и 3 класса. Кардиоверсия обычно неэффективна, а при гликозидной интоксикации даже опасна.
Для профилактики эпизодов тахикардии могут быть использованы пропафенон, соталол и амиодарон.
При стойкой тахикардии с высокой ЧСС можно назначить препараты, замедляющие АВ проведение, которые, однако, не будут эффективны при локализации очага в пучке Гиса.
При неэффективности или непереносимости медикаментозного лечения показана абляция эктопического очага, которая сопровождается высоким (5–10%)
риском полной АВ блокады.
Синусовые и предсердные тахикардии
Пароксизмальная реципрокная синоатриальная тахикардия
При синоатриальной реципрокной тахикардии циркуляция волны возбужде-
ния может проходить в синусовом узле и прилежащей ткани правого предсердия
(синоатриальная зона, устье верхней полой вены, пограничный гребень). Тахикардия встречается относительно редко и составляет 0,4% всех НЖТ
(Покушалов Е.А., Туров А.Н., 2011).
Диагностика
Причины
ИБС.
Дефект межпредсердной перегородки.
Миокардит.
Кардиомиопатии.
ЭКГ
Морфология зубцов Р при синусовой реципрокной тахикардии сходна с тако-
вой при обычном синусовом ритме или может немного отличаться при циркуля-
ции импульса в околоузловой предсердной ткани (рис. 77).
Рис. 77. Пароксизмальная реципрокная синоатриальная тахикардия и дис-
функция синусового узла
110
