
6 курс / Гастроэнтерология / Клиническая_гастроэнтерология_Якубчик_Т_Н_2014
.pdfпрепаратами проводится в течение 4-х недель. Затем выполняется ФГДС и если рубцевание язвы не достигнуто, курс лечения следует продолжить, при этом возможно включение в курс терапии репарантов. Продолжительность лечения определяется результатами эндоскопического исследования, которое рекомендуется проводить с интервалами в 2 недели (т.е. через 4, 6, 8 недель). При частых и длительных рецидивах ЯБ терапия антисекреторными и гастропротективными препаратами может назначаться на длительный срок (в течение нескольких месяцев). Целесообразно рассмотреть вопрос о возможности комбинированного применения лекарственных препаратов. Рекомендуется сочетание ингибиторов протонной помпы и антацидов (при этом уменьшается вероятность разрушения кислотонеустойчивых ингибиторов протонной помпы в желудке). Рецидивы ЯБ, не ассоциированной с Нр, довольно часто возникают после проведенного курсового лечения.
Противорецидивная медикаментозная терапия язвенной болезни желудка и двенадцатиперстной кишки является вторичной профилактикой ЯБ и проводится у пациентов, находящихся на диспансерном наблюдении с отсутствием полной клинико-эндоскопической ремиссии и может выполняться в двух режимах: непрерывная терапия и терапия «по требованию».
Для профилактики обострений используются 2 вида терапии:
1. Длительная, месяцами и даже годами поддерживающая терапия антисекреторным препаратом в половинной дозе.
Показания к длительной поддерживающей терапии:
тяжелое течение ЯБ;
неэффективность проведенной эрадикационной антихеликобактерной терапии;
наличие в анамнезе осложнений ЯБ;
пациенты со среднетяжелым течением заболевания, если характер их работы (геологи и вахтовики и др.) связан с длительными разъездами, командировками в далекие регионы, где может не быть условий для оказания экстренной хирургической помощи (при перфорации язвы, тяжелом желудочном кровотечении);
81
наличие сопутствующих заболеваний, требующих постоянного приема НПВП;
сопутствующий эрозивно-язвенный рефлюкс-эзофагит;
пациенты в возрасте старше 60 лет, особенно с ежегодно рецидивирующим течением ЯБ, несмотря на адекватную курсовую терапию;
наличие сопутствующих заболеваний – цирроза печени, ХОБЛ, ХПН.
2. Терапия «по требованию» («ondemand») предусматривает купирование симптомов обострения и не является такой продолжительной, как непрерывная противорецидивная терапия. При появлении характерных для обострения ЯБ синдромов пациент сразу же самостоятельно возобновляет прием одного из антисекреторных препаратов («поддерживающее самолечение», «yourselftreatment»), в течение первых 3-4 дней в полной суточной дозе, затем, если субъективные симптомы купируются, пациент самостоятельно переходит на поддерживающую терапию и через 2-3 недели прекращает лечение. При неэффективности лечения пациент должен обратиться к врачу.
Показания к терапии «по требованию»:
-впервые выявленая ЯБ 12-перстной кишки;
-неосложненное течение ЯБ 12-перстной кишки с коротким анамнезом (не >4 лет);
-частота рецидивов не >2 в год;
-наличие при последнем обострении типичных болей и язвенного дефекта без грубых деформаций с быстрым наступлением ремиссии под влиянием курсового лечения;
-согласие пациента выполнять рекомендации врача;
-отсутствие активного гастродуоденита и Нр.
Лечение «по требованию» может предписываться до 2-3 лет. Эндоскопический контроль рекомендуется проводить только при затяжном обострении, особенно если оно возникло в первые три месяца после окончания курсового противоязвенного лечения.
При хронических, долго не заживающих язвах желудка и двенадцатиперстной кишки прибегают к местному интрагастральному лечению. Для этого ранее использовали прицельное обкалывание периульцерозной зоны раствором
82
новокаина, солкосерилом, орошение маслом облепихи, раствором серебра нитрата, хлористым этилом. Последнее время используют нанесение пленкообразующих средств (гастрозоль, лифузоль), низкоэнергетическое лазерное излучение. При использовании местной терапии импульсно-периодическим желто-зеленым излучением лазера, как вариантом интрагастральной лазерной терапии, наблюдается заживление язвы желудка через 1-8 сеансов, язвы двенадцатиперстной кишки
– через 1-4 сеанса.
Реабилитация пациента (восстановительное лечение) начинается практически с момента выявления язвы желудка или двенадцатиперстной кишки и начала лечения, а продолжается до полного клинико-эндоскопического выздоровления. Комплекс реабилитационных мероприятий включает здоровый образ жизни, отказ от курения и злоупотребления алкоголем, физиотерапевтическое и санаторно-курортное лечение, психотерапевтические мероприятия. Большую роль играет также проведение поддерживающей медикаментозной терапии.
Эффективность консервативных методов лечения в настоящее время очень велика, заживление язвы наступает в подавляющем большинстве случаев, и хирургическое лечение язвенной болезни проводится строго по определенным показаниям.
Показания к хирургическому лечению подразделяются на абсолютные и относительные.
К абсолютным показаниям для хирургического лечения
относятся осложнения ЯБ:
пенетрация язвы;
перфорация язвы;
массивное желудочно-кишечное кровотечение;
декомпенсированный пилородуоденальный стеноз;
подозрение на малигнизацию.
Относительными показаниями к хирургическому лечению
ЯБ являются:
повторные желудочно-кишечные кровотечения;
компенсированный пилородуоденальный стеноз;
длительно не рубцующиеся хронические каллезные язвы;
83
неэффективность |
неоднократно |
проводимой |
консервативной терапии. |
|
|
Прогноз
Для неосложненных форм ЯБ прогноз благоприятный. При достижении эрадикации рецидивы в течение первого года возникают только у 6-7% пациентов. Прогноз ухудшается при большой давности заболевания в сочетании с частыми, длительными рецидивами, при осложненных формах язвенной болезни, особенно при злокачественном перерождении язвы.
84
ФУНКЦИОНАЛЬНЫЕ ЗАБОЛЕВАНИЯ ЖЕЛЧЕВЫВОДЯЩИХ ПУТЕЙ
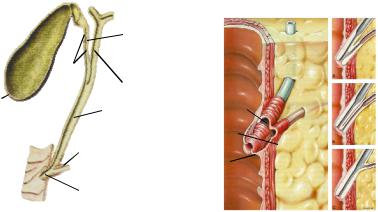
При изложении данного раздела напомним самые основные данные об анатомии и физиологии желчеотделения. Билиарный тракт включает общий печеночный проток, образующийся от слияния правого и левого печеночных протоков, желчный пузырь (ЖП) со сфинктером Люткенса, общий желчный проток, начинающийся от места соединения печеночного и пузырного протоков и билиарно-панкреатическую ампулу со сфинктером Одди (СО). Последний состоит из сфинктера общего желчного протока, сфинктера панкреатического протока и общего сфинктера ампулы (сфинктер Вестфаля).
Билиарныйтракт |
Анатомическиеэлементысфинктера |
|
Одди |
|
Протокжелчногопузыря |
Спиральная |
|
складка |
Общийпеченочный |
|
проток |
Желчныйпузырь |
Холедох |
|
|
Двенадцатиперстная |
Протокподжелудочной железы |
|
|
кишка |
|
|
Ампула печеночногои |
|
панкреатическогопротоков |
|
1. |
Сфинктерхоледоха |
|
|
2. |
Сфинктер |
|
|
|
панкреатического |
|
1 |
|
протока |
|
3. |
Сфинктерампулы |
||
2 |
|||
|
большого |
||
3 |
|
дуоденального |
|
|
сосочка |
||
|
|
В печени непрерывно происходит образование желчи, которая поступает в желчный пузырь, откуда во время пищеварения поступает в кишечник, где участвует в пищеварении. Это обеспечивается резервуарной функцией желчного пузыря и его ритмическими сокращениями с последовательным расслаблением сфинктеров Люткенса и Одди. Расслабление желчного пузыря сопровождается закрытием сфинктера Одди. При каждом приеме пищи желчный пузырь сокращается в 1-2 раза. Желчный пузырь натощак содержит 3080 мл желчи, однако при застое ее количество может увеличиваться. У женщин желчный пузырь в состоянии функционального покоя имеет несколько больший объем, чем у
85
мужчин, но сокращается быстрее. С возрастом сократительная функция желчного пузыря снижается.
Регуляция функции желчного пузыря сложна, многогранна, осуществляется вегетативной нервной системой и гуморальными факторами – кишечными нейропептидами.
Активация блуждающего нерва вызывает сокращение желчного пузыря и расслабление сфинктера Одди. Раздражение a-адренорецепторов стимулирует моторную функцию внепеченочных желчных протоков, усиливает их спазм, раздражение b-адренорецепторов (преобладающий тип) расслабляет желчные пути.
Наиболее сильный эффект из нейропептидов оказывает холецистокинин-панкреозимин (ХЦК-ПЗ), который, наряду с сокращением желчного пузыря (большие дозы тормозят его моторику), способствует расслаблению сфинктера Одди. На мышечные волокна общего желчного протока он оказывает слабое влияние. У здорового человека ХЦК-ПЗ приводит к уменьшению объема желчного пузыря на 30-80% (пища с высоким содержанием жиров способствует уменьшению объема желчного пузыря до 80%). Гастрин, секретин, глюкагон также оказывают стимулирующее действие, но оно менее выражено, чем у ХЦК-ПЗ. Нейротензин, вазоинтестинальный полипептид, энкефалины, ангиотензин препятствуют сокращению желчного пузыря. Гормональные стимулы на моторику желчного пузыря оказывают большее влияние, чем нервные. Поскольку ХЦК-ПЗ, как и другие гастроинтестинальные гормоны, может выступать как нейротрансмиттер, часто бывает невозможно отличить нейрогенный и гормональный эффекты.
Эпидемиология
Распространенность функциональных нарушений желчевыводящих путей мало изучена, колеблется от 12,5 до 58,2%, а у лиц старше 60 лет наблюдается с частотой примерно 26,6%. Дискинезией болеют преимущественно женщины. Нередко отмечают отчетливую связь с менструальным циклом (возникновение жалоб или большая выраженность их в период менструаций или, наоборот, в климактерический период, а также за 1-4 дня до менструации). Постхолецистэктомический (ПХЭС)
86
синдром в 30-40% случаев обусловлен спазмом сфинктера Одди. Чаще болеют лица молодого возраста (20-40 лет), пониженного питания, астенического телосложения, с эмоционально лабильной психикой.
Классификация
E. Функциональные расстройства желчного пузыря (ЖП)
исфинктера Одди (СФО)
o E1. Функциональное расстройство желчного пузыря o E2. Функциональное билиарное расстройство СФО
o E3. Функциональное панкреатическое расстройство СФО
Этиопатогенез
Учитывая ведущую роль ЦНС в регуляции сократительной функции ЖП и желчных протоков, любые неврозы и стрессовые ситуации могут приводить к развитию функциональных расстройств билиарной системы, а затем и хроническому холециститу, ЖКБ.
Патогенез функциональных расстройств билиарного тракта вариабелен, но всегда сводится к нарушению нейрогуморальной регуляции моторики желчевыводящих путей.
Влияние психогенных факторов на функцию желчного пузыря и желчных путей реализуется с участием корковых и подкорковых образований с нервными центрами продолговатого мозга, гипоталамуса, а также эндокринной системы.
Нарушение равновесия между продукцией холецистокинина, секретина и других нейропептидов оказывает определенное влияние на сократительную функцию желчного пузыря и сфинктерный аппарат. Кроме того, дистония вегетативной нервной системы приводит к дисбалансу в выработке холецистокинина и ингибитора его выделения антихолецистокинина, что усугубляет нарушения моторики. Недостаточное образование тиреоидина, окситоцина, кортикостероидных и половых гормонов также приводит к снижению мышечного тонуса желчного пузыря и сфинктеров сфинктерного аппарата.
После холецистэктомии в 70-80% наблюдаются различные моторные нарушения билиарного тракта. Для большинства
87
пациентов, перенесших холецистэктомию, характерна недостаточность сфинктера Одди с непрерывным истечением желчи в просвет ДПК, реже отмечается его спазм.
Развитие функциональных расстройств билиарного тракта
при заболеваниях органов ЖКТ может быть обусловлено несколькими механизмами: как нарушением секреции кишечных нейропептидов, прямо или косвенно воздействующих на моторику желчевыводящих путей, так и с висцеровисцеральными рефлексами с пораженных органов на желчевыводящие пути. При гепатитах, холангитах, холециститах развитие дискинезии связано с воспалительными изменениями в желчевыводящих путях, изменяющими реактивность и чувствительность к нейрогуморальным воздействиям.
Развитие функциональных расстройств билиарного тракта
при диетических погрешностях и нарушениях ритма питания
связано главным образом с нарушением нормального ритма секреции кишечных нейропептидов, регулирующих моторику желчевыводящих путей.
Нарушения синхронности в работе желчного пузыря и сфинктерного аппарата лежат в основе функциональных расстройств билиарного тракта и являются причиной формирования клинической симптоматики.
Клиника
Клиника обусловлена нарушениями двигательной функции желчного пузыря и тонуса сфинктеров, зависит от формы функциональных расстройств билиарного тракта.
E. Функциональные расстройства желчного пузыря и сфинктера Одди:
• Диагностические критерии
1.Эпизоды болей, локализованных в эпигастрии и/или правом верхнем квадранте живота длительностью 30 мин. и более.
2.Рецидивирующие симптомы с разными интервалами (не ежедневно).
3.Боли достигают постоянного уровня.
4.Боли умеренные или сильные, достаточные для нарушения повседневной активности или приводящие в отделение неотложной помощи.
88
5.Боли не уменьшаются:
после стула;
при перемене положения;
после приема антацидов.
Исключены другие структурные заболевания, которые могли бы объяснить симптомы.
•Подтверждающие критерии
Боли:
ассоциированы с тошнотой или рвотой;
иррадиируют в спину и/или правую подлопаточную область;
будят в середине ночи.
Диагностические тесты при заболеваниях билиарного тракта
Скрининговые:
•функциональные пробы печени, панкреатические ферменты в крови и моче;
•ультрасонография (УЗИ);
•ЭГДС.
Уточняющие:
•УЗИ с оценкой функции желчного пузыря и сфинктера Одди;
•ЭРХПГ с манометрией сфинктера Одди;
•гепатобилисцинтиграфия с 99mTc;
•медикаментозные тесты (с холецистокинином или морфином).
Можно использовать с диагностической целью
дуоденальное зондирование. Для исключения микролитиаза может применяться микроскопическое исследование желчи. Во время дуоденального зондирования после введения стимулятора сокращения желчного пузыря собирается пузырная желчь. В качестве стимулятора проводится инстилляция в двенадцатиперстную кишку – применяется внутривенное введение ХЦК.
Трансабдоминальное УЗИ органов брюшной полости –
обязательная скрининговая процедура. Она позволяет исключить органическую причину билиарной боли – камни размером 3-5 мм
89
или билиарный сладок в желчном пузыре. Однако обладает низкой чувствительностью в определении микролитиаза и микрокристаллов в желчи, а также в выявлении камней холедоха, т.е. трансабдоминальное УЗИ не позволяет во всех случаях однозначно исключить холелитиаз как причину билиарной боли.
Эзофагогастродуоденоскопия показана при отсутствии изменений лабораторных показателей и данных УЗИ для исключения других заболеваний верхних отделов ЖКТ,
вызывающих сходный болевой синдром.
УЗИ с оценкой функции желчного пузыря и сфинктера Одди. Наиболее доступным тестом для рутинной оценки опорожнения желчного пузыря считается УЗИ с серийным измерением объема пузыря до и после стимуляции его сокращения. В качестве желчегонного завтрака применяют два желтка, или 20 г сорбита со 100 мл воды или в/в введение холецистокинина в дозе 20 мг на 1 кг массы тела. В норме объем пузыря уменьшается до 2/3 от первоначального в течение первых 20-40 мин., уменьшение опорожнения до 1/3 свидетельствует в пользу дисфункции желчного пузыря. Возможности УЗИ с оценкой функции желчного пузыря и сфинктера Одди: определение объема желчного пузыря; длительности латентного периода; расчет коэффициента сокращения (К с=Vэвак. желчи/начальный V); продолжительности периода сокращения; эффективности желчеотделения и определение диаметра общего желчного протока (расширение ≥12 см при дисфункции сфинктера Одди).
Эндоскопическая ретроградная холангиопанкреатография
– сочетание дуоденоскопии с рентгенологическим обследованием желчевыводящих путей, поджелудочной железы пациента. Рентгеноконтрастное вещество вводится в желчевыводящий проток через канюлю, вставленную в естественное отверстие большого дуоденального сосочка. Процесс осуществляется под контролем эндоскопа. Критерии дисфункции сфинктера Одди: расширение холедоха >12 мм с задержкой его опорожнения >45 мин. и расширение панкреатического протока >5 мм с задержкой его опорожнения >10 мин. Однако в ряде случаев ЭРПХГ технически невыполнима, кроме того, она связана с лучевой нагрузкой и побочными эффектами.
90
