
Мельников В.В. - Рентгенография в диагностике заболеваний органов грудной клетки - 2017
.pdf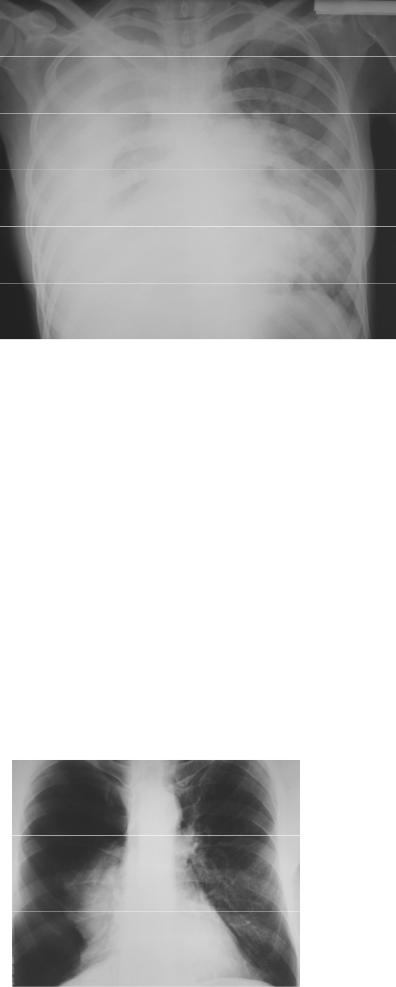
Рисунок 1.8. Правосторонний гидроторакс, полисегментарная пневмония слева. Снимок выполнен в условиях ОИТ, в положении лежа. Правое легочное поле субтотально затенено за счёт гидроторакса, затемнение интенсивное, однородное (за исключением небольшого «плеврального окна» в прикорневой области), синус справа не дифференцируется. Слева затемнение обусловлено пневмонией, оно не такое однородное как справа, слева «свободны» верхние отделы легочного поля и синус.
Таким образом, при выявлении субтотального (тотального) затемнения легочного поля следует в первую очередь обращать внимание на смещение срединной тени. Если средостение смещено в сторону затемнения, то это затемнение обусловлено ателектазом легкого или фибротораксом, если в противоположную – гидротораксом. Если средостение не смещено, следует обратить внимание на прозрачность области реберно-диафрагмальных синусов и верхушек легких – если они прозрачны и затемнение неоднородное, то в легком вероятнее инфильтрация. При распространенном двустороннем затемнении необходимо исключить отек легких. При тотальном и субтотальном затемнении легочного поля большую помощь в дифференциальной диагностике оказывает УЗИ плевральных полостей. Оно позволяет выявить наличие жидкости в плевральной полости в сомнительных случаях.
Субтотальное просветление легочного поля обычно обусловлено наличием большого количества воздуха в плевральной полости – пневмотораксом. Просветление в этом случае образуется за счёт того, что на значительном участке легочного поля отсутствует ткань легкого и соответственно не определяется легочный рисунок. Легкое «поджимается» к средостению, становится видимой в виде тонкой полоски висцеральная (покрывающая легкое) плевра (рисунок 1.9). Средостение может смещаться в противоположную сторону, в этом случае говорят о напряженном пневмотораксе, который является опасным состоянием.
Рисунок 1.9. Тотальный пневмоторакс справа. Правое легкое полностью коллабировано и поджато к средостению. Правое легочное поле почти на всем протяжении выглядит «пустым» за счёт отсутствия легочного рисунка. Смещения средостения в этом конкретном случае нет.
11
Раздел 2. Пневмонии
Пневмония – инфекционное (чаще бактериальное) воспалительное заболевание легких с вовлечением в патологический процесс преимущественно альвеол. При пневмонии также может поражаться интерстициальная ткань (соединительнотканный «каркас») легкого.
Проникновение микроорганизмов в легкие чаще происходит путем микроаспирации секрета ротоглотки, этот путь инфицирования характерен для внебольничных пневмоний. При нарушении сознания возможна массивная аспирация содержимого ротоглотки, желудка. «Атипичные» возбудители (названы так из-за того, что они не выделяются обычными методами бактериологического исследования), такие как Mycoplasma pneumoniae, Chlamydophila pneumoniae,
Legionella pneumophila попадают в легкие путем вдыхания микробного «аэрозоля». Иногда проникновение микроорганизмов в легкие происходит гематогенным путем, например при наличии в организме очага инфекции, инфекционного эндокардита трехстворчатого клапана, в этом случае развивается т. н. «септическая» пневмония (правильнее её называть септической эмболией легких). Выделяют следующие виды пневмоний:
Внебольничная (амбулаторная, домашняя) – возникает вне стационара, либо в первые 48 часов от момента госпитализации, или у пациентов, не находившихся в отделениях длительного медицинского наблюдения/сестринского ухода 14 суток и более
Внутрибольничная (нозокомиальная) – возникает через 48 часов после госпитализации. Сюда же относится пневмония, связанная с искусственной вентиляцией легких (вентиляторассоциированная)
У пациентов с нарушениями иммунитета – при СПИДе и других иммунодефицитных заболеваниях и состояниях, а также у пациентов, получающих ГКС и цитостатики
Аспирационная – при массивной аспирации возбудителя (нарушение сознания, рвота и т. п.)
Внебольничная пневмония часто связана с инфекцией пневмококком Streptococcus pneumoniae (до 50% случаев), значительная часть (до 30%) случаев обусловлена «атипичными» возбудителями (Mycoplasma pneumoniae,
Chlamydophila pneumoniae, Legionella pneumophila), реже заболевание связано с Haemophilus influenzae, Staphylococcus aureus, Klebsiella pneumoniae и др.
возбудителями.
Внутрибольничная пневмония чаще встречается у пожилых пациентов, а также у больных, находящихся в отделениях интенсивной терапии, особенно на искусственной вентиляции легких. В развитии внутрибольничной пневмонии большое значение придается следующим механизмам: аспирация (секрета ротоглотки, содержимого желудка), гематогенное распространение возбудителя из внелегочного очага инфекции, проникновение инфекционного агента в дыхательные пути через интубационную трубку. К предрасполагающим факторам возникновения внутрибольничной пневмонии относятся: пожилой возраст, курение, алкоголизм, хронические заболевания (ХОБЛ, сахарный диабет, почечная недостаточность), кома, метаболический ацидоз, длительные и сложные оперативные вмешательства на органах грудной и брюшной полости, приводящие к ограничению подвижности диафрагмы и снижению кашлевого рефлекса. Развитию внутрибольничной пневмонии может способствовать медикаментозная
12
терапия (ГКС, цитостатики, седативные препараты, миорелаксанты, антациды и средства, снижающие кислотность желудка), а также недостаточность питания, питание через зонд, наличие внутривенных катетеров [21]. Чаще внутрибольничная пневмония вызывается Staphylococcus aureus,
грамотрицательными микроорганизмами – Escherichia coli, Klebsiella pneumoniae, Pseudomonas aeruginosa, Haemophilus influenzae, Legionella pneumophila, а также анаэробами.
Клиническими проявлениями пневмонии являются лихорадка, кашель с выделением мокроты, одышка, боль в грудной клетке. У пожилых пациентов над легочными проявлениями могут преобладать общие симптомы – спутанность сознания, сонливость, признаки обострения хронических заболеваний. При аускультации над пораженным участком легкого выслушиваются крепитация, влажные мелкопузырчатые хрипы, бронхиальное дыхание. В анализе крови определяется лейкоцитоз.
Основное рентгенологическое проявление пневмонии – инфильтрация легочной ткани. Инфильтрация обусловлена накоплением воспалительного экссудата в альвеолах и на рентгенограммах проявляется участками затемнений. Воспаление также может развиваться и в интерстициальной ткани (соединительнотканном «каркасе» легкого) – межальвеолярных, междольковых перегородках, в перибронхиальной, периваскулярной соединительной ткани. В этом случае на рентгенограмме определяется усиление и деформация легочного рисунка с появлением ретикулярных (сетчатых) и линейных теней (т. е. усиление интерстициального компонента легочного рисунка). Также при вовлечении в процесс интерстициальной ткани легкого может выявляться симптом «матового стекла». Таким образом, выделяют две разновидности инфильтрации легочной ткани – альвеолярную и интерстициальную.
Альвеолярная инфильтрация возникает при поражении альвеол, рентгенологически она выглядит как однородные или неоднородные участки достаточно интенсивного затемнения легочного поля – на фоне таких затемнений не дифференцируется сосудистый легочный рисунок. При появлении альвеолярной инфильтрации могут возникать такие рентгенологические типы пневмоний как плевропневмония и бронхопневмония.
Плевропневмония («крупозная пневмония» в традиционной терминологии) развивается при попадании возбудителя в альвеолы. Воспалительный экссудат в этом случае распространяется («растекается») по альвеолам через межальвеолярные поры Кона, процесс может распространиться всю долю легкого. Обычно поражается сегмент или несколько сегментов, реже вся доля или несколько долей легкого. Инфильтрация интенсивная, однородная, на её фоне могут определяться бронхи в виде светлых ветвящихся полосок – симптом «воздушной бронхографии» (рисунок
2.1).
Рисунок 2.1а. Полисегментарная (билобарная) плевропневмония справа. В верхней и нижней долях справа определяется распространенная однородная инфильтрация. Объем правого легкого уменьшен, о чем можно судить по несколько высокому положению правого купола диафрагмы и небольшому смещению трахеи вправо.
13
б |
в |
Рисунок 2.1, продолжение. Полисегментарная (билобарная) плевропневмония справа. б – увеличенный фрагмент рентгенограммы в прямой проекции, в – рентгенограмма в правой боковой проекции. В верхней и нижней долях правого легкого распространенная однородная инфильтрация. Видна утолщенная горизонтальная междолевая плевра справа. Стрелками обозначены видимые на фоне инфильтрации просветы бронхов (симптом «воздушной бронхографии»).
Контуры инфильтрации нечёткие, но при ограничении процесса утолщенной междолевой плеврой, образованная этой междолевой плеврой граница выглядит четкой. Инфильтрация при плевропневмонии за пределы междолевой плевры не распространяется. Пораженные доля или сегмент могут несколько уменьшиться в объеме, что проявляется смещением междолевой плевры в сторону пораженного участка легкого. Это может быть связано с гиповентиляцией доли, сегмента за счёт наличия вязкой мокроты в бронхах, воспалительного сужения просвета бронхов (рисунок 2.2).
а |
б |
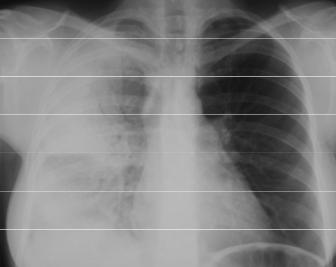
Рисунок 2.2. а – плевропневмония в верхней доле справа. Горизонтальная междолевая плевра справа утолщена и несколько «вогнута» в сторону инфильтрации за счёт незначительного уменьшения верхней доли в объеме. б – через 10 дней антибактериальной терапии выраженная положительная динамика, инфильтрации не определяется, смещения междолевой плевры нет. В проекции средней доли справа – кальцинат.
14
При плевропневмонии часто возникает парапневмонический экссудативный плеврит, на рентгенограмме он проявляется гидротораксом (раздел 13). Развитие плевропневмонии характерно для инфекции Streptococcus pneumoniae, Klebsiella pneumoniae, Haemophilus influenzae, Legionella pneumophila, иногда Mycoplasma pneumoniae. Следует подчеркнуть, что достоверно установить конкретного возбудителя пневмонии по рентгенологической картине невозможно.
Площадь инфильтрации при пневмонии может быть различной, иногда она не превышает сегмента (рисунок 2.3). Полисегментарные пневмонии могут поражать отдельные сегменты обоих легких (рисунок 2.4).
а |
б |
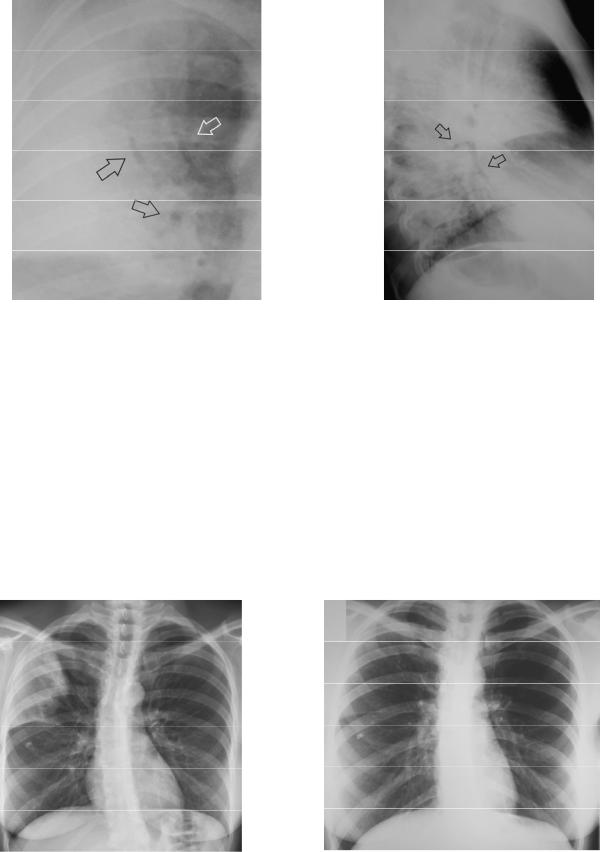
Рисунок 2.3. Сегментарная пневмония в верхней доле справа. а – рентгенограмма в прямой проеции, б – рентгенограмма в боковой проекции (фрагмент). Определяется небольшой участок инфильтрации в S 3 верхней доли справа (на рисунке 2.3б отмечен стрелками), контуры его в местах расположения рядом с междолевой плеврой чёткие.
Рисунок 2.4. Двусторонняя полисегментарная пневмония в верхних долях легких на рентгенограммах в прямой и левой боковой проекциях.
15
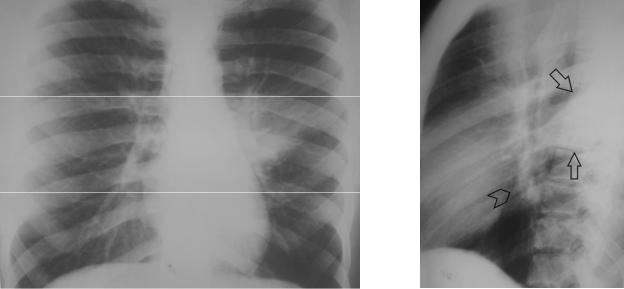
По рентгенограмме в прямой проекции иногда трудно выявить инфильтрацию S 6 нижней доли, так как она проекционно наслаивается на тень корня легкого. Корень при этом выглядит патологически измененным – расширенным и неструктурным, что может привести к ошибочному выводу о бронхопульмональной лимфоаденопатии. При наличии боковой рентгенограммы затруднения обычно разрешаются – видно, что инфильтрация занимает «верхушку» нижней доли и располагается кзади от корня (рисунок 2.5).
а |
б |
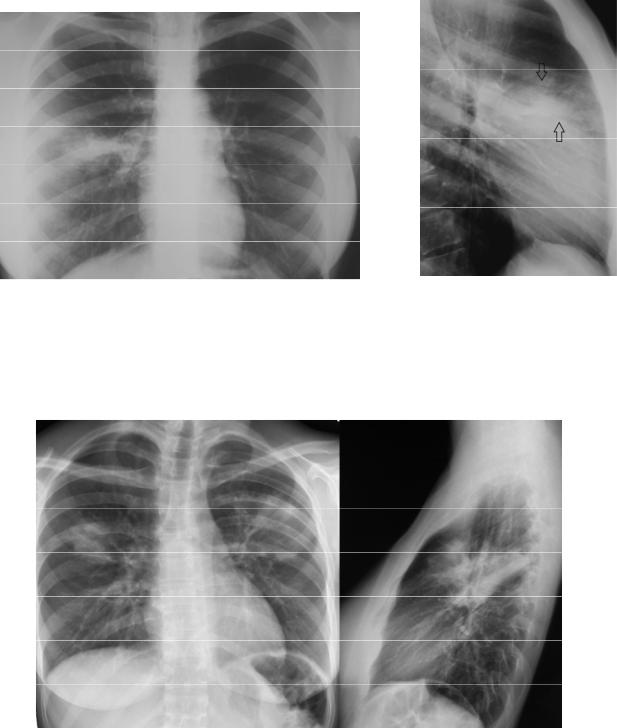
Рисунок 2.5. Пневмония S 6 левого легкого. а – рентгенограмма в прямой проекции. Слева определяется инфильтрация в прикорневой зоне, корень представляется неструктурным и расширенным. б – рентгенограмма в левой боковой проекции. Видно, что инфильтрация занимает «верхушку» нижней доли – S 6 (стрелки) и ограничена спереди междолевой плеврой. Небольшой участок неоднородной инфильтрации определяется и в прикорневой зоне нижней доли (указатель).
Инфильтрация S 6, особенно в сочетании с инфильтрацией S 1, 2, подозрительна в отношении туберкулезного процесса, поэтому всегда нужно обращать внимание на сопутствующие характерные туберкулезные изменения – очаговые тени, полости распада, очаги отсева в отдаленных участках пораженного и соседнего легкого, кальцинаты.
Для рентгенологической картины плевропневмонии в современных условиях характерны следующие особенности [3, 30]:
У лиц без сопутствующей соматической патологии в отсутствие иммунодефицита пневмоническая инфильтрация чаще односторонняя, занимает 1 – 2 сегмента
При пневмонии плотность инфильтрации преобладает в субплевральных отделах. Затемнение широким основанием прилегает к реберной, диафрагмальной, междолевой плевре, где воспалительная инфильтрация наиболее интенсивная, плотность тени уменьшается по направлению к корню. Инфильтрация обычно не достигает корня, между зоной инфильтрации и корнем остается зона пневматизированной воздушной ткани (рисунок 2.2а). В этом состоит одно из главных отличий пневмонии от ателектаза. Реже, при обширном воспалении, зона инфильтрации сливается с корнем легкого
16
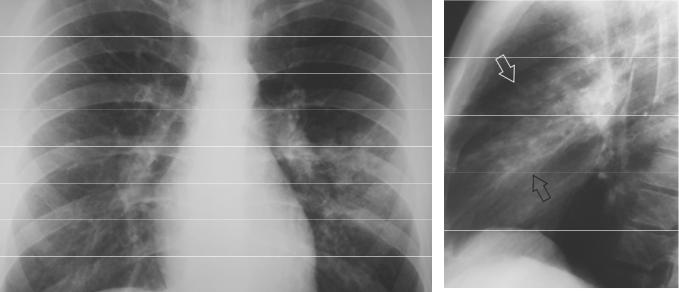
Для пневмонии характерно сохранение воздушности бронхов на фоне инфильтрированной воздушной ткани (симптом «воздушной бронхографии»)
Потеря воздушности легочной ткани при массивной пневмонической инфильтрации часто приводит к уменьшению объема пораженных отделов легкого (рисунок 2.1). Междолевая плевра в этом случае вогнута в сторону инфильтрации (рисунок 2.2а)
Бронхопневмония (очаговая пневмония) начинается с поражения мелких бронхов – бронхита, затем появляется инфильтрация в альвеолах. Инфильтрация в этом случае неоднородная – это очаги*, более крупные фокусные тени с нечёткими контурами, которые могут сливаться в инфильтраты. Инфильтрированные участки легкого чередуются с сохранившими воздушность, инфильтрация определяется на фоне усиленного легочного рисунка (рисунок 2.6). Такой тип инфильтрации характерен для пневмоний вызванных Staphylococcus aureus и грамотрицательными микроорганизмами, а также для госпитальных пневмоний. Поражается обычно один или несколько сегментов легкого, возможно двустороннее поражение.
а |
б |
Рисунок 2.6. Бронхопневмония слева. а – рентгенограмма в прямой проекции. Слева в среднем отделе легочного поля определяется неоднородная инфильтрация в виде крупноочаговых теней, сливающихся между собой в более крупные фокусные тени на фоне усиленного легочного рисунка. б – на рентгенограмме в левой боковой проекции видно, инфильтрация определяется в язычковых сегментах верхней доли (стрелки).
Начальным проявлением пневмонии может быть локальное усиление сосудистого легочного рисунка с последующим появлением т. н. перибронхиальной, периваскулярной инфильтрации. Периваскулярная инфильтрация проявляется нечеткостью контуров и расширением сосудистых теней, перибронхиальная – появлением светлых полосок бронхов на фоне инфильтрированной перибронхиальной легочной ткани. Такая картина обычно возникает в области хвоста корня, в нижних отделах легочных полей (рисунок 2.7).
*Согласно отечественной классификации, «очаговые» тени не превышают 10 – 12 мм, все, что больше размером, обозначается как «фокусная тень» или «инфильтрат».
17
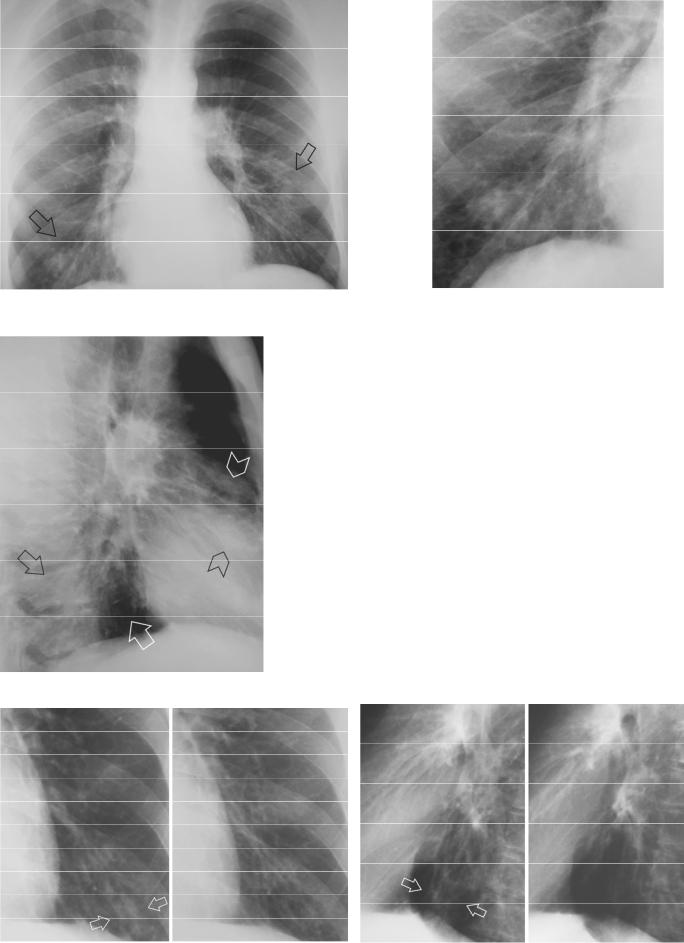
а |
б |
Рисунок 2.7. а – внутрибольничная двусторонняя полисегментарная пневмония. С двух сторон определяется перибронховаскулярная и очаговая инфильтрация на фоне усиленного рисунка -– справа наддиафрагмально, слева в среднем, нижнем отделах легочного поля (стрелки). б – фрагмент предыдущей рентгенограммы (область правого корня). в – этот же пациент, фрагмент рентгенограммы в правой боковой проекции. Перибронховаскулярная и очаговая инфильтрация в базальных сегментах нижней доли справа (стрелки) и в проекции язычковых сегментов слева (указатели).
г, д – фрагменты рентгенограмм другого пациента с пневмонией в нижней доле слева. Периваскулярная инфильтрация (стрелки) до и после лечения. г – фрагменты рентгенограмм в прямой проекции, д – фрагменты рентгенограмм в левой боковой проекции.
в
г |
д |
18
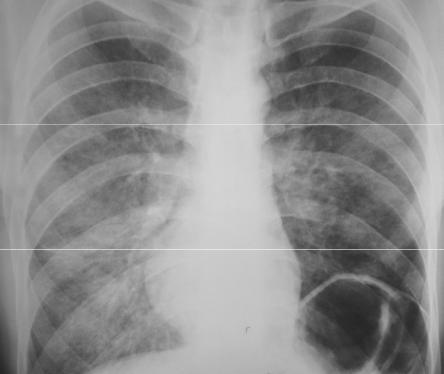
Перибронховаскулярную инфильтрацию при пневмонии иногда приходится дифференцировать с явлениями застойной сердечной недостаточности, когда происходит отек интерстициальной перибронхиальной, периваскулярной ткани и вокруг сосудов, бронхов формируются т. н. «муфты». В этом случае определенное значение имеют клинико-лабораторные данные и выявление других признаков сердечной недостаточности – венозного застоя в МКК, увеличения размеров сердечной тени (раздел 12). При пневмонии инфильтративные изменения располагаются ближе к периферическим отделам легкого (наддиафрагмально, субплеврально), при застойной сердечной недостаточности изменения располагаются ближе к корню.
Интерстициальная инфильтрация возникает при поражении преимущественно интерстициальной ткани легкого (межальвеолярных, междольковых перегородок, перибронхиальной, периваскулярной соединительной ткани), а также частичном заполнении альвеол воспалительным экссудатом.
В этом случае в легком может определяться малоинтенсивное снижение прозрачности – симптом «матового стекла». Хотя такой термин в основном применим к КТ - исследованиям, этот симптом можно выявить и при обычной рентгенографии (если снимки достаточно качественные). На фоне такого снижения прозрачности определяется легочный рисунок, но он плохо дифференцируется, выглядит «смазанным», контуры сосудов нечёткие (рисунок 2.8). Причиной «матового стекла» в этом случае является воспалительное утолщение межальвеолярных перегородок и частичное заполнение альвеол экссудатом.
Рисунок 2.8. Двусторонняя полисегментарная пневмония с интерстициальной инфильтрацией легочной ткани. В легких определяется распространенная малоинтенсивная инфильтрация по типу «матового стекла». Слева под куполом диафрагмы виден воздух в толстой кишке (а не свободный газ в брюшной полости), о чем свидетельствует наличие гаустр на фоне воздуха.
Такой тип инфильтрации характерен, в частности, для пневмоний, вызванных
Pneumocystis jiroveci, Mycoplasma pneumoniae, а также для цитомегаловирусной инфекции. Часто инфильтрация в виде «матового стекла» встречается у пациентов с иммунодефицитом (например, с ВИЧ-инфекцией).
19

Пневмония с поражением интерстициальной ткани легкого также может проявляться усилением интерстициального компонента легочного рисунка, что отражает воспалительное утолщение междольковых перегородок, поражение перибронховаскулярной соединительной ткани. На рентгенограмме появляются ретикулярные (сетчатые) и линейные тени. При пневмонии могут сочетаться как альвеолярная, так и интерстициальная инфильтрация (рисунок 2.9).
Рисунок 2.9. Двусторонняя полисегментарная пневмония. Слева в верхней доле, справа в нижней доле инфильтрация малоинтенсивная, интерстициальная, по типу «матового стекла». Справа в верхней доле, в прикорневой зоне инфильтрация более интенсивная, альвеолярная, определяется симптом «воздушной бронхографии» (стрелка). С 2 сторон в прикорневых отделах, слева в верхней доле усилен интерстициальный компонент легочного рисунка с образованием ретикулярных теней.
Для вирусной инфекции легких также характерны интерстициальные изменения – появление двусторонних ретикулярных изменений в прикорневых отделах легких, симптома «матового стекла», а также множественных очаговых изменений (которые лучше определяются при проведении РКТ). Появление альвеолярных инфильтратов часто свидетельствует о присоединении бактериальной инфекции к вирусной.
Таким образом, для альвеолярной инфильтрации легочной ткани при пневмонии характерны однородные инфильтраты, часто в пределах сегментов или доли легкого с границей по прилежащей междолевой плевре, с симптомом «воздушной бронхографии» (плевропневмония) либо очаговые, очаговосливные, фокусные инфильтраты на фоне усиленного рисунка
(бронхопневмония). Для интерстициальных изменений при пневмонии характерно малоинтенсивное снижение прозрачности легочной ткани по типу «матового стекла», а также усиление и деформация легочного рисунка – появление ретикулярных и линейных теней.
20
