
- •Оглавление
- •XVI веке начали накапливать материалы по патологической анатомии болезней, полученные при
- •1963), Создавший патологическую анатомию болезней детского возраста, и и.В. Давыдовский
- •1935) И а.М. Антонов (1900-1983) в Саратове, п.А. Кучеренко (1882-1936) и м.К. Даль в Киеве, н.Ф.
- •14), А также при белковом голодании.
- •31. Фибриноидное набухание:
- •1. Руководствуясь причиной, выделяют первичный (идиопатический), наследственный
- •2. Специфика белка фибрилл амилоида позволяет выделить al-, аа-, af- и asc1-
- •39. Кожа при аддисоновой болезни:
- •44. Изменения ядра при некрозе:
- •61). Эмболами могут быть опухолевая ткань или комплексы клеток опухоли при ее распаде,
- •Преобладанию экссудативной или пролиферативной фазы воспалительной
- •65. Серозный гепатит
- •69. Катаральный бронхит
- •Vivo гзт определяют при помощи внутрикожной пробы с антигеном, путем пассивного
- •84. Первичное костное сращение. Интермедиарная костная мозоль (показана стрелкой),
- •1) Новообразование молодой соединительной ткани за счет пролиферации фибробластов,
- •2. Физико-химическая теория сводит причину возникновения опухоли к воздействию
- •106. Слизистый (коллоидный) рак
- •113. Семинома
- •129. Серповидно-клеточная анемия (исследование в растровом электронном микроскопе):
- •1) При гемобластозах; 2) при миелопролиферативных заболеваниях и эссенциальной
- •Долипидная
- •1. Атеросклероз аорты - наиболее часто встречающаяся форма. Более резко он выражен в
- •164. Кровоизлияние в головной мозг с прорывом в боковые желудочки (геморрагический
- •1. Гипертрофическая (констриктивная) кардиомиопатия имеет наследственный характер.
- •3. Рестриктивную кардиомиопатию некоторые авторы рассматривают как исход
- •177. Периартериальный «луковичный» склероз в селезенке при системной красной волчанке
- •198. Хроническая язва желудка:
- •Гипорегенераторном варианте.
- •Дистрофии.
- •2) Ступенчатые, обусловленные периполезом или эмпериополезом лимфоцитов; 3)
- •215). Развиваются дистрофия (гидропическая, баллонная) и некроз гепатоцитов
- •219). В результате коллапса стромы происходит сближение портальных триад и центральных
- •Структурным ущербом.
- •240. Диффузный токсический зоб (болезнь Базедова). Пролиферация эпителия с
- •65 Лет; если манифестация заболевания начинается после 65 лет, деменцию относят к
- •249. Рассеянный склероз. Множество бляшек на разрезе головного мозга (по м. Эдер и п.
- •1) Цитолитическое действие вируса (грипп, вирусный гепатит а); 2) интеграция вируса с
- •Intracellulare, которая приводит к развитию диссеминированного процесса с поражением
- •Variola). Колонии вируса видны под световым микроскопом в виде элементарных телец.
- •1961 Г. В Индонезии (Сулавеси), распространившись впоследствии на страны Азии, Европы и
- •1882 Г. Различают 4 типа микобактерий: человеческий, бычий, птичий и холоднокровных. Для
- •45%, А после 40 лет - почти у всех людей. Таким образом, попадание туберкулезных
- •279. Сифилитический мезаортит:
- •285. Инфаркт селезенки при хроническом септическом эндокардите
- •286. Актиномикоз. Друзы актиномицета в гное
- •1880 Г.). Попав в кровь при укусе комара, плазмодии проделывают сложный цикл развития,
- •3,9 И 4,6% соответственно, в последнюю треть беременности пороков развития у плода не
- •Фетопатии .
- •294. Гидроцефалия (по а.В. Цинзерлингу)
- •4,2% Умерших в перинатальном периоде, у 3% детей, умерших до 1 года.
- •299. Хондродисплазия (по а.В. Цинзерлингу)
- •600 Г. Различают плодовую и материнскую части плаценты.
- •VII, IX и X факторов свертываемости крови вследствие незрелости печени, продуцирующей
- •200 Новорожденных развивается гемолитическая болезнь, сущность которой заключается в
- •10 Мкм) и ультрамикроскопические (менее 0,25 мкм), обнаруживаемые с помощью
- •III. Ациноклеточная опухоль. IV. Карцинома: аденокистозная, аденокарцинома,
- •362), Которое является продуктом секреции миоэпителиальных клеток, подвергшихся
600 Г. Различают плодовую и материнскую части плаценты.
Плодовая часть состоит из амниона и ветвистого хориона с проходящими в них плодовыми
сосудами. Со стороны плода хорион образует пластинку, из которой растут ворсины,
покрытые двумя слоями клеток трофобласта - внутренним эпителиальным слоем Лангханса -
цитотрофобластом и наружным, образующим синцитий -
синцитиотрофобластом. Некоторые ворсины вступают в непосредственный контакт с
материнской частью плаценты, закрепляясь в ней, при этом трофобласт ворсин обрастает
эрозированную базальную децидуальную оболочку и материнская часть плаценты
оказывается также покрытой клетками трофобласта. Другая часть ворсин свободно свисает в
пространство между хориальной и базальной пластинками или соединяется между собой.
Различают основные стволовые ворсины и их разветвления. Каждая стволовая ворсина с
разветвлениями составляет дольку (котиледон) плаценты.
Материнская часть состоит из базальной пластинки, представленной децидуальной
оболочкой с выстилающим ее слоем трофобласта и септ - перегородок, идущих вертикально
и разделяющих разветвления основных ворсин хориона друг от друга. Свободные
пространства между ворсинами, хориальной и базальной пластинами и септами получили
название межворсинчатых пространств. В них циркулирует материнская кровь. Между
кровью матери и плода существует ряд биологических мембран: клетки трофобласта, рыхлая
строма ворсин, эндотелий и базальная мембрана сосудов ворсин хориона.
В конце беременности в хориальной пластинке, в ткани, окружающей межворсинчатые
пространства на границе трофобласта и децидуальной ткани, в глубине базальной пластинки
откладываются фибрин и фибриноид в виде ацидофильного гомогенного вещества. Слой
фибриноида и
фибрина в глубине базальной пластинки получил название слоя Нитабуха, в хориальной -
слоя Лангханса.Кроме капсулярной децидуальной оболочки и гладкого хориона в состав
плодных оболочек входит амнион.
734
Плодные оболочки последа беловато-серого цвета, студневидные, полупрозначные,
предствляют собой разорванный мешок, в котором различают плодовую и материнскую
поверхность. Плодовая поверхность состоит из амниона, выстланного кубическим эпителием,
лежащим на базальной мембране, и соединительнотканного бессосудистого слоя. К нему
прилежит гладкий хорион, состоящий из волокнистой соединительной ткани, покрытой с
материнской стороны несколькими слоями клеток трофобласта и децидуальной оболочкой.
Пупочный канатик имеет вид извитого шнура длиной в среднем 50 см, толщиной 1-1,5 см,
состоит из миксоидной ткани (вартонов студень), снаружи покрыт амнионом. В нем проходят
две пупочные артерии и пупочная вена.
На поперечном разрезе пуповины сосуды расположены в виде треугольника, в центре
которого виден урахус (остаток аллантоиса).
Возрастные изменения
Возрастные изменения плаценты закономерно возникают в конце беременности и бывают
особенно значительно выражены при переношенной беременности.
Макроскопически в плаценте на материнской стороне видны рассеянные беловато-желтые
фокусы некрозов и участки кальциноза. При переношенной беременности, кроме того,
плацента бывает более бледной, границы котиледонов сглажены. Плодные
оболочки и пупочный канатик окрашены меконием в зеленоватый цвет, такого же цвета
могут быть воды, количество которых уменьшено. Тургор пупочного канатика снижен,
извитость его уменьшена.
Микроскопически основными являются дистрофические изменения. Они появляются при
усилении процессов фибриноидного превращения трофобласта и выпадении фибрина из
материнской крови межворсинчатых пространств. Результатом этого является блокирование
доступа материнской крови к ворсинам хориона. Группы ворсин хориона погибают и
формируются ишемические инфаркты плаценты. В некротизированную ткань плаценты
откладываются соли кальция. Наблюдаются также фиброз стромы ворсин и склероз их
сосудов. Выражением компенсаторных изменений, направленных на улучшение обмена
между организмом плода и матери, являются синцитиальные почки. Они представляют
собой очаги пролиферации синцития трофобласта в виде нагромождения тесно
расположенных гиперхромных ядер, окруженных общей цитоплазмой и расположенных на
поверхности ворсин хориона (рис. 302). К компенсаторным процессам следует также отнести
увеличение числа сосудов в некоторых ворсинах. В амнионе отмечаются дистрофические
изменения эпителия, вплоть до некроза, в пупочном канатике - уменьшение со-
735
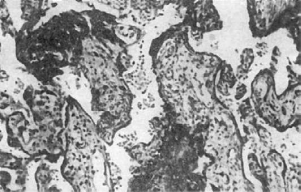
Рис.
302. Возрастные изменения плаценты. Часть ворсин пропитана гомогенными белковыми
массами; видны многоядерные синцитиальные клетки
держания основного мукоидного вещества и утолщение соединительнотканных перегородок.
Пороки развития
Пороки развития плаценты возникают в результате нарушений имплантации бластоцисты и
относятся к бластопатиям. К таким порокам относятся изменения ее массы и размеров,
формы, локализации и ее отслойки (отделения) от стенки матки.
Пороки развития массы и размеров. В норме между массой плаценты и плода имеются
определенные соотношения - плацентарно-плодный коэффициент, который при доношенной
беременности колеблется в пределах 1/5-1/7, или 0,1-0,19. Поэтому гипоплазия
плаценты может приводить к гипоплазии плода. Смерть одного плода из двойни может быть
связана с частичной гипоплазией питающей его части плаценты. Гипоксия плода чаще
встречается при низких показателях плацентарноплодного коэффициента.
Диффузная гиперплазия плаценты с увеличением объема котиледонов наблюдается при
ангиоматозе ворсин, когда вместо 4-6 сосудов в ворсине определяется 25-50 и более.
Ангиоматоз вместе с появлением синцитиальных почек рассматривают как компенсаторный
процесс. Увеличение массы может быть связано не с истинной гиперплазией элементов
плаценты, а с отеком ворсин, склерозом их стромы, увеличением массы фибрина. Эти
изменения в свою очередь могут сочетаться с компенсаторными и наблюдаться при
гемолитической болезни, диабете матери, токсикозах беременности и др.
Пороки развития формы плаценты, отрицательно влияющие на плод, течение
беременности и родов. К таким порокам относят плаценту, окру-
736
женную валиком (pl. circumvallata) и окруженную ободком (pl. marginata). Этиология их не
установлена. При валикообразной плаценте изменения выражены больше, являются
следствием нидации только половины всей поверхности бластоцисты.
Макроскопически при pl. marginata на плодовой поверхности обнаруживается беловатое
кольцо по периферии; при pl. circumvallata кольцо бывает более широким и выступает в виде
валика над плодовой поверхностью. Плодные оболочки отходят от внутренней стороны
кольца или валика. Микроскопически валик состоит из некротизированных ворсин и
децидуальной ткани, пропитанных фибрином и постепенно подвергающихся гиалинозу. При
валикообразной плаценте во время беременности наблюдаются кровотечения, чаще
встречаются преждевременные роды и мертворождаемость.
Пороки развития формы плаценты, не влияющие на плод, беременность и роды. К ним
относятся окончатая плацента (pl. fenestrata), двухдолевая плацента (pl. bipartita) и др.
Пороки развития локализации плаценты. К ним относятся краевое (pl. raevia
marginalis) или центральное (pl. raevia centralis) предлежание плаценты по отношению к
внутреннему зеву матки. Предлежание плаценты возникает вследствие бластопатии,
выражающейся в имплантации бластоцисты в нижнем сегменте матки. Причины такой
имплантации неясны, она чаще встречается при многоплодной беременности и у
многорожавших женщин. При предлежании плаценты чаще встречаются пороки развития
формы - окончатая, дву- и многодолевая плаценты и др. Микроскопически в предлежащей
части плаценты постоянно наблюдаются выраженные некротические и воспалительные
изменения.
В родах во время раскрытия зева происходят отслойка плаценты и кровотечение, особенно
тяжелое при центральном предлежании, угрожающее жизни матери и приводящее к смерти
плода от гипоксии. Поэтому предлежание плаценты является тяжелой патологией,
заставляющей прибегать к оперативному вмешательству. При имплантации бластоцисты вне
полости матки возникает внематочная беременность.
Пороки отслойки плаценты. К ним относятся приращение и преждевременная отслойка.
Приращение плаценты (pl. accreta) зависит от очень глубокой имплантации бластоцисты
(более половины поверхности бластоцисты), приводящей к врастанию ворсин хориона на
большую или меньшую глубину в эндометрий и даже в миометрий. При этом наблюдается
недостаточное развитие децидуальной ткани, что может быть связано с эндометритом,
повторными выскабливаниями полости матки и др. Приращение препятствует отделению
плаценты после рождения плода, сопровождается маточными кровотечениями и требует
оперативного вмешательства, вплоть до удаления матки.
Преждевременной называют отслойку плаценты, возникающую до рождения плода. Причины
ее остаются неясными, она чаще наблюдается при токсикозах беременности. При
центральной преждевременной от-
737
слойке между материнской частью плаценты и стенкой матки образуется гематома, при
краевой - отмечается маточное кровотечение. Плод при преждевременной отслойке погибает
от внутриутробной гипоксии.
Пороки развития пуповины. В эту группу пороков входят изменения длины, места
прикрепления к плаценте, недоразвитие сосудов, персистирование желточного протока или
урахуса.
Короткой считают пуповину длиной 40 см и меньше. Такая пуповина препятствует
внутриутробным движениям плода и может способствовать поперечному положению или
тазовому предлежанию. Во время родов натяжение короткой пуповины может привести к ее
разрывам или преждевременной отслойке плаценты. В очень редких случаях у порочно
развитого плода пуповина может отсутствовать и плацента прикрепляется непосредственно к
его телу. Длинной считают пуповину в 70 см и более. Наличие такой пуповины может
привести к обвитию ее вокруг частей тела плода, образованию узлов и выпадению во время
родов.
Изменения прикрепления пуповины к плаценте. Различают центральное,
эксцентрическое, краевое иоболочечное прикрепление пуповины. Значение в патологии
имеет только оболочечное прикреплениепуповины. Эта аномалия развивается в тех случаях,
когда бластоциста имплантируется в эндометрий стороной, противоположной локализации
эмбриобласта. Пуповина прикрепляется к оболочкам на некотором расстоянии от плаценты,
сосуды ее проходят между амнионом и хорионом и окружены небольшим слоем рыхлой
соединительной ткани, напоминающей вартонов студень. Это способствует сдавлению
сосудов частями плода и околоплодными водами, а также разрыву их с кровотечением при
вскрытии плодного пузыря во время родов.
Из пороков развития сосудов пуповины имеет значение и чаще всего
встречается аплазия одной из пупочных артерий, которая сочетается с другими пороками
развития плода и плаценты, при этом часто наблюдается
мертворождаемость. Персистирование желточного протока приводит к
образованию пупочно-кишечного свища, кисты или меккелева дивертикула,
персистирование урахуса - к образованию пупочно-мочевого свища или кисты урахуса.
Пороки развития амниона. К таким порокам относятся увеличение или уменьшение
количества околоплодных вод, амниотические сращения или перетяжки, неполная
амниотическая оболочка. Происхождение амниотических вод в настоящее время связывают с
транссудацией из кровеносной системы матери и с секрецией амниотического эпителия.
Плодному происхождению амниотических вод придается меньшее значение. Всасывание
осуществляется поверхностью, пищеварительным трактом и легкими плода, а также плодной
поверхностью плаценты и оболочек. К моменту родов количество околоплодных вод равно
600+10 мл. В ранние сроки беременности они прозрачные, позже становятся
опалесцирующими, беловатыми от примеси спущенных роговых чешуек эпителия кожи плода,
кристаллов мочевины, капелек жира, плодового пушка.
738
Многоводие (polihydroamnion) - увеличение количества околоплодных вод до 2 л и более,
часто сочетается с фетопатиями - гемолитической болезнью, диабетической фетопатией,
иногда с эмбриопатиями.
Маловодие (oligohydroamnion) - уменьшение количества вод до 500 мл и менее, часто
сочетается с гипоплазией плода и плаценты и с эмбриопатиями. Связь маловодия с пороками
развития почек и легких не подтверждается. Этиология и патогенез многоводия и маловодия
не установлены.
Амниотические сращения (тяжи Симонара) представляют собой плотные
соединительнотканные гиалинизированные тяжи или нити, идущие от амниона к поверхности
плода. У доношенных плодов они вызывают образование борозд или ампутацию пальцев рук,
ног, предплечий, голени, бедра, плеча. Реже они прикрепляются к туловищу. У эмбрионов
допускается тератогенное влияние тяжей с развитием гипоплазии или пороков конечностей.
Они особенно часто встречаются при маловодии. Происхождение тяжей может быть связано
с травматическими, воспалительными и другими повреждениями амниона, допускается
возможность наследственных влияний.
К редким порокам развития относится неполный амнион, когда эмбрион оказывается частично
лежащим вне амниотической полости, что сопровождается сращением его с хорионом и
тяжелыми пороками развития.
Расстройства кровообращения
Диффузная ишемия плаценты наблюдается при гемолитической болезни в сочетании с
отеком, при постгеморрагических состояниях, как посмертное изменение при внутриутробной
смерти плода. Макроскопически плацента бледная, что отчетливо видно с ее материнской
стороны. Микроскопически обнаруживается спадение капилляров концевых ворсин,
образование синцитиальных почек. Ишемия является показателем анемии плода,
приводящей иногда к его смерти.
Диффузная гиперемия наблюдается при гипоксических состояниях матери: заболеваниях
сердечно-сосудистой системы и др., при затруднениях оттока крови по пупочной вене
(обвитие пуповины, истинные узлы ее и др.).
Кровотечение может быть из материнской части плаценты при предлежании или
преждевременной отслойке плаценты и из плодовой части - кровоизлияния в строму ворсин
при нефропатии, инфекционных болезнях матери и в околоплодные воды - гемамнион при
разрыве плодовых сосудов.
Отек наблюдается при гемолитической болезни, инфекционных заболеваниях, диабете и
нефропатиях матери, при врожденном нефротическом синдроме. Материнская поверхность
плаценты бледная, масса ее увеличена. При микроскопическом исследовании наблюдается
отек стромы ворсин с увеличением их в 2-3 раза.
739
Тромбоз межворсинчатых пространств встречается при токсикозах беременных, при
инфекционных болезнях матери. Тромбы бывают округлой формы с гладкой поверхностью,
красные, слоистые. Эмболии возможны микробные и опухолевыми клетками.
Инфаркт - очаг некроза ворсин, развивающийся вследствие нарушения их питания при
местных расстройствах кровообращения. Небольшое число инфарктов наблюдается при
физиологическом «старении» плаценты, большие по объему и в большем количестве - при
заболеваниях матери, приводящих к сосудистым спазмам, тромбозам (гипертоническая
болезнь, тяжелые токсикозы, диабет и др.). Нарушения кровообращения у плода не ведут к
возникновению инфарктов, так как ворсины питаются за счет материнской крови.
Макроскопически инфаркт беловато-желтого цвета, конусовидной или неправильной формы,
может захватывать несколько котиледонов. Микроскопически видны комплексы
некротизированных ворсин, окруженных свернувшейся кровью. Если инфаркты занимают
значительную часть плаценты, это может привести к гипоксии плода и мертворождению.
Меньшее число инфарктов не играет существенной роли для плода.
Воспаление
Воспаление плаценты - плацентит - может иметь различную локализацию. Различают
воспаление межворсинчатых пространств - интервиллезит, ворсин - виллузит (от villus -
ворсина), базальной децидуальной пластинки - базальный децидуит, хориальной пластинки -
плацентарный хориоамнионит.Воспаление пупочного канатика носит
название фуникулита, плодных оболочек - париетального
амниохориодецидуита. Воспаление может быть вызвано вирусами, бактериями,
простейшими, меконием, его протеолитическими ферментами, изменениями величины рН
околоплодных вод. Инфекционное воспаление последа может привести к заболеванию плода
и нарушениям последующих беременностей. При этом не каждое воспаление последа
сопровождается инфицированием плода, в то же время инфицирование плода, например при
некоторых вирусных инфекциях, может возникать без воспаления последа.
Самым частым является восходящий путь инфицирования плаценты при раннем
отхождении вод и длительном безводном периоде. Реже бывает гематогенное
инфицирование из крови матери по артериям децидуальной оболочки.
Основным критерием воспаления последа является инфильтрация его лейкоцитами (рис.
303). Лейкоциты могут мигрировать из крови матери и из крови плода в зависимости от
локализации воспаления. Кроме лейкоцитарной инфильтрации, наблюдаются расстройства
кровообращения, альтерация, продуктивные изменения.
При вирусных инфекциях воспалительные инфильтраты бывают преимущественно
лимфоцитарными, обнаруживаются характерные изменения децидуальных, синцитиальных
клеток и клеток амниона, напри-
740
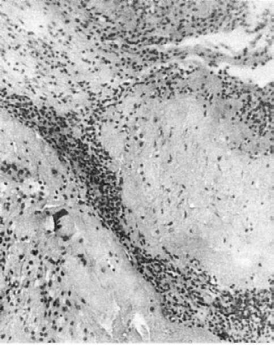
Рис. 303. Базальный
децидуит при вирусно-бактериальной пневмонии у матери. Массивная лейкоцитарная
инфильтрация (препарат И.О. Харит)
741
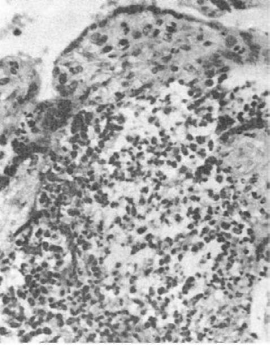
Рис.
304. Интервиллезит и виллезит при листериозе (препарат И.О. Харит)
мер образование гиперхромных гигантских клеток при аденовирусной инфекции,
цитомегалических клеток с включениями при цитомегалии, внутриядерных эозинофильных и
базофильных включений при простом герпесе, ветряной оспе с образованием мелких очагов
некроза.
Для гноеродной бактериальной инфекции характерно серозно-гнойное или гнойное
воспаление, иногда с развитием флегмоны или абсцессов. При листериозе инфильтраты
имеют лейкоцитарно-гистиоцитарный характер (рис. 304) в строме ворсин, наблюдаются отек,
эндартерииты, тромбофлебиты, иногда обнаруживаются листериомы. Встречается
небольшое число листерий. При туберкулезе в плаценте возникают казеозные очаги, бугорки
с эпителиоидными и гигантскими клетками, чаще поражается базальная пластинка.
При сифилисе масса плаценты увеличена, она отечна, с крупными котиледонами; при
микроскопическом исследовании наблюдаются отек и фиброз стромы ворсин,
742
облитерирующий эндартериит, очаги некроза. Изменения не являются специфичными,
диагноз можно поставить только при обнаружении трепонем.
При токсоплазмозе обнаруживаются цисты, псевдоцисты и свободнолежащие паразиты в
области некрозов с обызвествлениями. При малярии в межворсинчатых пространствах и в
сосудах децидуальной оболочки отмечается большое число возбудителей, в тканях -
отложение малярийного пигмента.
Плацентарная недостаточность
Плацентарная недостаточность представляет собой такие паталогоанатомические
изменения плаценты, при которых она неспособна осуществлять основные барьерные
функции: транспортную, метаболическую, эндокринную, иммунную, гемодинамическую, что
приводит к гибели или патологии плода или новорожденного.
Этиология плацентарной недостаточности разнообразна. Имеют значение генетические
особенности материнского организма, различные экстрагенитальные заболевания,
осложнения беременности или комбинация указанных причин.
Патогенез плацентарной недостаточности зависит от нарушений процессов имплантации и
плацентации - аномалий прикрепления и строения плаценты, васкуляризации,
дифференциации ворсин хориона.
Различают острую и хроническую плацентарную недостаточность. При острой плацентарной
недостаточности имеются острые нарушения маточно-плацентарного кровообращения:
преждевременная отслойка плаценты, обширные инфаркты, коллапс межворсинчатых
пространств, предлежание плаценты.
При хронической плацентарной недостаточности часто наблюдаются сочетание
циркуляторных нарушений (инфаркты, тромбозы межворсинчатых пространств и др.) с
различными вариантами дисэмбриогенеза ворсинчатого хориона наряду с очагами их
нормальной структуры и компенсаторно-приспособительными изменениями, дефекты
прикрепления пуповины, воспалительные процессы (Федорова М.В. и Калашникова Е.П.,
1986).
Синдром плацентарной недостаточности как причина мертворожденности составляет 57,8%.
Различают степень плацентарной недостаточности, определяющейся площадью плаценты,
выключенной из кровообращения. Более 10% выключенной из кровообращения площади
является для плода состоянием риска, более 30% - несовместимо с жизнью плода. Острая
плацентарная недостаточность чаще приводит к мертворожденности, хроническая - к
гипотрофии, незрелости, асфиксии недоношенного и новорожденного.
743
ПЕРИНАТАЛЬНАЯ ПАТОЛОГИЯ
Перинатальный период в буквальном смысле слова - «период вокруг родов», начинается со
196-го дня внутриутробной жизни плода, что соответствует 28 нед беременности, и
заканчивается 1-й неделей внеутробной жизни. К 28-й неделе беременности масса плода
достигает 1000 г, длина - 35 см. Такой плод считается жизнеспособным. Роды плодом
меньшей массы носят название выкидыша. В настоящее время наблюдается выживаемость
плодов меньшей массы.
Новорожденным называют младенца, начавшего самостоятельно
дышать. Мертворожденным является плод, у которого в момент рождения отсутствует
дыхание и его не удается вызвать искусственным путем. Сердцебиение у такого плода
некоторое время может продолжаться.
Мертворожденность и смертность детей в первые 7 дней после рождения
называют перинатальной смертностью. Для определения показателя перинатальной
смертности необходимо вычислить в промилле отношение между числом мертворожденных и
умерших до 7-х суток новорожденных ко всем родившимся.
Перинатальный период и соответствующую ему патологию и смертность делят
на антенатальную(дородовую), интранатальную (во время акта родов)
и постнатальную (послеродовую), или неонатальную.
Недоношенность и переношенность
К недоношенным относятся новорожденные, масса которых при рождении менее 2500 г,
длина - менее 45 см.
Причины недоношенности многообразны: заболевания половых органов беременной,
плацентарная недостаточность, острые и хронические инфекции, тяжелые токсикозы
беременности (нефропатия, эклампсия), несовместимость крови матери и плода и др.
Морфологическими признаками недоношенности являются наличие на лице, плечах, спине
длинных пушковых волос (lanugo), мягкость ушных раковин, слабое развитие ногтей на
пальцах ног и рук. У мальчиков яички не спущены в мошонку, у девочек зияет половая щель
вследствие недоразвития половых губ. Кости черепа относительно мягкие. Ядро окостенения
эпифиза бедра отсутствует. У зрелого плода ядро окостенения нижнего эпифиза бедра (ядро
Беклара) составляет 5-7 мм.
Переношенным считается плод, беременность которым длится свыше 41 нед. Среди
переношенных чаще наблюдается мертворожденность. Причины переношенности неясны,
она чаще наблюдается у «старых» первородящих.
Морфологическими признаками переношенности являются сухость, шелушение и частичная
мацерация кожи, общая гипотрофия, наличие ядер окостенения проксимального эпифиза
большеберцовой и плечевой костей, которые в норме у новорожденного отсутствуют. В
744
пуповинной крови определяется снижение содержания кислорода. Наблюдается маловодие.
Воды, пуповина, оболочки последа окрашены меконием, что свидетельствует о гипоксии
плода. Состояние нарастающей гипоксии при переношенности зависит от инволютивных
изменений плаценты. Переношенность может приводить к антенатальной и интранатальной
смерти плода от гипоксии.
Асфиксия (аноксия)
Асфиксия (от греч. а - отрицательная частица и sphygmus - пульс) - удушье и связанное с ним
острое кислородное голодание с накоплением углекислоты, характеризующееся
расстройствами дыхания и кровообращения. Буквальное значение слова «асфиксия» не
соответствует его пониманию. Под асфиксией плода и новорожденного понимают не удушье,
а аноксию, точнее, гипоксию, возникающую в перинатальном периоде и вызванную
разнообразными причинами. Аноксия - полное отсутствие кислорода в тканях. Истинной
аноксии почти никогда не бывает. Как правило, имеет место гипоксия - кислородное
голодание, или кислородная недостаточность в тканях плода. Термин «асфиксия» для
состояния кислородной недостаточности плода и новорожденного является неточным.
Однако этот термин прочно вошел в медицину и им широко пользуются как за рубежом, так и
в нашей стране.
Асфиксия занимает основное место в патологии перинатального периода и может наступить в
анте- и интранатальном периодах и после родового акта. Анте- и интранатальную асфиксию
называютвнутриутробной асфиксией плода, наступившую после родов, - асфиксией
новорожденного.
Антенатальная асфиксия плода. Она непосредственно связана с плацентарной
недостаточностью.
Этиология и патогенез интранатальной асфиксии. Интранатальная асфиксия, кроме
плацентарной недостаточности, которая играет основную роль в нарушении адаптации плода
к родовому стрессу, может возникнуть от осложнений самого акта родов: слабости родовой
деятельности, тазового предлежания плода, несоответствия головки плода родовым путям
матери (узкий таз, макросомия плода), разрыва короткой пуповины, при тугом обвитии
длинной пуповины вокруг шейки плода, при выпадении петли пуповины с последующим ее
прижатием головкой плода и др.
Этиология и патогенез асфиксии новорожденного. В основе асфиксии новорожденного
всегда лежит нарушение акта самостоятельного дыхания. Внеутробное дыхание нарушается
при повреждении дыхательного центра вследствие тяжелой степени внутриутробной
гипоксии, при массивных внутричерепных кровоизлияниях, наступающих как во время родов,
так и у новорожденного, в результате различных причин, препятствующих расправлению
легочной ткани, заполнению ее воздухом. Частой причиной, препятствующей заполнению
легких воздухом, является аспирация амниотических вод и содержимого родовых путей
матери при повышении содержания углекислоты в крови плода в интранатальном периоде.
Углекислота раздражает дыхательный центр плода, и у него появляются преждевременные
745
дыхательные движения, приводящие к аспирации. При глубокой аспирации содержимое
родовых путей и околоплодные воды заполняют не только бронхи, но и респираторные
отделы легкого и препятствуют осуществлению газообмена; аспирация чаще наблюдается у
доношенных плодов, так как их дыхательный центр более чувствителен к гипоксии.
Таким образом, нарушение акта внеутробного дыхания может быть следствием
внутриутробной асфиксии или наблюдаться у новорожденного, родившегося без явлений
внутриутробной асфиксии, и тогда зависит от развития легочных осложнений - пневмопатий
или аспирационной пневмонии.
Патологическая анатомия. Гипоксия сопровождается атонией стенок сосудов, прежде всего
микроциркуляторного русла, что приводит к полнокровию внутренних органов. При
антенатальной смерти плода от остро развившейся кислородной недостаточности
обнаруживается только полнокровие внутренних органов. Установить диагноз остро
развившейся внутриутробной асфиксии без подробного анализа клинических данных трудно.
Мешает не только скудость морфологических изменений, но и мацерация кожных покровов,
аутолиз внутренних органов. Хроническая кислородная недостаточность сопровождается
нарушениями проницаемости стенок сосудов - повреждением эндотелия и базальной
мембраны, что ведет к стазу, отеку, кровоизлияниям и последующим дистрофическим и
некротическим изменениям в органах. Кровоизлияния обусловлены также нарушениями
свертывающей и противосвертывающей систем плода (новорожденного),
развитием внутрисосудистого диссеминированного свертывания. Развивающиеся при этом
множественные фибриновые тромбы в микроциркуляторном русле приводят к коагулопатии
потребления. Последняя вместе с нарушениями проницаемости сосудов вызывает
кровоизлияния.
Макроскопически обнаруживаются темная жидкая кровь в полостях сердца, цианоз кожных
покровов и видимых слизистых оболочек, водянка полостей, полнокровие внутренних органов
и головного мозга, множественные петехиальные кровоизлияния на висцеральной и
париетальной плевре, под эпикардом вокруг венечных сосудов, в септах и корковом ве-
ществе тимуса. Легкие мясистой консистенции, синевато-красного цвета, не заполняют
грудной клетки, безвоздушные кусочки ткани их тонут в воде. При оживлении плода и
искусственном дыхании в легких могут появиться воздушные участки. При этом иногда
наблюдаются разрывы альвеол и развивается интерстициальная эмфизема - пузырьки
воздуха в интерстиции легкого и под плевральными листками.
Пневмопатии
Пневмопатии - изменения в легких, которые являются причиной асфиксии новорожденных. К
пневмопатиям новорожденных относятся: ателектазы (первичные и вторичные), отечно-
геморрагический синдром, гиалиновые мембраны легких.
746
Ателактазы не расправившегося после рождения легкого называют первичными, а ранее
дышавшего легкого - вторичными. Первичные тотальные ателектазы обоих легких
наблюдаются у мертворожденных. Очаговые первичные ателактазы встречаются у
новорожденных при неполном расправлении легкого. При аспирации околоплодного
содержимого развиваются обтурационные вторичные ателектазы. Ателектазы чаще всего
наблюдаются у недоношенных, так как незрелые легкие легко спадаются вследствие
недоразвития эластической ткани, незрелости антиателектатической сурфактантной системы.
Антиателектатический фактор - сурфактант - представляет собой липопротеид, который
вырабатывается альвеолярным эпителием. Осмиофильные зерна его при электронной
микроскопии можно наблюдать в легком только у доношенных плодов.
Ателектазы могут возникать также при нарушениях акта дыхания, связанных с
внутричерепными кровоизлияниями при асфиксии и родовой травме.
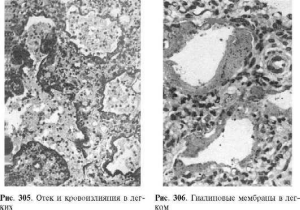
Отечно-геморрагический синдром - нарушение проницаемости легочных капилляров
вследствие переполнения их кровью с развитием диффузного отека и множественных
кровоизлияний в легких (рис. 305). Часто этот синдром комбинируется с синдромом, или
болезнью, гиалиновых мембран.
Гиалиновые мембраны легких - уплотненные белковые массы, интенсивно окрашивающиеся
эозином, прилежащие в виде колец к стенкам респираторных отделов легких (рис. 306). По
данным иммунофлюоресцентной микроскопии, гиалиновые мембраны состоят
преимущественно из фибрина; они блокируют газообмен в легком. Синдром имеет
злокачественное течение: 40% новорожденных погибают через 24-36 ч от асфиксии.
Отечно-геморрагический синдром и гиалиновые мембраны легких наблюдаются
преимущественно у недоношенных и имеют одни и те же механизмы развития: 1) незрелость
легочной ткани с несформированными альвеолами, вызывающая снижение объема дышащей
поверхности
747
легкого; 2)
отсутствие или недостаточное содержание в незрелом легком сурфактанта, необходимого
для расправления легкого во время вдоха и препятствующего полному спадению альвеол во
время выдоха; 3) снижение активности фибринолитических свойств легочной ткани
вследствие незрелости его фибринолитических ферментов.
Ателектаз легкого влечет за собой сброс крови из правого сердца через овальное отверстие и
артериальный (боталлов) проток в левое сердце, минуя легкие. Нарастающая гипоксия
приводит к нарушению обменных процессов, в частности в миокарде левого желудочка
сердца. Недостаточность левого желудочка сердца в свою очередь вызывает переполнение
легочных капилляров кровью, что сопровождается повышением их проницаемости и
транссудацией. Сначала транссудат скапливается в интерстиции легкого, что вызывает отек,
отслоение и гибель клеток, выстилающих респираторные отделы легких. Обнажение
базальной мембраны и нарастающее повышение проницаемости капиллярного русла легкого
сопровождаются транссудацией белков плазмы и фибриногена не только в интерстиции
легкого, но и в просвет альвеол и альвеолярных ходов. В просветах респираторных отделов
фибриноген превращается в фибрин, создающий структурную основу для формирования
гиалиновых мембран. В условиях сниженной фибринолитической способности легочной ткани
происходит не лизис фибрина, а уплотнение его и белков плазмы с образованием гиалиновых
колец, тесно прилежащих к стенкам альвеол и альвеолярных ходов. Гиалиновые мембраны
легких и отечно-
геморрагический синдром реже, чем у недоношенных, встречаются у доношенных детей с
врожденными пороками сердца, внутричерепной родовой травмой, при диабетической
фетопатии.
Пневмонии
748
Наиболее часто у новорожденных развивается аспирационная пневмония. Возбудители,
обычно кокки, попадают в дыхательные пути плода в интранатальном периоде вместе с
аспирированным околоплодным содержимым, если оно было инфицировано, или после
родов, чему часто способствует применение аппаратной искусственной вентиляции легких.
Характерный морфологический признак аспирационной пневмонии новорожденных - наличие
в бронхах, альвеолярных ходах и альвеолах плотных частиц аспирированных околоплодных
вод. У новорожденных, особенно недоношенных, пневмопатии часто осложняются
пневмонией вирусно-бактериальной этиологии. Пневмонии у них чаще протекают с
преобладанием альтеративного компонента воспаления.
Родовая травма
Родовая травма представляет собой повреждение тканей и органов плода механическими
силами, действующими во время родов. Родовую травму отличают
от акушерской, возникающей при применении родоразрешающих манипуляций.
В настоящее время доля родовой травмы значительно уменьшилась вследствие улучшения
акушерской помощи.
Этиология и патогенез. Причины родовой травмы заложены в состоянии самого плода,
родовых путей матери, в динамике родового акта. К причинам, заложенным в состоянии
самого плода, относятся: 1) эмбриопатии - пороки развития, сопровождающиеся венозным
застоем в тканях плода; 2) фетопатии, сопровождающиеся геморрагическим синдромом; 3)
гипоксия плода, обусловленная плацентарной недостаточностью; 4) недоношенность и
переношенность плода. Незрелые ткани недоношенных легко рвутся, так как почти лишены
эластических волокон. В силу этих же причин сосудистая проницаемость значительно
повышена. У новорожденных и особенно у недоношенных имеется недостаток протромбина,
