
- •Оглавление
- •XVI веке начали накапливать материалы по патологической анатомии болезней, полученные при
- •1963), Создавший патологическую анатомию болезней детского возраста, и и.В. Давыдовский
- •1935) И а.М. Антонов (1900-1983) в Саратове, п.А. Кучеренко (1882-1936) и м.К. Даль в Киеве, н.Ф.
- •14), А также при белковом голодании.
- •31. Фибриноидное набухание:
- •1. Руководствуясь причиной, выделяют первичный (идиопатический), наследственный
- •2. Специфика белка фибрилл амилоида позволяет выделить al-, аа-, af- и asc1-
- •39. Кожа при аддисоновой болезни:
- •44. Изменения ядра при некрозе:
- •61). Эмболами могут быть опухолевая ткань или комплексы клеток опухоли при ее распаде,
- •Преобладанию экссудативной или пролиферативной фазы воспалительной
- •65. Серозный гепатит
- •69. Катаральный бронхит
- •Vivo гзт определяют при помощи внутрикожной пробы с антигеном, путем пассивного
- •84. Первичное костное сращение. Интермедиарная костная мозоль (показана стрелкой),
- •1) Новообразование молодой соединительной ткани за счет пролиферации фибробластов,
- •2. Физико-химическая теория сводит причину возникновения опухоли к воздействию
- •106. Слизистый (коллоидный) рак
- •113. Семинома
- •129. Серповидно-клеточная анемия (исследование в растровом электронном микроскопе):
- •1) При гемобластозах; 2) при миелопролиферативных заболеваниях и эссенциальной
- •Долипидная
- •1. Атеросклероз аорты - наиболее часто встречающаяся форма. Более резко он выражен в
- •164. Кровоизлияние в головной мозг с прорывом в боковые желудочки (геморрагический
- •1. Гипертрофическая (констриктивная) кардиомиопатия имеет наследственный характер.
- •3. Рестриктивную кардиомиопатию некоторые авторы рассматривают как исход
- •177. Периартериальный «луковичный» склероз в селезенке при системной красной волчанке
- •198. Хроническая язва желудка:
- •Гипорегенераторном варианте.
- •Дистрофии.
- •2) Ступенчатые, обусловленные периполезом или эмпериополезом лимфоцитов; 3)
- •215). Развиваются дистрофия (гидропическая, баллонная) и некроз гепатоцитов
- •219). В результате коллапса стромы происходит сближение портальных триад и центральных
- •Структурным ущербом.
- •240. Диффузный токсический зоб (болезнь Базедова). Пролиферация эпителия с
- •65 Лет; если манифестация заболевания начинается после 65 лет, деменцию относят к
- •249. Рассеянный склероз. Множество бляшек на разрезе головного мозга (по м. Эдер и п.
- •1) Цитолитическое действие вируса (грипп, вирусный гепатит а); 2) интеграция вируса с
- •Intracellulare, которая приводит к развитию диссеминированного процесса с поражением
- •Variola). Колонии вируса видны под световым микроскопом в виде элементарных телец.
- •1961 Г. В Индонезии (Сулавеси), распространившись впоследствии на страны Азии, Европы и
- •1882 Г. Различают 4 типа микобактерий: человеческий, бычий, птичий и холоднокровных. Для
- •45%, А после 40 лет - почти у всех людей. Таким образом, попадание туберкулезных
- •279. Сифилитический мезаортит:
- •285. Инфаркт селезенки при хроническом септическом эндокардите
- •286. Актиномикоз. Друзы актиномицета в гное
- •1880 Г.). Попав в кровь при укусе комара, плазмодии проделывают сложный цикл развития,
- •3,9 И 4,6% соответственно, в последнюю треть беременности пороков развития у плода не
- •Фетопатии .
- •294. Гидроцефалия (по а.В. Цинзерлингу)
- •4,2% Умерших в перинатальном периоде, у 3% детей, умерших до 1 года.
- •299. Хондродисплазия (по а.В. Цинзерлингу)
- •600 Г. Различают плодовую и материнскую части плаценты.
- •VII, IX и X факторов свертываемости крови вследствие незрелости печени, продуцирующей
- •200 Новорожденных развивается гемолитическая болезнь, сущность которой заключается в
- •10 Мкм) и ультрамикроскопические (менее 0,25 мкм), обнаруживаемые с помощью
- •III. Ациноклеточная опухоль. IV. Карцинома: аденокистозная, аденокарцинома,
- •362), Которое является продуктом секреции миоэпителиальных клеток, подвергшихся
84. Первичное костное сращение. Интермедиарная костная мозоль (показана стрелкой),
спаивающая отломки кости (по Г.И. Лаврищевой)
окончательная костная мозоль, которая по своему строению отличается от костной ткани
лишь беспорядочным расположением костных перекладин. После того как кость начинает
выполнять свою функцию и появляется статическая нагрузка, вновь образованная ткань с
помощью остеокластов и остеобластов подвергается перестройке, появляется костный мозг,
восстанавливаются васкуляризация и иннервация. При нарушении местных условий
регенерации кости (расстройство кровообращения), подвижности отломков, обширных
диафизарных переломах происходит вторичное костное сращение (рис. 85). Для этого вида
костного сращения характерно образование между костными отломками сначала хрящевой
ткани, на основе которой строится костная ткань. Поэтому при вторичном костном сращении
говорят о предварительной костно-хрящевой мозоли, которая со временем превращается в
зрелую кость. Вторичное костное сращение по сравнению с первичным встречается
значительно чаще и занимает больше времени.
217
При неблагоприятных условиях регенерация костной ткани может быть нарушена. Так, при
инфицировании раны регенерация кости задерживается. Костные осколки, которые при
нормальном течении регенераторного процесса выполняют функцию каркаса для
новообразованной костной ткани, в условиях нагноения раны поддерживают воспаление, что
тормозит регенерацию. Иногда первичная костно-хрящевая мозоль не дифференцируется в
костную. В этих случаях концы сломанной кости остаются подвижными, образуетсяложный
сустав. Избыточная продукция костной ткани в ходе регенерации приводит к появлению
костных выростов - экзостозов.
Регенерация хрящевой ткани в отличие от костной происходит обычно неполно. Лишь
небольшие дефекты ее могут замещаться новообразованной тканью за счет камбиальных
элементов надхрящницы - хондробластов.Эти клетки создают основное вещество хряща,
затем превращаются в зрелые хрящевые клетки. Крупные дефекты хряща замещаются
рубцовой тканью.
Регенерация мышечной ткани, ее возможности и формы различны в зависимости от вида
этой ткани. Гладкиемьшщы, клетки которых обладают способностью к митозу и амитозу, при
незначительных дефектах могут регенерировать достаточно полно. Значительные участки
повреждения гладких мышц замещаются рубцом, при этом сохранившиеся мышечные
волокна подвергаются гипертрофии. Новообразование гладких мышечных волокон может
происходить путем превращения (метаплазии) элементов соединительной ткани. Так
образуются пучки гладких мышечных волокон в плевральных спайках, в подвергающихся
организации тромбах, в сосудах при их дифференцировке.
Поперечнополосатые мышцы регенерируют лишь при сохранении сарколеммы. Внутри
трубок из сарколеммы осуществляется регенерация ее органелл, в результате чего
появляются клетки, называемые миобластами.Они вытягиваются, число ядер в них
увеличивается, в саркоплазме
218
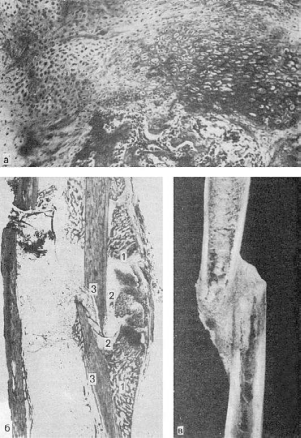
Рис.
85. Вторичное костное сращение (по Г.И. Лаврищевой):
а - костно-хрящевая периостальная мозоль; участок костной ткани среди хрящевой
(микроскопическая картина); б - периостальная костно-хрящевая мозоль (гистотопограмма
через 2 мес после операции): 1 - костная часть; 2 - хрящевая часть; 3 - отломки кости; в -
периостальная мозоль, спаивающая смещенные отломки кости
дифференцируются миофибриллы, и трубки сарколеммы превращаются в
поперечнополосатые мышечные волокна. Регенерация скелетных мышц может быть связана
219
и с клетками-сателлитами, которые располагаются под сарколеммой, т.е. внутри
мышечного волокна, и являются камбиальными. В случае травмы клетки-сателлиты начинают
усиленно делиться, затем подвергаются дифференцировке и обеспечивают восстановление
мышечных волокон. Если при повреждении мышцы целость волокон нарушается, то на концах
их разрывов возникают колбообразные выбухания, которые содержат большое число ядер и
называютсямышечными почками. При этом восстановления непрерывности волокон не
происходит. Место разрыва заполняется грануляционной тканью, превращающейся в
рубец (мышечная мозоль). Регенерация мышцы сердца при ее повреждении, как и при
повреждении поперечнополосатой мускулатуры, заканчивается рубцеванием дефекта.
Однако в сохранившихся мышечных волокнах происходит интенсивная гиперплазия
ультраструктур, что ведет к гипертрофии волокон и восстановлению функции органа (см. рис.
81).
Регенерация эпителия осуществляется в большинстве случаев достаточно полно, так как он
обладает высокой регенераторной способностью. Особенно хорошо
регенерирует покровный эпителий. Восстановлениемногослойного плоского
ороговевающего эпителия возможно даже при довольно крупных дефектах кожи. При
регенерации эпидермиса в краях дефекта происходит усиленное размножение клеток
зародышевого (камбиального), росткового (мальпигиева) слоя. Образующиеся эпителиальные
клетки сначала покрывают дефект одним слоем. В дальнейшем пласт эпителия становится
многослойным, клетки его дифференцируются, и он приобретает все признаки эпидермиса,
включающего в себя ростковый, зернистый блестящий (на подошвах и ладонной поверхности
кистей) и роговой слои. При нарушении регенерации эпителия кожи образуются
незаживающие язвы, нередко с разрастанием в их краях атипичного эпителия, что может
послужить основой для развития рака кожи.
Покровный эпителий слизистых оболочек (многослойный плоский неороговевающий,
переходный, однослойный призматический и многоядерный мерцательный) регенерирует
таким же образом, как и многослойный плоский ороговевающий. Дефект слизистой оболочки
восстанавливается за счет пролиферации клеток, выстилающих крипты и выводные протоки
желез. Недифференцированные уплощенные клетки эпителия сначала покрывают дефект
тонким слоем (рис. 86), затем клетки принимают форму, свойственную клеточным структурам
соответствующей эпителиальной выстилки. Параллельно частично или полностью
восстанавливаются и железы слизистой оболочки (например, трубчатые железы кишки,
железы эндометрия).
Регенерация мезотелия брюшины, плевры и околосердечной сумки осуществляется путем
деления сохранившихся клеток. На поверхности дефекта появляются сравнительно крупные
кубические клетки, которые затем уплощаются. При небольших дефектах мезотелиальная
выстилка восстанавливается быстро и полно.
Важное значение для восстановления покровного эпителия и мезотелия имеет состояние
подлежащей соединительной ткани, так как эпителизация любого дефекта возможна лишь
после заполнения его грануляционной тканью.
220
Регенерация специализированного эпителия органов (печени, поджелудочной железы,
почек, желез внутренней секреции, легочных альвеол) осуществляется по
типу регенерационной гипертрофии: в участках повреждения ткань замещается рубцом, а по
периферии его происходят гиперплазия и гипертрофия клеток паренхимы. В печени участок
некроза всегда подвергается рубцеванию, однако в остальной части органа происходит
интенсивное новообразование клеток, а также гиперплазия внутриклеточных стуктур, что
сопровождается их гипертрофией. В результате этого исходная масса и функция органа
быстро восстанавливаются. Регенераторные возможности печени почти безграничны. В
поджелудочной железе регенераторные процессы хорошо выражены как в экзокринных
отделах, так и в панкреатических островках, причем эпителий экзокринных желез становится
источником восстановления островков. В почках при некрозе эпителия канальцев происходит
размножение сохранившихся нефроцитов и восстановление канальцев, однако лишь при
сохранении тубулярной базальной мембраны. При ее разрушении (тубулорексис) эпителий не
восстанавливается и каналец замещается соединительной тканью. Не восстанавливается
погибший канальцевый эпителий и в том случае, когда одновременно с канальцем погибает
сосудистый клубочек. При этом на месте погибшего нефрона разрастается рубцовая
соединительная ткань, а окружающие нефроны подвергаются регенерационной гипертрофии.
В железах внутренней секреции восстановительные процессы также представлены
неполной регенерацией. В легком после удаления отдельных долей в оставшейся части
происходит гипертрофия и гиперплазия тканевых элементов. Регенерация
специализированного эпителия органов может протекать атипично, что ведет к разрастанию
соединительной ткани, структурной перестройке и деформации органов; в таких случаях
говорят о циррозе (цирроз печени, нефроцирроз, пневмоцирроз).
Регенерация разных отделов нервной системы происходит неоднозначно.
В головном и спинном мозгеновообразования ганглиозных клеток не про-
221
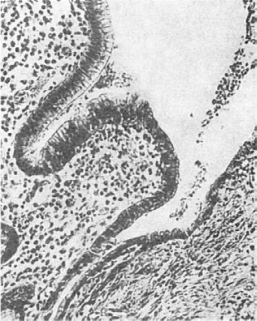
Рис. 86. Регенерация
эпителия в дне хронической язвы желудка
исходит и при разрушении их восстановление функции возможно лишь за счет
внутриклеточной регенерации сохранившихся клеток. Невроглии, особенно микроглии,
свойственна клеточная форма регенерации, поэтому дефекты ткани головного и спинного
мозга обычно заполняются пролиферирующими клетками невроглии - возникают так
называемые глиальные (глиозные) рубцы. При повреждении вегетативных узлов наряду
с гиперплазией ультраструктур клеток происходит и их новообразование. При нарушении
целостипериферического нерва регенерация происходит за счет центрального отрезка,
сохранившего связь с клеткой, в то время как периферический отрезок погибает.
Размножающиеся клетки шванновской оболочки погибшего периферического отрезка нерва
располагаются вдоль него и образуют футляр - так называемый бюнгнеровский тяж, в
который врастают регенерирующие осевые цилиндры из проксимального отрезка.
Регенерация нервных волокон завершается их миелинизацией и восстановлением нервных
окончаний. Регенерационная гиперплазиярецепторов, перицеллюлярных синаптических
приборов и эффекторов иногда сопровождается гипертрофией их концевых аппаратов. Если
регенерация нерва в силу тех или иных причин нарушается (значительное расхождение
частей нерва, развитие воспалительного процесса), то в месте его перерыва образуется
222
рубец, в котором беспорядочно располагаются регенерировавшие осевые цилиндры
проксимального отрезка нерва. Аналогичные разрастания возникают на концах перерезанных
нервов в культе конечности после ее ампутации. Такие разрастания, образованные нервными
волокнами и фиброзной тканью, называются ампутационными невромами.
Заживление ран
Заживление ран протекает по законам репаративной регенерации. Темпы заживления ран,
его исходы зависят от степени и глубины раневого повреждения, структурных особенностей
органа, общего состояния организма, применяемых методов лечения. По И.В. Давыдовскому,
выделяют следующие виды заживления ран: 1) непосредственное закрытие дефекта
эпителиального покрова; 2) заживление под струпом; 3) заживление раны первичным
натяжением; 4) заживление раны вторичным натяжением, или заживление раны через
нагноение.
Непосредственное закрытие дефекта эпителиального покрова - это простейшее
заживление, заключающееся в наползании эпителия нд поверхностный дефект и закрытии
его эпителиальным слоем. Наблюдаемое на роговице, слизистых оболочках заживление под
струпом касается мелких дефектов, на поверхности которых быстро возникает подсыхающая
корочка (струп) из свернувшейся крови и лимфы; эпидермис восстанавливается под корочкой,
которая отпадает через 3-5 сут после ранения.
Заживление первичным натяжением (per rimamm intentionem) наблюдается в ранах с
повреждением не только кожи, но и подлежащей ткани,
причем края раны ровные. Рана заполняется свертками излившейся крови, что предохраняет
края раны от дегидратации и инфекции. Под влиянием протеолитических ферментов
неитрофилов происходит частичный лизис свертка крови, тканевого детрита. Нейтрофилы
погибают, на смену им приходят макрофаги, которые фагоцитируют эритроциты, остатки
поврежденной ткани; в краях раны обнаруживается гемосидерин. Часть содержимого раны
удаляется в первый день ранения вместе с экссудатом самостоятельно или при обработке
раны - первичное очищение. На 2-3-и сутки в краях раны появляются растущие навстречу
друг другу фибробласты и новообразованные капилляры, появляется грануляционная
ткань, пласт которой при первичном натяжении не достигает больших размеров. К 10-15-м
суткам она полностью созревает, раневой дефект эпителизируется и рана заживает нежным
рубчиком. В хирургической ране заживление первичным натяжением ускоряется в связи с
тем, что ее края стягиваются нитями шелка или кетгута, вокруг которых скапливаются
рассасывающие их гигантские клетки инородных тел, не мешающие заживлению.
Заживление вторичным натяжением (per secundam intentionem), или заживление через
нагноение (или заживление посредством гранулирования - per granulationem), наблюдается
обычно при обширных ранениях, сопровождающихся размозжением и омертвением тканей,
проникновении в рану инородных тел, микробов. На месте раны возникают кровоизлияния,
травматический отек краев раны, быстро появляются признаки демаркационного гнойного
223
воспаления на границе с омертвевшей тканью, расплавление некротических масс. В течение
первых 5-6 сут происходит отторжение некротических масс - вторичное очищение раны, и в
краях раны начинает развиваться грануляционная ткань. Грануляционная
ткань, выполняющая рану, состоит из 6 переходящих друг в друга слоев (Аничков Н.Н., 1951):
поверхностный лейкоцитарно-некротический слой; поверхностный слой сосудистых петель,
слой вертикальных сосудов, созревающий слой, слой горизонально расположенных
фибробластов, фиброзный слой. Созревание грануляционной ткани при заживлении раны
вторичным натяжением сопровождается регенерацией эпителия. Однако при этом виде
заживления раны на месте ее всегда образуется рубец.
ПРОЦЕССЫ ПРИСПОСОБЛЕНИЯ (АДАПТАЦИИ) И
КОМПЕНСАЦИИ
Способность организма приспосабливаться (адаптироваться) к изменившимся условиям
внешней среды выработалась в процессе фило- и онтогенеза.
Приспособление - широкое биологическое понятие, объединяющее все процессы
жизнедеятельности, благодаря которым осуществляется взаимоотношение организма с
внешней средой. Приспособление направлено на сохранение вида, поэтому охватывает как
здоровье, так и болезнь. Компенсация - частное проявление приспособления для коррекции
нарушений функции при болезни, для «сохранения себя» в критической ситуации. В связи с
этим компенсаторные реакции - индивидуальные и ситуационные. Как видно, приспособление
и компенсация по своей сути и содержанию процессы разные. Однако ряд патологов их
объединяют, говоря о компенсаторно-приспособительных процессах. С этим трудно
согласиться.
Приспособление (адаптация)
Приспособление в патологии может отражать различные функциональные состояния:
функциональное напряжение, снижение или извращение функции ткани (органа). В связи с
этим оно может проявляться различными патологическими процессами: 1) атрофией; 2)
гипертрофией (гиперплазией); 3) организацией; 4) перестройкой тканей; 5) метаплазией; 6)
дисплазией.
Атрофия (а - исключение, греч. trophe - питание) - прижизненное уменьшение объема клеток,
тканей, органов - сопровождается снижением или прекращением их функции.
Не всякое уменьшение органа относится к атрофии. В связи с нарушениями в ходе онтогенеза
орган может полностью отсутствовать - агенезия, сохранять вид раннего зачатка - аплазия, не
достигать полного развития -гипоплазия. Если наблюдается уменьшение всех органов и
общее недоразвитие всех систем организма, говорят о карликовом росте.
Атрофию делят на физиологическую и патологическую.
224
Физиологическая атрофия наблюдается на протяжении всей жизни человека. Так, после
рождения атрофируются и облитерируются пупочные артерии, артериальный (боталлов)
проток; у пожилых людей атрофируются половые железы, у стариков - кости,
межпозвоночные хрящи и т.д.
Патологическая атрофия вызывается различными причинами, среди которых наибольшее
значение имеют недостаточное питание, нарушение кровообращения и деятельности
эндокринных желез, центральной и периферической нервной системы, интоксикации.
Патологическая атрофия - обратимый процесс. После удаления причин, вызывающих
атрофию, если она не достигла высокой степени, возможно полное восстановление структуры
и функции органа.
Патологическая атрофия может иметь общий или местный характер.
Общая атрофия, или истощение, встречаются в форме алиментарного истощения (при
голодании или нарушении усвоения пищи); истощения при раковой кахексии (от греч. kakos -
плохой, hexis - состояние); истощения при гипофизарной кахексии (болезнь Симмондса при
поражении гипофиза); истощения при церебральной кахексии (поражение гипоталамуса);
истощения при других заболеваниях (хронические инфекции, такие как туберкулез,
бруцеллез, хроническая дизентерия и др.).
Внешний вид больных при истощении характерен. Отмечается резкое исхудание, подкожная
жировая клетчатка отсутствует; там, где она сохранилась, имеет буроватую окраску
(накопление пигмента липохрома). Мышцы атрофичны, кожа сухая, дряблая. Внутренние
органы уменьшены в размерах. В печени и миокарде отмечаются явления бурой
атрофии (накопление пигмента липофусцина в клетках). В эндокринных железах имеются
атрофические и дистрофические изменения, выраженные в неодинаковой степени в
зависимости от причины истощения. В коре головного мозга обнаруживают участки погибших
нервных клеток. Развивается остеопороз.
Местная атрофия возникает от различных причин. Различаются следующие ее виды:
дисфункциональная; вызванная недостаточностью кровоснабжения; давлением;
нейротическая; под воздействием физических и химических факторов.
Дисфункциональная атрофия (атрофия от бездействия) развивается в результате
снижения функции органа. Это атрофия мышц при переломе костей, заболеваниях суставов,
ограничивающих движения; зрительного нерва после удаления глаза; краев зубной ячейки,
лишенной зуба. Интенсивность обмена веществ в тканях понижена, к ним притекает
недостаточное количество крови, питательных веществ.
Атрофия, вызванная недостаточностью кровоснабжения, развивается вследствие сужения
артерий, питающих данный орган. Недостаточный приток крови вызывает гипоксию,
вследствие чего деятельность паренхиматозных элементов снижается, размер клеток
уменьшается. Гипоксия стимулирует пролиферацию фибробластов, развивается склероз.
Такой процесс наблюдается в миокарде, когда на почве прогрессирующего атеросклероза
225
венечных артерий развивается атрофия кардиомиоцитов и диффузный кардиосклероз; при
склерозе сосудов почек развиваются атрофия и сморщивание почек.
Атрофия, вызванная давлением, развивается даже в органах, состоящих из плотной ткани.
При длительном давлении возникают нарушения цело-
сти ткани (узуры), например в телах позвонков, в грудине при давлении аневризмы. Атрофия
от давления возникает в почках при затруднении оттока мочи. Моча растягивает просвет
лоханки, сдавливает ткань почки, которая превращается в мешок с тонкими стенками, что
обозначают как гидронефроз. При затруднении оттока спинномозговой жидкости происходят
расширение желудочков и атрофия ткани мозга - гидроцефалия (рис. 87). В основе атрофии
от давления лежат по существу недостаточный приток крови к клеткам, развивающаяся в
связи с этим гипоксия.
Нейротическая атрофия обусловлена нарушениями связи органа с нервной системой, что
происходит при разрушении нервных проводников. Чаще всего этот вид атрофии развивается
в поперечнополосатых мышцах в результате гибели моторных нейронов передних рогов
спинного мозга или нервных стволов, относящихся к данным мышцам (при полиомиелите, при
воспалении лицевого нерва).
Поперечнополосатые мышцы атрофируются неравномерно, при этом усиленно разрастается
межмышечная соединительная и жировая ткань. Масса ткани при этом может
увеличиваться (ложная гипертрофия).
Атрофия под воздействием физических и химических факторов - нередкое явление. Под
действием лучевой энергии атрофия особенно выражена в костном мозге, половых органах.
Йод и тиоурацил подавляют функцию щитовидной железы, что ведет к ее атрофии. При
длительном применении АКТГ, кортикостероидов может возникнуть атрофия коры
надпочечников и развиться надпочечниковая недостаточность.
Своеобразным видом адаптивной атрофии является острая инволюция
тимуса (см. Иммунопатологические процессы).
Внешний вид органа при местной атрофии различен. В большинстве случаев размеры
органа уменьшаются, поверхность его гладкая (гладкая атрофия). Реже органы, например
почки, печень, принимают зернистый или бугристый вид (зернистая атрофия). При
гидронефрозе, гидроцефалии, ложной гипертрофии органы увеличены, но не за счет паренхи-
226
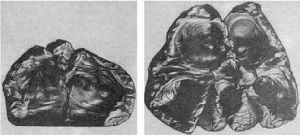
Рис.
87. Гидроцефалия
матозных элементов, а вследствие скопления жидкости или разрастания жировой клетчатки.
Иногда эта клетчатка разрастается вокруг атрофированного органа, например почки.
Значение атрофии для организма определяется степенью уменьшения органа и понижения
его функции. Если атрофия и склероз не достигли большой степени, то после устранения
причины, вызвавшей атрофию, возможно восстановление структуры и функции, о чем уже
говорилось ранее. При определенных условиях атрофированный орган впоследствии может
подвергаться даже гипертрофии. Далеко зашедшие атрофические изменения необратимы.
В экспериментах на крысах, например, установлено (Коган А.Х., Серов В.В., 1983), что при
стенозе артерий одной из почек происходит атрофия соответствующей почки, но если после
этого еще более сузить просвет артерии контралатеральной почки, то почка, ранее
подвергшаяся атрофии, гипертрофируется.
Гипертрофия (гиперплазия). Адаптивный характер может иметь гипертрофия (от
греч. hyper - чрезмерно,trophe - питание) - увеличение объема клетки, ткани, органа за счет
размножения клеток или увеличения количества и размеров внутриклеточных ультраструктур.
К адаптивным относятся два вида гипертрофии: нейрогуморальная гипертрофия
(гиперплазия) и гипертрофические разрастания.
Нейрогуморальная гипертрофия и гиперплазия возникают на почве нарушений функции
эндокринных желез (гормональные или коррелятивные гипертрофия и гиперплазия).
Физиологическим прототипом таких гипертрофии и гиперплазии, имеющих несомненно
приспособительное значение, может служить гипертрофия матки и молочных желез при
беременности и лактации. В условиях, когда возникает дисфункция яичников, в слизистой
оболочке матки развивается гиперплазия желез, иногда с кистозным расширением их
просвета - так называемая железистокистозная гиперплазия эндометрия (рис. 88),
сопровождающаяся нерегу-
227
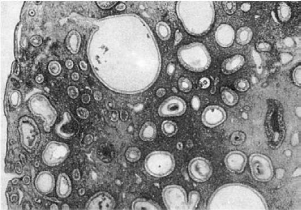
Рис.
88. Железистокистозная гиперплазия эндометрия
лярными маточными кровотечениями. При атрофических процессах в яичках в грудной
железе мужчин развивается гиперплазия железистых долек, что приводит к увеличению
размеров всей железы - отмечаетсягинекомастия (от греч. gyne - женщина, matos - грудь).
Гиперфункция передней доли гипофиза, возникающая обычно на почве аденомы,
сопровождается увеличением органов и выступающих частей скелета -
развиваетсяакромегалия (от греч. akros - крайний, выступающий, megalos - крупный).
Коррелятивные гипертрофии и гиперплазии, возникающие как реакция на те или иные
гормонально-обусловленные стимулы, нередко являются почвой для опухолевого процесса.
Гипертрофические разрастания, ведущие к увеличению размеров тканей и органов,
возникают в результате различных причин. Они часто встречаются при хроническом
воспалении (например, на слизистых оболочках с образованием полипов), при нарушениях
лимфообращения в нижних конечностях и застое лимфы, что ведет к разрастанию
соединительной ткани (развитие слоновости). Гипертрофическое разрастание жировой и
соединительной ткани возникает при частичной или полной атрофии органа (ложная
гипертрофия). Так, при атрофии мышц между их волокнами разрастается жировая ткань, при
атрофии почки - увеличивается разрастание жировой ткани вокруг нее; при атрофии мозга
утолщаются кости черепа; при снижении давления в сосудах разрастается их интима.
Все перечисленные процессы гипертрофического разрастания опорной ткани, заполняющей
место, занятое органом или тканью, носят название вакатной (от лат. vacuum -
пустой) гипертрофии.
Организация. Организацией, которая является одним из проявлений адаптации, называют
замещение участка некроза или тромба соединительной тканью, а также инкапсуляцию.
228
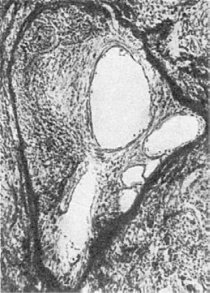
Замещение участка омертвения или тромботических масс соединительной тканью
(собственно организация) происходит в том случае, когда массы подвергаются рассасыванию
и одновременно в них врастает молодая соединительная ткань, превращающаяся затем в
рубцовую (рис. 89). Об инкапсуляции говорят в тех случаях, когда омертвевшие массы,
животные паразиты, инородные тела не рассасываются, а обрастают соединительной тканью
и отграничиваются от остальной части органа капсулой. Массы некроза могут пропитываться
известыю возникают петрификаты. Иногда во внутренних слоях капсу-
Рис. 89. Организация и канализация тромба вены
лы путем метаплазии происходит образование кости. Вокруг инородных тел и животных
паразитов в грануляционной ткани могут образовываться многоядерные гигантские клетки
(гигантские клетки инородных тел), которые способны фагоцитировать инородные тела
(см. Пролиферативное (продуктивное) воспаление).
Перестройка тканей. В основе адаптивной перестройки тканей лежат гиперплазия,
регенерация и аккомодация. Примером перестройки может служить коллатеральное
кровообращение, возникающее при затруднении тока крови в магистральных сосудах. При
нем происходит расширение просвета вен и артерий, отходящих от пораженного
229
магистрального сосуда, утолщение стенок за счет гипертрофии мышечных и новообразования
эластических волокон. Структура мелких сосудов обретает характер более крупных.
Перестройка в костях губчатого вещества наблюдается при изменении направления
нагрузки на кость (например, после перелома, при рахите, заболеваниях суставов).
Перестройка ткани встречается в некоторых тканях при изменившихся условиях их
существования. Например, в легких, в участках ателектаза, уплощенный альвеолярный
эпителий принимает кубическую форму в связи с прекращением доступа
воздуха. Нефротелий,выстилающий полость капсулы почечного клубочка, при выключении
его становится кубическим. Такие изменения эпителия называют гистологической
аккомодацией (Абрикосов А.И., 1943).
Метаплазия (от греч. metaplasso - превращать) - переход одного вида ткани в другой,
родственный ей вид. Метаплазия чаще встречается в эпителии и соединительной ткани, реже
- в других тканях. Переход одной ткани в другую наблюдается строго в пределах одного
зародышевого листка и развивается при пролиферации молодых клеток (например, при
регенерации, новообразованиях). Метаплазия всегда возникает в связи с предшествующей
пролиферацией недифференцированных клеток, т.е. является непрямой. Не следует
принимать за метаплазию гетеротопию или гетероплазию, когда эпителий появляется не на
обычном месте вследствие порока развития.
Метаплазия эпителия чаще всего проявляется в виде перехода призматического эпителия в
ороговевающий плоский (эпидермальная, или плоскоэпителиальная, метаплазия). Она
наблюдается в дыхательных путях при хроническом воспалении, при недостатке витамина А
(рис. 90), в поджелудочной, предстательной, молочной и щитовидной железах, в придатке
яичка при воспалении и гормональных воздействиях. Метаплазия начинается с размножения
камбиальных клеток, дифференцирующихся в направлении не призматического, а
многослойного плоского эпителия. Переход многослойного неороговевающего плоского
эпителия в цилиндрический носит название прозоплазии. Возможна метаплазия эпителия
желудка в кишечный эпителий (кишечная метаплазияили энтеролизация слизистой
оболочки желудка), а также метаплазия эпителия кишки в желудочный эпителий(желудочная
метаплазия слизистой оболочки кишки).
230

Рис.
90. Метаплазия призматического эпителия в плоский
Метаплазия эпителия может быть фоном для развития раковой опухоли.
Метаплазия соединительной ткани с образованием хряща и кости встречается в рубцах, в
стенке аорты (при атеросклерозе), в строме мышц, в капсуле заживших очагов первичного
туберкулеза, в строме опухолей. Во всех этих случаях образованию хрящевой и костной ткани
предшествует выраженная в разной степени пролиферация молодых клеток соединительной
ткани, дифференцирующихся в направлении хондро- и остеобластов.
Своеобразным видом метаплазии является миелоидная метаплазия селезенки,
лимфатических узлов, возникновение очагов внекостномозгового
кроветворения (см. Регенерация).
Дисплазия. Термин дисплазия, обозначающий своеобразный адаптивный процесс, принят в
онкоморфологии. Он включает выраженные нарушения пролиферации и дифференцировки
эпителия с развитием клеточной атипии и нарушением гистоархитектоники. Клеточная
атипия представлена различной величиной и формой клеток, увеличением размеров ядер и
их гиперхромией, увеличением числа фигур митоза, появлением атипичных митозов
(см. Патология клетки). Нарушения гистоархитектоники при дисплазии проявляются
потерей полярности эпителия, а иногда и тех его черт, которые характерны для данной ткани
231
или данного органа (потеря гистоили органоспецифичности эпителия). Однако базальная
мембрана не нарушается. Как видно, дисплазия - понятие не клеточное, а тканевое.
В соответствии со степенью пролиферации и выраженностью клеточной и тканевой атипии
выделяют три стадии (степени) дисплазии: I - легкая (малая); II - умеренная (средняя); III -
тяжелая (значительная).
Дисплазия встречается главным образом при воспалительных и регенераторных процессах,
отражая нарушение пролиферации и дифференцировки клеток. Ее начальные стадии (I-II)
трудно отличимы от па-
тологической регенерации, особенно если учесть, что может возникать дисплазия и
метаплазированного эпителия. Эти стадии дисплазии чаще всего обратимы. Изменения при
тяжелой дисплазии (III стадия) значительно реже подвергаются обратному развитию и
рассматриваются как предраковые - предрак. Иногда их трудно отличить от карциномы in
situ («рак на месте»). Это хорошо прослежено при изучении материала повторных биопсий
при раке шейки матки, желудка и других органов.
Компенсация
Компенсация направлена для коррекции нарушенной функции при болезни. Компенсаторный
процесс стадийный, в нем различают три фазы: становления, закрепления и истощения. Фаза
становлениякомпенсации (Струков А.И., 1961), которую называют также аварийной
(Меерсон Ф.З., 1973), характеризуется включением всех структурных резервов и изменением
обмена органа (системы) в ответ на патогенное воздействие. В фазе
закрепления компенсаторные возможности раскрываются наиболее полно: появляется
перестройка структуры и обмена органа (системы), обеспечивающая их функцию в условиях
повышенной нагрузки. Эта фаза может длиться весьма долго (например, компенсированный
порок сердца, компенсированный цирроз печени). Однако в зависимости от многих условий
(возраст больного, продолжительность и тяжесть болезни, характер лечения и т.д.)
развивается недостаточность компенсаторных возможностей, которая характеризует фазу
истощения или декомпенсации (например, декомпенсированный порок сердца,
декомпенсированный цирроз печени). Следует помнить, что оптимальное раскрытие
компенсаторной реакции и нормализация нарушенных функций не всегда означают
выздоровление, а нередко представляют собой лишь период скрытого течения болезни, что
может неожиданно выявиться при неблагоприятных для больного условиях. Развитие фаз
становления, закрепления и истощения (декомпенсация) компенсаторного процесса
обусловливается сложной системой рефлекторных актов нервной системы, а также
гуморальных влияний. В связи с этим при декомпенсации очень важно искать ее причину не
только в больном органе, но и за его пределами среди тех механизмов, которые регулируют
его деятельность.
Морфологически компенсация проявляется преимущественно гипертрофией. При этом
органы увеличиваются в размере, но сохраняют свою конфигурацию. Полость органа или
232
расширяется (эксцентрическая гипертрофия), или уменьшается (концентрическая
гипертрофия). В клетках гипертрофированного органа наблюдаются структурно-
функциональные изменения, свидетельствующие о повышении интенсивности обмена.
Усиленная функция гипертрофированного органа происходит за счет увеличения числа его
специфических внутриклеточных образований, причем в одних случаях этот процесс
развертывается на базе предсуществующих клеток и приводит к увеличению их объема
(гипертрофия), в других - сопровождается образованием новых клеток (клеточная
гиперплазия).
Различают два вида компенсаторной гипертрофии: рабочую (компенсаторную) и викарную
(заместительную).
Рабочая (компенсаторная) гипертрофия развивается при усиленной работе органа, при
этом наблюдается увеличение объема (числа) клеток, определяющих его
специализированную функцию. Рабочая гипертрофия может наблюдаться при усиленной
нагрузке и в физиологических условиях (например, гипертрофия сердца и гипертрофия
скелетной мускулатуры у спортсменов и лиц физического труда). При болезнях усиленная
работа органа необходима в случаях наличия в нем дефектов, которые компенсируются
усиленной работой сохранивших свою структуру и функцию частей органа.
Рабочая гипертрофия возникает в сердце, желудочно-кишечном тракте, мочевыводящих
путях и других органах.
Гипертрофия сердца представляет собой наиболее яркий пример компенсаторной
гипертрофии и достигает наибольших степеней при врожденных и приобретенных пороках
клапанов, сопровождающихся стенозом атриовентрикулярных отверстий и выносящих
сосудистых трактов желудочков, при артериальной гипертензии, сужении аорты, склерозе
сосудов легких и т.д. Гипертрофии подвергается преимущественно отдел миокарда, который
выполняет основную работу при данных условиях нарушенного кровообращения (левый
желудочек при пороках аортальных клапанов, правый - при пороке митрального клапана и
т.д.). Масса сердца при этом может в 3-4 раза превышать массу нормального, достигая
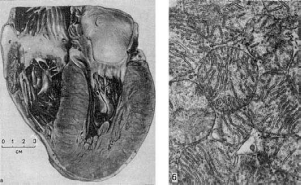
иногда 900-1000 г. Увеличиваются и размеры сердца (рис. 91). В основе гипертрофии
миокарда лежит увеличение массы саркоплазмы кардиомиоцитов, размеров их ядер, числа и
величины миофибрилл, митохондрий (см. рис. 91), т.е. гиперплазия внутриклеточных
ультраструктур. При этом объем мышечных волокон увеличивается. Одновременно с
гипертрофией миокарда происходит содружественная гиперплазия волокнистых структур
стромы, интрамуральных сосудистых ветвей, элементов нервного аппарата сердца.
Следовательно, в основе гипертрофии миокарда лежат процессы, содружественно
протекающие в мышечных волокнах, строме миокарда, его сосудистой системе и
интрамуральном нервном аппарате. Каждый из них представляет собой составную часть
понятия «гипертрофированное сердце» и обеспечивает свое участие в развертывании и
поддержании усиленной работы сердца в течение длительного, иногда многолетнего,
периода.
233
При компенсированной гипертрофии миокарда длинник сердца увеличивается за счет
выносящего тракта (от основания полулунных клапанов аорты до наиболее отдаленной точки
верхушки сердца); приносящий тракт (от верхушки сердца до места прикрепления заднего
паруса двустворчатого клапана) не изменяется. Происходит расширение полостей сердца,
которое обозначают как активное компенсаторное, или тоногенное.
Развитию компенсаторной гипертрофии сердца способствуют не только механические
факторы, препятствующие току крови, но и ней-
Рис.
91. Рабочая гипертрофия левого желудочка сердца:
а - внешний вид; б - гиперплазия митохондрий при гипертрофии сердца.
Электронномикроскопическое исследование
рогуморальные влияния. Полноценное осуществление компенсаторной гипертрофии требует
определенного уровня иннервации сердца и гормонального баланса. В этом глубокий
биологический смысл компенсаторной гипертрофии сердца, обеспечивающей необходимый
функциональный уровень общего кровообращения и близкую к нормальной функцию органа.
Однако это благополучие только кажущееся, морфологические изменения миокарда в фазе
компенсации могут нарастать, если не будет устранена вызывающая их причина. В
гипертрофированных кардиомиоцитах возникают дистрофические изменения, в строме
миокарда - склеротические процессы, сократительная деятельность миокарда ослабевает,
развивается сердечная декомпенсация, т.е. состояние, при котором мышца сердца не в
состоянии продолжать напряженную работу. При декомпенсации гипертрофированного
миокарда происходит пассивное (поперечное), или миогенное,расширение полости
желудочков сердца.
До развития декомпенсации сердца при устранении причины, вызвавшей рабочую
гипертрофию, возможна обратимость процесса гипертрофии; мышечные клетки сердца вновь
обретают обычные размеры. Этим в значительной мере объясняются более благоприятные
234
результаты ранних оперативных вмешательств на сердце при заболеваниях,
сопровождающихся его гипертрофией. Но из этого следует и общее положение о том, что
колебание числа внутриклеточных ультраструктур, происходящее в результате непрерывной
смены гиперпластических и атрофических про-
цессов,
определяется и регулируется степенью функциональной активности, которая требуется
от органа в каждый данный момент.
Гипертрофия стенки желудка или кишки возникает выше участка сужения их просвета.
Гладкомышечный слой их стенки гипертрофируется, функциональная способность
сохраняется. Просвет полости выше сужения обычно расширен. Спустя определенный
период времени фаза компенсации сменяется декомпенсацией в результате
несостоятельности гипертрофированного мышечного слоя.
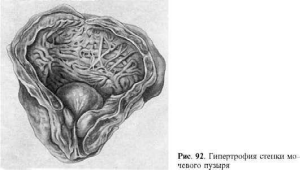
Гипертрофия стенки мочевого пузыря встречается при гиперплазии (аденоме)
предстательной железы, суживающей мочеиспускательный канал (рис. 92), других
затруднениях опорожнения пузыря. Стенка мочевого пузыря утолщается, со стороны
слизистой оболочки видны мышечные трабекулы (трабекулярная гипертрофия).
Функциональная несостоятельность гипертрофированных мышц ведет к декомпенсации,
расширению полости пузыря.
Викарная (заместительная) гипертрофия наблюдается при гибели в связи с болезнью или
после оперативного вмешательства одного из парных органов (легкие, почки и др.).
Компенсация нарушенной функции обеспечивается усиленной работой оставшегося органа,
который подвергается гипертрофии. По патогенетической сущности и значению для
организма викарная гипертрофия близка к регенерационной гипертрофии. В ее
возникновении большую роль играет комплекс рефлекторных и гуморальных влияний, как и
при компенсаторной гипертрофии.
235
СКЛЕРОЗ
Склерозом (от греч. sklerosis - уплотнение) называют патологический процесс, ведущий к
диффузному или очаговому уплотнению внутренних органов, сосудов, соединительнотканных
структур в связи с избыточным разрастанием зрелой плотной соединительной ткани. При
склерозе фиброзная соединительная ткань замещает паренхиматозные элементы внутренних
органов или специализированные структуры соединительной ткани, что ведет к снижению, а
иногда и к утрате функции органа или ткани.
Умеренно выраженный склероз без выраженного уплотнения ткани называют
также фиброзом, хотя четкого разграничения этих понятий не существует.
Для выраженного склероза с деформацией и перестройкой органа используют термин
«цирроз» (цирроз печени, цирроз легкого). Локальный очаг склероза, замещающий раневой
дефект или фокус некроза, называютрубцом. Не всякое уплотнение ткани относится к
склерозу. Например, кальциноз (петрификация) и гиалинозткани к склерозу отношения не
имеют, хотя некоторые исследователи полагают, что гиалиноз занимает промежуточное
положение между дистрофией (см. Стромально-сосудистые диспротеинозы) и склерозом.
Классификация склероза учитывает этиологию и патогенез, морфогенез и возможность
обратимости склеротических изменений (Шехтер А.Б., 1981).
Руководствуясь этиологией и патогенезом, склеротические процессы делят на
следующие: 1) склероз как исход хронического продуктивного воспаления инфекционного,
инфекционно-аллергического или иммунопатологического генеза, а также вызванного
инородными телами (пневмокониозы, инкапсуляция); 2) склероз как исход системной
(ревматические болезни, системные врожденные дисплазии) или локальной (контрактура
Дюпюитрена, келоид) дезорганизации соединительной ткани (см. Стромально-сосудистые
белковые дистрофии - диспротеинозы); 3) заместительный склероз как исход некроза и
атрофии ткани в результате нарушений кровообращения и обмена, воздействия физических и
химических факторов; 4) формирование рубцов в результате заживления раневых и язвенных
дефектов (см. Регенерация); 5) организация тромбов, гематом, фибринозных наложений;
образование спаек, облитерация серозных полостей.
Исходя из особенностей морфогенеза склероза, можно выделить три основных механизма:
