
201403050919124
.pdf
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
БЕЛОРУССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
КАФЕДРА ДЕТСКОЙ ХИРУРГИИ
А.Н. Никифоров
ХИРУРГИЧЕСКИЕ ЗАБОЛЕВАНИЯ ПИЩЕВАРИТЕЛЬНОГО ТРАКТА У ДЕТЕЙ
Учебное пособие
Допущено Министерством образования Республики Беларусь в качестве учебного пособия для студентов медицинских высших
учебных заведений
Минск 2001

УДК 616.3 053.1 (075.8)
ББК 54.13 я 73
Н62
Ре ц е н з е н т ы: зав. каф. детской хирургии Гродненского медицинского университета, д-р мед. наук В.И. Ковальчук; зав. каф. детской анестезиологии, реаниматологии и детской хирургии Белорусской медицинской академии последипломного образования, д-р мед. наук, проф. В.В. Курек
Никифоров А.Н.
Н 62 Хирургические заболевания пищеварительного тракта у детей: Учеб. пособие / А.Н. Никифоров. – Мн.: БГМУ, 2001. – 89 с.
ISBN 985 462 038 7
Содержатся современные сведения об этиологии, патогенезе, клинической картине, диагностике и лечении наиболее часто встречающихся у детей врожденных и приобретенных хирургических заболеваний пищеварительного тракта.
Пособие предназначено для студентов лечебного и педиатрического факультетов медицинских
вузов.
УДК 616.3 053.1 (075.8)
ББК 54.13 я 73
ISBN 985 462 038 7 |
© А.Н. Никифоров, 2001 |
© Белорусский государственный медицинский университет, 2001
Учебное издание
Никифоров Алексей Никифорович
ХИРУРГИЧЕСКИЕ ЗАБОЛЕВАНИЯ ПИЩЕВАРИТЕЛЬНОГО ТРАКТА У ДЕТЕЙ
Учебное пособие
Ответственный за выпуск профессор А.Н. Никифоров Редактор Л.И. Жук
Компьютерная верстка Н.М. Федорцовой
Подписано в печать ___________. Формат 60 84/16. Бумага писчая. Печать офсетная. Гарнитура Times. Усл. печ. л. ______. Уч.-изд. л. ______. Тираж _____ экз. Заказ _________. Издатель и полиграфическое исполнение 
Белорусский государственный медицинский университет. ЛВ № 410 от 08.11.99; ЛП № 51 от 17.11.97.
220050, г. Минск, Ленинградская, 6.

ВВЕДЕНИЕ
Настоящее учебное пособие написано на основании обобщения опыта педагогической и лечебной работы сотрудников кафедры детской хирургии Белорусского государственного медицинского университета и коллектива Белорусского детского хирургического центра. Одна из основных проблем детской хирургии врожденная непроходимость пищеварительного тракта. Успех лечения детей с этой патологией зависит от характера порока, своевременности его диагностики и правильно избранной тактики. Ранняя диагностика возможна при хорошей осведомленности будущих врачей об особенностях клинических проявлений пороков развития желудочно-кишечного тракта.
Не менее серьезная проблема в детской хирургии патология детского кишечника. Этот раздел также достаточно хорошо освещен в данном учебном пособии.
В последние годы в детской хирургии в связи с достижениями науки многие вопросы этиологии, патогенеза и диагностики врожденных и приобретенных заболеваний пищеварительного тракта получили новую трактовку. Улучшились вопросы диагностики острых хирургических заболеваний органов брюшной полости благодаря применению новых методик: УЗИ, лапароскопии. Эти методы позволяют малоинвазивными вмешательствами не только уточнить диагноз, но и провести щадящую операцию.
Предлагаемое пособие поможет студентам медицинских вузов приобрести теоретические знания для более глубокого усвоения вопросов диагностики и лечения заболеваний пищеварительного тракта у детей.
АТРЕЗИЯ ПИЩЕВОДА
Атрезия пищевода относится к тяжелым порокам развития, неизбежно приводящим к смерти, если не поставлен диагноз или ребенок не оперирован. Частота атрезии пищевода составляет 1:3000-4000 новорожденных. В большинстве случаев атрезия пищевода сочетается с трахеопищеводным свищом.
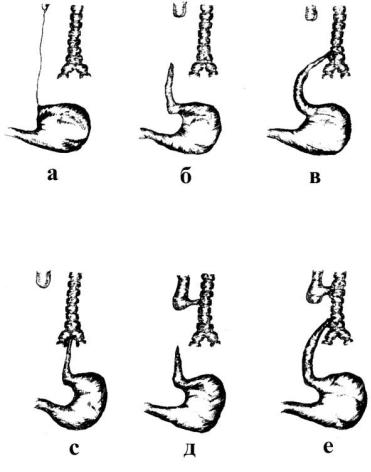
Выделяют 6 основных вариантов врожденной непроходимости пищевода (рис. 1).
Изолированная атрезия пищевода (рис. 1а, б) почти всегда имеет большой диастаз между сегментами, встречается в 5% случаев.
Наиболее часто (86-95%) наблюдается атрезия пищевода с дистальным трахеопищеводным свищом (рис. 1в, г) в области мембранозной части нижнего отдела трахеи или ее бифуркации. Верхний сегмент как правило заканчивается слепо на различном уровне (от CVII до ThV). Диаметр его намного больше диаметра нижнего сегмента.
Атрезия пищевода с проксимальным трахеопищеводным свищом (рис. 1д) встречается очень редко (1%). Несколько чаще (около 3%) бывает атрезия пищевода с проксимальной и дистальной трахеопищеводными фистулами (рис. 1е).
Таким образом, в большинстве случаев верхний отрезок пищевода заканчивается слепо, а нижний сообщается с дыхательными путями, образуя трахеопищеводный свищ.
Атрезия пищевода возникает вследствие нарушения процесса эмбрионального развития. В норме к 4-5 неделе внутриутробного развития происходит полное отделение пищеводной трубки, выстланной однослойным эпителием, от дыхательных путей. Затем происходит пролиферация эпителия в многослойный и формирование просвета пищевода путем вакуолизации эпителия.
Воздействие вредных факторов на развитие плода в эти сроки и приводит к возникновению пороков развития пищевода.
Около половины детей с атрезией пищевода и трахеопищеводным свищом имеют сопутствующие аномалии развития, которые являются причиной смерти. У недоношенных новорожденных с массой тела менее 2000 г в 2,5 раза чаще, чем у доношенных, встречаются сочетанные пороки развития. С 1973 года предложен термин “VATER” для определения сочетанных пороков развития, в состав которых входит и атрезия пищевода. Данный термин образован из пер-
вых букв английских слов: вертебральные дефекты |
V, анальная атрезия A, |
трахеопищеводный свищ T, атрезия пищевода |
E, радиально-лучевая и ре- |
нальная дисплазия R. Наличие у больного еще и порока сердца обозначается термином “VAСTER” (C-cardiac). Поскольку у детей с атрезией пищевода встречаются аномалии развития конечностей (limb), то ассоциация этих пороков в настоящее время обозначается термином “VACTERL”. Это не синдром, но при выявлении у новорожденного одного из названных пороков следует подозревать и искать другие. Сочетанные аномалии играют важную роль в определении степени риска и исхода лечения.
4
Клиническая картина
атрезии пищевода типична. Вскоре после рождения у ребенка наблюдается ложная гиперсаливация, сопровождающаяся пенистыми выделениями изо рта и носа. После отсасывания слизи происходит быстрое ее накопление, что требует повторных отсасываний. Если на эти признаки не обращается внимание медицинским персоналом, то к концу первых суток у новорожденного развиваются признаки дыхательной недостаточности: одышка, околоротовой цианоз, хрипы в легких. Механизм развития этого синдрома следующий: в связи с непроходимостью пищевода слюна ребенка в желудок попасть не может. Она скапливается в слепом проксимальном конце пищевода, а затем при переполнении его аспирируется в дыха-
тельные пути. При наличии трахеопищеводного свища проксимального сегмента ребенок рождается с аспирационным синдромом.
Через дистальный трахеопищеводный свищ во время беспокойства ребенка вдыхаемый воздух попадает в желудок и кишечник, растягивая их. Это сопровождается высоким стоянием куполов диафрагмы и дыхательной недостаточностью. Попадание же кислого содержимого желудка через этот же свищ в трахею вызывает развитие трахеобронхита, ателектазов и бактериальной пневмонии.
Наличие у новорожденного признаков ложной гиперсаливации должно послужить основанием для выяснения причины этого явления. Такой ребенок не должен кормиться. Из анамнеза и данных акушер-гинекологов необходимо выяснить, наблюдалось ли многоводие.
Объективное обследование следует начинать с зондирования пищевода резиновым катетером № 8-10. Зонд лучше вводить через рот. При атрезии пищевода зонд проходит на глубину 10-12 см (до слепого конца) и дальше не идет (рис. 2).
В норме он свободно проходит в желудок. Введение зонда в желудок целесообразно проводить каждому новорожденному сразу после его рождения. Это, с одной стороны, позволит своевременно диагностировать атрезию пищевода до появления аспирационной пневмонии, с другой стороны (при отсут-
5

Рис. 2. Атрезия пищевода. Диагностика методом зондирования. Рентгенограмма.
Рис. 3. Атрезия пищевода. Рентгенограмма с бариевой взвесью.
ствии атрезии), удалить околоплодные воды из желудка для предупреждения возможной их аспирации и у здорового новорожденного
При подозрении на наличие атрезии пищевода его зондирование должно обязательно сочетаться с проведением пробы Элефанта: в пищевод быстро вводится 20 мл воздуха с помощью шприца, подсоединенного к зонду (катетеру), стоящему в пищеводе. При нормальной проходимости пищевода воздух пройдет в желудок. Если имеется атрезия пищевода, то он с шумом выйдет обратно через рот и нос новорожденного. Для установления окончательного диагноза необходимо рентгенологическое исследование (рис. 3). Проведение его в роддоме нецелесообразно из-за часто допускаемых при этом ошибок. В роддоме для установления диагноза атрезии пищевода необходимо произвести зондирование его и пробу Элефанта.
После установления диагноза атрезии пищевода на основании зондирования и положительной пробы Элефанта в условиях роддома, ребенка необходимо начинать готовить к операции. План подготовки должен включать ведение ребенка в роддоме до момента транспортировки, транспортировку в детский хирургический стационар и передачу его в руки хирургов.
В роддоме ребенку придают возвышенное положение,
6
при котором заглатываемая слюна собирается в верхнем слепом отрезке пищевода. Отсасывание ее через каждые 10-15 мин с помощью эластичного катетера и шприца предотвращает аспирацию. Весьма целесообразно присоединение катетера к постоянному отсосу. Приподнятый головной конец способствует уменьшению аспирации в дыхательные пути желудочного содержимого через нижний трахеопищеводный свищ.
Парентерально вводятся антибиотики: ампициллин и гентамицин. Исключается энтеральное питание.
Транспортировка осуществляется по правилам, предусмотренным для новорожденных. Положение ребенка возвышенное. С помощью шприца и катетера продолжают аспирировать слизь из пищевода каждые 10-15 мин. Транспортировать ребенка следует в транспортном кювезе, установленном в автомобиле. Ребенок должен быть доставлен в хирургический стационар с нормальной для его возраста температурой тела.
Вприемном покое детского хирургического стационара оценивается состояние доставленного новорожденного и повторяются диагностические процедуры: зондирование пищевода и проба Элефанта. Затем проводится рентгенологическое обследование. После введения в пищевод катетера производится рентгенограмма грудной клетки и брюшной полости. На рентгенограмме четко видно место расположения конца катетера. Для окончательного уточнения диагноза по катетеру вводится 1-0,5 мл водорастворимого контрастного вещества (бариевую взвесь не применять из-за возможной ее аспирации и развития аспирационной пневмонии), производится повторная рентгенограмма, после чего контрастное вещество шприцем удаляется.
Рентгенологическое исследование позволяет определить уровень атрезии, наличие или отсутствие трахеопищеводного свища (по наличию или отсутствию газа в желудке и кишечнике), состояние легких, наличие ателектазов и пневмонии, а также порок сердца на основании его размеров и конфигурации.
Атрезия пищевода может быть диагностирована и антенатально на основании УЗИ, которое выявляет многоводие, расширенный проксимальный отдел пищевода, желудок при этом не виден.
Вслучае обнаружения компонентов VACTERL-ассоциации: атрезии анального отверстия, аномалии позвоночника или верхних конечностей, порока сердца, необходимы особенно тщательные поиски атрезии пищевода.
Предоперационная подготовка должна продолжаться и после госпитализации ребенка в отделение. Продолжительность и характер ее зависит от общего состояния новорожденного, состояния легких и наличия или отсутствия сопутствующих пороков развития.
Оценку степени риска оперативного вмешательства можно произвести с помощью балльной системы (таблицы 1, 2, 3 из методических рекомендаций 2 МОЛГМИ).
7
Таблица 1.
Определение количества баллов
Признак |
Балл |
Преморбидный фон |
|
Оценка по шкале Апгар |
|
более 7 баллов |
0 |
5-6 баллов |
14 |
менее 4 баллов |
28 |
Масса тела при рождении |
|
более 3 кг |
0 |
2,5-3,0 кг |
10 |
менее 2,5 кг |
18 |
Степень НМК |
|
1 степень |
0 |
2 степень |
10 |
3 степень |
20 |
Сочетанные пороки |
|
жизненно важных органов |
|
нет |
0 |
один |
7 |
множественные |
14 |
Пневмония, РДС |
|
нет |
0 |
легкая, среднетяжелая |
10 |
тяжелая |
20 |
Признак |
Балл |
Состояние метаболизма |
|
КОС |
|
pH=7,33-7,47 |
0 |
pH=7,25-7,32 или 7,48-7,54 |
31 |
pH менее 7,24; более 7,55 |
64 |
pCO2 |
|
37-43 |
0 |
44-47; 30-36 |
8 |
более 48; менее 29 |
15 |
BE |
|
+-4 |
0 |
+-5-8 |
11 |
+-9 и более |
21 |
Состояние гемодинамики |
|
Частота пульса |
|
120-150 |
0 |
более 150 |
28 |
менее 120 |
55 |
Частота дыхания |
|
менее 53 |
0 |
54-68 |
22 |
более 68 |
45 |
Таблица 2.
Определение коэффициента оценки по сумме баллов
|
Коэффициент: |
|
|
1 |
|
|
|
|
2 |
|
|
|
|
|
|
3 |
|
||||
|
Фона |
|
|
|
0-20 баллов |
|
21-44 балла |
|
|
45 и более баллов |
|
||||||||||
|
Метаболизма |
|
|
|
0-30 баллов |
31-49 баллов |
|
|
50 и более баллов |
|
|||||||||||
|
Гемодинамики |
|
|
|
0-30 баллов |
31-59 баллов |
|
|
60 и более баллов |
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Таблица 3. |
||
|
Определение степени риска по коэффициентам |
|
|
|
|
||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
Коэффициент |
Благопри- |
|
Риск 1 |
|
|
Риск |
|
Риск 3 |
|
|
Инкура- |
|||||||||
|
|
ятный |
|
|
|
2 |
|
|
|
бельный |
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||
|
Фона |
|
1 |
|
1 |
|
1 |
|
1 |
|
2 |
2 |
|
2 |
|
2 |
|
3 |
|
||
|
Метаболизма |
|
1 |
|
2-3 |
|
1 |
|
2-3 |
|
1 |
2-3 |
|
1 |
|
2-3 |
|
1-3 |
|
||
|
Гемодинамики |
|
1 |
|
1 |
|
2-3 |
|
2 |
|
1 |
1 |
|
2-3 |
|
2-3 |
|
1-3 |
|
||
8

Риск 1 при благоприятном фоне имеются нарушения со стороны либо гемодинамики, либо метаболизма. Необходимо выяснить причину нарушений, провести корреляцию и перевести в благоприятный риск.
Риск 2 нарушения со стороны преморбидного фона, главным образом за счет нарушения мозгового кровообращения. Желательна более длительная подготовка и патогенетическая терапия.
Риск 3 серьезные нарушения преморбидного фона, гемодинамики и метаболизма. Требуется серьезная предоперационная подготовка. Операция может быть противопоказанной вследствие высокого процента инкурабельных пороков и родовой травмы.
Инкурабельный  как правило, за счет сочетанных пороков жизненно важных органов и тяжелой внутричерепной родовой травмы.
как правило, за счет сочетанных пороков жизненно важных органов и тяжелой внутричерепной родовой травмы.
Наряду с определением тяжести состояния новорожденных с атрезией пищевода и трахеопищеводным свищем, могут быть выделены 3 клинические группы, что позволяет более правильно проводить предоперационную подготовку. Так называемых «здоровых» детей, имеющих только атрезию пищевода и трахеопищеводный свищ, целесообразно оперировать без длительной предоперационной подготовки.
Вторую группу составляют новорожденные, у которых на первый план сопутствующей патологии выступают пневмония и ателектазы. Подготовка их к операции продолжается 1-3 дня с обязательным проведением антибактериальной терапии, отсасыванием слизи из верхнего сегмента пищевода, иногда гастростомии.
Третью группу составляют дети в тяжелом состоянии, а также новорожденные с сочетанной патологией, угрожающей жизни, а также не поддающимися лечению пневмонией и сепсисом. У этой группы предоперационная подготовка должна быть более продолжительной до улучшения состояния, при котором представится возможность выполнить операцию по поводу атрезии пище-
вода. |
|
Основная цель операции при атрезии пищевода |
ликвидация сообщения |
пищевода с трахеей и обеспечение возможности энтерального питания. |
|
Идеально наложение прямого анастомоза «конец |
в конец», что осуще- |
ствимо при диастазе менее 1,5 см. Если при торакотомии после отсечения от трахеи дистального сегмента пищевода диастаз между сегментами составляет более 1,5 см, прямой анастомоз не показан. В этих случаях предлагается несколько вариантов. Лучшим является фиксация после отсечения от трахеи дистального отрезка пищевода к паравертебральной фасции с оставлением на его верхней границе танталовой скрепки. Проксимальный отрезок пищевода не выделяется. Накладывается гастростома для питания.
Для удлинения верхнего сегмента пищевода до нижнего проводится слепое бужирование широким катетером или бужом 2 раза в день. Затем накладывается прямой анастомоз. Из верхнего отрезка пищевода постоянно на протяжении всего времени бужирования пищевода отсасывается слизь.
Нередко при подобной ситуации после ликвидации нижнего трахеопище-
9
