
- •►ПОВРЕЖДЕНИЕ И ГИБЕЛЬ КЛЕТОК И ТКАНЕЙ◄
- •ДИСТРОФИИ
- •ПАРЕНХИМАТОЗНЫЕ (ВНУТРИКЛЕТОЧНЫЕ) ДИСТРОФИИ
- •ПАРЕНХИМАТОЗНЫЕ БЕЛКОВЫЕ ДИСТРОФИИ (ДИСПРОТЕИНОЗЫ)
- •ПАРЕНХИМАТОЗНЫЕ ЖИРОВЫЕ ДИСТРОФИИ
- •ПАРЕНХИМАТОЗНЫЕ УГЛЕВОДНЫЕ ДИСТРОФИИ
- •СТРОМАЛЬНО-СОСУДИСТЫЕ (МЕЗЕНХИМАЛЬНЫЕ, ВНЕКЛЕТОЧНЫЕ) ДИСТРОФИИ
- •СТРОМАЛЬНО-СОСУДИСТЫЕ БЕЛКОВЫЕ ДИСТРОФИИ
- •СТРОМАЛЬНО-СОСУДИСТЫЕ ЖИРОВЫЕ ДИСТРОФИИ
- •СТРОМАЛЬНО-СОСУДИСТЫЕ УГЛЕВОДНЫЕ ДИСТРОФИИ
- •СМЕШАННЫЕ ДИСТРОФИИ
- •НАРУШЕНИЕ ОБМЕНА ХРОМОПРОТЕИДОВ (ЭНДОГЕННЫХ ПИГМЕНТОВ)
- •НАРУШЕНИЕ ОБМЕНА НУКЛЕОПРОТЕИДОВ
- •НАРУШЕНИЯ ОБМЕНА МИНЕРАЛОВ
- •КЛЕТОЧНАЯ ГИБЕЛЬ. СМЕРТЬ
- •НЕКРОЗ
- •АПОПТОЗ
- •СМЕРТЬ, ПРИЗНАКИ СМЕРТИ
- •НАРУШЕНИЯ КРОВООБРАЩЕНИЯ
- •НАРУШЕНИЯ КРОВЕНАПОЛНЕНИЯ
- •АРТЕРИАЛЬНАЯ ГИПЕРЕМИЯ
- •ВЕНОЗНАЯ ГИПЕРЕМИЯ
- •ИШЕМИЯ
- •НАРУШЕНИЯ ПРОНИЦАЕМОСТИ СОСУДИСТОЙ СТЕНКИ
- •КРОВОТЕЧЕНИЕ
- •ПЛАЗМОРРАГИЯ
- •НАРУШЕНИЯ ТЕЧЕНИЯ И СОСТОЯНИЯ КРОВИ
- •СТАЗ, СЛАДЖ-ФЕНОМЕН
- •ТРОМБОЗ
- •СИНДРОМ ДИССЕМИНИРОВАННОГО ВНУТРИСОСУДИСТОГО СВЕРТЫВАНИЯ
- •ЭМБОЛИЯ
- •ЭТИОЛОГИЯ. МОРФОГЕНЕЗ
- •ВОСПАЛЕНИЕ
- •ЭКССУДАТИВНОЕ ВОСПАЛЕНИЕ
- •ПРОЛИФЕРАТИВНОЕ (ПРОДУКТИВНОЕ) ВОСПАЛЕНИЕ
- •ИММУНОПАТОЛОГИЯ
- •КОМПЕНСАТОРНО-ПРИСПОСОБИТЕЛЬНЫЕ ПРОЦЕССЫ
- •АТРОФИЯ
- •ГИПЕРТРОФИЯ
- •ГИПЕРПЛАЗИЯ
- •РЕГЕНЕРАЦИЯ
- •ОРГАНИЗАЦИЯ
- •МЕТАПЛАЗИЯ
- •ДИСПЛАЗИЯ
- •I. ЭПИТЕЛИАЛЬНЫЕ ОПУХОЛИ
- •II. МЕЗЕНХИМАЛЬНЫЕ ОПУХОЛИ
- •III. ОПУХОЛИ МЕЛАНИНОБРАЗУЮЩЕЙ ТКАНИ
- •IV. ОПУХОЛИ НЕРВНОЙ СИСТЕМЫ И ОБОЛОЧЕК МОЗГА
- •V. ОПУХОЛИ КРОВИ
- •VI. ТЕРАТОМЫ
- •ОПУХОЛИ ДЕТСКОГО ВОЗРАСТА
- •ГЕМОБЛАСТОЗЫ
- •ЛЕЙКОЗЫ
- •ЛИМФОМЫ
- •АНЕМИИ
- •СОДЕРЖАНИЕ

228
|
миеломных клеток в |
просвете |
многочисленными |
|
центрального канала |
остеона |
цитоплазматическими |
|
или костной балке, ведущее к |
вакуолями, |
|
|
остеолизу с отслойкой эндоста и |
содержащими Ig. |
|
|
остеопорозу. |
|
|
Поражение внутренних органов
В ряде случаев при миеломной болезни наблюдается поражение внутренних органов той или иной степени выраженности:
гепато- и спленомегалия – вследствие пролиферации опухолевых миеломных клеток;
миеломная нефропатия (парапротеинемический нефроз) –
формирование т.н. "миеломных сморщенных почек" за счет амилоидоза стромы, лейкемической инфильтрации, отложения парапротеинов в канальцах нефронов, кальциноза и восходящей инфекции мочевыводящих путей;
Отложение амилоидоподобных веществ в мезангии и базальных мембранах капилляров клубочков, приводящих сосудах с последующим из склерозированием. У большой части больных – признаки некротического нефроза (острая почечная недостаточность).
системный AL-амилоидоз.
ЛИМФОМЫ
Лимфомы – это новообразования лимфоидной ткани, первично возникающие в центральных или периферических органах иммуногенеза, включающие в себя неходжкинские лимфомы и лимфому Ходжкина.
В отличие от других опухолей не существует понятия злокачественной или доброкачественной лимфомы. Все лимфомы, как и лейкозы, являются злокачественными новообразованиями в
связи с тем, что лимфоциты опухолевой природы уже с момента их возникновения, разносятся кровотоком по всему организму, т.е. происходит диссеминация с вовлечением органов и тканей, характерная для злокачественных опухолей. В то же время клиническое течение многих лимфом характеризуется низкой скоростью роста и длительным периодом выживания (то есть протекают "доброкачественно").
Принципиальное отличие лимфом от лейкозов: увеличение количества лимфоцитов в крови с выраженным поражением костного мозга – лейкоз; если на первом месте стоит поражение лимфоидной ткани – лимфома.
229
Лимфомы характеризуются отчетливой органной спецификой, что связано со свойственным нормальной лимфоидной клетке тропизмом ("инстинкт дома"). Имеется большое количество признаков, характеризующих это свойство лимфоцитов: Т- и В-принадлежность, тип секреции, пролиферативные особенности, способность к определенному поведению в циркуляции и т.д., которые заложены в классификации опухолей лимфоидной ткани.
В настоящее время в отношении лимфом существует несколько классификаций, в основу которых положены гистологические особенности и прочие критерии. В целом, основа систем классификации – это три критерия:
Ходжкинские лимфомы / неходжкинские лимфомы;
T-клеточные или В-клеточные;
по локализации опухолевого клона.
Ниже, на рисунке 47 представлена упрощенная классификация неходжкинских лимфом.
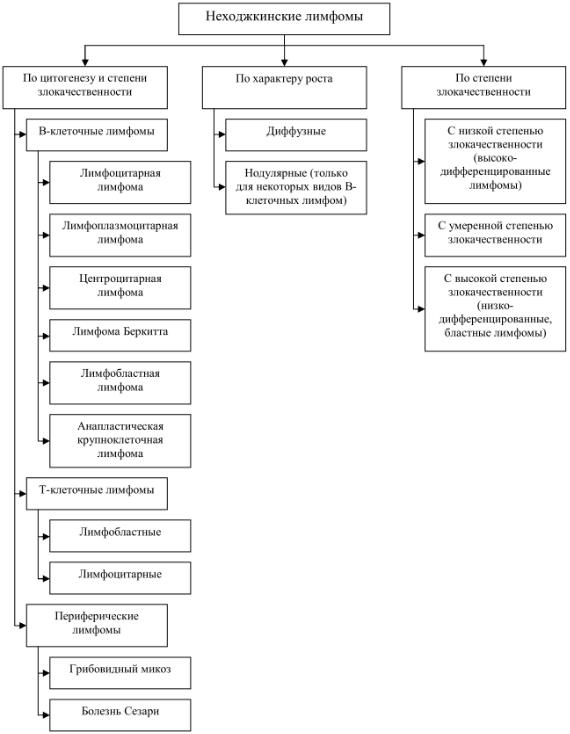
230
Рис. 47. Упрощенная классификация неходжкинских лимфом.
Одним из первых и наиболее частых признаков лимфом является лимфаденопатия, т.е. увеличение размеров лимфатических узлов в одной или нескольких локализаций. Помимо лимфоаденопатии больные отмечают наличие профузных ночных потов, лихорадки (более 38°C), потерю массы тела (на 10% и более за 6 мес.), являющиеся общими симптомам интоксикации.

231
В плане лимфаденопатии важно различать фолликулярные лимфомы и реактивные фолликулярные гиперплазии (встречаются гораздо чаще лимфом), которые часто возникают при воспалительных, инфекционных, аутоиммунных заболеваниях. Для дифференциальной диагностики используют специальную панель иммуногистохимических маркеров.
ЛИМФОГРАНУЛЕМАТОЗ (ЛИМФОМА/БОЛЕЗНЬ ХОДЖКИНА)
Лимфома Ходжкина (лимфогранулематоз, болезнь Ходжкина) – злокачественное заболевание лимфоидной ткани, характерным признаком которого является наличие гигантских клеток Рид–Березовского–Штернберга, обнаруживаемых при микроскопическом исследовании пораженных лимфатических узлов.
Лимфогранулематоз является первичным опухолевым заболеванием лимфатической системы, которое может возникать в центральных и периферических органах иммунной системы. Опухолевый процесс, как правило, возникает уницентрически и, в дальнейшем, распространяется метастатическим путем с поражением других органов и тканей.
При лимфогранулематозе можно обнаружить следующие опухолевые клетки:
малые клетки Ходжкина – одноядерные клетки, аналоги лимфобластов;
большие клетки Ходжкина – крупные одноядерные клетки с оксифильной или слабо базофильной цитоплазмой
клетки Рид–Березовского–Штернберга – в
классическом варианте представлены крупными клеткам с двумя "бобовидными", зеркально расположенными ядрами с крупными эозинофильными ядрышками
Взависимости от клеточно-тканевых соотношений выделяют следующие гистологические варианты лимфогранулематоза:
вариант с преобладанием лимфоидной ткани
(лимфогистиоцитарный вариант) – около 10%; встречается в
232
любом возрасте, но наиболее часто встречается у юношей. При этой форме имеется большое количество лимфоцитов. Имеет место реактивная пролиферация лимфоцитов и гистиоцитов, мало или совсем отсутствуют плазматические клетки, клеток Рид– Березовского–Штернберга мало. Выраженных очагов некроза и склероза не наблюдается;
смешанноклеточный вариант – до 40% всех случаев болезни;
наблюдается в большинстве случаев у больных среднего возраста. При исследовании отмечается выраженная клеточность и значительный полиморфизм клеточного состава: видны типичные клетки Рид–Березовского–Штернберга, эозинофилы, лимфоциты, нейтрофилы, гистиоциты, плазматические клетки, эпителиоидные клетки, фибробласты. Встречаются очаги некроза.
нодулярный склероз – около 45% случаев; чаще болеют женщины. Микроскопически отмечается разрастание коллагеновых волокон в виде кольцевидных тяжей, делящих опухолевую ткань на участки округлой формы. В центре этих узелков находятся скопления клеток – преимущественно лимфоциты, крупные клетки Рид–Березовского–Штернберга: как типичные – двуядерные, так и атипичные, с большим количеством мелких ядер;
вариант с истощением (подавлением) лимфоидной ткани – менее
1% случаев; как правило, у пожилых людей. Характеризуется умеренно выраженным диффузным склерозом в виде разрастания грубых тяжей волокнистой соединительной ткани, среди которых располагаются скопления типичных и атипичных клеток Рид– Березовского–Штернберга и Ходжкина, фибробластов.
Указанные выше варианты характеризуют прогрессирование болезни, фактически являются фазами развития, что находит свое отражение в смене гистологических вариантов заболевания. Наиболее неблагоприятным считают вариант с лимфоидным истощением.
Стадии лимфогранулематоза:
1 стадия – поражение лимфатических узлов одной области:
поражение лимфатических узлов одной области с вовлечением прилежащих тканей;
поражение одного внелимфатического органа;
2 стадия – поражение лимфатических узлов двух областей и более по одну сторону диафрагмы:

233
поражение лимфатических узлов двух областей и более по одну сторону диафрагмы с вовлечением прилежащих тканей;
поражение одного внелимфатического органа и его регионарных лимфоузлов с поражением других лимфатических зон по ту же сторону диафрагмы;
3 стадия – поражение лимфатических узлов любых областей по обеим сторонам диафрагмы, сопровождаемое или локализованным поражением одного внелимфатического органа или поражением селезенки или того и другого;
4 стадия – диффузное поражение одного и более органов с поражением лимфатических узлов или без них. Поражение печени, костного мозга, легкого (кроме прямого распространения опухоли из лимфатических узлов) всегда расценивается как диффузное экстранодальное распространение болезни (4-я стадия).
МОРФОЛОГИЯ
Поражение лимфатических узлов
Поражение лимфатических узлов является наиболее ранним и типичным проявлением лимфогранулематоза (как правило, первыми поражаются лимфатические узлы шейно-надключичной группы).
Лимфатические узлы плотно-эластичной консистенции, не спаяны с кожей, подвижны. Со временем размеры лимфатических узлов увеличиваются, они сливаются, образуя крупные конгломераты.
См. описание гистологических вариантов лимфомы Ходжкина.
Селезенка
Вовлечение в патологический процесс селезенки имеет место примерно в 25-30% случаев.
Селезенка увеличена, уплотнена; на разрезе в ткани селезенки на темно-красном фоне видны участки светлосерого цвета (очаги опухолевого роста). Вид разреза сравнивают с "порфировым камнем" – красным гранитом с серыми вкраплениями и прожилками ("порфировая селезенка").

234
Очаговая пролиферация и/или диффузная гиперплазия лимфоидной ткани, наличие отложений гемосидерина, участки казеозного некроза, диффузный или очаговый склероз.
Также может наблюдаться поражение легких (в виде отдельных очагов или инфильтратов, иногда с образованием участков распада), костей, значительно реже – миндалин и лимфоидной ткани глотки.
Осложнения и причины смерти
Течение лимфогранулематоза из-за сдавления быстро увеличивающимися конгломератами лимфоузлов может осложняться развитием:
острой асфиксии;
механической желтухи;
кишечной непроходимости.
Помимо этого наблюдается частое развитие амилоидоза (почек,
кишечника), кахексии, присоединение инфекций.
Причиной смерти в большинстве случаев является прогрессирующая легочно-сердечная или печеночно-почечная недостаточность. Около 25% случаев смерти при лимфоме Ходжкина связано с осложнениями лечения: развитие гнойных инфекций,
кровотечений, гипоплазии кроветворных органов.
НЕХОДЖКИНСКИЕ ЛИМФОМЫ
Неходжкинские лимфомы (лимфосаркомы) развиваются из лимфоидной ткани представленной лимфатическими узлами, селезенкой, вилочковой железой, аденоидами, миндалинами, располагающейся в костном мозге и желудочно-кишечном тракте.
По аналогии с другими опухолями лимфомы классифицируются по принципу сходства с изначальными нормальными клетками, на которые они больше всего похожи. Классификация (см. выше) неходжкинских лимфом подразумевает деление в зависимости от:
размеров и морфологии клеток;
степени дифференцировки;
происхождения (Т-клеточные около 15% и В-клеточные до 85%);
степени распространенности и характеру роста в лимфатических узлах (фолликулярные, диффузные, смешанные);
степени злокачественности и прогнозу.

235
ОСОБЕННОСТИ ОТДЕЛЬНЫХ ЛИМФОМ
В-КЛЕТОЧНЫЕ ЛИМФОМЫ
Лимфома из малых лимфоцитов
Частота – около 7% всех лимфом.
По общегистологической картине – вариант с диффузной пролиферацией мелких клеток.
Преимущественное поражение – лимфатические узлы.
Псевдофолликулярные структуры – светлые очаги на общем темном мелкоклеточном фоне, образующиеся за счет скоплений менее зрелых клеток (пролимфоцитов и параиммунобластов).
Клеточный состав:
малые лимфоциты – характеризуются наименьшими размерами ядер, крупноглыбчатым хроматином, за счет которого структура ядер может не просматриваться, ядрышки не различимы, цитоплазма узкая или неразличима;
пролимфоциты – имеют более крупные ядра с мелкими глыбками хроматина, могут содержать небольшие ядрышки, цитоплазматический ободок более четкий;
параиммунобласты – характеризуются крупными светлыми "пузырьковидными", округлыми ядрами, содержащими мелкозернистый хроматин и характерное, центрально расположенное оксифильное ядрышко.
Экстранодальная В-клеточная лимфома маргинальной зоны
По классификации ВОЗ существует 3 формы лимфом маргинальной зоны:
селезеночная лимфома маргинальной зоны;
лимфома MALT типа;
нодальная лимфома маргинальной зоны.
Наиболее частая – MALT-лимфома (Mucosa Associated Lymphoid Tissue)
– около 7–8% от всех лимфом.
В половине случаев MALT-лимфом поражается желудочно-кишечный тракт, из этой категории 85% приходится на желудок. Кроме желудочно-кишечного тракта первичные поражения могут локализоваться в легких (14%), вспомогательных структурах глаза (12%), коже (11%), щитовидной железе (4%), молочной железе (4%).

236
Распространение опухолевого инфильтрата вокруг относительно сохранных реактивных лимфоидных фолликулов, кнаружи от мантийной зоны, с формированием широких опухолевых полей.
Характерный признак – лимфоэпителиальные повреждения
– скопление трех и более лимфоцитов в эпителиальных структурах с их дискомплексацией и дегенеративными изменениями эпителиальных клеток
Фолликулярная лимфома
Частота – до 30–35% от всех лимфом. Преимущественная локализация поражения – лимфатические узлы, костный мозг.
Опухолевые фолликулы плохо отграничены, не имеют типичной мантийной зоны, плотно расположены, "сдавливая" межфолликулярные зоны, склонны к слиянию с формированием зон диффузного роста.
В диффузных участках часто обнаруживаются склеротические изменения, особенно в пораженных висцеральных лимфатических узлах.
Клеточный состав представлен преимущественно клетками типа центроцитов: они крупнее лимфоцитов, имеют глубоко расщепленное ядро с неразличимыми ядрышками; различным количеством центробластов: клетки в 2-3 раза крупнее малых лимфоцитов, с крупным светлым округлым ядром с 2-3 маленькими ядрышками на периферии.
Фолликулярные лимфомы могут прогрессировать в диффузную крупноклеточную В-клеточную.
Лимфома из клеток зоны мантии (мантийноклеточная)
Частота – 4–6 % от всех лимфом.
Клеточная пролиферация с мантийным, диффузным характером роста, а при сохранении реактивных центров – с фолликулоподобным ростом.
Клеточный состав данной лимфомы представлен мелкими и средними клетками, имеющими округлые ядра с зазубренным контуром, центроцитоподобное расщепление, дисперсный хроматин, плохо различимые ядрышки. Мелкие гиалинизированные сосуды.
Значимым является бластоидный вариант, характеризующийся присутствием в клеточном составе клеток с бластной морфологией.
Диффузная крупноклеточная В-клеточная лимфома
Частота – 30-40% от всех неходжкинских лимфом.

237
Первичная локализация может быть экстранодальной (до 40%) – чаще в желудке и в области илеоцекального угла, но может быть любой. Может развиваться первично (de novo) или вследствие трансформации других В-клеточных лимфом: лимфомы из малых лимфоцитов, лимфомы маргинальной зоны, фолликулярной лимфомы. Характеризуется агрессивным течением.
Варианты с различной морфологией клеток: центробласты, иммунобласты, клетки с многодольчатыми ядрами, анапластический вариант.
центробласты – клетки средних или крупных размеров, округлые или овальные светлые ядра с 2-4 ядрышками;
иммунобласты – клетки с округлым светлым ядром, одиночным центрально расположенным ядрышком, заметной базофильной цитоплазмой;
плеоморфные клетки (анапластический вариант) – крупные клетки с уродливыми ядрами, напоминающие недифференцированный крупноклеточный рак.
Лимфома Беркитта
Частота – около 2% от всех лимфом.
Высоко злокачественное течение, часто течет как острый лейкоз или первично развивается как экстранодальная.
Локализация поражения – лимфатические узлы, экстранодальные поражения.
Варианты:
эпидемический вариант – преимущественная локализация первичного поражения – различные области лица, в частности челюсти;
спорадический вариант;
вариант, ассоциированный с иммунодефицитом – при ВИЧ-
инфекции.
Экстранодальные поражения могут быть любыми, нередко первично поражается центральная нервная система.
Опухолевые лимфоидные элементы средних размеров с формированием монотонных пролифератов и высокой митотической активностью. Клетки расположены плотно, формируя темный фон, на котором могут быть многочисленные светлые макрофаги, фагоцитирующие погибшие опухолевые клетки – картина "звездного неба".
Опухолевые клетки имеют округлые или овальные ядра с четким контуром, мелкозернистым хроматином, различимыми некрупными ядрышками.
238
Т-КЛЕТОЧНЫЕ ЛИМФОМЫ
Для морфологической диагностики лимфомы с иммунофенотипом периферических Т-лимфоцитов являются следующие признаки:
паракортикальный тип роста опухоли в начальной стадии заболевания, а в дальнейшем диффузный рост;
увеличение количества сосудов типа посткапиллярных венул с высоким эндотелием;
сохранившиеся мелкие лимфоидные фолликулы, имеющие опустошенный, "выгоревший" вид;
полиморфизм опухолевых элементов;
неправильные контуры клеточных ядер, в отличие от В- клеточных элементов, форма ядер которых чаще близка к округлой;
наличие клеток с оптически пустой цитоплазмой;
разнообразный "фоновый" клеточный инфильтрат из гистиоцитов, плазмоцитов, многоядерных клеток, элементов напоминающих клетки Березовского-Штернберга;
гнездное расположение опухолевых клеток и фиброз с формированием дольчатого рисунка.
Периферические Т-клеточные лимфомы
кожная Т-клеточная лимфома (грибовидный микоз, синдром Сезари – лейкемическая форма) – частота встречаемости менее 1% от общего количества лимфом. Преимущественная локализация поражений – кожа, лимфатические узлы, костный мозг. Множественные опухолевые узлы в коже, представленные пролиферирующими крупными клетками. Узлы мягкой консистенции, выступают над поверхностью кожи (грибовидный микоз). При болезни Сезари – в опухолевом инфильтрате кожи, костного мозга и в крови – атипичные мононуклеарные клетки с серповидными ядрами (клетки Сезари);
экстранодальная Т-клеточная лимфома из естественных киллеров (NK) – преимущественное поражение – кожа, легкие, центральная нервная система. Опухолевый инфильтрат состоит из малых лимфоцитов с круглыми или расщепленными ядрами и атипичных лимфоидных клеток малых и больших размеров. Опухолевые клетки нередко инфильтрируют сосуды с последующим их разрушением и зональным некрозом;
Т-клеточная лимфома с энтеропатией – часто развивается у людей с чувствительностью к клейковине (белок пшеничной
