
4 курс / Лучевая диагностика / ЛД венозного ишем. инсульта
.pdf
Ультразвуковые методы диагностики венозных нарушений мозгового кровообращения
Алгоритм обследования пациентов с инсультом, принятый в Региональном сосудистом центре ГБУЗ КО «КОККД им. акад. Л. С. Барбараша» г. Кемерово, включает в себя обязательное выполнение ультразвукового дуплексного сканирования (УЗДС) с цветным допплеровским картированием (ЦДК) кровотока брахиоцефальных сосудов (артерий и вен на шее) и транскраниальной допплерографии (ТКДГ) артерий и венозных структур (в том числе базальных вен Розенталя, вены Галена и прямого синуса) головы с допустимой частотой выполнения 100% [Стандарт специализированной медицинской помощи при инфаркте мозга ¹ 1740н от 29.12.2012. Зарегистрировано в Минюсте России 04.04.2013 ¹ 27985].
Для УЗДС использовался линейный ультразвуковой датчик с частотой 5 МГц. Исследование проводили в двух плоскостях сканирования — поперечной и продольной. Исследование сонных артерий выполнялось по стандартным методикам. Внутренние яремные вены (ВЯВ) исследовались в области нижней луковицы (или по нижнему краю лопаточно-подъязычной мышцы), в соответствии с рекомендациями ведущих специалистов [Кунцевич Г. И. и др., 2002; Бокерия Л. А., Бузиашвили Ю. И., Шумилина М. В., 2003; Шумилина М. В., Горбунова Е. В., 2009]. УЗДС чувствительно в диагностике тромбоза брахиоцефальных вен в 91% и специфично в 93% [Kondo Ch. et al., 1991], дает информацию об окружающих тканях. В связи с тем, что венозный кровоток имеет меньшую в отличие от артериального скорость и не является пульсирующим, «типичные для артериального стеноза нарушения гемодинамики для венозного тромбоза не характерны» [Шахнович А. Р., Шахнович В. А., 1996], ультразвуковое исследование ограничено доступностью сравнительно небольшого участка брахиоцефальных вен [Зубарев А. Р. и др., 1991]. Отмечается,
151

С. Е. Семенов. ЛУЧЕВАЯ ДИАГНОСТИКА ВЕНОЗНОГО ИШЕМИЧЕСКОГО ИНСУЛЬТА
что локация вен шеи сложнее, чем локация артерий, и при давлении датчиком вероятна деформация исследуемой вены [Карлов В. А., Стулин И. Д., Богин Ю. Н., 1986]. Поэтому силу давления датчика необходимо сохранять минимальной, чтобы не привести к пережатию или деформации исследуемой вены. С той же целью используется «гелевая подушка» [Тен С. Б., Семенов С. Е., 2005]. При обнаружении атеросклеротической бляшки во внутренней сонной артерии или тромба во внутренней яремной вене измеряются площадь выше обструкции и площадь сохраненного просвета сосуда в месте обструкции с последующим вычислением степени стеноза в процентах. Для этого мы использовали известный способ, широко применяемый в медицинской науке и практике в отношении к брахиоцефальным артериям со времени исследования North American Symptomatic Carotid Endarterectomy Trial (NASCET) [Rothwell P. et al., 1994; Лелюк В. Г., Лелюк С. Э., 2003; Alexandrov A., 2004; Никитин Ю. М., 2009]. Этот способ был выбран потому, что является единственным, не зависящим от локального расширения в области бифуркации общей сонной артерии (ОСА) и вероятности погрешности вычислений из-за этого.
Рассчитывали степень обструкции σ пораженного сосуда по
формуле
σ = S –S1 100%,
S
где S — площадь непораженного участка пораженного сосуда выше места обструкции (см2); S1 — площадь сохранившегося для кровотока просвета пораженного сосуда в месте стеноза (см2).
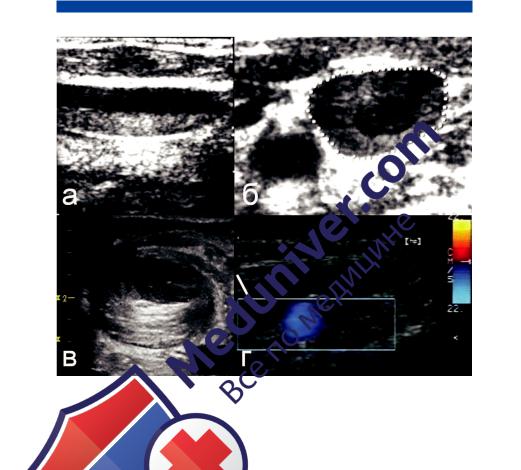
Методом прямой визуализации тромба и, следовательно, верификации диагноза явилось УЗДС в случаях тромбоза внутренних яремных вен. Метод позволяет не только визуализировать тромб в В-режиме, но и определить его локализацию по отношению к стенке сосуда, степень обструкции (ðèñ. 58).
При частичном тромбозе просвет вены только частично заполнен эхопозитивной массой тромба, располагающейся обыч- но пристеночно и имеющей ровные, четкие контуры на границе с сохраненным потоком, который регистрируется в режиме ЦДК (ñì. ðèñ. 58, á). В сохранившемся просвете вены скорость регистрируется со значениями от 0,6 до 11 см/с. В противоположной внутренней яремной вене линейная скорость кровотока при этом может достигать 70 см/с, а площадь ее сечения обычно зна- чительно больше площади пораженной вены, достигает значе- ний, близких к 3 см2.
152

Ультразвуковые методы диагностики венозных нарушений мозгового кровообращения
Ðèñ. 58. Поперечные эхограммы при тромбозе внутренней яремной вены:
а — в случае подострой окклюзии при полной тромботической окклюзии в просвете вены визуализируется эхопозитивная масса тромба (стрелка), при цветовом допплеровском картировании кровоток не лоцируется; б — при острой частичной обструкции тромб «рыхлый», менее эхопозитивный (стрелка), в сохраненном просвете лоцируется кровоток
Нередко наблюдается циркулярное расположение тромба в сосуде (ðèñ. 59, á). В зависимости от стадии процесса изменялись характеристики самого тромба. Если в хронических случаях сформированный тромб имел высокую плотность и был более однороден (ðèñ. 59, à), то в острых случаях он был неплотным, менее однородным — «рыхлым» (ðèñ. 59, á). В случаях с продолжающимся, растянутом во времени тромбозом тромб может выглядеть «слоистым» с кольцевидными наслоениями тромботиче- ских масс разной давности (ðèñ. 59, â).
Можно наблюдать отсутствие цветовой кодировки кровотока в просвете внутренней яремной вены при ЦДК (ðèñ. 59, ã) и в отсутствие тромба. Невозможность цветовой кодировки связана с крайне низкой скоростью кровотока и должна вызывать подозрение на тромбоз выше уровня исследования. Так, в ряде случаев диагностика церебрального венозного тромбоза происходит «случайно», как следствие регистрации специалистами таких необычных визуальных эффектов [Yii I. Y. et al., 2012]. Кроме отсутствия кодирования цветом, в левой внутренней яремной вене при очень низком кровотоке можно наблюдать эффект спонтанного эхоконтрастирования (ðèñ. 60, à) или псевдоконтрастирования [Abalmasov V. G., Semenov S. E., Sizova I. N., 2000; Семенов С. Е., 2003]. Как правило, это связано
153
С. Е. Семенов. ЛУЧЕВАЯ ДИАГНОСТИКА ВЕНОЗНОГО ИШЕМИЧЕСКОГО ИНСУЛЬТА
Ðèñ. 59. Эхограммы при тромбозе:
а — продольная эхограмма при частичной хронической обструкции ВЯВ,
пристеночный плотный тромб наполовину перекрывает просвет сосуда;
б — поперечная эхограмма при остром частичном тромбозе ВЯВ,
тромб циркулярный, «рыхлый»;
в — поперечная эхограмма при подостром частичном тромбозе ВЯВ,
«слоистый» тромб перекрывает просвет вены со стенозом 82%;
г — симптом отсутствия цветового кодирования потока при ЦДК в отсутствие тромба ВЯВ (стрелка) в случае тромбоза сигмовидного синуса на этой же стороне
с тромботической окклюзией латерального (поперечного и/или сигмовидного) синуса слева на стороне регистрации псевдоконтрастирования потока. Визуально эффект был представлен в виде пульсирующих поступательно-колебательных движений эхопозитивных сигналов по току крови в В-режиме и наблюдался в условиях увеличения площади сечения внутренней яремной вены не менее чем до 1,5 см2² и очень низкой средней ЛСК (1–3 см/с). Справа мы такой эффект не наблюдали.
154

Ультразвуковые методы диагностики венозных нарушений мозгового кровообращения
Ðèñ. 60. Ультразвуковые эффекты низкого кровотока ВЯВ:
а — эффект спонтанного эхоконтрастирования (псевдоконтрастирования) в В-режиме в просвете ВЯВ на продольной эхограмме; б — эффект монофазности допплеровского спектра частот
Более чем в половине случаев ЦВСТ латеральных синусов слева при ультразвуковом исследовании ипсилатеральной внутренней яремной вены наблюдается эффект монофазности допплеровского спектра кровотока в виде выраженного сглаживания кривой спектра фаз кровотока (ðèñ. 60, á). При правостороннем тромбозе латеральных синусов этот эффект не наблюдался [Семенов С. Е., 1999]. Ранее этот эффект кровотока в ВЯВ был описан при окклюзирующих ипсилатеральных поражениях магистральных артерий шеи [Кунцевич Г. И. и др., 2002] и связывался с отсутствием притока крови. По нашим данным, дефазирование кривой спектра кровотока во внутренней яремной вене сочетается с очень низкой скоростью (средняя ЛСК варьировала от 1,6 до 4,6 см/с, в среднем 3 см/с) независимо от площади сечения, поддерживаемой за счет притока крови из нижнего каменистого синуса и эмиссарных вен области основания че- репа и затылочной области.
Также только в левой внутренней яремной вене наблюдался ультразвуковой эффект разнонаправленности (гетеродромности) кровотока (ðèñ. 61) в виде перемежающегося цветового допплеровского картирования. Мы наблюдали такой эффект в 12% слу- чаев тромбоза латерального синуса в условиях низкой скорости потока в ВЯВ.
155

С. Е. Семенов. ЛУЧЕВАЯ ДИАГНОСТИКА ВЕНОЗНОГО ИШЕМИЧЕСКОГО ИНСУЛЬТА
Ðèñ. 61. Эффект разнонаправленности кровотока в ВЯВ в режиме ЦДК:
a — на продольной эхограмме; б — на поперечной эхограмме
Очевидная связь выявленных эффектов критически низкого кровотока и нарушений церебрального венозного кровообращения позволяет считать их не только спутниками, но и предикторами этих нарушений. Обнаружение эффектов критически низкого кровотока во внутренних яремных венах должно являться поводом для расширения объема исследования, поиска признаков ЦВСТ интракраниально. Диагностика тромбоза ВЯВ в хронической стадии при остром нарушении мозгового кровообращения свидетельствует о том, что ЦВТ и ЦВСТ не обязательно сопряжены во времени с развитием венозного инсульта. Последовательность этих событий может быть растянута на недели и даже месяцы. Так, в 7% случаев венозного инсульта при ретроспективной оценке анамнеза и госпитальной базы данных DICOM отме- чено, что ультразвуковые эффекты низкого кровотока обнаруживались при исследовании внутренних яремных вен до развития инсульта. Исследование этих пациентов с использованием УЗДС и ЦДК внутренних яремных вен выполнялось при их амбулаторном обращении с диагнозом «венозная энцефалопатия» за 1–4 мес до развития инсульта. На основании нашего опыта в изу- чении нарушений церебрального венозного кровообращения, необходимо отметить, что клинические симптомы внутричерепного венозного застоя начинают проявляться при стенозе одной из парных брахиоцефальных вен более 50%, определенном с использованием методики на основе NASCET [Rothwell P. et al., 1994]. Такой стеноз (степень обструкции) является, по всей видимости, пороговым для развития венозного застоя вообще. Для более выраженных проявлений внутричерепного венозного застоя с раз-
156

Ультразвуковые методы диагностики венозных нарушений мозгового кровообращения
витием клиники венозной энцефалопатии стенозирование должно составлять не менее 70% площади вены [Семенов С. Е. и др., 2013]. В одном из немногочисленных исследований по изучению кровотока яремных вен [Тодуа Ф. И. и др., 2005; 2006] было отме- чено, что скорость кровотока по правой яремной вене на 10–15% превышала скорость по левой, и эта асимметрия прогрессировала по мере нарастания симптомов как артериальной, так и венозной дисциркуляции до 25–30% у пациентов с венозной энцефалопатией.
В случаях венозного инсульта, когда был диагностирован односторонний тромбоз сигмовидного и (или) поперечного синусов, в ипсилатеральной нетромбированной внутренней яремной вене кровоток либо практически отсутствовал (средняя ЛСК не более 3 см/с), либо скорость достигала значений не более 17,8 см/с. Отмечено несколько закономерностей изменения скорости кровотока по внутренним яремным венам при поражении латеральных синусов той же стороны в случаях, когда внутренние яремные вены не поражены. При остром тромбозе скорость кровотока на пораженной стороне имеет относительно высокие зна- чения (до 23,3 см/с), тогда как в случаях, когда тромб оказывается в хронической стадии, скорость практически отсутствует. Это, вероятнее, связано с перераспределением кровотока на уровне стока синусов при истощении миогенных механизмов ауторегуляции кровотока. В то же время скорость кровотока в противоположной внутренней яремной вене тем выше, чем старее тромб в пораженной вене. Однако, следует отметить, что между скоростью кровотока по венам шеи и уровнем внутричерепного давления нет прямой зависимости [Иванов А. Ю., 2011]. Также отмечено, что при обнаружении более свежих тромбов площадь сечения противоположной вены либо незначимо превышает площадь вены с пораженной стороны, либо даже может быть меньше. При диагностике тромбов в хронической стадии развития почти всегда наблюдается большая площадь сечения внутренней яремной вены на противоположной поражению стороне. По результатам анализа данных пациентов с венозным инсультом вследствие ЦВСТ и пациентов с ЦВСТ без инсульта можно сказать, что выявление асимметрии площади сечения внутренних яремных вен в 2 раза и более (òàáë. 4) у больных с клиническими признаками внутриче- репного венозного застоя может служить маркером обструкции венозных коллекторов головного мозга слева.
157

С. Е. Семенов. ЛУЧЕВАЯ ДИАГНОСТИКА ВЕНОЗНОГО ИШЕМИЧЕСКОГО ИНСУЛЬТА
Таблица 4
Показатели гемодинамики внутренних яремных вен
при тромботической окклюзии основных парных
церебральных венозных коллекторов слева (n=65, p<0,05)
Показатели |
Правая |
Левая |
|||
гемодинамики |
|
|
|
|
|
диапазон |
M ± m |
диапазон |
M ± m |
||
внутренних яремных вен |
|||||
|
|
|
|
|
|
Средняя ЛСК (см/с) |
8,87–80,7 |
33,61±13,86 |
0–23,3 |
10,11±5,06 |
|
|
|
|
|
|
|
Площадь поперечного |
0,35–3,8 |
1,54±0,73 |
0,17–2 |
0,82±0,36 |
|
сечения (см2) |
|||||
|
|
|
|
||
Объемная скорость |
11,2–140,8 |
48,11±24,23 |
0–14,5 |
7,64±3,8 |
|
кровотока (см3/ñ) |
|||||
|
|
|
|
||
Нельзя не отметить, что при тромбозе основных парных венозных коллекторов слева объемный кровоток внутренней яремной вены справа больше, чем слева, в среднем на 84%, или в 6,3 раза (ñì. òàáë. 4; ðèñ. 62). Тогда как при тромбозе справа объемный кровоток внутренней яремной вены слева превышает таковой справа с асимметрией 60%, или в 2,5 раза (òàáë. 5; ñì. ðèñ. 62) [Семенов С. Е., 2003].
Таблица 5
Показатели гемодинамики внутренних яремных вен
при тромботической окклюзии основных парных
церебральных венозных коллекторов справа (n=12, p<0,05)
Показатели |
Правая |
Левая |
|||
гемодинамики |
|
|
|
|
|
диапазон |
M ± m |
диапазон |
M ± m |
||
внутренних яремных вен |
|||||
|
|
|
|
|
|
Средняя ЛСК (см/с) |
3–20,7 |
11,64±4,88 |
14,5–68,1 |
30,87±14,1 |
|
|
|
|
|
|
|
Площадь поперечного |
0,4–1,1 |
0,84±0,2 |
0,4–1,5 |
0,86±0,31 |
|
сечения (см2) |
|||||
|
|
|
|
||
Объемная скорость |
1,26–16,2 |
10,09±4,49 |
6–35,7 |
24,7±7,95 |
|
кровотока (см3/ñ) |
|||||
|
|
|
|
||
Такой размах асимметрии и, следовательно, значимые отли- чия в возможностях компенсации кровотока, вероятнее, так же как в норме, связаны с исходно худшими условиями кровотока в основных венозных коллекторах слева из-за особенностей анатомического строения угла брахиоцефальных вен и стока синусов.
158

Ультразвуковые методы диагностики венозных нарушений мозгового кровообращения
Ðèñ. 62. Объем кровотока во внутренних яремных венах справа и слева при тромбозе парных венозных коллекторов
Хорошим маркером церебральной венозной дисциркуляции на экстракраниальном уровне в последнее время считают показатель артерио-венозного соотношения (ПАВС, index of arteriovenous ratio — IAVR). Его эффективность доказана при хронической венозной энцефалопатии [Шумилина М. В., 2012; Челышева Л. В., 2013]. Нами он впервые был применен в остром периоде ишеми- ческого инсульта [Семенов С. Е. и др., 2015; Жучкова Е. А., 2015; Semenov S., 2017] и рассчитан в процентах по формулам [Шумилина М. В., 2012; Шумилина М. В. и др., 2013]:
ÏÀÂÑ = ÏÄÑ ÂßÂôàêò. ; ÏÄÑ ÂßÂîïò.
ÏÄÑ ÂßÂîïò. = 2SÎÑÀ • Vps OÑA , 3S ÂßÂ
где ПДС — пиковая диастолическая скорость кровотока, см/с; Vps — пиковая систолическая скорость, см/с; S — площадь поперечного сечения сосуда; ВЯВ — внутренняя яремная вена; ОСА — общая сонная артерия.
В норме площадь поперечного сечения ВЯВ больше площади поперечного сечения ОСА на 75–100%. Пиковая диастоличе- ская скорость кровотока по вене может составлять при этом 1/3–1/2 от максимальной систолической скорости кровотока (Vps, см/с) по ОСА. Поэтому, измерив площадь сечения ВЯВ и ОСА и Vps ОСА у конкретного пациента, можно вычислить индивидуальную оптимальную скорость по ВЯВ и затем сравнить
159

Ñ.Е. Семенов. ЛУЧЕВАЯ ДИАГНОСТИКА ВЕНОЗНОГО ИШЕМИЧЕСКОГО ИНСУЛЬТА
ååс фактической. Снижение ПАВС менее 60–67% рекомендуется расценивать как признак венозного застоя в головном мозге [Шумилина М. В., Семенов С. Е., 2012].
Óпациентов с венозным инсультом среднее значение ПАВС составляет только 40%, что на треть меньше нормы [Жучкова Е. А., Семенов С. Е., 2015; Semenov A., Semenov S., Portnov Yu., Yurkevich E., 2017], с пороговым значением в 50%, тогда как у больных с артериальным ишемическим (атеротромботиче- ским и кардиоэмболическим) инсультом ПАВС не отличается от нормальных значений (ðèñ. 63, à). Построенная прогностиче- ская модель с использованием визуальной аналоговой шкалы
(ВАШ) головной боли и ПАВС на 98% (специфичность) правильно классифицирует пациентов с наличием ИИ и на 95,2% (чувствительность) правильно идентифицирует наличие у пациентов ВИ. Значения данных показателей являются высокими, это озна- чает, что построенная модель обладает высокой прогностической способностью [Жучкова Е. А., Семенов С. Е., 2017]. Эффективность разрабатываемой модели была подтверждена ROC-анали- зом — площадь под ROC-кривой (AUC) равна 0,992, что говорит об отличном качестве построенной модели (ðèñ. 63, á).
Ðèñ. 63. Прогностическая модель с использованием ВАШ головной боли и ПАВС:
а — распределение значений ультразвукового показателя артерио-венозного соотношения (ПАВС)
у больных с венозным инсультом (1 на оси x), кардиоэмболическим инсультом (2 на оси x)
и атеротромботическим инсультом (3 на оси x); б — прогностическая модель диагностической эффективности комплекса «ПАВС+ВАШ головной боли» на графике ROC-кривой (AUC=0,992) — специфичность 0,98, чувствительность 0,952
160
