
- •Глава 2
- •2.2.1. Ультразвуковая допплерография ветвей дуги аорты
- •2.2.1.1. Методика
- •2.2.2. Дуплексное сканирование ветвей дуги аорты
- •2.2.2.1. Методика
- •2.2.3. Дуплексное сканирование внутренних яремных и позвоночных артерий
- •2.2.4. Транскраниальное дуплексное сканирование
- •2.2.4.1. Методика исследования структур головного мозга в в-режиме
- •2.2.4.2, Методика исследования артерий виллизиева круга, позвоночных и задних нижних мозжечковых артерий
- •2.2.4.3. Оценка функционального резерва мозгового кровообращения
- •2.2.4.4. Эмболии артерий мозга
- •2.2.4.5. Методика исследования глубоких вен мозга и синусов твердой мозговой оболочки
- •2.2.5. Ранние атеросклеретические изменения в магистральных артериях
- •2.2.6. Окклюзионные поражения внутренних сонных артерий
- •2.2.6.2. Структура атеросклеротической бляшки
- •2.2.7. Извитость внутренних сонных артерий
- •2.2.8. Возможности дуплексного сканирования в оценке анатомо - физиологических особенностей позвоночных артерий
- •2.2.9. Окклюзионные поражения артерий вертебробазилярного бассейна
- •2.2.10. Окклюзионные поражения артерий виллизиева круга
- •2.2.11. Интраоперационное мониторирование мозгового кровотока
- •2.2.12. Состояние ветвей дуги аорты после реконструктивных операций
- •2.2.13. Диабетическая энцефалопатия
- •2.2.14. Артериовенозные мальформации
- •2.2.15. Спазм артерий мозга
- •2.2.16. Острый период ишемического инсульта
- •2.2.17. Дуплексное сканирование артерий верхних конечностей
- •2.2.17.1. Методика
- •2.2.17.2. Измерение сегментарного давления
- •2.2.17.3. Окклюзионные поражения артерий
- •2.2.17.4. Роль дуплексного сканирования в оценке адекватности артериовенозной фистулы для программного гемодиализа
- •2.2.18. Грудная аорта
- •2.2.18.1. Методики
- •2.2.18.2. Аневризмы аорты
- •2.2.18.3. Коарктация аорты
- •2.2.19. Дуплексное сканирование брюшной аорты и висцеральных артерий
- •2.2.19.1. Методика
- •2.2.19.2. Аневризмы брюшной аорты
- •2.2.19.3. Экстравазальная компрессия чревного ствола
- •2.2.19.4. Окклюзионные поражения чревного ствола и верхней брыжеечной артерии
- •2.2.19.5. Почечная артериальная гипертензия
- •2.2.19.6. Диабетическая нефропатия
- •2.2.20. Дуплексное сканирование магистральных артерий нижних конечностей
- •2.2.20.1. Методика
- •2.2.20.1. Окклюзионные поражения артерий нижних конечностей
- •2.2.20.2. Изолированное поражение артерий аортоподвздошного сегмента
- •2.2.20.3. Изолированное поражение артерий бедренно-подколенного сегмента
- •2.2.20.4. Изолированное поражение артерий голени и стопы
- •2.2.20.5. Оценка результатов хирургического лечения окклюзионных поражений артерий
- •2.2.21.2. Варикоцеле
- •2.2.21.3. Хроническая венозная недостаточность
- •2.2.21.4. Кисты Бейкера
- •2.2.22. Ангиодисплазии
- •2.2.22.1. Артериовенозные свищи, макрофистулезная форма
- •2.2.22.2. Венозная дисплазия
- •2.2.23. Контрастные вещества в ультразвуковой диагностике
- •2.2.23.1. Результаты клинического применения эхоконтрастных препаратов при ультразвуковом исследовании сосудов
- •2.2.24. Диагностические возможности трехмерного ультразвукового исследования
Глава 2
Диагностика заболеваний сосудистой системы
2.1. Общая симптоматика заболеваний сосудов
Несмотря на сложность распозна- вания сосудистых заболеваний, правильный диагноз большинства из них можно установить при обычном клиническом обследова- нии больного. Важно только, чтобы оно было тщательным и достаточно подробным. Специальные методы, как правило, только уточняют де- тали.
На разных этапах клинического обследования можно обнаружить симптомы, важные для выявления ангиопатий.
Расспрос пациента. В первую очередь выявляют симптомы, свя- занные с недостаточным крово- снабжением какого-либо органа. Характерная особенность этих жа- лоб — их появление или усиление в момент функциональной активно- сти. Например, боль, возникающая на высоте пищеварения, позволяет заподозрить патологию висцераль- ных артерий. Боль в конечностях при физической нагрузке обычно указывает на поражение магистра- льных артерий.
Мышечная слабость также явля- ется постоянным спутником нару- шенного кровообращения и часто сопровождает болевой синдром. Парестезии (онемение, «ползание мурашек»), особенно локализован- ные, могут быть симптомом артери-
ального поражения. Для них также характерно появление или усиление в момент физической активности.
Парез верхней и/или нижней ко- нечности, эпизодическое выпаде- ние полей зрения, нарушения речи, головокружения могут быть следст- вием стенозирования сонной арте- рии, реже брахиоцефального ствола и сигнализируют о нарушенном кровоснабжении мозга. В некото- рых случаях симптоматика появля- ется при определенных движениях, и тогда можно заподозрить сдавле- ние сосудов с транзиторной ише- мией головного мозга. V /
Для правильной оценки симпто- матики важны сведения о длитель- ности и динамике развития симп- томов, а также об эффективности использования различных медика- ментозных средств.
Осмотр. В некоторых случаях, например при варикозном расши- рении вен, болезнь обнаруживается сразу, в других случаях осмотр по- зволяет выявить важные для диа- гностики сосудистых заболеваний нарушения трофики тканей.
Дистрофические изменения кожи (ее истончение, выпадение волос) часто сопровождают хроническую недостаточность кровообращения в данной зоне. Изменения окраски кожи, ее бледность, цианоз бывают
72
локальными и имеют большую диа- гностическую ценность.
Мышечная гипотрофия обычно развивается при хроническом нару- шении артериального кровоснабже- ния. Например, характерно непро- порциональное развитие мускулату- ры пояса верхних и нижних конеч- ностей при коарктации аорты. Уве- личение объема конечности свиде- тельствует о венозном и лимфати- ческом стазе.
Важно учитывать локализацию перечисленных симптомов, в связи с чем осмотр должен быть макси- мально полным, с обязательным сравнением симметричных участ- ков тела и конечностей.
Иногда необходимо осматривать больного в специальном положении. Например, пациента с заболеванием венозной системы нижних конечно- стей осматривают не только лежа, но и в положении стоя, а при аневризме внутренней яремной вены лучше всего попросить больного нагнуться и задержать дыхание на вдохе.
Пальпация позволяет определить сразу несколько симптомов:
оценить изменения температу- ры различных участков тела и про- вести сравнение по симметричным зонам;
обнаружить патогномоничный симптом заболевания — объемное пульсирующее образование в случае аневризмы, систолодиастолическое дрожание при артериовенозном свище, наличие флеболитов при венозной форме ангиодисплазии, пульсацию межреберных артерий при коарктации;
определить пульсацию артерий на различных уровнях и при различ- ных положениях конечности (на- пример, исчезающая пульсация лу- чевой артерии при отведении руки в случае скаленус-синдрома) и оце- нить ее симметричность (табл. 2.1).
Перкуссия имеет меньшее значе- ние, чем остальные методы физи- кального обследования, однако в некоторых случаях она позволяет
Таблица 2.1. Определение пульсации на артериях
Название артерии |
Место определения пульсации |
Общая сонная артерия |
По внутреннему краю гру- дино-ключично-сосцевид- ной мышцы, сонный треу- гольник |
Поверхностная височная артерия |
Височная область кпере- ди от хрящевой части на- ружного слухового прохо- да |
Подключичная артерия |
Надключичная ямка |
Плечевая артерия |
Медиальная борозда пле- ча и в локтевой ямке меди- альнее от сухожилия дву- главой мышцы плеча |
Лучевая артерия |
На ладонной поверхности предплечья медиальнее шиловидного отростка лу- чевой кости, между сухо- жилиями плечелучевой мышцы, лучевого сгибате- ля запястья и поверхност- ного сгибателя пальцев |
Локтевая артерия |
На ладонной поверхности предплечья латеральнее шиловидного отростка локтевой кости, между су- хожилиями поверхностно- го, глубокого сгибателей пальцев и локтевого сги- бателя запястья |
Брюшная аорта |
По средней линии живота от мечевидного отростка до пупка |
Подвздошные артерии i ) |
На линии, проведенной от пупка до точки между внутренней и средней тре- тью паховой связки |
Бедренная артерия |
Под паховой связкой, между внутренней и сред- ней ее третью |
Подколенная артерия |
Середина подколенной ямки |
Артерия тыла стопы |
Тыл стопы над клиновид- ными костями предплюс- ны (продолжение первого межплюсневого проме- жутка) |
Задняя берцо- вая артерия |
Ямка позади медиальной лодыжки |
Латеральная лодыжковая ветвь малобер- цовой артерии |
Выше и медиальнее лате- ральной лодыжки |
73
получить важную информацию. На- пример, притупление перкуторного звука в отлогих местах живота мо- жет указывать на забрюшинную ге- матому при разрыве аневризмы брюшной аорты или гематому по- сле пункции аорты, притупление звука над легочными полями — на гемоторакс. Перкуссия позволяет также определить границы сердеч- ной тупости и сосудистого пучка.
Аускультация. Без аускультации обследование сосудистого больного нельзя считать полноценным. Ее необходимо проводить во всех точ- ках, особенно при осмотре больно- го с атеросклеротическим пораже- нием артериальной системы (табл. 2.2). В норме над магистральной артерией можно выслушать провод- ной тон удара пульсовой волны. При сужении или патологическом
Таблица 2.2. Аускультация артерий
Название артерии |
Место аускультации |
Характер шума |
Внутренняя сонная артерия |
Позади угла нижней челюсти |
Систолический шум |
Общая сонная артерия (область бифуркации) |
То же |
» » |
Общая сонная артерия (начальный отдел) |
Место прикрепления грудино-ключич- но-сосцевидной мышцы к ключице |
» » |
Подключичная артерия |
Позади грудино-ключично-сосцевид- ной мышцы |
» » |
Брахиоцефальный ствол |
Позади грудино-ключично-сосцевид- ной мышцы справа |
» » |
Позвоночная артерия |
На 2 см кзади от проксимальной трети ключицы в надключичной ямке |
» » |
Восходящая аорта |
Второе межреберье справа от груди- ны |
» » |
Аортальный клапан (аневриз- ма восходящей аорты с относи- тельной недостаточностью клапана) |
Второе межреберье справа от груди- ны; третье межреберье слева от гру- дины (точка Боткина—Эрба) |
Систолический или диастолический шум |
Расширенные внутренние груд- ные артерии (при коарктации аорты) |
В точке пересечения парастерналь- ных линий с реберными дугами, меж- лопаточная область |
Систолический шум |
Нисходящий отдел грудной аорты |
Паравертебральная линия слева |
» » |
Нисходящая грудная и прокси- мальный отдел брюшной аорты |
Средняя линия живота под мечевид- ным отростком |
» » |
Чревный ствол |
То же |
» » |
Почечная артерия |
Параректальная линия на середине расстояния между мечевидным отро- стком и пупком |
» » |
Подвздошные артерии |
На линии, проведенной от пупка до точки между внутренней и средней третью паховой связки |
» » |
Бедренная артерия |
Над участком пульсации в паховой складке |
» » |
Подколенная артерия |
Середина подколенной ямки |
» » |
Аневризмы аорты, перифери- ческих артерий |
Над местом локализации поражения |
» » |
Артериовенозные свищи |
То же |
Систолодиастоли- ческий шум |
74
расширении артерии возникает си- столический шум, при сбросе кро- ви из артериального в венозное русло — систолодиастолический шум.
Точки аускультации сосудов по- казаны на рис. 2.1.
После реконструктивных опера- ций шумовая картина меняется: в большинстве случаев шумы умень- шаются, но не исчезают. Например, после выполнения аортобедренной реконструкции над областью дис- тальных анастомозов выслушивает- ся систолический шум, который свидетельствует о проходимости анастомоза. Динамическое наблю- дение за характером шума может помочь выявить стеноз анастомоза, при котором шум становится более интенсивным и грубым. Другой пример — исчезновение шума меж- реберных артерий в области ребер- ной дуги после резекции коаркта- ции аорты — указывает на норма- лизацию гемодинамики, а сохране- ние шума, напротив, — на резидуа- льный стеноз аорты.
Необходимо еще раз подчеркнуть обязательность аускультации сосу- дов у каждого больного, даже не предъявляющего характерных жа- лоб. Например, выслушивание сис- толического шума в проекции сон- ной артерии может свидетельство- вать о ее стенозе у асимптомного пациента, а шум в проекции почеч- ных артерий при наличии артериа- льной гипертензии может помочь заподозрить ее вазоренальный ха- рактер.
Определение артериального дав- ления (АД) важно производить на всех четырех конечностях. При определении АД на бедре больного укладывают на живот, манжету от аппарата накладывают на бедро и выслушивают тоны Короткова в подколенной ямке. Из-за большого массива тканей и глубокого залега- ния артерии тоны здесь выслуши- ваются гораздо хуже, чем на руках. Однако чаще требуется определить
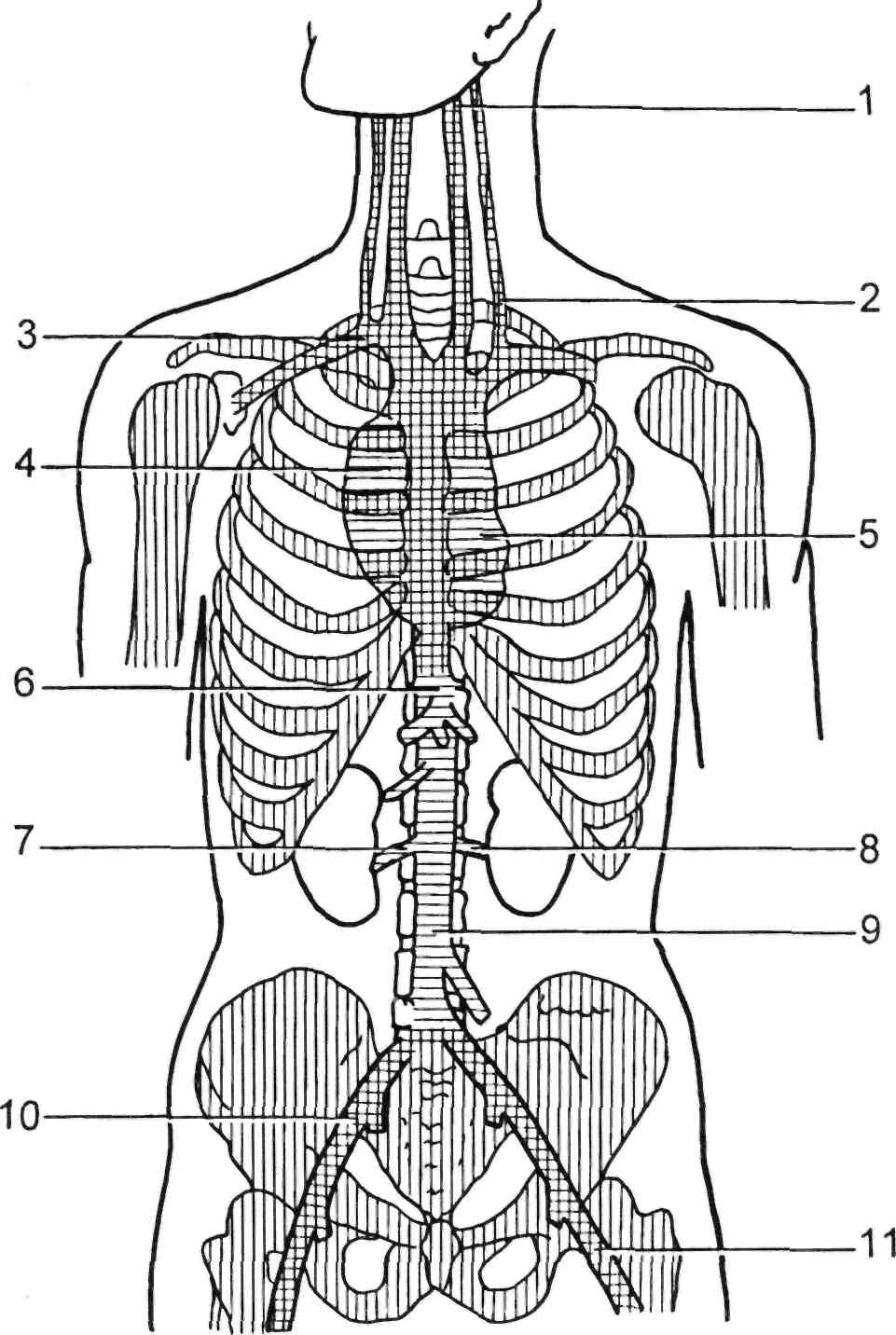
Рис. 2.1. Точки аускультации артерий.
только систолическое давление на бедре или голени, для чего манжету накладывают на бедро или голень соответственно и регистрируют АД, при котором появляются первые пульсовые удары берцовых артерий. У пациентов с поражением артерий нижних конечностей нередко пуль- сация подколенной и берцовых ар- терий вообще не пальпируется, при этом АД можно определить при по- мощи ультразвуковых допплерогра- фических методов. У здорового че- ловека систолическое АД на ниж- них конечностях на 20 мм рт.ст. выше, чем на руках. При гемодина- мически значимом поражении под- ключичной артерии или брахиоце- фального ствола систолическое дав- ление на пораженной руке мини- мум на 20 мм рт.ст. меньше. В этом случае указанный симптом наряду с систолическим шумом может быть единственным. При стенозирую-
75
щем поражении грудной аорты, брюшной аорты и артерий нижних конечностей АД на ногах значите- льно ниже, чем на руках. Еще раз оговоримся о необходимости изме- рения АД на обеих руках и ногах, так как в случае, например, одно- временного стеноза одной из под- ключичных артерий и грудной аор- ты давление на ногах будет больше, чем на пораженной руке. Для более точного определения градиента си- столического давления целесооб- разно использовать пробы с физи- ческой нагрузкой (20 приседаний или работа мышц руки).
Основные диагностические кри- терии, характерные для той или иной патологии, будут представле- ны в соответствующих главах. В ка- честве примера приводим список вопросов и симптомов, которые можно обнаружить у больных с по- ражением сосудов нижних конеч- ностей.
Боль является наиболее частым симптомом при заболевании сосу- дов нижних конечностей. Зная ее особенности, выраженность, лока- лизацию, частоту, продолжитель- ность, предрасполагающие факто- ры, можно диагностировать или исключить патологию сосудов в 90 % случаев перед специальным обследованием.
Острая артериальная окклюзия не всегда представлена симптомо- комплексом, который известен как «пять Р»:
Pain (боль);
Pallor (бледность);
Pulselessness (отсутствие пульса);
Paresthesias (парестезии);
Paralysis (паралич).
Боль может быть мимолетной; цианоз часто подменяет бледность; пульсацию иногда трудно опреде- лить из-за наличия уже существую- щей артериальной патологии, а ранние изменения чувствительно- сти и мышечной силы очень легко не заметить. Изменения поверхно- стной и глубокой чувствительности
могут отсутствовать и до наступле- ния выраженного болевого синдро- ма. Большинство движений в стопе осуществляется более проксималь- но расположенными мышцами (например, сгибание или разгиба- ние пальцев стопы — за счет мышц, начинающихся сразу под коленным суставом), где ишемия может быть менее выражена, чем в дистальнее расположенных мы- шечных массивах. Таким образом, чтобы выявить ранний моторный дефицит, врач должен исследовать функцию мышц стопы, помня о том, что эти мышцы не у всех хо- рошо развиты. Страдает заполне- ние капилляров, сегмент конечно- сти ниже места окклюзии значите- льно прохладнее, подкожные вены запустевают. Следует также прово- дить сравнение с противополож- ной конечностью.
Боль при острой ишемии конеч- ности бывает различной. При не- выраженной ишемии боль может быть мимолетной или отсутство- вать. Если боль слабоинтенсивная и нет двигательных или сенсорных нарушений, то пациенты могут даже не обращаться за медицин- ской помощью, а сам факт наступ- ления окклюзии обнаруживают позже, при появлении перемежаю- щейся хромоты или при обследова- нии по поводу других причин. Тем не менее боль при острой ишемии очень характерна, она отличается от таковой при хронической ише- мии (см. далее). Она не имеет чет- кой дистальной локализации и свя- зи с вертикальным или горизонта- льным положением конечности, может быть той же интенсивности, что и при хронической ишемии, но более диффузной, часто распро- страняется выше голеностопного сустава. Начинается внезапно и бы- стро достигает пика в случае арте- риальной эмболии. Пациенты часто описывают ее как удар по ноге, ко- торый приводит к резкой слабости. Если пациент стоит, то он будет
76
вынужден присесть или даже упасть.
Манифестация артериальных
тромбозов обычно не столь драма- тична, но и в этом случае пациент обычно описывает внезапное изме- нение своего самочувствия; при уг- рожающих состояниях боль быстро нарастает. Боль может затухать и в зависимости от степени выражен- ности ишемии, сохраняющейся по- сле первой волны вазоспазма, и развития коллатералей она может полностью разрешиться или перей- ти в хроническую стадию. Сохраня- ющаяся боль, сопровождающаяся онемением и слабостью в конечно- сти, указывает на тяжелую ише- мию.
Хроническая артериальная недо- статочность нижних конечностей сопровождается двумя типами бо- левого синдрома:
перемежающейся хромотой,
болью покоя.
Термин «хромота» происходит от латинского claudicatio и отражает дискомфорт при выполнении како- го-либо физического упражнения. В зависимости от уровня и протя- женности окклюзии дискомфорт может возникать в ягодице, бедре, голени или стопе, изолированно или сочетанно. Наиболее часто по- является низкая перемежающаяся хромота (в голени). Обычно это со- стояние описывается как судороги в икроножной мышце, которые возникают при сходном уровне фи- зической нагрузки и полностью проходят при отдыхе в течение ми- нуты или более. Не следует путать эту боль с ночными судорогами схожей локализации у больных по- жилого и старческого возраста, не- смотря на то что у них также мож- но обнаружить отсутствие пульса- ции или другие признаки пораже- ния артерий нижних конечностей. Эти ночные боли не имеют сосуди- стого происхождения и обычно связываются с неадекватным ней- рогенным ответом на мышечное
растяжение. У опытного клиници- ста дифференциальная диагностика таких состояний обычно не вызы- вает затруднений. Нередко также встречается ситуация, когда пожи- лые пациенты не испытывают сим- птомов, обусловленных поражени- ем поверхностной бедренной арте- рии, в связи с ограничением их по- вседневной физической активно- сти, а постепенное развитие окклю- зии позволяет развиться достаточ- ному количеству коллатералей, что предотвращает появление ишемии покоя.
Боль или дискомфорт в икро- ножной мышце, связанные с на- грузкой, могут быть следствием синдрома сдавления подколенной артерии. Такими больными обычно являются спортсмены молодого возраста с хорошо развитыми икро- ножными мышцами. Дальнейшее нарастание мышечной массы уве- личивает сдавление подколенной артерии и нарушает венозный от- ток. Боль при этом заболевании обычно возникает после определен- ных упражнений и длительно не проходит после прекращения на- грузки.
Пациенты с окклюзирующим поражением аортоподвздошного сегмента могут испытывать как вы- сокую (в ягодице или бедре), так и низкую перемежающуюся хромоту. Высокая хромота по характеру обычно отличается от низкой: бо- льные описывают ее чаще не как болевой синдром, а как диском- форт и слабость. Эти пациенты мо- гут отрицать существование боли как таковой, жалуясь на то, что та- зобедренный сустав и бедро «уста- ют» или «отказывают» после про- хождения определенного расстоя- ния. Больные с артритом тазобед- ренного или коленного сустава тоже могут предъявлять сходные жало- бы на ощущение дискомфорта при физической нагрузке; важны- ми отличительными чертами явля- ются:
77
степень физической нагрузки каждый раз бывает различной;
боль после прекращения на- грузки не всегда проходит;
интенсивность боли с каждым разом варьирует, часто связана с изменениями погодных условий или физической активности.
Корешковый синдром, вызванный сдавлением корешков спинного мозга остеофитами, может симули- ровать появление высокой переме- жающейся хромоты. Обычно при корешковом синдроме пациенты испытывают онемение и слабость, которые проявляются в ортостазе (или другом положении, увеличива- ющем поясничный лордоз) больше, чем при ходьбе, и при остановке не проходят до момента, пока больной не изменит положение тела, т.е. не сядет или не обопрется на что-ли- бо, уменьшив тем самым осевую нагрузку на позвоночный столб. Дальнейший опрос пациента выяв- ляет, что слабость связана с онеме- нием или парестезиями, иногда во- влекающими промежность. Это классический пример важности правильного сбора жалоб больного. Для сосудистых больных не харак- терно наличие боли в ягодице или тазобедренном суставе без симпто- мов высокой перемежающейся хро- моты в бедре; появление такой симптоматики обычно наблюдается при окклюзии аортобедренного сег- мента с отсутствием пульсации на бедренной артерии.
Наконец, билатеральная аорто- бедренная окклюзия, проявляюща- яся перемежающейся хромотой, обычно сопровождается импотен- цией у мужчин. Отсутствие импо- тенции у мужчин с симптоматикой боли в тазобедренных суставах и бедрах указывает на то, что болевой синдром вызван не билатеральной окклюзией аортобедренных сегмен- тов или поражение ограничено на- ружными подвздошными артерия- ми. Иногда высокая перемежающа- яся хромота может быть вызвана
окклюзией венозного русла при илеофеморальном венозном тром- бозе. В покое венозное коллатера- льное русло способно обеспечить отток крови без создания высокого венозного давления в конечности, которое появляется лишь при на- грузке на конечность. В этом слу- чае именно высокое венозное дав- ление ответственно за возникнове- ние боли, которая описывается как ощущение тяжести или распирания конечности. Для снижения веноз- ного давления требуется больше времени, поэтому боль проходит гораздо медленнее, чем при артери- альной ишемии.
Перемежающаяся хромота стопы возникает достаточно редко. Она может существовать независимо от хромоты голени, если поражение диффузное и вовлекает все артерии голени; однако она может соче- таться с хромотой голени при бо- лее проксимальном поражении. Та- кая хромота при облитерирующем тромбангиите возникает чаще, чем при атеросклерозе, что связано с более дистальным поражением при тромбангиите. Пациенты обычно жалуются на выраженную боль в стопе, судороги в своде стопы, свя- занные только с ходьбой. Они жа- луются также на «одеревенелость», онемение той же локализации и по- холодание стопы по ночам. Часто такие больные используют различ- ную ортопедическую обувь и обра- щаются к подиаторам. Эта редкое проявление перемежающейся хро- моты обычно возникает в тяжелых случаях артериальной недостаточ- ности и нередко сочетается с болью в покое. Такую перемежающуюся хромоту можно спутать с артритами или другими воспалительными за- болеваниями стопы (ревматоидный артрит, фасцикулит, метатарсал- гия). Однако при вышеупомянутых заболеваниях связь между нагруз- кой и покоем не так очевидна. В табл. 2.3 указаны принципы диф- ференциальной диагностики.
78
Таблица 2.3. Дифференциальная диагностика перемежающейся хромоты
Патология |
Локализация боли |
Характеристика боли |
Связь с физической нагрузкой |
Влияние отдыха |
Влияние положения тела |
Другие характеристики |
Низкая переме- жающаяся хро- мота |
Голень |
Судороги |
Связаны только с нагрузкой |
Быстро проходит |
Не влияет |
Возникает при сход- ных условиях |
Вариант кореш- кового синдрома |
Иррадиация вдоль всей конечности, обычно по задней поверхности |
Острая, стреля- ющая боль |
В начале ходьбы |
Проходит медленно (обычно сохраняет- ся и в покое) |
Облегчение может наступить при раз- грузке позвоночного столба |
В анамнезе пораже- ние позвоночника |
Синдром сдав- ления вены |
Голень |
Тяжесть, распи- рающая боль |
После тяжелой на- грузки |
Проходит очень медленно |
Облегчение насту- пает при поднима- нии конечности |
Обычно у спортсме- нов с развитой мус- кулатурой |
Венозная пере- межающаяся хромота |
Вся конечность, но обычно хуже на бедре и в паху |
Тоже |
После ходьбы |
Проходит медленно |
То же |
В анамнезе тромбоз глубоких вен, при- сутствуют симпто- мы поражения вен, отеки |
Высокая пере- межающаяся хромота |
Область тазобед- ренного сустава, бедро, ягодицы |
Дискомфорт на грани боли, сла- бость в нижних конечностях |
Связаны только с нагрузкой |
Быстро проходит |
Не влияет |
Возникает при сход- ных условиях |
Вариант кореш- кового синдрома |
Область тазобед- ренного сустава, бедро, ягодицы (вдоль соответству- ющего дерматома) |
Больше сла- бость, чем боль |
После ходьбы или стояния в течение определенного промежутка време- ни |
Проходит при оста- новке только в слу- чае перемены поло- жения тела |
Облегчается сгиба- нием в пояснице (сидение или на- клон вперед) |
В анамнезе пораже- ние позвоночника, провоцируется по- вышением внутри- брюшного давления |
Артроз тазобед- ренного сустава |
Область тазобед- ренного сустава, бедро, ягодицы |
Дискомфорт на грани боли |
После нагрузок различного уровня |
Проходит медленно (обычно сохраняет- ся и в покое) |
Удобнее сидеть расслабившись |
Различного харак- тера, может быть связана с физиче- ской нагрузкой или погодой |
Перемежающа- яся хромота стопы |
Стопа, ее свод |
Выраженная боль и онемение |
Связаны только с нагрузкой |
Быстро проходит |
Не влияет |
Возникает при сход- ных условиях |
Артриты, другие воспалительные заболевания |
То же |
Тупая боль |
После нагрузок различного уровня |
Проходит медленно (обычно сохраняет- ся и в покое) |
Иногда уменьшает- ся при отказе от но- шения тяжелых предметов |
Различного харак- тера, может быть связана с физиче- ской нагрузкой |
Существуют случаи, когда кли- ническая картина не вполне укла- дывается в рамки диагноза или ког- да при ясном диагнозе она не соот- ветствует выраженности заболева- ния. Тогда могут оказаться полез- ными неинвазивные методы диа- гностики. Например, после выпол- нения физического упражнения боль может появиться при падении давления на голени ниже 50 мм рт.ст. Если же давление остается на достаточно высоком уровне, то у больного могут быть как минимум две причины болевого синдрома.
Боль покоя при хронической кри- тической ишемии — это обычно ночная выраженная боль, локализу- ющаяся в стопе дистальнее пред- плюсны или в области трофической язвы. Боль может быть настолько сильной, что не купируется нарко- тическими анальгетиками. Спящие в горизонтальном положении паци- енты просыпаются при появлении боли, садятся, «баюкают» поражен- ную конечность или идут к меди- цинской сестре за очередной дозой анальгетика. Все это приводит к снижению боли за счет увеличения перфузионного давления в дисталь- ных сегментах конечности. Боль- ные быстро обучаются этому спосо- бу и в дальнейшем спят с опущен- ной ногой. Эта боль весьма харак- терна, но иногда врача смущают появление гиперемии стопы и бы- строе наполнение капилляров в ор- тостатическом положении. При возвращении конечности в гори- зонтальное положение стопа при- обретает «трупную бледность», что указывает на болезнь Бюргера.
У больных с артритом мелких су- ставов стопы (плюснефаланговых, например) тоже возможно возник- новение ночной боли, которая уме- ньшается в ортостазе, что наблюда- ется при дегенеративном остеоарт- рите или ревматоидном артрите. Такая боль нерегулярна, ее может не быть в течение нескольких дней, что отличает эту боль от ишемиче-
ской, возникающей в положении лежа в любое время.
Боль при венозных заболеваниях нижних конечностей не столь ха- рактерна, как при артериальной па- тологии, к тому же эта патология легко распознается по ряду физика- льных симптомов. Примером боли, связанной с физической активно- стью, может служить боль при уже упомянутой проксимальной веноз- ной окклюзии, однако в основном она связана с клапанной недоста- точностью. Выраженный болевой синдром нетипичен для этого со- стояния. Тем не менее следует осторожно относиться к пожилым больным с болью и варикозно-рас- ширенными венами, особенно если этим заболеванием пациент страда- ет длительное время, а боль появи- лась недавно. Такие больные могут страдать и заболеванием артерий. Обычно боль при хронической ве- нозной недостаточности описыва- ется как «тянущая», «жгучая», «да- вящая» в области варикозно-рас- ширенных вен, тогда как тяжесть в ногах и повышенная утомляемость более характерны для недостаточ- ности глубоких вен. Вся симптома- тика уменьшается в приподнятом положении конечности, хотя пона- чалу ощущение жгучих и тянущих болей может усиливаться.
Венозный тромбоз обычно не со- провождается острой болью до воз- никновения выраженной воспали- тельной реакции, когда появляется боль по ходу пораженного венозно- го ствола. Отечность конечности нередко сопровождается умеренной болью или дискомфортом и тяже- стью; выраженная боль может воз- никнуть лишь в том случае, если пациент находится в вертикальном положении длительное время, или при значительном препятствии от- току крови в случае венозного тромбоза (венозная хромота). Не- смотря на вариабельность симпто- матики при венозной патологии, достаточно четко прослеживается
80
связь между болью в положении стоя и ее купированием в горизон- тальном положении. Нетрудно про- вести дифференциальную диагнос- тику причин при значительном ди- скомфорте, который возникает при длительном стоянии у пациентов с хронической венозной недостаточ- ностью, и неудобстве, ассоциирую- щемся с лимфедемой (см. ниже).
Пациентов с другими причинами происхождения боли в конечностях часто направляют к сосудистому хирургу на основании ложного предположения, что боль имеет со- судистый генез, поэтому ангиохи- рург должен быть готовым распо- знать неваскулогенные болевые синдромы, связанные с неврологи- ческими или мышечными рас- стройствами. Как уже отмечалось, боль при артритах или ишиасе до- статочно характерна. Две другие причины болевого синдрома могут маскироваться под сосудистые бо- ли. Одна из них — периферический неврит — обычно встречается при сахарном диабете, и врач может ошибочно принять начальные про- явления диабетической нейропатии за признаки хронической артериа- льной недостаточности, чему спо- собствуют отсутствие пульсации на периферических артериях и трофи- ческие нарушения у таких пациен- тов. Более поздние стадии диабети- ческой нейропатии обычно безбо- лезненны и сопровождаются невро- логической симптоматикой, однако на ранних стадиях эти симптомы могут быть незаметными, ограни- чиваясь легкой и мозаичной поте- рей тактильной, вибрационной чув- ствительности.
Следующая причина болевого синдрома конечности — рефлектор- ная симпатическая дистрофия, или малая каузалгия. Боль носит жгучий характер, как при невритах. Боль- шая каузалгия, связанная с непол- ным пересечением нерва, обычно легко распознается; малую же, со- провождающую минимальную трав-
му нерва или острые сосудистые нарушения, такие как венозный или артериальный тромбозы, необ- ходимо принимать во внимание при осмотре пациента. Вышеука- занная форма каузалгии встречает- ся также после операций на меж- позвоночных дисках и связана с «травмой» при длительно существу- ющей корешковой компрессии. В этом случае такую форму каузалгии путают с «арахноидитом». Обычно при таких состояниях наблюдаются симптомы дисбаланса вегетативной нервной системы, которые ошибоч- но принимаются за признаки сосу- дистого поражения. Конечность вначале может быть горячей и су- хой, позже становится цианотич- ной, прохладной на ощупь. Трофи- ческие нарушения, которые могут развиться, не характерны для арте- риальной недостаточности. Боль не всегда поверхностная, жгучая и чет- ко локализованная в соответствую- щем соматоме, как это описывается в литературе. Если есть достаточ- ные основания подозревать каузал- гию, то уменьшение болей после внутриартериального введения 10 или 15 мг толазолина в проксима- льнее расположенный сосуд и по- сле паравертебральной симпатиче- ской блокады может помочь в уточ- нении диагноза.
После тщательного сбора ана- мнеза осмотр пациента при боли в конечности обычно производит уже «предвзято» настроенный врач, в этом случае трудно соблюдать сис- тематичный подход. Несмотря ни на что, необходимо проводить пол- ное физикальное обследование. При соблюдении систематичности можно выявить ранее не обнару- женные диастолическую гипертен- зию, шум в проекции сонной арте- рии, мерцательную аритмию, анев- ризму аорты. Необходимо докумен- тировать состояние пульсации пе- риферических артерий, что может оказаться полезным в дальнейшем. Обследование живота должно быть
81
шире, чем просто пальпация перед- ней брюшной стенки в поисках аневризмы. Например, систоличе- ский шум в нижних отделах живота может быть единственным призна- ком, подтверждающим поражение артерий аортобедренного сегмента у больных с высокой перемежаю- щейся хромотой, так как у них мо- жет пальпироваться пульсация бед- ренных артерий, что связано с не- высоким градиентом артериального давления (10 мм рт.ст. в покое) на участке гемодинамически значимо- го стеноза.
У таких пациентов (с критиче- скими стенозами подвздошных ар- терий) может исчезнуть ранее су- ществовавшая пульсация на артери- ях стоп при нагрузке, вызывающей перемежающуюся хромоту, в связи с выраженным падением перифери- ческого сосудистого сопротивления и перераспределением кровотока в мышечные массивы проксимальнее уровня стеноза. В этом смысл изме- рения периферического артериаль- ного давления при тесте на беговой дорожке. Существует еще одна при- чина перемежающейся хромоты при пальпируемом пульсе на арте- риях стоп. При возникновении по- добной симптоматики у молодых пациентов можно заподозрить син- дром «ловушки» подколенной арте- рии и перепроверить пульсацию на стопах в состоянии подошвенного сгибания или пассивного тыльного сгибания.
Пальпация пульса. Пульсацию бедренных артерий иногда трудно пропальпировать у мускулистых или тучных пациентов, в этом слу- чае может помочь пальпация над верхней ветвью лонной кости в по- ложении наружной ротации бедер, где артерии лежат на 1,5—2 шири- ны пальца латеральнее лонного бу- горка и покрыты меньшим слоем жировой ткани. Пальпация пульса- ции подколенной артерии даже у опытного клинициста вызывает за- труднения — до такой степени, что
при четкой пульсации в подколен- ной ямке можно подозревать анев- ризму. Методика определения пу- льсации такова: пациент находится в положении лежа при частично со- гнутой в коленном суставе конеч- ности, врач охватывает пальцами коленный сустав таким образом, что межфаланговые суставы каса- ются сухожилий, ограничивающих подколенную ямку, а подушечки пальцев слегка пальпируют центр подколенной ямки, причем конеч- ность как бы опирается на пальцы исследователя.
Локализация пульсации задней берцовой артерии в ямке позади медиальной лодыжки, а артерии тыла стопы — на тыле стопы между первой и второй плюсневыми кос- тями хорошо известна. Менее изве- стен тот факт, что примерно у 10 % здоровых людей пульсация на од- ной из артерий стопы не определя- ется. В таких случаях полезно разы- скать на стопе пульсацию латераль- ной лодыжковой ветви малоберцо- вой артерии — выше и медиальнее латеральной лодыжки. Теплое по- мещение и легкие прикосновения к коже облегчают поиск пульсации артерий стопы. В противном случае остается надеяться, что частота пу- льса исследователя и пациента не совпадет. Наконец, очень важно выслушивать шумы по ходу круп- ных артерий, особенно выше места ослабления пульсации. Удивитель- но, насколько часто врачи даже не аускультируют живот в проекции подвздошных артерий при наличии стенозов.
Признаки выраженной ишемии конечности. Выраженная перемежа- ющаяся хромота может сопровож- даться атрофией мышц голени; час- то этот симптом пропускается, не- смотря на односторонность и асим- метрию в строении конечностей. Еще один часто встречающийся признак ишемии — снижение рос- та волос на тыльной поверхности пальцев и стопы, что может сопро-
82
вождаться утолщением ногтевых пластинок. Более выраженные тро- фические изменения в виде атро- фии кожных покровов и подкож- ных тканей до появления «скелето- образной» стопы обычно не прояв- ляются в отсутствие ишемической боли покоя. Отсроченное заполне- ние капиллярного ложа после сдав- ления пальца и медленное венозное заполнение после перевода конеч- ности в вертикальное положение тоже являются признаками выра- женной ишемии.
Симптом Бюргера (трупная блед- ность при подъеме ноги над уров- нем кровати и гиперемия при опус- кании конечности) возникает вследствие очень ограниченного притока крови и хронической дила- тации посткапиллярных венул. Па- льцы опущенной стопы могут быть настолько гиперемированы и после снятия давления заполняться так быстро, что неопытный врач может связать этот признак с наличием гиперемического синдрома, а не с ишемией конечности. Локализо- ванные бледность или цианоз, со- провождающиеся медленным за- полнением капиллярного русла, обычно являются предвестниками гангрены или язвообразования. На этой стадии ишемии стопа может быть отечна, так как больные по- стоянно держат конечность в опу- щенном положении в попытке уме- ньшить ишемическую боль покоя.
Симптомы венозной недостаточ- ности. Как уже упоминалось, боль в нижних конечностях при венозной патологии не характерна, а ощуще- ние дискомфорта уменьшается в приподнятом положении конечно- сти. Варикозно-расширенные вены могут быть следствием первичной недостаточности остиального кла- пана сафенофеморального соустья, а могут быть проявлением недоста- точности глубоких вен. При отсут- ствии соответствующего лечения в последнем случае возникают отеч- ность, гиперпигментация, дерматит
и язвы. Отеки в случае недостаточ- ности остиального клапана умерен- ные и наблюдаются редко, зона дерматита и гиперпигментации ограничена варикозно-расширен- ными венами, трофические язвы не характерны для начальной стадии заболевания. При первичной недо- статочности сафенофеморального соустья варикозное расширение в первую очередь затрагивает ствол большой подкожной вены и ее крупные ветви — в большей степе- ни, чем отдельные притоки; при наложении жгута на верхнюю треть бедра заполнение вен ниже жгута происходит медленно.
Тромбированная поверхностная вена пальпируется как подкожно расположенный болезненный тяж, кожа над которым гиперемирована, гиперпигментирована, инфильтри- рована, кожная температура в этом месте повышена. Тромбоз глубоких вен с выраженной воспалительной реакцией тоже может проявляться болезненностью по ходу поражен- ной вены. Обычно при этом возни- кает отек дистальнее расположен- ного сегмента конечности. В случае тромбоза глубоких вен голени мо- гут наблюдаться следующие симп- томы: болезненность при тыльном сгибании стопы (симптом Хоман- са), болезненность при сдавлении мышц голени в переднезаднем, но не в боковом направлении (симп- том Банкрофта), резкая боль при надувании манжеты на голени бо- лее 80 мм рт.ст. (симптом Лоуен- берга). Эти симптомы присутствуют у 1/3 больных с тромбозом глубоких вен. Учитывая это, диагноз тромбо- за вен на основании только физи- кального осмотра может устанавли- ваться лишь в случаях явного пора- жения крупных вен конечности, например флегмазии, или в случаях заболевания, сопровождающегося выраженной воспалительной реак- цией. Венозная плетизмография и УЗДГ вен нижних конечностей, а лучше дуплексное сканирование
позволяют подтвердить диагноз в 95 % случаев.
Отеки конечности — второй по частоте симптом, с которым стал- кивается сосудистый хирург. При осмотре больного с отеками необ- ходимо помнить еще «пять Ps»:
Pressure (гидростатическое дав- ление);
Protein (онкотическое давление);
Permeability (проницаемость);
Paresis (парез капилляров);
Pendency (ортостатическое по- ложение конечности).
Компоненты плазмы во время циркуляции проникают из русла в ткани и обратно по закону Стар- линга. Существует тонкое равнове- сие между контролирующими этот процесс влияниями, особенно в нижних конечностях, когда сила тяжести является дополнительным утяжеляющим фактором. Венозная мышечная помпа — проявления эволюционного механизма адапта- ции человека к прямохождению. При длительном нахождении в по- ложении стоя венозное давление на голени стабилизируется на уровне 80—100 мм рт.ст., что вызывает оте- ки и петехиальные кровоизлияния. Даже при умеренных сокращениях мышц голени в условиях сохранен- ного клапанного аппарата венозное давление голени снижается до 20— 30 мм рт.ст., а возникающие не- большие отеки конечности полно- стью регрессируют за время ночно- го отдыха. У тех же больных, кото- рым не удается принять горизонта- льное положение во время отдыха (например, пациенты с ишемиче- ской болью покоя), возникают хро- нические отеки.
При воспалении повышается проницаемость капилляров, что приводит к возникновению отеков. Отеки наблюдаются при вторичном альдостеронизме. По лимфатиче- ским сосудам белок возвращается в сосудистое русло. Если существует врожденная гипоплазия или об- литерация лимфатических сосудов
вследствие перенесенных лимфан- гиитов или отток нарушен в связи с хирургическим вмешательством, то повышается онкотическое давление в межклеточной жидкости, что вы- зывает отеки. Обратный механизм приводит к возникновению отеков при гипопротеинемии.
Венозная гипертензия является наиболее частой причиной отеков конечностей. Этиология может быть разной: правожелудочковая сердечная недостаточность; окклю- зия проксимального венозного рус- ла при венозных тромбозах; сдавле- ние извне, например, когда правая подвздошная артерия сдавливает левую подвздошную вену. Но чаще всего венозное давление повышает- ся в ортостатическом положении при несостоятельности клапанного аппарата глубоких и перфорантных вен. Редко отмечается вторичная венозная гипертензия при артерио- венозных фистулах, к тому же это заболевание вызывает более лока- лизованные изменения, чем при ве- нозном стазе.
Клинически трудно отдифферен- цировать отеки небольшой давно- сти; в хронической стадии харак- терные симптомы значительно об- легчают эту задачу. В 95 % случаев опытный клиницист сможет уста- новить диагноз по распределению отека, его исчезновению при воз- вышенном положении конечности, изменениям кожи и дискомфорту.
Если при надавливании на кожу остается ямка и отсутствуют кож- ные изменения, то вероятная при- чина отека — центральная или сис- темная (сердечная недостаточность, гипопротеинемия, вторичный аль- достеронизм). Такие отеки часто называются ортостатическими,
они расположены дистально и все- гда захватывают стопу. Ямка при надавливании на венозный отек даже в острой стадии возникает не сразу. В хронической стадии веноз- ный отек сопровождается характер- ными изменениями кожи. Разруше-
84
ние эритроцитов, транссудировав- ших в межклеточное пространство, вызывает гиперпигментацию кожи и вместе с возросшим содержанием фибрина в интерстициальной жид- кости ведет к воспалению и фибро- зу подкожных тканей. Эти измене- ния кожи называются застойным дерматитом и находятся преимуще- ственно в нижней трети голени, что связано с расположением в этой зоне несостоятельных перфорант- ных вен. В дальнейшем прогресси- рование заболевания приводит к атрофии кожи и подкожной клет- чатки, гиперпигментации кожи, и вид нижней конечности вместе с вышерасположенным отечным сег- ментом конечности описывается термином «перевернутая бутылка шампанского». Малейшее повреж- дение такой измененной кожи мо- жет привести к образованию тро- фической язвы.
Иногда при осмотре пациента трудно установить причину настоя- щего состояния конечности: пер- вичная ли это несостоятельность клапанов подкожных вен или по- сттромбофлебитический синдром (ПТФС). В анамнезе часто отсутст- вуют указания на тромбоз глубоких вен или семейный анамнез вари- козной болезни. В этом случае не- обходимо выяснить, что появилось первым. При первичной несостоя- тельности клапанов подкожных вен требуется некоторый промежуток времени для вовлечения перфоран- тных и берцовых вен; такие боль- ные отмечают, что варикозное рас- ширение подкожных вен у них поя- вилось задолго до отеков и трофи- ческих изменений кожи. Пациенты с ПТФС могут и не знать о том, что они перенесли тромбофлебит глу- боких вен, но помнят, что до появ- ления отеков и дерматита их ноги имели вполне здоровый вид.
Отеки при лимфедеме начинаются с пальцев стопы и поднимаются вверх. Такие отеки носят «губча- тый» характер, т.е. при надавлива-
нии на кожу образуется ямка, кото- рая быстро исчезает при прекраще- нии давления. Гиперпигментация и образование трофических язв мало- характерны для этого заболева- ния — наоборот, со временем про- исходит гипертрофия кожи. Конеч- ную стадию болезни — слоно- вость — с ее характерными призна- ками трудно спутать с чем-то дру- гим.
Случается, что у больных с дер- матитом и трофическими язвами на фоне ПТФС развивается слоно- вость, которая связана с облитера- цией подкожных лимфатических сосудов в результате хронического инфицирования из области язвы.
Иногда женщины страдают хро- ническими отеками без вышеопи- санных характерных симптомов, причем часто отрицают наличие у них болезни и указывают на утол- щение области лодыжек. У таких пациенток, а также их родственниц жировая ткань избыточно отлагает- ся как на ногах, так и на руках.
По неизвестным причинам у них отмечается склонность к развитию ортостатических отеков, больные жалуются на тупую боль и гипер- чувствительность в области лоды- жек. Эти отеки, иногда называемые липедемой, симметрично поражают обе конечности и никогда не уме- ньшаются при поднимании конеч- ности или после применения диу- ретиков.
Наконец, отеки, которые всегда кажутся большими пациенту, чем они есть на Самом деле при осмот- ре, могут являться формой дизесте- зии. Если больные жалуются еще на поверхностную жгучую боль (ди- скомфорт) и у них наблюдаются признаки нарушения автономной регуляции, то можно заподозрить одну из форм каузалгии или реф- лекторную симпатическую дистро- фию. Дифференциальный диагноз этих состояний отражен в табл. 2.4.
Трофические язвы — третья по распространенности проблема, с
85
которой приходится сталкиваться сосудистому хирургу. Существует три основные причины образова- ния язв нижних конечностей: ише- мия, нейротрофические наруше- ния, застойный дерматит.
Ишемические язвы очень болез- ненны и сопровождаются типич- ными болями покоя в дистальных отделах конечности, которые часто появляются в ночное время и об- легчаются при опускании ноги. Язвы имеют неровные края, в хро- нической стадии часто приобрета- ют вид глубоких ран. Локализуют- ся на тыле или на пальцах стопы, иногда располагаются претибиаль- но. Дно язвы обычно выстлано вя- лой грануляционной тканью. Окружающая кожа бледная или с пятнами гиперемии, в различных сочетаниях выявляются все другие признаки хронической ишемии. Отсутствуют обычные признаки перифокального воспаления в свя- зи с недостаточностью кровоснаб-
жения. По этим же причинам язвы плохо кровоточат.
Нейротрофические язвы обычно безболезненны и при повреждении хорошо кровоточат. Такие язвы глубокие и окружены валиком не только острой, но и хронической воспалительной реакции кожи, включая омозолелость; располага- ются в местах близкого положения к коже костных образований, на- пример на подошвенной поверхно- сти первого или пятого плюснефа- ланговых суставов, подошвенной поверхности межфланговых суста- вов пальцев в условиях сгибатель- ной контрактуры или в пяточной области. Пациенты обычно длите- льно страдают диабетической не- вропатией с гипестезией, отсутст- вием вибрационной чувствительно- сти.
Так называемые венозные тро- фические язвы, связанные с веноз- ной гипертензией, находятся в пределах расположения перфо-
Таблица 2.4. Дифференциальная диагностика хронических отеков нижних конеч- ностей
Клиническая характеристика |
Венозный |
Лимфатиче- ский |
Кардиальный ортостатический |
Липедема |
Консистенция отека |
Плотный |
«Губчатый» |
Податливый (при надавливании остается ямка) |
Неподатливый (жир- ный), при надавли- вании ямки нет |
Уменьшение при поднимании конечности |
Полное |
Умеренное |
Полное |
Минимальное |
Распределение |
Большей частью у голеностопного су- става и на голени, на всей конечно- сти бывает редко |
Диффузное, обычно дис- тальное рас- положение отека |
Диффузное, обычно дисталь- ное расположе- ние отека |
Большей частью у голеностопного сус- тава и на голени, на всей конечности бы- вает редко |
Сопутствующие изменения кожи |
Атрофия и пигмен- тация, подкожный фиброз |
Гипертрофия |
Блестящая кожа, умеренно выра- женная пигмента- ция без трофиче- ских изменений |
Изменений кожи нет |
Боль |
Тяжесть, тупая боль, жжение |
Боли нет или ощущение тя- жести |
Боль практически отсутствует |
Тупая боль, повы- шенная чувстви- тельность кожи |
Расположение на обеих нижних конечностях |
Бывают, но не рав- номерно |
Бывает, но не- равномерно |
Всегда, но могут быть несиммет- ричны |
Всегда |
86
рантных вен нижней трети голени, чаще около медиальной лодыжки. Обычно их размеры больше язв другого генеза, неровной, вытяну- той формы, с обильным отделяе- мым. Окружены зоной воспали- тельной реакции кожи и застойно- го дерматита.
95 % и более трофических язв нижних конечностей обусловлены тремя вышеописанными причина- ми. У язв другого генеза нет столь ярких отличительных черт, они мо- гут быть вызваны васкулитами, ар- териальной гипертензией, сифили- сом. При васкулитах образуются множественные язвочки, в основа- нии которых обнаруживают некроз жировой ткани или хронический «панникулит». Гипертонические яз- вы представляют собой инфаркт кожи и очень болезненны; распола- гаются вокруг лодыжек, чаще лате- ральной. Несмотря на отсутствие широкого распространения сифи- лиса в настоящее время, наличие любой атипичной язвы без ка- кой-либо причины системного ха- рактера, такой как гангренозная пиодермия или туберкулез, может указывать на сифилитический генез язвы. Длительно существующие трофические язвы, трудно поддаю- щиеся лечению, могут быть следст- вием остеомиелита или злокачест- венного поражения кожи.
Наконец, большинство больных с язвами указывают на травму,
предшествующую образованию язв, хронизация которых может быть связана с нарушениями кровоснаб- жения нижней конечности. Не- осложненные язвы обычно зажива- ют без какой-либо терапии.
После завершения первичного физикального обследования боль- ного сосудистый хирург должен принять решение о необходимости дальнейшего инструментального обследования для решения тактики лечения. Локализация, распростра- ненность и выраженность пораже- ния обычно могут быть установле- ны в результате неинвазивных ме- тодик исследования.
Необходимость в ангиографиче- ском подтверждении диагноза воз- никает лишь в случае решения во- проса об оперативном вмешатель- стве. В связи с небезопасностью и дороговизной этих методов диагно- стики решение о выборе тактики лечения между консервативной те- рапией или операцией должно быть принято до ангиографии. Следует еще раз подчеркнуть, что правильное использование обыч- ных методов исследования пациен- та, особенно пальпации и аускуль- тации сосудов, позволяет устано- вить правильный диагноз в усло- виях поликлиники у большинства больных.
2.2. Ультразвуковая диагностика
