
4 курс / Дерматовенерология / Клиническая_дерматология_и_венерология_2020_03
.pdf
мы полиорганного поражения, включая поражения |
новление Правительства Российской Федерации от |
кожного покрова. |
31 января 2020 г. №66). |
1. Этиология и патогенез
Коронавирусы (Coronaviridae) относятся к семейству РНК-содержащих вирусов, которые могут инфицировать человека и некоторых животных.
Новый коронавирус SARS-CoV-2 — это одноцепочечный РНК-содержащий вирус семейства Coronaviridae, линии Beta-CoV B. Новый вирус включен во II группу патогенности наряду с другими вирусами этого семейства (вирус SARS-CoV, MERS-CoV). Предполагают, что SARS-CoV-2 — это рекомбинантый вирус, занимающий промежуточное положение между коронавирусом летучих мышей и другим коронавирусом с неизвестной таксономией. Имеются данные, что генетические структуры SARS-CoV-2 и SARS-CoV близки примерно на 79%.
2. Эпидемиология
Первые данные о заболевании COVID-19 зарегистрированы в период декабрь 2019 г. — март 2020 г. в КНР. Начиная с января 2020 г. появились сведения о заболевших в других странах мира, а с февраля 2020 г. выявлены случаи COVID-19 в Южной Корее, Иране, Италии, Испании и США и позднее практически по всему миру.
Пандемия, вызванная COVID-19, объявлена ВОЗ 11 марта 2020 г.
Основным источником инфекции является больной человек, включая нахождение в периоде инкубации.
Пути передачи:
—воздушно-капельный (при кашле, чихании, разговоре);
—воздушно-пылевой;
—контактный;
—фекально-оральный (возможный, но не доказанный).
Факторы передачи:
— воздух, пищевые продукты и предметы обихода, контаминированные вирусом.
Иммунитет
На сегодняшний день точные сведения о длительности и напряженности иммунитета при инфекции, вызванной SARS-CoV-2 отсутствуют. Известно, что при инфекциях, которые вызваны другими коронавирусами, иммунитет нестойкий и возможно повторное инфицирование.
SARS-CoV-2 включен в перечень заболеваний, представляющих опасность для окружающих (поста-
3. Краткая клиническая характеристика COVID-19
Определение случая заболевания и диагностика COVID-19 проводятся согласно временным методическим рекомендациям «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)» Министерства здравоохранения Российской Федерации (вер. 6, 28.04.20).
Входные ворота возбудителя — эпителий верхних дыхательных путей и эпителиоциты желудка и кишечника. В начале инфицирования SARS-CoV-2 повреждает клетки с рецепторами ангиотензинпревращающего фермента 2-го типа (ACE2). Эти рецепторы имеются на клетках респираторного тракта, почек, пищевода, мочевого пузыря, подвздошной кишки, сердца, ЦНС. Показано, что альвеолярные клетки II типа (AT2) легких являются первочередными при проникновении SARS-CoV-2, что обусловливает развитие пневмонии. В настоящее время патогенетические механизмы коронавирусной инфекции продолжают изучаться.
Инкубационный период 2–14 сут, в среднем 5– 7 сут.
Клинические особенности
Типичны клинические симптомы острой респираторной вирусной инфекции (ОРВИ):
—повышение температуры тела (>90%);
—кашель сухой или с небольшим количеством мокроты (80%);
—одышка (55%);
—утомляемость (44%);
—ощущение заложенности в грудной клетке (>20%).
Возможны боль в горле, насморк, снижение обоняния и вкуса, признаки конъюнктивита. Одышка тяжелой степени развивается к 6–8-му дню от начала заражения.
Одними из первых симптомов регистрируются миалгия (11%), спутанность сознания (9%), головные боли (8%), кровохарканье (5%), диарея (3%), тошнота, рвота, сердцебиение. Эти признаки отмечаюся в начале заболевания и в случаях без лихорадки.
Клинические варианты и проявления COVID-19
—ОРВИ (поражение только верхних отделов дыхательных путей);
—пневмония без дыхательной недостаточности;
—пневмония с ОДН (острая дыхательная недостаточность);
—ОРДС (острый респираторный дистресс-син- дром);
Russian Journal of Clinical Dermatology and Venereology 2020, Vol. 19, No. 3 |
273 |

— сепсис; |
По данным китайских специалистов W. Guan и |
|
— септический (инфекционно-токсический) шок. |
соавт., кожные высыпания наблюдались у 0,2% боль- |
|
Гипоксемия (снижение SpO2 менее 88%) разви- |
ных COVID-19 [7]. В данном исследовании отсут- |
|
вается более чем у 30% пациентов. |
ствует детальное описание симптомов поражения ко- |
|
|
жи и критериев их диагностики. Однако, несомнен- |
|
4. Клиническая характеристика кожных |
но, этот процент может быть значительно выше при |
|
проявлений инфекции COVID-19 |
проведении дифференциальной диагностики непо- |
|
средственно врачом-дерматовенерологом. |
||
|
||
|
По мнению испанского дерматолога A. Estébanez |
|
Известно, что вирусные инфекции, такие как |
и соавт., одними из первых симптомов тяжелого те- |
|
корь, краснуха и лихорадка Денге, характеризу- |
чения COVID-19 могут быть эритема и крапивни- |
|
ются типичными кожными высыпаниями — ви- |
ца, однако автор не уточняет — являются ли данные |
|
русными экзантемами. Исходя из патогенеза раз- |
симптомы поражения кожи первичными или инду- |
|
витие как экзантемы, так и энантемы связаны с |
цированы лекарствами и представляют собой прояв- |
|
ответом на воздействие возбудителя, токсинов и |
ления токсидермии [8]. Вместе с тем имеются дан- |
|
метаболитов возбудителя в виде реализации не- |
ные о первичной кожной манифестации COVID-19 |
|
скольких механизмов, к которым относятся [4]: |
в виде петехиальной сыпи и острого геморрагиче- |
|
1) расширение капилляров; 2) стаз крови, повы- |
ского отека младенцев (acute hemorrhagic edema of |
|
шение сосудистой проницаемости с развитием от- |
infancy) [9]. |
|
ека и геморрагий; 3) некроз эпидермиса и более |
Ангииты кожи |
|
глубоких слоев кожи; 4) дистрофические измене- |
||
ния клеток (баллонная дистрофия); 5) формиро- |
Несмотря на обособленное выделение акродер- |
|
вание воспаления (серозного, гнойного, серозно- |
матита в качестве своеобразной формы ангиита, име- |
|
геморрагического). |
ющей сугубо проксимальную приуроченность вы- |
|
В настоящее время имеется ряд клинических |
сыпаний, в настоящем разделе считаем необходи- |
|
исследований, описывающих поражения кожи при |
мым привести наши наблюдения типичных ангиитов |
|
COVID-19. Первое описание поражения кожи при |
кожи, возникающих непосредственно на фоне ин- |
|
COVID-19 было опубликовано итальянским дер- |
фекции COVID-19. Как известно, ангииты кожи это |
|
матологом S. Recalcati, в котором приведены дан- |
группа воспалительно-аллергических заболеваний, в |
|
ные о кожном варианте манифестации новой ин- |
клинической и патоморфологической симптомати- |
|
фекции [5]. В этом исследовании у 18 (20,4%) боль- |
ке которых первоначальным и ведущим звеном яв- |
|
ных COVID-19 наблюдались высыпания на коже, |
ляется неспецифическое поражение дермо-гиподер- |
|
при этом у 8 больных кожный процесс манифестиро- |
мальных кровеносных сосудов разного калибра. Па- |
|
вал в дебюте заболевания. Из 18 больных COVID-19 |
тогенез в большинстве случаев иммунокомплексный |
|
у 14 высыпания были представлены эритематозными |
(поражение сосудистых стенок иммунными депози- |
|
элементами, у 3 — распространенными уртикарными |
тами с инфекционными, медикаментозными и дру- |
|
элементами и у 1 — везикулярной сыпью, имитирую- |
гими антигенами). Высыпания располагаются, как |
|
щей ветряную оспу. Высыпания локализовались пре- |
правило, на коже нижних конечностей — голеней, |
|
имущественно на коже груди, зуд был выражен сла- |
бедер и ступней, реже — ягодиц, предплечий, кистей. |
|
бо или отсутствовал. |
В тяжелых случаях возможно универсальное распро- |
|
По мнению тайваньских исследователей C. Su, |
странение сыпи. |
|
C. Lee, на сегодня основной задачей клиницистов |
Под нашим наблюдением находилась 92-летняя |
|
является дифференциальная диагностика поражений |
больная инфекцией COVID-19 с папуло-некротиче- |
|
кожи при COVID-19 от других инфекционных экзан- |
ским ангиитом кожи (рис. 1, a и б). Папулезные и па- |
|
тем, а также целого ряда дерматозов [6]. В исследо- |
пуло-пустулезные элементы появились у пациент- |
|
вании этих авторов из 148 больных были исключены |
ки при поступлении в стационар по поводу развив- |
|
60 человек, которые до заболевания COVID-19 при- |
шейся вирусной пневмонии. Дальнейшая эволюция |
|
нимали новые лекарственные препараты, и поэтому |
морфологических элементов приводила к формиро- |
|
имевшиеся кожные симптомы могли свидетельство- |
ванию папуло-некротических высыпаний, в том чис- |
|
вать о лекарственной аллергической реакции. Сре- |
ле с формированием геморрагических корок. |
|
ди кожных проявлений у 20,4% от всех остальных |
У 80-летнего пациента с 40% поражением лег- |
|
пациентов были диагностированы эритематозная |
ких на 11-й день нахождения в стационаре возникла |
|
сыпь, диффузная крапивница и везикулезные вы- |
петехиальная сыпь в области голеней (рис. 2). Нами |
|
сыпания, аналогичные таковым при ветряной оспе. |
пациент был осмотрен спустя еще несколько дней на |
|
При этом авторы предложили проводить оценку ви- |
этапе значительного улучшения со стороны общего |
|
русной нагрузки и корреляции с появлением кож- |
состояния. На момент осмотра высыпания находи- |
|
ных симптомов. |
лись в стадии регресса и были представлены мелки- |
274 |
Клиническая дерматология и венерология 2020, Т. 19, № 3 |

а/a |
б/b |
Рис. 1. Папулонекротический ангиит кожи у 92-летней больной (а и б).
Fig. 1. Papulonecrotic skin angiitis in a 92-year-old patient (a and b).
Рис. 2. Пигментная пурпура как следствие разрешения мелкопетехиальной сыпи у 80-летнего пациента.
Fig. 2. Pigmented purpura as a result of resolution of a petechial rash in an 80-year-old patient.
Рис. 3. Полиморфный дермальный ангиит у 74-летнего пациента.
Fig. 3. Polymorphic dermal angiitis in a 74-year-old patient.
ми точечными гемосидериновыми пятнами, что по- |
ционного процесса. В соответствии с устоявшимися |
зволяло судить о наличии соответствующего ангии- |
представлениями в российской дерматологии поли- |
та кожи — пигментной пурпуры. |
морфный дермальный ангиит характеризуется нали- |
У 74-летнего пациента также с пневмонией мы |
чием различных морфологических элементов — пя- |
наблюдали полиморфный дермальный ангиит (рис. 3), |
тен, папул, пустул, эрозий, корок и др. |
который, впрочем, был отмечен при поступлении, |
Острый макулярный (пятнистый) ангиит кожи |
но при этом его прогрессирование совпало с усиле- |
нижних конечностей в сочетании с геморрагически- |
нием тяжести коронавирусной инфекции, что в оче- |
ми элементами, расцененный нами также как по- |
редной раз подтверждает прямую зависимость про- |
лиморфный ангиит, развился у 59-летнего больно- |
гредиентного течения ангиитов от фонового инфек- |
го на фоне резкого повышения температуры до 38– |
Russian Journal of Clinical Dermatology and Venereology 2020, Vol. 19, No. 3 |
275 |

а/a |
б/b |
|
|
Рис. 4. Острый полиморфный дермальный ангиит у 59-летнего пациента.
Fig. 4. Acute polymorphic dermal angiitis in a 59-year-old patient.
39 °С (рис. 4, а и б). Пациент находился в отделении реанимации на ИВЛ с поражением легких более чем на 75%.
Предварительный анализ анамнеза и динамики клинической картины кожного патологического процесса у больных короновирусной инфекцией позволяет предположить, что в отличие от классического течения при наличии COVID-19 инфекции у пациентов отмечается острое начало ангиитов кожи с неуклонным прогрессированием и определенной корреляцией с тяжестью основного заболевания. Исключением, пожалуй, можно считать геморрагический ангиит, развитие которого, по наблюдениям рутинной дерматологической практики, происходит быстро в ответ как на инфекционные агенты, так и на лекарственные препараты. Безусловно, в случае развития геморрагического ангиита при короновирусной инфекции также следует ожидать его острого начала.
Так, таиландский врач B. Joob и нигерийский доктор V. Wiwanitkit сообщили о появлении петехиальной сыпи у больного, инфицированного COVID-19, в дебюте заболевания в сочетании с тромбоцитопенией, позже у пациента появились респираторные симптомы [10].
Под нашим наблюдением находился 80-летний мужчина с петехиальной и экхиматозной сыпью, имеющей густое расположение на коже живота, на кистях и нижних конечностях (рис. 5, а—в). Поражение кожи развилось в 1-ю неделю от начала коронавирусной инфекции и сопутствующей терапии. Системное назначение глюкокортикостероидов при-
вело к быстрому регрессу кожного процесса, из чего следует заключить, что в совокупности всех клинических характеристик и ответа на проводимую гормональную терапию у пациента имел место геморрагический ангиит кожи, имеющий инфекционно-ал- лергическую природу.
Врачи из США F. Manalo и соавт. описали появление ливедо ангиита у 2 больных, инфицированных COVID-19 [11]. У 1-го пациента сетчатое ливедо появилось на 7-й день болезни и регрессировало через 19 ч. Появление сыпи сопровождалось слабостью и гематурией. Гематурия разрешилась в течение 1 сут. У 2-й пациентки ливедо появилось на 10-й день после лабораторного подтверждения COVID-19, к моменту появления сыпи пациентка выздоровела. В обоих случаях ливедо располагалось унилатерально.
Акродерматит (акроангиит)
Одним из наиболее частых кожных проявлений инфекции COVID-19, по многочисленным наблюдениям, представляется так называемый акродерматит. A. Estébanez и соавт. приводят описание 28-лет- ней больной с жалобами на сухой кашель, заложенность носа, утомляемость, миалгии и артралгии без повышения температуры тела, ДНК-анализ на коронавирус положительный [8]. Учитывая легкое течение болезни, пациентка была изолирована в домашних условиях. Через 4 дня появились диарея, агевзия и аносмия. В последующие дни пациентка отмечала улучшение самочувствия, но сохранялись постоянный сухой кашель, потеря вкуса и аносмия. Из ле-
276 |
Клиническая дерматология и венерология 2020, Т. 19, № 3 |

а/a |
б/b |
в/c
Рис. 5. Геморрагический ангиит у 80-летнего пациента на коже живота (а), кистей (б) и нижних конечностей (в).
Fig. 5. Hemorrhagic angiitis in an 80-year-old patient on the skin of the abdomen (a), hands (b) and lower limbs (c).
карственных препаратов первые 4 дня принимала |
го эффекта. Через 3 дня было отмечено уплотнение |
парацетамол. Через 13 дней после тестирования (че- |
очагов, появился зуд. Дифференциальная диагности- |
рез 10 дней после последней дозы парацетамола) па- |
ка осуществлялась с крапивницей, ангиитом, идио- |
циентка отметила появление зудящих очагов гипе- |
патическим подошвенным гидраденитом и нейтро- |
ремии на коже обеих пяток. При осмотре на коже |
фильным дерматозом. |
обеих пяточных областей наблюдались сливающи- |
Кувейтские дерматологи A. Alramthan и W. Alda- |
еся эритематозно-желтоватые папулы. При деталь- |
raji также представляют клинические наблюдения |
ном расспросе пациентка отрицала механическую |
появления акрально расположенных высыпаний у |
травму (ношение тесных носков, обуви или любое |
2 больных 27 и 35 лет с ведущим симптомом в виде |
местное давление), которое могло явиться причи- |
кожной сыпи [12]. Кожный процесс был представлен |
ной появления высыпаний. Проведенная топиче- |
папулами пурпурно-красного цвета, расположенны- |
ская терапия кортикостероидами без положительно- |
ми на дорсальной стороне пальцев кистей. У одной |
Russian Journal of Clinical Dermatology and Venereology 2020, Vol. 19, No. 3 |
277 |

Рис. 6. Акродерматит («псевдообморожение») у 63-летнего пациента.
Fig. 6. Acrodermatitis («pseudo-frostbite») in a 63-year-old patient.
|
Рис. 7. Пятнистая эритематозная сыпь на стопах у 58-летнего па- |
|
циента. |
|
Fig. 7. Maculoerythematous rash on the feet in a 58-year-old patient. |
из этих больных в дополнение к папулам определя- |
целом речь, безусловно, идет об акральных формах |
лась диффузная эритема кожи I пальца левой кисти. |
ангиитов (васкулитов) кожи или, как мы уже указы- |
Обе пациентки были обследованы на COVID-19 ме- |
вали, об акродерматите. |
тодом ПЦР, а также проведена рентгенография, так |
Под нашим наблюдением также находился 63-лет- |
как накануне появления сыпи вернулись из эпиде- |
ний пациент с коронавирусной инфекцией, у которо- |
миологически неблагоприятной зоны. Согласно ре- |
го болезненные гиперемированные очаги (по типу |
зультатам исследования, пациентки были COVID-19 |
«псевдообморожения») сформировались на стопах в |
позитивны, но без признаков пневмонии. |
области суставов между первыми пальцами и плюс- |
Итальянские детские дерматологи из города Бари |
невыми костями (рис. 6). |
F. Mazzotta и T. Troccili также сообщают о несколь- |
Следует отметить, что ангииты кожи зачастую |
ких десятках случаев акрально расположенных высы- |
имеют инфекционно-аллергический генез и возни- |
паний у детей и подростков без респираторной сим- |
кают на фоне инфекционных процессов различной, в |
птоматики [13]. Поражения кожи были представлены |
том числе вирусной, этиологии. Классическим при- |
красно-пурпурными папулами, трансформировав- |
мером может служить острая узловатая эритема на |
шимися в геморрагические пузыри, которые, ссыха- |
фоне обычной ОРВИ. Таким образом, возможно, |
ясь, образовывали черноватую корку. Так же как и |
акродерматит у COVID-19 позитивных пациентов — |
предыдущие авторы, дерматологи обращают внима- |
своеобразная форма ангиита кожи, являющаяся од- |
ние на рост числа больных с акроишемией во время |
ним из признаков этой инфекции. |
эпидемии COVID-19. В этом исследовании, на осно- |
Гипотеза формирования ангиита в формате акро- |
вании собственных наблюдений и данных зарубеж- |
ангиита, являющегося кожным симптомом корона- |
ных исследователей о том, что коронавирусная ин- |
вирусной инфекции, соотносится с данными вра- |
фекция у детей протекает в легкой форме, а в ряде |
чей из Гонгконга X. Yao, T. Li и соавт. о том, что при |
случаев бессимптомно, авторы выдвинули гипотезу, |
патоморфологическом исследовании аутопсийного |
что COVID-19 приводит к формированию акроваску- |
материала дегенерация и некроз паренхиматозных |
лита. Кожный процесс протекает доброкачествен- |
клеток и образование гиалинового тромба в мелких |
но и полностью разрешается в течение 14–20 дней. |
сосудах определяется как в легочной ткани, так и в |
Наибольшее количество фотодокументиро- |
коже, сосудах и других органах больных инфекцией |
ванных случаев кожных проявлений инфекции |
COVID-19 [15]. |
COVID-19 (375 личных наблюдений врачей боль- |
В качестве примера акральной локализации ан- |
ниц Мадрида, Барселоны и других городов Испа- |
гиита кожи (акроангиита) приводим наблюдение |
нии) представлено в объемном электронном атласе |
58-летнего мужчины c обширным вирусным пора- |
C. Galván Casas и соавт. [14]. Авторы именуют выяв- |
жением легких, находящегося на ИВЛ. Высыпания |
ленный акродерматит «псевдообморожением», но в |
на коже появились в процессе лечения и коррелиро- |
278 |
Клиническая дерматология и венерология 2020, Т. 19, № 3 |

а/a |
б/b |
|
|
Рис. 8. Папулезная и папуло-везикулезная сыпь у 71-летнего пациента на спине (a), боковой поверхности туловища (б).
Fig. 8. Papular and papulo-vesicular rash in a 71-year-old patient on the back (a), lateral surface of the trunk (b).
вали с тяжестью основного заболевания. Пятнистые |
COVID-19 инфекции. Так, у 71-летнего мужчины за |
элементы ярко-розового цвета были густо рассеяны |
2 нед до осмотра на фоне нарастания симптомов за- |
в области лодыжек, на тыльных поверхностях стоп и |
болевания (повышение температуры тела, слабость, |
пальцев (рис. 7). |
кашель, одышка) отмечалось появление высыпаний, |
К еще одной сравнительно редкой форме ангии- |
не сопровождающихся субъективными ощущениями |
та кожи относится его уртикарный вариант. В связи |
(рис. 8, а и б). Из анамнеза также известно, что папу- |
с этим в подтверждение уже неоднократно упомяну- |
лезные и папуло-везикулезные высыпания возникли |
тых данных о частоте акральной локализации пора- |
до момента госпитализации и лечения, что исключа- |
жений кожи при коронавирусной инфекции приво- |
ет токсидермический генез сыпи и указывает на ее по- |
дим сведения о пациентке, страдающей COVID-19 |
явление в связи с началом COVID-19 инфекции. Рас- |
инфекцией, заболевание которой манифестировало |
пространение кожного процесса пациент связывал с |
кожной сыпью и артралгией [16]. Высыпания были |
обильным потоотделением. При осмотре на коже ту- |
представлены зудящими уртикарными элементами, |
ловища — груди, животе, спине и на боковых его по- |
расположенными преимущественно на коже лица, |
верхностях — наблюдалась обильная сыпь, состоя- |
кистей и стоп. Представленное наблюдение свиде- |
щая из папул с эрозиями на поверхности (как след- |
тельствует о дебюте уртикарного ангиита, спровоци- |
ствие разрушения пузырьковых элементов), а также |
рованного коронавирусной инфекцией. |
единичными сохранившимися везикулами в разных |
Папуло-везикулезные высыпания |
местах указанных локализаций. На фоне лечения в |
стационаре отмечалось улучшение кожного процесса |
|
Широко цитируемые данные популярного испан- |
в виде прекращения появления новых элементов, ча- |
ского атласа C. Galván Casas и соавт. свидетельствуют |
стичного регресса высыпаний. |
о том, что пузырьковые высыпания при COVID-19 |
У наблюдаемой нами 51-летней женщины менее |
инфекции встречаются у 9% осмотренных пациен- |
обильная папуло-везикулезная сыпь располагалась |
тов с кожными проявлениями [14]. При этом, по дан- |
главным образом на коже спины и ее возникнове- |
ным авторов, преимущественной локализацией явля- |
ние пациентка также связывала с обильным потоот- |
ется кожа туловища. A. Marzano и соавт. из различных |
делением на фоне субфебрилитета. |
городов Италии на основании осмотра 22 пациентов |
У 46-летней пациентки с подтвержденной |
с коронавирусной инфекцией представили совмест- |
COVID-19 инфекцией и двусторонней пневмонией |
ные данные о наличии у них папуло-везикулезных |
немногочисленные папуло-везикулезные элементы, |
высыпаний, схожих с таковыми при ветряной оспе |
напротив, располагались в области груди (рис. 9). По- |
[17]. Наши наблюдения подтверждают вышеуказан- |
явление сыпи отметила после повышения температу- |
ные клинические особенности подобной сыпи при |
ры тела, сопровождающегося потливостью. |
Russian Journal of Clinical Dermatology and Venereology 2020, Vol. 19, No. 3 |
279 |

Рис. 9. Папулезная и папуло-везикулезная сыпь у 46-летней пациентки (фото м.н.с. МНПЦДК С.И. Артемьевой).
Fig. 9. Papular and papulo-vesicular rash in a 46-year-old patient (photo made by S.I. Artemieva, Junior Research Associate, Moscow Center of Dermatovenerology and Cosmetology).
Рис. 10. Malassezia-folliculitis у 35-летней пациентки без соматической патологии (фото из личного архива проф. Н.Н. Потекаева).
Fig. 10. Malassezia-folliculitis in a 35-year-old patient without somatic pathology (photo from the personal archive of Prof. N.N. Potekaev)
В плане дифференциальной диагностики папу- ло-везикулезной сыпи с локализацией на коже верхней части туловища следует помнить о возможности развития Malassezia-folliculitis (фолликулит, вызванный сапрофитным грибом Malassezia furfur), который представлен зудящими розово-красными с синюшным оттенком папулами и/или папуло-везикулами, быстро трансформирующимися в папуло-пустулы, имеющими перипилярную локализацию (рис. 10).
Диагностика этого грибкового заболевания осуществляется путем выявления спор гриба в ходе рутинного микроскопического исследования содержимого элементов. К провоцирующим факторам в возникновении Malassezia-folliculitis относятся повышенная потливость, снижение напряженности уровня иммунитета, а также прием антибактериальных препаратов. Таким образом, появление сыпи Malassezia-folliculitis может быть следствием как угнетения общего состояния организма пациента, так и побочным эффектом приема антибиотиков.
Папуло-сквамозные высыпания и розовый лишай
Упомянутый выше инфекционно-аллергический генез кожных сыпей при вирусных инфекционных заболеваниях, например ОРВИ, в полной мере относится и к природе возникновения папулезных и папуло-сквамозных поражений кожи при инфекции COVID-19. Одним из таких папуло-сквамоз- ных дерматозов, зачастую ассоциированных с вирусной инфекцией, является розовый лишай Жибера. В связи с этим необходимо принять во внимание мнение французских специалистов A. Sanchez и соавт. о том, что большинство пациентов с тяжелыми случаями COVID-19 демонстрируют высокий уровень провоспалительных цитокинов и связанных с
инфекцией биомаркеров, а кожные симптомы могут быть вторичным результатом иммунного ответа организма человека против вируса [18]. Примечательно, что у наблюдаемых авторами пациентов высыпания также отличались от классического розового лишая отсутствием начальной «материнской» эритематозной бляшки с чешуйчатым воротничком. Таким образом, данную своеобразную форму розового лишая можно отнести к категории паравирусных дерматозов, а практические врачи должны быть осведомлены об этой новой клинической ассоциации.
В то же время в испанском атласе, включающем 375 наблюдений, представлено значительное количество наблюдений вполне типичного розового лишая у COVID-19-инфицированных пациентов [14]. К одному из ключевых диагностических признаков этого дерматоза относится характерное расположение папуло-сквамозных элементов по линиям Лангера (рис. 11).
Кореподобная сыпь
M. Hunt и C. Koziatek из американской клиники в Нью-Йорке сообщают о случае COVID-19 инфекции у 20-летнего пациента, манифестирующей лихорадкой и распространенной кореподобной сыпью, локализовавшейся на коже туловища и конечностей, исключая лицо [19]. Высыпания имели пятнисто-папулезный характер, сопровождались болезненностью, но зуд при этом отсутствовал, что, по мнению авторов, согласуется с характеристиками вирусных экзантем. Группа французских врачей F. Amatore и соавт. приводят описание манифестации инфекции COVID-19 у 39-летне- го пациента в виде единственного клинического симптома — «фебрильной» сыпи [20]. Высыпания
280 |
Клиническая дерматология и венерология 2020, Т. 19, № 3 |

Рис. 11. Розовый лишай. Типичная клиническая картина (фото предоставлено в.н.с. МНПЦДК, к.м.н. М.А. Кочетковым).
Fig. 11. Pityriasis rosea. Typical clinical picture (photo made by M.A. Kochetkov, Candidate of Medical Science, Principal Research Associate, Moscow Center of Dermatovenerology and Cosmetology).
Рис. 12. Кореподобная макуло-папулезная сыпь у 53-летней пациентки.
Fig. 12. Morbilliform maculopapular rash in a 53-year-old patient.
клинически характеризовались эритематозными |
левания, захватив кожу туловища, верхних и нижних |
отечными папулами и кольцевидными бляшками, |
конечностей (рис. 12). |
которые локализовались на коже верхних конеч- |
Токсикодермии |
ностей, груди, шеи, живота и ладоней, без пораже- |
|
ния лица и слизистых оболочек. Гистологически |
Безусловно, приведенные выше клинические |
изменения были неспецифичны и аналогичны та- |
примеры кожных сыпей, развившихся на фоне |
ковым при вирусных экзантемах: выявлялись по- |
COVID-19 инфекции, не исключают возможности |
верхностные периваскулярные лимфоцитарные ин- |
возникновения токсидермических реакций в ответ на |
фильтраты без эозинофилов, отек сосочкового слоя |
терапию хинолоновыми, противовирусными, анти- |
дермы, спонгиоз, экзоцитоз лимфоцитов, единич- |
бактериальными и другими препаратами. В качестве |
ные участки дискератоза в базальном слое. Испан- |
примера приведем наблюдение 83-летней пациент- |
ские врачи M. Avellana и соавт. описывают возник- |
ки, поступившей в стационар в тяжелом состоянии и |
новение кореподобной сыпи у 32-летней пациент- |
с 75% поражением легких. На фоне комбинирован- |
ки с COVID-19 на 6-й день от начала заболевания |
ной терапии развилось обширное поражение кожи, |
с типичными клиническими симптомами лихорад- |
захватившее всю поверхность туловища с переходом |
ки, сухого кашля, миалгии и астении [21]. Распро- |
на плечи и ягодицы (рис. 13, а—в). Сыпь представ- |
страненные петехиальные и макулопапулезные вы- |
ляла собой эритематозные пятна синюшно-розо- |
сыпания на эритематозном фоне сопровождались |
вого цвета, сливающиеся в обширные очаги. Часть |
зудом и локализовались на коже волосистой части |
элементов имела кольцевидные очертания, что при- |
головы, лица, шеи, груди, живота, ягодиц, конечно- |
давало поражению кожи сходство с многоформной |
стей, включая ладони и подошвы. Течение кожного |
экссудативной эритемой, при которой, как извест- |
процесса характеризовалось усилением зуда на фо- |
но, в основе патологического процесса лежат ин- |
не регресса интенсивности эритемы, а на 4-е сутки |
фекционно-аллергические и токсико-аллергические |
было отмечено шелушение, и высыпания регресси- |
факторы. |
ровали бесследно. |
Причинами заболевания чаще всего являются |
Под нашим наблюдением находилась женщина |
вирусная, стрептококковая и микоплазменная ин- |
53 лет, у которой диссеминированная пятнисто-па- |
фекции, а также лекарственная непереносимость. |
пулезная сыпь розово-красного цвета, напоминаю- |
Назначение парентеральных глюкокортикостерои- |
щая таковую при кори, развилась на 7-й день забо- |
дов нашей пациентке быстро привело к регрессу вы- |
Russian Journal of Clinical Dermatology and Venereology 2020, Vol. 19, No. 3 |
281 |
а/a |
б/b |
в/c
Рис. 13. Токсидермия у 83-летней пациентки с элементами сыпи многоформной экссудативной эритемы.
Fig. 13. Toxidermia in a 83-year-old patient with elements of a rash of multiforme exudative erythema.
сыпаний, что, тем самым, не позволяет исключить природу лекарственной непереносимости в возниковении поражения кожи.
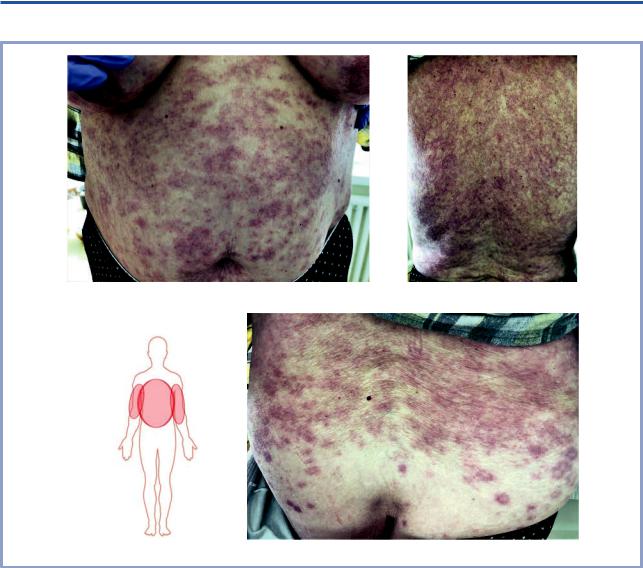
Так называемую двустороннюю подмышечную пурпурозную сыпь, выделенную испанскими исследователями в обособленную группу кожных проявлений коронавирусной инфекции, в определенной степени можно рассматривать как одно из ее проявлений [14], но, с нашей точки зрения, это поражение кожи с характерной локализацией скорее следует отнести к аллергическим (токсидермическим) лекарственным реакциям. Такое суждение имеет под собой веское основание в связи с особенностями развития и динамики распространения высыпаний. В ходе развития общего инфекционного процесса и соответственно продолжающейся комбинированной терапии все же происходит дальнейшее распространение сыпи с выходом за пределы аксиллярных зон. Так, нами наблюдался 56-летний больной COVID-19 инфекцией с пора-
жением кожи, которое по аналогии с терминологией испанских авторов тоже можно именовать как «двусторонняя паховая пурпурозная сыпь». В обеих паховых складках с переходом на внутренние поверхности бедер располагались крупные сливные очаги розовокрасного цвета с буроватым оттенком и обилием фолликулярных папул по их периферии (рис. 14).
Пациент получал гидроксихлорохин и два антибактериальных препарата — цефтриаксон и азитромицин. Высыпания в паховых областях появились в процессе проводимой терапии, постепенно захватывали все большие участки кожи за счет формирования фолликулярных папул по периферии очагов и подвергались регрессированию под влиянием системных кортикостероидов.
Практически идентичное по своей клинической симптоматике поражение кожи, но с иной локализацией, мы наблюдали у 60-летней больной COVID-19 инфекцией. Крупные пурпурозные очаги распола-
282 |
Клиническая дерматология и венерология 2020, Т. 19, № 3 |
