
- •Условные сокращения
- •ПРЕДИСЛОВИЕ
- •ГЛАВА 1. СИНДРОМ «БОЛЬ В ГРУДИ»
- •ГЛАВА 2. СИНДРОМ «ОСТРАЯ ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ»
- •ГЛАВА 3. СУДОРОЖНЫЙ СИНДРОМ
- •ГЛАВА 4. СИНДРОМ «АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ»
- •ГЛАВА 5. СИНДРОМ «СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ»
- •ГЛАВА 6. СИНДРОМ «АРИТМИЯ»
- •ГЛАВА 7. СИНДРОМ «ОТЕКИ» (ОТЕЧНЫЙ СИНДРОМ)
- •ГЛАВА 8. СИНДРОМ «ОСТРАЯ СОСУДИСТАЯ НЕДОСТАТОЧНОСТЬ»
- •ГЛАВА 9. СИНДРОМ «ОСТРАЯ КРОВОПОТЕРЯ»
- •ГЛАВА 10. СИНДРОМ «АНЕМИЯ»
- •ГЛАВА 11. СИНДРОМ «АЛЛЕРГОЗЫ» (АЛЛЕРГИЯ, АЛЛЕРГИЧЕСКАЯ РЕАКЦИЯ)
- •ГЛАВА 12. СИНДРОМ «ОСТРЫЕ БОЛИ В ЖИВОТЕ»
- •ГЛАВА 13. СИНДРОМ «ДИАРЕЯ»
- •ГЛАВА 14. СИНДРОМ «ЖЕЛТУХИ»
- •ГЛАВА 15. СИНДРОМ «ОСТРОЕ ПСИХОМОТОРНОЕ ВОЗБУЖДЕНИЕ»
- •ГЛАВА 16. СИНДРОМ «ГОЛОВНАЯ БОЛЬ»
- •ГЛАВА 17. СИНДРОМ «КОМА» (КОМАТОЗНОЕ СОСТОЯНИЕ)
- •ГЛАВА 18. СИНДРОМНОЕ РАСПОЗНОВАНИЕ ОСТРЫХ ЛЕКАРСТВЕННЫХ ОТРАВЛЕНИЙ И СИНДРОМНОЕ ОБОСНОВАНИЕ ОБЪЕМА ЭКСТРЕННЫХ МЕДИЦИНСКИХ МЕРОПРИЯТИЙ
- •ГЛАВА 19. СИНДРОМ «ВНЕЗАПНАЯ СМЕРТЬ»
- •ПРИЛОЖЕНИЯ
- •Приложение № 1
- •Приложение № 2
- •Приложение № 3
- •Приложение № 4
- •Литература

ГЛАВА 4. СИНДРОМ «АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ»
Первичная артериальная гипертензия (АГ): гипертоническая болезнь.
Вторичная АГ: почечная АГ, вторичные АГ не почечного (эндокринного, лекарственного и пр.) генеза.
Острое гипертензивное состояние (гипертонический криз): нетяжелое и тяжелое неосложненное течение гипертонического криза, в том числе нейровегетативный (симпатоадреналовый) криз и водно-солевой (отечный) криз.
Осложненные формы гипертонического криза: криз, осложненный головной болью; криз,
осложненный ангинозной болью; криз, осложненный отеком легких; судорожный криз. Криз, осложнивший внезапную отмену гипотензивного курса.
Цереброваскулярная болезнь: острое нарушение мозгового кровообращения (ОНМК). Синдром «артериальная гипертензия» – это патологическое состояние, ведущим
признаком которого служит постоянное или периодическое повышение уровня артериального давления (АД) свыше условной («физиологической», среднестатистической) нормы 140/90 мм рт. ст. безотносительно к полу с учетом возраста. Среди вариантов проявления синдрома артериальной гипертензии следует выделить синдром острого гипертензивного состояния или гипертонический (гипертензионный) криз – внезапное резкое повышение уровня АД с характерными вариантами сопутствующей клинической картины, а также острое нарушение мозгового кровообращения. Клиническими проявлениями острого нарушения мозгового кровообращения служат сочетания синдромов артериальной гипертензии, острой дыхательной недостаточности, судорожного синдрома, синдрома острого психомоторного возбуждения, синдрома «кома» со специфической неврологической симптоматикой в виде парезов, параличей, дизартрии и патологических рефлексов.
Для оценки синдрома артериальной гипертензии пользуются определенными характеристиками показателей уровня АД. Систолическое артериальное давление характеризует силу сердечных сокращений: интенсивность сердечного выброса, диастолическое – тонус периферических сосудов, иначе сосудистое сопротивление. Физиологически обусловленное соотношение систолического и диастолического АД определяется формулой:
АДсист. = (АДдиаст. – 15) × 2, мм рт. ст
Это соотношение в основном характерно для компенсации сердечно-сосудистой деятельности и сопровождается тахикардией обычно при физической или психоэмоциональной нагрузке. Если АДсист. больше расчетного АД, то артериальную гипертензию определяют как преимущественное повышение систолического АД с увеличением пульсового давления, т. е. интервала между систолическим и диастолическим АД. Это наблюдается при некоторых формах гипертензионного криза. Если АДсист. меньше расчетного, то говорят о преимущественном повышении диастолического давления, что может указывать или на периферический сосудистый спазм, или на ослабление сердечной деятельности. В амбулаторно-поликлинических условиях для выявления ранних проявлений синдрома артериальной гипертензии проводят трехкратный контроль уровня АД с
интервалом 7 – 10 сут. Регистрация значений диастолического давления в двух измерениях на уровне 90 – 95 мм рт. ст. выявляет пограничную артериальную гипертензию, а при диастолическом давлении свыше 95 мм рт. ст. диагноз артериальной гипертензии ставится безоговорочно.
Различают лабильную и стабильную артериальную гипертензию. При лабильной артериальной гипертензии повышения диастолического давления чередуются с его показателями в пределах нормальных цифр. При стабильной артериальной гипертензии диастолическое давление повышено постоянно.
Артериальная гипертензия может быть мягкой (АДдиаст. = 95 – 105 мм рт. ст.), умеренной (105 – 115 мм рт. ст.) и выраженной (АДдиаст. более 115 мм рт. ст.).
Различают синдромы первичной и вторичной артериальной гипертензии. Синдром первичной артериальной гипертензии присущ гипертонической болезни и наблюдается у 95 % больных с повышенным артериальным давлением, у остальных 5 % пациентов артериальную гипертензию вызывают заболевания, посиндромно объединенные как вторичные артериальные гипертензии почечного и иного генеза. Различия основных видов артериальной гипертензии приведены в дифференциально-диагностической табл. 15.
Таблица 15
Основные отличия проявлений синдрома артериальной гипертензии при гипертонической болезни и других заболеваниях с этим синдромом
Данная книга рекомендована к покупке и прочтению на форуме сайта https://meduniver.com/


Синдром первичной артериальной гипертензии при гипертонической болезни в начале
заболевания характеризуется более или менее длительным периодом лабильной артериальной
Данная книга рекомендована к покупке и прочтению на форуме сайта https://meduniver.com/
гипертонии, иногда осложняющейся гипертоническими кризами. Ухудшение самочувствия проявляется головными болями, болями в области сердца, нарушениями сна вначале в виде редких эпизодов, затем все чаще и чаще. Формирование атеросклеротических поражений приводит к развитию гипертрофии и ишемической болезни сердца, атеросклерозу аорты, коронарных и мозговых сосудов, ангио– и ретинопатии глазного дна. Поэтому назначения и контроль эффективности систематических лечебных курсов при гипертонической болезни осуществляется в ходе динамического врачебного амбулаторно-поликлинического и периодического стационарного наблюдения и лечения с обязательным электрокардиографическим, эхокардиографическим и рентгеновским исследованием для раннего распознавания гипертрофии левого желудочка, уменьшения риска развития аритмий, сердечной и каронарной недостаточности. Периодически пациент подлежит осмотрам окулиста, невропатолога. Показаны контрольные анализы мочи. Проведение исследования глазного дна необходимо для своевременного выявления гипертонической ангиопатии и ретинопатии, а контроль выделительной функции почек позволяет своевременно выявить начальные признаки хронической почечной недостаточности. Впрочем, хроническая почечная недостаточность у больных гипертонической болезнью отмечается относительно редко.
Синдром вторичной артериальной гипертензии почечного генеза наблюдается при хроническом (первичном) гломерулонефрите, вторичных гломерулонефритах, осложнивших острый гломерулонефрит, нефропатию беременных, диабет, при опухолях почек, мочекаменной болезни, нефроптозе, повреждениях почек и мочевыводящих путей. Синдрому вторичной артериальной гипертензии почечного генеза обычно сопутствуют симптомы, характеризующие патологию мочевыделительной системы – боли в поясничной области, дизурические явления, отеки, а также патология мочевого осадка и изменения воспалительного характера в анализах крови. Прочими причинами вторичной артериальной гипертензии могут служить заболевания эндокринного аппарата (болезнь Иценко – Кушинга, феохромоцитома, токсический зоб, климакс и др.), последствия заболеваний и травм головного мозга, шейный остеохондроз, воспалительные заболевания и пороки развития аорты. Существует артериальная гипертензия лекарственного генеза, вызванная бесконтрольным или неправильным назначением неспецифических противовоспалительных препаратов, кортикостероидов, симпатомиметиков, а также внезапной отменой систематического гипотензивного курса.
На основании приведенных сведений дифференциально-диагностические обоснования основных вариантов проявления синдрома артериальной гипертензии могут быть представлены нижеследующим образом.
Синдром артериальной гипертензии, выявленный в возрасте 40 – 50 лет, реже в 30 лет и ранее, в виде стабильной, реже лабильной мягкой, умеренной или выраженной гипертонии при ранней гипертрофии левого желудочка, следует расценить как первичную артериальную гипертензию, что характеризует гипертоническую болезнь. При гипертонической болезни признаки гипертрофии левого желудочка по данным ЭКГ (см. рис. 18) выявляют уже в фазе транзиторной или мягкой гипертензии и при отсутствии клинических и лабораторных признаков почечной недостаточности.
Синдром артериальной гипертензии, выявленный в молодом возрасте, в сочетании с отечным синдромом и другими проявлениями заболеваний почек, при ухудшении состояния больных после переохлаждения или простуды, при почечной патологии в анамнезе и при отсутствии специфических признаков эндокринной патологии, позволяет расценить его как вторичную почечную артериальную гипертензию, вызванную заболеванием почек –
хроническим нефритом, пиелонефритом, мочекаменной болезнью, нефроптозом и пр. Синдром артериальной гипертензии, возникший в молодом возрасте или при климаксе,
сопровождающийся геморрагическими высыпаниями, болями в костях и суставах, жаждой, полиурией, похуданием, увеличением щитовидной железы, признаками болезни Иценко – Кушинга при длительном отсутствии признаков гипертрофии левого желудочка, требует направления пациентов на углубленное специализированное эндокринологическое обследование.
Раннюю диагностическую информацию дают клинические и биохимические исследования мочи и крови. При гипертонической болезни они не содержат патологических сведений. Протеинурия, гематурия, патология мочевого осадка и суточного диуреза, а также лейкоцитоз, сдвиг лейкоцитарной формулы влево, ускоренная СОЭ свойственны почечной патологии. Биохимические показатели при вторичной артериальной гипертензии непочечного генеза соответствуют основному заболеванию, например гликемия и глюкозурия при сахарном диабете и т. д.
Течение гипертензионного синдрома при гипертонической болезни длительное и при рациональной поддерживающей терапии относительно благоприятно. Поводом для оказания скорой медицинской помощи обычно служит внезапное значительное повышение АД на фоне общего ухудшения самочувствия и состояния (носовое кровотечение, гипертензионный криз, см. с. 88 – 94). Гипертензивные кризы наблюдаются, как правило, в ранней стадии синдрома, но провоцируются в любой стадии нарушениями водно-солевого обмена, употреблением алкоголя в сочетании с избытком поваренной соли в пище, большими или длительными физическими и психо-эмоциональными нагрузками, а также внезапным прекращением курса гипотензивной терапии.
Ухудшение в динамике результатов электро– и эхокардиографических исследований, указывающих на развитие очаговых изменений в миокарде, появление признаков почечной недостаточности (периферических отеков, изменений в анализах мочи и крови) показывают на ухудшение течения заболевания и необходимость дополнительных лечебнодиагностических мероприятий. Показаниями к стационарному лечению служат неэффективность или недостаточная эффективность амбулаторно-поликлинического лечебного курса, выявление почечной недостаточности и других заболеваний, требующих госпитализации. Больные с синдромом артериальной гипертензии требуют динамического медицинского наблюдения при обязательном соблюдении щадящего режима труда, быта и отдыха.
При амбулаторно-поликлинических и стационарных лечебных курсах в качестве гипотензивных средств применяют бета-адреноблокаторы, альфа-адреноблокаторы, симпатолитики, блокаторы медленных кальциевых канальцев, препараты, стимулирующие центральные альфа-2-адренорецепторы (альфа-2-адреностимуляторы центральные), ингибиторы ангиотензин-превращающих (ангиотензин-конвертирующих) ферментов, а также диуретики и миотропные средства, обычно в комбинации с гипотензивными препаратами. Выбор и назначение разовых, суточных и курсовых доз препаратов осуществляет врачспециалист, подбор оптимальных препаратов и доз лучше проводить в условиях стационарного наблюдения за пациентами. При амбулаторных посещениях в лечебных учреждениях или на дому врач общей практики, семейный врач или фельдшер контролируют эффективность лечебного курса и появление нежелательных побочных эффектов, коррекцию в курс лечения вносит врач-специалист.
Врач-специалист назначает препараты либо в виде самостоятельных курсов, либо в
комбинациях друг с другом, с диуретиками, с препаратами других фармгрупп в соответствии
Данная книга рекомендована к покупке и прочтению на форуме сайта https://meduniver.com/
с фармакологическими характеристиками и противопоказаниями. Некоторые из них используют для оказания скорой медицинской помощи при гипертоническом кризе.
Острое гипертензивное состояние, или гипертонический криз, – патологическое состояние, вызванное внезапным повышением артериального давления и проявляющееся артериальной гипертензией, нейровегетативными расстройствами, нарушениями деятельности сердца, почек, центральной нервной системы.
Основным заболеванием, течение которого осложняет гипертонический криз, является гипертоническая болезнь. Развитию кризов способствует психоэмоциональное напряжение, избыточное потребление жидкости, соленой пищи, алкоголя, резкие атмосферные колебания, внезапная отмена гипотензивных препаратов, в первую очередь бета-адреноблокаторов.
Гипертонический криз осложняет течение почечной артериальной гипертензии при гломерулонефрите, пиелонефрите, тромбозе почечных артерий, нефроптозе, нефропатии беременных. При этом кризу обычно предшествуют острые боли в пояснице или животе с иррадиацией, что характеризует их как приступ почечной колики.
Гипертонические кризы могут возникать при остеохондрозе шейного отдела позвоночника со стенозом позвоночных артерий, при болезнях эндокринной системы (феохромоцитома, болезнь Иценко – Кушинга), опухолях и травмах головного мозга. Гипертонический криз может оказаться первым проявлением острого нарушения мозгового кровообращения.
Гипертонический криз требует неотложных медицинских мероприятий. Нетяжелое течение криза купируется таблетированными лекарственными формами, тяжелое течение криза требует инъекционной терапии. Среди тяжелых форм гипертонического криза надо уметь выделить кризы с неосложненным и осложненным течением.
Для выбора оптимального лечебно-тактического решения необходимо уметь провести дифференциальную диагностику клинических форм проявлений гипертонического криза. Эти сведения приведены в дифференциально-диагностической табл. 16.
Таблица 16
Отличия тяжелых форм гипертонических кризов с неосложненным и осложненным течением

Данная книга рекомендована к покупке и прочтению на форуме сайта https://meduniver.com/
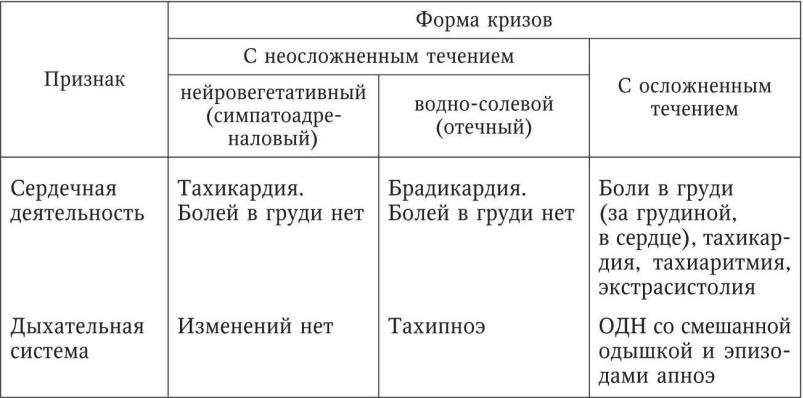
Внезапное, в течение нескольких минут или десятков минут, повышение систолического давления с увеличением пульсового давления, т. е. без адекватного увеличения диастолического давления, сопровождающееся тахикардией, гиперемией и влажностью кожных покровов и психоэмоциональным возбуждением, следует расценивать как нейровегетативную форму криза. Эта форма криза отличается сравнительно благоприятным течением, хотя может осложниться ангинозной и головной болью, что дает основание для дополнительной оценки формы криза как кардиальной, церебральной или смешанной, т. е. кардиоцеребральной. Кардиальная форма криза в свою очередь может перерасти в приступ ишемической болезни сердца – стенокардии или инфаркта миокарда. В большинстве случаев причиной нейровегетативного криза служит психоэмоциональное или физическое напряжение, часто не адекватное тяжести последствий, хотя известную роль играют нарушения водно-солевой диеты, прием алкоголя, изменение метеоусловий. Появление психической дезориентированности или очаговой неврологической симптоматики при симпатоадреналовом кризе дает обоснование для диагноза «острое нарушение мозгового кровообращения».
Постепенное, в течение десятков часов или нескольких суток, значительное повышение диастолического давления при неадекватном умеренном увеличении уровня систолического АД и уменьшении пульсового давления в сочетании с брадикардией, бледностью, одутловатостью, отечностью лица на фоне сонливости и адинамии следует расценить как водно-солевую форму криза. Причиной водно-солевой формы криза чаще служат нарушения водно-солевого и температурного режимов, особенно при наличии почечной артериальной гипертензии. Появление психической дезориентированное и очаговой неврологической симптоматики дает обоснование для диагноза «острое нарушение мозгового кровообращения».
Заключение о динамическом характере острого нарушения мозгового кровообращения (преходящем его характере) можно дать только по результатам специализированного стационарного обследования и лечения.
Быстрое, в течение нескольких десятков минут или часов, равномерное повышение
уровней систолического и диастолического давления с брадикардией при явлениях психомоторного возбуждения, бледности, отечности лица и нижних конечностей, гипертонусе мышц (признак судорожной готовности), а тем более появление клоникотонических судорог заставляет расценить патологию как судорожную форму криза. На его церебральную форму указывает очаговая неврологическая симптоматика, а экстрасистолия и отягощенный сердечно-сосудистый анамнез дают основание думать о кардиальной форме судорожного криза, осложнившего острый инфаркт миокарда. Диагноз подтверждают по результатам электрокардиографического исследования.
Судорожная форма криза и криз, осложнившийся загрудинными болями и очаговой неврологической симптоматикой, являются жизнеугрожающим состоянием, требующим экстренных медицинских мероприятий и госпитализации.
Распознавание жизнеугрожающих форм гипертонического криза и жизнеопасного патологического состояния – острого нарушения мозгового кровообращения приведены в дифференциально-диагностической табл. 17.
Таблица 17
Распознавание жизнеугрожающих форм гипертонического криза и жизнеопасного патологического состояния – острого нарушения мозгового кровообращения
Данная книга рекомендована к покупке и прочтению на форуме сайта https://meduniver.com/


* Криз, осложненный головной болью, загрудинной болью и отеком легких.
Следует заметить, что наиболее частым осложнением нейровегетативного криза является синдром «боль в груди» (см. гл. 1, с. 20 – 21), что, в свою очередь, указывает на опасность возникновения острой сердечной недостаточности (см. гл. 5, с. 100 – 102) в результате возникновения острого инфаркта миокарда (см. гл. 1, с. 21), кардиогенного отека легких (см. гл. 2, с. 45 – 46) и кардиогенного шока (см. гл. 8, с. 148 – 149). Водно-солевой (отечный) криз осложняется судорожной формой криза. Многие клиницисты считают судорожный криз самостоятельным патологическим состоянием, так как он требует специфической противосудорожной терапии (см. гл. 3, с. 78). Однако противосудорожная терапия купирует не криз, а только его судорожные проявления и поэтому является симптомотическим лекарственным воздействием. Наряду с отечным кризом церебро-
Данная книга рекомендована к покупке и прочтению на форуме сайта https://meduniver.com/

кардиальный криз, особенно с преобладанием церебральных проявлений в виде синдрома «головная боль» (см. гл. 16, с. 265 – 269), может быть начальным проявлением острого нарушения мозгового кровообращения.
Распознавание форм ОНМК, а именно ишемического инсульта, геморрагического инсульта и транзиторного (преходящего) нарушения мозгового кровообращения требует специализированного неврологического обследования и динамического медицинского наблюдения. Это сужает объем лекарственного воздействия в рамках оказания скорой медицинской помощи при ОНМК.
Скорая медицинская помощь и тактическое решение при отдельных нозологиях
Гипертоническая болезнь (ухудшение, носовое кровотечение):
1.Остановка носового кровотечения передней тампонадой носовых ходов.
2.Дицинон (этамзилат) 12,5 % раствор 2 мл внутримышечно.
3.Гипотензивная терапия: фуросемид (лазикс) 1 % раствор 2 мл внутримышечно, клофелин (клонидин) 0,01 % раствор 1 – 2 мл внутримышечно.
4.Сосудорасширяющие средства (дибазол, папаверин и др.) не применять!
Тактическое решение: доставка в стационар или амбулаторно-поликлиническое лечение на дому, в поликлинике.
Гипертонический нейровегетативный (симпатоадреналовый) криз с неосложненным, нетяжелым течением:
1.Нифедипин по 10 мг под язык или в каплях внутрь каждые 30 мин.
2.Клофелин (клонидин) 0,15 мг внутрь, затем по 0,075 мг через 1 ч до эффекта, либо сочетания названных препаратов.
Тактическое решение: из лекарственной схемы следует, что она может быть применена только в условиях динамического медицинского наблюдения на протяжении не менее 2 ч.
Гипертонический водно-солевой (отечный) криз с нетяжелым, неосложненным течением:
1.Фуросемид 40 – 80 мг внутрь однократно и нифедипин по 10 мг под язык или в каплях внутрь каждые 30 мин до эффекта.
2.Фуросемид 20 мг внутрь однократно и каптоприл 0,25 мг под язык или внутрь, затем каждые 30 – 60 мин по 25 мг внутрь до требуемого эффекта.
Тактическое решение: из лекарственной схемы следует, что она может быть применена только в условиях динамического медицинского наблюдения на протяжении не менее 2 ч.
Гипертонический нейровегетативный (симпатоадреналовый) криз с тяжелым и неосложненным течением:
1. Клофелин 0,1 мг или дроперидол 2,5 – 5 мг внутривенно медленно или натрия нитропруссид 30 мг на 300 мл изотонического раствора внутривенно капельно до достижения желаемого уровня АД. Нитропруссид натрия следует применять только при

абсолютной уверенности в отсутствии у пациента почечной недостаточности.
2.При отсутствии эффекта дополнительно фуросемид 40 мг внутривенно.
3.При неустраненном психоэмоциональном напряжении – диазепам 5 – 10 мг внутрь или внутривенно, или внутримышечно.
Тактическое решение: решение о направлении на стационарное лечение принимается по результатам оценки состояния пациента. Критерием успешности медицинских мероприятий следует считать снижение первоначального уровня АД до привычных цифр или на 30 % от исходного уровня.
Гипертонический водно-солевой (отечный) криз с тяжелым и неосложненным течением:
1.Фуросемид 20 – 40 мг внутривенно.
2.Натрия нитропруссид 30 мг в 300 мл изотонического раствора внутривенно капельно. Нитропруссид натрия следует применять только при абсолютной уверенности в отсутствии у пациента почечной недостаточности.
3.При неврологической симптоматике 240 мг эуфиллина внутривенно.
Тактическое решение: направление на стационарное лечение принимается по результатам оценки состояния пациента. Критерием успешности медицинских мероприятий следует считать снижение первоначального уровня АД до привычных цифр или на 30 % от исходного уровня.
Скорая медицинская помощь и тактические решения при осложненных формах гипертонического криза
Судорожная форма гипертонического криза (см. гл. 3, с. 78):
1.Диазепам 10 – 20 мг внутривенно до устранения судорог, дополнительно магния сульфат внутривенно очень медленно, только в присутствии врача (опасность остановки дыхания!).
2.Клофелин и другие гипотензивные средства см. «Нейровегетативная форма криза» (см.
с. 94).
3.Фуросемид 20 – 40 мг внутривенно медленно.
Тактическое решение: направление на стационарное лечение принимается по результатам оценки состояния пациента. Критерием успешности медицинских мероприятий следует считать снижение первоначального уровня АД до привычных цифр или на 30 % от исходного уровня, а также прекращение судорог.
Гипертонический криз, осложненный отеком легких (см. гл. 5, с. 114 – 115 и гл. 2, с. 58):
1.Нитроглицерин сублингвально или в аэрозоле.
2.Натрия нитропруссид 30 мг в 300 мл изотонического раствора внутривенно капельно только при абсолютной уверенности в отсутствии почечной недостаточности.
3.Фуросемид 40 – 80 мг внутривенно медленно.
4.Оксигенотерапия.
Тактическое решение: доставка в стационар.
Данная книга рекомендована к покупке и прочтению на форуме сайта https://meduniver.com/
Гипертонический криз, осложненный ангинозной и головной болью (кардиоцеребральный криз) (см. гл. 1, с. 28):
1.Нитроглицерин 0,4 мг под язык или аэрозольные препараты нитроглицерина.
2.Оксигенотерапия.
3.Гипотензивные и мочегонные средства.
4.Обязательная электрокардиография.
Тактическое решение: доставка в стационар.
Гипертонический криз нераспознанной или неустановленной клинической формы:
1.Лазикс (фуросемид) 1 % раствор 4 – 6 мл внутривенно.
2.Дибазол 0,5 % раствор 6 – 8 мл в 10 – 20 мл 5 % раствора глюкозы или 0,9 % раствора натрия хлорида внутривенно.
3.Клофелин 0,01 % раствор 1 мл в том же разведении внутривенно.
4.Дроперидол 0,25 % раствор 1 – 2 мл в том же разведении внутривенно.
5.Перечисленные препараты вводят последовательно под контролем динамики АД. При снижении диастолического АД до 100 мм рт. ст. и систолического АД на 30 % от первоначального уровня дальнейшее введение препаратов прекращают.
Тактическое решение: при отсутствии гипотензивного эффекта в течение 20 – 30 мин или при распознавании жизнеугрожающих нозологий – доставка в многопрофильный стационар на носилках с приподнятым головным концом.
Гипертонический криз, осложнивший внезапную отмену гипотензивного курса:
1.Быстродействующие лекарственные формы – соответственно предыдущему лечебному гипотензивному курсу.
2.Терапия в соответствии с видом гипертензивного криза.
Тактическое решение: стационарное лечение с целью оптимизировать системный курс гипотензивной терапии.
Гипертонический криз с проявлениями острого нарушения мозгового кровообращения
(см. гл. 15, с. 259 и гл. 3, с. 65):
1.Клофелин 0,01 % раствор 0,5 – 1 мл на 10 мл 0,9 % раствора натрия хлорида или пентамин 5 % раствор 0,5 мл в том же разведении, или пентамин 1 % раствор 1 мл внутримышечно. Применяются с целью снижения систолического АД на 30 % (при отсутствии информации о «рабочем» уровне до 180/90 мм рт. ст.).
2.Дибазол 1 % раствор 5 – 8 мл в разведении на физиологическом растворе внутривенно.
3.Реланиум (аналоги) 0,5 % раствор 2 – 4 мл на 10 мл изотонического раствора натрия хлорида или натрия оксибутерат 20 % раствор 10 мл внутривенно. Применяют при психомоторном возбуждении и судорогах.
4.Дроперидол 0,25 % раствор 1 – 3 мл. Применяют при повторной рвоте.
5.Анальгин 50 % раствор 2 мл, либо баралгин 5 мл, либо трамал 100 – 200 мг внутривенно или внутримышечно. Применяют при головной боли.
6.Не следует применять аминазин, фуросемид, манитол и их аналоги.
7.При достоверно установленном диагнозе ишемического инсульта (специализированная неврологическая диагностика и динамическое медицинское наблюдение) – эуфиллин 2,4 % раствор 10 мл внутривенно или 24 % раствор 1 мл
внутримышечно.
Тактическое решение. Больные, находящиеся в глубокой коме (см. гл. 17, табл. 55, с. 288), а также с некупируемой ОДН и артериальной гипотензией – нетранспортабельны. Относительные противопоказания для транспортировки: нарушение дыхания, кровообращения и психомоторное возбуждение до их купирования и стабилизации состояния. При стабильной геомодинамике и дыхательной деятельности больные подлежат экстренной доставке в неврологическое или нейрореанимационное отделение. Преклонный возраст не является противопоказанием к транспортировке.
Данная книга рекомендована к покупке и прочтению на форуме сайта https://meduniver.com/
