
6 курс / Кардиология / РАСПОЗНАВАНИЕ БОЛЕЗНЕЙ СЕРДЦА
.pdfного индекса и другие признаки, связанные, очевидно, с тем, что пораженные участки скелета функционируют как артериовенозный шунт. В приведенном наблюдении факторами, способствовавшими поражению сердца, были также тиреотоксикоз и явления кифосколиоза. Последний, как известно, обусловливая гиповентиляцию и вследствие этого гипертонию малого круга, может привести к недостаточности кровообращения по большому кругу (с чего и начались клинические проявления поражения сердца у нашей больной).
Обращают на себя внимание обнаруженные на секции повреждение клапанов и фиброз эндокарда. Описания подобных изменений в сердце при синдроме Олбрайта мы не встретили. Вопрос об их характере (врожденный это дефект или приобретенный) остается открытым. Таким образом, приведенное наблюдение подчеркивает трудность выяснения
причины |
сердечной |
недостаточности |
(С. |
В. |
Аббакумов, |
А. А. Михайлов, 1971). |
|
|
|
||
Сердечная недостаточность может развиваться вследствие |
|||||
вторичных |
изменений |
сердца, например, |
при |
а р т е р и о - в е - |
|
н о з н ы х |
а н е в р и з м а х . Если травматические |
аневризмы |
|||
распознаются легко, то врожденные могут и не обнаруживаться.
Больной Д. (наблюдение 66-е), |
16 лет, при поступлении на основа- |
нии наличия выраженной сердечной |
недостаточности и большого пульсо- |
вого давления с низким диастолическим была установлена недостаточность клапанов аорты. Отсутствие характерной аускультативной картины объяснили выраженной тахикардией (более 140 в 1 мин.). Однако позднее при повторных осмотрах после устранения тахикардии диагноз аортальной недостаточности был снят. Обращено внимание на неравномерное повышение местной температуры на средней трети правой голени. Учитывая общую инфантильность и наличие добавочных сосков, высказано предположение о врожденных артерио-венозных анастомозах (аневризмах)
голени. Артериография подтвердила наличие |
артерио-венозных анастомо- |
|
зов |
на голени и выявила менее выраженные |
анастомозы в других участ- |
ках |
нижних конечностей. |
|
Следует иметь в виду, что циркуляторные нарушения с клиническими признаками возникают лишь при наличии шун-
та, через который происходит сброс крови |
из крупной артерии |
в венозное русло, составляющий 20—50% |
сердечного выброса. |
При этом увеличивается минутный объем как за счет систолического выброса, так и учащения ритма.
Врожденные артерио-венозные анастомозы кожи, встречающиеся сравнительно часто, как правило, не приводят к сердечной недостаточности. При расположении этих анастомозов в печени возможно увеличение правого желудочка и развитие правожелудочковой недостаточности. При наличии врожденных артерио-венозных анастомозов в сосудах легких может наблюдаться стойкий цианоз с полицитемией и утолщение
229
пальцев в виде «барабанных палочек», однако развитие сердечной недостаточности не характерно. Для диагноза важно рентгенологическое исследование и ангиокардиография, причем проба Вальсальвы может привести к уменьшению интенсивности тени в легком (Friedberg, 1966).
Вредких случаях причиной сердечной недостаточности
бывает |
о п у х о л ь с е р д ц а . |
|
Больная В. (наблюдение 67-е), |
46 лет, поступила в клинику |
|
21.IX 1953 |
г. с жалобами на одышку, |
сердцебиение, непостоянные боли |
в сердце и правом подреберье, рвоты, увеличение живота, общие отеки, слабость. Считает себя больной с 1950 г.
При обследовании в легких отмечается |
небольшое |
количество |
влаж- |
ных хрипов, правая граница сердца расширена |
на 1 см, |
левая — на |
1,5 см. |
Тоны глухие. Систолический и диастолический шумы на верхушке. Систолический шум в проекции правого венозного отверстия. Артериальное
давление |
140/100 мм рт. |
ст. Анализ крови: НЬ —10,9 г%, л.— 13 000, |
РОЭ — 6 |
мм/ч. Из-за асцита с трудом пальпируется увеличенная, пуль- |
|
сирующая |
печень. |
|
Клинический диагноз: |
ревматический митральный порок сердца с пре- |
|
обладанием стеноза, относительная недостаточность трехстворчатого клапана. Недостаточность кровообращения в большом и малом кругах.
Назначены внутривенные вливания глюкозы с строфантином, мочегонные средства, хлористый кальций, пипохлоридная диета. Состояние больной не улучшалось. 5.Х наступило внезапное ухудшение. К обычным жалобам присоединилось чувство «сжатия» горла, резкая недостаточность воздуха. В легких застойных явлений не отмечено. Экстренная терапия постепенно вывела больную из этого состояния. Отмечалось несоответствие тяжести состояния степени сердечной декомпенсации. 29.X приступ был еще тяжелее: обморочное состояние и нитевидный пульс; анасарка, асцит стали увеличиваться.
В ночь на 5.XII вновь наступило внезапное ухудшение состояния с двигательным беспокойством, резкой одышкой, цианозом, выраженными
явлениями сосудистой |
недостаточности, вплоть |
до коллапса, без застой- |
|||
ных |
явлений в |
легких, |
затем больная потеряла |
сознание и скончалась. |
|
|
На |
секции: |
полость правого желудочка полностью заполнена исходя- |
||
щим |
из |
задней стенки |
плотным округлой формы образованием величиной |
||
с мандарин, серо-красного цвета с бугристой поверхностью. Образование плотно связано с трехстворчатым клапаном и прогибает перегородку сердца в левую его половину. Клапаны легочной артерии, аорты, митральный клапан не изменены. Мышца сердца на разрезе тусклая, малокровная.
При микроскопическом исследовании данного образования сердца обнаружена гигантоклеточная саркома с очагами некроза и кровоизлия-
ниями. Опухоль прорастала в |
мышцу сердца |
на небольшую |
глубину, |
|
в |
основном же наполняла полость правого желудочка. |
|
||
|
В данном случае прижизненная диагностика опухоли серд- |
|||
ца была трудна. Предположение о внутрисердечном |
тромбе |
|||
у |
больной с клиническими |
симптомами |
порока двустворчато- |
|
го и трехстворчатого клапанов сердца с выраженной его декомпенсацией казалось обоснованным. Расположение опухоли в полости правого желудочка с сужением просвета устья легочной артерии позволило предположить наличие недостаточности трехстворчатого клапана. Сдавление левого веноз-
230
ного отверстия, обусловленное перемещением перегородки
сердца влево, послужило поводом для ошибочной |
диагности- |
|
ки |
митрального стеноза. |
|
|
К основным клиническим проявлениям первичных опухо- |
|
лей |
сердца относится прежде всего хроническая |
сердечная |
недостаточность, которая иногда развивается очень быстро, почти внезапно, причем она не устраняется кардиотонической терапией. Характерны также приступы с острой сосудистой слабостью (наблюдавшиеся у нашей больной), связанные с временной закупоркой циркуляторного русла (обычно одного из клапанных отверстий). Эти обморочные состояния у некоторых больных возникают при изменении положения тела в постели. Так, Campeau (I960) наблюдал их у 9 из 45 больных с опухолью сердца. При первичных опухолях, чаще при миксомах левого предсердия, могут возникать признаки, характерные для клапанного поражения, особенно для митрального стеноза, включая тон открытия митрального клапана (Goodwin, 1963).
В диагностике опухолей сердца имеет определенное значение учет влияния положения тела на общее состояние, а также на аускультативные данные. Состояние больного в вертикальном положении ухудшается, одновременно появляются или усиливаются шумы. Переход в горизонтальное положение, особенно на правом боку, улучшает состояние больного, одновременно уменьшаются шумы (Л. 3. Лауцевичус, 1961).
Кроме того, наблюдаются и другие проявления болезни: развитие выпотного перикардита, различных аритмий, эмболии частиц опухоли или образовавшегося на ее поверхности тромба в артерии мозга, конечностей и других (что служит существенным диагностическим критерием, если они возникают при синусовом ритме). Указанные симптомы часто сочетаются с общими признаками опухоли в виде лихорадки, анемии, лейкоцитоза, ускоренной РОЭ, гипергаммаглобулинемии, повышения активности трансаминаз в сыворотке крови.
Эти симптомы могут быть связаны с частичным распадом опухоли или с микроэмболиями. В этих случаях особенно труден дифференциальный диагноз с затяжным септическим эндокардитом. Рентгенологическое исследование иногда помогает выявить опухоль сердца, особенно, когда наблюдается ее кальцификация. Однако наиболее ценный для диагноза метод — ангиокардиография, которая помогает распознавать дефект наполнения камеры сердца.
Следует подчеркнуть, что клиника первичных опухолей сердца может быть весьма вариабельной. По данным Prichard (1951), приблизительно 3Д этих опухолей являются доброкачественными (миксомы, рабдомиомы и др.) и лишь 'А —зло- качественными (чаще всего саркомы). Первичные саркомы
231
сердца приблизительно в половине случаев образуются в правом предсердии, а наиболее распространенная доброкачественная опухоль — миксома — обычно в левом. В соответствии с указанной характерной локализацией саркома чаще всего метастазирует в плевру и легкие, иногда по ходу сосудистого дерева с рентгенологическими признаками диссеминированного карциноматоза легких.
Своеобразная картина острого состояния, сочетающегося с сердечной недостаточностью, описана при свободном шаровидном тромбе предсердий или опухоли на ножке (Б. Йонаш, i960).
При установлении причины сердечной недостаточности, проводя дифференциальный диагноз, иногда забывают о та-
ком сравнительно частом заболевании, |
как |
т и р е о т о к с и - |
ч е с к и й з о б . Следует иметь в виду, |
что в |
ряде случаев |
может отсутствовать выраженное увеличение железы и экзофтальм.
Больная Г. (наблюдение 68-е), 56 лет, находилась в клинике в мае— июне 1962 г. В январе 1962 г. отмечала слабость, раздражительность, похудание. В феврале появились перебои в сердце, позже одышка при движении, снижение аппетита. В марте — апреле самочувствие еще более ухудшилось, усилились перебои в сердце, одышка, жаловалась на бессонницу, обратила внимание на тремор пальцев рук. С подозрением на тиреотоксикоз госпитализирована в радиологическое отделение.
При поступлении состояние было удовлетворительным. Питание снижено, повышенная потливость. Щитовидная железа несколько увеличена, больше за счет правой доли. В легких хрипы не выслушивались, число дыханий 27 в 1 мин. Сердце: левая граница на 1 см кнаружи от срединноключичной линии, тоны несколько приглушены, выслушивался систолический шум, наиболее громкий на верхушке сердца. Пульс аритмичный, число сердечных сокращений 83 в 1 мин, дефицит пульса 15 ударов. Артериальное давление 115/60 мм рт. ст. Жаловалась на снижение аппетита, подташн.ивание, болезненность в эпигастрии при пальпации. Печень и селезенка были не увеличены. Отмечала бессонницу, плаксивость, раздра-
жительность, |
частую |
смену |
настроений. Дермографизм |
красный, |
быстро |
|||||||
появляется |
и |
исчезает. Рентгенологически установлено расширение левого |
||||||||||
, желудочка. |
На |
ЭКГ: |
тахисистолическая |
форма |
мерцательной |
аритмии, |
||||||
признаки |
гипертрофии |
левого |
желудочка. |
При |
исследовании |
функции |
||||||
щитовидной |
железы |
накопление |
радиоактивного |
йода |
через |
2 |
ч — 16%, |
|||||
4 ч —26%, |
24 |
ч — 84% |
(в норме — соответственно 20, 30 и |
40%), что |
||||||||
свидетельствовало о повышенной функции щитовидной железы. Основной обмен +54%.
Проводилось лечение сердечными гликозидами, но без заметного результата. 15.VI у больной внезапно развилась картина правостороннего гемипареза с афазией на фоне повышения артериального давления до 170/100 мм рт. ст. Затем несколько усилились явления нарушения кровообращения по обоим кругам: одышка, тахиаритмия, отмечены влажные хрипы в легких, сердце еще более увеличилось. При лечении антикоагулянтами, строфантином симптомы нарушения мозгового кровообращения несколько уменьшились. Однако 21.V1 состояние вновь резко ухудшилось, возникли признаки острого перитонита, при нарастающих явлениях которого больная скончалась.
Учитывая отсутствие в анамнезе указаний на какое-либо заболевание сердца и такие симптомы, как раздражительность, похудание, тремор
232
пальцев рук, увеличение щитовидной железы и основного обмена, повышенное накопление радиоактивного йода в щитовидной железе, был диагностирован тиреотоксикоз. Имевшаяся сердечная патология — мерцательная тахиаритмия, прогрессирующая сердечная недостаточность — была расценена как проявление тиреотоксического сердца. Отмечалось доминирование сердечной патологии с самого начала болезни при умеренной выраженности других признаков тиреотоксикоза, незначительности увеличения щитовидной железы, отсутствии экзофтальма. Не исключалось поражение сердца в связи с гипертонией, которая имела место в терминальном периоде болезни. Абдоминальные и мозговые симптомы были объяснены тромбоэмболией в сосуды брюшной полости и мозга на фоне мерцательной аритмии.
На секции: тиреотоксическая аденома щитовидной железы; миокардиосклероз, гипертррфия левого желудочка сердца, тусклое набухание и расширение полостей сердца с тромбозом ушка левого предсердия Двусторонняя гипостатическая пневмония на фоне отека и полнокровия легких, мускатная печень с участками жировой дистрофии, гангрена тонкой кишки с начинающимся перитонитом, ишемические инфаркты селезенки, левой почки, микроскопически в миокарде картина межуточного очагового миокардита, особенно выраженного в ушке левого предсердия.
Таким образом, больная, страдавшая тиреотоксической аденомой, осложненной тяжелым тиреотоксическим миокардитом с тромбозом ушка левого предсердия, погибла от множественных эмболий в сосуды брыжейки (с гангреной тонкой кишки), мозга, селезенки.
Как уже отмечено, некоторые трудности в диагностике у данной больной были связаны с отсутствием таких считающихся классическими признаков тиреотоксикоза, как глазные симптомы и экзофтальм при наличии лишь умеренно увеличенной щитовидной железы.
Большую работу по изучению особенностей современной клиники тиреотоксикоза провела М. А. Ракчеева (1969), наблюдавшая 1002 больных с этим страданием. По ее данным, глазные симптомы отсутствовали у 22,3% больных тиреотоксикозом, а экзофтальм — у 43%. Вариабельность клинических проявлений зоба, «стертое» его течение с медленным прогрессированием (у 61%) объясняют разнообразие диагнозов, в том числе кардиологических, у подобных больных. Так, в ка-
честве |
первичных |
диагнозов фигурировали ревмокардит (у 55 |
|||
больных), порок |
сердца |
(у |
71), гипертоническая |
болезнь |
|
(у 53), |
кардиосклероз (у |
40), |
затяжной септический |
эндокар- |
|
дит (у 11). Из симптомов, помимо сердечной недостаточности, которые часто вели к ошибочному диагнозу, прежде всего ревматизма или затяжного септического эндокардита, и в то же время были связаны с тиреотоксикозом, следует отметить следующие: субфебрилитет, суставной синдром, ускоренная РОЭ до 20—40 мм/ч, а иногда до 60—70 мм/ч, гепатолиенальный синдром в сочетании с лимфаденопатией и сдвиги осадочных проб, обычно сулемовой и тимоловой.
Хотя у нашей больной клинически гепатолиенальный
233
синдром отсутствовал, на секции обнаружены характерные изменения в печеночной ткани в виде жировой дистрофии, очагов некробиоза на фоне застойных изменений. При более тяжелом течении тиреотоксикоза нарастанию сердечной недо-
статочности может способствовать |
анемия. |
|
||
Кардиальные |
симптомы |
в виде |
жалоб |
на сердцебиение, |
одышку, боли в |
области |
сердца, |
перебои |
(экстрасистолия) |
отмечаются в различном сочетании у большинства больных
тиреотоксикозом. |
При этом |
более тяжелое |
поражение сердца |
с мерцательной |
аритмией |
и нарушением |
кровообращения у |
лиц в возрасте старше 40 лет встречается в 3—4 раза чаще, чем у более молодых. Весьма характерно для тиреотоксикоза появление систолического шума, который у 7м больных может быть весьма интенсивным.
Наличие диастолического шума в сердце при тиреотоксикозе считается нетипичным признаком, однако, видимо, возможен мезодиастолический шум на верхушке, связанный с усиленным кровотоком.
Иногда возникают трудности при дифференциальном диагнозе тиреотоксикоза и митрального стеноза в связи с наличием у больного громкого I тона, шума на верхушке и с выявлением расширенной легочной артерии. Гипертиреоз в таких случаях диагностируется на основании других симптомов, но не следует забывать и о возможности сочетания этих болезней.
Для тиреотоксикоза характерна равномерная гипертрофия и дилатация всех отделов сердца: в начальном периоде — преимущественно левого, в терминальном — правого. Тиреоидная Интоксикация приводит к дистрофии мышечных волокон с некробиозом, развитием межуточного воспаления с очагами клеточной инфильтрации и исходом в фиброз (П. А. Вартепетян, 1972). Указанные изменения обнаружены и у нашей больной.
Интересно, что после лечения радиоактивным йодом не у всех больных тиреотоксикозом удается устранить мерцание предсердий (Silver, 1962).
В заключение следует еще раз подчеркнуть возможность практически изолированного поражения сердца при тиреотоксикозе, при слабо выраженных других его проявлениях. Повидимому, о тиреотоксическом сердце нельзя забывать прежде всего в следующих случаях:
— пароксизмальное или постоянное мерцание предсердий или их трепетание неясного происхождения, особенно, если ускоренный ритм не замедляется под влиянием наперстянки^ —• сердечная недостаточность, возникшая без видимой
причины и не устраняющаяся при лечении дигиталисом; —• сердечная недостаточность, протекающая с выраженной
234
тахикардией, при нормальном или даже ускоренном кровотоке и с увеличенным пульсовым давлением.
При подозрении на тиреотоксикоз целесообразно специальное обследование: определение в сыворотке крови йода, связанного с белком (норма 4—8 мкг%), поглощения щитовидной железой радиоактивного йода-131 (через 24 ч после его введения накопление не должно превышать 50%). Можно также исследовать поглощение йода-131 эритроцитами, извлеченными из крови. Однако выполнение указанных специальных проб не всегда гарантирует надежные результаты. В связи с этим иногда можно рекомендовать проведение пробного лечения (ex juvantibus), хорошие результаты которого могут подтвердить тиреотоксикоз.
НАРУШЕНИЯ РИТМА СЕРДЦА
Нарушение ритма сердца может служить одним из диагностических критериев, способствующих распознаванию основного заболевания. Однако всегда следует иметь в виду, что нет каких-либо аритмий, присущих лишь какому-то одному определенному заболеванию сердца. Диагностические трудности, встречающиеся у больных с нарушениями ритма сердца, условно можно разделить на три группы: возникающие при выявлении аритмии во время обследования больного, при расшифровке ЭКГ и при уточнении клинического значения данного нарушения ритма.
Как при пальпации пульса, так и при выслушивании сердца можно ошибочно предположить наличие синусовой или пароксизмальной тахикардии и пропустить более важное на- рушение—мерцание предсердий. Это бывает в тех случаях, когда число желудочковых сокращений при мерцании предсердий превышает 140—160 сокращений в 1 мин. При такой высокой частоте могут отсутствовать сердечные циклы с длинной диастолической паузой, а небольшие отличия ее продолжительности плохо воспринимаются при пальпации пульса и выслушивании сердца. При рассмотрении ЭКГ такая аритмия выявляется легко.
При редком пульсе, особенно если аускультация сердца
проводится |
недостаточно внимательно, иногда |
пропускается |
п о л н а я |
п р е д с е р д н о - ^ к е л у д о ч к о в а я |
б л о к а д а . |
Возможность наличия именно блокады значительно увеличивается в тех случаях, когда число желудочковых сокращений бывает менее 40 в 1 мин. Однако она возможна и при более частом ритме. Внимательное выслушивание сердца обнаруживает в таких случаях появление по временам громкого «пушечного» тона, описанного Н. Д. Стражеско (1906). В сомнительных случаях, если состояние больного позволяет, мож-
235
но провести пробу с физической нагрузкой. При полной предсердно-желудочковой блокаде число желудочковых сокращений не меняется или меняется очень незначительно. «Пушечный» тон при этом обычно выслушивается часто, так как в связи с учащением ритма предсердий чаще возникает состояние, обусловливающее его возникновение (совпадение систолы желудочков и предсердий с некоторым опережением систолы последних). Важно выяснить, что появление громкого I тона происходит без предшествующего укорочения диастолы, то есть ритм желудочков остается правильным.
При э к с т р а с и с т о л ии больные редко ощущают само экстрасистолическое сокращение в виде преждевременного удара сердца, чаще они ощущают длительную компенсаторную паузу и жалуются на периодическое «замирание» сердца. Нередко при пальпации пульса врач также констатирует выпадение одной из очередных пульсовых волн, при выслушивании определяется преждевременное появление I тона, II тон может отсутствовать. I тон бывает громким, напоминая по интенсивности «пушечный» тон при полной блокаде, но возникает он преждевременно. Согласно нашим наблюдениям, почти в половине случаев I тон экстрасистолического сокращения может быть и неусиленным, а изредка даже и ослабленным, что зависит от ряда особенностей внутрисердечной гемодинамики.
При |
обследовании |
больных |
с м е р ц а т е л ь н о й |
а р и т - |
м и е й |
врачи иногда |
ошибочно |
предполагают наличие |
паро- |
ксизма мерцательной аритмии, особенно при постоянной ее форме. Это бывает тогда, когда больные с постоянной формой мерцания предсердий не ощущают его, а у некоторых из них под влиянием ряда факторов могут наступать периодические значительные учащения ритма желудочков, и при расспросе они указывают на недавно появившуюся аритмию. Следует помнить о такой форме аритмии (ее предлагают называть «постоянной формой мерцательной аритмии с пароксизмальной тахисистолией» или с пароксизмальной желудочковой тахиаритмией), потому что подход к лечению аритмии в этих случаях иной: необходимо добиваться не немедленного восстановления синусового ритма, что в таких случаях требует специальной подготовки, как и при обычной постоянной ее форме, а лишь урежения желудочковых сокращений (назначением солей калия, препаратов наперстянки, бета-адренобло- каторов и др.).
Электрокардиографическое исследование позволяет выявить многие формы нарушений ритма сердца, которые иногда нельзя даже заподозрить при осмотре больного. Однако при анализе ЭКГ с аритмиями возникают свои трудности, поэтому не всегда можно дать окончательное заключение о характере
236
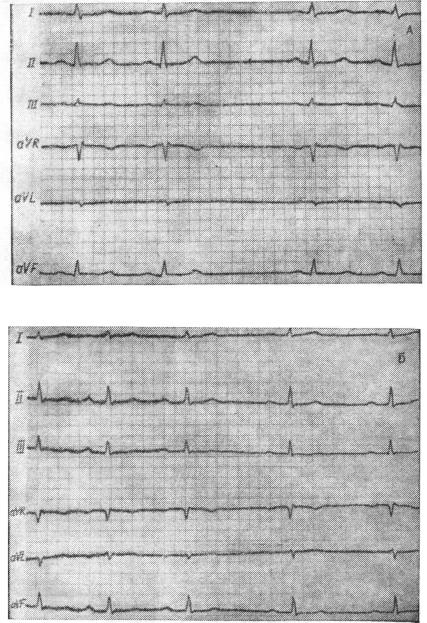
Р и с . 65. Электрокардиограммы при синоаурикулярной блокаде (А) и синусовой аритмии (Б).
237

Р и с . 66. Варианты изолированной предсердной тахикардии:
А — предсердная тахикардия с частичной предсердно-желудочковой блокадой (в отношении 2:1); предсердный зубец лучше виден в отведении V,; Б — правопредсердная тахикардия при мерцательной аритмии. Правопредсердный сигнал лучше виден в отведениях V, и V2.
нарушения ритма. Так, синоаурикуляриую блокаду, поскольку активность синусового узла не находит своего отражения на ЭКГ, можно принять за синусовую аритмию. Условно можно считать, что о такой блокаде можно говорить лишь в тех случаях, где имеются одинаковые длинные паузы, равные или почти равные двум соседним циклам, а интервалы между более короткими циклами равны (рис. 65).
Иногда при полной предсердно-желудочковой блокаде, хотя ритм предсердий кратен ритму желудочков в отношении 2 : 1 , можно предположить наличие частичной блокады; повторная регистрация ЭКГ после физической нагрузки или приема нитроглицерина, или при урежении ритма предсердий выявляет истинную картину.
.238
