
6 курс / Кардиология / РАСПОЗНАВАНИЕ БОЛЕЗНЕЙ СЕРДЦА
.pdfпературы тела и лейкоцитоза, обусловленных основным заболеванием.
Возможны и другие ошибки, связанные с поражением печени при сердечной недостаточности. Известно, что иногда у таких больных, которым обычно делается много инъекций, может развиться сывороточный гепатит. Некоторые больные с выраженным атеросклеротическим кардиосклерозом и длительной сердечной недостаточностью погибают от печеночной недостаточности вследствие присоединения эпидемического гепатита. Кроме того, у больных с тяжелой сердечной недостаточностью может развиться выраженная желтуха и значительно понизиться функция печени в результате циркуляторных нарушений.
|
Больной И. (наблюдение 61-е), 59 лет, |
инженер, находился в клинике |
||
дважды в течение 1970 г. Болен |
с 1941 г., |
когда перенес острый |
полиарт- |
|
рит |
с лихорадкой. Тогда же диагностирован ревматический порок сердца. |
|||
В |
1944 г. отмечена повторная |
атака ревматизма, одышка при |
нагрузке. |
|
С 1950 г. после пневмонии стали нарастать явления декомпенсации: одышка, отеки. С 1966 г. присоединилась мерцательная аритмия. Больной неоднократно лечился в стационарах сердечными гликоэидами, мочегонными средствами. В июле 1970 г. находился в нашей клинике. Диагно-
стирован возвратный ревмокардит, |
комбинированный |
митрально-аорталь- |
||
ный порок сердца с преобладанием |
недостаточности |
митрального клапа- |
||
на, мерцательная |
аритмия, |
выраженное нарушение |
кровообращения по |
|
обоим кругам с |
одышкой, |
отеками, |
асцитом, значительной гепатомегалией |
|
с субиктеричностью кожных покровов. После проведенной комбинирован-
ной |
противоревматической и кардиотонической терапии состояние несколь- |
ко |
улучшилось. В течение 2 нед находился дома, лекарства практически |
на принимал и состояние вновь ухудшилось, усилились явления сердечной недостаточности.
В октябре опять поступил в клинику. Как и при предыдущей госпитализации, изменения со стороны сердца соответствовали митрально-аор- тальному пороку с развитием, видимо, относительной недостаточности трехстворчатого клапана и кардиомегалией. Имелись признаки выраженного нарушения кровообращения по обоим кругам со значительно увели-
ченной печенью и признаками общей |
дистрофии. |
В крови: НЬ — 3,5 |
г%, |
||
л.— 4200, РОЭ — 20 мм/ч; билирубин—1,47 мг%, |
формоловая |
проба |
рез- |
||
ко положительная, сулемовая—1,40 |
мл, |
у-глобулины — 27,7%, |
аспараги- |
||
новая трансаминаза — 29 ед., реакция на |
С-реактивный белок |
слабо |
по- |
||
ложительная. В моче — периодически |
умеренная |
протеинурия. |
|
|
|
Учитывая указанные изменения со стороны крови, а также стойкость декомпенсации, несмотря на отсутствие признаков динамики порока сердца, был заподозрен вторичный затяжной септический эндокардит с возможным поражением печени на фоне застойных явлений в ней. Помимо строфантина, мочегонных средств назначены преднизолон (15 мг в сутки), антибиотики.
Несмотря на это, состояние больного в начале ноября резко ухудшилось: увеличились слабость, одышка, отеки, асцит, желтуха, усилились боли в эпигастральной области, правом подреберье, появилась тошнота, рвота, сонливость, однократно было кровохарканье. В крови: билирубин — 5,25 мг% (прямой билирубин — 2,7 мг%), сулемовая проба—1,2 мл, аспарагиновая трансаминаза — 36 ед., аланиновая трансаминаза — 23 ед.
|
Быстрое прогрессирование |
желтухи с увеличением прямого билиру- |
|
бина |
и |
некоторым ухудшением |
показателей осадочных проб в крови на- |
ряду |
с |
усилением слабости, |
адинамии, сонливости, диспепсических |
217
212
явлений давало основание заподозрить острый гепатит (вероятно, сыво- роточный) на фоне кардиалыюго цирроза печени. Однако этому противо- речило отсутствие больших сдвигов транеаминаз в сыворотке. Наблюдалось значительное учащение экстр асистолии (временами бигеминии), что при наличии брадикардии (при поступлении отмечалась тенденции к тахикардии) указывало на передозировку сердечных гликозидов. С этим
можно было |
связать |
и усилившиеся диспепсические явления. Кроме того, |
в ближайшие |
дни в |
правом легком стали выслушиваться влажные звон- |
кие хрипы, что в сочетании с кровохарканьем позволило диагностировать инфарктную пневмонию, с которой частично было связано повышение би- лирубина.
Последующее клиническое наблюдение в целом подтвердило указанные предположения: отмена гликозидов, уменьшение вводимых лекарств внутрь, назначение панангина внутривенно привели к некоторому улуч- шению самочувствия, уменьшению диспепсических явлений, экстрасистолии, хотя желтуха сохранялась. В последующем у больного развилось крово- течение из желудочно-кишечного тракта с меленой, снижением уровня
гемоглобина, которое расценивалось как |
следствие эрозивного гастрита на |
|
фоне застойных явлений |
(преднизолон |
к тому времени был отменен). |
В ближайшие дни после |
этого больной погиб. |
|
На секции клинический диагноз был подтвержден. Помимо порока обнаружены выраженные дистрофические изменения сердечной мышцы. Признаки активного эндомиокардита отсутствовали. В левом легком был геморрагический инфаркт на фоне застойных явлений и бурой индурации обоих легких. В печени найдены изменения по типу мускатного цирроза; признаков свежих некрозов и других изменений, характерных для вирусного гепатита, не обнаружено. Помимо этого, отмечены хронический эро- зивный гастрит, атеросклероз аорты с кальцинозом, сосудов сердца, мозга, почек.
Таким образом, резкое ухудшение состояния с желтухой, адинамией, сонливостью, усилением диспепсических явлений у больного с ревматическим пороком сердца с выраженным и длительным нарушением кровообращения по обоим кругам, с признаками сердечного цирроза печени позволило подозревать острый вирусный (сывороточный) гепатит, хотя практически ухудшение, видимо, было связано с усилением застойных явлений в большом круге на фоне некоторой передозировки сердечных гликозидов.
Следует отметить, что в описанной ситуации лабораторные данные, по-видимому, не могут дать решающего указания для установления правильного диагноза. Так, Logan (1962) наблюдал 3 аналогичных больных, у которых сердечная недостаточность на почве ревматического аортального порока сопровождалась клиническими и лабораторными признаками некрозов печени. При этом активность транеаминаз в сыворотке в каждом случае была высокой (более 1000 ед.) и прижизненно диагностирован вирусный гепатит. Однако на секции найдены некрозы только в центре долек, что позволило
связать это |
поражение с |
болезнью сердца. У 2 больных (как |
и в нашем |
наблюдении,) |
желтуха носила выраженный харак- |
тер, билирубинемия достигала почти 15 мг%. |
||
Гипербилирубинемия |
с хронической желтухой наблюдает- |
|
ся приблизительно у 5% больных с сердечной недостаточностью, чаще при пороках митрального и трехстворчатого клапанов, причем возникновению ее, как и у нашего больного, обычно способствует развитие инфаркта в легком. Нарушение функции печени с желтухой связано с гипоксией клеток, обусловленной уменьшенным кровотоком и стазом в сочетании с переполнением вен и повышенным вено-капиллярным давлением. Появление желтухи у таких больных чаще (но не всегда) коррелирует с резко повышенным венозным давлением на протяжении длительного времени.
Как известно, при сердечной недостаточности с застоем в большом круге поражаются и почки. Застойная почка ха-
рактеризуется развитием олигурии, |
повышением удельного |
веса мочи, мочевым синдромом с |
умеренной протеинурией. |
В то же время возможны различные варианты поражения почек, иногда наблюдается тенденция к гипостенурии, в других протеинурия бывает резко выраженной (у одного больного она достигла 30%о) и очень редко может появиться даже развернутый нефротический синдром.
Развитие нефротического синдрома при тромбозе почечных артерий известно давно, но в последние годы описаны случаи возникновения его при сердечной недостаточности (Thayer, 1961; Daugherty с соавт., 1962). С другой стороны, у больных с сердечной недостаточностью может развиться и заболевание почек, иногда имеющее общий генез с поражением сердца, например, ревматический нефрит, нефрит при затяжном септическом эндокардите и др. Проведение дифференциального диагноза и выявление причины нефротического синдрома представляют собой трудную задачу и у больных с сердечной недостаточностью могут оказаться особенно сложными.
Больная И. |
(наблюдение |
62-е), 44 лет, инвалид |
II |
группы, находи- |
||||||
лась в |
клинике в сентябре 1971 г. (рис. 62). В |
1945 г. после ангины пере- |
||||||||
весла острый полиартрит. В 1949 г. во время |
беременности диагностиро- |
|||||||||
ван митральный порок сердца. До |
1956 г.— повторные |
обострения |
ревма- |
|||||||
тизма |
с явлениями |
острого |
полиартрита и |
вяло |
текущего |
кардита. |
||||
С 1957 |
г. — мерцание |
предсердий |
и возникновение и |
постепенное |
нара- |
|||||
стание |
признаков |
сердечной |
недостаточности |
(одышка |
при |
движении, |
||||
затем в покое, увеличение печени, отеки ног). В 1965 г. произведена митральная комиссуротомия с последующей дефибрилляцией, после которой восстановился синусовый ритм, державшийся более 2 лет. В связи с ре- цидивом мерцательной аритмии в 1967—1968 гг. повторно производилась дефибрилляция, ко t временным эффектом (ртутные мочегонные средства
не применялись). В конце 1969 г. наступил климакс, повысилось артери- |
||
альное |
давление |
до 170/100 мм рт. ст. Несколько позже усилилась одыш- |
ка, появились приступы сердечной астмы, периодически возникала гема- |
||
турия. |
Весной |
1970 г. при обследовании урологической патологии не |
обнаружено, но постоянно наблюдалась протеинурия |
|
(1— 3°/оо) на фоне |
умеренно выраженного нарушения кровообращения. В |
июне 1971 г. вновь |
|
отмечалось ухудшение с усилением одышки, появление |
приступов сердеч- |
|
219

Р и с. 62. Схема истории заболевания больной И.
ной астмы, отеков ног, болей в правом подреберье. Позже повысилось артериальное давление, в моче обнаружен белок до 9%о. Было начато лечение сердечными гликозидами, мочегонными средствами, дексаметазоном. Для продолжения лечения поступила в нашу клинику.
Объективно: положение в постели с приподнятым изголовьем, бледна, умеренный акроцианоз, отеки ног. В легких — застойные хрипы, число дыханий 22 в 1 мин. Верхушечный толчок в VI межреберье по передней подмышечной линии, сердце расширено во всех направлениях, при аускуль1ации: на верхушке I тон усилен, интенсивные систолический и протодиастолический шумы. Мерцательная аритмия, пульс 86 ударов в 1 мин без дефицита. Артериальное давление 150/90 мм рт. ст. Магнезиальное время 24 с. Печень отчетливо пальпируется, размеры ее 18/7—16—14 см. Селезгнка не увеличена. Дизурических явлений нет, симптом Пастернацкого отрицателен. Венозное давление 200 мм вод. ст.
Анализ |
крови: |
НЬ — 13,6 г%, |
л —7100, |
п.— 4%, |
с.— 63%, |
лимф.— |
||||
20%, мон. — 10%, |
эозин. — 3%, РОЭ —25 мм/ч. |
Анализ мочи: |
удельный |
|||||||
вес — 1020, |
белок—13°/оо, лейкоциты—10—12 в |
поле |
зрения, |
эритроци- |
||||||
ты— до 14 |
в поле зрения, гиалиновые и зернистые |
цилиндры — 3—4 в |
||||||||
ноле зрения. |
Суточная протеинурия — 5,5 |
г. |
Креатинин крови—1,2 |
мг%, |
||||||
клубочковая |
фильтрация — 60 мл в |
1 мин. |
В |
сыворотке |
крови: |
общий |
||||
белок — 6,1 |
г%, холестерин — 375 |
мг%, |
формоловая |
проба |
положитель- |
|||||
ная, тимоловая—18 ед., сулемовая — 2,2 |
мл; |
электрофорез |
белков, |
титры |
||||||
противострептококковых антител в пределах нормы. На ЭКГ: мерцательная аритмия, вертикальная электрическая позиция сердца, признаки ги-
пертрофии |
левого |
желудочка, |
|
выраженные |
|
изменения |
миокарда: |
|||||||
S—"Гц, ш, Vв.» |
опущен, Т II, HI |
двухфазный, Tvj,2 |
отрицателен. |
Туз— в |
||||||||||
положителен, снижен. |
Рентгеноскопия |
грудной |
клетки: |
легочный |
рисунок |
|||||||||
в |
прикорневой |
зоне |
усилен, |
справа |
междолевая |
плевра |
утолщена, |
|||||||
сердце |
митральной конфигурации. Глазное |
дно |
без патологии. |
|
|
|||||||||
|
В |
клинике |
проводилось лечение |
строфантином |
внутривенно, |
|
лазиксом |
|||||||
в |
сочетании с хлоридом и оротатом |
калия, |
дексаметазоном по 4 |
таблетки |
||||||||||
в |
сутки; |
позже |
дополнительно назначены |
альдактон, |
делагил, |
витамины. |
||||||||
.220
В результате состояние больной улучшилось: заметно уменьшились проявления сердечной недостаточности (одышка, наклонность к тахикардии, размеры печени; магнезиальное время стало 16 с ) , почти исчезли отеки.
Отмечена |
положительная |
динамика |
некоторых лабораторных |
показателей. |
||||||
Р О § — 10 |
мм/ч, |
формоловая |
проба стала |
отрицательной. |
Холестерин — |
|||||
315 мг%, |
общий |
белок — 7,1 |
г%- В |
то же время существенной динамики |
||||||
патологических |
изменений |
в |
моче |
не произошло: сохранилась протеину- |
||||||
рия до |
14°/оо (5,4 |
г |
белка |
в сутки), |
стойкая |
гематурия (до 30 эритроцитов |
||||
свежих |
и |
выщелоченных |
в поле зрения), клубочковая фильтрация снизи- |
|||||||
лась до |
40 мл |
в |
1 |
мин, |
периодически отмечалось повышение артериаль- |
|||||
ного давления До 170/100 мм рт. ст. При выписке рекомендовано продолжать поддерживающую терапию дексаметазоном, изоланидом, мочегонными
игипотензивными средствами.
Диагноз: вяло текущий ревматизм. Ревмокардит. Митральный порок сердца (стеноз атриовентрикулярного отверстия, недостаточность клапана). Состояние после митральной комиссуротомии (в 1965 г.). Мерцание предсердий. Нарушение кровообращения по малому (застойные легкие) и большому (застойная печень, отеки) кругам. Нефротический синдром.
Таким образом, у больной с истинным ревматизмом, митральным пороком сердца на фоне выраженного нарушения Кровообращения, особенно по большому кругу, развился типичный нефротический синдром (отеки, высокая протеинурия, гипопротеинемия, гиперхолестеринемия) с наклонностью к гематурии и гипертонии. При этом признаки активности ревмокардита были весьма умеренными. При лечении дексаметазоном (лреднизолон больная плохо переносила) наряду с улучшением деятельности сердца отмечена стойкость почечного процесса, лишь незначительно выражена положительная его динамика. Не исключаются и следующие возможные причины нефротического синдрома у нашей больной: ревматический нефрит (как «самостоятельное» сопутствующее заболевание), застойная почка.
Независимо от причины, вызвавшей нефротический синдром, признана целесообразной более активная его терапия
оприменением цитостатических средств.
Вряде случаев возникают трудности не при выявлении сердечной недостаточности, а при уточнении характера заболевания, обусловившего ее развитие. Это бывает при редких болезнях сердца, перикардитах, некоторых вариантах легочного сердца и др.
Серьезные трудности встречаются при распознавании первичной легочной гипертонии (чаще обнаруживаемой у молодых женщин), особенно если больные поступают под наблю-
дение поздно, с выраженной сердечной |
недостаточностью |
(см. наблюдение 39-е). |
|
Следует иметь в виду, что гипертония малого круга кро- |
|
вообращения с развитием легочного сердца |
может возникнуть |
и после тромбоэмболии легочной артерии, |
изредка проявля- |
ясь более четко не сразу, а через некоторый промежуток времени.
221

Больной |
К. |
(наблюдение |
|||
63-е), |
41 |
года, |
автомеханик, |
||
находился |
в |
клинике |
в сен- |
||
т я б р е |
1971г. |
В феврале |
1967 г. |
||
I каблюдаЛись |
носовые |
крово- |
|||
течения. Обнаружена выражен- |
|||||
ная тромбоцитопення и диагностирована болезнь. Верльгофа. В связи с неэффективностью консервативной терапии в марте 1967 г. была произведена спленэктомия. На следующий день после операции появились бэли в груди, одышка,, кашель, затем лихорадка. Диагностирован инфаркт легкого с последующей пневмонией. Выписан домой в апреле в удовлетворительном состоянии. В ноябре перенес повторную двустороннюю пневмонию, и с того же времени отмечает постепенно нарастающую одышку. С февраля 1969 г. присоединились отеки нижних конечностей. С конца 1970 г. отмечает ухудшение общего самочувствия, одышку в покое, периодические приступообразные боли в области сердца колющего характера, боли в правом подреберье. Проводилось лечение сердечными гликоаидами с временным эффектом.
Объективно: общее состояние средней тяжести, значи-
тельный акроцианоз, отеки голеней. Грудная клетка; обычно» формы, перкуторно — звук с небольшим коробочным, оттенком, аус&ультативдо — дыхание везикулярное, ослабленное, единичные мелкопузырчатые хрипы. Число дыханий 24 в 1 мин. Прощупывается нерезко выраженная пульсация в подло-
жечной |
области за счет правого |
желудочка, тоны сердца приглушены, |
акцент |
II тона на. легочной артерии. |
Пульс 86 ударов в 1 жи-н, ритмичный. |
Артериальное давление 110/© мм рт. ст. Живот мягкий. Печень прощупывается, размеры ее 12/3—8,—7 см. Магнезиальное время-. 18 с. В. крови:
НЬ—16,8 |
г%, |
эр.— 5 300 000, |
л. — 5700, |
РОЭ — 6 |
мм/ч, |
тромбоциты — |
||||||
300 000, остальные |
показатели |
свертываемости без отклонений от нормы, |
||||||||||
показатель, гематократа—60,%. |
Биохимическое |
исследование сыворотки |
||||||||||
крови |
без |
особей костей. Показатели |
кислотыо-щелочивго состояния |
и газы |
||||||||
крови: |
рН |
крави — 7,42, рС02 — 37,Д |
мм |
рт.. ст.. (норма 38 мм |
рх. ст.). |
|||||||
р02 — 56 |
мм |
рт. |
ст. |
(норма |
90—100 мм |
рт. |
ст.), |
НЬ02 |
— 87% |
(норма |
||
95-100%)-, |
BE—Ь0,7 мэкв/л (норма |
±2,5- мэкв/л>, SB — 24,3 мэкв/л (нор- |
||||||||||
м а — 2 4 мэкв/л). Анализ мочи |
без особенностей. В мокроте найден©' лишь |
|||||||||||
умеренное |
колидества |
лейкоцитов» |
|
|
|
|
|
|
||||
Рентгенография-:, легочные поля, умерены®, эмфаэем-атоэаы, легочный рисунок больше справа, в области средней дол» усилен, и деформирован по ичтерстициальному типу, корни легких значительно расширены за счет центральных ветвей легочной артерии (что подтверждено на томограмме), диафрагма ограниченно подвижна. Талия сердца сглажена, нерезке выбу-
222
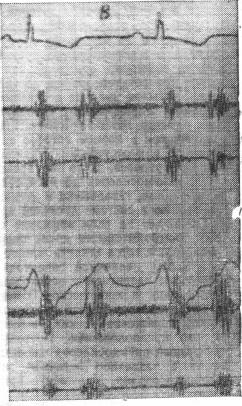
Р и с . |
63. |
Электрокар- |
||
диограммы |
|
(А |
— от |
|
12. III |
1967 |
г.; |
Б — о т |
|
10. III |
1971 |
г.) |
и |
фоно- |
кардиограмма |
(В.) |
боль- |
||
ного К- с хроническим диффузным пневмосклерозом с развитием легочной гипертеизии и хронического легочного
сердца.
На ФКГ: верхняя крива* — ЭКГ во II отведении, насле- дующие—ФКГ в диапазонах аускультативных и низких частот, флебограмма, ФКГ в диапазонах средних и высоки* частот. Давление в легочной артерии, оцененное косвенным методом по флебограмме (Hurstin), состав-
ляет около 40 мм.
хает II дуга, в 1-й косой проекции выбухает легочный конус (заключение: умеренно выраженные эмфизема легких и пневмосклероз, признаки гипер-
тонии в системе легочной артерии |
и хронического легочного сердца). На |
||
ЭКГ (рис. 63): правограмма, |
in.Va— i |
зазубрен, сегмент S — T V i - j |
|
опущен, зубцы Т н , ш |
отрицательные, TVi—s двухфазные. |
||
Функция внешнего |
дыхания: |
снижение |
жизненной емкости легких, |
нарушение в соотношении дыхательных объемов, увеличение минутного объема дыхания '(явления умеренной дыхательной недостаточности с нарушением бронхиальной проходимости).
Назначены строфантин, эуфиллин, резерпин (который затем отменен в связи с возникновением диспепсических явлений), мочегонные средства, калий, ингаляции кислорода.
В результате состояние улучшилось, одышка, цианоз, боли в правом подреберье, магнезиальное время уменьшились, отеки исчезли, печень перестала прощупываться. Больной был переведен на инвалидность II груп- пы. Рекомендовано продолжать дома прием дигоксина, эуфиллина, хлороцизина.
В клинической картине обращали на себя внимание признаки значительной перегрузки правого сердца (подложечная пульсация, электрокардиографические признаки) на фоне гипертонии малого круга (рентгенологически отчетливое Dac-
.223

Р и с . 64. Электрокардиограмма больного М. с синдромом Пиквика: правограмма, признаки выраженной коронарной недостаточности.
но связать как с прямым действием гипоксии на сосуды большого круга, так и с рядом других факторов (полицитемия и др.). Важным диагностическим признаком является уменьшение альвеолярной гипоксии, легочной гипертонии и сердечной недостаточности при снижении веса больных.
Больной М. (наблюдение 64-е), 47 лет, директор хлебозавода, находился в клинике в апреле 1969 г. В течение многих лет злоупотреблял
алкоголем. Последние |
2 года значительно прибавил в весе. В |
1968 г. пе- |
||
ренес фурункулез. С |
этого времени |
стали беспокоить |
жажда |
(выпивал |
до 10—16 л жидкости |
в сутки), боли |
в эпигастральной |
области, которые |
|
с января 1969 г. участились, присоединились боли в правом подреберье,
одышка при |
движении. В |
конце марта впервые обратился к врачу, тогда |
||
же выявлена |
глюкозуряя, |
эритроцитоз (НЬ — 20,8 г%). В течение |
послед- |
|
него года беспокоит сонливость |
(«засыпает на ходу»). Курит в |
течение |
||
20 лет. Сестра больного |
страдает |
ожирением. |
|
|
Объективно: вес 119 кг, рост 168 см, гиперстеник. Кожа лица, кистей смуглая с сероватым оттенком. Пастозность голеней, отеки стоп. Грудная клетка бочкообразной формы. Перкуторпо — коробочный звук. Дыхание ослабленное, выслушиваются рассеянные сухие хрипы (больше слева), число дыханий 24 в 1 мин, область сердца не изменена. Тоны сердца глу-
хие. Пульс |
86 |
ударов в 1 мин, ритмичный. |
Артериальное |
давление |
130/80 мм |
рт. |
ст. Магнезиальное время 16 с. |
Живот увеличен |
в объеме |
за счет жирового слоя. Размеры печени по Курлову 13/3—10—9 см. Селе-
зенка |
не |
увеличена. Анализ крови: |
НЬ — 16,8 |
г%, |
э р . — 5 564 000, л.— |
||
9650. |
Показатель |
гематокрита — 60%, |
общий |
белок — 8,28 |
г%, билиру- |
||
бин— 0,42 |
мг%, |
холестерин — 260 мг%, осадочные |
пробы, |
электрофорез |
|||
|
|
|
226 |
|
|
|
|
белков |
сыворотки в норме, |
сахар — 118 |
мг%. Сахарная |
кривая |
указывает |
|||||
на снижение толерантности к глюкозе. Анализ мочи: удельный |
вес — |
|||||||||
1014—1021, |
белок —0,231—0,033%о, |
в суточной |
моче |
сахар — 1% . На |
ЭКГ |
|||||
(рис. |
64): |
иравограмма |
(AQRS |
около |
90°), |
снижение |
сегмента |
|||
S—Т и, HI, aV F,Vi—6» зубцы |
Tn,iH,aVF |
отрицательные, |
Т V 1 - е |
двух- |
||||||
фазные. |
|
|
|
|
|
|
|
|
|
|
Рентгенологически: диафрагма |
расположена высоко, |
подвижна, |
сину- |
|||||||
сы свободны. Корни структурны. Легочные поля прозрачные. Сердце расположено поперечно, не увеличено. Аорта развернута, несколько расширена. Рентгенограмма черепа без особенностей. Функции внешнего дыхания: значительное снижение жизненной емкости легких с нарушением отношения дыхательных объемов, снижение максимальной легочной вентиляции, явления гиповентиляции легких, снижение минутного объема дыхания; умеренное нарушение бронхиальной проходимости. Нарушений в диффузии газов не обнаружено. Заключение: дыхательная недостаточность II степени.
Диагноз: ожирение III степени, дыхательная недостаточность, эритроцитоз, легочная гипертензия, хроническое легочное сердце с нарушением
кровообращения по большому кругу (застойные печень, |
почки, отеки) — |
синдром Пиквика. Сахарный диабет легкого течения. |
|
Учитывая наличие диабета с гиперхолестеринемией, изменений аорты, |
|
выявленных рентгенологически, снижение зубца Tv4 —в |
на ЭКГ, нельзя |
также исключить атеросклеротическое поражение сердца. В клинике
больной соблюдал |
гипокалорийную диету |
со значительным |
ограничением |
||
углеводов и жиров, принимал адонис, |
эуфиллин, |
гипотиазид. |
Самочув- |
||
ствие улучшилось, |
уменьшилась жажда, отеки |
исчезли. |
При |
выписке |
|
рекомендовано соблюдать ту же диету, для снижения аппетита принимать аноректическое средство (дезопимон), заниматься лечебной физкультурой.
Вариантом хронического легочного сердца является и раз-
витие сердечной недостаточности при кифосколиозе |
(так |
на- |
зываемое к и ф о с к о л и о т и ч е с к о е с е р д ц е ) . |
При |
нем |
гиповентиляция отдельных участков легких вследствие деформации грудной клетки приводит к легочной гипертонии, затем и к сердечной недостаточности, которая не всегда соответствует выраженности кифосколиоза. Это особенно затрудняет оценку роли кифосколиоза в случае сочетания его с другими заболеваниями, могущими быть причиной недостаточности кровообращения.
Больная Л. (наблюдение 65-е), 34 лет, родилась в срок, от здоровых родителей. Окончила среднюю школу, затем фармацевтический институт, в течение 2 лет работала по специальности, затем в связи с болезнью оставила работу.
С 5 лет отмечено развитие вторичных половых признаков, тогда же появились менструации, которые прекратились в 9 лет. С 7 лет стали заметны костные деформации, происходили спонтанные переломы конеч-
ностей, таза, позвоночника, |
образовывались анкилозы, ложные |
суставы. |
(Все это завершилось почти |
полной обездвиженностью.) В |
Институте |
эндокринологии диагностирован синдром Олбрайта. Последние несколько лет отмечались увеличение щитовидной железы и склонность к тахикардии.
За месяц до госпитализации в факультетскую терапевтическую клинику 1-го Московского медицинского института у больной возникло после простудного заболевания мерцание предсердий, появились отеки ног и
поясничной области, |
выраженная одышка и цианоз. |
|
|
При поступлении: |
массивная голова с башенным черепом, небольшой |
15* |
1 0 2 |
227 |
экзофтальм; под тонкими бровями параллельно им, и почти повторяя их форму, ксантелазмы. На коже между лопаток участок пигментации сиреневого цвета с коричневым оттенком. Скелет резко деформирован: укорочение и искривление конечностей, анкилозы почти всех суставов. Молочные железы не развиты. Признаки выраженной сердечной недостаточности:
одышка, цианоз, набухшие яремные |
вены, отеки |
ног и |
поясничной |
обла- |
сти. Печень выступает из-под края |
реберной |
дуги |
на 4—5 см. |
Над |
легкими жесткое дыхание, число дыханий 24—30 в 1 мин. Щитовидная железа заметно увеличена.
Сердечно-сосудистая система: отчетливая пульсация в III—IV межреберье слева от грудины, левая граница сердечной тупости по передней подмышечной линии, правая не смещена. Пульс малого наполнения. Мерцательная аритмия с частотой сердечных сокращений 140—160 в 1 мин и дефицитом пульса 20—40 ударов в 1 мин. Тоны сердца приглушены, громкий систолический шум над всей областью сердца с максимумом в III—IV межреберье слева от грудины. Протодиастолический ритм галопа.
Артериальное давление |
110/70 мм |
рт |
ст. |
На ЭКГ: мерцание предсердий, |
|||||
отклонение |
электрической |
оси |
влево, |
отрицательные |
зубцы |
Ti, v3— |
|||
Анализ |
крови: НЬ — 11,3 |
г%, |
эр.— 4 110 000, цв. пок. — 0,82, л.—5400, |
||||||
е. —74,5%, |
п.—1,5%, |
эозин, —1%, |
баз, — 1%, |
лимф, —14,5%, |
мон,— |
||||
7,5%, РОЭ — 5 мм/ч. |
Общий белок |
крови — 5,68 |
г%, альбумины — 48%, |
||||||
глобулины — 52%. Фракции |
глобулинов: а, — 5,8%, <*2—10,2%, |
Р — 13%, |
|||||||
у — 23%. Фибриноген — 330 |
мг%, |
холестерин — 125 мг%, |
тимоловая про- |
||||||
ба 2,1 ед., |
йодная — слабо положительная, билирубин — 0,9 мг%, |
калий — |
|||||||
17,3 мг%, |
кальций — 9,4 мг%, натрий — 368 мг%. |
|
|
|
|||||
Анализ |
мочи: удельный |
вес— 1020, |
белок — 0,16%о, |
сахара |
нет, со- |
||||
держание уробилина повышенное, |
лейкоциты — 30—40 в |
поле зрения. |
|||||||
Несмотря на лечение сердечными гликозидами и мочегонными средствами, больная умерла через 4 дня после поступления при нарастающих явлениях сердечно-сосудистой недостаточности.
Клинический диагноз: синдром Олбрайта — полиостальная фиброзная дисплазия с деформацией скелета после множественных патологических
переломов, полигландулярная эндокринопатия, диффузный |
токсический |
|
зоб II стадии, дистрофия миокарда; мерцательная аритмия; |
недостаточ- |
|
ность |
кровообращения. |
|
На |
секции диагноз был подтвержден. Помимо указанного, |
обнаруже- |
ны аденома передней доли гипофиза, кисты яичников, атрофия надпочечников, порок развития (склероз и укорочение) митрального и трехстворчатого клапанов, фиброз эндокарда предсердий и левого желудочка,
диффузный |
кардиосклероз. |
Таким |
образом, основное заболевание — с и н д р о м О л - |
б р а й т а — было распознано своевременно и правильно. О нем свидетельствовали множественное поражение костей без нарушения содержания кальция (в принципе также и фосфора) в крови; участки бурой пигментации кожи без возвышения; эндокринная дисфункция с преждевременным созреванием, выразившимся ранним появлением месячных и развитием тиреотоксикоза.
Предполагается, что синдром Олбрайта обусловлен эмбриональным повреждением гипофиза. Считается, что это заболевание имеет хороший прогноз в отношении жизни (иногда и в отношении деторождения), и поражение сердца при нем практически не встречается. Правда, известно, что при синдроме Олбрайта, как правило, отмечается увеличение сердеч-
228
