
5 курс / Инфекционные болезни / Доп. материалы / ДЕТСКИЕ ИНФЕКЦИОННЫЕ БОЛЕЗНИ
.pdf
РАЗДЕЛ 3. РЕСПИРАТОРНЫЙ СИНДРОМ ПРИ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЯХ У ДЕТЕЙ
Наиболее тяжелые формы болезни свойственны детям до одного года. У детей младшего возраста развиваются симптомы дыхательной недостаточности вследствие вовлечения в патологический процесс нижних отделов респираторного тракта с преимущественным поражением мелких бронхов, бронхиол и альвеол и развитием бронхитов (острые, обструктивные) и бронхиолитов. Характерно несоответствие тяжести поражения нижних отделов дыхательных путей (выражена дыхательная недостаточность) высоте лихорадки (субфебрильная температура тела) и интоксикации (слабая или умеренная).
Появляется кашель, постепенно он усиливается, становится коклюшеподобным: спазматическим, приступообразным, навязчивым, малопродуктивным. Тяжесть состояния обусловлена бурно развивающейся дыхательной недостаточностью. Возникает выраженная экспираторная одышка до 60–80 в мин с втяжением межреберных промежутков и эпигастральной области, участием вспомогательной мускулатуры и раздуванием крыльев носа. Существенно выражены другие признаки дыхательной недостаточности: бледность и мраморность кожи, периоральный или общий цианоз, возбуждение или адинамия, тахикардия. Развивается гипоксемия, в тяжелых случаях и гиперкапния. Для бронхиолита характерно эмфизематозное вздутие грудной клетки. Отмечается коробочный оттенок перкуторного звука. Печень и селезенка пальпируются ниже реберной дуги вследствие опущения диафрагмы. Аускультативно над легкими на фоне удлиненного выдоха выслушиваются обильные, рассеянные, мелкопузырчатые и крепитирующие хрипы, иногда свистящие и сухие. После кашля аускультативная картина не изменяется. При рентгенологическом обследовании выявляют эмфизему легочной ткани без очаговых воспалительных теней.
У старших детей заболевание в большинстве случаев протекает в виде легкого респираторного заболевания с признаками слабовыраженной интоксикации. Отмечается умеренная головная боль, вялость. Температура тела обычно субфебрильная, иногда достигает 38 °С. В неосложненных случаях продолжительность лихорадочного периода составляет 2–7 дней.
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

ДЕТСКИЕ ИНФЕКЦИОННЫЕ БОЛЕЗНИ
Тропизм различных вирусов, вызывающих ОРВИ, представлен в таблице 5.
Таблица 5 — Тропизм различных вирусов, вызывающих острую респираторную вирусную инфекцию
Вирус |
Наиболее часто поражаемый орган |
Грипп |
Трахея, носоглотка, сосуды |
Парагрипп |
Гортань |
Аденовирус |
Глотка, конъюнктива, кишечник |
Риновирус |
Полость носа |
Реовирус |
Носоглотка, кишечник |
Коронавирус |
Носоглотка, бронхи, кишечник |
РС-вирус |
Бронхиолы, альвеолы |
Бокавирус |
Носоглотка, кишечник |
Метапневмовирус |
Трахея, носоглотка, сосуды |
Лабораторная диагностика гриппа и других ОРВИ
Распознавание гриппа в период эпидемической вспышки не представляет трудностей, когда клинические проявления его типичны, а удельный вес гриппа среди всех ОРЗ достигает 90 %. В межэпидемическое время, когда преобладают атипичные формы гриппа, клинически его трудно отдифференцировать от других острых респираторных инфекций, так как на долю гриппа в этот период приходится 3–5 % от всего числа ОРЗ. В это время диагноз гриппа можно поставить только после лабораторного подтверждения.
Вобщем анализе крови — незначительный лейкоцитоз с нейтрофилезом в первые сутки заболевания (в неосложненных случаях количество лейкоцитов остается неизменным), в дальнейшем лейкопения с относительным лимфоцитозом.
Специфическая диагностика. Экспресс-методом диагностики гриппа и других ОРВИ является метод иммунофлюоресценции — определение вирусных антигенов в слизи или мазках отпечатках рото- и носоглотки с помощью флуоресцирующих антител. Исследуемый материал берут в первые дни болезни. Приготовленные из него мазки обрабатывают специфическими флуоресцирующими сыворотками. Образовавшийся комплекс антиген-антитело ярко светится в ядре и цитоплазме клеток цилиндрического эпителия и отчетливо виден в люминесцентном микроскопе. Ответ можно получить через 2–3 ч.
Внастоящее время также разработаны тесты для одноэтапного быстрого качественного выявления вируса гриппа А и(или) вируса гриппа В в респираторных выделениях человека. Определение осно-
вано на принципе иммунохроматографического анализа. Занимает
10 мин и обычно проводится непосредственно на приеме у врача.

РАЗДЕЛ 3. РЕСПИРАТОРНЫЙ СИНДРОМ ПРИ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЯХ У ДЕТЕЙ
Современный метод диагностики ПЦР для выявления нуклеиновых кислот вирусов из слизи зева и носа является наиболее точным для серотипирования вирусов.
Ранее рекомендовались серологические реакции — реакция нейтрализации, РТГА и РСК, но они являются методами ретроспективной диагностики и в настоящее время не используются.
В случае неясного клинического течения заболевания острой респираторной инфекции (гриппоподобное заболевание, тяжелая острая респираторная инфекция), требующего исключения диагноза «грипп», лабораторные исследования образцов биологического материала проводятся в микробиологических лабораториях только методом ПЦР.
Для выявления бактериальной этиологии ОРЗ или бактериологической расшифровки осложнений по показаниям проводят соответствующие исследования (микроскопия, посевы и т. д.) материалов от пациентов (мокрота, мазки со слизистых носоглотки и т. д.), серологические исследования с определением антител в ИФА.
Согласно действующим Санитарным нормам и правилам «Требования к организации и проведению санитарно-противоэпидемиче- ских мероприятий, направленных на предотвращение заноса, возникновения и распространения гриппа» от 29.12.2012 г., № 217 выделяют следующие понятия:


 но
но






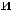


















Гриппоподобное заболевание — острое респираторное заболевание, начавшееся в течение предыдущих 7 календарных дней и сопровождающееся повышением температуры тела в анамнезе или при измерении до 38 ˚C и более и кашлем.
 заболевания людей, имеющиех симптомы острых респираторных инфекций, гриппоподобных заболеваний или тяжелых острых респираторных инфекций, одновременно возникающие на ограниченной территории, в отдельном коллективе, в группе коллективов, связанных эпидемиологически общим источником возбудителя или факторами его передачи.
заболевания людей, имеющиех симптомы острых респираторных инфекций, гриппоподобных заболеваний или тяжелых острых респираторных инфекций, одновременно возникающие на ограниченной территории, в отдельном коллективе, в группе коллективов, связанных эпидемиологически общим источником возбудителя или факторами его передачи.
Острая респираторная инфекция — острое респираторное заболевание, характеризующееся внезапным появлением, по крайней мере, одного из четырех респираторных симптомов (кашель; боль в горле; одышка; острый насморк) при наличии клинических данных о том, что заболевание обусловлено инфекцией и проявляется с повышением или без повышения температуры тела.
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

ДЕТСКИЕ ИНФЕКЦИОННЫЕ БОЛЕЗНИ
Подозрительный случай гриппа (только для вирусов с панде-
мическим потенциалом) — случай гриппоподобного заболевания, при котором соблюдается одно из условий: пациент тесно контактировал с лицом, имеющим подтвержденную инфекцию, вызванную вирусом гриппа с пандемическим потенциалом, в период времени, когда это лицо находилось в состоянии заболевания; пациент совершил поездку в населенный пункт, где имеют место подтвержденные случаи заболевания, вызванного вирусом гриппа с пандемическим потенциалом.
Подтвержденный случай гриппа — заболевание, при котором симптомы гриппоподобного заболевания, острой респираторной инфекции или тяжелой острой респираторной инфекции подтверждаются положительным лабораторным исследованием на грипп (сезонный/ пандемический) одним из следующих методов: ПЦР в режиме реального времени; выделение вируса в культуре клеток/развивающемся курином эмбрионе; серологический (парные сыворотки).
Тяжелая острая респираторная инфекция — острое респира-
торное заболевание, начавшееся в течение предыдущих 7 календарных дней, требующее госпитализации и сопровождающееся повышением температуры тела в анамнезе или при измерении до 38 ˚C и более, кашлем и одышкой или затрудненным дыханием.
Лечение гриппа и других ОРВИ
Большинство детей с легкими и среднетяжелыми формами респираторных заболеваний лечатся в домашних условиях. Госпитализации подлежат дети с тяжелыми формами заболевания, с наличием осложнений и при отсутствии возможности в домашних условиях обеспечить надлежащий режим и уход. Всем детям независимо от степени тяжести болезни назначается постельный режим до нормализации температуры тела. Диета молочно-растительная, частое дробное питье теплого чая, настоя шиповника, щелочных минеральных вод, клюквенного или брусничного морса. Суточный объем жидкости для детей раннего возраста должен составлять на период лихорадки 150 мл/кг, после снижения температуры — 100 мл/кг.
Этиотропная терапия включает химиопрепараты, обладающие специфической антивирусной активностью. К числу важнейших достижений последних лет в лечении гриппа относится создание препарата нового поколения озельтамивира (Тамифлю, Флустоп). Озельтамивир фосфат является высокоэффективным пролекарством (предшественником) мощного селективного ингибитора нейраминидазы вирусов гриппа А и В — озельтамивира карбоксилата. Озельтамивир, соединяясь с гидрофобным «карманом» активного участка нейраминидазы вируса гриппа, блокирует способность последнего отщеплять остатки сиаловой кислоты с поверхности инфицированной клетки, тем самым подавляя выход из нее новых вирионов. Пероральный прием препа-

РАЗДЕЛ 3. РЕСПИРАТОРНЫЙ СИНДРОМ ПРИ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЯХ У ДЕТЕЙ
рата в форме пролекарства обеспечивает присутствие 75 % принятой дозы в крови в виде активного метаболита. Разовая доза озельтамивира для детей старше года доза зависит от массы тела: < 15 кг — 30 мг, 15–23 кг — 45 мг, 24–40 кг — 60 мг, > 40 кг — 75 мг — и принимается
2 раза в день 5 дней. Препарат, как правило, хорошо переносится, в том числе пациентами, имеющими сопутствующие заболевания. Возникающие в редких случаях побочные явления со стороны желудоч- но-кишечного тракта в виде тошноты носят транзиторный характер и не требуют отмены препарата.
Занамивир зарегистрирован для лечения гриппа у детей старше 7 лет, применяется ингаляционно. Специальные предосторожности следует соблюдать при назначении занамивира у пациентов с бронхиальной астмой.
У некоторых вирусов гриппа развивается устойчивость к противовирусным препаратам, ограничивающая эффективность лечения. ВОЗ ведет мониторинг чувствительности циркулирующих вирусов гриппа к противовирусным препаратам в целях своевременного предоставления руководства в отношении использования противовирусных препаратов при клиническом ведении пациентов и для потенциальной химиопрофилактики.
Патогенетическая терапия неосложненного гриппа и ОРВИ включает дезинтоксикационную терапию, противовоспалительную терапию, антигистаминные препараты и т. д. При проведении дезинтоксикационной терапии объем вводимой жидкости рассчитывают на основании физиологической потребности и патологических потерь жидкости организмом.
Противовоспалительная терапия. При тяжелых клинических формах гриппа показаны кортикостероиды (преднизолон из расчета 1–2 мг/кг в течение 1–2 дней). Больным с развившимся острым респираторным дистресс-синдромом, признаками отека мозга лечение проводят в условиях реанимационного отделения.
Симптоматическое лечение. Жаропонижающие средства, не влияя на причину лихорадки и не сокращая общей ее продолжительности, существенно облегчают состояние больного гриппом и другими респираторными заболеваниями и снижают, особенно у маленьких детей, потребление кислорода, потерю жидкости, дополнительную нагрузку на сердце и легкие, а также риск развития отека мозга.
Парацетамол — препарат первого выбора, его разовая доза составляет 10–15 мг/кг, суточная — 60 мг/кг. Действие при приеме в растворе начинается через 30 мин и длится до 8 ч. Парацетамол, в отличие от нестероидных противовоспалительных средств (НПВС), не вызывает раздражения слизистой оболочки желудка.
Ибупрофен — препарат из группы НПВС, относится к жаропонижающим средствам второго выбора. Разовая доза составляет 5–7 мг/
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

ДЕТСКИЕ ИНФЕКЦИОННЫЕ БОЛЕЗНИ
кг, суточная — 20–40 мг/кг. Препарат рекомендуют применять при инфекциях с выраженным воспалительным компонентом и болевыми реакциями, поэтому его назначение при гриппе вполне оправдано.
В педиатрической практике не следует применять нимесулид (Найз, Нимулид и др.). Применение данного препарата как жаропонижающего средства у детей запрещено практически во всех странах мира из-за гепатотоксичности и возможных летальных исходов.
С жаропонижающей целью также могут использоваться метамизол, напроксен, мелоксикам, диклофенак в возрастных дозировках и другие НПВС.
При наличии признаков «белой гипертермии» (с нарушением микроциркуляции) — необходимо дополнительно к жаропонижающим средствам использовать спазмолитики (дротаверин, папаверин) в возрастных дозировках.
Из других средств симптоматической терапии используют сред-
ства от кашля и отхаркивающие препараты. Не рекомендуется в первые дни болезни назначать препараты, угнетающие кашлевой рефлекс, так как они способствуют задержке в дыхательных путях вируса, клеток, инфицированных вирусом, и в результате этого инфекция спускается в нижние дыхательные пути. К этим препаратам можно прибегнуть на 2–3 дня после 3-го дня болезни, когда местный процесс (репликация вируса в клетках эпителия) практически завершился, вирус находится главным образом в крови, а кашель еще остается мучительным, причиняющим боль и беспокойство. Облегчают отделение слизи трава термопсиса, мукалтин, пертуссин.
Сосудосуживающие средства (оксиметазолин, нафазолин или ксилометазолин) сужают мелкие сосуды и капилляры, что снимает отек и облегчает дыхание. Однако использовать их нужно с осторожностью, вследствие развития привыкания. При длительном использовании может развиться медикаментозный ринит — состояние, при котором ребенок сможет нормально дышать только при использовании капель. Отек усилится и станет постоянным. Поэтому применение сосудосуживающих средств не должно превышать 3–5 дней.
При затрудненном носовом дыхании и насморке преимущественно используют промывание носовых ходов. Для промывания используют физраствор, раствор морской соли. Большое преимущество таких средств состоит в том, что они не вызывают привыкания и не имеют побочных эффектов, поэтому применять их можно с первых дней жизни.
При развитии обструктивного бронхита показаны ингаляционные бронходилятаторы. Оптимальным аппаратом для введения лекарственных средств данной группы является небулайзер, который обеспечивает максимальную их доставку к бронхам. С этой целью могут использоваться следующие группы лекарственных средств: быстро-

РАЗДЕЛ 3. РЕСПИРАТОРНЫЙ СИНДРОМ ПРИ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЯХ У ДЕТЕЙ
действующие β2-агонисты (сальбутамол, фенотерол); М-холинолитики (ипратропиума бромид (атровент)); комбинированные лекарственные средства (беродуал — фенотерол + ипратропиума бромид). Для купирования острого бронхообструктивного синдрома возможно применение ингаляционных ГКС (будесонид, флутиказон).
Лечение острого стенозирующего ларинготрахеита. В насто-
ящ
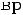
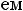
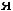




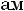







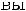












В случае стеноза гортани II ст. и выше к будесониду добавляют системные ГКС парентерально однократно: дексаметазон из расчета 0,6 мг/кг масса тела или преднизолон 1–2 мг/кг.
При наличии комбинированной обструкции дыхательных путей — β2-агонисты: сальбутамол, фенотерол ингаляционно. При сохранении стеноза — перевод в реанимационное отделение.
При стенозе III–IV ст. проводят ингаляции с 0,01 % раствором эпинефрина (в виде аэрозоля) в течение 15 мин при возможности мониторирования пациента. При возможности в качестве газа-носителя использовать кислород. Будесонид через небулайзер 2 мг и дексаметазон 0,6 мг/кг внутривенно — сочетанно.
Лечебный эффект системных ГКС наступает спустя 15–45 мин с сохранением эффекта от 4 до 8 ч. При возобновлении симптомов стеноза гортани введение ГКС следует повторить в той же дозе. Стероидная терапия может быть продолжена, при необходимости, в течение нескольких дней, но со 2-го дня дозу снижают. Обязательна подача увлажненного кислорода.
Антибактериальная терапия при осложнениях. При тяжелой форме гриппа детям 2 лет жизни, особенно ослабленным сопутствующими заболеваниями, у которых более вероятны бактериальные осложнения, назначают антибактериальную терапию. Показанием к назначению антибактериальных лекарственных средств при ОРЗ является установление диагноза пневмонии или подозрение на наличие пневмонии и других бактериальных осложнений.
Антибактериальные лекарственные средства, используемые при лечении пневмоний, назначаются в зависимости от тяжести и сроков заболевания и применяются в сочетании с указанной противовирусной терапией. Их роль возрастает по мере увеличения сроков заболевания. При наличии показаний к назначению антибактериальных
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

ДЕТСКИЕ ИНФЕКЦИОННЫЕ БОЛЕЗНИ
лекарственных средств в амбулаторной практике стартовыми антибиотиками являются амоксициллин или амоксициллин/клавуланат.
Стартовой схемой лечения внебольничной вирусно-бактериальной пневмонии в стационаре (в сочетании с противовирусными препаратами) может являться назначение защищенных аминопенициллинов (амоксициллин/клавуланат, ампициллин/сульбактам) или цефалоспоринов II–III поколений (цефуроксим, цефтриаксон, цефотаксим). В более тяжелых случаях показано назначение защищенных цефалоспоринов (цефоперазон/сульбактам) или карбапенема, не обладающего антисинегнойным эффектом (эртапенем), в сочетании с макролидами или респираторными фторхинолонами.
В случае аллергии у пациента к β-лактамным антибиотикам, или при наличии клинических проявлений в пользу заболевания, вызванного атипичными микроорганизмами (M. pneumoniae, C. pneumoniae), обосновано назначение антибиотиков группы макролидов или респираторных фторхинолонов.
Иммунотропные лекарственные средства. В комплексное ле-
чение острых респираторных заболеваний включают иммунотропные лекарственные средства — ИФ и их индукторы (ИИ), обладающие комбинированным этиотропным и иммуномодулирующим эффектом.
ИФ являются медиаторами иммунитета (цитокинами), обладающими универсально широким спектром биологической активности, в частности антивирусным и иммуномодулирующим эффектом. Система ИФ есть во всех клетках организма; при проникновении в клетку любого вируса в ней вырабатываются ИФ, подавляющие вирусную репликацию, блокируя синтез вирус-специфических белков. Выработка ИФ — первая линия защиты клетки от вирусной инфекции, значительно опережающая синтез специфических антител и другие факторы иммунитета. В отличие от антител, ИФ ингибируют внутриклеточные этапы репродукции вирусов в зараженных клетках и обеспечивают невосприимчивость к вирусам окружающих здоровых клеток. Попадая из ворот инфекции в кровь, ИФ распределяются по организму, предотвращая последующую диссеминацию вирусов. Антивирусные свойства более всего присущи ИФ-α и ИФ-β, а ИФ-γ оказывает преимущественно иммунорегуляторный и антипролиферативный эффекты. Наиболее детально изучены взаимоотношения системы ИФ с вирусами гриппа. Установлено, что белок NS1 вируса угнетает выработку ИФ инфицированными клетками, что способствует быстрому прогрессированию инфекции. Известно также подавление защитного действия

РАЗДЕЛ 3. РЕСПИРАТОРНЫЙ СИНДРОМ ПРИ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЯХ У ДЕТЕЙ
ИФ при респираторно-синцитиальной инфекции и некоторых других ОРВИ. Такие препараты, как гриппферон, ингарон (применяются в виде назальных капель), а также виферон (гель, мазь, свечи) и другие рекомбинантные ИФ нашли широкое применение для лечения и профилактики ОРВИ, включая грипп.
Индукторы интерферонов обладают не только широкими антивирусными свойствами, но и иммуномодулирующим эффектом. Индукторы интерферонов стимулируют пролонгированную выработку организмом собственного ИФ, достаточного для достижения терапевтического и профилактического эффектов. Наиболее известные индукторы интерферонов — циклоферон, амиксин, кагоцел, гроприносин, бронхомунал, арбидол.
Доказанной эффективности использования иммунотропных средств при ОРВИ нет.
Прогноз. При неосложненном гриппе трудоспособность восстанавливается через 7–10 дней, при присоединении пневмонии — не ранее 3–4 недель. Тяжелые формы (с энцефалопатией или отеком легких) могут представлять угрозу для жизни.
Профилактика
Наилучшей системой профилактики гриппа и других ОРЗ (неспецифическая профилактика) является формирование собственного адекватного иммунного ответа. Способствуют этому здоровый образ жизни, рациональный режим дня, полноценное питание, разнообразные программы закаливания. Рекомендуют прием витаминов, адаптогенов, фитонцидных препаратов и др.
Специфическая профилактика гриппа заключается в проведе-
нии вакцинации, которая является наиболее эффективным средством специфической профилактики тяжелых форм гриппа и летальности от его осложнений и гипертоксических форм.
Вакцинация проводится с использованием инактивированных (цельновирионных, расщепленных и субъединичных) вакцин. Вакцины производятся из инактивированных вирусов, расщепленных вирионов, очищенных поверхностных антигенов. Вакцины содержит обычно 3 штамма (2 типа А и 1 типа В).
Инактивированная цельновирионная вакцина используется у детей старше 7 лет и взрослых (представляет собой очищенные вирусы гриппа, культивированные на куриных эмбрионах, инактивированных ультрафиолетовым облучением), обладает хорошими показателями иммунного ответа и высокой реактогенностью.
Расщепленные (сплит) вакцины содержат частицы разрушенного вируса — поверхностные и внутренние белки. Изготавливается вакцина путем расщепления вирусных частиц при помощи органических
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

ДЕТСКИЕ ИНФЕКЦИОННЫЕ БОЛЕЗНИ
растворителей или детергентов. Сплит-вакцины характеризуются значительно меньшим риском побочных реакций, предположительно в связи с разрушением пространственной структуры вируса, поэтому могут применяться для всех возрастных групп, начиная с 6-месячного возраста.
Субъединичные вакцины состоят лишь из двух поверхностных вирусных белков, гемагглютинина и нейраминидазы, которые наиболее важны для индукции иммунного ответа против гриппа. Благодаря своей высокой эффективности и низкой реактогенности, данные вакцины могут применяться у детей начиная с 6-месячного возраста.
Из-за высокой реактогенности цельновирионных живых вакцин (способность вызвать тяжелые фебрильные реакции), они в настоящее время не рекомендуются для применения у детей.
Детям с 6 мес. до 9 лет, ранее не болевшим гриппом и ранее не вакцинированным, рекомендуется вводить две дозы вакцины с интервалом в 4 нед. Желательно, чтобы вторая доза была сделана до начала декабря. Двукратное введение вакцины обеспечивает адекватный иммунный ответ у детей.
Оптимальным временем для проведения вакцинации против гриппа в Северном полушарии является осенний период — с сентября по ноябрь. Время выработки антител занимает около 2–4 нед. Высокий титр антител, вызванный прививкой, держится несколько месяцев и начинает падать спустя 6 мес. после вакцинации. Поэтому слишком заблаговременная вакцинация не рекомендуется.
Нежелательные явления при проведении вакцинации включают: а) местные реакции (болезненность в месте введения вакцины встречается у 10–64 % лиц и может сохраняться в течение 2 дней); б) системные реакции (жар, недомогание, миалгия и другие симптомы могут появляться через несколько часов после вакцинации и сохраняться 1–2 дня); в) в редких случаях аллергические реакции (в результате гиперчувствительности к компонентам вакцины): крапивница, отек, обострение бронхиальной астмы, анафилактическая реакция; г) синдром Гийена — Барре (неврологическое осложнение).
КОРОНАВИРУСНАЯ ИНФЕКЦИЯ
Коронавирусная инфекция — это группа острых инфекционных заболеваний с аэрогенным механизмом заражения, вызываемые РНК-содержащими коронавирусами, характеризующиеся преимущественным поражением дыхательных путей, лихорадкой, интоксикацией.
