
4 курс / Акушерство и гинекология / Медицинские_материалы_и_имплантаты_с_памятью_формы_В_14_томах_Том
.pdf8.3. Клинические результаты пластики дефектов ректовагинальной перегородки |
181 |
Использование клипс предполагает пережатие культей и исключает их прошивание. С одной стороны, мы гарантированы от прорезывания и расхождения швов, с другой – отсутствует эффект инородного тела, связанный с наличием в ране шовного материала, поскольку никелид титана биологически инертен.
После обработки операционного поля и свищевого хода антисептиками промежность рассекается в поперечном направлении до свищевого хода (рис. 8.24, а). Суть операции состоит в расщеплении краев рубцовой ткани и отделении стенки кишки от стенки влагалища вокруг свищевого хода, последний острым путем с предосторожностью выделяется до стенки прямой кишки и влагалища (рис. 8.24, б).
На середине расстояния между стенкой прямой кишки и влагалища свищ берется на 4 держалки. Швы-держалки накладываются попарно на боковые стенки свища на расстоянии 3 мм друг от друга. При удерживании за держалки свищ пересекается в поперечной плоскости (рис. 8.24, в), культи свища обрабатываются йодом и выворачиваются в просвет прямой кишки (рис. 8.24, г). В момент выворачивания культей необходимо тщательно мобилизовать их основания, что дает возможность при потягивании за культю в просвет влагалища и прямой кишки втянуть стенки этих органов, формирующих начало свищевого хода. На втянутую стенку влагалища, предварительно расширенную ограничителем полых органов, накладывается клип ниже основания свища (рис. 8.25, а).
После растяжения анального сфинктера ограничителем просвета полых органов в прямую кишку при подтягивании за культю свища втягивается стенка прямой кишки и накладывается клип ниже основания свища.
Клип имеет овальную форму, изготовлен из никелид-титановой проволоки диаметром 1,5–2,0 мм марки ТН-10, обладает эффектом памяти формы. В охлажденном виде до +5 °С клип хранится в растворе с антисептиком до момента клипирования. При наложении под воздействием температуры тела клип сжимается, создавая усилия 500–700 г. Отторжение происходит на 9– 11-е сут.
Промежностный этап: в рану ректовагинальной перегородки помещается имплантат из пористого никелида титана, насыщенный антибиотиками (рис. 8.25, б). Ограничители просвета полых органов дают возможность широкого обзора операционного поля. Завершен этап клипирования оснований свищевого хода (рис. 8.25, в).
При помощи имплантата основания свища, стенка влагалища и прямой кишки разобщаются (рис. 8.25, г). Рана промежности послойно ушивается
(рис. 8.25, д).
Нами наблюдалась пациентка С. с послеродовым прямокишечно-влага- лищным свищом. Давность страдания – 3 мес. Свищ образовался после ушивания разрыва промежности третьей степени, причиной которого стали стремительные роды крупным плодом.

182 Г л а в а 8. Пластика дефектов ректовагинальнойперегородкипористымникелидомтитана
а |
б |
в |
г |
Рис. 8.25. Операция прямокишечно-влага- лищного свища: а –.на втянутую стенку влагалища по держалке накладывается клип ниже основания свища; б – подготовлен имплантат из пористого никелида титана для помещения в рану промежности; в
– завершен этап клипирования оснований свищевого хода; г – имплантат разделяет стенки влагалища, прямой кишки и основание свища; д – операция прямокишечновлагалищного свища, в ране пористый и клипированные основания свища
д

8.3. Клинические результаты пластики дефектов ректовагинальной перегородки |
183 |
Восстановление целостности промежности было произведено сразу после родов. Через 2 нед сформировался прямокишечно-влагалищный свищ. После курса противовоспалительной терапии фистула закрылась, но через 2 нед рецидивировала вновь. Консервативная терапия проводилась в течение 2 мес с переменным успехом. У женщины появились боли во влагалище и области промежности, на фоне которых закрывшийся свищ вновь начал функционировать.
На момент поступления больная предъявляла жалобы на боли в области промежности и во влагалище. При осмотре: вход во влагалище сужен за счет рубцового процесса, переходящего на левую стенку влагалища.
Свищ располагался слева, на 3 см выше входа. Область соустья представляла собой кратерообразное углубление, на дне которого определялась нежная ткань в виде тонкой пленки. Возле «кратера» – единичные грануляции. Пальпация этой области резко болезненна.
Проведенные фистулография и ректороманоскопия дали отрицательный результат. Свищ на момент исследования не функционировал, хотя на слизистой прямой кишки, в проекции кишечной порции свища, определялся участок гиперемии.
В 3 см от ануса на 3 ч визуализировался участок локальной гиперемии размером с двухкопеечную монету, болезненный при пальпации, что было расценено как проявление парапроктита. Сопутствующее заболевание у больной – эрозия шейки матки. Проведенная сфинктерометрия свидетельствовала о недостаточности замыкательного аппарата прямой кишки.
Учитывая рецидивирующий характер свища и признаки парапроктита, был проведен курс мощной противовоспалительной терапии по изложенной выше методике. Явления парапроктита полностью курировались через 3 дня, боли во влагалище значительно уменьшились. После достижения первой степени чистоты влагалищного секрета и с учетом менструального цикла проведена диатермокоагуляция шейки матки. Через месяц, на 7-й день цикла, под перидуральной анестезией выполнена операция иссечения прямокишеч- но-влагалищного свища по предлагаемой методике.
Рис. 8.26. Рентгенограмма ректовагинальной области пациентки С., выполненная через 5 дней после операции. Видны клипы и пористая пластина

184 Г л а в а 8. Пластика дефектов ректовагинальнойперегородкипористымникелидомтитана
Послеоперационный период протекал гладко, заживление швов первичным натяжением. Первый акт дефекации – на 10-е сут на фоне слабительных. Жалобы на дискомфорт от наличия пластины отсутствовали. Выписана на 15-е сут с момента операции (рис. 8.26).
8.3.5. Отдаленные результаты
Контрольное исследование проводили через 2, 6 и 12 мес. Мы проследили 2 пациенток – с послеродовым свищом и разрывом промежности 3-й степени. На момент осмотра жалоб не было. Шов на промежности в виде тонкой белесоватой полоски, слизистая влагалища розовая, швов на ней не видно. Рубцовых изменений во влагалище нет. Пластина прощупывалась в виде безболезненного уплотнения, ткани вокруг не инфильтрированы. Функция запирательного аппарата не страдала.
Больная С., 33 года. Контроль через 12 мес. Жалоб не предъявляет. Шов на промежности в виде тонкой белесой полоски.
При осмотре в зеркалах: слизистая влагалища розовая, рубцовой ткани нет. Шейка матки визуально не изменена. В ректовагинальной перегородке определяется пластина в виде безболезненного уплотнения. Результаты сфинктерометрии свидетельствовали о полноценности функции запирательного аппарата прямой кишки.
8.4. Пластика тазового дна с использованием сверхэластичного тканевого никелида титана
После экстирпации матки в 10–30% случаях наблюдается несостоятельность тазового дна, характеризующаяся опущением стенок влагалища или несостоятельностью мышечной диафрагмы. Данные состояния ведут к осложнениям воспалительного характера, образованию грыж тазового дна различной степени выраженности, нарушению мочеиспускания, снижению трудоспособности, уменьшению комфортности жизни пациенток. Для профилактики указанных осложнений многие хирурги применяли различные имплантационные и трансплантационные материалы, чаще других использовали сетчатые полимерные имплантаты. Однако проведение таких операций далеко не всегда позволяли достигнуть удовлетворительных результатов, ввиду осложнений, связанных с резорбцией трансплантатов и отсутствием биомеханической совместимости имплантатов с тканями организма.
В целях реконструкции переднего и заднего отделов тазового дна, укрепления тканей и долговременной стабилизации фасциальных структур при выпадении стенок влагалища, стенок прямой кишки, петель тонкого кишечника и мочевого пузыря путем механического усиления с помощью имплантата из никелида титана, закрывающего фасциальный дефект, а также про-

8.4. Пластика тазового дна с использованием сверхэластичного тканевого никелида титана 185
филактики несостоятельности тканей тазового дна после экстирпации матки разработана технология применения сетчатых никелид-титановых имплантатов и сверхэластичной тонкопрофильной тканевой системы на основе наноструктурной нити из никелида титана.
Техника операции. После экстирпации матки на тазовое дно помещают сетчатый имплантат, изготовленный путем безузлового плетения сверхэластичной никелид-титановой нити, толщиной 40 - 60 мкм, или в виде тонкопрофильной сверхэластичной ткани из никелида титана, толщиной мкм и шириной ячейки до 240 мкм, состоящий из 3 частей, таким образом, чтобы дно мочевого пузыря располагалось впереди. Основная часть – овальной формы, размером 5–6×8–9 см, для улучшения фиксации без натяжения и максимальной стабилизации, впереди и латерально от овальной части располагается 2 полоски длиной 6–8 см, шириной 2–2,5 см. Основную часть конструкции фиксируют к культям кресцово-маточных, широких, круглых и во- ронко-тазовых связок. Две другие части проводят подбрюшинно с наружных сторон мочевого пузыря к верхним ветвям лонных костей и через запирательные отверстия выводят вверх и назад вокруг верхних ветвей лонных костей. Концы полосок пришивают к имплантату. Брюшину ушивают впереди имплантата, рану ушивают.
Вслучаях ранее выполненной гистерэктомии, у больных с несостоятельностью тазового дна (ректо-, энтеро-, цистоцеле) нижнесрединным лапаротомным доступом вскрывали брюшную полость, органы и ткани, находящиеся в полости малого таза мобилизировали и смещали вверх. Затем выполняли мобилизацию культей связочного аппарата матки, мочевой пузырь смещали вперед. Последующие этапы не отличались от предыдущей.
С применением данной технологии проведено лечение 28 больных в возрасте 52–68 лет с миоматозными изменениями матки. Из них в профилактических целях несостоятельности тканей тазового дна после экстирпации матки указанные имплантаты использовали в 15, устранения ректоцеле – 3, цистоцеле – 2, ректоэнтероцеле – 3, цисторектоэнтероцеле – 5 случаях. У всех пациентов заживление ран первичное, осложнений, связанных с имплантацией, не наблюдали, трудоспособность восстановлена полностью. При осмотре через 2–4 года, признаков пролапса тканей тазового дна не выявлялось.
Вкачестве иллюстрации приводим следующие клинические наблюдения. Больная Д., 59 лет, обратился в клинику по поводу миомы матки, размером 8 недель. Из анамнеза: состояла на диспансерном учете у гинеколога в течение последних 1,5 лет по поводу миоматозных узлов матки, на фоне консервативного лечения опухоль увеличивалась в размерах. Объективно: при пальпации брюшной полости определялось плотное, подвижное опухолевое образование над лонным сочленением. При влагалищном исследовании матка диффузно увеличена в размерах до 8 недель, подвижная. Заключение УЗИ исследования – миома матки (8 недель). Патоморфологическое заключение исследования эндометрия – гиперплазия эндометрия, аденоматоз. Диагноз:
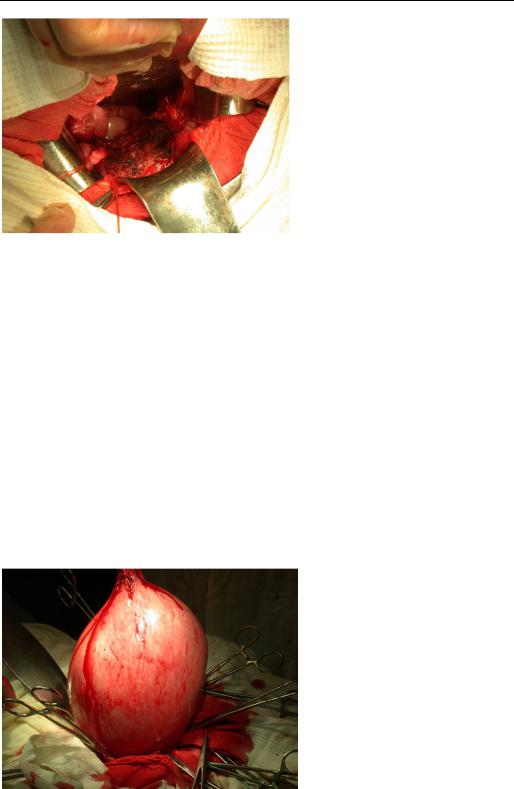
186 Г л а в а 8. Пластика дефектов ректовагинальнойперегородкипористымникелидомтитана
Рис. 8.27. Больная Д., состояние после установки сетчатого имплантата из никелида титана на тазовое дно
миома матки размером до 8 недель. Лечение: из нижнего лапаротомного доступа выполнена экстирпация матки, в проекцию тазового дна установлен сетчатый тканевой никелид-титановый имплантат согласно разработанной технологии (рис. 8.27). Послеоперационный период – без осложнений, заживление раны первичное. При осмотре через 3 года пролапса тканей тазового дна не выявлено.
Больная С., 53 лет, обратился в клинику с жалобами на наличие опухолевидного образования в брюшной полости в нижней части живота, постоянные скудные кровянистые выделения из влагалища в течение последних 2 мес. Из анамнеза: состояла на диспансерном учете у гинеколога в течение последних 2 лет по поводу миоматозных узлов матки, на фоне консервативного лечения опухоль увеличивалась в размерах. Объективно: при пальпации брюшной полости определялось плотное, подвижное опухолевое образование над лонным сочленением. При влагалищном исследовании матка диффузно увеличена в размерах до 10 недель, подвижная. Заключение УЗИ исследования – миома матки (10 недель). Патоморфологическое заключение исследования эндометрия – гиперплазия эндометрия. Диагноз: миома матки
Рис. 8.28. Больная С., состояние после извлечения миомы матки из брюшной полости

8.4. Пластика тазового дна с использованием сверхэластичного тканевого никелида титана 187
Рис. 8.29. Больная С., состояние после экстирпации матки
размером до 10 недель. Лечение: из нижнего лапаротомного доступа выполнена экстирпация матки (рис. 8.28, 8.29), в проекцию тазового дна установлен сверхэластичный тонкопрофильный тканевой никелид-титановый имплантат согласно разработанной технологии (рис. 8.30). Послеоперационный период – без осложнений, заживление раны первичное. При осмотре через 3 года пролапса тканей тазового дна не определялось.
Рис. 8.30. Больная С., состояние после установки тканевого имплантата из никелида титана на тазовое дно
Таким образом, предлагаемая технология реконструкции тазового дна с применением сверхэластичных сетчатых или тонкопрофильных тканевых имплантатов на основе никелида титана позволяет предотвратить несостоятельности тазовой диафрагмы, выпадение опущение стенок влагалища после экстирпации матки, а также предупредить инвалидизацию больных. В случаях выпадения задней стенки мочевого пузыря и органов брюшной полости в комплексе с несостоятельностью тканей тазового дна, данные имплантаты,

188 Г л а в а 8. Пластика дефектов ректовагинальнойперегородкипористымникелидомтитана
установленные во время реконструктивной операции дают возможность исключить рецидивы указанных состояний. Данная методика проста в применении, дает возможность надежного повышения прочностных свойств тканей составляющих тазовое дно и может быть рекомендована к широкому применению в клинической практике.
9.2. Клиническая характеристика пациенток, прервавших беременность |
189 |
|
|
Глава 9
ПРЕРЫВАНИЕ БЕРЕМЕННОСТИ С ИСПОЛЬЗОВАНИЕМ СВЕРХЭЛАСТИЧНЫХ МАТЕРИАЛОВ С ПАМЯТЬЮ ФОРМЫ
9.1. Методы прерывания беременности в поздние сроки
Искусственное прерывание беременности в поздние сроки было известно в глубокой древности. Первые упоминания об этой операции встречаются в трудах Гиппократа и Аристотеля. Во II в. до н. э. Соран Эфесский предложил с целью индукции аборта вводить в канал шейки матки высушенные губки; будучи гигроскопичными они быстро набухали и равномерно расширяли его, что в ряде случаев приводило к прерыванию беременности. Описанный метод использовали почти до середины XIX в. Впоследствии было предложено множество других способов возбуждения сократительной деятельности матки с целью индукции аборта: амниотомия, метрейриз, введение в полость матки различных жидкостей, бужей и т.д. Однако большинство из них представляют интерес лишь, как исторические вехи в развитии данной проблемы в акушерстве. Низкая эффективность и сопутствующие осложнения делают невозможным их практическое применение.
По данным ВОЗ (1999) индуцирование аборта во 2-м триместре беременности увеличивает частоту осложнений и стоимость последующей медицинской помощи. Такие аборты составляют 10-15% от числа всех искусственных абортов, однако на их долю приходится до 2/3 всех осложнений и 50% связанных с абортами случаев материнской смертности. В соответствии со статьей № 36 «Основы законодательства Российской Федерации об охране здоровья граждан», искусственное прерывание беременности по социальным показаниям проводится по желанию женщины при сроке беременности до 22 нед (Приказ Министерства здравоохранения Российской Федерации № 485 от 1 августа 2003 г. «О перечне социальных показаний и утверждении инструкций по искусственному прерыванию беременности»), в котором вместо ранее существовавших 13 показаний оставлено 5.
Искусственное прерывание беременности по медицинским показаниям проводится с согласия женщин независимо от срока беременности (Приказ Министерства Здравоохранения Российской Федерации № 302 от 28.12.1993 г. «Об утверждении перечня медицинских показаний для искусственного прерывания беременности»).
Искусственное прерывание беременности в поздние сроки до сих пор продолжает оставаться одной из серьезных проблем в акушерстве. Сложность оперативного вмешательства и частота осложнений неизменно возрастают по мере увеличения срока беременности.

190 Г л а в а 9. Прерывание беременности с использованием сверхэластичных материалов
Утвержденная в России программа «Безопасное материнство» предусматривает разработку методов по сохранению здоровья и жизни женщины не только в родах, но и при прерывании беременности в поздние сроки по тем или иным показаниям. Предложено большое количество различных методов искусственного прерывания беременности в поздние сроки, однако оптимального так и не найдено. Даже в пределах одной и той же страны при одних и тех же условиях применяются различные способы прерывания беременности.
Все используемые методики могут быть разделены на 2 большие категории:
1.Хирургическое удаление плодного яйца из матки (кюретаж или гистеротомия).
2.Индукция сократительной деятельности матки (различные пути
иметоды введения простагландинов (ПГ), интраамниональное введение гипертонических растворов хлорида натрия, мочевины, глюкозы, грамицидина).
В настоящее время наибольшее распространение в мире получила вторая категория.
9.2.Клиническая характеристика пациенток,
прерывавших беременность в поздние сроки
Проведено обследование 100 женщин, обратившихся для прерывания беременности в поздние сроки.
Критерием включения пациенток в проводимое исследование являлось: срок беременности 18-22 нед, отсутствие противопоказаний к применению простагландинов и гипертонического раствора хлориданатрия, возможность родоразрешения через естественные родовые пути. При поступлении в стационар все женщины предъявляли заключение о наличии показаний к искусственному прерыванию беременности во 2-м триместре.
Первую группу (контрольную) обследованных составили 45 пациенток, которым прерывание беременности производилось с помощью интраамнионального введения ПГ F2-альфа (энзапрост 5 мг – «Chinoin», Венгрия) и гипертонического раствора хлорида натрия (180 мл 20% раствора). Во второй группе (основной), состоящей также из 45 пациенток, беременность прерывали комбинированным методом: интраамниональным введением ПГ F2-альфа (энзапрост 5 мг – «Chinoin», Венгрия) с гипертоническим раствором хлорида натрия (180 мл 20% раствора) и интрацервикальным введением дилататора из никелида титана. Третью группу составили 10 пациенток, которым на 24 ч интрацервикально вводили только дилататор из никелида титана.
