
- •1. Недостаточность кровообращения, определение, виды. Факторы риска. Типовые формы патологии ссс
- •Виды недостаточности кровообращения
- •1. По происхождению:
- •2. По распространенности:
- •4. По характеру течения:
- •Сердечная недостаточность. Этиология и виды сн
- •Виды сердечной недостаточности
- •I. По происхождению:
- •II. По скорости развития:
- •IV. По преимущественно поражённому отделу сердца:
- •V. По фазе преимущественного нарушения сердечного цикла:
- •Патогенез сердечной недостаточности Механизмы компенсации сн, их виды, проявления, патогенетическая оценка
- •2. Экстакардиальные.
- •Причины, механизмы, стадии развития компенсаторной гипертрофии миокарда при сн
- •2.Интракардиальные:
- •Механизмы декомпенсации сердечной недостаточности
- •Гемодинамические варианты ремоделирования миокарда
- •Клеточно-молекулярные механизмы сн
- •Проявления сердечной недостаточности
- •Клинические формы сердечной недостаточности
- •Классификация хронической сердечной недостаточности
- •Принципы нормализации функции сердца при сердечной недостаточности
- •Коронарная недостаточность. Определение понятия, виды коронарной недостаточности
- •Этиология коронарной недостаточности
- •2. Состояния, приводящие к снижению содержания в крови и/или кардиомиоцитах кислорода и субстратов метаболизма.
- •1. Обратимые нарушения коронарного кровотока
- •Стенокардия (angina pectoris – «грудное сжатие», «грудное стеснение», от лат. Ango - сжимать). Достаточно распространенным является также термин «грудная жаба».
- •2. Необратимые нарушения коронарного кровотока Необратимое прекращение или длительное значительное уменьшение кровотока по коронарным артериям завершается, как правило, инфарктом миокарда.
- •Патогенез ишемического и реперфузионного синдромов при коронарной недостаточности, их проявления
- •Механизмы реперфузионного повреждения миокарда
Патогенез ишемического и реперфузионного синдромов при коронарной недостаточности, их проявления
Основные звенья патогенеза ишемического повреждения кардиомиоцитов.
1. Нарушение энергообеспечения кардиомиоцитов. В аэробных условиях в кардиомиоцитах основными субстратами для синтеза АТФ служат жирные кислоты (65–70%), глюкоза (15–20%) и лактат (10–15%). В условиях нарастающей ишемии в миокарде развивается снижение интенсивности окислительного фосфорилирования, что приводит к активации гликолиза и накоплению в миокарде лактата.
Быстро уменьшаются запасы гликогена. Активация гликолитического метаболизма углеводов обусловливают развитие ацидоза, что существенно изменяет проницаемость мембран для метаболитов и ионов, подавляет активность ферментов энергообеспечения, синтеза клеточных структур, транспорта субстратов метаболизма и катионов.
Последствия: снижение сократительной функции миокарда, нарушения кровообращения в органах и тканях, развитие сердечных аритмий.
2. Повреждение мембран и ферментов кардиомиоцитов. Основные свойства миокарда (автоматизм, возбудимость, проводимость, сократимость), а также их регуляция в значительной мере зависят от состояния мембран и ферментов кардиомиоцитов. В условиях ишемии их повреждение является следствием действия ряда общих факторов (см. рис.).
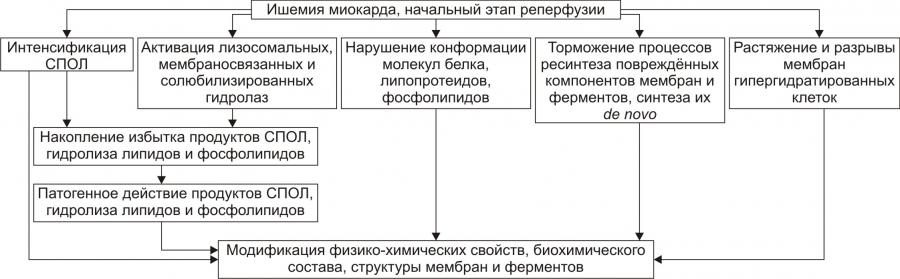
3. Дисбаланс ионов и жидкости развивается вслед за расстройствами энергообеспечения кардиомиоцитов, повреждением их мембран и ферментов или одновременно с ними.
Увеличение K+ вне кардиомиоцитов вследствие снижения активности Na+, K+‑АТФазы, дефицита АТФ, повышения проницаемости плазматической мембраны.
Потеря K+ кардиомиоцитами сопровождается повышением его содержания в интерстициальной жидкости и крови.
Гиперкалиемия является одним из характерных признаков коронарной недостаточности, особенно при инфаркте миокарда.
Повышение содержания ионов Na+ в кардиомиоцитах, увеличение Ca2+ в клетках миокарда, расстройство регуляции объёма клеток миокарда. Указанные факторы приводят к накоплению избытка жидкости в клетках миокарда и существенному увеличению их объёма.
Дисбаланс ионов и жидкости вызывает нарушение сократительной функции миокарда и электрогенеза. При ишемии страдают все процессы мембранного электрогенеза: возбудимость, автоматизм, проводимость клеток миокарда. В связи с существенным расстройством трансмембранного электрогенеза развиваются аритмии сердца.
4. Расстройства механизмов регуляции сердечной деятельности.
• На начальном этапе ишемии миокарда, как правило, наблюдается значительная активация симпатикоадреналовой системы. Это сопровождается увеличением содержания в миокарде норадреналина и особенно адреналина. Вследстие этого развивается тахикардия и увеличивается сердечный выброс.
Паралелльно с этим могут усиливаться и парасимпатические влияния (о чем свидетельствует увеличение содержания в миокарде ацетилхолина - АХ). Однако, эффекты симпатических воздействий на сердце преобладают.
• На более поздних сроках коронарной недостаточности отмечаются признаки доминирования парасимпатических влияний (уменьшение содержания в миокарде норадреналина и сохранение повышенного уровня АХ). Отмечается развитие брадикардии, снижение величины сердечного выброса, скорости сокращения и расслабления миокарда.
В условиях коронарной недостаточности (особенно при длительном её течении) нередко отмечается феномен гормоно-нейромедиаторной диссоциации катехоламинов. Характерное для этого феномена значительное увеличение в ишемизированном миокарде концентрации адреналина при одновременном существенном снижении в нем содержания норадреналина играет в основном патогенную роль (см. выше механизм кардиотоксического действия КА).
