
- •Преждевременное половое развитие: клиника, диагностика, лечение
- •Введение
- •Классификация преждевременного полового развития
- •Истинное преждевременное половое развитие
- •Идиопатическое
- •Церебральное
- •2. Ложное преждевременное половое развитие
- •Врожденная дисфункция коры надпочечников (дефицит 21- и 11β -гидроксилазы)
- •2.2. Стероидсекретирующие опухоли надпочечников
- •2.3. Стероидсекретирующие опухоли гонад
- •2.5. Семейная форма экстрагонадной повышенной активности ароматазы
- •3. Г0над0тр0пиннезависим0е ппр
- •4. Неполные формы преждевременного полового развития
- •4.1. Преждевременное адренархе
- •42. Преждевременное телархе
- •5. Общие принципы диагностики и дифференциальной диагностики различных форм преждевременного полового развития
- •5.1. Процедура теста с лг-рг
- •52. Дифференциальная диагностика преждевременного полового развития
- •Опухоли яичек:
- •Тестотоксикоз:
- •Гранулезоклеточные опухоли яичников:
- •Фолликулярные кисты:
- •6. Лечение преждевременного полового развития
- •6.1. Агонисты лг-рг в лечении истинного ппр
- •62. Лечебная тактика в отношении новообразований цнс
- •6.3. Медикаментозная терапия тонадотропиннезависимых форм ппр
2.3. Стероидсекретирующие опухоли гонад
Стероидсекретирующие опухоли гонад - наиболее редкая причина ППР у детей. В общей структуре новообразований половых желез гормонально-активные опухоли составляют 1,5-2%. Все опухоли этого типа формируются из клеток стромы гонад и содержат функционально активные гранулезные и текальные клетки яичника и клетки Лейди- га и Сертоли яичка. Опухоли могут секретировать как эстрогены, так и андрогены и вызывать клинические проявления изо- и гетеросексуального ложного ППР. Ведущая роль в процессе онкогенеза новообразований, исходящих из клеток гонадной стромы, отводится ингибину. В эксперименте показано, что дефицит ингибина приводит к формированию опухоли в 100% случаев, гонадотропины при этом оказывают стимулирующее влияние на рост опухоли. Хромосомные аномалии: моносомия 22 и трисомия 14 - часто сочетаются с гранулезоклеточными и текальными опухолями яичников. В этиологии доброкачественных лейдигом яичка играет роль наличие локальной активирующей мутации гена рецептора ЛГ.
У мальчиков среди гормонально-активных опухолей чаще встречаются лейдигомы. Эти опухоли у большинства детей встречаются после 7 лет. Лейдигомы, как правило, локализуются в одном яичке. Пораженное яичко увеличено в размерах, бугристое, плотной консистенции, однако пропальпировать образование не удается. Эта опухоль хорошо визуализируется при проведении УЗИ. ППР, обусловленное лейдигомой, характеризуется быстро нарастающими симптомами андрогенизации. Базальный и стимулированный ЛГ-РГ уровень гонадотропных гормонов (ЛГ и ФСГ) соответствует допубертатным значениям. Отмечается высокий уровень тестостерона. Уровень предшественников биосинтеза тестостерона - ДГЭА-С, 17-гидроксипрогестерона - также может быть незначительно повышен. Лейдигома относится к классу доброкачественных опухолей, поэтому при удалении возможно сохранение оставшейся здоровой ткани яичка.
Реже встречаются новообразования, содержащие клетки Сертоли, - сертолиомы, способные секретировать эстрогены. В подобных случаях у мальчика развивается гинекомастия, скорость роста и костного созревания ускорены. Сертолиомы могут носить как доброкачественный, так и злокачественный характер, имеют односторонний характер. Уровень гонадотропных гормонов резко снижен, уровень эстрадиола значительно повышен.
У девочек клинику ложного изосексуального ППР чаще вызывают гранулезоклеточ- ные опухоли яичников, секретирующие большое количество эстрогенов. Опухоли в большинстве случаев имеют доброкачественный характер, однако в 10-20% случаев возможна малигнизация. Секреция эстрогенов опухолью, как правило, очень велика и приводит к быстрому развитию клинической картины заболевания. Характерно преобладание менструального синдрома - появление нерегулярных мажущих кровянистых выделений, сменяющихся обильными кровотечениями, при незначительном развитии вторичных половых признаков. Молочные железы имеют резкую пигментацию ареол. Выраженный избыток эстрогенов приводит к гипертрофии и отечности вульвы. В гормональном статусе отмечается высокий уровень 32. Базальные и стимулированные уровни ЛГ и ФСГ соответствуют допубертатным значениям. Ультразвуковая диагностика позволяет определить локализацию и размеры объемного образования.
Арренобластомы - злокачественные новообразования стромы яичника, чаще встречаются у девочек пубертатного и постпубертатного возраста. Опухоль секретирует андрогены, вызывая выраженные симптомы вирилизации: гирсутизм, алопецию, снижение тембра голоса, гипоплазию молочных желез, аменорею. При гормональном исследовании определяются высокий уровень Г, снижение гонадотропных гормонов.
Фолликулярные кисты являются наиболее частой причиной ложного изосексуально- го ППР у девочек. Фолликулярные кисты могут привести к преждевременной гиперсекреции эстрадиола, не подчиняющейся контрольному влиянию гипоталамо-гипофизар- ной части гонадостата. Уровень эстрогенов, как правило, высокий, но в отличие от опухоли яичников может нарастать и уменьшаться в зависимости от изменения размера фолликулярных кист. Этиологическим фактором, вызывающим формирование и персистен- цию фолликулярной кисты, может быть транзиторный подъем гонадотропинов, главным образом ФСГ. Такие гормональные изменения могут наблюдаться у девочек первых трех лет жизни, сопровождаясь ускоренным телархе. В тех случаях, когда кратковременная стимуляция вызывает значительный рост фолликула, секреция эстрогенов может стать автономной. В последние годы появились сообщения о выявлении в фолликулярных кистах локальных активирующих мутаций а-субъединицы С-белка, активизирующих функцию яичника без участия гонадотропинов по механизму, аналогичному активации гонад при синдроме Мак-Кьюна-Олбрайта-Брайцева.
Клинические проявления ППР при фолликулярных кистах аналогичны тем, которые наблюдаются при гранулезоклеточных опухолях яичника. Однако после периода интенсивной эстрогенизации отмечается спонтанный регресс симптомов ППР, связанный с уменьшением или исчезновением кисты. В большинстве случаев фолликулярные кисты не требуют оперативного вмешательства. Однако при очень больших размерах кист, когда имеется угроза их разрыва или перекрута ножки, проводится удаление.
2.4. ХГЧ-секретирующие опухоли
Этиология и патогенез. Причиной формирования ХГЧ-секретирующих опухолей является аберрантная миграция герминативных клеток у плода. Этим объясняется широкое распространение герминативно-клеточных опухолей, имеющих интракраниальную, гонадную и экстрагонадную локализации. С высокой частотой в детском возрасте встречаются ХГЧ-секретирующие гепатобластомы. Реже встречаются другие типы опухолей, обладающих ХГЧ-секретирующей активностью: медиастинальные тератомы и тератоблас- томы, ретроперитониальные карциномы, хорикарциномы и герминомы гонад.
Краниальные ХГЧ-секретирующие герминативно-кпеточные опухоли являются достаточно частой причиной ППР у мальчиков. В европейских странах частота этих опухолей у детей составляет от 0,3 до 3,4% от всех опухолей головного мозга, в Японии - от 4,8 до 15%. Наиболее типичная локализация - пинеальная область, реже встречаются опухоли, локализующиеся в области супраселлярной цистерны. Выявляются эти образования при проведении КТ и МРТ головного мозга в виде плотного, хорошо накапливающего контраст образования. Достаточно часто опухоль содержит кальцификаты (рис. 7). Гистологически герминативно-клеточные опухоли могут быть представлены чистыми гермино- мами и тератомами. До 30% герминативно-клеточных опухолей имеют злокачественный характер.
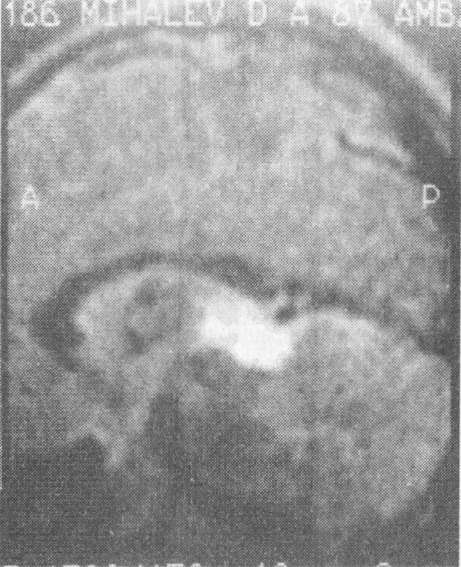 Рис.
7. МР-томограмма ХГЧ-секретирующей
герминомы эпифиза
Рис.
7. МР-томограмма ХГЧ-секретирующей
герминомы эпифиза
Клинико-гормональная характеристика. Синдром ППР при герминативно- клеточных опухолях обусловлен гиперсекрецией ХГЧ, который обладает биологической активностью ЛГ, стимулирует выработку тестостерона клетками Лейди- га. Гипоталамо-гипофизарная ось остается интактной. Влияние ХГЧ на яичко приводит к гиперплазии клеток Лейди- га, в то время как клетки Сертоли и спер- матогенный эпителий, требующие для своего развития стимуляции ФСГ, остаются незрелыми. В результате объем яичек не соответствует стадии достигнутого пубертата и, как правило, не превышает 8-10 мл; уровень Г при этом высокий и соответствует половозрелым значениям.
Гиперпродукция ХГЧ вызывает развитие симптомов ППР преимущественно у мальчиков. У девочек изолированная ЛГ- подобная активность ХГЧ без дополнительного влияния ФСГ недостаточна для созревания овариальных фолликулов. Однако имеются наблюдения единичных случаев ППР по изосексуальному типу у девочек с ХГЧ-секретируемыми опухолями. Возможным объяснением этому факту является найденная в тканях термином высокая активность ароматазы, превращающей андрогены в эстрогены.
Краниальные ХГЧ-секретирующие опухоли характеризуются многообразной неврологической симптоматикой. При супраселлярной локализации в неврологической симптоматике преобладают симптомы повышения внутричерепного давления и зрительные нарушения, связанные с поражением оптической хиазмы. Возможны эндокринные нарушения: с высокой частотой встречается несахарный диабет, реже - СТГ-дефицит. При опухолях, локализующихся в пинеальной области, ведущей является неврологическая симптоматика, обусловленная сдавлением тенториума: нистагм, парез взора вверх, анизо- кария (синдром Parinaud), а также выраженные симптомы внутричерепной гипертензии.
Маркерами ХГЧ-секретируемых герминативно-клеточных опухолей являются а-фе- топротеин и ХГЧ (β -субьединица), определяемые в повышенных концентрациях в крови и цереброспинальной жидкости. Уровень ФСГ соответствует допубертатным значениям и не повышается при проведении пробы с ЛГ-РГ. Уровень ЛГ при определении РИА-методом, как правило, повышен, что объясняется высокой гомологичностью ЛГ и ХГЧ, нераз- личаемой при применении стандартных антител. Введение ЛГ-РГ не приводит к изменению уровня ЛГ. Применение специфических методов, позволяющих дифференцированно определять β-субъединицы ЛГ и ХГЧ, способствует точной диагностике причины ППР.
