
- •Преждевременное половое развитие: клиника, диагностика, лечение
- •Введение
- •Классификация преждевременного полового развития
- •Истинное преждевременное половое развитие
- •Идиопатическое
- •Церебральное
- •2. Ложное преждевременное половое развитие
- •Врожденная дисфункция коры надпочечников (дефицит 21- и 11β -гидроксилазы)
- •2.2. Стероидсекретирующие опухоли надпочечников
- •2.3. Стероидсекретирующие опухоли гонад
- •2.5. Семейная форма экстрагонадной повышенной активности ароматазы
- •3. Г0над0тр0пиннезависим0е ппр
- •4. Неполные формы преждевременного полового развития
- •4.1. Преждевременное адренархе
- •42. Преждевременное телархе
- •5. Общие принципы диагностики и дифференциальной диагностики различных форм преждевременного полового развития
- •5.1. Процедура теста с лг-рг
- •52. Дифференциальная диагностика преждевременного полового развития
- •Опухоли яичек:
- •Тестотоксикоз:
- •Гранулезоклеточные опухоли яичников:
- •Фолликулярные кисты:
- •6. Лечение преждевременного полового развития
- •6.1. Агонисты лг-рг в лечении истинного ппр
- •62. Лечебная тактика в отношении новообразований цнс
- •6.3. Медикаментозная терапия тонадотропиннезависимых форм ппр
Классификация преждевременного полового развития
Истинное преждевременное половое развитие
Идиопатическое
Церебральное
Опухоли ЦНС (гамартомы гипоталамуса, глиомы зрительного тракта и дна третьего желудочка, пинеаломы)
Поражение ЦНС неопухолевого генеза (арахноидальные кисты третьего желудочка, гидроцефалия, родовая травма, энцефалит, менингит, токсоплазмоз, облучение ЦНС, хирургическое вмешательство)
Врожденные синдромы, нейрофиброматоз I типа, туберозный склероз, синдром Рассела-Сильвера, синдром Ван-Вика-Громбаха (при некомпенсированном первичном гипотиреозе)
Истинное ППР при длительном воздействии половых стероидов (позднее лечение ВДКН, после удаления стероидсекретирующих опухолей)
Ложное преждевременное половое развитие
У мальчиков
ХГЧ-секретирующие опухоли краниальной и экстракраниальной локализации
Опухоли яичек (лейдигомы)
Опухоли надпочечников (андростеромы)
Врожденная дисфункция коры надпочечников (дефицит 21- и 11 р-гидро- ксилазы)
У девочек
2.2.1. Опухоли яичников (гранулезоклеточные, овариальные карциномы)
Опухоли надпочечников (кортикоэстромы)
Овариальные фолликулярные кисты
Гонадотропиннезависимые формы
Синдром МакКьюна-Олбрайта-Брайцева
Тестотоксикоз
Неполные формы преждевременного полового развития
Ускоренное пубархе
Ускоренное телархе
ИСТИННОЕ ПРЕЖДЕВРЕМЕННОЕ ПОЛОВОЕ РАЗВИТИЕ
Этиология, патогенез. Истинная форма ППР обусловлена преждевременной активацией импульсной секреции гипоталамического пульсового генератора гонадотропин-ри- лизинг-гормона (ГнРГ), повышающего секрецию гонадотропных гормонов - лютеинизи- рующего (ЛГ) и фолликулостимулирующего (ФСГ). Эта форма заболевания встречается у 90% девочек и 47% мальчиков с ППР. У подавляющего большинства пациентов с истинным ППР выявляется различная патология ЦНС; эти формы ППР называют церебральными. Поражения ЦНС могут носить различный характер. Наиболее частыми являются посттравматические (включая родовую травму), поствоспалительные или врожденные изменения ЦНС, приводящие к повышению внутричерепного давления. У 45-75% больных с церебральными формами ППР выявляются опухоли и доброкачественные врожденные объемные образования ЦНС. Диагноз идиопатической формы ППР основан на исключении органической церебральной патологии.
Идиопатическая форма заболевания встречается преимущественно у девочек. Церебральные формы, особенно связанные с опухолями ЦНС, встречаются чаще у мальчиков. Расширение в настоящее время диагностических возможностей, в том числе проведение МРТ и КТ головного мозга, позволяет в большинстве случаев подтвердить церебральный генез заболевания. Конституциональная форма ППР встречается у 0,6% детей в популяции и носит отчетливый наследственный характер. Вторичные половые признаки у детей этой формы заболевания появляются в возрасте, близком к раннему варианту физиологического пубертата: от 6 до 8 лет у девочек и от 7 до 9 лет у мальчиков.
Опухоли ЦНС, сопровождающиеся ППР, чаще локализуются в области заднего гипоталамуса, дна третьего желудочка, серого бугра.
Гипоталамическая гамартома - наиболее часто выявляемое образование ЦНС у детей с истинным ППР до трех лет жизни. Различий в частоте встречаемости между полами не отмечено. Гамартома представляет собой врожденный вариант нарушения формирования мозга. Характерными чертами гамартомы являются отсутствие продолженного роста и сдавление окружающих тканей. Существует три варианта локализации гамартомы в пределах гипоталамуса. Чаще встречается инфрагипоталамический (педункулярный) тип, при котором гамартома соединяется с вентральной поверхностью гипоталамуса узкой ножкой, не вызывая его смещения и деформации (рис. 1).
Реже встречается интрагипоталамический (сесильный) тип, при котором гамартома замещает часть серого бугра и прилежит к его вентральной поверхности на широком основании (рис. 2). Гамартома супрагипоталамического типа располакю поверх- хиазмы третьего желудочка и прилежит к серому бугру со стороны дорзальной поверхности. Гамартома обычно имеет округлую форму, небольшие размеры и редко превышает 1,5 см в диаметре. Визуальная диагностика гамартомы возможна только при провед нии МРТ. Гамартома выявляется как однородное, растущее из серого бугра образование, имеющее четкий контур. На Т1-взвешенных томограммах гамартома изоинтенсивна белому веществу, на Т2-взвешенных - немного интенсивнее его.

Рис. 1. МР-томограмма гипоталамической гамартомы (педункулярный тип)
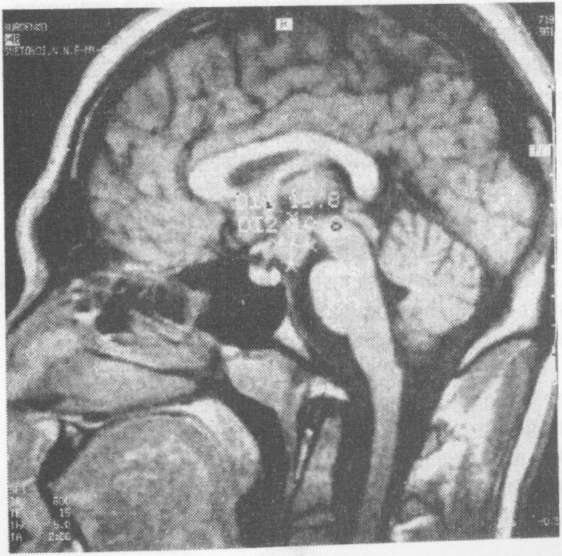
Рис. 2. МР-томограмма гипоталамической гамартомы (сесильный тип)
Гамартома, сопровождающаяся клиникой ППР, представляет собой эктопию гипоталамической
ткани, содержащей нейроны, секретирующие релизинг-гормон гонадотроп- ных гормонов. Причиной этого является патология миграции ГнРГ-секретирующих нейронов, происходящей в раннем эмбриогенезе. Эти нейроны, находясь вне пределов гипоталамуса, не подвергаются воздействию физиологических факторов, ингибирующих секрецию ГнРГ в допубертатный период, и функционируют как эктопический генератор импульсной секреции ГнРГ В результате происходит преждевременная активация секреции гонадотропных и половых гормонов, что приводит к манифестации истинного ППР.
Помимо ППР гамартомы гипоталамической локализации могут сопровождаться неврологическими и поведенческими аномалиями. Типичными для сесильного типа гамар- том являются приступы насильственного смеха (gelastic seizures). Часто отмечается эмоциональная лабильность, агрессивность, снижение памяти, возможно снижение интеллекта. Супрагипоталамический тип локализации гамартомы может вызывать синдром несахарного диабета. Гамартомы могут также сочетаться с врожденными аномалиями развития: краниофациальными деформациями, дисплазиями скелета, пороками сердца, полидактилией. Отмечено сочетание гамартомы с нейрофиброматозом I типа.
Глиомы как причины истинного ППР встречаются значительно реже. Большинство глиом, сопровождающихся клиникой ППР, локализуются в области хиазмы и дна третьего желудочка или распространяются вдоль оптического тракта (рис. 3). Подавляющее большинство глиом обладают низкой пролиферативной активностью и представляют собой доброкачественные пилоидные астроцитомы, обладающие тенденцией к медленному росту. Анапластические астроцитомы встречаются преимущественно у взрослых. Глиомы представляют собой однородную массу, сходную по плотности с веществом мозга. Оптические глиомы небольших размеров могут манифестировать только симптомами ППР, большие размеры опухоли хиазмы и дна третьего желудочка могут сопровождаться явлениями несахарного диабета, СТГ-дефицита, визуальными нарушениями и общемозговыми симптомами, связанными с повышением внутричерепного давления.
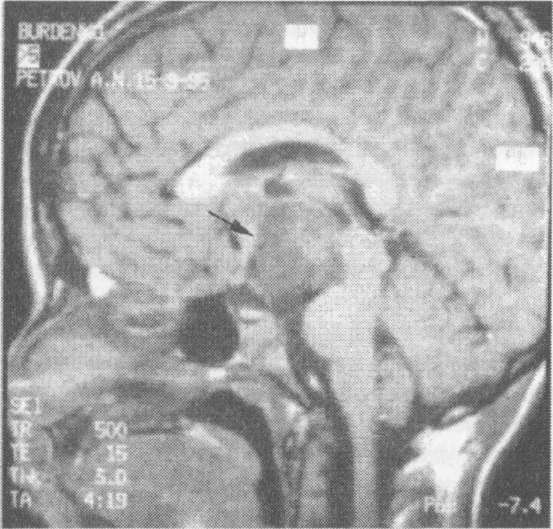
Рис. 3. МР-томограмма глиомы- астроцитомы хиазмально- селлярной области и дна третьего желудочка
С наибольшей частотой оптическая глиома как причина ППР может наблюдаться при системном заболевании - нейрофиброматозе I типа (болезни Реклеигаузеиа) Это заболевание имеет аутосомно-доминантный тип наследования и встречается с частотой 1:3500 населения. Мальчики болеют в два раза чаще, чем девочки. Заболевание обусловлено мутацией гена, кодирующего синтез нейрофибромина - белка, супрессирующего пролиферацию клеток. Клинические симптомы отличаются высокой вариабельностью даже у членов одной семьи. Типичным для данного заболевания является наличие пигментных пятен светло-коричневого цвета более 5 мм в диаметре, появляющихся и увеличивающихся после 5 лет, нейрофибром различной, в том числе и интракраниальной, локализации, гамартом радужки (узлы Пиша), костных дисплазий.
Характерным проявлением нейрофиброматоза I типа являются глиомы оптического тракта. Опухоль имеет эндофитный характер роста, может поражать оба зрительных нерва и хиазму, обладает ограниченной способностью к росту. Возможен спонтанный регресс опухоли у ребенка до 6 лет. Глиомы этого типа гораздо чаще сопровождаются клиникой ППР, чем глиомы, поражающие хиазму и дно третьего желудочка. Достаточно часто симптомы ППР, или ускоренного пубертата, развиваются сразу после оперативного удаления или облучения глиом хиазмально-оптической локализации.
Среди неопухолевых причин центрального ППР наиболее частыми являются арахно- идальные кисты хиазмально-селлярной области и дна третьего желудочка, гидроцефалия и последствия перинатальной или приобретенной травмы головного мозга, менингита, энцефалита.
Глиомы и арахноидальные кисты сопровождаются симптомами истинного ППР лишь при однотипной локализации в области дна третьего желудочка и в хиазмально-оптической области. Патогенетические механизмы ППР могут реализоваться через механическое раздражение ядер заднего гипоталамуса данными образованиями, а также через влияние на гипоталамические ядра повышенного внутричерепного давления. В настоящее время выдвигается гипотеза о первичной роли астроглиальных клеток в инициации ППР. Предполагается, что стимуляция или раздражение клеток астроглии способны значительно увеличить секрецию пролиферативного пептида - трансформирующего ростового фактора а (ТРФ-а). Последний, в свою очередь, обладает способностью стимулировать ГнРГ- нейроны, расположенные в преоптических ядрах гипоталамуса. Однако окончательно патогенетические механизмы центральных форм ППР в настоящее время не выяснены.
К редким причинам истинного ППР также относят туберозный склероз, синдром Рас- села-Сильвера, нелеченый первичный гипотиреоз, поздно начатое лечение врожденной дисфункции коры надпочечников и удаление стероидпродуцирующих опухолей надпочечников и гонад.
Туберозный склероз (синдром Бурневиля) относится к системным факоматозам - врожденным дисплазиям эмбриональной эктодермы (кожи, ЦНС, тканей глаза) и эндодермы (эпителиальной выстилки желудочно-кишечного тракта). К этой же группе заболеваний относят и нейрофиброматоз I типа. Заболевание имеет аутосомно-доминантный тип наследования, частота встречаемости 1:500 ООО жителей. Поражения могут затрагивать практически любые органы. Патогномоничными являются множественные гамартомы головного мозга, сетчатки и внутрижелудочковая гигантская астроцитома, расположенная субэпидермально в области межжелудочкового отверстия, вызывая обструктив- ный тип гидроцефалии. В клинической картине преобладают неврологические симптомы: множественные полиморфные эпилептические припадки и резкое снижение интеллекта вплоть до идиогии. ППР встречается в 14% случаев и является следствием церебральных повреждений.
Синдром Рассела-Сильвера - врожденное заболевание, характеризующееся внутриутробной и постнатальной задержкой роста и нарушениями формирования скелета. Вес при рождении низкий при доношенной беременности. Характерным является недоразвитие лицевого скелета, его своеобразная треугольная форма, опущенные углы рта. Нередко наблюдается асимметрия туловища и конечностей. Половое развитие начинает прогрессировать в 5-6 лет и имеет гонадотропинзависимый характер.
Синдром Ван-Вика-Громбаха - преждевременное половое развитие у детей с поздно диагностированным нелеченым первичным гипотиреозом. Симптомы ППР появляются в возрасте 5-7 лет на фоне тяжелого некомпенсированного первичного гипотиреоза. Клинические проявления ППР имеют определенные особенности. Для девочек характерно двустороннее кистозное увеличение яичников, увеличение молочных желез и отсутствие вторичного оволосения, лакторея и раннее менархе, не сопровождающееся становлением регулярного менструального цикла. У мальчиков наблюдается увеличение яичек при отсутствии или слабой выраженности симптомов андрогенизации. При гистологических исследованиях обнаруживаются только гиперплазия тубулярного эпителия и слабая выраженность клеток Лейдига. Дифференцировка костей скелета у детей обоего пола задержана.
При гормональном обследовании выявляется значительное повышение уровней ТТГ и ПРЛ, что характерно для некомпенсированного первичного гипотиреоза. Уровень ЛГ и ФСГ также повышен, однако реакция на стимуляцию ЛГ-РГ незначительная. На фоне назначения терапии тиреоидными гормонами отмечается исчезновение симптомов ППР. Механизм развития этого синдрома остается неизвестным. Предполагается вероятная активация гонадотропной секреции параллельно с существующей гиперсекрецией про- лактина и ТТГ по принципу overlap (перекрестного) механизма. Однако своеобразная клиническая симптоматика заболевания свидетельствует лишь о частичной гонадной активности, которая может вызываться только воздействием ФСГ, без участия ЛГ. Предполагается, что чрезвычайно высокий уровень ТТГ способен оказывать ФСГ-подобный эффект на гонады, вызывая характерную клиническую картину синдрома Ван-Вика-Громбаха. Назначение тиреоидной терапии приводит к снижению уровня ТТГ и регрессу вторичных половых признаков.
Позднее начало лечения врожденной дисфункции коры надпочечников может привести к развитию истинного ППР. Этот же феномен может наблюдаться после удаления стероидпродуцирующих опухолей надпочечников и гонад, при блокаде андрогеновой продукции при тестотоксикозе. Как правило, прогрессирование истинного полового развития у этих пациентов отмечается в тех случаях, когда костный возраст достигает пубертатных значений: 11-12 лет у девочек и 13-13,5 года у мальчиков. Механизм подобной трансформации может быть объяснен активацией центральных процессов, контролирующих наступление пубертата при определенном критическом уровне соматического развития, достигаемого периферической продукцией половых стероидов. Этот процесс является необратимым и не может регрессировать при устранении источника избыточной секреции половых стероидов (лечение ВДКН или хирургическое удаление опухоли).
Клинико-гормональная характеристика. Особенности полового развития. Истинное ППР манифестирует, как правило, в возрасте 3-5 лет. Исключение составляют больные с гипоталамической гамартомой, при которой симптомы ППР появляются до трех лет. У девочек увеличиваются молочные железы, эстрогенизируются наружные гениталии. В большинстве случаев появляется половое оволосение, однако его интенсивность значительно меньше, чем у девочек в течение нормального пубертата. Также характерны и другие андрогензависимые симптомы полового созревания: аспе, жирная себорея, активность потовых желез. Эти симптомы у девочек с ППР появляются после 6-7 лет, когда происходит физиологическая активация андрогеновой функции надпочечников - адре- нархе. При высокой активности патологического процесса начинаются менструации, которые могут носить регулярный характер. Для девочек с гипоталамической гамартомой характерно чрезвычайно раннее начало менструаций - спустя несколько месяцев после замеченного увеличения молочных желез. Однако у 50-60% девочек с истинным ППР менструации могут отсутствовать в течение 5-6 лет после появления вторичных половых признаков. Проведение УЗИ малого таза выявляет увеличение яичников, наличие в них крупных фолликулов. Однако степень увеличения яичников не всегда соответствует стадии достигнутого пубертата. Эхографические размеры матки увеличены до пубертатных размеров.
У мальчиков увеличиваются в размерах яички и половой член, проявляются аспе, специфическое потоотделение, половое оволосение, грубеет голос, увеличивается мышечная масса. В отличие от девочек, имеющих большую вариабельность в интенсивности процессов полового созревания, у мальчиков быстро прогрессируют вторичные половые признаки и увеличивается объем яичек (рис. 4, 5).
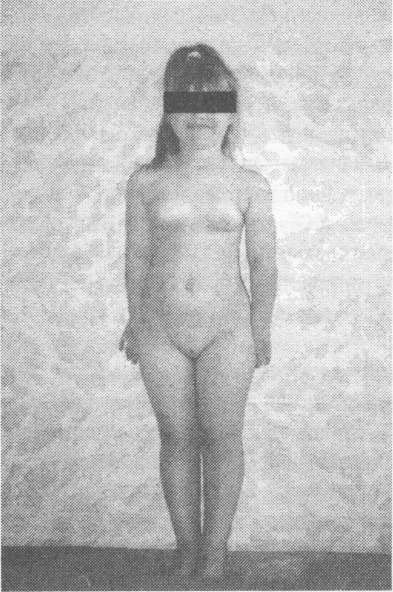
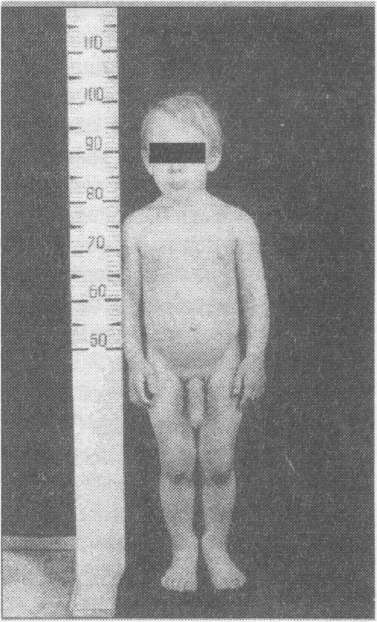
Рис. 4. Девочка 7 лет. Рис. 5. Мальчик 4 лет.
Преждевременное половое Синдром преждевременного
развитие церебрального генеза полового развития. Гипоталамическая гамартома
Особенностироста. У детей обоего пола увеличивается скорость роста, которая обычно достигает значений, характерных для пубертатного «ростового скачка» - 10-15 см/год. Ускорение скорости роста можно отметить за 6-12 месяцев до появления вторичных половых признаков. Также отмечается ускорение дифференцировки костей скелета, что в дальнейшем приводит к преждевременному закрытию зон роста и значительному снижению конечного роста. Средний конечный рост девочек с истинным ППР колеблется от 146 до 150 см, мальчиков - от 150 до 156 см. Ускорение «костного возраста» наиболее точно отражает интенсивность процесса полового созревания. Максимальное ускорение костного созревания отмечено практически у всех детей с гипоталамической гамартомой. Конечный рост этих детей колеблется от 135 до 148 см. У детей с объемными образованиями, локализующимися в хиазмальной области, возможно сочетание ППР с СТГ- дефицитом. В этих случаях ускорение скорости роста практически отсутствует, однако дифференцировка костного скелета ускоряется, как и у остальных детей с ППР.
Психоневрологические особенности. В психоневрологическом статусе детей с истинным ППР часто отмечаются черты так называемого органического психосиндрома: двигательная и эмоциональная расторможенность, эйфоричность поведения с назойливостью, недостаточным чувством дистанции. У мальчиков может наблюдаться агрессивность, аффективное поведение. Для детей обоего пола характерна своеобразная рассудительность, подражание взрослой манере поведения, что, возможно, объясняется вынужденным пребыванием таких детей в среде взрослых, в изоляции от детского коллектива. Общий уровень интеллекта у детей, как правило, не страдает. Для детей с гипо- таламическими гамартомами характерны более выраженные психоневрологические нарушения. Наиболее патогномоничными симптомами для этих больных являются паро- ксизмальные состояния с приступами т. н. насильственного смеха (gelastic seizures). Эти приступы могут проявляться с различной частотой: от нескольких раз в сутки до 2-3 раз в неделю (возможно, в таких случаях приступы остаются незамеченными). Приступы возникают при отсутствии внешних стимулов, могут сопровождаться выключением сознания по типу absence, страхом или яркими зрительными образами.
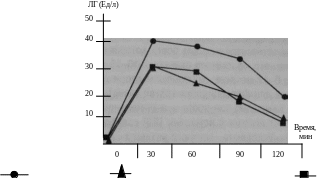
Гормональные характеристики. Базальные уровни гонадотропных гормонов могут быть в пределах пубертатных значений, однако у 30-50% детей они могут находиться в пределах препубертатных нормативов. Более информативно определение ЛГ, ФСГ в ответ на стимуляцию ЛГ-РГ. На фоне стимуляционной пробы с ЛГ-РГ отмечается отчетливое повышение ЛГ и ФСГ, соответствующее пубертатным нормативам. Основным гормональным маркером истинного ППР является характер ответа ЛГ на стимуляцию ЛГ-РГ. В случае истинного ППР стимулированный уровень ЛГ должен превышать 10 мЕД/мл (рис. 6). Уровень 32 у девочек и 7" у мальчиков повышен по отношению к хронологическому возрасту, хотя в некоторых случаях показатели 32 могут колебаться от допубертат- ных до пубертатных значений при многократных исследованиях.
Уровни адреналовых андрогенов ДГЭА и ДГЭА-С при истинном ППР у детей до 7-8 лет соответствуют хронологическому возрасту, в более старшем возрасте отмечается соответствие уровней адреналовых андрогенов костному возрасту. Это свидетельствует о независимом процессе созревания гонадной и адреналовой осей.
Гамартомы Астроцитома и арахноидальные кисты ППР ЦНО
Рис. 6. Динамика уровня ЛГ в ходе теста с ЛГ-РГ у девочек с ППР центрального генеза различной этиологии
