
- •1 Ландшафтотерапия
- •1.2 Климатотерапия
- •3 Аэротерапия
- •4 Гелиотерапия
- •5 Терренкур
- •6 Спелеотерапия
- •7 Талассотерапия
- •8 Грязелечение
- •9 Гидротерапия
- •10 Минеральные воды
- •11 Лечебное питание
- •1 Болезни органов кровообращения
- •2 Болезни органов пищеварения.
- •3 Болезни нервной системы
- •4 Дорсалгии (боли в спине)
- •5 Болезни органов дыхания
- •6 Болезни лор-органов
- •7 Болезни кожи.
- •8 Гинекологические заболевания
- •9 Болезни почек
- •10 Заболевания щитовидной железы
- •11 Глазные болезни
- •12 Реабилитация онкологических больных
- •13 Оздоровление беременных женщин
- •Глава 3. Фз № 326. Статья 9.
- •Центр здоровья оказывает медицинские услуги, в рамках мероприятий, следующим контингентам граждан (схема 1):
- •2. Этапы комплексного профилактического медицинского осмотра детей и подростков:
- •17.Организация работы медико-генетических консультаций и перинатальных центров.
- •2. Структура и задачи медико-генетической службы
- •18. Структура и организация работы родильного дома, показатели работы и их анализа (смотри вопрос №30)
- •19. Внутренний, ведомственный и внешний контроль качества медицинской помощи
- •1. Лицензируемые виды деятельности
- •2. Лицензирующие органы
- •3. Права и обязанности должностных лиц лицензирующих органов
- •4. Лицензии и лицензионные требования
- •5. Подача документов, необходимых для получения лицензии
- •6. Принятие решения о предоставлении лицензии
- •7. Последующее взаимодействие лицензиата и лицензирующего органа
- •8. Лицензионный контроль
- •20. Центральная районная больница: структура, функции и роль в оказании медицинской помощи сельскому населению
- •22. Уровни и звенья экспертизы временной нетрудоспособности. Задачи на каждом из уровней
- •23. Профилактическое направление отечественной медицины. Основные разделы профилактической работы врача
- •25. Организация медицинской помощи на сельском врачебном участке
- •26. Служба надзора в сфере защиты прав потребителей и благополучия человека, ее структура и функции. Формы взаимодействия его с лечебно-профилактическими учреждениями
- •27. Методы и источники изучения заболеваемости населения. Методика расчета показателей заболеваемости
- •1. По данным обращаемости:
- •3. По данным о причинах смерти.
- •4. По данным изучения причин инвалидности.
- •28. Структура, порядок заполнения и представления годового отчета лпу
- •1. Показатели организации медицинского обслуживания (ф. 30)
- •2. Показатели профилактической работы (ф.З0 и ф. №12)
- •4. Показатели лечебной работы (ф. № 30, ф. № 14)
- •5. Оценка преемственности между поликлиникой и стационаром
- •29. Первичная медико-социальная помощь, структура, задачи, перспективы
- •30. Структура и организация работы родильного дома, показатели и их анализ
- •31. Основные принципы организации лечебно-профилактической помощи в России
- •32. Диспансеры: виды и структура
- •33. Демографическая характеристика современной России и методы ее изучения
- •34. Организация добровольного медицинского страхования в соответствии с фз от 29.11.2010 «Об обязательном медицинском страховании в рф»
- •36. Порядок направления граждан на медико-социальную экспертизу. Документация мсэк.
- •37. Государственная система охраны здоровья женщин и детей в России. Демографическая политика. Меры социальной поддержки семьи. Медико-генетическая консультация. Консультация «Брак и семья».
- •1. 1. Гарантии занятости
- •1.2. Гарантии охраны материнства:
- •1.3. Гарантии, позволяющие совмещать трудовую деятельность и семейные обязанности:
- •III. Материальная поддержка материнства и детства.
- •IV.Лечебно-профилактическая помощь женщинам и детям.
- •V. Общественное воспитание и обучение детей.
- •38. Демографические показатели и их место в характеристике здоровья населения.
- •39. Здоровый образ жизни, его элементы и место в деятельности врача.
- •41. Организация медицинской помощи рабочим промышленных предприятий.
- •42. Воз – ее задачи и структура.
- •43. Система организации общеврачебной практики.
- •44. Методы и источники изучения заболеваемости. Учетные формы
- •45. Диспансеризация населения. Этапы ее проведения.
- •46. Виды медицинского страхования: принципиальные отличия друг от друга.
- •47. Организация работы отделения профилактики.
V. Общественное воспитание и обучение детей.
Особое место в воспитании здорового ребенка принадлежит системе общественного воспитания и организации медицинской помощи в дошкольных учреждениях и школах. Социальная значимость этих учреждений обусловлена тем, что они оказывают семье всестороннюю помощь в воспитании здорового ребенка, предоставляя женщине возможность активно участвовать в общественной и культурной жизни.
Все учреждения общественного воспитания детей дошкольного и школьного возраста подразделены на несколько типов в зависимости от возраста, состояния здоровья детей и социального положения семьи.
Типовым учреждением по воспитанию детей дошкольного возраста является детское дошкольное учреждение. Для детей, страдающих хроническими заболеваниями, ослабленных после перенесенных тяжелых заболеваний, организованы детские учреждения санаторного типа, где дети получают соответствующее лечение.
В зависимости от социального положения родителей организованы учреждения открытого типа (детские сады и школы), в которых дети проводят лишь часть дня, закрытого типа (дом ребенка, детский дом), где дети постоянно находятся без родителей и полузакрытого типа (школа-интернат), в которых дети относительно длительное время находятся без родителей. Учреждения закрытого типа предназначены для воспитания и обучения детей-сирот, подкинутых детей, а также детей, родители которых лишены родительских прав.
В зависимости от возраста :ясли, ясли-сад, детский сад.
38. Демографические показатели и их место в характеристике здоровья населения.
К показателям здоровья населения относятся: медико-демографические, показатели заболеваемости и распространения болезней (болезненность), инвалидности и физического развития населения.
Медико-демографические, в свою очередь, разделяются на показатели естественного движения населения (рождаемость, смертность, естественный прирост населения, средняя продолжительность предстоящей жизни, брачность, плодовитость и т. д.) и показатели механического движения населения (миграция населения: эмиграция, иммиграция).
Показатели естественного движения населения — рождаемостьисмертность— исчисляются на основе регистрации каждого случая рождения и смерти в отделах записи актов гражданского состояния (ЗАГС). Рождение и смерть регистрируются на специальных бланках «Акт о рождении», «Акт о смерти», которые, в свою очередь, составляются на основании Справки о рождении и Врачебном свидетельстве о смерти.
Показатель (коэффициент) рождаемости — число рождений в год, приходящихся на 1000 чел.
Средний показатель рождаемости составляет 20-30 детей на 1000 чел.
Показатель (коэффициент) общей смертности — число умерших в год на 1000 чел.
Средний показатель смертности составляет 13-16 умерших на 1000 чел. Если смертность в старческом возрасте является следствием физиологического процесса старения, то смертность детей, в первую очередь в возрасте до одного года (младенческая), есть явление патологическое. Поэтому младенческая смертность является показателем социального неблагополучия, неблагополучия здоровья населения.
Уровни смертности в течение 1-го года жизни также неравномерны: наиболее высокая смертность приходится на 1-й месяц жизни, а в 1-м месяце — на 1-ю неделю. Поэтому особое внимание уделяется следующим показателям младенческой смертности (на 1000 чел.):
Термин «перинатальная смертность» означает смертность «вокруг» родов. Различают антанатальную смертность (до родов), интранатальную смертность (в родах), постнатальную смертность (после родов), неонатальную (в течение 1-го месяца жизни) и раннюю неонатальную (в течение 1-й недели жизни) смертности.
Антанатальная и интранатальная смертности составляют мертворождаемость.
Основными причинами перинатальной смертности являются родовые травмы, врожденная аномалия развития, асфиксия и т. д. На уровень перинатальной смертности влияют следующие факторы: социально-биологические (возраст матери, ее состояние во время беременности, наличие абортов в анамнезе, число предыдущих родов и т. д.), социально-экономические (условия труда беременной, материальное положение, семейное положение, уровень и качество медицинской помощи беременным и новорожденным).
На детскую смертность, как показали исследования, влияют следующие группы факторов: социально-экономические и определяемый ими образ жизни, политика в области здравоохранения, охрана здоровья женщин и детей, специфические методы борьбы с детской смертностью, вытекающие из медико-социальных причин.
Важнейшим показателем здоровья населения является младенческая смертность - смертность детей в возрасте до 1 года, рассчитываемая на 1000 рожденных живыми в течение одного года. Она определяет большую часть детской смертности, влияет на все демографические показатели. Низкий показатель младенческой смертности составляет 5-15 детей на 1000 чел. населения, средний — 16-30, высокий — 30-60 и более.
Естественный прирост населения - разность между рождаемостью и смертностью населения из расчета на 1000 чел. населения.
В настоящее время в странах Европы наблюдается снижение естественного прироста населения за счет снижения рождаемости.
Средняя продолжительность предстоящей жизни — число лет, которое в среднем предстоит прожить данному поколению родившихся или числу сверстников определенного возраста, если предположить, что на всем протяжении их жизни смертность будет такой же, как в год исчисления. Как следует из определения, этот показатель рассчитывается по данным возрастной смертности с применением специальных таблиц смертности и статистических методик исчисления. В настоящее время высоким показателем считается 65-75 лет и более, средним 50-65 лет и низким 40-50 лет.
Показателем постарения населения является доля лиц 60 лет и старше. Высоким уровнем постарения населения считается, если такая возрастная категория составляет 20 % населения и более, умеренным постарением — 5-10 %, низким — 3-5 %.
Показатели механического движения населения. Механическое движение населения — передвижение (миграция) отдельных групп людей из одного района в другой или за пределы страны. К сожалению, за последние годы в пределах отечества вследствие социально-экономической нестабильности, межнациональных конфликтов миграционные процессы приняли стихийный характер, стали все более распространенными.
Механическое движение населения оказывает большое влияние на санитарное состояние общества. Вследствие передвижения значительных масс людей создается возможность распространения инфекций. Мигранты являются одним из основных объектов социальной работы.
Показатели заболеваемости. Заболеваемость имеет важнейшее значение в изучении состояния здоровья населения. Заболеваемость изучается на основании анализа медицинской документации амбулаторно-поликлинических и стационарных учреждений: листков нетрудоспособности; карт больных, выбывших из стационара; статистических талонов для регистрации уточненных диагнозов; экстренных извещений об инфекционных заболеваниях; свидетельств о смерти и т. д. Изучение заболеваемости включает в себя также количественную (уровень заболеваемости), качественную (структура заболеваемости) и индивидуальную (кратность перенесенных за гол заболеваний) оценку.
Различают: собственно заболеваемость — вновь возникшее заболевание в данном году; распространенность заболевания (болезненность) - заболевания, вновь возникшие в данном году и перешедшие из предыдущего года на данный момент.
Заболеваемость населения показывает уровень, частоту, распространенность всех болезней вместе взятых и каждой в отдельности среди населения в целом и его отдельных группах по возрасту, полу, профессии и т. д.
Существуют методы изучения заболеваемости по данным обращаемости, по данным медицинских осмотров и причинам смерти. Показатели заболеваемости определяются соответствующей цифрой на 1000, 10 000 или 100 000 чел. населения. Виды заболеваемости следующие: общая заболеваемость, заболеваемость с временной утратой трудоспособности, инфекционная заболеваемость и т. д.
В настоящее время происходит преобразование структуры смертности и заболеваемости: если в прошлом наиболее распространенными заболеваниями были инфекционные (именно они являлись главной причиной смерти населения), то сейчас преобладают неинфекционные, т. е. хронически протекающие заболевания — сердечно-сосудистые, онкологические, нейропсихические, эндокринные, травмы. Это связано с достижениями медицины в борьбе с массовыми инфекционными заболеваниями: вакцинацией, мерами по охране труда и внешней среды (ликвидация природных очагов малярии, чумы и т. д.), санитарным просвещением и т. д.
В настоящее время среди причин смерти на первом месте стоят сердечно-сосудистые заболевания, затем онкологические заболевания и, наконец, травмы. В нашей стране сердечно-сосудистые заболевания занимают первое место и среди причин инвалидности.
Изменению характера заболеваемости способствует быстрое изменение образа жизни, приводящее к нарушению адаптации человека в окружающей среде. Возникла теория болезней цивилизации. Хронические неэпидемические болезни возникают потому, что цивилизация (в частности, урбанизация) приводит к бурному нарастанию темпов жизни, вырывает человека из привычных для него условий жизни, к которым он приспосабливался в течение многих поколений, и человек остается беззащитным перед темпами и ритмами современной жизни. В результате биологические ритмы человека, его способность к адаптации перестают соответствовать ритмам социальным, т. е. современные заболевания, например сердечно-сосудистые, сторонники теории болезней цивилизации рассматривают как выражение неприспособленности к среде существования.
Одна из важнейших задач специалиста по социальной работе — совершенствование медико-социальной адаптации, иными словами, косвенным образом деятельность специалистов по социальной работе должна способствовать снижению заболеваемости хроническими неэпидемическими заболеваниями.
Показатели инвалидности. Инвалидность — нарушение здоровья со стойким расстройством функций организма, обусловленное заболеваниями, врожденными дефектами, последствиями травм, приводящих к ограничению жизнедеятельности. Показатели инвалидности выявляются путем регистрации данных медико-социальной экспертизы.
Показатели физического развития. Физическое развитие — показатель роста и формирования организма — зависит не только от наследственности, но и от социальных условий. Уровень физического развития обследуемых выявляется путем антропометрических и физиометрических измерений роста, массы тела, окружности грудной клетки, мышечной силы, отложений жира, жизненной емкости легких. На основании полученных данных устанавливают стандарты физического развития для каждой возрастно-половой группы. Стандарты служат для индивидуальной оценки физического развития, которая проводится на медицинских осмотрах.
Уровень физического развития тесно связан с климатогеографическими условиями и различными этническими группами.
для чего создаются местные стандарты. Массовые из года в год повторяющиеся медицинские наблюдения позволяют судить об изменениях уровня физического развития, а следовательно, и об изменениях здоровья населения.
Ускоренные темпы физического развития называются акселерацией. Акселерация наблюдается уже в период внутриутробного развития плода. В дальнейшем отмечается ускорение темпов роста массы тела, раннее половое созревание, раннее окостенение скелета. Акселерация накладывает свой отпечаток на развитие организма в дальнейшем, на проявление заболеваний в старшем возрасте. Есть предположение, что акселерация повышает вероятность развития сердечно-сосудистых заболеваний, сахарного диабета и т. д.
Освидетельствование физического развития проводится новорожденным; детям 1-го года жизни ежемесячно; детям раннего дошкольного возраста ежегодно; перед поступлением в школу; учащимся «декретированных» классов школы (3, 6, 8-го классов).
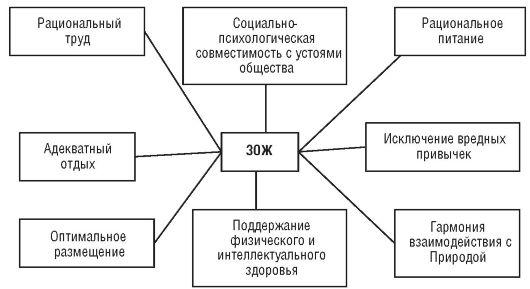
39. Здоровый образ жизни, его элементы и место в деятельности врача.
В узко биологическом смысле речь идет о физиологических адаптационных возможностях человека к воздействиям внешней среды и изменениям состояний внутренней среды. Авторы, пишущие на эту тему, включают в «здоровый образ жизни» разные составляющие, но большинство из них считают базовыми:
воспитание с раннего детства здоровых привычек и навыков;
окружающая среда: безопасная и благоприятная для обитания, знания о влиянии окружающих предметов на здоровье;
отказ от вредных привычек: курения, употребления наркотиков, употребления алкоголя.
питание: умеренное, соответствующее физиологическим особенностям конкретного человека, информированность о качестве употребляемых продуктов;
движения: физически активная жизнь, включая специальные физические упражнения (см., например, фитнес), с учётом возрастных и физиологических особенностей;
гигиена организма: соблюдение правил личной и общественной гигиены, владение навыками первой помощи;
закаливание.
На физиологическое состояние человека большое влияние оказывает его психоэмоциональное состояние, которое зависит, в свою очередь, от его ментальных установок. Поэтому некоторые авторы также выделяют дополнительно следующие аспекты здорового образа жизни:
эмоциональное самочувствие: психогигиена, умение справляться с собственными эмоциями, проблемами;
интеллектуальное самочувствие: способность человека узнавать и использовать новую информацию для оптимальных действий в новых обстоятельствах. Позитивное мышление.
духовное самочувствие: способность устанавливать действительно значимые, конструктивные жизненные цели, стремиться к ним и достигать их. Оптимизм.
Некоторые исследователи выделяют также «социальное самочувствие» — способность взаимодействовать с другими людьми.
Установка на ЗОЖ является важной составной частью медико-социальной активности. ЗОЖ объединяет все, что способствует выполнению человеком профессиональных, общественных и бытовых функций в оптимальных для здоровья условиях и выражает ориентированность деятельности личности в направлении формирования, сохранения и укрепления как индивидуального так и общественного здоровья.
ЗОЖ - это гигиеническое поведение, базирующееся на научно-обоснованных санитарно-гигиенических нормативах, направленное на сохранение и укрепление здоровья, обеспечение высокого уровня трудоспособности, достижение активного долголетия.
По современным представлениям в понятие ЗОЖ входят следующие составляющие (компоненты):
рациональная организация трудовой (учебной) деятельности, сознательное создание условий труда, способствующих сохранению здоровья и повышению работоспособности;
правильный режим труда и отдыха;
рациональная организация свободного времени;
оптимальный двигательный режим;
рациональное питание;
соблюдение правил личной гигиены и закаливание;
соблюдение норм и правил психогигиены;
сексуальная культура, рациональное планирование семьи;
отказ от вредных привычек (употребление алкоголя, курения и др.);
бережное отношение к окружающей среде, природе;
контроль за своим здоровьем, сознательное участие в профилактических мероприятиях, проводимых медицинскими учреждениями, выполнение врачебных предписаний и др.
Воздействие образа жизни на здоровье. Формирование здорового образа жизни – главный рычаг профилактики.
40. Туберкулез – как социально опасное заболевание. Организация специализированной медицинской помощи в соответствии с приказом Минздравсоцразвития России от 29.12.2010 №944 «Об утверждении порядка оказания медицинской помощи больным туберкулёзом в Российской Федерации».
Среди заболеваний, относящихся к социальным болезням, особое место занимает туберкулез. Социальная природа туберкулеза известна давно. Еще в самом начале XX века эту болезнь называли «сестрой бедности», «пролетарской болезнью». В старом Петербурге на Выборгской стороне смертность от туберкулеза была в 5,5 раз выше, чем в центральных районах, и в современных условиях материальное благополучие людей играет важную роль в возникновении туберкулеза. Как показало исследование, проведенное на кафедре общественного здоровья и здравоохранения СПбМУ им. акад. И.П.Павлова, и в конце XX века у 60,7% больных туберкулезом финансово-материальное положение определялось как неудовлетворительное.
В настоящее время уровень заболеваемости туберкулезом в развивающихся странах намного выше, чем в экономически развитых странах. Несмотря на огромные достижения медицины в лечении больных туберкулезом, эта проблема продолжает оставаться во многих странах весьма актуальной. Следует отметить, что наша страна в определенный период добилась существенных успехов в деле снижения заболеваемости туберкулезом. Однако в последнее десятилетие XX века наши позиции в этом вопросе заметно ослабли. С 1991 г. после многолетнего снижения заболеваемость туберкулезом в нашей стране начала расти. Причем, наблюдается стремительный темп ухудшения ситуации. В 1998 г. численность впервые выявленных больных туберкулезом в РФ по сравнению с 1991 г. увеличилась более чем в 2 раза, В Санкт-Петербурге заболеваемость активным туберкулезом (на 100000 населения) выросла с 18,9 в 1990 г. до 42,5 в 1996 г. Для характеристики эффективности борьбы с туберкулезом используют ряд эпидемиологических показателей.
Заболеваемость. Как уже отмечалось выше, число впервые выявленных активным туберкулезом больных в последние годы имеет тенденцию к росту.
Из общего числа больных с впервые установленным диагнозом 213 составили мужчины, причем почти половина из них приходится на лиц 20—40 лет. Более 40% выявленных выделяли ВК, более чем у 1/3 впервые были выявлены уже запущенные формы туберкулезу. Во-первых, все это свидетельствует о неблагоприятной по туберкулезу эпидемиологической обстановке, а во-вторых, о том, что асоциальная часть общества (бомжи, алкоголики, лица, лишенные за преступления свободы) составляет значительную часть контингента вновь заболевших туберкулезом. При учете впервые заболевших в их состав не включаются:
а) больные, прописанные в другом районе;
б) случаи рецидива заболевания.
Болезненность. Показатели болезненности, в связи с успехами лечения заболевших туберкулезом, и в тот период, когда наблюдалось снижение заболеваемости в 5 раз, снижались только в 2 раза. То есть этот показатель при успешной работе по снижению туберкулеза изменяется более медленными темпами, чем заболеваемость.
Смертность. Благодаря успехам в лечении туберкулеза за 20-летний период показатель смертности от туберкулеза снизился в 7 раз. К сожалению, в последние годы позитивные сдвиги по снижению распространенности туберкулеза как социального явления приостановились и даже, наоборот, имеют место негативные тенденции. Показатель смертности от туберкулеза в РФ увеличился более, чем в 2 раза, составив в 1998 году 16,7 на 100 тыс. населения.
Мировой опыт, как и опыт нашей страны, показал, что наиболее эффективным лечебно-профилактическим учреждением по работе с туберкулезными больными является противотуберкулезный диспансер. В зависимости от территории обслуживания диспансер бывает районным, городским, областным. Противотуберкулезный диспансер работает по территориально-участковому принципу. Вся территория обслуживания разделена на участки, а к каждому участку прикреплен врач-фтизиатр. В зависимости от местных условий (число состоящих на учете лиц и очагов туберкулезной инфекции, наличие крупных промышленных предприятий и т.д.) население на одном фтизиатрическом участке может составлять от 20—30 тыс. до 60 тыс. Важно, чтобы граница нескольких терапевтических участков поликлиники и одного фтизиатрического участка совпадали, чтобы участковый врач-фтизиатр работал в тесном контакте с определенными врачами-терапевтами, педиатрами, врачами общей практики.
В структуре противотуберкулезного диспансера основной частью является амбулаторное звено. Кроме обычных кабинетов (кабинетов врачей, процедурного, кабинета функциональной диагностики очень желательно наличие стоматологического кабинета. Естественно, неотъемлемой частью является бактериологическая лаборатория и рентгеновский кабинет. При некоторых диспансерах действуют флюорографические станции. Кроме того, могут быть стационары.
Всю работу по борьбе с туберкулезом в районе деятельности диспансер проводит по комплексному алану. Очень важно участие в реализации такого плана не только медицинских учреждений, но и других ведомств. Реальные успехи по снижению заболеваемости туберкулезом могут быть достигнуты только при реализации межведомственной программы «Туберкулез», которая разработана и в Санкт-Петербурге.
Основную часть комплексного плана составляют санитарно-профилактические мероприятия:
— организация своевременного выявления больных и ревакцинация неинфицированных;
— организация своевременного выявления больных и массовые целевые профилактические осмотры;
— оздоровление очагов туберкулезной инфекции, жилищное устройство бациллоносителей;
— трудовое устройство больных;
— санитарно-просветительная работа.
Значительное место в комплексном плане занимают новые методы диагностики и лечения больных, стационарное и санаторное лечение, подготовка врачей по фтизиатрии.
Существует несколько путей выявления больных туберкулезом. Основное место занимает (80% всех выявленных больных) выявление при обращении больных за медицинской помощью. Здесь очень велика роль врачей поликлиники, туда, как правило, обращается прежде всего заболевший. Определенную роль играют целевые профилактические медицинские осмотры. Незначительное место занимает наблюдение контактов и данные патологоанатомических исследований. Последний метод свидетельствует о недостатках в работе лечебно-профилактических учреждений по туберкулезу.
Противотуберкулезный диспансер — это учреждение закрытого типа, т.е. больного туда направляет врач, который выявляет такое заболевание. При выявлении туберкулеза в любом медицинском учреждении в противотуберкулезный диспансер по месту жительства больного направляют «Извещение о больном с впервые в жизни установленным диагнозом активного туберкулеза».
Врач противотуберкулезного диспансера организует тщательное обследование и при уточнении диагноза ставит больного на диспансерный учет.
В нашей стране проводится профилактика туберкулеза в двух направлениях:
1. Санитарная профилактика.
2. Специфическая профилактика.
К средствам санитарной профилактики относятся меры, направленные на предупреждение заражения туберкулезом здоровых, на улучшение эпидемиологической обстановки (в том числе текущая и заключительная дезинфекция, воспитание гигиенических навыков туберкулезных больных).
Специфическая профилактика — это вакцинация и ревакцинация, химиопрофилактика.
Для успешной работы по снижению заболеваемости туберкулезом необходимы значительные ассигнования государства на предоставление жилья для бациллоносителей, для санаторного лечения больных, для обеспечения бесплатными медикаментами амбулаторных больных и т.д.
Ведущей стратегией ВОЗ по борьбе с туберкулезом является в настоящее время программа DOTS (аббревиатура английских слов «Directly observed treatment, short-course», что можно перевести как «контролируемая химиотерапия укороченной деятельности»). Она включает такие разделы, как выявление заразных больных туберкулезом, обращающихся за медицинской помощью, при посредстве анализа клинических проявлений легочных заболеваний и микроскопического анализа мокроты на наличие кислотоустойчивых микробактерий; назначение выявленным больным двухэтапной химиотерапии.
В качестве главной конкретной задачи борьбы с туберкулезом ВОЗ выдвигает требование добиться выздоровления не менее чем у 85% новых больных с заразными формами туберкулеза легких. Национальные программы, которым удается добиться этого, оказывают следующее воздействие на эпидемию; немедленно снижается болезненность туберкулезом и интенсивность распространения возбудителя инфекции, постепенно снижается заболеваемость туберкулезом, реже развивается лекарственная устойчивость, что облегчает в дальнейшем лечение больных и делает его более доступным.
Уже к началу 1995 г. примерно 80 стран взяли на вооружение стратегию DOTS или приступили к ее адаптации к своим условиям; около 22% населения Земли живут в регионах, где применяется программа DOTS, многим странам удалось добиться высоких показателей излечения туберкулеза.
Принятие закона РФ «О защите населения от туберкулеза» (1998 г.) предлагает развитие новых концептуальных, методических и организационных подходов к формированию системы амбулаторной и стационарной противотуберкулезной помощи. Остановить обострение проблемы туберкулеза в изменившихся социально-экономических условиях в России можно лишь при усилении роли государства в профилактике этой инфекции, создания новой концепции проведения и управления противотуберкулезными мероприятиями.
Профилактические меры проводятся во всех очагах, но в первую очередь, в наиболее опасных. Первоочередным мероприятием является госпитализация больного. После стационарного лечения больных направляют в санаторий (бесплатно).
Лица, находившиеся в контакте с больными, наблюдаются в противотуберкулезном диспансере по 4-ой группе диспансерного учета. Им проводят химиопрофилактику, при необходимости - вакцинацию или ревакцинацию БЦЖ.
Организация противотуберкулезной работы.
Если первым принципом борьбы с туберкулезом в нашей является ее государственный характер, то вторым может быть назван лечебно-профилактический, третий принцип - организация противотуберкулезной работы силами специализированных учреждений, широкое участие в этой работе всех ЛПУ.
Комплексный план борьбы с туберкулезом включает следующие разделы: укрепление материально-технической базы, в т.ч. оснащение ЛПУ, обеспечение необходимыми кадрами и повышение их квалификации, проведение мероприятий, направленных на уменьшение резервуара туберкулезной инфекции и предупреждение ее распространения среди здорового населения, выявление больных и их лечение.
Необходимо помнить, что туберкулез относится к контролируемым, т.е. управляемым, инфекционным заболеваниям и проведение четких и своевременных мероприятий по профилактике туберкулеза позволяет добиться значительного уменьшения распространенности этого опасного заболевания.
Организация специализированной медицинской помощи в соответствии с приказом Минздравсоцразвития России от 29.12.2010 №944 «Об утверждении порядка оказания медицинской помощи больным туберкулёзом в Российской Федерации».
1. Настоящий Порядок регулирует вопросы оказания медицинской помощи больным туберкулезом в организациях, оказывающих медицинскую помощь (далее - медицинские организации).
2. Больные туберкулезом получают: скорую медицинскую помощь;
первичную медико-санитарную помощь;
специализированную, в том числе высокотехнологичную медицинскую помощь.
3. Медицинские организации оказывают медицинскую помощь больным туберкулезом в соответствии с приложениями N 1 - 13 к настоящему Порядку.
4. Скорая медицинская помощь больным туберкулезом оказывается специализированными реаниматологическими, врачебными и фельдшерскими выездными бригадами станций (подстанций) скорой медицинской помощи, штатный состав которых определен приказом Минздравсоцразвития России от 1 ноября 2004 г. N 179 "Об утверждении порядка оказания скорой медицинской помощи" (зарегистрирован Минюстом России 23 ноября 2004 г. N 6136), и в отделениях скорой медицинской помощи при районных и центральных районных больницах.
5. Медицинская помощь больным туберкулезом в рамках первичной медико-санитарной помощи организуется на базе туберкулезных (фтизиатрических) кабинетов (отделений), входящих в состав амбулаторно-поликлинических учреждений, а также амбулаторно-поликлинических подразделений медицинских организаций.
6. Специализированная помощь больным туберкулезом осуществляется в противотуберкулезных (фтизиатрических) диспансерах (туберкулезных больницах) и туберкулезных (фтизиатрических) санаториях, находящихся в ведении субъекта Российской Федерации, а также в федеральных организациях (федеральных туберкулезных (фтизиатрических) санаторно-курортных учреждениях, клиниках профильных федеральных научно-исследовательских институтов) (далее - противотуберкулезные учреждения).
7. Медицинская помощь больным туберкулезом в рамках первичной медико-санитарной помощи оказывается врачами-фтизиатрами туберкулезных (фтизиатрических) кабинетов (отделений), а также медицинскими работниками амбулаторно-поликлинических подразделений медицинских организаций.
8. Медицинские работники любых специальностей медицинских организаций Российской Федерации выявляют симптомы туберкулеза.
8.1. При подозрении на туберкулез органов дыхания в медицинских организациях проводится обследование на туберкулез, включающее следующие клинические исследования:
сбор анамнеза, ориентированный на выявление туберкулеза;
осмотр, пальпация, перкуссия, аускультация больного;
рентгенологическое исследование органов грудной клетки;
общий анализ крови;
исследование мокроты на кислотоустойчивые микобактерии методом микроскопии трехкратно.
8.2. При подозрении на туберкулез внелегочной локализации в медицинских организациях проводится обследование на туберкулез, включающее следующие клинические исследования:
сбор анамнеза, ориентированный на выявление туберкулеза;
осмотр, пальпация, перкуссия, аускультация больного;
лучевое (рентгенологическое, томографическое, ультразвуковое, рентгеноконтрастное) исследование;
общий анализ крови, мочи;
осмотр профильного врача-специалиста с учетом локализации предполагаемого очага туберкулеза;
исследование биологического материала (моча, ликвор, пунктат, гной, отделяемое свищей, выпот) из предполагаемого очага туберкулеза на кислотоустойчивые микобактерии методами микроскопии и посева.
9. Обследованию на туберкулез подлежат следующие лица:
дети и подростки, у которых методом туберкулинодиагностики выявлены изменения, характерные для различных проявлений туберкулезной инфекции;
лица, у которых при обследовании обнаруживаются очаговые образования в различных органах (тканях);
лица, у которых при обследовании обнаруживаются выпоты неясной этиологии в плевральной полости, в случае обнаружения выпота в других серозных полостях - после исключения опухолевой природы выпота;
лица с симптомами общей интоксикации (лихорадка, потливость, потеря массы тела, потеря аппетита, быстрая утомляемость), продолжающейся 2 недели и более;
лица, у которых кашель продолжается более 3-х недель, а также лица с кровохарканьем, болью в груди, одышкой;
лица, с хроническими воспалительными заболеваниями различных органов, у которых наблюдаются частые (более 2-х раз в год) обострения и отсутствие выраженной положительной динамики (сохраняющиеся изменения при лабораторных исследованиях), на проводимое противовоспалительное лечение в течение более 3-х недель;
лица, при проведении диагностических исследований которых возникают сомнения в правильности установленного диагноза, или лица, которым однозначный диагноз установить не удается.
10. В максимально короткий срок в противотуберкулезное учреждение для проведения дополнительных исследований с целью определения последующей тактики ведения направляются пациенты, у которых при обследовании выявлены следующие признаки:
при проведении лучевой диагностики органов грудной клетки выявлены очаговые тени, ограниченные затемнения легочной ткани (участки инфильтрации), округлые и полостные образования, диссеминация, расширение тени средостения и корней легких, плевральный выпот, распространенный и ограниченный фиброз и другие изменения;
при обследовании методом микроскопии выявлены кислотоустойчивые микобактерии.
11. В случае установления у пациента диагноза "туберкулез", противотуберкулезное учреждение в трехдневный срок уведомляет головное противотуберкулезное учреждение субъекта Российской Федерации, на территории которого проживает этот пациент. Одновременно информация направляется в органы, осуществляющие санитарно-эпидемиологический надзор, для проведения противоэпидемических мероприятий и контроля за их проведением.
12. При отсутствии признаков, подтверждающих диагноз "туберкулез" (бактериоскопических, бактериологических или гистологических, при наличии типичной клинико-рентгенологической картины), пациент направляется в головное противотуберкулезное учреждение субъекта Российской Федерации для уточнения диагноза.
При отсутствии возможности в головном противотуберкулезном учреждении установления окончательного диагноза больной направляется в клиники профильных федеральных научно-исследовательских институтов (далее - клиники НИИ).
Подтверждение диагноза "туберкулеза", определение тактики лечения и диспансерного наблюдения осуществляется врачебной комиссией головного противотуберкулезного учреждения субъекта Российской Федерации или врачебной комиссией клиники НИИ (далее - врачебная комиссия) с одновременным информированием врача-фтизиатра по месту жительства пациента.
13. Со дня установления диагноза "туберкулез" больные подлежат диспансерному наблюдению врачом-фтизиатром в противотуберкулезном учреждении в соответствии с порядком диспансерного наблюдения за больными туберкулезом, установленном постановлением Правительства Российской Федерации от 25 декабря 2001 г. N 892 "О реализации Федерального закона "О предупреждении распространения туберкулеза в Российской Федерации"1 .
Об установленном диагнозе и постановке на диспансерный учет больной письменно в трехдневный срок информируется противотуберкулезным учреждением или клиникой НИИ, в которых поставлен диагноз. Сроки наблюдения и объем необходимых лечебно-диагностических и противоэпидемических мероприятий определяется клинической формой туберкулеза, наличием лекарственной устойчивости возбудителя туберкулеза, осложнений, фоновыми и сопутствующими заболеваниями.
14. Наблюдаемое лечение больных туберкулезом, в том числе на дому, осуществляется противотуберкулезными учреждениями, а также медицинскими организациями во взаимодействии с врачами-фтизиатрами в соответствии с установленными стандартами.
15. Первичная медико-санитарная помощь больным туберкулезом оказывается врачами-фтизиатрами туберкулезных (фтизиатрических) кабинетов (отделений), а также медицинскими работниками амбулаторно-поликлинических подразделений медицинских организаций по рекомендациям врачей-фтизиатров с учетом рекомендуемых штатных нормативов медицинского персонала, предусмотренных приложением N 6 к настоящему Порядку.
16. Стационарное обследование и лечение больных туберкулезом осуществляется в противотуберкулезных диспансерах (туберкулезных больницах), противотуберкулезных санаторно-курортных учреждениях субъектов Российской Федерации, а также в федеральных туберкулезных (фтизиатрических) санаторно-курортных учреждениях, клиниках НИИ в случае необходимости проведения специализированной, в том числе высокотехнологичной медицинской помощи.
17. Рекомендуемыми показаниями для госпитализации в стационар являются:
туберкулез органов дыхания с неуточненным бактериовыделением до получения результатов бактериологического исследования;
туберкулез органов дыхания с бактериовыделением до прекращения бактериовыделения;
распространенные, деструктивные, осложненные формы туберкулеза различной локализации;
состояния, требующие медицинской помощи по поводу жизнеугрожающих осложнений туберкулеза;
необходимость применения специальных методов, в том числе хирургических, для диагностики и дифференциальной диагностики туберкулеза;
необходимость применения специальных методов, в том числе хирургических, для лечения больных туберкулезом;
хронические формы туберкулеза у больных, требующие их изоляции от окружающих людей;
туберкулез, сочетанный с другими инфекциями, требующими стационарного лечения;
туберкулез с сопутствующими заболеваниями и патологическими состояниями, требующими стационарного лечения;
необходимость применения специальных методов для дифференциальной диагностики при неуточненных заболеваниях органов дыхания и других органов.
18. В случае выявления у больного туберкулезом множественной лекарственной устойчивости возбудителя, подтвержденной бактериологическим методом, по решению врачебной комиссии больной направляется (переводится) на госпитализацию в стационарное отделение (палату) для лечения больных туберкулезом с множественной лекарственной устойчивостью возбудителя, деятельность которого осуществляется в соответствии с Положением об организации деятельности отделений (палат) для лечения больных туберкулезом с множественной лекарственной устойчивостью возбудителя, предусмотренным приложением N 9 к настоящему Порядку.
19. В случае выявления у больного туберкулезом ВИЧ-инфекции, по решению врачебной комиссии больной направляется под наблюдение в кабинет противотуберкулезной помощи больным ВИЧ-инфекцией, деятельность которого осуществляется в соответствии с Положением об организации деятельности кабинета противотуберкулезной помощи больным ВИЧ-инфекцией, утвержденным приложением N 10 к настоящему Порядку.
20. При направлении больных туберкулезом в туберкулезный (фтизиатрический) санаторий субъекта Российской Федерации или федеральное туберкулезное (фтизиатрическое) санаторно-курортное учреждение, оказывающее противотуберкулезную медицинскую помощь, к сопроводительным документам прилагаются результаты следующих исследований (сроком давности результатов исследования не более одного месяца, для рентгенологических исследований - не более двух месяцев):
клинический анализ крови;
клинический анализ мочи;
микроскопия мокроты;
бактериологический анализ мокроты в динамике (кроме детей из групп риска);
рентгенологические исследования в динамике;
электрокардиограмма;
при наличии сопутствующей патологии - заключение соответствующего врача-специалиста;
выписка из медицинской карты больного, в которой указываются особенности течения заболевания, сопутствующая патология, группа диспансерного учета, проводимая антибактериальная терапия и её результаты.
21. При направлении детей, больных туберкулезом, в туберкулезный (фтизиатрический) санаторий субъекта Российской Федерации или федеральное туберкулезное (фтизиатрическое) санаторно-курортное учреждение, оказывающее противотуберкулезную медицинскую помощь, к сопроводительным документам прилагаются результаты следующих исследований (сроком давности результатов исследования не более одного месяца):
клинический анализ крови;
клинический анализ мочи;
обзорная рентгенограмма легких;
бактериологический анализ мокроты в динамике (кроме детей из групп риска);
электрокардиограмма;
при наличии сопутствующей патологии - заключение соответствующего специалиста;
результаты туберкулиновых проб в динамике;
данных о вакцинации, и ревакцинации БЦЖ;
заключение дерматолога (для исключения ряда кожных заболеваний);
справка об исследовании на бактерионосительство дизентерии и шигеллеза;
выписка из медицинской карты больного, в которой указываются дата виража туберкулиновых проб и характеристика очага туберкулезной инфекции.
