
- •Содержание
- •Акне
- •Гнездная алопеция
- •Реакции на укусы
- •Атопический дерматит
- •Кольцевидная гранулема
- •Импетиго
- •Педикулез
- •Лайм-боррелиоз
- •Кожный мастоцитоз
- •Контагиозный моллюск
- •Лихеноидный лишай
- •Розовый лишай
- •Псориаз
- •Чесотка
- •Себорейный дерматит
- •Крапивница
- •Сосудистые аномалии
- •Вирусные экзантемы
- •Бородавки
- •Приложения
- •Предметный указатель

ГЛАВА 22 КРАПИВНИЦА
К. Броков / К. Brockow
Эпидемиология
Крапивница является одним из самых распро страненных кожных заболеваний у детей. Девоч ки болеют чаще, чем мальчики. Точные цифры заболеваемости неизвестны, однако около 20 % детей имеют, по крайней мере, один эпизод крапивницы до достижения взрослого возраста.
Этиология и патогенез
Крапивница возникает вследствие повышенной проницаемости капилляров с отеком окружа ющей ткани и эритемой вследствие избыточ ного выделения провоспалительных медиато ров после воздействия неспецифических (и часто неизвестных) факторов. В список возмож ных провоцирующих факторов включены ин фекции (вирусные, бактериальные, паразитар ные), лекарства, продукты питания, пищевые добавки, физические факторы, аутоиммунные заболевания и злокачественные новообразова ния. У детей самой распространенной причи ной крапивницы являются инфекции. В одном из исследований при ретроспективном анали зе 76 случаев крапивницы инфекции явились причиной заболевания у 60 % пациентов, ле карственные реакции — у 10 %, а непереноси мость пищевых продуктов — у 5 % пациентов. Только в 17 % случаев вероятная причина за болевания не была установлена. Еще в одном исследовании с участием 75 детей наиболее рас пространенной причиной крапивницы также оказались инфекции (36 %), за ними следуют непереносимость пищевых продуктов (33 %), ингаляционные аллергии и лекарства. Физи ческая крапивница, которую вызывают механи ческие (давление, трение) или температурные (жара, холод) факторы, меньше распростране на у детей, чем у взрослых. Наш опыт показы вает, что если инфекция исключена, то у по
ловины детей с хронической крапивницей не удается установить ее причину даже после мно гочисленных исследований.
Клиническая картина
Для крапивницы характерно наличие волды рей. Волдыри сами по себе существуют недо лго (обычно менее 24 часов), однако продол жают непрерывно возникать новые очаги, так что одновременно присутствует большое ко личество очагов крапивницы.
Внешний вид и количество волдырей силь но варьируют. Волдыри могут иметь форму маленьких, изолированных, эритематозных папул или крупных бляшек, занимающих об ширные участки кожи (Рис. 57). Они могут пересекаться друг с другом и сливаться, об разуя картину колец, спиралей или географи ческой карты (Рис. 58). Если отек глубокий, изменения на коже могут быть минимальны ми или совсем отсутствовать. Вместо этого на блюдается отечность кожи, известная как ангиоотек или глубокая крапивница (Рис. 59). Примерно в 50 % случаев ангиоотек сочета ется с крапивницей и может рассматривать ся как ее более глубокий вариант, в осталь ных случаях волдыри не наблюдаются. Примером таких случаев может служить на следственный ангиоотек, который вызван наследуемым дефицитом или функциональ ным дефектом ингибитора С1-эстеразы. Па циенты с тяжелой крапивницей и особенно с ангиоотеком могут иметь другие признаки и симптомы анафилаксии.
Крапивницу подразделяют на острую (< 6 недель) и хроническую (> 6 недель) формы. Хроническую крапивницу можно далее под разделять на хроническую рецидивирующую с периодами ремиссии более чем один день и хроническую непрерывную, когда ребенок не освобождается от волдырей даже на 24
108

Глава 22. Крапивница 1 109
Рис. 57. Острая крапивница. Диссеминированные |
Рис. 58. Острая крапивница. Кольцевидные очаги |
эритематозные папулы и бляшки. |
после разрешения процесса в центре. |
часа. Острая крапивница встречается намного чаще и часто разрешается спонтанно. Хрони ческая крапивница редко наблюдается у де тей младшего возраста, она чаще встречает ся у детей постарше и подростков.
Жалобы
Классический симптом крапивницы — это зуд, который может быть очень сильным. Поскольку волдыри особенно сильно выраже ны и зудят в вечерние и утренние часы, это может приводить к нарушениям сна.
Рис. 59. Глубокая крапивница. Отекшая тыльная сторона кисти цвета кожи и без видимых волдырей.
Диагноз
Клинический диагноз крапивницы устано вить нетрудно, наличие волдырей позволяет поставить его мгновенно. Часто родители или даже сам ребенок заявляют о наличии кра пивницы. Самым важным вопросом являет-
ся вопрос о длительности существования оча гов. Обследование ребенка с крапивницей с целью выяснить этиологию заболевания представляет собой гораздо более сложную проблему. Наиболее важным ее аспектом яв ляется тщательный анамнез, в котором дол жны быть учтены наличие у пациента ато-

110 • К. Броков
Таблица 49. Диагностический подход к крапивнице
1.Рутинная оценка при хронической крапивнице и отдельных случаях острой крапивницы
-анамнез
-физикальное исследование
-рутинные лабораторные анализы (развернутый анализ крови, СОЭ, уровень IgE, анализ кала на яйца глистов и паразитов; в отдельных случаях - исследования системы комплемента: С1 INH и С4)
-физические тесты (дермографизм, давление, тепло, холод, нагрузка)
-тесты на аллергию (прик-тест со стандартным набором аллергенов)
-исключение подозрительных лекарственных средств
2.Более интенсивный поиск при хронической крапивнице
Дневник, где отмечаются диета, физическая активность и случаи крапивницы
Поиск очага |
Осмотр полости рта |
инфекции |
и лор-органов; ультразвуковое |
|
исследование брюшной полости; |
|
рентгенография грудной клетки |
Лаборатория |
Культура и серология (вирусы, |
|
бактерии, грибы), AHA |
|
(антинуклеарные антитела); |
|
криоглобулины; холодовые |
|
агглютинины; электрофорез |
|
белков сыворотки, тесты на |
|
функцию щитовидной железы, |
|
электролиты, наличие крови |
|
в моче, креатинин |
Тестирование |
Расширенное прик-тестирование; |
на аллергию |
PACT, возможно |
|
непосредственное нанесение |
|
подозрительной пищи |
|
или лекарства на кожу |
3.Провокация при подозрении на пищевую аллергию
-элиминационная диета с последующим постепенным повторным включением продукта в диету
-провокационные тесты с продуктами и пищевыми добавками (в стационаре, идеально с двойным слепым плацебо-контролем)
пии, предыдущих аллергических реакции, прием медикаментов, особенности питания в последнее время, а также обстоятельства, с которыми было связано возникновение кра пивницы. В случае острой крапивницы скрининговые лабораторные исследования не оправдывают затрат и проводить их не сле дует. Если имеются другие признаки инфек ции, следует провести соответствующие тес ты (например, серологическое исследование на гепатит). Если подозревают реакцию на лекарство или пищевой продукт, необходи мо воздержаться от его применения, а после исчезновения волдырей провести тестирова ние на аллергию.
Таблица 50. Дифференциальный диагноз крапивницы
Диагноз |
Отличительные признаки |
Уртикарный |
Отдельные очаги персистируют |
васкулит |
более 24 часов; часто зуд в центре |
|
очагов; обычно лихорадка, |
|
артралгия, другие признаки |
|
системного заболевания |
Эритема |
Мишеневидные очаги, часто |
многоформная |
с уртикарной крапивницей на |
|
периферии, центр багрово-красного |
|
цвета с буллезным элементом |
Эритема |
Кольцевидные и полициклические |
ревматическая очаги преходящей бледной эритемы в сочетании с ревматической лихорадкой; зуда нет
Эритема Кольцевидные эритематозные очаги кольцевидная с чешуйками по периферии; центробежная персистирует несколько дней
или недель, зуда нет
*Пигментная Диссеминированные
крапивница красно-коричневые пятна и папулы, при трении отекают и становятся уртикарными (признак Дарье); вызваны инфильтрацией тучных клеток (см. гл. 13)
Наследственный Обычно семейный; изолированный ангиоотек ангиоотек без крапивницы; зуда нет;
часто желудочнокишечные жалобы
В случае хронической крапивницы диагно стический процесс более длительный, как это показано в таблице 49.
Физическая крапивница может проявлять ся в форме уртикарного дермографизма, кра пивницы давления или холодовой крапивни цы. В этих случаях ключ к диагнозу обычно дает тщательный анамнез. То же относится и к холинергической крапивнице. Физикаль ное тестирование проводят как для подтвер ждения диагноза, так и для того, чтобы по лучить исходную величину для контроля эффективности лечения и течения заболева ния.
Полезным мероприятием будет ведение пациентом или родителями дневника, куда заносят данные о приеме пищи, лекарств и о физической активности, а также описания обострений и тяжести заболевания. Такой дневник часто помогает врачу выбрать тес ты, необходимые для решения загадки кра пивницы.
Дифференциальный диагноз
В таблице 50 приведены основные заболева ния, с которыми проводится дифференциаль-

ный диагноз. Такое заболевание, как уртикарный васкулит, обсуждается часто, но у детей наблюдается редко. В классических случаях имеются аномалии комплемента, артрит и за болевание почек, а также стойкая крапивни ца. Дерматолог должен направлять на био псию любого пациента, у которого отдельные очаги крапивницы существуют более 24 ча сов, однако поскольку это явление относи тельно часто наблюдается при обычной кра пивнице, польза от биопсии небольшая.
Лечение
• Острая крапивница и ангиоотек. Легкие случаи крапивницы не требуют лечения, кро ме, возможно, приема неседативных Н1-ан- тигистаминных препаратов, таких как цетиризин или лоратадин. Если назначают антигистаминный препарат, пациенту следу ет применять его регулярно в течение 10—14 дней, а не только при появлении высыпаний. За этот период высыпания регрессируют, большинство их к этому моменту уже исче зает и лечение заканчивается.
Полезны также местные противозудные мероприятия. Мы предпочитаем 5—10 % полидоканол на основе цинковой болтушки. Часто назначают местные кортикостероиды, но они не слишком эффективны в отноше нии зуда и намного дороже.
При более тяжелой крапивнице мы пере ходим на седативные антигистаминные пре параты, обычно диметидена малеат. В тяже лых случаях добавляем метилпреднизолон 1 мг/кг ежедневно в течение нескольких дней.
При наличии астмы или анафилаксии тре буется более агрессивное лечение. Оба пре парата, диметидина малеат и преднизолон (2-5 мг/кг), назначаются внутривенно наря ду с эпинефрином (1 : 1000, разведенный 1: 10 в физиологическом растворе, затем 0,1 мл/кг предпочтительно внутривенно; можно повто рять через 20 минут; максимальная доза 5 мл).
• Наследственный ангиоотек. При острых приступах назначают ингибитор С1-эстеразы (1000-2000 ME), инфузии свежей плазмы (400-2000 мл), внутривенные растворы и кон троль дыхательных путей. Для профилакти ки перед хирургической или стоматологичес кой процедурой применяют либо ингибитор С1-эстеразы, либо аминокапроновую кисло ту, для долговременной профилактики обыч но выбирают синтетические андрогены дана-
Глава 22. Крапивница • 111
Таблица 51. Лечение хронической крапивницы
• Идентификация и устранение провоцирующего фактора
Неседативные антигистаминные препараты
Добавление седативных антигистаминных препаратов: одного или в комбинации
Комбинированное применение Н1 и Н2 антигистаминных препаратов
Добавление бета-симпатомиметических средств Системные кортикостероиды (требуются редко)
зол и станазол, а также аминокапроновую кислоту. Из-за возможных отдаленных побоч ных действий необходимы консультации дет ского эндокринолога или гинеколога.
• Хроническая крапивница. Идеальным ле чением крапивницы является определение и устранение провоцирующих факторов. По скольку это возможно только в 50 % случаев, большинству пациентов требуется симптома тическая терапия. Следует помнить, что от мечается очень вариабельный индивидуаль ный ответ на разнообразные терапевтические схемы, возможно из-за различия в причинах заболевания, поэтому идеальный метод лече ния конкретного пациента обычно появляет ся на свет в результате множества разных попыток и корректировок (таблица 51).
Основным направлением лечения являет ся прием внутрь антигистаминных препара тов (см. Приложение III). Постоянный при ем лучше, чем попытки принимать лекарства только во время обострения заболевания, поскольку эти препараты в целом намного эффективнее предупреждают вызванные гистамином реакции, чем лечат их. В связи с возможностью тахифилаксии целесообразно иногда менять препараты.
Детям школьного возраста мы назначаем неседативные антигистаминные препараты, такие как цетиризин или лоратадин, чтобы не мешать занятиям в школе и выполнению домашних заданий. Если такие препараты не оказывают действия, назначают седативные антигистаминные препараты, такие как диметиндена малеат и клемастин. Их можно также применять на ночь. Диапазон перено симости и эффективности этих препаратов довольно широк, поэтому следует начинать с низких доз и постепенно повышать их.
Наиболее характерным побочным эффектом антигистаминных препаратов первого поколе ния является седативный эффект, но у малень-

112 • К. Броков: Крапивница
ких детей может иметь место парадоксальная стимуляция ЦНС с возбуждением, бессонни цей и тремором. Эта неблагоприятная реакция требует прекращения приема препарата. У де тей могут наблюдаться другие побочные эф фекты, такие как желудочнокишечные симп томы (тошнота, рвота, диарея), головная боль и антихолинергические эффекты (сухость во рту, сердечная аритмия). Это происходит обыч но, если доза слишком высока или если мета болизм лекарства в печени ослаблен вследствие заболевания либо приема других препаратов, таких как противогрибковые имидазолы или макролидные антибиотики, в метаболизме ко торых участвует цитохромом Р 450.
• Другие терапевтические возможности.
Если антигистаминные препараты в качестве монотерапии оказываются неэффективными, можно комбинировать два различных Н1блокатора, увеличить дозу или добавить Н2блокатор, такой как циметидин. Одни иссле дования показывают, что такая комбинация более эффективна, однако другие не подтвер ждают это преимущество. Основными побоч ными эффектами Н2-антигистаминных препа ратов являются взаимодействие с лекарствами,
вметаболизме которых участвует цитохром
Р450, а также гинекомастия и азооспермия. Трициклический антидепрессант доксепин обладает свойствами HI и Н2-блокаторов. Его можно назначать детям старше 12 лет в дозе 25—50 мг ежедневно. Побочные эффекты мно гочисленны, к ним относятся сухость во рту, запоры и усталость. Кетотифен (максимальная доза 1 мг два раза в день у детей от 2 до 10 лет
и2 мг два раза в день у детей старше 10 лет) также способен блокировать одновременно HI
иН2-рецепторы.
Еще одна возможность — это р—симпато- миметики, такие как тербуталин (0,5—0,75 мг два раза в день у детей младше 2 лет, 0,75— 1,5 мг два раза в день у детей от 2 до 6 лет и 1,5—3,0 мг два раза в день у детей от 7 до 14 лет), который можно применять внутрь од новременно с антигистаминными препарата ми или кетотифеном. Подкожные инъекции тербуталина (0,05 мг два раза в день у детей младше 2 лет, 0,1 мг два раза в день у детей от 2 до 6 лет и 0,15 мг два раза в день у детей от 7 до 14 лет) более эффективны, чем при ем препарата внутрь.
Кромолин и другие стабилизаторы тучных клеток не эффективны при хронической кра пивнице. Прием глюкокортикоидных препа ратов внутрь при лечении крапивницы рутин
но не применяется. В абсолютно резистентных к лечению случаях можно назначить метилпреднизолон 0,5 мг/кг ежедневно, но не более 7 дней, а затем переключиться на лечение через день и снижать дозу в течение несколь ких недель.
• Физическая крапивница. Лечение физи ческой крапивницы предполагает устранение физических провоцирующих факторов. У не которых пациентов наблюдается явление «за калки», когда они постепенно подвергаются воздействию возрастающих доз физического провоцирующего фактора. Также может по мочь профилактический прием антигистаминных препаратов. В случае холодовой кра пивницы ципрогепатидин более эффективен, чем другие препараты, и назначается в дозе 2— 4 мг три раза в день. Неприятным побочным эффектом является увеличение аппетита и массы тела. Гидроксизин, возможно, превос ходит другие препарата в лечении холинергической крапивницы. При уртикарном дермог рафизме степень реакции обычно уменьшается при приеме Н1-блокаторов или комбинации HI и Н2-блокаторов. При солнечной крапив нице применяют оба антигис;таминных препа рата, а также процедуру «закалки» при воздей ствии УФА, УФА1, УФБ или ПУВА. Крапивница давления часто не реагирует на антигистаминные препараты, иногда может потребоваться системное назначение кортикостероидов.
Литература
Black А. К., Greaves M. W.: Antihistamines in urticaria and angioedema. Clin Allergy Immunol 17 : 249—286 (2002)
Charlesworth E. N.: Urticaria and angioedema: a clinical spectrum. Annals of Allergy, Asthma and Immunology 76:484-495(1996)
Greaves M.: Chronic urticaria. Journal of Allergy and Clinical Immunology 105 : 664-672 (2000)
Farkas H., Harmat G., Fust G, Varga L., Visy В.: Clinical management of hereditary angio-oedema in children. Pediatr Allergy Immunol 13 : 153-161 (2002)
Halpern S. R.: Chronic hives in children: analysis of 75
cases. Annals of Allergy 23 : 589—599 (1965)
Juhlin L., Landor M.: Drug therapy for chronic urticaria. Clinical Reviews in Allergy 10 : 349-369 (1992)
La Rosa M., Leopardi S., Marchese G., Corrias A., Barberio G., Oggioan N., Grimaldi I.: Double-blind multicenter study on the efficacy and tolerability of cetirizine compared with oxatomide in chronic idiopathic urticaria in preschool children. Ann Allergy Asthma Immunol 87 : 48-53 (2001)
Schuller D. E.: Acute urticaria in children. Postgraduate Medicine 72 : 179-185 (1982)

ГЛАВА 23 ИНФЕКЦИИ ВИРУСА
ВЕТРЯНОЙ оспы и ОПОЯСЫВАЮЩЕГО ЛИШАЯ
А. Хейдельбергер, X. Кремер / A. Heidelberger, H. Cremer
Вирус ветряной оспы и опоясывающего лишая является ДНК-вирусом из группы герпесвирусов. Первичная инфекция этого вируса вызы вает ветряную оспу. После разрешения ветря ной оспы вирус остается в теле человека, а при его реактивации возникает опоясывающий ли шай. Вирус ветряной оспы и опоясывающего лишая самый заразный из всех герпесвирусов. К 12 годам более чем 90 % детей имеют серо логические свидетельства инфекции этого вируса. Ветряная оспа может проявляться эпидемически, опоясывающий лишай имеет тенденцию к спорадическим случаям.
Ветряная оспа
Эпидемиология
Ветряная оспа — инфекция, распространен ная по всему миру, которая была почти «обя зательной» до внедрения иммунизации. 90 % инфекций возникают в возрасте до 15 лет (в США и Японии до 10 лет). Пик заболевания приходится на возраст между 2 и 6 годами. Примерно в 30 % случаев инфекция начина ется в возрасте до 5 месяцев по мере того, как уровень материнских антител к ветряной оспе, который передается ребенку, постепен но уменьшается и исчезает в течение первых четырех месяцев.
Этиология и патогенез
Ветряная оспа передается воздушно-капель ным путем через дыхательные пути. Для за ражения нужен почти прямой контакт с ин фицированным ребенком в тот период, когда вирус присутствует в секретах изо рта и из носа. Инкубационный период длится до че
тырех недель, но в среднем составляет две недели. Ребенок становится заразным за 1—2 дня до того, как появится экзантема, и оста ется заразным до 6 дня кожных высыпаний. Некоторые коллеги считают ветряную оспу заразной вплоть до того, как отторгнутся все корки. Наше правило — ребенок заразен еще один день после того, как появится после дний свежий пузырь. До этого момента детей необходимо держать дома. Им ни в коем слу чае нельзя разрешать контактировать с лица ми с иммунодефицитом (ВИЧ/СПИД, хими отерапия по поводу рака, злокачественные гематологические заболевания) или с серонегативными беременными женщинами. В ред ких случаях, когда прямой контакт не про слеживается, капельная инфекция, вероятно, распространяется на большие, чем обычно, расстояния (порывы ветра, открытые окна).
Клиническая картина
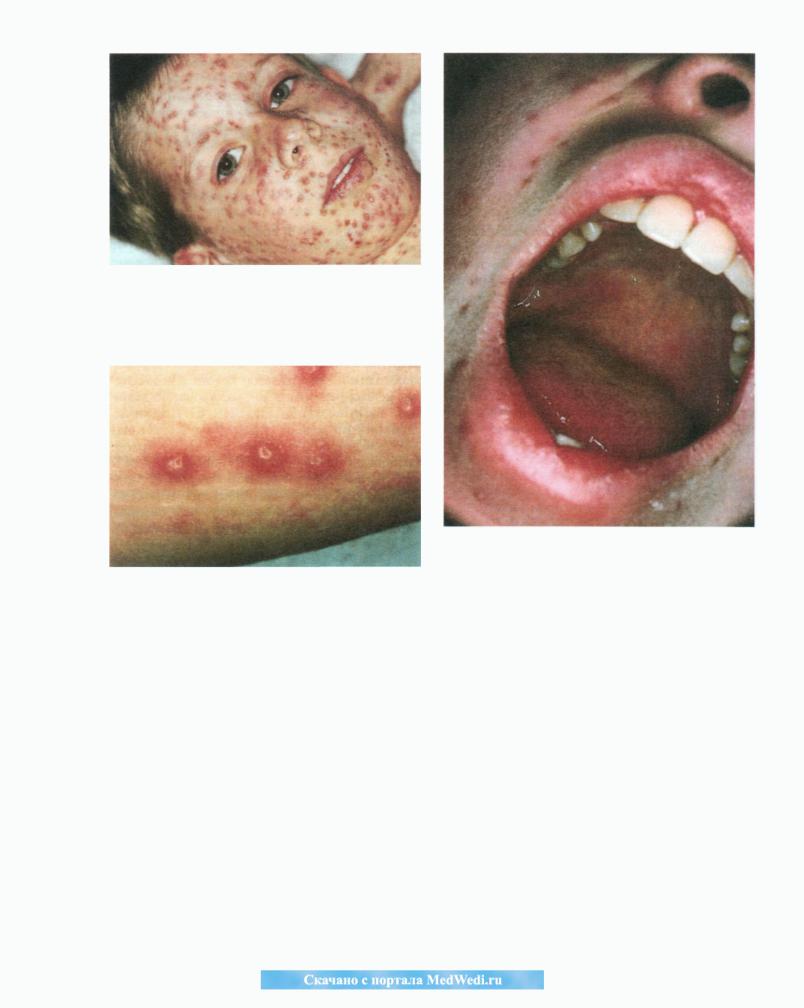
Ветряная оспа характеризуется появлением сгруппированных очагов, причем рядом друг с другом находятся очаги на различных ста диях развития (Рис. 60). Такая вариабельная картина в Германии называется «карта звез дного неба», что отражает меняющуюся кар тину звездного неба на астрономических кар тах. Эта особенность имеет очень большое значение, поскольку при инфекции натураль ной оспы все очаги находятся на одной и той же стадии развития.
Начальные очаги представляют собой эритематозные пятна, которые быстро становят ся папулезными, а затем в течение несколь ких часов везикулезными и выглядят как маленькие, прозрачные везикулы на гиперемированном основании (Рис. 61). Затем обра зуются пустулы и корки. Туловище поража ется самым первым, за ним следуют лицо, волосистая часть головы и конечности (цен-
113
114 И А. Хейдельбергер, X. Кремер
Рис. 60. Ветряная оспа. Многочисленные очаги на различных этапах развития, включая папулы, папуловезикулы и пузыри.
Рис. 62. Ветрянаяоспа. Точечныеэритематозные очаги на нёбе.
Рис. 61. Ветряная оспа. Везикулы на эритематозном основании.
тробежное распространение). Кисти рук и стопы обычно свободны от высыпаний. Сли зистые оболочки (полости рта, глаз и гени талий) также поражаются часто. Наиболее типичные очаги представляют собой эритематозные пятна и пузыри на твердом нёбе (Рис. 62).
Особенностью ветряной оспы является то, что высыпания могут быть ограничены от крытыми участками тела, на которые воздей ствует солнце, а также другими участками, которые избирательно подвержены раздраже нию, как, например, область подгузников или даже место иммунизации.
Характерные очаги ветряной оспы могут оставлять рубцы, а могут разрешаться и без них. Основным осложнением являются вто ричные инфекции, как стафилококковые, так и стрептококковые, которые почти регуляр но приводят к рубцеванию в форме малень-
ких круглых вдавленных рубцов. Другие ос ложнения чаще встречаются у пациентов старшего возраста и включают пневмонию, гепатит и молниеносную пурпуру.
Сценарий с высоким риском — развитие ветряной оспы у новорожденных после того, как мать инфицируется в небольшой промежу ток времени в течение 7 дней до родов или двух дней после родов. Кроме того, новорожденные без необходимой материнской защиты, а так же дети с иммунодефицитом подвержены рис ку более тяжелого кожного заболевания и ос ложнений со стороны внутренних органов.
Жалобы
Основная жалоба при этом заболевании — зуд. Расчесы часто способствуют развитию очагов вторичной инфекции. В первые три

Глава 23. Инфекции вируса ветряной оспы и опоясывающего лишая |
115 |
Таблица 52. Дифференциальный диагноз ветряной оспы
Диагноз |
Отличительные признаки |
Инфекции вируса Обычно пятнисто-папулезная сыпь, коксаки везикулы редко; высыпания
не плеоморфные
Герпетическая Все очаги на одной стадии экзема развития; обычно сильно
выражены в местах предыдущего кожного заболевания (лицо, сгибательные поверхности при атопическом дерматите)
Натуральная Все очаги на одной стадии оспа развития; центробежное
распространение с поражением ладоней и подошв; плохое общее самочувствие!
дня заболевания у большинства детей наблю дается субфебрильная температура. Лихорад ка, недомогание, тошнота и головная боль — типичные продромальные симптомы, кото рые могут предшествовать экзантеме. У стар ших детей и взрослых они часто более выра жены.
Диагноз
Диагноз обычно устанавливается клинически, если это уже не сделано самой матерью. При установлении диагноза ветряной оспы следу ет всегда осматривать полость рта и волосис тую часть головы. Иногда иммунофлуоресценция или ПЦР помогают идентифицировать вирус в свежих везикулах и подтвердить диаг ноз.
Дифференциальный диагноз
В таблице 52 приведены основные заболева ния, с которыми проводится дифференциаль ный диагноз.
Лечение
Симптоматическая терапия — все, что необ ходимо для большинства детей. Стандартная схема включает жаропонижающие средства, адекватное восполнение жидкости и местные подсушивающие средства (обычно болтушка с окисью цинка, возможно с 1 % хлоргексиди-
на). Порошки применять не следует, посколь ку они не подходят для открытых мокнущих очагов. В Германии популярным вспомога тельным мероприятием являются вяжущие ванны с танниновой кислотой.
Применение противовирусных препаратов, в частности ацикловира, при ветряной оспе является спорным. Основным преимуще ством для здоровых во всех остальных отно шениях детей является небольшое сокраще ние периода контагиозности. Это значит, что ребенок может быстрее вернуться в школу, а мать на работу. Оправдано ли такое лечение социальной выгодой — трудно решить. Дос тигнуто согласие о том, что следует лечить подростков и взрослых, поскольку в этой воз растной группе больше осложнений.
В зависимости от тяжести заболевания могут понадобиться другие мероприятия (таблица 53).
• Дети с высоким риском. Системные про тивовирусные препараты рекомендуются всем детям с иммунодефицитом, гематологически ми заболеваниями и хроническими заболева ниями легких, особенно получающим систем ные кортикостероиды.
Кроме того, некоторые организации систе мы общественного здравоохранения рекомен дуют активную иммунизацию таких детей при определенных обстоятельствах (напри мер, детей с гематологическим заболеванием при стабильной ремиссии в течение как ми нимум 12 месяцев; детей, которым назначе на трансплантация почки).
Иммуноглобулин вируса ветряной оспы ре комендуется в качестве профилактики паци ентам с высоким риском (детям с иммуноде фицитом, новорожденным, если мать была инфицирована в период от седьмого дня до родов до второго дня после родов), если они были подвержены воздействию вируса ветря ной оспы (воздействие определяется как кон такт лицом к лицу в течение минимум часа внутри помещения или как инфекция у одного из членов семьи). Иммуноглобулин вируса ветряной оспы должен применяться в течение 96 часов после воздействия вируса.
Активная иммунизация против ветряной оспы еще не является частью официальной программы прививок здоровых детей в большинстве стран. Предварительные дан ные показывают, что активная вакцинация выполняет защитную роль после воздей ствия вируса, если ее провести в течение 36 часов.

116 • А. Хейдельбергер, X. Кремер
Таблица 53. Лечение ветряной оспы
1. Базовые принципы - жаропонижающие (обычно ацетаминофен; не аспирин)
-адекватное восполнение жидкости
-противозудные мероприятия
2.Местная терапия неосложненного заболевания
: Болтушка с окисью |
- с 5% полидоканолом •* противозудное действие |
цинка |
- с 1 % хлоргексидином •* противомикробное действие |
Другие нетоксические вяжущие лосьоны, такие, как лосьон с каламином (но не «Cadryl», содержащий местное антигистаминное вещество с высоким риском сенсибилизации)
яПрохладные вяжущие ванны; в Европе ванны с добавками танниновой кислоты
3.Вторичные инфекции
• Местная терапия |
|
- применение болтушки с 1% хлоргексидином |
|
|
|
|
водный раствор генцианового фиолетового (0,25% - для кожи; 0,1% - для слизистых) |
|
|
|
крем с фузидиновой кислотой |
• |
Системная терапия |
|
пенициллиназоустойчивый пенициллин |
|
|
|
цефалоспорин первого поколения внутрь |
4. Интенсивный зуд |
|
|
|
• |
Местная терапия |
- |
болтушка с 5% полидоканолом |
|
|
- |
концентрацию можно повысить до 10% у детей старше 6 лет |
|
Системная терапия |
седативные антигистаминные препараты (см. Приложение |
|
По поводу последних региональных инст рукций относительно вакцинации следует обращаться в местные органы общественно го здравоохранения.
• Поддерживающие мероприятия. Паци енту следует носить легкую одежду, хорошо пропускающую воздух и не создающую тре ния. Лишняя одежда способствует накопле нию тепла, что приводит к усилению зуда. Ногти надо коротко стричь, чтобы уменьшить расчесы и риск вторичной инфекции. Кожу можно мыть теплой водой без мыла.
Опоясывающий лишай
Эпидемиология
Опоясывающий лишай у детей встречается редко. У детей младше 9 лет ежегодная забо леваемость составляет 0,74 : 1000.
реактивируется, а не является результатом второй инфекции. Неясно, какую защиту от опоясывающего лишая обеспечивает иммуни зация. Одно из предположений состоит в сле дующем: чем большему числу людей проводит ся иммунизация, тем меньше вероятность у каждого из нас подвергнуться воздействию вируса и получить повторную иммунизацию. Это, возможно, увеличивает заболеваемость опоясывающим лишаем.
Поскольку некоторые случаи ветряной оспы клинически не распознаются, не всегда можно полагаться на анамнез. Обычно на блюдается следующий сценарий: очень ма ленький ребенок, имеющий еще материнскую защиту от вируса, подвергается воздействию вируса со стороны брата или сестры, при этом его заболевание протекает субклинически. В то же время ребенок не обладает выра женной иммунной защитой и может заболеть опоясывающим лишаем. Также повышенно му рису подвержены дети с иммунодефици том (первичный иммунодефицит, ВИЧ/ СПИД, химиотерапия по поводу онкологи ческого заболевания).
Патогенез
Опоясывающий лишай наблюдается только у тех детей, которые уже болели ветряной ос пой. В большинстве случаев вирус остается латентным в нервной ткани ребенка и скорее
Клиническая картина
Классическая клиническая картина опоясы вающего лишая — такие же прозрачные ве зикулы на эритематозном основании, что и

Глава 23. Инфекции вируса ветряной оспы и опоясывающего лишая • 117
при ветряной оспе, но расположены они по ходу дерматомов, захватывают только один сегмент тела и почти никогда не захватыва ют срединную линию (Рис. 63). Нередко встречается поражение лица в зоне проекции тройничного нерва (рис. 64). При поражении носа имеется значительная вероятность по ражения глаз, что часто приводит к керати ту. Если поражен слуховой нерв, могут отме чаться нарушения слуха, а поражение лицевого нерва может привести к параличу. Генерализованный опоясывающий лишай для детей не характерен и может указывать на неадекватность иммунитета.
Рис. 63. Опоясывающий лишай. Односторонняя сегментарная эритема с группой в основном
прозрачных везикул.
Жалобы
Типичная жалоба — локализованная боль или жжение, которые часто на несколько дней предшествуют кожным признакам. Кож ные очаги сами по себе у детей обычно не приводят к появлению жалоб, а постгерпети ческая невралгия встречается редко.
Диагноз
Диагноз практически всегда устанавливается клинически.
Дифференциальный диагноз
Иногда бывает трудно отличить опоясываю щий лишай от простого герпеса. В таких слу чаях иммунофлуоресцентное окрашивание высушенного жидкого содержимого пузыря может применяться для идентификации эти ологического фактора: либо вируса простого герпеса, либо вируса ветряной оспы и опоя сывающего лишая. Для дифференциации этих двух вирусов применяется также ПЦР. Можно также проводить вирусные серологи ческие тесты. В таблице 54 приведены дру гие заболевания, с которыми проводится дифференциальный диагноз.
Рис. 64. Опоясывающий лишай. Поражение первой ветви тройничного нерва. В процесс вовлечены глаза и Лечение нос. Наблюдаются эритема, пузыри и корки.
Неосложненный опоясывающий лишай не требует назначения ацикловира, особенно у детей. Наши рекомендации по применению ацикловира при опоясывающем лишае у де-

118 Ш А. Хейдельбергер, X. Кремер: Инфекиии вируса ветряной оспы и опоясывающего лишая
Таблица 54. Дифференциальный диагноз опоясывающего лишая
Диагноз |
|
|
|
Отличительные признаки |
|
|
|
|
|
|
|
|
|
|
|||
|
Простой герпес |
|
|
Высыпания обычно не связаны |
||||
|
|
|
|
|
с дерматомами; рецидивы |
|||
|
|
|
|
|
на том же участке |
|||
|
|
|
|
|
|
|||
|
Контактный |
Зуд более выражен; |
||||||
|
дерматит (например, |
высыпания обычно |
||||||
|
от ядовитого плюща) |
не связаны |
||||||
|
|
|
|
|
с дерматомами; обычно |
|||
|
|
|
|
|
характерный анамнез |
|||
|
|
|
|
|
||||
|
Рожистое воспаление Локализованная эритема; |
|||||||
|
|
|
|
|
высыпания обычно |
|
|
|
|
|
|
|
|
не связаны с дерматомами; |
|
|
|
|
|
|
|
|
лихорадка, озноб, другие |
|
|
|
|
|
|
|
|
системные признаки |
|
|
|
|
|
|
|
|
||||
|
Буллезная реакция |
Сильный зуд; высыпания |
||||||
|
на укус |
|
обычно не связаны с |
|
||||
|
членистоногого |
|
дерматомами; при диаскопии |
|
||||
|
или насекомого |
|
видны точки на месте укуса |
|
||||
|
|
|
|
|
|
|
|
|
Таблица 55. Показания к приему ацикловира у детей
|
Способ применения |
|
|
Иммунитет Иммунитет |
|
|
не нарушен ослаблен |
|
Локализация опоясывающего лишая |
|
|
Туловище, конечности |
- |
внутривенно |
Глаза |
внутрь |
внутривенно |
Органы слуха |
внутрь |
внутривенно |
тей приведены в таблице 55. При поражении глаз мы, обычно в сотрудничестве с офталь мологом, также применяем офтальмологичес кую мазь с ацикловиром и антибиотик широ кого спектра на офтальмологической основе. Пациенты с иммунодефицитом должны обя зательно получать системные противовирус ные препараты. Мы предпочитаем назначать их парентерально.
Местное лечение такое же, как и при вет ряной оспе. Мы применяем болтушку с оки сью цинка с добавлением 1 % хлоргексидина. Водные растворы генцианового фиолетового также полезны в концентрациях 0,25 % для кожи и 0,1 % для слизистых.
Литература
Arvin A. M.; Progress in the treatment and prevention of varicella. Current Opinion in Infectious Diseases 6:553-557 (1993)
Gold L., Barbour St., Guerrero-Tiro L., Koopot R., Lewis K., Rudinsky M., Williams R.: Staphylococcus aureus endocarditis associated with varicella infection in children. Pediatric Infectious Diseases Journal 15:377-379 (1996)
Hofmann F., Sydow В., Michaelis M.: Zur epidemiologischen Bedeutung von Varicellen. Gesundheitswesen 56 : 599-601 (1994)
Hurwitz S.: The exanthematous diseases of childhood, pp. 347—350. Clinical Pediatric Dermatology. W. B. Saunders, Philadelphia (1993)
Kakouru Т., Theodoridou M., Mostrou G., Syriopoulou V., Papadogeorgaki H., Constantopoulos A.: Herpes zoster in children. Journal of the American Academy of Dermatology 39 : 207-210 (1998)
Klassen T. P., Belseck E. M., Wiebe N.. Hartling L.: Acyclovir for treating varicella in otherwise healthy children and adolescents: a systematic review of randomized controlled trials. BMC Pediatr 2 : 9—17 (2002)
Magliocco A. M., Demetrich D. J., Sarnat H. В., Hwang W. S.: Varicella embryopathy. Archives of Pathology and Laboratory Medicine 116 : 181-186 (1992)
Shinefield H. R., Black S. В., Staehle В., Matthews H., Odelman Т., Ensor K., Li S., Chan I., Heyse J., Waters M., Chan С Y., Vessey S. J., Kaplan К. М., Kuter B. J., Kaiser Permanente Medical Team for Varivax: Pediatr Infect Dis J 21 : 555-561 (2002)
Smith C, Glaser A.: Herpes zoster in childhood: case report and review of the literature. Pediatric Dermatology 13 : 226-229 (1996)
Thomas S. L., Wheeler J. G., Hall A. J.: Contacts with varicella or with children and protection against herpes zoster in adults: a case-control study. Lancet 360:678-682 (2002)
Vugia D., Peterson C, Meyers H. В., Ют К. S., Arrieta A., Schlievert P., Kaplan E., Werner S. В., Mascola L.: Invasive group A streptococcal infections in children with varicella in Southern California. Pediatric Infectious Diseases Journal 15 : 146—150 (1996)
Watson В., Seward J., Yang A., Witte P., Lutz J., Chan C, Orlin S., Levenson R.: Postexposure effectiveness of varicella vaccine. Pediatrics 105 : 84-88 (2000)
