
- •Рожистое воспаление
- •Флегмона подкожной жировой клетчатки
- •1.1. Этиология, локализация и патогенез
- •1. 2. Течение и клиническая картина
- •1.3. Лечение
- •1.4 Осложнения
- •1.5. Особенности фурункулов с локализацией на лице
- •2. Карбункул
- •2.1. Этиология, локализация и патогенез
- •Обычно выделяют две стадии: инфильтрации и гнойного расплавления.
- •2.2. Клиническая картина
- •2.3. Лечение
- •3. Гидраденит
- •3.1. Этиология, локализация и патогенез
- •3.2.Течение и клиническая картина
- •3.2. Лечение
- •4. Абсцесс
- •4.1.Этиология и патогенез
- •4.2. Клиническая картина
- •4.3. Лечение
- •5. Флегмона
- •5.1. Этиология и патогенез
- •5.2. Клиническая картина
- •5.3. Лечение
- •6. Рожистое воспаление (рожа)
- •6.1. Этиология и патогенез
- •6.2. Классификация рожистого воспаления
- •6.3. Клиническая картина
- •6.4. Осложнения
- •6.5. Лечение
- •6.6. Профилактика
- •7. Эризипелоид (свиная рожа)
- •7.1.Этиология и патогенез
- •7.2. Течение и клиническая картина
- •7.3. Лечение и профилактика
- •Тестовые задания для самоконтроля вариант №1
- •Вариант №2
- •1. Гиперемия кожи при флегмоне более интенсивна:
- •1. Рожа вызывается:
- •Вариант №4
- •1. Флегмона, как разлитое гнойное заболевание пжк и клетчаточных пространств вызывается:
- •Эталоны правильных ответов на тестовые задания
- •Список рекомендуемой литературы
- •Приложение Антибиотикочувствительность микроорганизмов, вызывающих гнойные заболевания кожи и подкожно-жировой клетчатки
- •Дозирование препаратов
- •Общие принципы оперативного лечения гнойных процессов и виды дренирования
- •Дренирование
- •К дренажам предъявляется ряд требований:
- •А) Пассивное дренирование
- •6) Активное дренирование
- •В) Проточно-промывное дренирование
3.1. Этиология, локализация и патогенез
В этиологии гидраденита решающее место отводится золотистому стафилококку.
Предрасполагающими факторами являются: общее ослабление организма, повышенная потливость и наличие щелочной реакции пота в области подмышечных впадин, паховых складок, перианальной области, особенно при несоблюдении личной гигиены, мацерации, микротравмах, порезах при бритье, наличии расчесов вследствие зудящих дерматозов у лиц, страдающих нервными и эндокринными (диабет, дисфункция половых желез) нарушениями, снижении местной сопротивляемости.
Болеют представители всех рас. Тяжелая форма заболевания чаще встречается у негроидной расы. К старости функция указанных желез угасает, поэтому у стариков гидраденит не встречается; у женщин он бывает чаще, чем у мужчин. У мужчин чаще поражается промежность, у женщин — подмышечные впадины. Нередко гидраденит наблюдается и у матери, и у дочери. В семейном анамнезе иногда прослеживаются абсцедирующие угри или гидраденит, либо и то, и другое.
Патогенез неясен. Механизм может быть следующим: формирование в протоке апокриновой потовой железы роговой пробки приводит к расширению протока потовой железы и волосяного фолликула, как следствие, - тяжелое воспаление потовой железы. За ним следует размножение бактерий в расширенном протоке железы, происходит разрыв протока или железы с распространением инфекции: распространение гнойного процесса сопровождается разрушением тканей, возможно развитие изъязвления и фиброза, образование свищевых ходов.
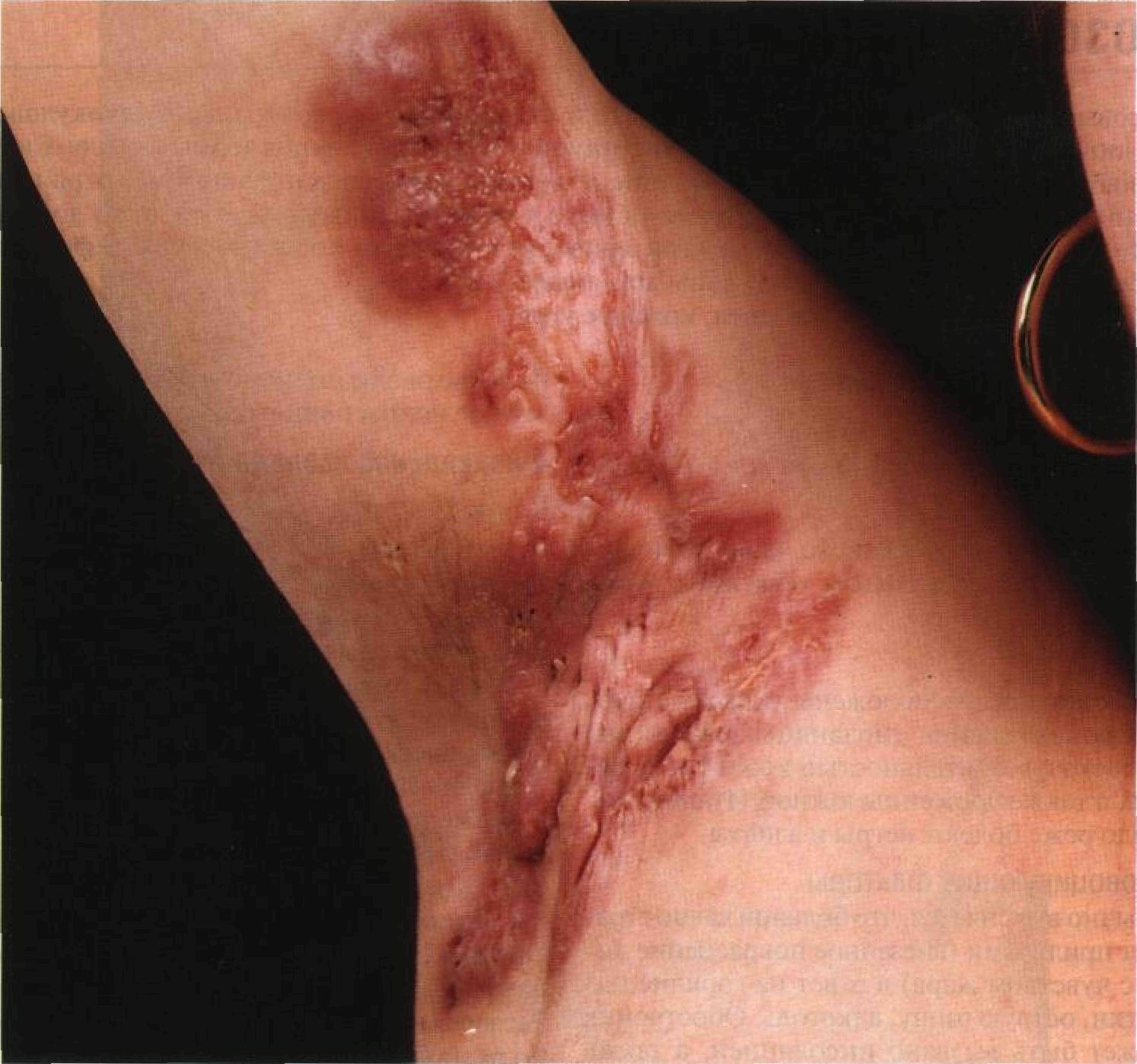
Гидраденит. Тяжелое поражение подмышечной впадины — старые гипертрофические и келоидные рубцы
3.2.Течение и клиническая картина
В начале заболевания при пальпации определяют одиночные небольшие плотные узлы, располагающиеся в толще дермы или гиподерме. В этом периоде больные ощущают легкий зуд или небольшую болезненность. Узлы быстро увеличиваются в размере, спаиваются с кожей, приобретают грушевидную форму и выбухают в виде сосков, отсюда берет свое начало народное название патологии – «сучье вымя»; кожа становится синюшно-багровой, появляется отек тканей, болезненность значительно усиливается. Нередко изолированные узлы сливаются, размягчаются, появляется флюктуация, после чего наступает их самопроизвольное вскрытие с выделением сливкообразного гноя с примесью крови. Некротический стержень не образуется. Иногда возникает разлитой плотный, доскообразный инфильтрат, напоминающий картину флегмоны. В этом случае болезненность возникает не только при движении, но и в покое, делая больного неработоспособным. Развитие гидраденита сопровождается, как правило, общим недомоганием, умеренным подъемом температуры, выраженной болезненностью. После вскрытия узлов уменьшается чувство напряжения и боли, спустя несколько дней происходит рубцевание язв (процесс рассасывания инфильтрата более длительный). Однако рецидивы болезни нередки и придают процессу затяжное течение. Гидраденит подмышечных впадин чаще всего односторонний, но может быть одновременно двусторонним. Средние сроки течения гидраденита —10— 15 дней, однако чаще отмечается длительное рецидивирующее течение (особенно у тучных, страдающих гипергидрозом, диабетом людей, а также у пациентов, уделяющих недостаточное внимание гигиене кожи).
Чаще всего гидраденит протекает в легкой форме: на пораженных участках периодически появляются красные болезненные узлы, которые затем самопроизвольно рассасываются. Такие больные не обращаются к врачу, а со временем, обычно после 35 лет, наступает самостоятельное выздоровление. Но иногда заболевание неуклонно прогрессирует: боль становится постоянной, образуются свищи и рубцы, снижается трудоспособность.
Патогистология. Процесс локализуется на границе собственно кожи и подкожной клетчатки. Гнойный инфильтрат, состоящий в ранней стадии преимущественно из нейтрофилов, а затем из лимфоцитов и плазматических клеток, охватывает апокриновые железы и окружающую их соединительную ткань. Далее инфекция по ходу лимфатических сосудов распространяется на другие апокриновые железы, а также на эккриновые (мерокриновые) железы, приводя к их гнойному расплавлению и гибели.
