
из электронной библиотеки / 423809683416039.pdf
.pdfОжог — поражения тканей, возникающие под действием высокой температуры, кислот, щелочей или ионизирующего излучения. В зависимости от этиологического фактора различают термические, химические ожоги, электроожоги и лучевые ожоги.
Массовые термические ожоги возникают у населения в очагах ядерного поражения от воздействия светового излучения и вследствие пожаров.
Нередки ожоги и при стихийных бедствиях, крупных производственных авариях, сопровождающихся пожарами, а также в быту.
Тяжесть термических ожогов зависит от глубины поражения кожи и подлежащих тканей, площади ожога и его локализации. В очагах сплошных пожаров возможны ожоги верхних дыхательных путей раскаленным воздухом, а также отравлением людей угарным газом. Световое излучение ядерного взрыва вызывает у незащищенных людей "профильные" ожоги, т.е. ожоги на той части и поверхности тела, которая обращена к месту взрыва, и на более значительных расстояниях - поражение сетчатки глаза или временное ослепление.
При авариях, стихийных бедствиях (например, при землетрясении) могут быть тяжелые ожоги пламенем в результате взрыва на газовой сети, электротоком при замыкании в электрических сетях, горячим паром при разрушении отопительных систем. В быту наблюдаются ожоги кипятком, паром, солнечной радиацией.
В зависимости от глубины поражения кожи и подлежащих тканей ожоги делятся на 4-е степени: легкую (1-ая), средней тяжести (2-я), тяжелую (3-я) и крайне тяжелую (4-ю).
Ожог 1-ой степени характеризуется покраснением кожи, отечностью, болью. Эти явления через 2-5 дней проходят, на месте ожога отмечается шелушение кожи.
Ожог 2-ой степени характеризуется резким покраснением кожи, образованием водянисто-серозных пузырей, жгучей болью. Если пузыри не прорываются (не нарушается целостность поверхности ожога) и не происходит инфицирования, то через 10-15 дней пораженные ткани восстанавливаются без образования рубцов, если пузыри срываются, ожоговая поверхность кожи загрязняется, заживление затягивается на более длительное время и на месте ожога могут образоваться рубцы.
Ожог 3-ей степени характеризуется омертвлением всех слоев кожи. Поверхность ожога покрывается плотной серо-коричневой пленкой (струпом), омертвевшие ткани нагнаиваются и отторгаются, а на месте развивается рубцевание тканей, на что уходит значительное время.
Ожог 4-ой степени возникает при воздействии на ткани очень высоких температур. Происходит обугливание кожи, подлежащих мягких тканей и даже костей. Характерно, что при ожогах 3-4 степени боль менее выражена, чем при ожогах 1-2 степени, что объясняется поражением при глубоких ожогах нервных окончаний, воспринимающих болевые ощущения.
Ожоги вызывают общее поражение организма: нарушение функций центральной нервной системы, изменения состава крови, отклонения в работе внутренних органов. Чем глубже поражение кожи и подлежащих тканей и больше площадь ожога, тем тяжелее общее состояние пораженного. Ожоги 2-3 степени с площадью поражения 8-10% поверхности тела рассматриваются как местные поражения, а при больших площадях ожоговой поверхности, при тех же степенях ожогов, развивается ожоговая болезнь. Ориентировочно площадь ожога можно определить путем измерения ее ладонью, размеры которой составляют 1-1,5% поверхности тела. Ладони не накладывают на обожженную поверхность, а лишь проецируют над ней. Другой способ - определение площади ожога по правилу девяток: поверхность головы и шеи составляет от поверхности всего тела 9%, двух верхних конечностей - 18%, двух нижних конечностей36%, туловища - 36% промежности 1%. Площадь кожи поверхности тела человека среднего роста равна 1,6 м2 .
Ориентировочное определение поверхности ожога в сочетании с оценкой степени его тяжести позволяют уже при оказании первой медицинской помощи определить тяжесть состояния пораженного. Ожоговая болезнь развивается не сразу, не в момент получения ожога, а в последующем, когда появляются интоксикация организма, его истощение в связи с потерей через ожоговую поверхность жидкости, нарушение питания тканей и другие функциональные
расстройства внутренних органов. Ранним осложнением ожогов является шок, который может продолжаться от нескольких часов до 2-3 суток.
Первая медицинская помощь человеку в горящей одежде должна быть оказана без промедления. Нельзя тушить пламя руками, сбивать его каким-либо предметом. Пострадавшего надо облить водой, а при отсутствии воды положить его и накрыть одеялом, одеждой, плотной тканью, чтобы прекратить доступ кислорода к горящей одежде. Тлеющую одежду надо снять или обстричь, при этом стараться не допустить нарушения целостности ожоговой поверхности. Не рекомендуется совсем раздевать пораженного, особенно в холодное время года. Прилипшую к ожогу одежду обрезают. Нельзя прокалывать пузыри, смазывать поверхность ожога жиром, различными мазями, присыпать порошком, прикасаться к ожогу руками. На ожоговую поверхность накладывают стерильную повязку, пораженному придают удобное положение, при котором его меньше беспокоят боли. При обширных ожогах средней, тяжелой и крайне тяжелой степени, если есть возможность, следует ввести пострадавшему противоболевое средство шприц - тюбиком, напоить его горячим чаем, тепло укрыть. В домашних условиях пораженного с обширными ожогами туловища или конечностей нужно завернуть в проглаженную утюгом простыню. При этом необходимо проследить, чтобы обожженные поверхности на сгибах суставов и в других местах не соприкасались. Пораженный нуждается в бережной транспортировке.
Обморожения.
Обморожение это - повреждение какой-либо части тела (вплоть до омертвения) под воздействием низких температур.
Причиной возникновения обморожений является воздействие низких температур, а при определенных условиях (мокрая и тесная обувь, неподвижное положение на холодном воздухе, алкогольное опьянение, и кровопотеря) обморожение может быть и при температуре выше 0С. Чаще подвергаются обморожению уши, нос, кисти (пальцы) рук, стопы ног. При отморожении вначале ощущаются чувство холода и жжения, затем появляется онемение. Кожа становится бледной, чувствительность утрачивается.
В дальнейшем действие холода не ощущается. Установить степень обморожения можно только после отогревания пострадавшего, иногда через несколько дней. Различают 4-е степени отморожения.
Обморожение 1-ой степени характеризуется побледнением кожи, незначительной отечностью и понижением ее чувствительности, т.е. небольшими обратимыми расстройствами кровообращения. При согревании пострадавшего кровоснабжение восстанавливается, кожа приобретает первоначальный цвет, отечность постепенно исчезает. Позже может возникнуть шелушение и зуд кожи, длительно сохраняться повышенная чувствительность кожи к холоду.
Обморожение 2-ой степени характеризуется более глубоким поражением кожи. При согревании бледные кожные покровы становятся багрово-синими, быстро развивающийся отек распространяется за пределы отморожения, образуются пузыри, наполненные прозрачной жидкостью, появляются сильные боли. У пострадавшего отмечается озноб, повышение температуры, нарушаются сон и аппетит. Поврежденные поверхностные слои кожи отторгаются.
Заживление при отсутствии осложнений (нагноения) происходит в течение 15-30 дней. Кожа раневой поверхности остается синюшней, ее чувствительность снижена.
Обморожение 3-ей степени характеризуется поражением всех слоев кожи и подлежащих мягких тканей на различную глубину. В первые дни на коже появляются пузыри, наполненные темно-бурой жидкостью, вокруг которых развивается воспаление, образуется резко выраженный отечный вал. После 3-5 дней выявляется глубокое повреждение ткани (влажная гангрена).
Пострадавшего беспокоят сильные боли, температура повышается до 38-390 С, потрясающий озноб сменяется потом, общее состояние значительно ухудшается.
Обморожение 4-ой степени характеризуется поражением кожи, мягких тканей и костей. При этом развиваются необратимые явления. Кожа покрывается пузырями с жидкостью черного
цвета. Через 10-17 дней вокруг поврежденной зоны определяется линия отморожения, которая чернеет, высыхает и через 1,5-2 месяца отторгается. Рана заживает очень медленно. Общее состояние пострадавшего тяжелое, повышение температуры чередуется с ознобом, отмечаются изменения во внутренних органах, которые нарушают их нормальную работу.
Первая медицинская помощь при обморожении заключается в защите от воздействия низких температур, немедленном постепенном согревании пострадавшего. Прежде всего, необходимо восстановить кровообращение в обмороженной части тела. Нельзя допускать быстрого согревания поверхностного слоя кожи на поврежденном участке, так как прогревание глубоких слоев происходит медленнее, в них слабо восстанавливается кровоток, а следовательно, не нормализуется питание верхних слоев кожи и они погибают. Поэтому противопоказано применение при отморожении горячих ванн, горячего воздуха. Переохлажденные участки тела нужно оградить от воздействия тепла, наложив на них теплоизолирующие повязки (шерстяные, ватно-марлевые материалы). Повязка должна закрывать только измененные участки кожи и до тех пор, пока появится в поврежденной части чувство ощутимого тепла. В целях восполнения тепла в организме и улучшения кровообращения пострадавшему дают горячий сладкий чай. Поврежденным участкам тела необходим покой.
При длительном воздействии низких температур на весь организм возможны замерзание и смерть. Особенно способствует замерзанию алкогольное опьянение. При замерзании человек ощущает сначала усталость, сонливость, безразличие, а при дальнейшем охлаждении организма возникает обморочное состояние (потеря сознания, расстройства дыхания и кровообращения). При явлениях прекращения дыхания и остановки сердечной деятельности наступает смерть.
Первая медицинская помощь при травматическом шоке Травматический шок — тяжелейшее общее состояние организма пострадавшего,
наступившее в результате травмы. Оно развивается в центральной нервной системе под влиянием очень сильных болевых импульсов из очага повреждения. При травматическом шоке происходит нарушение жизненно важных функций не только в нервной системе, но и в системе дыхания, кровообращении, деятельности желез внутренней секреции и обмене веществ. Иными словами, можно сказать, что патологические изменения при шоке затрагивают весь организм. Причиной травматического шока чаще всего бывают тяжелые повреждения, сопровождающиеся потерей крови, размозжением мягких тканей, раздроблением костей, отрывом конечностей, и обширные ожоги. В зависимости от быстроты наступления шоковых явлений после травмы различают первичный и вторичный шок.
Первичный, или ранний, шок развивается в момент получения травмы либо тотчас же после него, продолжается несколько минут, а иногда часов и суток и может закончиться летальным исходом или перейти во вторичный.
Признаки шока в его начальной стадии: пострадавший возбужден, лицо бледное, взгляд беспокойный, речь сбивчивая; он не оценивает реального своего состояния, порывается куда-то бежать, его трудно удерживать на вопрос: «Как себя чувствуешь, где болит?» он, как правило, отвечает: «Ничего не болит, чувствую себя нормально».
Если помощь не оказана, то спустя несколько часов после травмы под влиянием продолжающихся или нарастающих болевых раздражений, кровотечения, а также воздействия других факторов, способствующих развитию шокового состояния, у пострадавшего на фоне сохраненного сознания развивается вторичный, или поздний, шок. Его признаки: угнетенное сознание, полная безучастность пострадавшего к самому себе и происходящему вокруг. Снижается или отсутствует реакция на боль. Лицо бледное, кожа холодная на ощупь и покрыта липким потом, температура тела снижена, дыхание учащенное, поверхностное, беспокоит жажда, иногда появляется рвота.
Для предупреждения развития шокового состояния необходимо как можно быстрее вызвать «скорую помощь» или обратиться к врачу. Однако до прибытия врача пострадавшему надо оказать первую медицинскую помощь.
Не давайте пострадавшему пить, транспортировать его можно только в исключительных случаях (вынос на дорогу, вертолетную площадку и т.п.).
Схема оказание первой медицинской помощи при травматическом шоке
-устранить действие травмирующего фактора;
-осторожно придать травмированному горизонтальное положение. В случае рвоты голову повернуть набок;
-проверить наличие дыхания и работу сердца. При их отсутствии начать реанимацию;
-дать пострадавшему обезболивающее средство;
-срочно послать за медпомощью;
-остановить кровотечение;
-придать ногам возвышенное положение, если они не повреждены;
-провести временную иммобилизацию поврежденного места.
Вопросы для самоконтроля:
1.Расскажите о строении глаза.
2.Охарактеризуйте факторы вызывающие повреждение глаза и оказание первой медицинской помощи при повреждениях глаза.
3.Характеристика травм уха и оказание первой медицинской помощи.
4.Характеристика травм горла и носа и оказание первой медицинской помощи.
5.Характеристика ожогов и оказание при них первой медицинской помощи.
6.Характеристика обморожения и оказание первой медицинской помощи.
7.Оказание первой медицинской помощи при травматическом шоке.
Задания для самостоятельной работы:
1.Из чего состоит орган зрения.
2.Выберите правильный ответ:
Различают травмы органа зрения по характеру:
a)механические (контузии, ранения),
b)ожоги: термические, химические, термохимические, лучевой энергией,
c)кровяные,
d)термомеханические,
e)водные,
f)вибрационные,
g)токсические.
3.Выберите правильный ответ:
При попадании в глаз кислоты, щелочи, отравляющих и радиоактивных веществ необходимо:
a)промыть глаз водой,
b)промыть глаза нейтрализаторами,
c)протереть глаза,
d)ничего не делать,
e)ввести обезболивающее.
4.Выберите правильный ответ:
При попадании в глаз инородного тела необходимо:
a)промыть глаз водой,
b)извлечь инородное тело самостоятельно,
c)обратиться к врачу,
d)ничего не делать.
5.Выберите правильный ответ:
Если же имеются ранения глазного яблока, можно ли самостоятельно оказывать первую помощь:
a)да,
b)нет.
6.В каких случаях из уха может течь кровь.
7.Расположите действия в порядке их выполнения:
Оказание первой медицинской помощи при ранениях уха, необходимо проводить в следующей последовательности:
a)доставить пострадавшего в медицинское учреждение,
b)наложить стерильную повязку на ухо,
c)для остановки кровотечения необходимо на область уха наложить лед.
8.Дайте определение. Ожог это ________________________________________
9.Дайте классификацию ожогам в зависимости от этиологического фактора.
10.Напишите понятие. Тяжелейшее общее состояние организма пострадавшего,
наступившее в результате травмы это _____________________________________________.
11.Расположите действия в порядке их выполнения:
Оказание первой медицинской помощи при травматическом шоке, необходимо проводить в следующей последовательности:
1.придать ногам возвышенное положение, если они не повреждены срочно послать за медпомощью,
2.проверить наличие дыхания и работу сердца. При их отсутствии начать реанимацию.
3.дать пострадавшему обезболивающее средство,
4.устранить действие травмирующего фактора,
5.остановить кровотечение,
6.осторожно придать травмированному горизонтальное положение. В случае рвоты голову повернуть набок.
7.провести временную иммобилизацию поврежденного места.
Тема 23.
Оказание помощи пострадавшим при клинической смерти.
1.Понятие клинической смерти.
2.Искусственная вентиляция легких.
3.Метод Сильвестра.
4.Непрямой массаж сердца.
5.Сочетание непрямого массажа сердца с искусственной вентиляцией легких.
Понятие о клинической смерти и показания к проведению сердечно-легочной реанимации. Тяжелые травмы, вдыхание ядовитых газов или воздуха с малым содержанием кислорода, поражение электрическим током и другие причины могут привести к смерти пострадавшего, которая в первые минуты носит обратимый характер и называется клинической или мнимой.
Клиническая смерть – состояние, для которого характерны остановка сердца и отсутствие дыхания.
Наиболее достоверными признаками клинической смерти являются: отсутствие сознания; отсутствие дыхания; отсутствие пульсации крупных артерий; расширенные зрачки, не реагирующие на свет. Наряду с указанными признаками отмечаются бледность или синюшность кожи и слизистых оболочек, общее расслабление мышц, уменьшение кровотечения из ран и др.
При отсутствии в течение ближайших 3-5 минут необходимой помощи в коре головного мозга наступают необратимые изменения и в дальнейшем развивается биологическая, истинная смерть.
Оказывающий помощь должен свободно владеть методами оценки состояния пострадавшего.
При наличии дыхания видны дыхательные движения грудной клетки (живота), ухом слышны дыхательные звуки, кожей щеки ощущается струя выдуваемого воздуха. Остановке дыхания может предшествовать так называемое атональное дыхание, которое не обеспечивает необходимой вентиляции легких. Оно проявляется в виде судорожных дыхательных движений с большой амплитудой, коротким максимальным выдохом с частотой 2-6 дыхания в минуту, или редким поверхностным дыханием с малой амплитудой дыхательных движений.
Пульс обычно определяют на сонной артерии, располагая плашмя 2-3 пальца на боковой поверхности шеи. Пульсацию бедренной артерии можно определить в паховой области.
Расширение зрачков и отсутствие реакции сужения их на свет возникает после прекращения кровообращения. В нормальном состоянии при освещении глаз светом зрачки довольно активно суживаются.
Естественно, что не все указанные признаки появляются одновременно, но достаточно отсутствия пульсации на крупных сосудах или вышеуказанных нарушений дыхания, чтобы приступить к проведению сердечно-легочной реанимации (оживлению).
Методы оказания первой медицинской помощи при клинической смерти:
искусственная вентиляция легких,
непрямой массаж сердца,
метод Сильвестра,
сочетание наружного массажа сердца с ИВЛ.
Сердечно-легочная реанимация.
Искусственная вентиляция легких. Мероприятия сердечно-легочной реанимации
проводят в следующем порядке:
Рис. 17. Восстановление проходимости дыхательных путей.
Рис. 18. Искусственная вентиляция легких (ИВЛ).

Рис. 19. Искусственное кровообращение путем наружного массажа сердца.
Реанимация, начатая в первые три минуты после остановки кровообращения, дает положительные результаты в 15-18 раз чаще, чем в последующие 1-2 минуты.
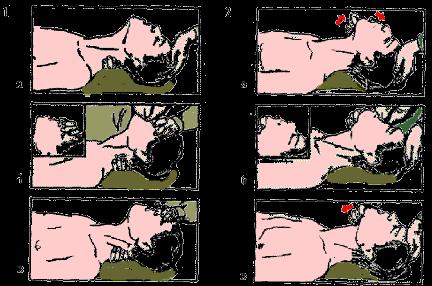
Восстановление проходимости верхних дыхательных путей - важная задача, без выполнения которой бесполезно проведение реанимации.
Остановка дыхания у пострадавшего в бессознательном состоянии обычно бывает вызвана закупоркой дыхательных путей корнем языка (особенно при наклоне головы вперед) или инородными телами (пыль, рвотные массы, кровь и др.).
При обнаружении такого пострадавшего следует немедленно восстановить проходимость его дыхательных путей, для чего необходимо:
-запрокинуть голову назад и при необходимости, выдвинуть вперед нижнюю челюсть;
-очистить рот и глотку от инородного содержимого.
При запрокидывании вследствие натяжения тканей корень языка отходит от задней стенки глотки, рот открывается. Если он не открывается, надавливают на подбородок пострадавшего. Чтобы убедиться в восстановлении проходимости дыхательных путей, в них вдувают воздух по одному из описанных ниже методов ИВЛ. Если грудная клетка не расширяется, необходимо дополнительно выдвинуть вперед нижнюю челюсть, используя так называемый тройной прием при котором голова пострадавшего охватывается двумя ладонями и запрокидывается назад. При этом вторым и пятым пальцами, размещенными под углами нижней челюсти, выдвигает ее вперед, а первыми пальцами, упираясь в подбородок, открывают рот. Менее удобно выдвижение нижней челюсти одной рукой (Рис. 20).
При наличии во рту инородного содержимого голову пострадавшего поворачивают в сторону, открывают рот и одним или двумя пальцами обернутыми тканью, очищают рот и глотку.
Жидкость из ротовой полости лучше удалять, подводя под ближайшее плечо пострадавшего свое колено и повернув его голову в сторону противоположную.
Выведение вперед нижней челюсти и открывание рта двумя ладонями или рукой Повторное безуспешное вдувание воздуха заставляет предположить наличие инородного
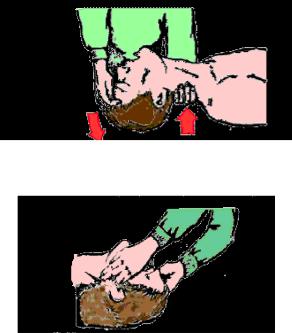
тела в области голосовой щели. Для его удаления наносят 3-5 ударов основанием ладони в
межлопаточную область или производят толчок ладонью в подложечное пространство в сторону диафрагмы.
Приемы восстановления проходимости дыхательных путей необходимо использовать даже в тех случаях, когда нет возможности уложить пострадавшего на спину, например, в тесной выработке, в завале.
При подозрении на повреждение шейного отдела позвоночника запрокидывание головы недопустимо. Ей придают среднее положение между разгибанием и сгибанием, выдвигают вперед нижнюю челюсть и проводят ИВЛ.
Искусственная вентиляция легких (ИВЛ) проводится в тех случаях, когда пострадавший не дышит или у него редкое, судорожное дыхание.
Для быстрого восстановления дыхания используют методы ИВЛ с активным вдуванием (“изо рта в рот”, “ изо рта в нос”, через S- образный воздуховод), что позволяет вводить в легкие пострадавшего в среднем 800-1000 мл воздуха, который по содержанию кислорода (16-18%) вполне пригоден для ИВЛ в ситуациях “высшей срочности”. Ручные методы ИВЛ, наиболее эффективным из которых является метод Сильвестра, могут быть использованы как исключение.
Метод “ изо рта в рот” заключается в следующем:
пострадавшего укладывают на спину и становятся на колени сбоку у его головы;
восстанавливают проходимость дыхательных путей;
сделав глубокий вдох и зажав нос пострадавшего пальцами, лежащей на лбу руки, охватывают своими губами область раскрытого рта и вдувают воздух в дыхательные пути пострадавшего, наблюдая за движением грудной клетки. При утечке воздуха через нос или углы рта передняя стенка грудной клетки или не движется, или смещается кверху незначительно; отводят свое лицо в сторону, продолжая удерживать голову пострадавшего в запрокинутом состоянии. При этом за счет эластичности мышц грудной клетки пострадавшего происходит пассивный выдох.
Рис. 21. Методы искусственной вентиляции легких.
1 - "Изо рта в рот"
2 - "Изо рта в нос"
а) запрокидывание головы; б) вдох; в) выдох.
После 4-5 глубоких и быстрых раздуваний легких проверяют пульс на сонной артерии, поддерживая голову в запрокинутом положении. При наличии пульсации артерии продолжают вдувание воздуха с частотой 13-16 раз в минуту. Воздух можно вдувать через платок, марлю. ИВЛ проводят до появления самостоятельного дыхания. Нередко вначале отдельные

дыхательные движения недостаточны по глубине, неритмичны и не могут обеспечить необходимый газообмен в легких. В подобных случаях переходят к вспомогательной вентиляции легких - вдувание воздуха пострадавшему проводят на высоте самостоятельного слабого вдоха или при затянувшемся интервале между вдохами.
Метод “изо рта в нос” оказан при сохранении проходимости носовых выходов и затруднении открывания рта (травма нижней челюсти, спазмы жевательных мышц). Выполняют его в положении пострадавшего на спине после запрокидывания головы. Приподнимая нижнюю челюсть и прижимая её к верхней, охватывают губами нос пострадавшего и вдувают воздух через носовые отверстия, герметизируя рот смещением нижней губы вверх при помощи большого пальца руки, поддерживающей нижнюю челюсть. При выдохе нос освобождается.
Искусственная вентиляция легких (ИВЛ) через S - образный воздуховод более эффективна и гигиенична. Для ее проведения, перемещая поперечную перепонку, регулируют длину вводимого в рот отрезка воздуховода - она должна быть равной расстоянию между губами и углом нижней челюсти. Воздуховод вводят вогнутостью вверх вдоль твердого неба до задней стенки глотки, затем его поворачивают вогнутостью вниз (“ротационная” методика). Реаниматор располагается сзади или сбоку. В первой позиции он двумя руками схватывает голову пострадавшего, сжимает большими пальцами крылья носа, а остальными прижимает нижнюю челюсть и герметизирует рот.
ИВЛ методами “изо рта в нос” и через S- образный воздуховод проводят в том же режиме, что и при методе “изо рта в рот”.
Следует помнить, что при нарушении проходимости дыхательных путей или слишком энергичном вдувании воздуха значительное количество его может попадать в желудок, что проявляется вздутием верхней части живота. Это может привести к рвоте и попаданию содержимое желудка в легкие. При этом необходимо немедленно повернуть голову и плечи пострадавшего на бок и очистить полость рта и глотки.
Метод Сильвестра (Рис. 22) применяется при невозможности использования вышеописанных методов вследствие утечки воздуха через раненые отверстия лица. Для его проведения пострадавшего укладывают на спину и подложив на уровне лопаток валик из скатанной одежды высотой 15-20 см фиксируют голову в отведенном положении. Реаниматор, став на колени у изголовья пострадавшего и взяв его руки за предплечья, по счету “раз, два, три” разводит их в стороны назад, осуществляя искусственный вдох. По счету “четыре, пять, шесть” делает обратное движение, и сжимая предплечьями рук пострадавшего нижнюю часть грудной клетки, производит выдох. Движения должны быть плавными, и выполняются ритмично 12-15 раз в мин. Надавливание на грудную клетку не должно быть слишком сильным, чтобы не повредить реберные хрящи.
Рис. 22. Ручной метод ИВЛ по Сильвестру, а - вдох, б – выдох.
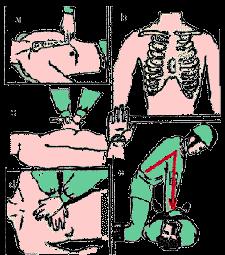
Искусственное кровообращение. Простейшим методом восстановления и поддержания кровообращения является непрямой массаж сердца. Сущность его заключается в том, что при сдавливании сердца между позвоночником и грудиной кровь выталкивается в крупные артерии большого и малого круга кровообращения.
После прекращения давления на грудину сердце вновь заполняется венозной кровью. Метод непрямого массажа сердца включает следующие действия:
пострадавшего укладывают на спину, на жесткое основание (почва, жесткие носилки);
обнажают грудную клетку, расстегивают поясной ремень, пояс брюк;
располагаясь сбоку пострадавшего с таким расчетом, чтобы передняя грудная стенка находилась на расстоянии вытянутых рук, определяют место надавливания - нижнюю половину грудины на два поперечных пальца выше мечевидного отростка;
положив на указанный участок грудины вдоль ее оси основание ладони одной руки, на ней сверху под прямым углом располагают вторую ладонь. Пальцы обеих кистей должны быть приподняты;
становятся устойчиво, наклоняясь над пострадавшим так, чтобы руки были выпрямлены в локтевых суставах и перпендикулярны по отношению к поверхности грудной клетки пострадавшего;
надавливают толчкообразно на грудину, смещая ее к позвоночнику примерно на 4 - 5
см.
Рис. 23. Непрямой массаж сердца.
а - определение места проведения наружного массажа; б - место соприкосновения ладони и грудины; в, г - положение рук на грудной клетке; д - положение туловища.
Массаж сердца производят в режиме 60 надавливаний в минуту. При правильном массаже на сонной и бедренной артериях при каждом толчке определяется искусственно вызванная пульсовая волна. Для определения появления самостоятельного пульса или изменения положения тела пострадавшего массаж сердца нельзя прекращать более чем на 5 с.
Нарушение правил проведения непрямого массажа сердца может провести к переломам ребер (определяется по характерному хрусту во время сдавливания грудины), что является серьезным осложнением. Однако и в этом случае массаж сердца необходимо продолжать, обратив особое внимание на технику его выполнения.
Сочетание непрямого массажа сердца с искусственной вентиляцией легких.
Следует помнить, что массаж сердца может быть эффективным только при насыщении крови кислородом. Поэтому его проводят одновременно и ИВЛ.
Если реанимацию проводит один человек, то после определения состояния пострадавшего, восстановления проходимости дыхательных путей, раздувания легких, проверки
