
- •Глава I
- •Глава III
- •Глава IV обезболивание
- •Потенцированная местная анестезия (премедикация)
- •Глава V удаление зубов
- •Обработка раны после удаления зуба и уход за ней
- •Глава VI
- •Глава VII болезни прорезывания зубов
- •Глава VIII
- •Глава IX
- •Глава XI
- •Глава XII
- •Глава XIII
- •Артриты височно-нижнечелюстного сустава
- •Анкилоз височно-нижнечелюстного сустава
- •Глава XIV
- •Глава XV
- •Глава XVI
- •Планирование восстановительных операций
- •Пластика стебельчатым лоскутом филатова
- •Глава V. Удаление зубов. — Проф. Т. Г. Робустова, доц. Я. М. Биберман 100
- •Глава VI. Одонтогенные воспалительные заболевания челюстно-лицевой
- •Глава VII. Болезни прорезывания зубов. — Проф. Т. Г. Робустова, доц.
- •Глава VI ij. Одонтогенное воспаление верхнечелюстной пазухи (гайморит). —
- •Глава IX. Инфекционные воспалительные заболевания челюстно-лицевой
- •Глава XII. Заболевания и поражения нервов лица и челюстей. — Проф.
- •Глава XIII Заболевания височно нижнечелюстного сустава Сведение че
- •Глава XIV Хирургические методы в комплексном лечении пародонтита —
- •Глава XV Опухоли, опухолеподобные поражения и кисты лица, органов
Глава VI
ОДОНТОГЕННЫЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
Одонтогенные воспалительные заболевания челюстно-лицевой области занимают значительное место в хирургической стоматологии. Среди них наиболее часто встречаются острый и хронический периодонтиты, обострение хронического периодонтита, острый гнойный периостит челюсти, острый остеомиелит челюсти, абсцесс, флегмона, лимфаденит.
В челюстно-лицевой области иногда развиваются лимфадениты, флегмоны, источником которых яляются тонзиллогенные, риноген-ные, отогенные и другие очаги инфекции.
Отсутствие в течение длительного времени общепризнанной классификации воспалительных заболеваний челюстно-лицевой области одонтогенного происхождения и существенные разногласия в трактовке их проявлений создавали определенные трудности для диагностики и лечения.
Существует три основных научных воззрения на классификацию этих заболеваний, которые не утратили своей значимости по сей день, так как и в настоящее время по этому вопросу нет единой точки зрения.
Представители одного научного воззрения (П. П. Львов, А. А. Лимберг, В. М. Уваров, В. И. Лукьяненко и др.) все одонтогенные воспалительные заболевания считали проявлением остеомиелитиче-ского процесса. Они полагали, что острый периодонтит является первой фазой остеомиелита. Острый периостит челюсти они трактуют как ограниченную форму остеомиелита челюсти. По мнению В. М. Уварова, критерии дифференциальной диагностики между острым периодонтитом, периоститом, остеомиелитом весьма относительны. Многие годы эти положения создавали существенные трудности для диагностики, лечения, определения сроков нетрудоспособности пациентов с одонтогенными воспалительными заболеваниями.
Представители другого научного воззрения (Б. Б. Брансбург, И. Г. Лукомский, Г. Эйлер, В. Майер и др.) среди одонтогенных воспалительных процессов выделяли периодонтиты и остеомиелиты. И. Г. Лукомским проведено патологоанатомическое и клиническое разграничение острого периодонтита и остеомиелита. По его мнению, периостит челюсти и флегмона околочелюстных мягких тканей — различные проявления остеомиелитического процесса.
Сторонники третьей точки зрения на классификацию острых одонтогенных воспалительных процессов выделяют следующие за-
147
болевания: периодонтит, периостит, остеомиелит челюсти и воспалительные процессы в околочелюстных мягких тканях (абсцесс, флегмона). Эта классификация детально разработана А. И. Евдокимовым и Г. А. Васильевым и основана на характерных данных па-тологоанатомической картины и особенностях клинической симпто-матологии при этих заболеваниях.
Изучение различных проявлений острых одонтогенных воспалительных заболеваний позволило Г. А. Васильеву установить некоторые особенности их развития и обосновать разделение этих процессов на периодонтит, периостит, остеомиелит, абсцессы и флегмоны. Своеобразие острых гнойных воспалительных процессов связано с перемещением инфекционного фокуса из периодонтита в другие ткани: надкостницу альвеолярного отростка или челюсти, костную ткань, околочелюстные мягкие ткани. По мнению автора, «различные проявления одонтогенных воспалительных процессов следует рассматривать как непосредственно связанные друг с другом, в которых при нарастании количественных изменений возникают изменения качественные». Все это подтверждено патологоанатомиче-ской картиной указанных процессов и клинической картиной заболеваний.
Анализируя патологоанатомические данные при одонтогенном воспалении, В. В. Паникаровский и А. С. Григорьян (1973) выделяют транзиторную форму острого остита (острый гнойный периостит), который может иметь обратимый характер воспаления или перейти в другую форму остита (острый гнойный остеомиелит челюсти). Н. А. Груздев (1979) выделяет острый периодонтит, острый остит (периостит), острый остеомиелит и развившиеся на фоне периодонтита, периостита и остеомиелита воспалительные процессы в околочелюстных мягких тканях — абсцесс, флегмону, аденофлегмону, подкожную гранулему.
А. Г. Шаргородский (1985) предложил классификацию всех воспалительных заболеваний челюстно-лицевой области и шеи, среди которых выделяют группу воспалительных процессов одонтогенной и стоматогенной природы: периодонтит (острый и хронический);
периостит челюсти (острый — серозный и гнойный; хронический);
остит челюсти (острый — реактивно-транзиторная форма, хронический — рерафицирующий, гиперпластический); остеомиелит челюсти (острая, подострая, хроническая фазы, первично-хронический); абсцессы и флегмоны (острая, подострая стадии); лимфадениты (острые, хронические — продуктивный, продуктивный с обострением); воспаление верхнечелюстной пазухи (острый и хронический синуиты или гаймориты).
Классификации В. В. Паникаровского, А. С. Григорьяна, Н. А. Груздева, А. Г. Шаргородского отражают современное течение воспалительных заболеваний, связанных как с постоянным изменением возбудителей гнойной инфекции, характером защитных реакций и особенностями формирования иммунной реактивности, т. е. многообразными постоянно меняющимися факторами внешней и внутренней среды. Вместе с тем они подтверждают клинико-мор-
148
фологический принцип, разработанный А. И. Евдокимовым я Г. А. Васильевым в отношении одонтогенных воспалительных заболеваний. Это находит отражение в современных исследованиях учеников и последователей А. И. Евдокимова и Г. А. Васильева.
Соответственно этим классификациям различают: 1) периодонтит (острый, хронический, хронический в стадии обострения); 2) периостит (острый серозный, гнойный, хронический); 3) остеомиелит (острая, подострая, хроническая стадии, первично-хронический; хроническая фаза может быть в деструктивной, деструктивно-продуктивной или рерафицирующей и гиперпластической форме; последние две также считаются проявлениями первично-хронического остеомиелита челюсти); 4) абсцессы, флегмоны, лимфадениты.
Ряд авторов не выявили в развитии гнойно-воспалительного процесса ведущей роли специфических микробных агентов, а придают большое значение их количеству и возникающему повышению уровня их концентрации [Царев В. Н., 1993; Ушаков Р. В., 1992 ].
Для правильного клинического толкования каждого из одонтогенных воспалительных заболеваний необходимо выделять факторы, определяющие характеристику микробного возбудителя или возбудителей: вирулентность, токсикогенность и их инвазивность. Значительную роль играет качественный и количественный состав микрофлоры. Среди смешанной инфекции выделяются патогенные стафилококки, часто резистентные к антибиотикам. В последние годы определенную роль в этиологии острых одонтогенных воспалительных заболеваний отводят патогенным анаэробам и среди них обли-гатным.
Микробный фактор как причинный вызывает реакцию макроорганизма — многокомпонентную и взаимосвязанную систему различных приспособительных и защитных реакций организма. Развитие и течение одонтогенных воспалительных процессов определяются сложным процессом взаимодействия этих реакций и жизнедеятельностью гноеродных микроорганизмов. Среди различных приспособительных и компенсаторных реакций, определяемых как реактивность, решающее значение имеет состояние неспецифических и специфических защитных факторов.
Неспецифические реакции являются первичными и обеспечивают защиту организма при встрече его с возбудителями независимо от их видовой принадлежности. Специфические реакции, или иммунитет, определяют возможность защиты от конкретных антигенных раздражителей — микробов. Неспецифические факторы играют определенную роль при защите организма от условно-патогенных микроорганизмов. При попадании же в него облигатно-патогенных микробов включаются иммунные механизмы защиты. Неспсцифические и специфические защитные факторы организма работают не изолированно, а во взаимодействии в разные периоды онтогенеза и на разных фазах иммуногенеза. Отделить действие микроба или микробов от состояния противоиифекционной защиты организма нельзя. Оно определяет при разных микробных воздействиях компенсатор-ный характер ответной реакции или невозможность обеспечить про-
149
тиводействие антигенным раздражителям, когда развиваются воспалительные процессы различного характера. Это позволило выделить иммунологические варианты развития гнойно-воспалительных заболеваний — нормореактивный, гиперреактивный и гипореактив-ный (В. Н. Царев), три типа воспалительной реакции организма:
нормергическую, гиперергическую, гипергическую (А. И. Евдокимов).
При развитии воспалительных процессов следует помнить о возможности врожденных или приобретенных иммунодефицитных состояний. Первичный, или врожденный, иммунодефицит обусловлен заболеваниями крови, диабетом, тиреоидитом, тиреотоксикозом, болезнью Аддисона, гаммаглобулинемией системы, рассеянным склерозом и др. Приобретенный дефицит иммунной системы может быть вторичным, возникающим вследствие таких сопутствующих патологических процессов, как хронические инфекции, сифилис, ревматизм, хронический гепатит, цирроз печени, синдром Съегрена, неспецифический артрит,, коллагеноз, системная красная волчанка, неспецифический язвенный колит и др. Необходимо также иметь в виду возрастной иммунодефицит, который наблюдается у детей и пожилых людей.
При одонтогенных воспалительных процессах можно наблюдать различные виды иммунопатологических состояний: аллергию, ауто-иммунные реакции, толерантность.
Нормальная реактивность обеспечивает адекватную реакцию организма на антигенное раздражение. Воспаление как защитная реакция носит компенсаторный характер (нормергическая воспалительная реакция). Иммунопатологические состояния и заболевания создают нарушение реактивности, когда воспаление из защитной реакции превращается в патологическую. Заболевание протекает в виде гиперергического и гипергического воспалений.
Типы воспалительной реакции отражаются в клинических проявлениях различных одонтогенных воспалительных заболеваний. Наиболее тяжело протекает воспаление при гиперреактивном типе, когда развиваются диффузные остеомиелиты челюстей, распространенные флегмоны. Последние могут иметь компенсированную, суб-компенсированную и декомпенсированную фазы (М. А. Губин).
Гипергический тип воспалительной реакции отличается медленным, вялым течением заболевания.
Развитие и течение острых одонтогенных воспалительных процессов зависит также от местных неспецифических и специфических защитных реакций.
Местные защитные факторы создают барьер на пути проникновения в организм микробов. Для развития острого одонтогенного воспалительного процесса большое значение имеют очаги инфекции в полости рта, вызывающие адгезивность (прилипаемость) бактерий. Это околоверхушечные зубные гранулематозные и гранулирующие очаги и околозубная бактериальная бляшка. Адгезивная способность микробов регулируется специфическими антителами, которые составляют первое звено антиинфекционной защиты в полости рта.
150
ротовая жидкость, слизистая оболочка полости рта, система костного ]цозга челюстей, лимфатические узлы, соединительная ткань обладают свойствами неспецифической и специфической защиты. Большое значение в развитии одонтогенных воспалительных процессов ;имеют анатомо-топографические особенности челюстей, околочелю-. ,стных тканей и в том числе кровеносные и лимфатические сосуды.
ПЕРИОДОНТИТ
Периодонтит (periodontitis) — воспаление тканей, расположенных в периодонтальной щели (периодонт). Он может быть инфек-дионным, травматическим и медикаментозным.
Инфекционный периодонтит возникает при внедрении аутоин-«фекции, находящейся в полости рта. Чаще поражается корневая оболочка у верхушки зуба, реже — краевой отдел периодонта.
Травматический периодонтит развивается в результате как однократной (удар, ушиб), так и хронической травмы (нарушение окклюзии при завышении высоты зуба искусственной коронкой, яломбой; при наличии вредных привычек — удерживание в зубах гвоздей, перекусывания ниток, лузганья семечек, разгрызания орехов и др.). Периодонтит может возникать при лечении пульпита, уогда при обработке канала применяют сильнодействующие лекарственные вещества (медикаментозный периодонтит), а также вследствие аллергической реакции периодонта на лекарства.
В клинической практике наиболее часто встречаются инфекционные верхушечные периодонтиты.
По данным клинической картины и патологоанатомическим изменениям воспалительные поражения периодонта можно разделить на следующие группы (по И. Г. Лукомскому):
I. Острый периодонтит
1. Серозный (ограниченный и разлитой).
2. Гнойный (ограниченный и разлитой).
II. Хронический периодонтит.
1. Гранулирующий.
2. Гранулематозный.
3. Фиброзный.
III. Хронический периодонтит в стадии обострения.
ОСТРЫЙ ПЕРИОДОНТИТ
Острый периодонтит — это острое воспаление периодонта. Этиология. Острые гнойные периодонтиты развиваются под действием смешанной флоры, где преобладают стрептококки, иногда стафилококки и пневмококки. Могут обнаруживаться палочковидные формы (грамположительные и грамотрицательные), анаэробная инфекция.
Патогенез. Развитие острого воспалительного процесса в пе-Риодонте первично возникает в результате проникновения инфекции
151
через отверстие в верхушке зуба, реже через патологический зу-бодесневой карман. Поражение апикальной части периодонта может наблюдаться при воспалительных изменениях пульпы, ее омертвении, когда обильная микрофлора канала зуба распространяется в периодонт через верхушечное отверстие корня. Иногда гнилостное содержимое корневого канала проталкивается в периодонт во время жевания, под давлением пищи.
Маргинальный, или краевой, периодонтит возникает вследствие проникновения инфекции через десневой карман, при травме, попадании на десну лекарственных веществ, в том числе мышьяковистой пасты. Проникшие в периодонтальную щель микробы размножаются, образуют эндотоксины и вызывают воспаление в тканях периодонта. Большое значение в развитии первичного острого процесса в периодонте имеют некоторые местные особенности: отсутствие оттока из пульповой камеры и канала (наличие невскрытой камеры пульпы, пломбы), микротравма при активной жевательной нагрузке на зуб с пораженной пульпой. Играют роль также общие причины: переохлаждение, перенесенные инфекции и др. Но чаще первичное воздействие микробов и их токсинов компенсируется различными неспецифическими и специфическими реакциями тканей периодонта и организма в целом. Тогда острый инфекционно-воспалительный процесс не возникает. Повторное, иногда длительное воздействие микробов и их токсинов ведет к сенсибилизации. В периодонте развиваются различные клеточные реакции: хронический фиброзный, гранулирующий или гранулематозный периодонтит. Нарушение защитных реакций и повторные воздействия микробов могут вести к развитию острого воспалительного процесса в периодонте, который по своей сути является обострением хронического периодонтита. Клинически они нередко бывают первыми симптомами воспаления.
Компенсаторный характер ответной реакции тканей периодонта при первично-остром процессе и при обострении хронического ограничивается развитием гнойника в периодонте. Он может опорожняться через корневой канал, десневой карман, при вскрытии околоверхушечного очага при консервативном лечении или при удалении зуба. В отдельных случаях при определенных общих патогенетических условиях и местных особенностях гнойный очаг является причиной осложнений одонтогенной инфекции, когда развиваются гнойные заболевания в надкостнице, кости, околочелюстных мягких тканях.
Патологическая анатомия. При остром периодонтите характерно развитие двух фаз — интоксикации и выраженного экссудативного процесса. В фазе интоксикации происходит миграция различных клеток — макрофагов, мононуклеаров, гранулоцитов и др. — в зону скопления микробов. В фазе экссудативного процесса нарастают воспалительные явления, образуются микроабсцессы, происходит расплавление тканей периодонта и формируется гнойник.
При микроскопическом исследовании в начальной стадии острого периодонтита можно видеть гиперемию, отек и небольшую лейко-
152
цитарную инфильтрацию участка периодонта в окружности верхушки корня. В этот период обнаруживаются периваскулярные лим-фогистиоцитарные инфильтраты с содержанием единичных полииук-леаров. По мере дальнейшего нарастания воспалительных явлений усиливается лейкоцитарная инфильтрация, захватывая более значительные участки периодонта. Образуются отдельные гнойные очажки — микроабсцессы, расплавляются ткани периодонта. Микроабсцессы соединяются между собой, образуя гнойник. При удалении зуба обнаруживаются лишь отдельные сохранившиеся участки резко гиперемированного периодонта, а на остальном протяжении корень бывает обнажен и покрыт гноем.
Острый гнойный процесс в периодонте вызывает изменения тканей, окружающих его: костной ткани стенок альвеолы, периоста альвеолярного отростка, околочелюстных мягких тканей, тканей регионарных лимфатических узлов. Прежде всего происходят изменения костной ткани альвеолы.
В костномозговых пространствах, прилегающих к периодонту и расположенных на значительном протяжении, отмечаются отек костного мозга и более или менее выраженная, иногда диффузная, инфильтрация его нейтрофильными лейкоцитами.
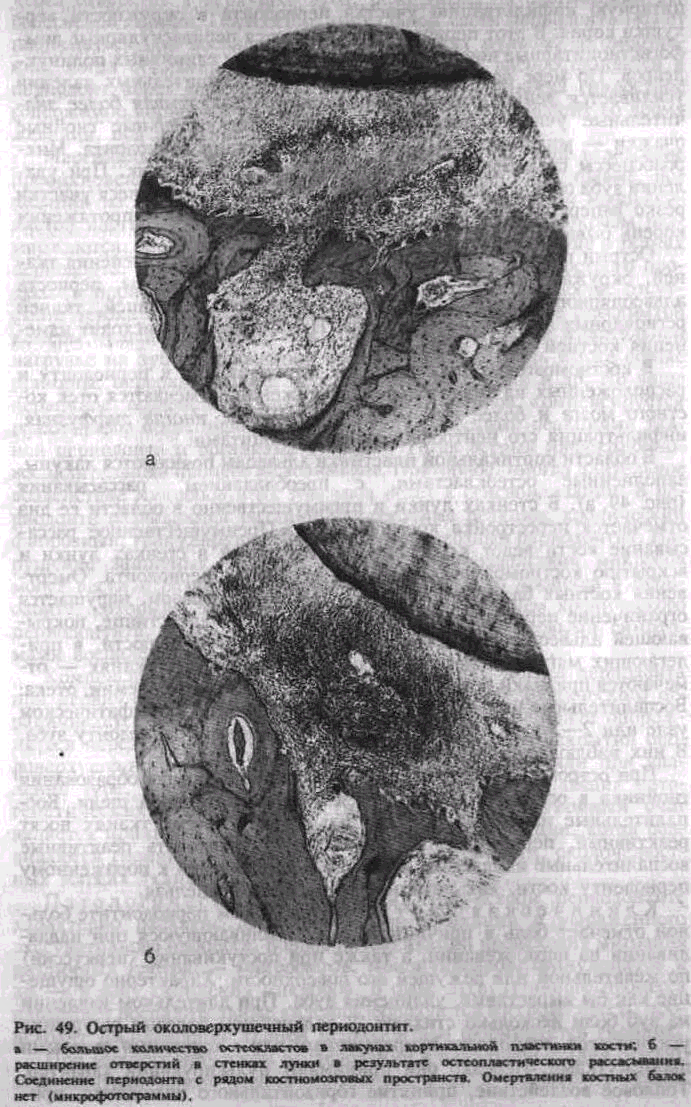
В области кортикальной пластинки альвеолы появляются лакуны, заполненные остеокластами, с преобладанием рассасывания (рис. 49, а). В стенках лунки и преимущественно в области ее дна отмечается перестройка костной ткани. Преимущественное рассасывание кости ведет к расширению отверстий в стенках лунки и вскрытию костномозговых полостей в сторону периодонта. Омертвения костных балок нет (рис. 49, б). Таким образом, нарушается ограничение периодонта от кости альвеолы. В надкостнице, покрывающей альвеолярный отросток, а иноща и тело челюсти, в прилегающих мягких тканях — десне, околочелюстных тканях — отмечаются признаки реактивного воспаления в виде гиперемии, отека. Воспалительные изменения также регистрируются в лимфатическом узле или 2—3 узлах соответственно пораженному периодонту зуба. В них наблюдается воспалительная инфильтрация.
При остром периодонтите фокус воспаления в виде образования гнойника в основном локализуется в периодонтальной щели. Воспалительные изменения в кости альвеолы и других тканях носят реактивный, перифокальный характер. И трактовать реактивные воспалительные изменения, особенно в прилежащей к пораженному периодонту кости, как истинное ее воспаление нельзя.
Клиническая картина. При остром периодонтите больной отмечает боль в причинном зубе, усиливающуюся при надавливании на него, жевании, а также при постукивании (перкуссии) по жевательной или режущей его поверхности. Характерно ощущение как бы вырастания, удлинения зуба. При длительном давлении на зуб боли несколько стихают. В дальнейшем болевые ощущения усиливаются, становятся непрерывными или с короткими светлыми промежутками. Нередко они принимают пульсирующий характер. Тепловое воздействие, принятие горизонтального положения, при-
153
косновение к зубу вызывают значительные болевые ощущения. Наблюдается распространение болей (иррадиация) по ходу ветвей тройничного нерва. Усиление болей при накусывании, прикосновение к зубу заставляет больных держать рот полуоткрытым.
Общее состояние больного удовлетворительное. При внешнем осмотре изменений, как правило, нет. Наблюдаются увеличение и болезненность связанных с пораженным зубом лимфатического узла или узлов. У отдельных больных может быть нерезко выраженный коллатеральный отек соседних с этим зубом околочелюстных мягких тканей. Перкуссия его болезненна и в вертикальном, и в горизонтальном направлении. Слизистая оболочка десны, альвеолярного отростка, а иногда и переходной складки в проекции корня зуба гяперемирована и отечна. Пальпация альвеолярного отростка по ходу корня и особенно соответственно отверстию верхушки зуба болезненна. Иногда при давлении инструментом на мягкие ткани преддверия рта по ходу корня и по переходной складке остается вдавление, свидетельствующее об их отеке.
Диагноз ставится на основании характерной клиники и данных обследования. Температурные раздражители, данные электро-одонтометрии указывают на отсутствие реакции пульпы вследствие ее некроза. На рентгенограмме при остром процессе патологических изменений в периодонте может не выявляться или обнаруживается расширение периодонтальной щели. При обострении хронического процесса возникают изменения, характерные для гранулирующего, гранулематозного, редко фиброзного периодонтитов.
Изменений крови, как правило, нет, но у некоторых больных наблюдается лейкоцитоз (до 9—11*10"'/л), умеренный нейтрофилез за счет палочкоядерных и сегментоядерных лейкоцитов, СОЭ чаще в пределах нормы.
Дифференциальный диагноз. Острый периодонтит дифференцируют от острого пульпита, периостита, остеомиелита челюсти, нагноения корневой кисты, острого одонтогенного гайморита. В отличие от пульпита при остром периодонтите боли бывают постоянными, при диффузном воспалении пульпы — приступообразными. При остром периодонтите в отличие от острого пульпита наблюдаются воспалительные изменения в прилежащей к зубу десне, перкуссия более болезненна- Кроме того, помогают диагностике данные электроодонтометрии. Дифференциальная диагностика острого периодонтита и острого гнойного периостита челюсти основывается на более выраженных жалобах, лихорадочной реакции, наличии коллатерального воспалительного отека околочелюстных мягких тканей и разлитой инфильтрации по переходной складке челюсти с образованием поднадкостничного гнойника. Перкуссия зуба при периостите челюсти малоболезненна или болезненна в отличие от острого периодонтита. По таким же, более выраженным общим и местным симптомам проводят дифференциальную диагностику острого периодонтита и острого остеомиелита челюсти. Для острого остеомиелита челюсти характерны воспалительные изменения прилежащих мягких тканей по обе стороны альвеолярного отростка и
155
тела челюсти. При остром периодонтите перкуссия резко болезненна в области одного зуба, при остеомиелите — нескольких зубов. Причем зуб, явившийся источником заболевания, реагирует на перкуссию меньше, чем соседние интактные зубы. Лабораторные данные — лейкоцитоз, СОЭ и др. — позволяют отличать эти заболевания.
Гнойный периодонтит следует дифференцировать от нагноения околокорневой кисты. Наличие ограниченного выбухания альвеолярного отростка, иногда отсутствие в центре костной ткани, смещение зубов в отличие от острого периодонтита характеризуют нагноившуюся околокорневую кисту. На рентгенограмме при кисте обнаруживается участок резорбции кости округлой или овальной формы.
Острый гнойный периодонтит необходимо дифференцировать от острого одонтогенного воспаления верхнечелюстной пазухи, при котором может развиваться боль в одном или нескольких прилежащих к ней зубах. Однако заложенность соответствующей половины носа, гнойные выделения из носового хода, головные боли, общее недомогание характерны для острого воспаления верхнечелюстной пазухи. Нарушение прозрачности верхнечелюстной пазухи, выявляемое на рентгенограмме, позволяет уточнить диагноз.
Лечение. Терапия острого верхушечного периодонтита или обострения хронического периодонтита направлена на прекращение воспалительного процесса в периодонте и предотвращение распространения гнойного экссудата в окружающие ткани — надкостницу, околочелюстные мягкие ткани, кость. Лечение преимущественно консервативное и проводится по правилам, изложенным в соответствующем разделе учебника «Терапевтическая стоматология» (1988).
Более быстрому стиханию воспалительных явлений способствует блокада — введение по типу инфильтрационной анестезии 5—10 мл 0,25—0,5% раствора анестетика (лидокаина, тримекаина, новокаина) в область преддверия рта до ходу альвеолярного отростка соответственно пораженному и 2—3 соседним зубам. Это позволяет успешно провести консервативное лечение острого периодонтита. Участьчшиеся аллергические реакции при ранее широко рекомендовавшихся новокаин-пенициллиновой и новокаин-стрептомицино-вой блокадах и необходимость определения чувствительности к ним ограничили в последнее время их использование.
Необходимо все же иметь в виду, что без оттока экссудата из периодонта (через канал зуба) блокады малоэффективны, часто безрезультатны. Более эффективны инфильтрационное или проводниковое обезболивание 1—2% растворами лидокаииа, тримекаина и проведение консервативного лечения. Последнее можно сочетать с разрезом по переходной складке до кости. Это показано также при безуспешной консервативной терапии и нарастании воспалительных явлений, когда не представляется возможным удалить зуб в силу каких-то обстоятельств.
Консервативное лечение обеспечивает успех не во всех случаях острого и обострившегося хронического периодонтита. При неэф-
156
фективности лечебных мероприятий и нарастании воспалительных явлений зуб следует удалить. Удаление зуба показано при значительном его разрушении, непроходимости канала идя каналов, наличии инородных тел в канале. Как правило, удаление зуба приводит к быстрому стиханию и последующему исчезновению воспалительных явлений. Это можно сочетать с разрезом по переходной складке до кости в области корня зуба, пораженного острым периодонтитом, особенно в случае развивающегося ограниченного серозного периостита.
После удаления зуба могут наблюдаться усиление болей, повышение температуры теяа, что часто обусловлено травматичностью вмешательства. Однако через 1—2 дня эти явления, особенно при проведении соответствующей противовоспалительной лекарственной терапии, ликвидируются.
Для профилактики осложнений после удаления зуба в зубную альвеолу можно вводить антистафилококковую плазму, губку с гентамицином, промывать ее стрептококковым или стафилококковым бактериофагом, ферментами, хлоргексидином, грамицидином.
Общее лечение острого или обострения хронического периодонтита заключается в назначении внутрь пиразолоновых препаратов — анальгина, амидопирина (по 0,25—0,5 г), фенацетина (по 0,25— 0,5 г), ацетилсалициловой кислоты (по 0,25—0,5 г). Эти препараты обладают обезболивающим, противовоспалительным и десенсибилизирующим действием.
Отдельным больным по показаниям назначают сульфаниламид-ные препараты (стрептоцид, сульфадимезин — по 0,5—1 г каждые 4 ч или сульфадиметоксин, сульфапиридазин — по 1—2 г в сутки). У ослабленных пациентов, отягощенных другими заболеваниями, проводят лечение антибиотиками — эритромицином, канамицином, олететрином (по 250 000 ЕД 4—6 раз в сутки), индометацином, вольтареном (по 0,25 г) 3—4 раза в сутки. После удаления зуба при остром периодонтите, чтобы приостановить развитие воспалительных явлений, целесообразно применять холод (пузырь со льдом на область мягких тканей соответственно зубу в течение 1—2—3 ч). Далее назначают теплые полоскания, соллюкс, а при стихании воспалительных явлений другие физические методы лечения: УВЧ, флюктуоризацию, электрофорез димедрола, хлорида кальция, про-теолитических ферментов.
Исход. При правильном и своевременном консервативном лечении в большинстве случаев острого и обострения хронического периодонтита наступает выздоровление. (Недостаточное лечение острого периодонтита ведет к развитию хронического процесса в периодонте.)
Возможно распространение воспалительного процесса из периодонта на надкостницу, костную ткань, околочелюстные мягкие ткани, т. е. могут развиться острый периостит, остеомиелит челюсти, абсцесс, флегмона, лимфаденит, воспаление верхнсчелюстяой пазухи.
Профилактика основывается на санации полости рта, свое-
157
временном и правильном лечении патологических одонтогенных очагов, функциональной разгрузке зубов при помощи ортопедических методов лечения, а также на проведении гигиенических и оздоровительных мероприятий.
ХРОНИЧЕСКИЙ ПЕРИОДОНТИТ
Хронический периодонтит (верхушечный) — хроническое воспаление периодонта, возникающее как переход острого процесса в хронический или формирующееся, минуя острую стадию. Хронический периодонтит встречается чаще, чем острый; значительное число заболеваний, диагностируемых как острый периодонтит, при углубленном обследовании оказывается обострившимся хроническим периодонтитом.
Морфологическая и клиническая картина хронических периодонтитов разнообразна. Различают гранулирующий, гранулематоз-иый и фиброзный периодонтиты. Установлено, что многие случаи хронического гранулирующего и гранулематозного периодонтитов связаны с недостаточным эндодонтическим лечением.
Гранулирующий периодонтит. Патологическая анатомия. Микроскопически при этой форме хронического периодонтита в верхушечной части корня зуба обнаруживают значительное утолщение и гиперемию корневой оболочки. Поверхность измененного участка периодонта неровная и представляет собой разрастания вялых грануляций.
Микроскопическое исследование тканей околоверхушечной области показывает разрастание грануляционной ткани в области верхушки корня, постепенно увеличивающееся и распространяющееся на прилежащие отделы периодонта и стенку альвеолы. Увеличение такого очага сопровождается рассасыванием костной ткани в окружности воспалительного очага и замещением костного мозга грануляционной тканью. Одновременно наблюдается резорбция участков цемента и дентина корня. По периферии воспалительного очага в некоторых участках происходит новообразование костной ткани. Нередко в центральных отделах околоверхушечного очага, особенно при обострении, возникают отдельные очаги гнойного расплавления грануляционной ткани, В результате обострении воспалительного процесса гранулирующий очаг в периодонте постепенно распространяется на новые участки альвеолы, в основном в сторону преддверия рта, что приводит в некоторых случаях к образованию узур в компактной пластике альвеолярного отростка. Отток гиря и прорастание грануляций способствуют возникновению свищевого хода. Иногда гранулирующий очаг распространяется в прилежащие мягкие ткани, образуя поднадкостничную, подслизистую или подкожную гранулему.
Клиническая картина. Гранулирующий периодонтит является наиболее активной формой хронического периодонтита и дает весьма многообразную клиническую картину.
Жалобы при гранулирующем периодонтите различны. Чаще боль-
158
цые жалуются на болезненность при приеме твердой и горячей пиши, иногда боль усиливается при давлении.
При гранулирующем периодонтите часто бывают обострения различной интенсивности. Активность воспалительного процесса проявляется периодическими болями в зубе при надавливании на него или накусывании.
Слизистая оболочка, покрывающая альвеолярный отросток в области верхушки корня зуба с гранулирующим очагом в периодонте, обычно слегка отечна и гиперемироваиа, при надавливании пинцетом или зондом на десну остается отпечаток инструмента.
При вовлечении в патологический процесс прилежащих мягких тканей на слизистой оболочке возникает свищевой ход. Он располагается чаще на уровне верхушки пораженного зуба в виде точечного отверстия или маленького участка выбухающих грануляций. Иногда свищевой ход на какое-то время закрывается. Однако при очередном обострении на месте бывшего свища появляются припу-хание и гиперемия слизистой оболочки, образуется небольшое скопление гноя, изливающегося затем в полость рта. После излечения хронического гранулирующего периодонтита на месте зажившего свища виден небольшой рубец.
При прорастании хронического гранулирующего очага из периодонта под надкостницу и в мягкие ткани, окружающие челюсти — подслизистую и подкожную клетчатку, возникает одонтогенная гранулема.
Различают три типа одонтогенной гранулемы: поднадкостничную, подслизистую и подкожную.
Клиническое течение процесса при гранулирующем периодонтите, осложненном одонтогенной гранулемой, более спокойное. Жалоб на боль в зубе или очаге в мягких тканях часто не бывает.
При поднадкостничной одонтогенной гранулеме наблюдается вы-бухание кости альвеолярного отростка, чаще округлой формы, соответственно пораженному зубу. Слизистая оболочка над этим участком чаще не изменена, иногда могут быть небольшие воспалительные явления.
Подслизистая одонтогенная гранулема определяется как ограниченный плотный очаг, расположенный в подслизистой ткани переходной складки или щеки в непосредственной близости от зуба, явившегося источником инфекции, и связанный с ним при помощи тяжа. Слизистая оболочка над очагом не спаяна. Нередко наблюдаются обострение процесса и нагноение подслизистой гранулемы. При этом появляются боли в очаге поражения. Слизистая оболочка спаивается с подлежащими тканями, приобретает ярко-красный цвет. Абсцедирование подслизистого очага и выход содержимого наружу через образовавшийся свищ иногда ведут к обратному развитию °бострившегося процесса. Чаще свищевой ход рубцуется и развитие подслизистой гранулемы снова принимает спокойное течение.
Для подкожной гранулемы характерен округлый инфильтрат в подкожной клетчатке, плотный, безболезненный или малоболезненный. От зубной альвеолы к очагу в мягких тканях идет соедини-
159
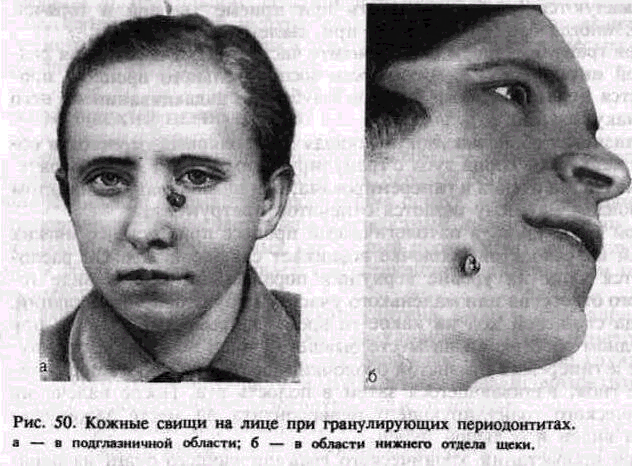
тельный тяж. Подкожная гранулема может нагнаиваться, создавая картину обострения. В таких случаях кожа спаивается с подлежащими тканями, приобретает интенсивно-розовый или красный цвет, появляется участок размягчения. Абсцедирующий очаг вскрывается наружу, прорывая истонченный участок кожи. Через образовавшийся свищевой ход содержимое изливается наружу.
Локализация таких свищей довольно характерна для процессов, исходящих от определенных зубов (рис. 50, а, б). Так, кожные свищевые ходы на подбородке возникают при хроническом гранулирующем периодонтите нижних резцов и клыка, а в области щеки и у основания нижней челюсти — от нижних больших коренных зубов, в скуловой области — от первого верхнего большого коренного зуба, у внутреннего угла глаза — от верхнего клыка. Сравнительно редко свищи открываются на коже нижних отделов шеи.
Выделения из таких свищевых ходов незначительны. Они серо-зно-гнойные или кровянисто-гнойные. У некоторых больных из устья свищевого хода выбухают грануляции. Иногда отверстие свищевого хода закрыто кровянистой корочкой. На некоторое время свищ может закрываться. Постепенно в результате Рубцовых изменений тканей в окружности свищевого хода устье свища втягивается и оказывается в воронкообразном углублении кожи.
Не всегда легко установить связь патологического процесса в области определенного зуба со свищевым ходом на коже. Затруднения встречаются, например, при наличии хронических очагов в периодонте у нескольких рядом расположенных зубов. В некоторых случаях при пальпации наружной поверхности альвеолярного отростка или челюсти можно обнаружить плотный рубцовый тяж в
160
области переходной складки на уровне того или иного зуба. Это помогает установить «причинный» зуб. Рентгенография с контрастной массой, введенной через свищевой ход, может подтвердить клиническое предположение.
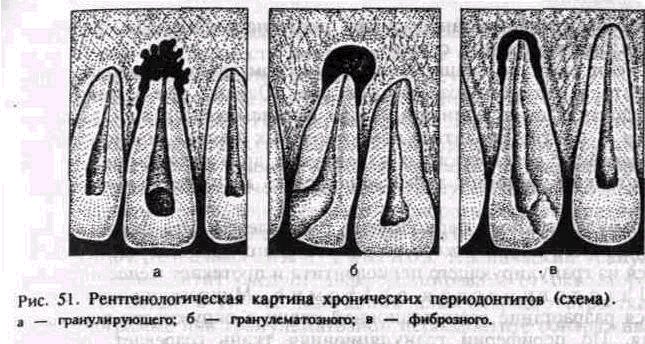
Диагноз основывается на клинической картине и рентгенологических данных. На рентгенограмме при гранулирующем периодонтите обнаруживаются типичные изменения — очаг разрежения костной ткани в области верхушки корня. Линия периодонта в этом отделе не видна из-за инфильтрирующего роста грануляционной ткани, приводящего к рассасыванию стенок лунки, а также цемента и дентина корня. Поверхности их становятся неровными. Эта неровность выявляется более отчетливо со стороны костной ткани, в которую из периодонта идут небольшие выросты. Компактная пластинка стенки альвеолы обнаруживается лишь в боковых отделах (рис. 51, а).
Дифференциальный диагноз. Гранулирующий периодонтит следует дифференцировать от околокорневой кисты, хронического остеомиелита челюстей, свищей лица и шеи, актиноми-коза. При гранулирующем периодонтите с поднадкостаичной гранулемой как и при околокорневой кисте имеется выбухание альвеолярного отростка. Однако при кисте наблюдается смещение зубов, иногда отсутствует кость в области выбухания и на рентгенограмме имеется очаг резорбции кости значительных размеров с четкими ровными контурами.
Наличие свища на лице, слизистой оболочке полости рта, гноетечение из него обусловливают сходство гранулирующего периодонтита и ограниченного остеомиелита челюсти. Вместе с тем для одонтогенного остеомиелита челюсти характерна острая стадия болезни, сопровождающаяся симптомами интоксикации; в хронической стадии на рентгенограмме наблюдаются очаги резорбции кости и тени секвестров.
Свищи на лице и шее при гранулирующем периодонтите могут напоминать бранхиогенные образования. Правильной диагностике
6—1184
161
способствуют зондирование свища, рентгенография зуба, фистуло-графия бранхиогенного свища.
Имеют сходство свищи при хроническом гранулирующем периодонтите и актиномикозе лица и шеи. Однако при хроническом. периодонтите свищ одиночный, при актиномикозе свищи располагаются в центре разлитых или отдельных мелких инфильтратов.;
Исследование отделяемого и нахождение друз актиномицетов при актиномикозе помогает дифференцировать воспалительные заболе- :
вания.
Гранулематозный периодонтит (гранулема). Эта форма около-верхушечного хронического воспалительного процесса часто развивается из гранулирующего периодонтита и протекает менее активно.
Патологическая анатомия. Микроскопически отмечается разрастание грануляционной ткани в окружности верхушки корня. По периферии грануляционная ткань созревает, образуя фиброзную капсулу, и возникает гранулема.
В верхушечной части корня, непосредственно прилегающей к разрастаниям грануляционной ткани, обнаруживаются участки рас- , сасывания цемента, иногда и дентина. На участках корня, сопри- i касающихся с ее капсулой, нередко отмечается новообразование цемента, а иногда и отложение избыточного цемента.
В зависимости от строения гранулемы различают: 1) простую гранулему, состоящую из элементов соединительной (грануляцией- :
ной) ткани; 2) эпителиальную гранулему, в которой между участ- ;
ками грануляционной ткани находятся тяжи эпителия; 3) кисто- j видную гранулему, содержащую полости, выстланные эпителием, '
Клиническая картина. Течение гранулематозного пе- ! риодонтита бывает различным. Нередко гранулема долго не увели- -' чивается или растет крайне медленно. При этом больные часто не предъявляют жалоб. Лишь случайно при рентгенологическом ис- ;
следовании обнаруживается Гранулематозный очаг.
Гранулемы, так же как и очаги хронического гранулирующего 1 периодонтита, нередко располагаются не у самой верхушки корня зуба, а несколько сбоку. При этом на поверхности альвеолярного отростка соответственно проекции верхушки корня в результате происходящей перестройки костной ткани и явлений оссифициру— ющего периостита можно обнаружить небольшое безболезненное выбухание без четких границ.
У некоторых больных гранулема постепенно увеличивается. Обычно это связано с обострениями воспалительного процесса Я соответствующими изменениями в ткани гранулемы: гиперемией, отеком, увеличением количества нейтрофильных лейкоцитов, абс-цедированием. При обострении хронического процесса нарушается целость капсулы гранулемы, а в окружающих тканях возникают реактивные воспалительные и дистрофические процессы с преобладанием резорбции прилежащих участков стенок зубной альвеолы.? Клинически эти обострения проявляются различно. В одних случаях' возникает некоторая чувствительность, а иногда и болезненность при перкуссии и надавливании на зуб, а в других — развиваютс*
162
явления острого периодонтита. В дальнейшем по мере стихания воспаления в окружности увеличившегося околоверхушечного воспалительного очага вновь образуется капсула.
Диагноз ставится на основании клиники, но чаще по рентгенологическим данным. На рентгенограмме при гранулематозном периодонтите в околоверхушечной области определяется округлый очаг разрежения костной ткани с четкими ровными границами. При правильно проведенном лечении на месте гранулематозного очага определяются изменения, характерные для фиброзного периодонтита, или образование участка склерозированной костной ткани (рис. 51, б).
Дифференциальный диагноз. Хронический Гранулематозный периодонтит следует дифференцировать от околокорневой кисты, особенно в случае выбухания альвеолярного отростка. На рентгенограмме при гранулематозном периодонтите обнаруживается участок резорбции кости 0,5—0,7 см диаметром, при кисте видна значительная резорбция кости с четкими контурами.
Фиброзный периодонтит. Под влиянием лечебных мероприятий, иногда и самопроизвольно может произойти рубцевание гранулирующего или гранулематозного очага в периодонте и восстановление на этом участке костной ткани. При этом в окружности верхушки корня образуется ограниченный воспалительный очаг вследствие разрастания фиброзной ткани — фиброзный периодонтит. Однако имеются данные, на основании которых можно полагать, что он иногда развивается и самостоятельно, т. е. без предшествующего гранулирующего или гранулематозного периодонтита.
Патологическая анатомия. Микроскопически при фиброзном периодонтите участок периодонта удаленного зуба утолщен, плотен. Утолщенные участки корневой оболочки в области локализации патологического процесса, как правило, имеют бледно-розовую окраску. Эти изменения оболочки корня захватывают в некоторых случаях лишь окружность его верхушки, в других случаях процесс бывает диффузным и распространяется на весь периодонт. Очень часто фиброзный периодонтит сопровождается избыточным образованием цемента —•- гиперцементозом.
При микроскопическом исследовании обнаруживаются бедные клетками пучки грубоволокнистой соединительной ткани, между которыми изредка располагаются очажки круглоклеточной инфильтрации. Нередко среди фиброзной ткани можно обнаружить участки грануляционной ткани различных размеров. На участках корня, ранее подвергшихся резорбции, имеются отложения вторичного цемента. Иногда массы такого избыточного цемента наслаиваются почти по всей поверхности корня. В отдельных случаях происходит склерозирование костной ткани, прилегающей к фиброзно-изменен-ному периодонту.
Клиническая картина. При фиброзном периодонтите больные обычно жалоб не предъявляют. При жевании или перкуссии не отмечается чувствительности зуба или болевых ощущений. При обследовании полости рта можно обнаружить зуб с некротизиро-ванной пульпой.
б*
163
Только в случае редко возникающего обострения процесса появляется болезненность при жевании. Исследование зуба и постукивание по его коронке вдоль продольной оси могут быть слабоболезненными.
Диагноз ставят на основании рентгенографии. На рентгенограмме выявляется расширение линии периодонта, главным образом у верхушки корня зуба. Иногда в результате гиперцементоза обнаруживается значительное утолщение верхушечного участка корня. Костная пластинка, ограничивающая расширенную линию периодонта, нередко утолщена, склерозирована (рис. 51, в). Дифференциальный диагноз проводят по рентгенологической картине.
Лечение хронического периодонтита
Хирургическое лечение хронического периодонтита заключается в удалении зуба, реплантация, трансплантации, имплантации, резекции верхушки корня зуба и иногда гемисекции, ампутации корня зуба.
Удаление зуба проводят по правилам, изложенным в главе V. После удаления зуба при гранулирующем и гранулематозном периодонтите следует тщательно выскоблить грануляционные разрастания или гранулемы. При наличии свищевого хода на десне следует провести его ревизию и выскоблить грануляции по всей его протяженности. В отдельных случаях целесообразно иссечь свищевой ход и рану зашить, наложив 2—3 погруженных кетгутовых и 3—4 волосяных, полиамидных или других шва. При хроническом гранулирующем периодонтите, осложненном подслизистой, поднадкост-ничной, подкожной гранулемами, после удаления зуба проводят выскабливание гранулематозных разрастании из-под слизистой оболочки, надкостницы, подкожной клетчатки, кожи. При удалении патологических тканей в подкожной клетчатке и на коже лица-предварительно рассекают тяж по переходной складке и образовавшуюся рану тампонируют йодоформной марлей. Очаг в мягких! тканях выскабливают, иссекают свищевой ход и рану ушивают. С эстетической целью, особенно при значительной втянутости свища и Рубцовых изменениях, после его иссечения проводят пластику тканей путем перемещения двух встречных треугольных лоскутов. В послеоперационном периоде назначают анальгин, амидопирин и-другие анальгетики, на 3—4-й день — физические методы лечения^
Реплантация зуба — возвращение в лунку удаленного зуба.;
Операция проводится при безуспешности или невозможности коня сервативной терапии, нежелательности удаления зуба. Она заключается в удалении зуба, выскабливании патологических тканей из;
альвеолы и с поверхности корня. После пломбирования каналов щ резекции верхушек корней зуб вводят в лунку и фиксируют там. Производят реплантацию преимущественно многокорневых зубов. ^
Удаление зуба проводят осторожно, стараясь не травмировать^ тканей зубной альвеолы и прилегающих мягких тканей. осторожно) делают кюретаж альвеолы, убирая грануляционные разрастания ]
164
гранулему, стараются сохранить волокна периодонта по боковой поверхности альвеолы и круговую связку. Промывают рану теплым изотоническим раствором хлорида натрия с добавлением антибиотиков (грамицидин и др.) и рыхло тампонируют стерильной марлей. Удаленный зуб временно помещают в какую-либо емкость, содержащую теплый (36,б°С) изотонический раствор хлорида натрия с добавлением антибиотиков или нитрофурановых препаратов. Пломбируют полость зуба и каналы цементом или быстротвердеющей пластмассой, отпиливают верхушки его корней. После туалета кости зуб помещают в альвеолу и фиксируют его при помощи проволочной шины, защитной пластинки из быстротвердеющей пластмассы, кап-пового аппарата на 2—3 нед. Следует обратить внимание на то, что приживление зуба возможно при его покое. Поэтому он должен быть выключен из прикуса, для чего сошлифовывают бугры ре-плантированного зуба или его антагониста. В послеоперационном периоде назначают анальгин, амидопирин, метиндол и другие препараты, щадящую диету, дают рекомендации по гигиеническому содержанию полости рта, особенно при наложении закрепляющих шин.
При острых и обострившихся хронических периодонтитах, реже при других острых одонтогенных воспалительных процессах, также применяется метод реплантации зуба. В одних случаях операцию производят двухэтапно. Первый этап состоит в удалении зуба и введении в зубную альвеолу тампона, пропитанного смесью антибиотиков, назначении противовоспалительного лечения. Удаленный зуб помещают в емкость, содержащую изотонический раствор хлорида натрия и антибиотики, и хранят при температуре 4—5°С. Через 5—6 дней после стихания острых воспалительных явлений, удалив из зубной альвеолы тампон, проводят реплантацию. Иногда при острых одонтогенных заболеваниях реплантацию проводят од-ноэтапно. В таких случаях делают разрез по переходной складке, дренируют рану резиновой полоской. Костную рану тщательно обрабатывают и удаляют волокна периодонта. Пломбированный зуб, не резецируя его верхушки, помещают в-луику и укрепляют. После одноэтапной реплантации лечение дополняют назначением сульфа-ниламидов, антибиотиков, антигистаминных препаратов. Процесс приживления длится от 3—4 до 6—10 нед. Наилучшие результаты получают при периодонтальном типе сращения.
Время функционирования реплантированных зубов не превышает 5 лет, затем постепенно происходит рассасывание корней, зуб становится подвижным и подлежит удалению.
Аутотрансплантацию зуба (пересадку зуба в другую альвеолу) производят редко. Она показана при удалении разрушенного зуба и при возможности пересадки на его место сверхкомплектного зуба. Методика операции идентична реплантации зуба, однако ее исходы не всегда бывают благоприятными. Заживление часто осложняется из-за травмы кости при формировании зубной альвеолы для зуба.
Аллотрансплантация зуба — пересадка зуба от одного человека Другому — разработана мало, хотя имеются сведения о единичных
1&;
успехах. Главными моментами этой операции являются подбор зуба j вместо удаленного, правильная предварительная консервация его ж J преодоление реакции отторжения после пересадки. Методика one- j рации та же, что и при реплантации, j
Имплантация зуба является разновидностью аллотранспланта- | ции или эксплантации. Это более перспективная операция. В лунку или кость челюсти вводят имплантат из металла или биоматериалов.* Имплантаты используют для фиксации коронок, мостовидных и:
съемных протезов и в других случаях. '
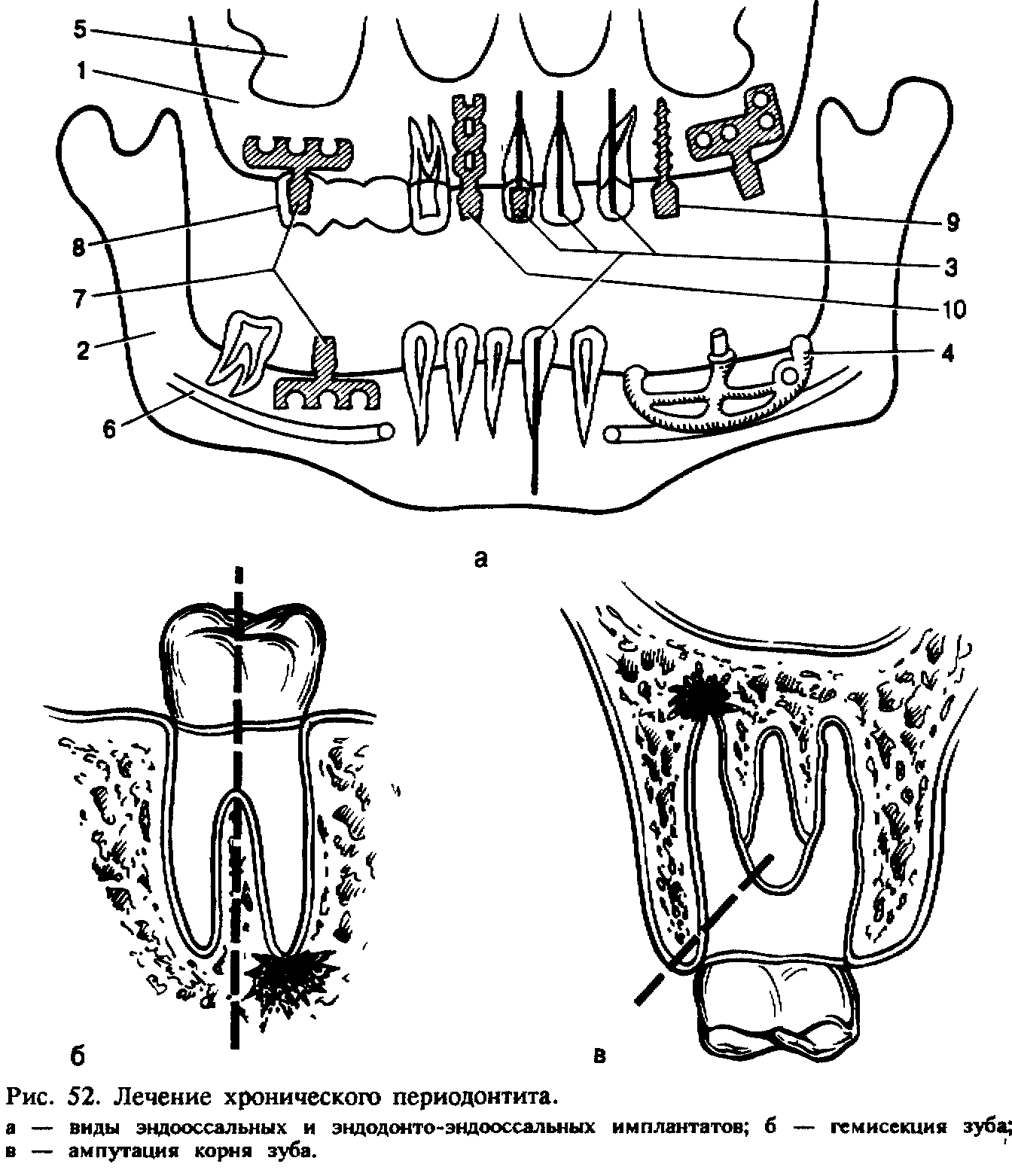
Для укрепления зуба и в комплексном лечении хронического) периодонтита применяется также эндодонто-эндооссальная имплан-^ тация (рис. 52, а). Имплантаты при этом вводят через канал зуба;
в кость. Можно применять индивидуально сделанные имплантат
166
или при хорошо сохранившейся коронке использовать простой и с резьбой штифты. Эндодонто-эвдооссальную имплантацию можно сочетать с резекцией верхушки корня, удалением патологических тканей из околозубного очага и заполнением костной полости в пространства у имплаитата биоматериалами.
При лечении хронического периодонтита применяют также внут-рикостные зубные имплантаты разных форм — плоской или круглой. После удаления зуба или корня можно вводить пластиночные или цилиндрические имплантаты. В таких случаях после осторожного удаления зуба или корня имплантат вводят через лунку в кость. Через 3 нед после операции на головке пластиночного имплантата фиксируют временную коронку или каппу, выведенные из прикуса. Имплантат винтовой формы зашивают наглухо. Зубной протез фиксируют основательно на 3—4-м месяце — при плоском имплантате и на 4—б-м месяце — при винтовом.
Осложнения после имплантации в основном обусловлены характером взаимодействия конструкции имплантата с окружающими тканями. Необходима биосовместимость их, в противном случае не происходит остеоинтеграции имплаитата и окружающей кости.
Причины осложнений: неправильная и травматичная техника введения имплантата, неправильное ортопедическое лечение, что ведет к отторжению имплантата. Последнее может быть также следствием воспалительных явлений. Большое значение в развитии таких осложнений имеет перегрев тканей, в том числе костной, плохая гигиена полости рта и надальвеолярной части имплантата.
Неточности клинической и рентгенологической диагностики при имплантации могут вести к прободению верхнечелюстной пазухи, носовой полости, к повреждениям нижнего альвеолярного нерва, вестибулярной или оральной стенки альвеолярного отростка.
Исход. При правильной оценке общего статуса организма, клинико-рентгенологическои обоснованности имплантации, выборе его конструкции, оптимальной технике операции и ортопедической реабилизации исход имплантации бывает благоприятным и срок функционирования имплантата достигает 10—15 лет (по данным зарубежных авторов, 10—20 лет). Средний срок функционирования имплантата 5—8 лет.
Гемисекция корня зуба — это резекция и удаление части коронки вместе с одним из корней, имеющим патологический очаг у верхушки. Операцию производят у первых и вторых больших коренных зубов на верхней и нижней челюстях. Показаниями к гемисекции являются резорбция кости межкорневой перегородки, перфорация одного из корней или наличие у него глубокого внутрикостного кармана.
Не следует производить эту операцию при деструкции кости у всех корней зуба, выраженном гиперцементозе удаляемого корня, при предполагаемой неэффективности консервативного лечения остающихся каналов корней.
После консервативного лечения и пломбирования остающихся каналов корней и полости коронки зуба отделяют и осторожно
167
удаляют при помощи бора на уровне бифуркации корней часть коронки и корень с патологическим очагом (рис. 52, б). При удалении части коронки и корня зуба используют чаще щипцы, производя ими ротационные или легкие люксационные движения. При удалении корня элеватором надо правильно определить точку опоры и с большой осторожностью работать на кости, не травмируя межкорневую перегородку и костный сегмент в области оставшегося корня. При работе с помощью боров, дисков при гемисекции обязательно охлаждение операционного поля путем орошения изотоническим раствором натрия хлорида из шприца или через специальную систему. После обработки костной раны накладывают узловатые кет-гутовые швы на слизистую оболочку и надкостницу.
Ампутация корня зуба. Удаление корня зуба производят, предварительно отделив его у места бифуркации (рис. 52, в). Показания и противопоказания к ампутации корня те же, что и при гемисекции. Удаляют чаще один из щечных корней верхних больших коренных зубов, реже — корень нижних моляров. Проводят трапециевидный или углообразный разрез и отделяют слизисто-надкостничный лоскут с вестибулярной или небной поверхности альвеолярной части нижней челюсти или альвеолярного отростка верхней челюсти. Лоскут должен быть несколько больше зубочелюстного сегмента, где расположен корень, чтобы потом перекрыть образовавшийся дефект кости. Корень отсекают фиссурным бором, удаляют при помощи щипцов, делая только ротационные движения. В отдельных случаях производят удаление передней костной стенки альвеолы и отсеченного корня с помощью элеватора. При этом также обязательно охлаждение операционного поля. После обработки альвеолы лоскут укладывают на место и фиксируют швами из кетгута или полиамидной нити.
После гемисекции и ампутации функциональная надежность оставшегося корня или корней невелика, и только при небольшой нагрузке они могут сохраняться в течение нескольких лет.
Резекция верхушки корня зуба. Эта операция показана, когда невозможно устранить хронический воспалительный процесс в пе-риодонте консервативными методами лечения, а также в тех случаях, когда канал зуба закрыт застрявшим в нем инородным телом (головка бора, отломок пульпэкстрактора и др.), препятствующим дальнейшему лечению периодонтита. Она также показана при перфорации стенки корня в верхушечном отделе, при недостаточном выполнении канала твердеющим пломбировочным материалом, а также чрезмерном выведении его за верхушку.
Показаниями к резекции верхушки корня являются также отсутствие регресса околокорневого патологического очага, наличие свищевого хода после правильно проведенного эндодонтического лечения. В основном производят резекцию верхушки корня резцов и клыка, а также малых коренных зубов на нижней челюсти, реже — на верхней. В последние годы показания к этой операции расширены, и ее производят с успехом в области малых и больших коренных зубов. Клинические и рентгенологические данные важны
168
в комбинированном — эндодонтическом лечении и при резекция отдельных корней преимущественно больших коренных зубов.
Эта операция не показана при остром или обострении хронического периодонтита, в случаях значительной подвижности зуба при заболеваниях пародонта, а также при разрушении коронки зуба.
Подготовка зуба к операции заключается в механической и химической обработке корневого канала и пломбировании его твердеющим пломбировочным материалом. Эффективно использование пасты из окиси цинка с эвгенолом непосредственно перед операцией (во избежание вспышки воспалительного процесса). В связи с тем что верхушка зуба и окружающие ее ткани будут удалены во время оперативного вмешательства, можно не опасаться их повреждения сильнодействующими растворами антисептических веществ и обрабатывать ими корневой канал в день пломбирования. Хорошие результаты дает использование металлических или гуттаперчевых штифтов.
Методика операции. Операцию производят под проводниковой и инфильтрационной анестезией.
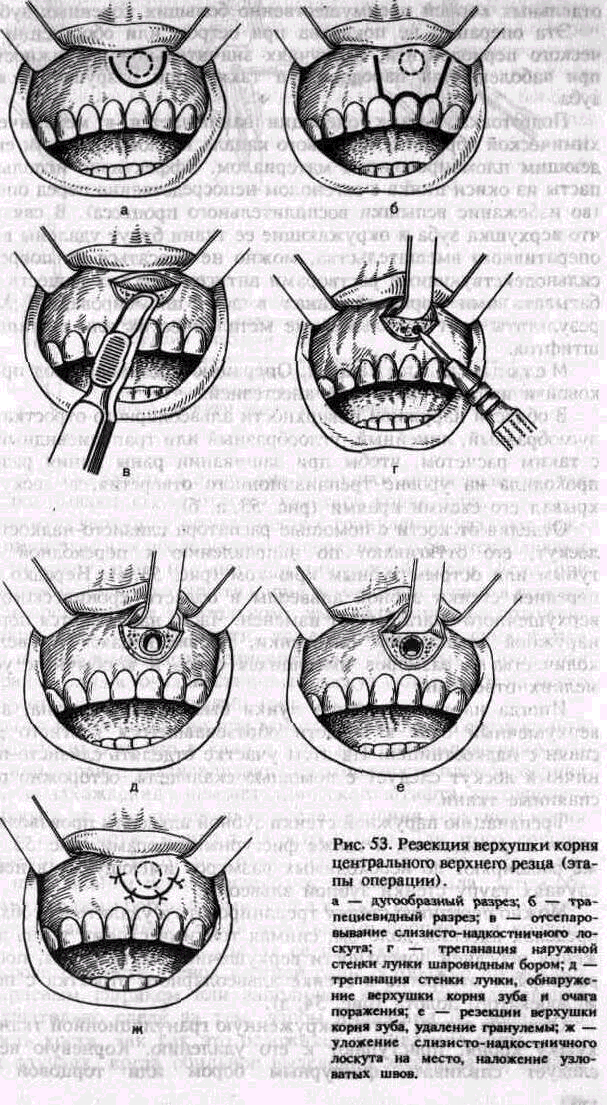
В области наружной поверхности альвеолярного отростка делают дугообразный, линейный, углообразный или трапециевидный разрез с таким расчетом, чтобы при зашивании раны линия разреза не проходила на уровне трепанационного отверстия, а лоскут перекрывал его своими краями (рис. 53, а, б).
Отделив от кости с помощью распатора слизисто-надкостничный лоскут, его оттягивают по направлению к переходной складке тупым или острым зубным крючком (рис. 53, в). Нередко участок передней стенки зубной альвеолы в области хронического околоверхушечного очага бывает изменен. Часто наблюдается порозность наружной компактной пластинки, проявляющаяся в увеличении количества и размеров имеющихся здесь и в обычных условиях мелких отверстий. "»
Иногда наружная стенка лунки бывает узурирована, а околоверхушечный очаг в области образовавшегося костного дефекта спаян с надкостницей. На этом участке отделять слизисто-надкостничный лоскут следует с помощью-скальпеля, осторожно рассекая спаянные ткани.
Трепанацию наружной стенки зубной альвеолы производят крупными шаровидными, а также фиссурными борами (рис. 53, г). Ими же расширяют до необходимых размеров имеющуюся в некоторых случаях узуру стенки зубной альвеолы.
Можно переднюю стенку трепанировать и удалить в необходимых пределах плоским долотом, снимая тонкими слоями ткань до обнажения передней поверхности верхушечной части корня, после чего расширяют отверстие в стенке альвеолярного отростка с помощью желобоватого долота (рис. 54, д). |
Обнажив таким путем окруженную грануляционной тканью верхушку корня, приступают к его удалению. Корневую верхушку следует спиливать фиссурным бором или торцовой фрезой
170
(рис. 53, е). Нежелательно отсечение верхушки корня долотом, так как нередко бывают косые отломы участков корня зуба.
Отделенную верхушку корня вместе с гранулемой удаляют ложкой или пинцетом или после удаления верхушки зуба выскабливают из полости грануляции и участки размягченной кости. Если при этом обнаруживается, что культя корня немного выступает в просвет полости и препятствует тщательному выскабливанию расположенного позади него участка кости, то ее сглаживают фрезой или крупным шаровидным бором, одновременно обрабатывая ими края костной раны. Слизисто-надкостничный лоскут укладывают на место и фиксируют узловатыми швами (рис. 53, ж).
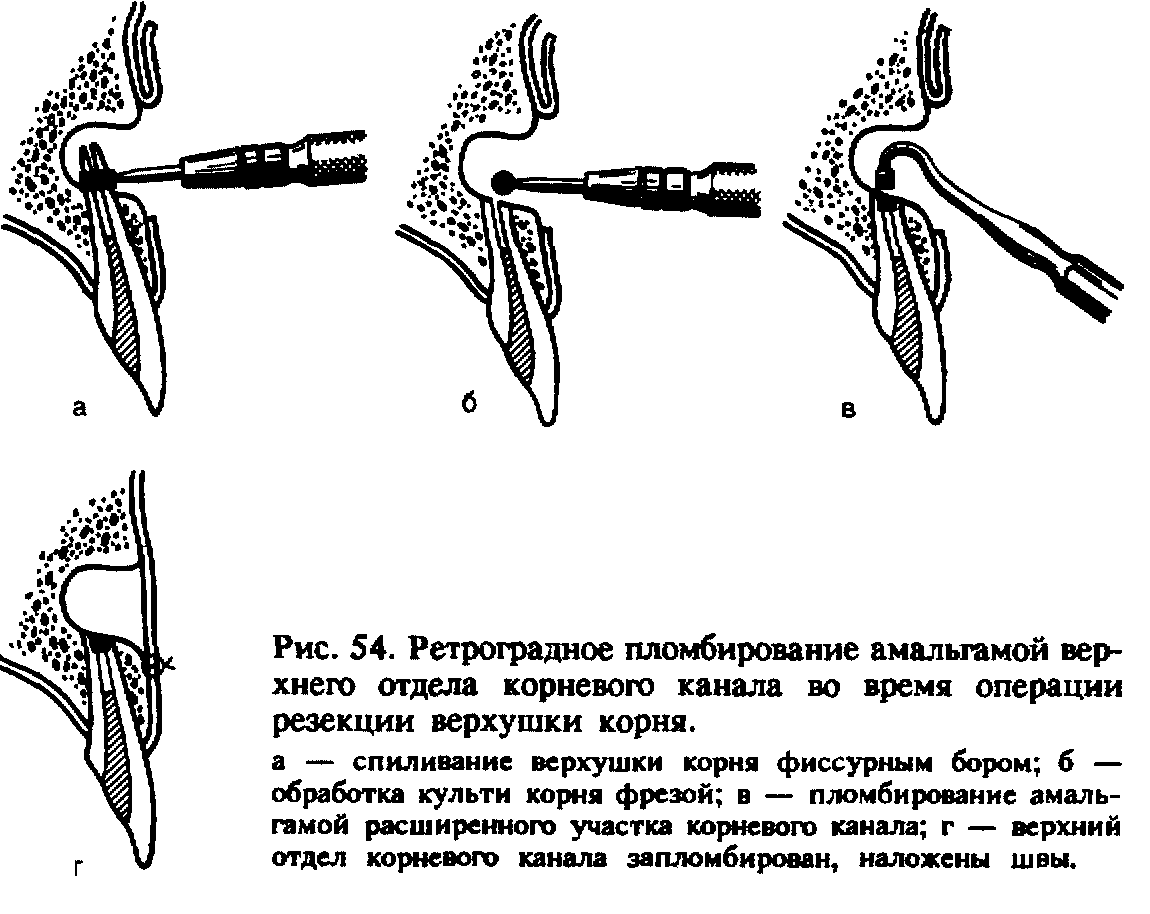
Иногда во время операции при осмотре поперечного среза культи корня обнаруживают, что в канале зуба нет пломбировочного материала, или заранее устанавливают невозможность пломбирования канала из-за нахождения в нем металлического штифта, застрявшего кусочка бора и др. В таких случаях после удаления верхушки корня (рис. 54, а) пломбируют канал зуба ретроградно. Для этого, сошли-фовав фрезой (рис. 54, б) несколько наискось культю корня, небольшим шаровидным бором расширяют просвет канала, затем обратно-конусовидным бором формируют в культе полость, выполняют ее серебряной амальгамой, вводя небольшими порциями и конденсируя инструментом, тут же удаляя ее избытки (рис. 54, в).
При кровоточивости стенок костной раны осторожно промокают кровь марлевым шариком или заполняют кровоостанавливающей ^бкой, тщательно следя за тем, чтобы амальгама не попала на поверхность кости, так как это осложняет заживление раны.
В тех случаях, когда обильное выделение экссудата из канала
171
зуба препятствует его пломбированию, рекомендуют трепанировать] стенку зубной альвеолы, резецировать верхушку корня, а затем, плотно затампонировав костную рану, закончить обработку канала и запломбировать его цементом, металлическим или гуттаперчевым ''• штифтом с цементом. 1
После этого, убедившись путем осмотра культи корня в хорошем 1 выполнении просвета канала пломбировочным материалом, кладут | на место слизисто-надкостничный лоскут и по линии разреза на-1 кладывают 3—4 узловых шва из кетгута или полиамидной нити \ (рис. 54, г).
Иногда костную рану перед наложением швов промывают рас- , твором перекиси водорода, а затем припудривают стрептоцидом, промывают стафилококковым или стрептококковым бактериофагом или сочетают последнее с введением антистафилококковой плазмы. Хорошие результаты дает введение в костную полость гидроксил-апатита, трикальцийфосфата и других биоматериалов, повышающих остеогенез.
Во избежание образования послеоперационной гематомы больному накладывают на губу, соответственно области операции, пузырь со льдом на 2—3 ч и давящую повязку на 10—12 ч.
Для устранения послеоперационных болей рекомендуются анальгин, амидопирин, фенацетин в чистом виде или в смеси с кофеином и фенобарбиталом, беналгин, раствор хлорида кальция.
Имеется ряд особенностей при операции резекции верхушки корня у отдельных зубов. Так, при резекции верхушек корней нижних малых коренных зубов следует разрез производить выше (на уровне середины корня зуба), чтобы не повредить сосудисто-нервный пучок, выходящий из подбородочного отверстия. При ре-> зекции клыков на верхней и нижней челюсти разрез делают ниже :
и соответственно выше десневой борозды во избежание ранение | развитой сети сосудов, расположенных там. При резекции верхнего * первого малого коренного зуба надо до операции знать количестве \ каналов (визуально при пломбировании их по рентгенограмме)! | Если обнаружился только один, то -следует резецировать межкорневую перегородку и далее — второй корень. При резекции первого и особенно второго малого коренного зуба следует помнить о возможности прободения верхнечелюстной пазухи и проталкивания туда грануляционных разрастании или верхушки зуба. Необходимо | также иметь в виду возможность перфорации костной стенки твер* | дого неба. ' |
Осложнения. Во время резекции верхушки корня первого) | а также второго верхних резцов возможно случайное прободение 1 дна носовой полости, а при вмешательстве в области верхних малых s коренных зубов и реже клыка — дна верхнечелюстной пазухю| Чтобы предупредить эти осложнения, на основании рентгеновского| снимка надо знать отношение корней зубов к дну носовой иля| верхнечелюстной пазухи и осторожно удалять грануляционн) ткань в верхнем отделе костной раны.
При случайном вскрытии полости перфорационное отверстие ]
172
зондируют и не тампонируют. Операцию следует закончить по всем правилам, удалив грануляции и ампутировав верхушку корня. Костную рану закрывают, как обычно, слизисто-надкостничным лоскутом и накладывают швы.
Во время резекции верхушек корней нижних малых коренных зубов возможно повреждение подбородочного нерва. Для предупреждения этого осложнения нужно отсепаровать слизисто-надкостничный лоскут настолько, чтобы стали видны подбородочное отверстие и выходящий из него сосудисто-нервный пучок. После этого костную ткань наружной стенки лунки резецируемого зуба трепанируют выше уровня подбородочного отверстия и, осторожно обходя его, расширяют костную рану; затем отделяют фиссурным бором верхушку корня, удаляют ее, выскабливают грануляции и размягченную кость, после чего зашивают рану. Рекомендуется на 3—4 нед выключить зуб из прикуса.
Исход резекции верхушки корня, как правило, хороший; зубы с резецированными верхушками корней сохраняются многие годы, участвуя в жевании и являясь опорой для несъемных протезов. Неудовлетворительные результаты являются следствием нарушения консервативных методов лечения и техники операции.
ПЕРИОСТИТ ОСТРЫЙ ГНОЙНЫЙ ПЕРИОСТИТ ЧЕЛЮСТИ
Острый гнойный периостит челюсти — острое гнойное воспаление надкостницы альвеолярного отростка или тела челюсти. Чаще поражается надкостница альвеолярного отростка, реже — тела челюстей (85,6%), реже — небной (небный абсцесс) (5%) или подъязычной (9,4%) складки. Чаще процесс развивается на нижней челюсти. Заболевание преимущественно возникает у лиц молодого и среднего возраста (от 16 до 40 лет), чаще у мужчин.
На нижней челюсти причиной развития острого гнойного периостита чаще всего являются первые большие коренные зубы, зуб мудрости, реже — вторые большие коренные зубы и вторые малые коренные, первые малые коренные, вторые резцы и одинаково часто — первые резцы и клыки.
На верхней челюсти острый гнойный периостит возникает при распространении инфекции от первых больших коренных зубов, первых малых коренных и затем вторых малых коренных зубов. Реже причиной воспалительного процесса являются большие коренные зубы и вторые резцы, далее — первые резцы, клык, зубы мудрости.
Этиология. При исследовании гноя в случае острых гнойных периоститов находят смешанную микрофлору, состоящую из стрептококков и стафилококков различных видов, грамположительных и грамотрицательных палочек и нередко гнилостных бактерий.
Патогенез. Острый гнойный периостит является осложнением острого или обострения хронического периодонтита, в том числе маргинального. Этот процесс может также возникать при
173
затрудненном прорезывании зубов, нагноении радикулярных кист, воспалении полуретенированных, ретенированных зубов, одонтоме, заболеваниях пародонта, а также осложнять консервативное лечение зубов. Иногда заболевание развивается после травматического удаления зуба или при активации инфекции после этого вмешательства.
Общие неблагоприятные факторы — охлаждение, переутомление, стрессовые ситуации — являются фоном для развития воспалительного процесса.
При острых и обострившихся хронических периодонтитах гнойный очаг может не иметь возможности опорожниться через канал зуба или десневой карман или отток через них бывает недостаточным. Экссудат начинает распространяться из периодонта в сторону надкостницы. Инфекция проникает через мелкие отверстия в компактной пластинке альвеолы, по питательным каналам и каналам остеонов. Определенное значение имеют изменения в стенке альвеолы, а именно остеокластическая резорбция. Микроорганизмы могут также распространяться из периодонта в надкостницу по лимфатическим сосудам.
Нарушение целости тканей периодонта при остром и обострении хронического периодонтита определяет функциональную недостаточность неспецифических и специфических гуморальных и клеточных реакций для подавления инфекционного воздействия. Антигенное раздражение усиливает сенсибилизацию, нарушается ге-модинамика. Поэтому воспаление в надкостнице челюсти как защитная реакция проявляется ярко и характеризуется нормергичес-кой, иноща гиперергической воспалительной реакцией.
Вследствие индивидуальных особенностей реакций организма (дисбаланс иммунитета) у отдельных больных отмечаются вялое течение периостита челюсти, а также первично-хроническая форма, отражающие гиперергическую воспалительную реакцию.
Патологическая анатомия. При развитии острого процесса в надкостнице макроскопически наблюдаются утолщение ее вследствие отека, разволокнение и частичное отслоение от подлежащей кости. Микроскопически она и прилежащие мягкие ткани инфильтрированы лейкоцитами, имеются сосудистые изменения: полнокровие сосудов, стаз и участки кровоизлияний в отдельных местах.
Инфильтраты из кругло- и плазмоклеточных элементов располагаются вокруг сосудов надкостницы. Наряду с этим наблюдается фибриноидное набухание (гомогенизация) волокон соединительной ткани и стенок сосудов. Внутренний слой надкостницы быстро расплавляется под отслоенной надкостницей, между ней и костью скапливается серозно-гнойный экссудат, содержащий много нейтро-фильных лейкоцитов.
В серозном экссудате вокруг микроорганизмов образуются скопления лейкоцитов — возникают микроабсцессы. Эти очаги сливаются между собой, образуя значительную массу гнойного экссудата, который еще больше отслаивает надкостницу (рис. 55).
В результате омертвения участка периоста и последующего его расплавления нарушается целость отслоенной от кости воспаленной
174
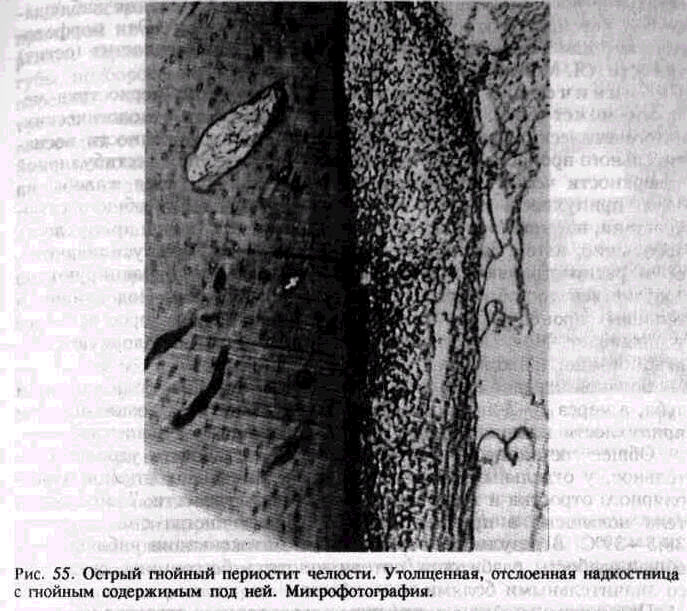
надкостницы и гнойные массы прорываются под слизистую оболочку преддверия рта. В окружности места прободения периоста нередко сосуды заполнены гнойными тромбами с частично разрушенными стенками. Но на 5—6-й день обычно гнойник прорывается через слизистую оболочку в полость рта.
В некоторых случаях как отражение интенсивности и остроты процесса может наблюдаться пазушное рассасывание костной ткани.
Вследствие резорбции костной ткани, расширения мозговых полостей и питательных каналов происходит истончение кортикального слоя челюсти и даже образование в ней дефектов. Это способствует распространению лейкоцитов в костную ткань. Одновременно костный мозг выглядит отечным, в отдельных участках костномозговых полостей наблюдается лейкоцитарная инфильтрация. Иногда при значительной отслойке гнойным экссудатом надкостницы может нарушаться кровоснабжение кортикального слоя и некротизируются отдельные участки поверхностных слоев кости. Возникает вторичный кортикальный остеомиелит челюсти. При таком процессе наблюдается массивная инфильтрация лейкоцитами волокнистых структур Расширенных костномозговых полостей (Г. А. Васильев).
По периферии поднадкостничного гнойника наблюдается пери-
175
остальное новообразование кости. Обычно эти изменения наблюдаются у детей, подростков, молодых здоровых людей. Эти морфологические изменения трактуются как хронический периостит (остит) челюсти (Я. М. Биберман, А. Г. Шаргородский).
Клиническая картина острого гнойного периостита челюсти может быть разнообразной и зависит от этиологических, патогенетических факторов, локализации и протяженности воспалительного процесса. Чаще поражается надкостница с вестибулярной поверхности челюстей. В таких случаях наблюдаются жалобы на боли, припухлость мягких тканей лица, нарушение общего самочувствия, повышение температуры тела. Вначале боли и припухлость небольшие, затем быстро, на протяжении 2—3 дней, усиливаются. Боли распространяются иногда на всю челюсть, иррадиируют по ходу ветвей тройничного нерва: в ухо, висок, глаз. Под влиянием тепловых процедур боль усиливается, холод на некоторое время ее успокаивает. Могут наблюдаться общие жалобы на головную боль, недомогание, плохой сон.
Больной нередко отмечает, что вначале появились боли в области зуба, а через 1—3 дня припухли мягкие ткани. При возникновении припухлости на лице боль в зубе значительно уменьшилась.
Общее состояние при остром гнойном периостите удовлетворительное, у отдельных больных при поражении надкостницы альвеолярного отростка и тела челюсти — средней тяжести. Температура тела повышена в пределах 37,5—38°С, но иногда она достигает 38,5—39°С. В результате возникающей интоксикации наблюдаются общая слабость, разбитость, потеря аппетита, бессонница, связанная со значительными болями.
При остром гнойном периостите альвеолярного отростка или тела челюстей с вестибулярной стороны в области окружающих челюсть мягких тканей появляется воспалительный отек. Его локализация и распространение зависят от зуба, явившегося источником инфекции. Так, при периостите, развившемся вследствие гнойного процесса в верхних резцах, наблюдается значительная отечность верхней губы, переходящая на крылья и дно носа. Увеличенная губа резко выступает вперед. Если гнойный процесс распространяется от верхнего клыка и верхних малых коренных зубов, то гнойный очаг может локализоваться в надкостнице, покрывающей альвеолярный отросток и область клыковой ямки; при этом коллатеральный отек захватывает значительный участок средней и нижней трети лица. Отекают ткани щечной, скуловой области, нижнего и нередко верхнего века. Острый гнойный периостит, развившийся вследствие гнойного процесса верхних больших коренных зубов, характеризуется припухлостью щечной, скуловой, околоушной областей, доходящей почти до ушной раковины. Иногда припухлость распространяется на нижнее веко.
Третий верхний большой коренной зуб может служить источником инфекции, и периостит возникает в области бугра верхней челюсти. Отек на лице появляется позже обычного и локализуется в щечной и височной области.
176
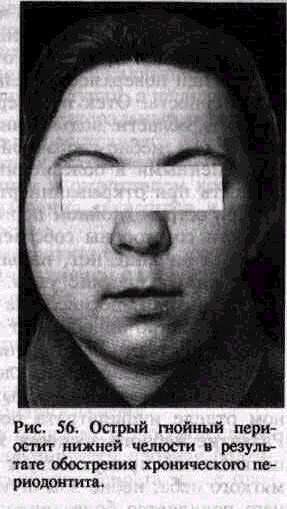
Гнойные периоститы в области больших коренных зубов нижней челюсти характеризуются коллатеральным отеком нижнего отдела щечной, поднижнечелюстной и околоушно-же-вательной области (рис. 56). Наиболее выражены общие симптомы и местная разлитая отечность тканей при распространении процесса на надкостницу основания нижней челюсти. Распространение процесса на надкостницу ветви нижней челюсти вызывает воспалительную инфильтрацию жевательной и медиальной крыловидной мышц, что приводит к воспалительной их контрактуре (I, II степени).
При остром гнойном периостите наблюдается в разной степени выраженности регионарный лимфаденит.
В преддверии рта при остром гнойном периостите челюсти наблюдаются гиперемия и отек слизистой оболочки альвеолярного отростка, переходной складки и щеки на протяжении 3—5 зубов. Переходная складка вследствие воспалительной инфильтрации утолщается, сглаживается и при ощупывании отмечается диффузный болезненный валикообразный инфильтрат.
Через 5—6 дней, а иногда и раньше, участок периоста прорывается в результате омертвения и расплавления его под действием гноя, который проникает под слизистую оболочку. Боли значительно уменьшаются. По переходной складке возникает ограниченная припухлость в виде валика, покрытая тонкой слизистой оболочкой. Гной нередко просвечивает через нее, придавая желтоватый цвет слизистой оболочке, при пальпации четко определяется флюктуация. Гнойник может самопроизвольно вскрываться в полость рта, после чего боли стихают и воспалительные явления идут на убыль.
Острый периостит нижней челюсти с язычной поверхности альвеолярного отростка характеризуется коллатеральным отеком и увеличением лимфатических узлов в поднижнечелюстном треугольнике. Иногда отмечается нерезко выраженный отек тканей щечной области. Открывание рта свободное, но у отдельных больных в связи с инфильтрацией медиальной крыловидной мышцы может быть болезненным и ограниченным.
177
При периостите нижней челюсти с язычной поверхности альвеолярного отростка больной испытывает боли при глотании и разговоре^ При осмотре отмечаются отек и инфильтрация надкостницы bq внутренней поверхности челюсти, при пальпации в этом участке —т болезненность. Отек и гиперемия слизистой оболочки могут появц ляться в области подъязычной складки. Наблюдается отек небно-язычиой и небно-глоточной дужек. Движения языка становятся затрудненными и болезненными, появляются ограничение и болезненность при открывании рта. г.
При остром гнойном периостите альвеолярного отростка верхней челюсти со стороны собственно полости рта (небный абсцесс) изменений на лице нет, пальпируются увеличенные поднижнечелю-стные лимфатические узлы.
При небном абсцессе на твердом небе возникает припухлость, которая быстро приобретает полушаровидную или овальную форму. В ее окружности нет значительного воспалительного отека из-за отсутствия подслизистого слоя. Увеличение гнойника ведет к сглаживанию поперечных небных складок. При пальпации в центральном отделе инфильтрата появляются размягчение и флюктуация. Развитие небного абсцесса характеризуется распространением воспалительной припухлости с твердого неба на слизистую оболочку мягкого неба, небно-язычную и небно-глоточную дужки, вследствие чего появляется болезненность при глотании. •
Скопление под надкостницей твердого неба гнойного экссудата вызывает отслаивание мягких тканей от кости. Это сопровождается болями, нередко пульсирующего характера, усиливающимися при разговоре и приеме пищи. Через неделю и более от начала заболевания гнойник прорывается наружу и гной изливается в полость рта.
Диагноз основывается на данных клинической картины и лабораторных исследованиях.
У больных с острым гнойным периоститом челюсти при исследовании крови отмечаются увеличение содержания лейкоцитов до? 10,0—12,0* ЮУл, значительный нейтрофилез (до 70—78%). У отдельных больных число лейкоцитов может быть 8,0—Q.O'lO'/n. СОЭ , у значительного числа больных остается нормальной, иногда увеличивается до 15—20 мм в час, у единичных больных — до 50—60 мм в час. Увеличение СОЭ в динамике заболевания может указывать на недостаточность оперативного вмешательства или развитие вторичного кортикального остеомиелита. Изменений в моче в основном нет, лишь у отдельных больных обнаруживают белок — от следов до 0,33 г/л и лейкоциты — 10—20 в поле зрения. На рентгенограмме изменений в кости челюсти нет.
Дифференциальный диагноз. Несмотря на яркие клинические симптомы острого гнойного периостита челюсти, при его диагностике иногда допускаются ошибки. Этот процесс следует дифференцировать от острого периодонтита, абсцессов ряда локализаций, флегмон, лимфаденитов, острых сиаладенитов и главное — от острого остеомиелита челюсти. А. И. Евдокимов (1955) дает четкие
178
критерии для дифференцирования заболевания: «Одонтогеиный пе-риостит как самостоятельную нозологическую единицу следует отличать от диффузного острого периодонтита и остеомиелита. Различие периостита от периодонтита определяется локализацией очага воспаления, когда последний протекает внутри лунки, а периостит — на поверхности альвеолярного отростка. Коллатеральный отек при периодонтите ограничивается десной, не распространяясь на мягкие ткани. Разграничение между периоститом и остеомиелитом оправдывается характером клинического течения и отсутствием костных поражений при периостите в виде образования секвестров и микроскопических изменений структуры кости».
Кроме того, в отличие от острого периодонтита острый периостит челюсти характеризуется отсутствием или наличием незначительной болевой чувствительности при перкуссии зуба, явившегося источником инфекции. Воспалительные изменения слизистой оболочки по переходной складке при остром периодонтите бывают в виде отека, а при остром периостите челюсти — воспалительной инфильтрации. При остром периодонтите в отличие от гнойного периостита при рассечении надкостницы гной не обнаруживается.
При остром воспалении околоушной и поднижнечелюстной слюнной желез в глубине отечных тканей пальпируется плотная болезненная железа, характерно выделение гнойного секрета из ее протоков.
Острый гнойный периостит необходимо дифференцировать от острого остеомиелита челюсти. Острый остеомиелит челюсти характеризуется выраженной интоксикацией организма: лихорадочным типом температурной реакции, головной болью, разбитостью, слабостью, ознобом и потом и др. Более выражена реакция регионарных лимфатических узлов. Периостальное утолщение кости наблюдается с обеих сторон челюсти: в полости рта воспалительные изменения слизистой оболочки бывают как со стороны преддверия, так и собственно полости рта. Характерны болезненная перкуссия нескольких зубов соответственно участку пораженной кости, их подвижность. На нижней челюсти при остеомиелите наблюдается онемение нижней губы и кожи подбородка — симптом Венсана.
Острый периостит челюсти дифференцируют от гнойных заболеваний околочелюстных мягких тканей — абсцесса, флегмоны, лимфаденита. При периостите ткани отечны и мягки на ощупь, при абсцессе, флегмоне, лимфадените пальпируется плотная ограниченная или разлитая инфильтрация. При расположении абсцесса или флегмоны в поверхностных областях лица и шеи, прилегающих к верхней и нижней челюсти, кожа над инфильтратом спаяна, лоснится и гиперемирована. При поражении глубоких областей лица в видимых при внешнем осмотре тканях имеется перифокальный отек, но в отличие от периостита нет характерных изменений по переходной складке.
Особые трудности для дифференциального диагноза представляют периостит нижней челюсти с язычной стороны и абсцесс переднего отдела подъязычной области или заднего отдела — челюстно-языч-
179
ного желобка. В передних и задних отделах подъязычного пространства виден увеличенный подъязычный валик за счет плотного в болезненного инфильтрата. При абсцессе челюстно-язычного желоба отмечаются ограничение открывания рта и болезненное глотание. Вместе с тем» как и при периостите, инфильтрат расположен по ходу альвеолярного отростка, не наблюдается ограничения откры" вания рта.
Периостит нижней челюсти с язычной стороны могут ошибочно принимать за воспаление протока поднижнечелюстной слюнной железы. Но при этом в случае расположения слюнного камня в протоке инфильтрат расположен по его ходу, из выводного отверстия выделяется густая вязкая слюна или гнойно-слизистый секрет. При пальпации можно определить инородное тело — камень и далее это подтвердить рентгенологически. При периостите же локализация инфильтрата и наличие чистой слюны позволяют опровергнуть диагноз сиаладенита.
Лечение острого гнойного периостита челюсти должно быть косплексным и состоять из оперативного вскрытия гнойника, консервативной лекарственной терапии и др. В начальной стадии развития острого периостита челюсти (острый серозный периостит) лечение можно начать с вскрытия полости зуба, удаления распада из канала и создания условий для оттока, в других случаях — с удаления зуба, являющегося источником инфекции. Все манипуляции провопят под инфильтрационной или проводниковой анестезией. Эти лечебные .мероприятия вместе с лидокаиновой или тримекаи-новой блокадой с антибиотиками, протеолитическими ферментами, разрезом по переходной складке до кости, лекарственной терапией могут способствовать стиханию воспалительных явлений.
При остром .гнойном периостите челюсти проводят неотложное хирургическое вмешательство — вскрытие гнойного поднадкост-ничного очага и создание оттока экссудата (первичная хирургическая обработка гнойной раны). Эта операция обычно осуществляется в амбулаторных условиях, у отдельных больных — в стационаре.
Оперативное вмешательство по поводу острого гнойного периостита производят под местным обезболиванием — проводниковой или инфильтрационной анестезией. Для инфильтрационной анестезии используют тонкую иглу, через которую обезболивающий раствор медленно вводят под слизистую оболочку и инфильтрируют ткани по намеченной линии разреза. Иглу не следует вводить в полость гнойника. Хороший эффект дает лекарственная подготовка больных. Иногда операцию проводят под наркозом.
Если поднадкостиичный гнойник расположен в области преддверия рта, то разрез лучше проводить клювовидным скальпелем параллельно переходной складке через весь инфильтрированный участок; рассекают слизистую оболочку, подслизистую ткань и надкостницу до кости соответственно 3—5 зубам. Чтобы предупредить слипание краев раны и обеспечить отток гноя, в рану рыхло вводят узкую полоску тонкой (перчаточной) резины.
180
При локализации гнойника под надкостницей в области бугра верхней челюсти разрез следует производить по переходной складке в области маляров верхней челюсти, но для вскрытия воспалительного очага следует распатором или желобоватым зондом пройти из разреза по кости в направлении бугра верхней челюсти (назад и внутрь). Таким же способом вскрывают гнойный очаг при периостите верхней челюсти, распространившемся иа клыковую ямку.
Воспалительный. очаг, при. периостите с язычной поверхности нижней челюсти рекомендуется вскрывать разрезом слизистой оболочки альвеолярного отростка до кости, в месте наибольшего вы-бухания инфильтрата. Желобоватым зондом проходят по поверхности кости вниз и, отодвигая надкостницу, дают отток гною.
При небном абсцессе разрез проводят в области наибольшего выбухания тканей, немного отступя от основания альвеолярного отростка, или у средней линии неба, параллельно ей. Затем в операционную рану вводят широкую полоску из тонкой (перчаточной) резины, что позволяет избежать слипаиия краев раны и создает условия для хорошего оттока гноя. Лучшие результаты дает иссечение из стенки гнойника небольшого участка слизистой оболочки треугольной формы, что обеспечивает более свободный отток гноя.
При вскрытии воспалительного очага в области надкостницы ветви челюсти, на ее наружной и внутренней поверхности применяют особые приемы. При периостите на внутренней поверхности ветви челюсти разрез производят серповидным скальпелем с ограничителем или обычным скальпелем до кости, рассекают ткани в ретромолярной области (у основания небно-язычной дужки), распатором проходят на внутреннюю поверхность ветви челюсти, создавая отток экссудата из очага воспаления.
Поднадкостничный гнойник по наружной поверхности ветви нижней челюсти следует вскрывать разрезом, проведенным вестибулярно на уровне второго и третьего больших коренных зубов по косой линии до кости, далее распатором проходят поднадкостнично в направлении угла нижней челюсти, отводя кнаружи жевательную мыщцу. В рану после вскрытия очага обязательно глубоко вводят резиновую полоску для дренирования. Отсутствие на следующие сутки эффекта от такого вмешательства является основанием для госпитализации и проведения оперативного вмешательства наружным доступом.
После вскрытия гнойного очага целесообразно дать больному прополоскать рот слабым раствором перманганата калия или 1—2% раствором гидрокарбоната натрия, а также промыть рану раствором этакридина лактата, грамицидина, хлоргексидина. Хороший эффект дают орошение полости абсцесса раствором димексида с оксацил-лином (50 мл дистиллированной воды) и аппликации на рану 40% линимента димексида в течение 15 мин.
Если зуб, явившийся источником инфекции, разрушен и не представляет функциональной или эстетической ценности, то его следует удалить одновременно с вскрытием поднадкостничного гнойника. Это позволит улучшить опорожнение гнойного очага и будет
181
сяособстровать более быстрой ликвидации воспалительных явлений. | Удадевие зуба ииоща откладывают в связи с предполагающимися,! техническими трудностями этой операции или неудовлетворитель ным состоянием больного. В других случаях зуб сохраняют: рас| крывают его полость, освобождают канал корня от продуктов распада и потом проводят консервативное лечение хронического периодон- | тита. |
Лекарственное лечение острого гнойного периостита заключается | в назначении сульфаниламидных препаратов (норсульфазол, сульфа- | диметоксин, сульфадимезин и др.), нитрофурановых препаратов (фу- | разолидон, фурадонин), пиразолоновых производных (анальгии, ами- | допирин, фенацетин и др., а также их комбинации), антигистаминных | препаратов (димедрол, супрастин, диазолин и др.), препаратов каль- | ция, витаминов (поливитамины, витамины С по 2—3 г в сутки). |
Больного назначают на прием на 2-й день после операции. При | осмотре и опросе определяют степень стихания воспалительных | явлений и в зависимости от этого назначают дополнительное лече- | ние. При перевязках проводят местное лечение раны, соблюдая | рекомендации, приведенные ранее. |
При остром гнойном периостите челюсти для более быстрого | прекращения воспалительных явлений на 2-й день после вскрытия | гнойника следует назначить физические методы лечения: светотеи- | лолечение (соллюкс-лампа), теплые ванночки из антисептических | или дезодорирующих растворов, мазевые повязки (повязки по Дуб^ | ровину, с вазелином, 20% камфорным маслом, маслом облепихи, | шиповника), УВЧ, СВЧ, флюктуоризацию, лазерную терапию re- I лий-неоновыми лучами. Проводят ЛФК. |
В большинстве случаев воспалительные явления быстро (через | 2—3 дня) идут на убыль. Если стихание воспаления задерживается, | то 2—3 раза проводят блокаду: инфильтрацию окружающих воспа- | лительных тканей со стороны кожи 0,25—0,5% растворами триме- | каина, лидокаина или новокаина в количестве 40—50 мл с фура- | цилином, ферментами. |
Отдельным ослабленным больным, а также лицам с нарастанием | воспалительных явлений назначают антибиотики. Обязательным ус- | ловием эффективности антибиотикотерапии является вскрытие гной- | ника (первичная хирургическая обработка). В условиях поликлиники | целесообразно применять антибиотики широкого спектра действия | (полусинтетические пенициллины, тетрациклин, олететрин, окса- J циллин, производные метронидазола и др.) по 100 000 ЕД 5—6 раз | в сутки в течение 5—6 дней; в стационаре — инъекции этих | препаратов 3—4 раза в день в течение 6—7 дней. |
Исход. Своевременно начатое и правильно проведенное ле- | чение острого гнойного периостита челюсти заканчивается выздо- | ровлением. Через 3—5 дней больные становятся трудоспособными. | При наличии небного абсцесса толщина и плотность отслоенных от J неба мягких тканей не позволяют вскрыться гнойнику самопроиз- | вольно. Нередко это ведет к омертвению кортикальных отделов | кости и развитию вторичного кортикального остеомиелита. |
182 |
Погрешности в лечении, прогрессирование воспалительного процесса у некоторых бальных вызываю! распространение гнойного экссудата в кость и развитие острого остеомиелита челюсти или в околочелюстные мягкие ткани с образованием абсцесса или флегмоны.
Профилактика острого периостита челюсти заключается в санации полости рта и лечении хронических одонтогенных очагов.
ХРОНИЧЕСКИЙ ПЕРИОСТИТ ЧЕЛЮСТИ
Хронический периостит челюсти встречается редко. Воспалительный процесс чаще развивается в надкостнице нижней челюсти и отличается местной гипергической воспалительной реакцией. Такое течение наблюдается у больных с первичными или вторичными иммунодефицитными заболеваниями или состояниями.
После стихания острых явлений при остром гнойном периостите, особенно в случае самопроизвольного или недостаточного опорожнения гнойника, остается периостальное утолщение кости. Нередко хроническое поражение надкостницы возникает при рецидивирую-щих обострениях периодонтита. У детей и подростков может отмечаться первично-хроническое течение.
Патологическая анатомия. Морфологически при хроническом периостите развивается гипертрофия надкостницы вследствие хронического воспаления с выраженным продуктивным компонентом вначале за счет разрастания соединительной ткани, а затем оссификации ее. В зависимости от возраста больного, состояния, реактивности организма и длительности заболевания в участке пораженного периоста наблюдается образование костной ткани на разных стадиях созревания. Вначале преобладают остеоидные балки и грубоволокнистые трабекулы, отличающиеся беспорядочностью строения, в поздних стадиях может образовываться зрелая пластиночная кость.
Клиническая картина. Течение заболевания длительное, может продолжаться от 3—4 до 8—10 мес и даже нескольких лет. Могут наблюдаться обострения.
Клинически при наружном осмотре отмечается незначительное изменение конфигурации лица. Пальпаторно отмечается плотное безболезненное утолщение кости. Увеличены, плотны, безболезненны или слабоболезненны 2—3 лимфатических узла в поднижнече-люстной области. При пальпации в области альвеолярного отростка обнаруживается периостальное утолщение челюсти, переходящее на тело нижней челюсти. В полости рта видна отечная, гиперемиро-ванная слизистая оболочка, покрывающая альвеолярный отросток и переходную складку на уровне 4—5 зубов.
Диагноз. Диагностика заболевания достаточно сложна. Основанием для диагноза являются тщательно собранный анамнез, клиническая картина острого и в последующем хронического течения процесса, рентгенологические данные.
183
На рентгенограмме видна тень периостального утолщения челюсти. При длительности заболевания более 2—3 мес появляется ос-сификация утолщенного периоста. При более длительном течении, особенно у детей, на рентгенограмме по краю нижней челюсти обнаруживаются участки новообразованной кости. Хорошо видны слоистое строение, иногда вертикальная исчерченность, а также беспорядочное строение новообразованной кости.
Дифференциальный диагноз. При хронических формах периостита челюсти требуется дифференциальная диагностика с хроническим остеомиелитом челюсти, а также с некоторыми опухолями и опухолеподобными поражениями.
Лечение. Терапию хронического периостита начинают с удаления одонтогенного патологического очага. Назначают физические методы лечения: ионофорез димедрола, димексида, хлорида кальция, йодида калия, а также лазерную терапию гелий-неоновыми лучами. При неэффективности этого лечения, особенно при длительном заболевании, после детоксикации организма, удаляют оссификат. Лечение хронического периостита челюсти у детей приведено в соответствующем разделе учебника «Стоматология детского возраста».
Прогноз. При хроническом периостите челюсти прогноз благоприятный. Процесс с надкостницы может переходить на кость и тогда развивается хронический гиперпластический остеомиелит.
Профилактика заключается в удалении хронических очагов одонтогенной инфекции, коррекции дисбаланса иммунитета.
ОДОНТОГЕННЫЙ ОСТЕОМИЕЛИТ ЧЕЛЮСТИ
Одонтогенный остеомиелит челюсти1 — это инфекционный гнойно-некротический воспалительный процесс в костной ткани челюстей. По классификации В. В. Паникаровского и А. С. Григорьяна (1975), острый остеомиелит является подвидом «остита». Ю. И. Вернадский (1985), А. Г. Шаргородский (1985) считают более правильным названием этого заболевания «паностит». И. И. Ермолаев (1977) под остеомиелитом подразумевает только такой гнойный воспалительный процесс в кости, при котором выражен некроз ее. Согласно классификации А. И. Евдокимова и Г. А. Васильева, авторы учебника считают целесообразным пользоваться общепризнанным термином «остеомиелит».
Большинство авторов отмечают преимущественное заболевание одонтогенным остеомиелитом челюсти лиц в возрасте от 20 до 40 лет, чаще мужчин. Нижняя челюсть поражается значительно чаще, чем верхняя.
Этиология. Острый гнойный остеомиелит развивается в результате внедрения одонтогенной инфекции. Среди микрофлоры остеомиелитических гнойных очагов чаще встречаются золотистые
Гематогенный остеомиелит — см. в книге «Стоматология детского возраста» (1986); контактный — см. в разделе «Абсцессы и флегмоны лица и шеи».
184
и белые стафилококки, стрептококки и другие кокки, некоторые палочковидные формы, нередко в сочетании с гнилостными бактериями. При тяжелых формах остеомиелита челюсти часто обнаруживаются анаэробные стрептококки и патогенные штаммы стафилококков. В 70-е годы ведущая роль придавалась стафилококкам, особенно устойчивым к антибиотикам штаммам. Они выделялись при наиболее тяжелых формах, а также длительных и плохо поддающихся лечению остеомиелитических процессах в челюстях. Большая роль в этиологии этого заболевания придается анаэробной инфекции и среди них неспорогенным анаэробам. Установлено, что при остеомиелите среди микробных возбудителей присутствуют 5—6 и более видов анаэробной и аэробной флоры.
Патогенез. Главным источником инфекции для развития остеомиелита челюсти является микрофлора околоверхушечных, реже — маргинальных зубных очагов. Иногда этот патологический процесс развивается при нагноении околокорневой кисты, других опухолеподобных поражений, а также стоматогенных входных ворот инфекции. Частота остеомиелита челюсти в известной степени связана с частотой воспалительного процесса в периодонте отдельных групп зубов. На нижней челюсти первое место по частоте занимает первый нижний большой коренной зуб; второе место принадлежит нижнему зубу мудрости, в окружности которого возникают не только околоверхушечные, но часто и маргинальные воспалительные процессы; на третьем месте находится нижний второй большой коренной зуб и т. д.
Возникновение одонтогенного остеомиелита верхней челюсти чаще всего бывает связано с предшествующим воспалительным процессом, исходящим от первого верхнего большого коренного зуба.
Известно значительное число теорий патогенеза остеомиелита челюсти. Среди них следует выделить две. Первая — это инфек-ционно-эмболическая теория происхождения гематогенного остеомиелита [Бобров А. А., 1889; Лексер, 1894]. В основе этой теории лежит мнение, что воспаление в кости возникает в результате эмболического переноса инфекции и оседания в концевых капиллярах, тромбирования их. Возникшее нарушение кровообращения и питания кости ведет к некрозу ее, присоединение инфекции — к гнойному воспалению. Анатомические, морфологические исследования строения кости опровергли локалистические и анатомические положения авторов инфекционно-эмболической теории.
Сторонники другой теории основывались на изменениях реактивности организма под влиянием различных раздражителей и отражении их на развитии местного воспалительного процесса в кости <М. Артюс, Г.П.Сахаров, С. М. Дерижанов), воспроизводя модель остеомиелита нижней челюсти (Г. А. Васильев, Я. М. Снежко). Среди факторов, предопределяющих возникновение воспалительного процесса, авторы отметили сенсибилизацию. Это нашло подтверждение в клинике: у большинства больных остеомиелит челюсти развивается на фоне повторных обострении хронического периодонтита. Г. И. Семенченко (1958) ведущую роль в развитии остеоми-
185
слита челюсти отводит нервно-рефлекторным нарушениям (нейро-трофическая теория).
Современные достижения микробиологии, биохимии, иммунологии, патофизиологии позволяют выделить основные механизмы патогенеза остеомиелита челюсти.
Решающее значение в развитии гнойно-некротического процесса в кости, его протяженности имеет реактивность организма. При развитии остеомиелита челюсти могут быть снижены неспецифические защитные механизмы организма. Это может быть связано с переохлаждением, переутомлением, стрессовыми ситуациями, перенесенными острыми респираторными, аденовирусными или другими инфекциями, сопутствующими заболеваниями, а также проводимой лекарственной терапией.
Важную роль в развитии гнойно-некротического процесса в костной ткани играет иммунитет. Иммунологическая реактивность организма определяет возможность распознавания и специфического реагирования (блокады, нейтрализации, разрушения и др.) на антигенные раздражители — микробы. Хронические одонтогенные очаги, их обострения ведут к нарушению иммунных реакций. Их дисбаланс лежит в основе развития остеомиелита челюсти. Неоднократное воздействие микробов и продуктов их распада — эндотоксинов создает повышенную чувствительность к ним — сенсибилизацию. Высокая степень сенсибилизации создает большую вероятность гиперергического течения воспаления при остром остеомиелите челюсти. С повышением степени сенсибилизации увеличиваются дисбаланс иммунитета и невозможность организма обеспечить адекватную защитную реакцию — развивается гнойно-некротический процесс костной ткани.
Для развития остеомиелита челюсти определенное значение имеют врожденные и приобретенные нарушения иммунитета у людей (первичные или вторичные иммунопатологические заболевания и состояния) с диабетом, заболеваниями крови, психическими заболеваниями; нередко остеомиелит челюсти развивается у больных при ревматизме, полиартритах, заболеваниях печени, почек и др. У отдельных больных это определяет вялое течение остеомиелита челюсти с гипергической воспалительной реакцией.
В развитии остеомиелита челюсти важную роль играет состояние местного иммунитета. Хронический одонтогенный очаг, его обострения иногда неоднократные, постепенно нарушают баланс местных клеточных и гуморальных реакций: неспецифических и специфических. Постоянное воздействие микробов и продуктов их распада на костный мозг нарушает его структуру, клеточную потенцию и активность защитных реакций. Ротовая жидкость, ткани периодонта, а затем костный мозг как важные органы местного иммунитета не могут обеспечить противодействие инфекции, которая в таких случаях беспрепятственно проникает в костную ткань.
Распространению гнойного процесса из периодонта в толщу кости альвеолярного отростка и челюсти благоприятствуют анатомические
186
особенности: наличие в стенках альвеол значительного количества мелких отверстий, через которые проходят кровеносные и лимфатические сосуды, а также нервные стволики. При острых и обост-рениях хронического периодонтита возникают значительная резорбция и перестройка костной ткани в окружности верхушки корня зуба, расширение естественных отверстий в стенках его альвеолы и образование на некоторых участках широкого сообщения между периодонтом и прилежащими костномозговыми пространствами. В результате этого создаются благоприятные условия для распространения гнойного экссудата из воспаленного периодонта в толщу кости альвеолярного отростка и тела челюсти. Развивается гнойно-некротический процесс костной ткани — остеомиелит челюсти.
Важное значение в развитии остеомиелита имеет кровообращение. Проникновение в кость воспалительного экссудата ведет к нарушению микроциркуляции костного мозга. В основе микроцир-куляторных расстройств лежат феномены аллергии: 1) сосудистые реакции, обусловленные соединениями антигена с антителами, в которые вовлекаются базофилы или тучные клетки; 2) цитотокси-ческие реакции как взаимодействие антиген — антитело на мембранах клеток и тканей; 3) реакция антиген — антитело с участием комплемента; 4) реакция замедленной гиперчувствительности. Эти механизмы определяют проницаемость сосудистой стенки микро-циркуляторного русла красного костного мозга, нарушение свертывающей и фибринолитической систем. Как конечный результат развиваются тромбоз сосудов костного мозга и гнойное расплавление тромбов. Скопление гноя в кости ведет к внутрикостной гипертензии и вовлечению в процесс экстраоссальных сосудов. Вследствие местного нарушения гемодинамики при остром остеомиелите челюсти происходят изменения общих показателей свертывающей, фибри-нолитических и других систем крови.
Таким образом, остеомиелит челюсти развивается при снижении и нарушении общей противоинфекционной неспецифической и специфической защиты организма, нередко на фоне первичной или вторичной иммунологической недостаточности как проявлений органной патологии. Общая иммунологическая реактивность, длительное воздействие на ткани очагов одонтогенной инфекции влияют на местные защитные реакции и непосредственно на различные компоненты ротовой жидкости и тканевые, сосудистые структуры костного мозга. Патогенетическим фактором, создающим почву для развития остеомиелита, является высокая и иногда чрезмерная степень сенсибилизации. Различные феномены аллергии вызывают нарушения гемодинамики и свертывающей системы крови, что определяет развитие гнойно-некротического процесса в кости.
Патологическая анатомия. Патологоанатомически острый остеомиелит как гнойно-некротический процесс характеризуется поражением всех компонентов кости — костного мозга, основного вещества кости и прилегающих к ним надкостницы и околочелюстных мягких тканей. Гнойная инфекция, распространившись из периодонта в кость, вызывает отек и гиперемию отдельных
187
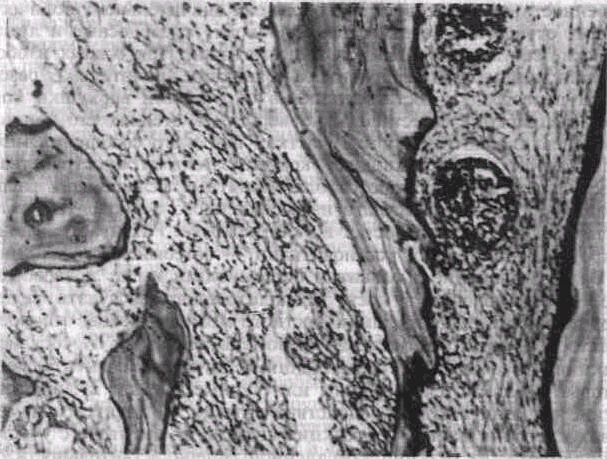
Рис. 57. Острый остеомиелит челюсти. Омертвевшие участки кости, гнойная инфильтрация костного мозга, инъекционный тромбоз сосудов. Микрофотография.
участков костного мозга челюсти, отличающиеся темно-красной окраской.
Микроскопически в начальных стадиях острого гнойного остеомиелита отдельные участки костного мозга отличаются темно-красной окраской. В дальнейшем при наступившем гнойном расплавле-нии костного мозга среди этих темно-красных участков появляются желтоватые очажки, постепенно сливающиеся друг с другом и распространяющиеся на другие прилежащие отделы кости.
Микроскопически в костном мозге обнаруживаются множественные, различных размеров очаги гнойной инфильтрации и гнойного расплавления тканей, содержащие значительное число микроорганизмов. Постепенно гнойные очаги сливаются между собой. В участках пораженной кости обнаруживаются значительные изменения сосудов: расширение, полнокровие, стаз, тромбоз и гнойное рас-плавление тромбов. В окружности пораженного участка кости наблюдаются расширение сосудов, многочисленные кровоизлияния. Костный мозг находится в стадии инфильтрации серозным, а затем гнойным экссудатом.
Воспалительные изменения из костного мозга переходят на содержимое питательных каналов кости, где также наблюдаются полнокровие, расширение сосудов, их стаз и тромбоз с последующим гнойным их расплавленном. В окружности сосудов ткани пропитываются серозным, а затем гнойным экссудатом. Содержимое питательных каналов подвергается гнойному расплавлению и затем гиб-
188
нет вместе со стенками сосудов. Характерно отсутствие демаркации пораженных участков кости.
Усиливающаяся инфильтрация лейкоцитами костного мозга, костных балочек создает обширные гнойные очаги. Находящаяся внутри их костная ткань гибнет (рис. 57).
Как указывает Г. А. Васильев (1972), в зависимости от характера микрофлоры и иммунобиологического состояния организма, а также местных особенностей при развитии заболевания процесс может распространяться на небольшой участок кости — развивается ограниченный остеомиелит челюсти. При прогрессирующем распространении воспалительных явлений в кости поражаются все новые участки ее, возникает картина диффузного остеомиелита челюсти. М. М. Соловьев (1969) выделяет ограниченный, очаговый и диффузный остеомиелиты.
При остеомиелите челюсти возникают также воспалительные изменения в окружающих кость тканях: надкостнице, околочелюстных мягких тканях, лимфатических узлах. Развивается коллатеральный отек как проявление реактивного воспаления. При поражении надкостницы соответственно пораженному участку кости наблюдаются ее отек, гиперемия, она утолщается, разволокняется. Серозный экссудат, а затем гнойный, выйдя из кости, расслаивает и отслаивает надкостницу по обе стороны кости. В результате этого возникают поднадкостничные гнойники. При выходе гнойного экссудата от основания верхней, нижней челюсти, ее ветви происходит распространение инфекции на околочелюстные мягкие ткани, где образуются абсцессы и флегмоны. Иногда гной прорывается в мягкие ткани через поднадкостничный очаг. Развитие абсцессов и флегмон утяжеляет течение острого остеомиелита челюсти. Усугубляются сосудистые изменения. Кроме интраоссальных и периоссальных нарушений гемодинамики и свертывающей системы крови, происходят изменения сосудов надкостницы и околочелюстных мягких тканей, что ведет к нарушению питания больших участков кости и увеличению объема омертвения костной ткани. Нарушение кровоснабжения кости в центре гнойно-некротического, процесса и других участках влияет на характер секвестрации. Могут образовываться центральные или поверхностные секвестры, значительные полости или мелкие очаги в кости.
Нередко адекватная местная и общая терапия в первые дни острой фазы остеомиелита челюсти может ограничивать зоны некроза до небольших точечных участков кости, нередко подвергающихся расплавлению в гнойном очаге. Это часто ведет к ошибочному диагнозу периостита или к мнению, что остеомиелит купировался в острой фазе без перехода в хроническую. Именно такое течение может быть основой для развития гнездной или рерифицирующей (деструктивно-продуктивной) или даже гиперпластической (продуктивной) форм. В последние годы наблюдается нетипичное для острого остеомиелита медленное, вялое течение, что нередко создает трудности для диагностики. Такие проявления развиваются, как правило, при дисбалансе иммунитета или на фоне иммунологической недо-
189
статочности при наличии общих заболеваний. В других случаях это может быть связано с проводимой нередко нерациональной антибактериальной терапией.
После некроза кости, выхода гнойного экссудата из нее острые воспалительные явления стихают, процесс переходит в подострую стадию. Она характеризуется разрастанием богатой сосудами грануляционной ткани в окружности омертвевших участков кости. Последние подвергаются частичному рассасыванию. В результате происходит постепенное отделение омертвевших участков кости от неповрежденных ее отделов. Начинается секвестрация. Одновременно со стороны надкостницы и частично от кости образуется новая костная ткань.
При переходе процесса в хроническую стадию происходят дальнейшее отграничение воспалительных очагов, отторжение секвестров. Продолжается новообразование костной ткани, постепенно утолщающейся и по мере кальцификации приобретающей значительную плотность. Единственно уменьшаются и ограничиваются воспалительные изменения окружающих тканей. Отделившиеся секвестры становятся подвижными. Новообразованная костная ткань в окружности остеомиелитического очага представляет собой секвестральную коробку, у молодых здоровых людей происходит избыточное образование кости.
Самопроизвольно отторгшийся или удаленный оперативным путем секвестр имеет грязно-серую окраску и неровные края. На месте бывшего секвестра полость в кости постепенно заполняется разрастающейся грануляционной и остеоидной тканью, превращающейся в дальнейшем в кость. В отдельных участках челюсти могут остаться воспалительные очаги, выполненные грануляционной тканью, а иногда содержащие небольшие или точечные секвестры. Эти очаги нередко являются причиной обострения воспалительного процесса и могут длительно это поддерживать. Мелкие и особенно точечные секвестры в них могут полностью рассасываться. Полость, заполненная грануляциями и содержащая микробы, создает хронический очаг, который отрицательно влияет как на общие защитные, так и на местные факторы. Клеточная реакция в очаге, будучи проявлением аллергии и непосредственно отражая повышенную чувствительность замедленного типа, одновременно создает в организме аутоиммунный процесс. Все это способствует длительному течению хронического остеомиелита, поражению новых участков кости, бес-секвестральному течению процесса.
В других случаях наряду с воспалительно-некротическими и дистрофическими процессами в кости наблюдаются продуктивные гиперпластические изменения. При этом образуется избыточная молодая костная ткань как в эндосте, так и в периосте.
Многообразие морфологических изменений, возникающих при остеомиелите, отражается в клинической симптоматике и данных обследования, прежде всего рентгенологической картине.
Полагаем, что основа понимания остеомиелита как гнойно-некротического процесса остается за толкованием этого заболевания
190
f. А. Васильевым <1972). Вместе с тем во временных факторах, изменение как пускового механизма — микробных возбудителей, так и современных тенденций биомеханики, в том числе иммунитета, определенное влияние лекарственной терапии создали новые морфологические и клинические формы болезни. При диагностике следует выделять острую, подострую и хроническую фазы остеомиелита.
При хроническом течении остеомиелитический процесс может развиваться с преобладанием деструктивных процессов, когда образуются секвестры. При определенной длительности заболевания (3— 4 мес и более) процессы деструкции сочетаются с продуктивными изменениями (рерафицирующая или гнездная форма). Последующая длительность заболевания, нарушение иммунитета, нерациональная терапия могут вести к преобладанию в кости и надкостнице продуктивных изменений (продуктивная, гиперостозная, гиперпласти-ческая форма); на фоне нарушения иммунной реактивности обнаруживается первично-хроническое течение остеомиелита.
Клиническая картина. Одонтогенный остеомиелит челюсти имеет три стадии или фазы: острую, подострую и хроническую. Общепринято различать ограниченное (альвеолярный отросток, тело челюсти в пределах 3—4 зубов) и диффузное поражение челюсти (половины или всей челюсти). Клиническое течение остеомиелита челюсти может быть разнообразным и зависит от особенностей микрофлоры, неспецифических и специфических факторов противоинфекционной защиты, других индивидуальных особенностей организма, а также локализации, протяженности и стадии заболевания. Эти факторы отражаются в различных типах воспалительной реакции: нормергической, гиперергической и гипергиче-ской. У людей преклонного возраста, стариков в связи со значительным снижением иммунитета гипергическая реакция может снижаться до анергии.
Для развития остеомиелита в тех или иных участках челюстных костей определенное значение имеет их анатомическое строение. На верхней челюсти в ее теле, альвеолярном отростке мало губчатого вещества, много отверстий в компактной пластинке, что облегчает выход экссудата из периодонта и кости. Поэтому верхняя челюсть поражается редко и остеомиелит чаще бывает ограниченным.
Нижняя челюсть содержит значительное количество губчатого вещества. Компактный слои ее плотный, толстый, в нем мало отверстий. Выход экссудата из периодонта через кость затруднен, и чаще он распространяется в губчатое вещество. Остеомиелитические процессы на нижней челюсти протекают тяжелее, чем на верхней, особенно в области тела и ветви ее.
Острая стоймя остеомиелита челюсти. Больного беспокоят острые, часто интенсивные боли в области одного зуба, затем ряда зубов и участка челюсти, общее недомогание. При развитии диффузного остеомиелита челюсти больной жалуется на боли в зубах, половине или всей челюсти, а также в половине лица и головы. Кроме того, наблюдаются боли во всем теле, значительная слабость, потеря аппетита, плохой сон, нередко бессонница.
191
Общее состояние чаще средней тяжести, иногда удовлетворительное и у отдельных больных тяжелое. Обычно больной бледен вял, черты лица заострены. Сознание сохранено, но при выраженной интоксикации иногда бывает бред. Тоны сердца глуховатые или глухие. Пульс учащен, даже в покое, часто аритмичен. При движении больной бледнеет, покрывается липким потом, появляются головокружение, общая слабость. Можно отметить нарушения деятельности других органов и систем, в том числе кишечника (обычно бывает запор, реже — понос).
При ограниченных остеомиелитах челюсти температура тела может быть субфебрильной, но часто в течение 1—3 дней повышается до 39—40 "С. Могут быть ознобы, профузные поты в течение нескольких дней или только ночью. Интоксикация бывает умеренной.
При диффузном остеомиелите челюсти температура тела может быть высокая — до 39,5--40 °С, тип температурной кривой лихорадочный. Колебания температуры достигают 2—3 "С. Интоксикация бывает различной степени выраженности. Озноб и пот являются ее характерными симптомами.
При обследовании тканей челюстно-лицевой области в ранний период заболевания изменений может не быть. Только при пальпации определяется болезненность по наружной поверхности челюсти в области воспалительного очага. На протяжении 2—3 дней появляется коллатеральный отек околочелюстных мягких тканей. В последующие дни, особенно при распространении воспалительного процесса на основание челюстей, увеличивается болезненность при ощупывании соответствующих отделов кости, наблюдается значительное утолщение челюсти, что связано с нарастающими воспалительными изменениями надкостницы.
При диффузном остеомиелите челюстей инфекция из кости и прилегающей к ней надкостницы распространяется в прилежащие мягкие ткани, возникают гнойные воспалительные процессы — абсцессы и флегмоны, утяжеляющие его течение (рис. 58).
Поднижнечелюстные, подбородочные, иногда передние шейные лимфатические узлы значительно увеличены, болезненны при пальпации. У некоторых больных развивается гнойный лимфаденит.
У больных с острым остеомиелитом челюсти при осмотре полости рта язык обложен, слюна густая и тягучая, изо рта — неприятный, иногда гнилостный запах. Прием пищи, глотание нередко затруднены. Участок слизистой оболочки альвеолярного отростка обычно на протяжении нескольких зубов гиперемирован и отечен как со стороны преддверия полости рта, так и с язычной или небной стороны. Пальпация этих участков десны болезненна, имеется некоторая сглаженность контуров костной ткани.
Перкуссия зубов в очаге воспаления болезненна, отмечается нарастающая их патологическая подвижность. Зуб, являющийся источником инфекции, бывает подвижен больше других, а болезненность при перкуссии выражена меньше. Десна в его окружности на 3—4-й день становится отечной, цианотичной, отслаивается от альвеолярного отростка и при надавливании из нее выделяется гной.
192
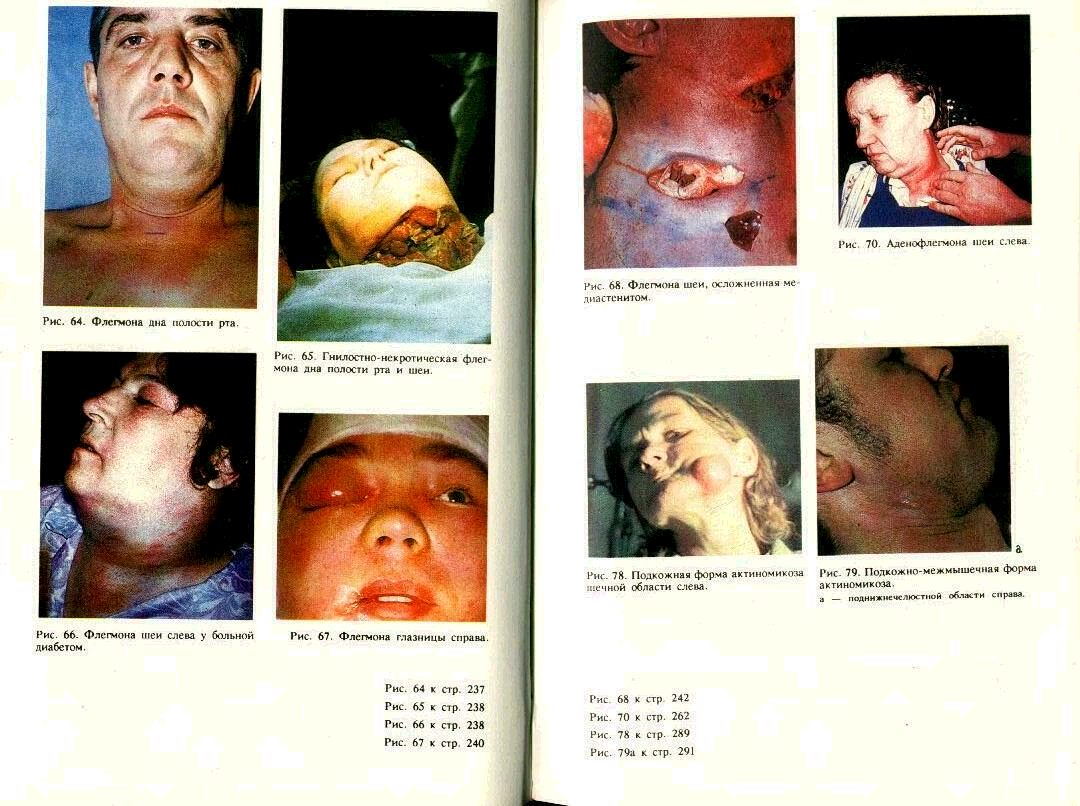
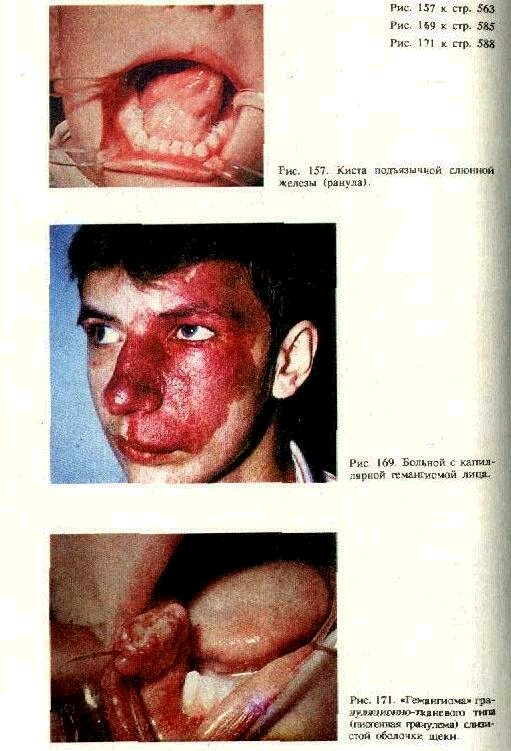
При ограниченных остеомиелитах вовлекается в воспалительный процесс надкостница альвеолярного отростка, иногда и тела челюсти, с обеих сторон кости с вестибулярной и язычной поверхности образуются поднадкостничные гнойники. При диффузных остеомиелитах эти изменения выражены на значительном протяжении кости и по обе стороны челюсти образуется несколько поднадкостничных очагов.
В клинической картине острого остеомиелита верхней и нижней челюстей имеется ряд особенностей. Острый остеомиелит верхней челюсти протекает более легко по сравнению с острым остеомиелитом нижней челюсти. От альвеолярного отростка гной нередко распространяется в верхнечелюстную пазуху. Это сопровождается усилением болей, появлением гнойного отделяемого из носа. При остеомиелите верхней челюсти в области бугра редко образуются поднадкостничные гнойники, а гнойный экссудат распространяется в подвисочную ямку и далее в височную область. Вовлечение в процесс латеральной и медиальной крыловидных мышц ведет к развитию их воспалительной контрактуры.
Острый остеомиелит альвеолярного отростка в области больших коренных зубов и второго малого коренного зуба и основания нижней челюсти характеризуется вовлечением в процесс сосудисто-нервного пучка в нижнечелюстном канале и нарушением чувствительности тканей, иннервируемых нижним альвеолярным и подбородочным нервами (симптом Венсана).
При остром остеомиелите тела ветви нижней челюсти гнойный процесс распространяется на жевательную и медиальную крыловид-ную мышцы, возникает ограничение открывания рта — воспалительная контрактура жевательных мышц.
При быстром распространении гнойного процесса из кости в околочелюстные мягкие ткани и развитии остеофлегмон в тканях, прилегающих к верхней челюсти, — подвисочной и крыловидно-небной ямке, височной области; от нижней челюсти — в околоуш-но-жевательной, поднижнечелюстной области, крыловидно-нижне-челюстном пространстве и др., когда на первый план выступают симптомы флегмон.
Острый остеомиелит челюсти сопровождается изменениями крови и мочи, которые зависят от индивидуальных особенностей организма, состояния неспецифических и специфических защитных факторов и соответственно типа воспалительной реакции.
Нормергическое течение ограниченных и диффузных поражений кости в остром периоде характеризуется увеличением количества лейкоцитов от lO'lO'/n до 15*10°1л с увеличением числа нейтро-филов (до 70—80%), в том числе палочкоядерных (до 15—20%). СОЭ имеет тенденцию к постепенному увеличению от 15 до 40 мм в час. Различные показатели неспецифических тестов иммунитета изменены, но отражают защитный характер реакций. В моче обнаруживаются белок — от следов до 0,033 г/л, лейкоциты до 20—25 в поле зрения.
В острой стадии диффузного остеомиелита челюсти, характери-
8—1184 193
зующейся гиперергической воспалительной реакцией, отмечаются снижение содержания гемоглобина (иногда значительное) и уменьшение количества эритроцитов. Количество лейкоцитов повышается до 18,0—20,0'Ю^/л со значительным сдвигом влево и появлением молодых форм нейтрофильных лейкоцитов, в том числе миелоцитов;
одновременно наблюдается лимфопения. СОЭ повышается до 50— 60 мм в час. Показатели различных защитных реакций (лейкоцитарный индекс интоксикации, белки, ферменты, тесты розеткооб-разования иммунокомпетентных клеток и антителообразование) отражают субкомпенсированный и иногда декомпенсированный характер изменений. В моче определяются белок (от 0,033 до 3 г/л), гематурия, цилиндрурия.
При гипергическом течении острого остеомиелита челюсти в крови исходно снижено содержание гемоглобина и количество эритроцитов, количество лейкоцитов увеличено незначительно или может быть нормальным, а также наблюдается тенденция к их снижению. У отдельных больных лейкопения иногда достигает 4,0•l09/л. Одновременно СОЭ может быть в пределах нормы, у некоторых больных, особенно старшей возрастной группы, она снижена. Изменения мочи могут быть различными и зависят от возраста больного, других его заболеваний. У больных с первичным или вторичным иммунодефицитом, стариков наблюдаются различные изменения — от незначительной альбуминурии до высокого содержания белка, гематурия, цилиндрурия.
Характер различных компенсаторных реакций снижен, наблюдаются дисбаланс отдельных показателей иммунитета и ареактив-ность у стариков, ослабленных больных.
В начале острого остеомиелита челюсти на рентгенограммах пораженных участков кости изменений не обнаруживается. Наблюдаются только патологические изменения в периодонте отдельных зубов или их корней, характерные для хронического периодонтита.
Только на 10—14-й день от начала острого процесса удается установить первые признаки деструктивных изменений костной ткани, а также утолщение надкостницы. У отдельных больных обнаруживаются лишь периостальное утолщение и некоторая нечеткость костного рисунка.
Подострая стадия остеомиелита челюсти. Острый период одон-тогенного остеомиелита челюсти обычно длится от 10—12 дней до 2 нед, при диффузном — до 3 нед, переходя далее в подострую стадию. При подострой стадии остеомиелита (ограниченном процессе) общее состояние больного полностью нормализуется; при диффузном — улучшается (восстанавливается сон, появляется аппетит, нормализуется функция кишечника). Снижается температура тела и уменьшаются ее колебания в течение суток. Утренняя температура у больных, как правило, лишь немного превышает 37 °С. У некоторых больных температура тела нормализуется, иногда субфеб-рильная в вечернее время.
После вскрытия поднадкостничных очагов, околочелюстных абсцессов и флегмон в тканях постепенно уменьшаются воспалитель-
194
ные изменения. На месте вскрытия гнойных очагов раны гранулируют по краям, в центре их формируется свищевой ход или несколько ходов. Отделяемого становится меньше, исчезает его гнилостный запах, экссудат становится густым. Регионарные лимфатические узлы становятся плотными, более подвижными, болезненность их уменьшается (рис. 59).
Открывание рта свободное и ограничено только при локализации остеомиелитических очагов в области угла и ветви нижней челюсти, бугра верхней челюсти.
В полости рта слизистая оболочка, покрывающая альвеолярный отросток, нижний свод преддверия рта, цианотична, отечна. На месте вскрытия поднадкостничных гнойников имеются свищевые ходы со скудным гнойным отделяемым. Из лунки зуба выбухают грануляции. Отмечается подвижность зубов в области пораженной кости, стоящие по периферии зубы становятся менее подвижными.
Нормализуются показатели красной крови, значительно снижается содержание лейкоцитов, в том числе нейтрофилов, СОЭ. У больных с диффузными формами остеомиелита челюсти количество лейкоцитов может снижаться лишь до 12—^'Ю^л, сохраняется сдвиг лейкоцитарной формулы влево, СОЭ увеличена. Моча умеренно изменена (белок, лейкоциты).
При вялом течении остеомиелита челюсти, особенно у ослабленных больных, лиц пожилого, старческого возраста, снижаются показатели гемоглобина и эритроцитов, сохраняется низкое содержание лейкоцитов, СОЭ в пределах нормы или снижена, остаются изменения в моче.
При рентгенографии пораженных участков кости видны патологические изменения костной ткани — участки резорбции кости, не имеющие четких границ.
Хроническая стадия остеомиелита челюсти. Постепенно, обычно на 3—4—5-й неделе, происходит переход в хроническую стадию остеомиелита челюсти, которая может быть самой длительной.
Общее состояние больного с хронической стадией остеомиелита челюстей продолжает улучшаться и не внушает серьезных опасений. Температура тела снижается до нормы, но у отдельных больных в течение длительного времени она периодически повышается до 37,3—37,5 °С.
При исследовании больных хроническим остеомиелитом челюстей определяется изменение конфигурации лица в результате инфильтрации окружающих челюсть мягких тканей и периостального утолщения кости. Кожа над утолщенной костью несколько истончена и натянута. Поражение ветви нижней челюсти обусловлено значительным уплотнением жевательной мышцы на стороне поражения и утолщением кости.
В хронической стадии остеомиелита происходит дальнейшее заживление операционных ран. На месте их остаются свищевые ходы, идущие до кости, из которых выделялся гной, выбухают пышные легкокровоточащие грануляции. Ряд свищей рубцуется и втягивается внутрь (рис. 60). Лимфатические узлы уменьшаются, становятся
8*
195
плотными, менее болезненными при пальпации. При поражении угла и ветви нижней челюсти открывание рта ограничено.
В полости рта слизистая оболочка, покрывающая альвеолярный отросток и тело челюсти, рыхлая, гиперемированная или синюшная, часто утолщенная. Из свищевых ходов на месте вскрытия поднад-костничных очагов или самопроизвольно вскрывшихся гнойников у шеек зубов соответственно очагу поражения выделяется густой гной и выбухают грануляции. Подвижность зубов в области пораженной кости увеличивается.
В хронической стадии остеомиелита наблюдаются отдельные обострения. Они характеризуются ухудшением общего состояния и самочувствия, подъемом температуры тела. В одних случаях задержка гноя ведет к открытию свищевого хода, и через него экссудат изливается наружу, в других — инфекция может распространяться в области лица и шеи, где образуется абсцесс или флегмона.
В последние десятилетия значительно увеличилось число ати-пичных форм хронического остеомиелита челюсти, когда в патологическом процессе резорбтивные и продуктивные реакции преобладают над некротическими. При хроническом одонтогенном остеомиелите возможны следующие клинические варианты: деструктивный (секвестрирующий), деструктивно-продуктивный (рерафици-рующий) и продуктивный (гиперостозный или гиперпластический). Поражаются преимущественно нижняя челюсть, ее тело, угол и ветвь.
Чаще всего наблюдается рерафицирующая или гнездная форма остеомиелита челюсти, когда расплавление костного вещества происходит диффузно с образованием отдельных мелких очагов резорбции, в которых заключены небольшие участки некротизированнои кости, часто подвергающиеся рассасыванию. Клиническое течение этой формы остеомиелита длительное, сопровождающееся отдельными обострениями.
Клинически можно отметить утолщение участка нижней челюсти. Мягкие ткани над челюстью не спаяны и часто атрофичны. На месте бывших свищевых ходов наблюдаются рубцовые изменения и спаянность этих тканей с прилегающей костью, утолщение мышц, прикрепляющихся к нижней челюсти.
У некоторых больных длительное течение остеомиелита челюсти не сопровождается образованием свищей. В полости рта пальпируется периостальное утолщение альвеолярного отростка. Зубы остаются интактными.
При преобладании в хронической фазе продуктивных гипербла-стических процессов у больных эндостальное и периостальное новообразование кости бывает выражено весьма значительно. Наблюдается и первично-хроническое течение болезни, когда острый период заболевания не выделяется, а в анамнезе есть указание только на воспалительные явления в области зуба. Заболевание наблюдается чаще у молодых людей.
В зависимости от общего состояния больных, их возраста, иммунной реактивности, а также особенностей омертвевших участков
196
челюсти секвестрация протекает в различные сроки. Так, у лиц молодого возраста тонкие, пористые наружные стенки альвеол верхних зубов отделяются уже через 3-4 нед. Секвестрация плотных кортикальных участков тела нижней челюсти происходит через 6—7 нед, а иногда и дольше — до 12—14 нед и более. Нередко мелкие секвестры, омываясь гноем, разрушаясь грануляциями, распадаются. Они могут подвергаться резорбции или выделяться с гноем через свищевые ходы.
Имеется ряд особенностей отторжения секвестров челюстей. В области верхней челюсти часто происходит отторжение ограниченных участков кости и преимущественно альвеолярного отростка. Секвестры в области тела верхней челюсти отделяются в виде тонких пластинок. Иногда диффузное поражение верхней челюсти приводит к секвестрации ее тела вместе с участком нижнего края глазницы.
На нижней челюсти ограниченные формы остеомиелита ведут к секвестрации стенок зубной альвеолы, небольших участков альвеолярного отростка или тела челюсти. Диффузный остеомиелит характеризуется секвестрацией больших участков тела и ветви нижней челюсти.
Образовавшаяся секвестральная капсула через некоторое время становится устойчивой и выдерживает значительную нагрузку. Однако у больных ослабленных и старческого возраста из-за снижения процессов регенерации, особенно в случаях омертвения обширных участков нижней челюсти, достаточно мощной секвестральной капсулы не образуется.
В хронической стадии одонтогенного остеомиелита челюсти при отторжении омертвевших участков кости происходит дальнейшая нормализация картины крови: повышается уровень гемоглобина, количество эритроцитов, снижается число лейкоцитов. СОЭ нормализуется значительно позднее.
Диагноз острой фазы остеомиелита бывает часто затруднен из-за изменения клинической картины болезни, особенно в связи с нерациональной антибактериальной терапией. Подострая фаза остеомиелита клинически достаточно характерна и правильно диагностируется. В хронической фазе важное значение приобретает рентгенологическое исследование.
Рентгенологическая картина хронического остеомиелита разнообразна. На рентгенограмме при секвестрирующем варианте видны один или несколько очагов резорбции кости, чаще неправильной формы, в центре которых — тени секвестров, чаще небольших. Между отдельными участками некротизированной кости располагаются зоны неомертвевшей ткани (рис. 61, а). На рентгенограмме наряду с отделением секвестров видно новообразование костной ткани, из-за чего изменяются контуры челюсти — утолщается и становится неровным ее край. При длительном течении хронического остеомиелита в различных отделах челюсти образуются участки уплотнения костной ткани — очаги остеосклероза, дающие на рентгенограмме более интенсивную тень, чем нормальная кость.
При отторжении омертвевших участков переднего отдела верхней
197
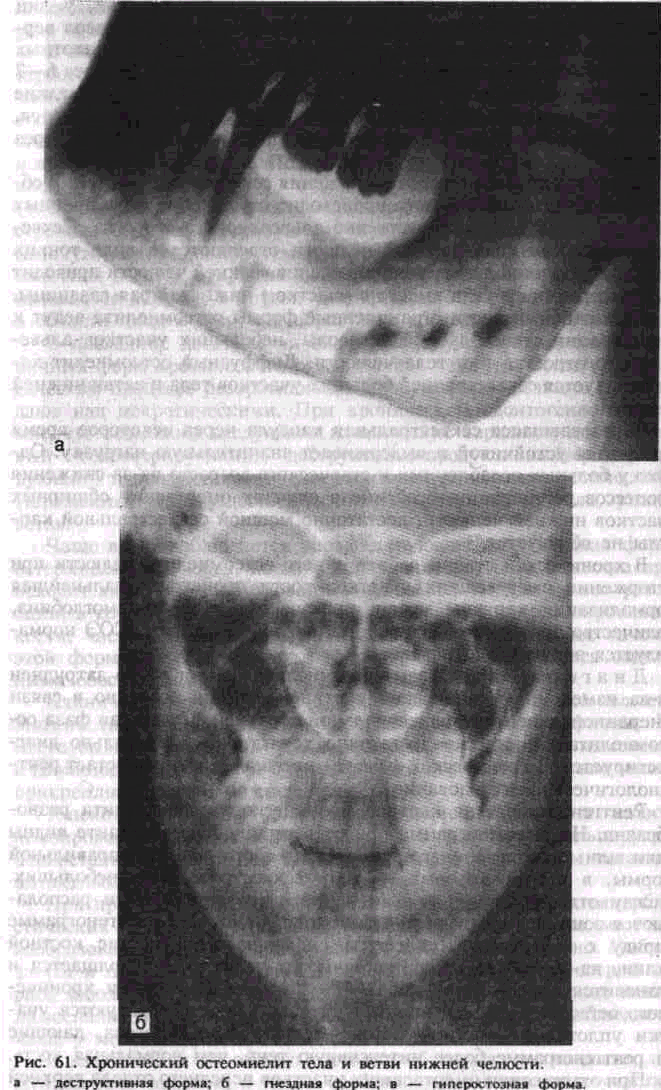
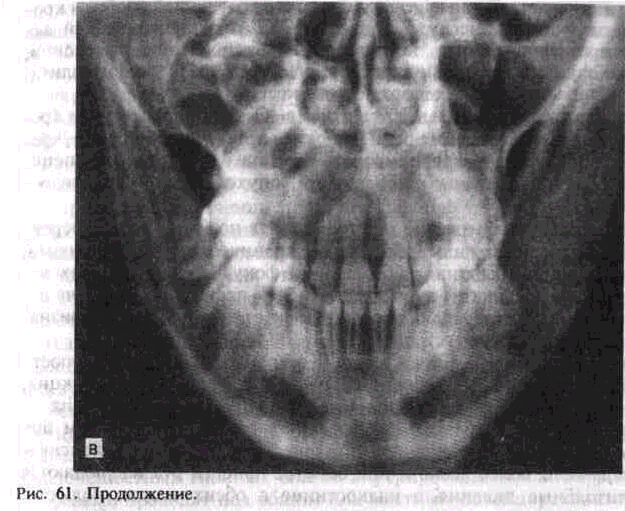
челюсти иногда создается сообщение между полостью рта и носовой полостью.
На рентгенограмме так называемой рерафицирующей, или гнез-дной, формы хронического остеомиелита нижней челюсти видны очаги деструкции в кости в области тела и ветви нижней челюсти, внутри которых располагается множество мелких секвестров. В дальнейшем большинство этих секвестров резорбируется, иногда инкапсулируется. В течение нескольких лет в толще нижней челюсти остаются округлые мелкие очаги с небольшими секвестрами или без них, но заполненные грануляциями. С годами процессы скле-розирования становятся более выраженными и видно чередование очагов деструкции кости с очагами остеосклероза <рис. 61, б).
При хроническом гиперпластическом остеомиелите нижней челюсти на рентгенограмме выраженность продуктивных изменений характеризуется эндостальной и периостальной перестройкой костной ткани. Отмечаются нечеткость губчатого строения, значительная его плотность, склероз кости. С трудом удается отметить небольшие очаги разрежения костной ткани (рис. 61, в). Подобная картина наблюдается при первично-хроническом течении остеомиелита челюсти.
При диагностике очень важно учитывать указанные показатели крови, мочи, меняющиеся в разные фазы заболевания и во многом зависящие от типа воспалительной реакции организма. Кроме того, лейкоцитарный индекс интоксикации, иммунологические данные, показывающие угнетение, дисбаланс иммунитета, являются не только диагностическими, но и прогностическими критериями. Известны
199
также многокомпонентные исследования свертывающей системы крови, многих метаболических процессов, ЭКГ, биоэлектрической активности головного мозга, которые давали наибольшие изменения, носящие функциональный характер, в острой фазе остеомиелита, особенно при диффузных поражениях кости.
Дифференциальный диагноз. Острую, подострую и хроническую стадии остеомиелита челюсти, а также обострение хро нической следует дифференцировать от ряда одонтогенных, спещ. фических воспалительных заболеваний, опухолей и опухолеподоб-ных образований.
Острую фазу одонтогенного остеомиелита необходимо дифференцировать от острого или обострения хронического периодонтита. Общая спокойная картина заболевания, фокус воспалительных явлений только в области зуба, интактность периоста и околочелюстных мягких тканей являются главными отличительными признаками периодонтита от остеомиелита.
При остром гнойном периостите и остром остеомиелите челюсти наблюдаются нарушения общего состояния, температурная реакция, изменения крови; процесс начинается с прогрессирующих воспалительных явлений в области одонтогенного очага. Вместе с тем при остром остеомиелите в отличие от периостита признаки интоксикации выражены более резко и при осмотре полости рта наблюдаются воспалительные явления в надкостнице с обеих сторон челюсти, отмечаются явления острого периодонтита нескольких зубов соответственно участку пораженной кости. Кроме того, при периостите после удаления зуба, опорожнения поднадкостничного очага воспалительные явления ликвидируются в течение 3—5 дней.
Остеомиелит челюсти, осложненный флегмоной, дифференцируют от абсцессов и флегмон. Характерным отличительным признаком этих заболеваний является начало заболевания: при остеофлегмоне фокус воспалительных признаков находится в области ряда зубов, надкостницы, альвеолярного отростка и тела челюсти, затем переходит на мягкие ткани; при абсцессах и флегмонах воспалительные изменения расположены только в мягких тканях.
Хронический остеомиелит челюсти, особенно рерафицирующее или гнездное, гиперпластическое поражение, дифференцируют от специфических поражений: актиномикоза, туберкулеза, сифилиса. Острое начало заболевания, значительно выраженные признаки интоксикации нехарактерны для специфических поражений кости. Помогают диагностике нахождение и выделение путем посева специфических возбудителей, а также специфические кожные реакции — при туберкулезе, актиномикозе, серодиагностика — при сифилисе. Хронический остеомиелит челюсти надо дифференцировать от опухолей и опухолеподобных состояний — фиброзной дисплазии, злокачественной опухоли (саркома). Острое начало процесса, явления интоксикации, изменения в крови и моче, наблюдающиеся при остеомиелите, нехарактерны для фиброзной дисплазии и саркомы. Помогают при диагностике цитологическое и патоморфологическое исследования.
Лечение. Терапия при острой стадии остеомиелита челюсти
200
должна быть комплексной, проводиться в стоматологическом стационаре. Она состоит из хирургического вмешательства — первичной обработки гнойных очагов в надкостнице, кости, прилежащих к ней мягких тканей и противовоспалительной, дезинтоксикационной, об-щеукрепляющей, стимулирующей, симптоматической терапии.
Характер и объем оперативных вмешательств, комплексная лекарственная терапия, физические методы и другие лечебные воздействия определяются общим состоянием организма, особенностями патогенеза и местной клинической симптоматикой.
При местном лечении проводят срочную первичную хирургическую обработку гнойных очагов (удаление зуба — источника инфекции), вскрытие гнойных очагов под надкостницей, в кости и околочелюстных мягких тканей, дренирование.
В начальном периоде острого остеомиелита при удалении зуба создаются условия для оттока гноя. Чем раньше удален зуб, тем быстрее стихают воспалительные явления, меньше опасность распространения процесса. Подвижные зубы укрепляют металлической шиной. Удаление зуба следует сочетать с одновременным вскрытием гнойных очагов в кости, под надкостницей и в мягких тканях. Разрезы в преддверии рта целесообразно сочетать с перфорацией кости для создания лучшего оттока гноя и улучшения микроциркуляции. Оперативное вскрытие околочелюстных гнойных очагов внутриротовыми или внеротовыми разрезами проводят под общим или местным потенцированным обезболиванием с тримекаиновыми или лидокаиновыми блокадами. Последние повторяют через день, на курс лечения 3—б, иногда более блокад. У отдельных ослабленных пациентов с сопутствующими заболеваниями удаление зуба может быть отсрочено до ликвидации острых воспалительных явлений или может быть второстепенным вмешательством (при технических трудностях операции — смещении, затрудненном прорезывании зуба, гиперцементозе корней и др.).
Большое значение необходимо придавать уходу за гнойными ранами с использованием орошения, инсталляции, промывания, местного диализа (применяют различные антисептические растворы, нитрофурановые, антибактериальные и иммунные препараты).
Комплекс назначаемого общего лечения строго зависит от воспалительной реакции и протяженности поражения кости, а также от развития осложнений.
При нормергическом течении острого остеомиелита челюсти проводят противовоспалительную (антибиотики, сульфаниламиды, нит-рофураны), десенсибилизирующую, общеукрепляющую, стимулирующую и симптоматическую терапию. Лекарственные вещества вводят внутримышечно и внутривенно. Активная иммунотерапия, антигенные стимуляторы эффективны в общем комплексе терапии.
При гиперергическом течении острого остеомиелита челюсти, сопровождающегося значительным некрозом кости, а также развитием осложнений, необходима интенсивная терапия. Назначение антибиотиков, сульфаниламидов, нитрофуранов, десенсибилизирующих средств сочетают с коррекцией гемодинамических и метаболических процессов и обеспечением деятельности органов и систем
201
организма. Применение антигенных стимуляторов не показано. Иммунотерапия возможна только пассивная. При особой тяжести течения заболевания, особенно в случае недостаточности коры надпочечников, показано назначение глюкокортикоидов.
При диффузных поражениях кости, сопровождающихся распространением остеофлегмон, и других осложнениях необходимы интенсивная терапия, реанимационные мероприятия.
При гипергаческом течении острого остеомиелита комплексная терапия должна начинаться с проведения общеукрепляющих и стимулирующих мероприятии. Антибиотики следует назначать только с учетом чувствительности к ним выделенной микрофлоры. Применяют специфическую активную иммунотерапию и антигенные стимуляторы.
Лечение диффузных форм острого остеомиелита челюсти у лиц с первичным или вторичным иммунодефицитом проводится путем индивидуального планирования комплекса противовоспалительной, десенсибилизирующей, общеукрепляющей и стимулирующей терапии. Антабиотикотерапию целесообразно сочетать с применением анаболических гормонов. Особое внимание обращается на коррекцию функций отдельных органов и систем. Иммунотерапия может быть только пассивной, антигенные стимуляторы вводятся только под контролем их действия. Отдельным больным старческого возраста назначают кортикостероиды.
Антибиотики следует назначать с учетом чувствительности к ним микробов, в достаточных терапевтических дозах (этиотропная терапия). Необходимо учитывать особенности распределения препаратов в органах и тканях (эффект наполнения), а также совместимость между собой антибиотиков и других лекарственных средств. При антибиотикотерапии следует помнить о развитии осложнений: 1) аллергических реакций; 2) токсических реакций;
3) дисбактериоза. У больных острым остеомиелитом челюсти профилактика этих осложнений важна, так как болезнь всегда развивается в сенсибилизированном и аллергизированном организме, когда вероятность этих реакций наиболее велика.
В первые сутки поступления больного острым остеомиелитом челюсти лечение антибиотиками начинают до получения результатов бактериологического исследования. Анамнез, аллергологи че-ский статус и сведения об особенностях ранее проводимого лечения антибиотиками являются основанием для выбора антибактериального препарата.
Руководствуясь данными о наиболее встречаемых видах микробов и учитывая, что при остеомиелите микрофлора выделяется в ассоциациях и преобладают анаэробы, назначают антибиотики чаще широкого спектра действия. При острых остеомиелитах челюсти наиболее эффективны террамицин, линкомицин, морфоцик-лин, клиндомицин, фузидин натрия и другие антибактериальные препараты, обладающие тропизмом к костной ткани, а также антибиотики резерва — цефалоспорины, ристомицин, фосфомицин, пефуроксим и др., полусинтетические пенициллины (ампициллин, карбеннциллин, ампиокс, оксациллин, гентамицин).
202
Антибиотики вводят внутримышечно, внутривенно, а в отдельных — наиболее тяжелых случаях течения — внутриартериально, экдолимфально. Учитывая преобладание анаэробной инфекции, рекомендуется назначение производных нитромиадазола — нитазола, метронидазола внутрь или в виде внутривенных инъекций. Назначают сульфаниламиды, нитрофураны и ферменты, учитывая их взаимодействие с антибактериальными препаратами. Комбинированное применение антибиотиков и сульфаниламидов, их чередование дает наибольший эффект в лечении, снижает опасность возникновения осложнений и развития резистентности к ним микробов. Используют сульфаниламидные препараты — стрептоцид, норсульфазол, сульфадимезин, этазол по 1 г 4—6 раз в сутки и сульфа-пиридазин, ортосульфин, сульфадиметоксин по 1 г 2 раза в сутки;
ферменты — лизоцим, трипсин, химопсин и др. в виде внутримышечных инъекций; нитрофурановые препараты — фуразолидол, фу-радонин. <г
Лечение антибиотиками, сульфаниламидами, нитрофуранами, ферментами проводят при ограниченных формах остеомиелита 8—10 дней, при диффузных — 2 нед и более до стихания острых воспалительных явлений.
Для профилактики осложнений, особенно при применении антибиотиков широкого спектра действия, назначают противогрибко-вые препараты: леворин, нистатин, а также антигистаминные средства, бактериальные полисахариды, адаптогены и биологически активные препараты.
В общем комплексе лечения больных острым остеомиелитом челюсти имеют значение антигистаминные препараты, снижающие интоксикацию и оказывающие противовоспалительное действие, а также улучшающие проникновение лекарственных веществ в очаг воспаления. Целесообразно назначать димедрол, супрастин, диазолин, дипра-зин, тавегил, фенкорол, перитол и др. по 0,025—0,03 г 2—3 раза в день. Назначают также препараты кальция, оказывающие десенсибилизирующее влияние на организм и уменьшающие проницаемость сосудов. Вместе с десенсибилизирующими средствами вводят 40% раствор глюкозы, раствор хлорида кальция. Лекарственные вещества вводят внутривенно, иноща в составе капельных вливаний.
В комплексном лечении используются витамины, особенно витамины С, группы В, антигенные стимуляторы — метилурацил, пентоксил, оротат натрия, продигиозан; адаптогены — дибазол, женьшень, лимонник китайский и др. Хорошим общестимулирую-щим действием отличается общее кварцевое облучение — 6—10 раз каждые 2—3 дня. При интенсивной терапии для коррекции гемо-динамики целесообразно применение гемодеза, реополиглюкина, раствора Рингера—Локка и др., а для стабилизации гемокоагуляции в 1—4-е сутки лечения — гепарина.
При диффузных поражениях кости, осложненных остеофлегмо-вами, и выраженных явлениях эндогенной интоксикации в состав интенсивной терапии включают методы экстракорпоральной деток-сикации — гемосорбцию, лимфосорбцкю, плазмаферез.
203
В целях стимуляции защитных сил организма применяют ауто-гемотерапию, начиная с 5—7 мл, через день и постепенно доводят до 15—20 мл. Переливают постепенно увеличивающиеся дозы совместимой крови — 50, 75, 100, 125, 150 мл — с перерывами 4—5 дней. Хороший эффект дает переливание плазмы, эритроцитарной массы, заменителей крови.
Проводят коррекцию нарушений белкового, водно-солевого обмена и баланса всех систем организма. Особое внимание уделяется функции сердечно-сосудистой системы. Для ее тонизирования назначают кофеин, кордиамин, кокарбоксилазу и другие препараты внутрь или в составе капельных введений. Целесообразно применение лекарственных средств, характеризующихся аналгезирующим и противовоспалительным действием: амидопирина, анальгина по 0,25—0,5 r 3—4 раза в день и их сочетания.
Физическое лечение в острой фазе одонтогенного остеомиелита челюсти проводят на 3—4-й или 4—6-й день: УФО в аритмической дозе по 7—10 мин при выходной мощности 5—20 Вт, УФ-облучение очага поражения начинают с 4—6 биодоз ежедневно, повышая дозу до 10—12. Хороший эффект дает электрофорез антибиотиков. Физические методы целесообразно сочетать с ГБО при давлении в 2 ата, времени насыщения 45 мин, с периодами компрессии и декомпрессии по 10 мин, всего 5—10 сеансов.
В комплексном лечении применяют обильное питье, лучше минеральной и витаминсодержащией воды. Больной должен получать полноценное питание с высоким содержанием белков и витаминов. При затрудненном открывании рта пища должна быть жидкой и кашицеобразной консистенции. После еды следует проводить туалет полости рта.
В подострой стадии остеомиелита челюсти лечение зависит от достигнутого эффекта предыдущей терапии. В зависимости от этого проводят иммуномодулирующую, общеукрепляющую терапию, физиотерапевтические процедуры. В этой стадии обязательно назначение ЛФК. Осуществляют местное лечение ран с применением лекарственных средств различного действия, физических методов.
Лечение хронического остеомиелита челюсти также зависит от общих и местных симптомов заболевания и проведенного ранее лечения. Удаляют зуб, если по каким-либо причинам он не был удален ранее. При задержке оттока гнойного отделяемого рекомендуется расширение ран, свищей или первичная хирургическая обработка поднадкостничных, околочелюстных гнойных очагов, проводится активное их лечение (дренирование, промывание, орошение, местный диализ, наложение повязок). Исследуют жизнеспособность пульпы зубов, расположенных в очаге воспаления, и по показаниям трепанируют и проводят их лечение. Если это не проведено ранее, подвижные зубы укрепляют шинами.
Курс общеукрепляющего, стимулирующего, десенсибилизирующего лечения иногда проводят перед секвестрэктомией. У некоторых больных при обширных поражениях кости, обострениях хронического течения ее сочетают с назначением антибиотиков и других
-204
противовоспалительных препаратов. При гнездной форме остеомиелита челюсти индивидуально под контролем иммунологических тестов назначают иммунные препараты (стафилококковый анатоксин, левомизол, Т-активин, тималин и др.), антигенные стимуляторы.
В особо тяжелых случаях заболевания и у длительно болеющих пациентов иногда проводят гемосорбцию, лимфосорбцию, плазма-ферез.
Оперативное вмешательство — удаление секвестрировавшегося участка кости (секвестрэктомия) — осуществляют на основании клинической и рентгенологической картин.
При образовании секвестров альвеолярного отростка верхней и нижней челюсти секвестрэктомию проводят со стороны полости рта.
Под местным потенцированным обезболиванием отслаивают сли-зисто-надкостничный лоскут, чаще трапециевидной формы, иссекая одновременно свищи. Из секвестральной полости острой ложкой удаляются секвестры, выскабливают грануляции. В костную полость вводят порошок антибиотика тетрациклинового ряда или сульфа-ниламидного препарата, ферменты, антистафилококковую плазму;
рану зашивают наглухо, оставляя на 1—2 сут выпускник. В отдельных случаях костную полость выполняют йодоформной марлей или тампоном, пропитанным маслом облепихи, шиповника, 5—10% синтомициновой эмульсией. Тампон впервые меняют на 5—6-й день после операции, а затем каждые 3—4 дня.
Секвестры тела верхней челюсти чаще удаляют со стороны полости рта, одновременно проводят вмешательство по типу радикальной операции на верхнечелюстной пазухе. Секвестры верхней челюсти в области нижнеглазничного края и кортикальные секвестры скуловой кости удаляют наружным доступом.
Секвестрэктомия в области тела, ветви нижней челюсти осуществляется внеротовым путем. Обычно разрез проводится параллельно нижнему краю нижней челюсти и ниже его на 1,5—2 см; в некоторых случаях можно руководствоваться расположением открывающихся на коже свищевых ходов, иссекая их при этом. Для удаления секвестров иногда необходимо при помощи костных кусачек несколько расширить вход в секвестральную полость, кусачками и ножницами разделить секвестр на несколько фрагментов и удалить его по частям. Грануляции, покрывающие стенки костной полости, обычно не удаляют. В полость вводят порошки антибиотика или сульфаниламидного препарата (если в ткани не введен новокаин), а также ферменты, антистафилококковую плазму. Рану защивают послойно, на кожу накладывают швы волосом или полиамидной нитью. Между швами оставляют резиновый выпускник, который удаляют на следующий день после операции. Обычно в первые дни после оперативного вмешательства между наложенными на рану швами по резиновому выпускнику вытекает немного кровяной жидкости. Швы снимают на 7-й день.
В послеоперационном периоде назначают анальгетики, десенсибилизирующие препараты, средства, стимулирующие костеобразо-
205
ванне и кальфицикацию, и при определенных клинических микробиологических и иммунологических показателях — антибактериальные и сульфаниламидные препараты.
При рерафицирующеи или гнездной форме хронического остеомиелита под влиянием лечения точечные секвестры могут резорби-роваться, оставшаяся в полостях грануляционная ткань медленно замещается остеоидной, а затем костной тканью. У некоторых больных такие внутрикостные очаги заполнены грануляционной тканью и содержат микрофлору, что ведет к обострениям. Таким больным показано оперативное вмешательство — вскрытие костных очагов и выскабливание грануляций (некротомия). Такое же лечение проводят при гиперпластической форме хронического остеомиелита челюсти.
При длительности заболевания и обширности поражения рекомендуются тщательное клинико-рентгенологическое обследование, исследование многих показателей иммунитета и в соответствии с этим проведение каждые 3—4 мес курсов детоксикации организма. При гнездной (рерафицирующеи) форме остеомиелита нижней челюсти, когда в кости и прилежащей к ней надкостнице преобладают продуктивно-деструктивные изменения, детоксикация сочетается со стимулирующей и общеукрепляющей терапией. Детоксикация проводится в виде внутривенных капельных введений растворов гемо-деза, реополиглюкина с витаминами, на курс 6—10 вливаний. Одновременно назначают поливитамины с микроэлементами, энтеро-сорбенты (активированный уголь), обильное питье с настоем лекарственных трав, рыбий жир, адаптогены. Эти препараты назначают в течение 7—10 дней, курсы повторяют 2—4 раза с промежутком 10 дней. Такое лечение сочетают с гемотерапией: переливанием совместимой цельной крови, плазмы, эритроцитной массы, заменителей крови. После 2—3 или 3—5 курсов лечения в зависимости от иммунологических показателей назначают индивидуально подобранные иммуномодуляторы: стафилококковый анатоксин, левоми-зол, Т-активин, тималин, актинолизат.
При гипербластической форме хронического остеомиелита, когда в кости, надкостнице преобладают продуктивные изменения, курсы детоксикации сочетают с десенсибилизирующей терапией. Иммуномодуляторы, особенно специфического действия (стафилококковый анатоксин, актинолизат) назначают осторожно только на основании индивидуальной чувствительности к ним иммунокомпетентных клеток. Стимулирующее и общеукрепляющее лечение в виде гемотерапии не показано.
В зависимости от эффективности проведенных курсов лечения, нередко продолжительностью один — два года, динамики рентгенологических изменений и локализации очагов деструкции в кости, а также расположения избыточных ее участков производят некро-томию, удаление новообразованной кости. Хороший эффект дает замещение полостей в кости биоматериалом — гидроксилапатитом, гидроксиаполом. В послеоперационном периоде назначают антибактериальную терапию.
206
При хроническом остеомиелите применяют те же физические методы лечения, что и при острой фазе, дополняя их ультразвуковой, лазерной терапией, электрофорезом цинка, меди, парафинолечени-ем, ГБО.
Прогноз. При своевременном и правильном лечении острого остеомиелита челюсти прогноз преимущественно благоприятный.
В остром периоде гиперергическое течение заболевания, значительная интоксикация могут вести к развитию септического шока, острой дыхательной недостаточности. Распространение гнойного процесса из кости на многие области лица и шеи нередко приводит к флебитам вен лица и синусов твердой мозговой оболочки, восходящему распространению гнойной инфекции и развитию абсцесса мозга, менингита, менингоэнцефалита, нисходящему продвижению инфекции в средостение и образованию медиастинита, а также к сепсису. Такие осложнения нередко являются причиной летальных исходов. Кроме того, при обширных поражениях кости и недостаточной тканевой реакции для образования секвестральной капсулы может возникать патологический перелом, ложный сустав. С такими формами диффузного остеомиелита связано возникновение деформации челюсти, анкилоза височно-нижнечелюстного сустава и руб-цовой контрактуры жевательных мышц. Гнездные бессеквестральные проявления остеомиелита, гиперпластические формы, особенно на фоне первичных и вторичных иммунодефицитных заболеваний и состояний, могут длиться многие годы, осложняясь хронической септикопиемией, амилоидозом внутренних органов.
При острой и подострой стадии остеомиелита челюсти больные нетрудоспособны и после выписки из стационара наблюдаются в кабинетах реабилитации до полного выздоровления. Для секвестр-эктомии они чаще повторно госпитализируются. Больные диффузным остеомиелитом челюсти с длительно текущими гнездными, гиперпластическими поражениями кости должны находиться под диспансерным наблюдением. Нередко эти поражения являются причиной перевода больного на инвалидность.
Профилактика остеомиелита челюсти заключается в своевременном и правильном лечении патологических одонтогенных очагов, общем оздоровлении организма, особенно у больных с нарушением иммунитета, иммунодефицитными заболеваниями и со-стояниями.
АБСЦЕССЫ И ФЛЕГМОНЫ ЛИЦА И ШЕИ
Среди острых одонтогенных воспалительных заболеваний большую группу представляют гнойные процессы в околочелюстных мягких тканях: ограниченное гнойное воспаление клетчатки с образованием полости — абсцесс, разлитое гнойное воспаление подкожной, межмышечной и межфасциальной клетчатки — флегмона.
Этиология. В качестве возбудителей при абсцессах и флегмонах выделяют резидентную смешанную микрофлору одонтогенных
207
очагов, в которой преобладают различные виды стафилококков или стрептококков в симбиозе с другими видами кокков, а также кишечной и другими палочками. Наиболее часто в качестве возбудителя выделяется белый или золотистый стафилококк. В последние годы установлена значительная роль анаэробной инфекции в развитии абсцессов и флегмон. Среди анаэробов при флегмонах доминируют облигатные и факультативные анаэробы. Существует прямая зависимость увеличения числа микробов, вирулентных их свойств и соответственно увеличения концентрации антигенного воздействия с усилением тяжести и распространенности инфекционно-воспали-тельного процесса. Отмечено также ассоциативное участие аэробных и анаэробных бактерий.
Патогенез. По данным различных авторов, в 80—95% всех случаев абсцессов и флегмон источники инфекции имеют одонто-генную природу. Они возникают в результате распространения инфекции из апикальных очагов при обострении хронического периодонтита, реже — при остром периодонтите, а также при затрудненном прорезывании нижнего зуба мудрости, нагноившейся ради-кулярной кисте, при инфицировании лунки удаленного зуба (альвеолит), обострении болезней пародонта. Абсцессы и флегмоны областей головы и шеи могут сопутствовать острому и хроническому одонтогенному остеомиелиту, развиваться как осложнение острого периостита челюсти. Среди других источников инфекции могут быть слизистая оболочка полости рта, носа и верхнечелюстной пазухи, кожа лица и шеи, редко — конъюнктива глаза.
Чаще околочелюстные абсцессы и флегмоны наблюдаются у лиц в возрасте 20—30 лет, что связано с наибольшей интенсивностью поражения кариесом зубов и затруднененным прорезыванием нижнего зуба мудрости. Отмечается сезонность в развитии абсцессов и флегмон, а именно наибольшее число заболеваний в летне-осенний период.
Развитие и течение острых гнойных воспалительных заболеваний областей головы и шеи зависят от концентрации микрофлоры, общих, местных неспецифических и специфических защитных факторов, состояния различных органов и систем организма, а также анатомо-топографических особенностей тканей. Они определяют характер воспалительной реакции — нормергический, гиперергический и^гипергический.
При небольшом токсическом воздействии микробов, а главное — умеренной их концентрации и адекватной ответной реакции организма развивается абсцесс или флегмона в одном или двух клет-чаточных пространствах. При этом определенное значение имеют анатомо-топографические особенности областей свода черепа, лица и шеи и соседство патологических одонтогенных и других очагов инфекции с клетчаточными образованиями, прилежащими к верхней или нижней челюсти. Общие и местные симптомы абсцесса и флегмоны отражают нормергическую воспалительную реакцию.
Усугубление повреждающих факторов (увеличение их числа, вирулентности, токсигенности и др. и соответственно повышение
208
уровня концентрации микробов), длительность заболевания и снижение общий и местных противоинфекционных механизмов защиты, в том числе иммунитета (дисбаланс), определяют развитие распространенных флегмон, отражающих чаще гиперергическое воспаление. Многие факторы реактивности организма и высокая степень сенсибилизации, локализация гнойных очагов в областях свода черепа, лица и шеи и проводимое лечение определяют компенсированный, субкомпенсированный или декомпенсированныи характер защитно-приспособительных реакций организма (М. А. Губин).
У отдельных больных в связи с различными причинами течение абсцессов и флегмон может сопровождаться гипергической воспалительной реакцией. С одной стороны, возбудителями заболевания могут быть условно-патогенные формы микробов. Слабое воздействие антигенных субстанций на фоне сформировавшихся к ним специфических реакций обусловливает медленное и вялое течение болезни. С другой стороны, немаловажное значение имеют снижение, извращение защитных реакций — неспецифических и специфических, в том числе развитие повышенной чувствительности замедленного типа, аутоиммунных реакций, толерантности, нарушение иммунитета при первичных или вторичных иммунологических заболеваниях или состояниях. Так же характеризуется течение абсцессов и флегмон с гипергической воспалительной реакцией у людей пожилого возраста. Нерациональное применение антибиотиков, сульфаниламидов при абсцессах и флегмонах может привести к снижению воспалительной реакции до гипергии.
Патологическая анатомия. При развитии гнойного воспалительного заболевания — абсцесса или флегмоны областей головы и шеи процесс развивается преимущественно в рыхлой соединительной ткани — подкожной, межмышечной, межфасциальной клетчатке, мышцах.
Микробы, проникшие в ткани, скапливаются вблизи сосудов и вокруг них, развивается воспалительная реакция тканей. Различают следующие стадии: I — отека, II — инфильтрации. III — гнойного расплавления тканей, IV — некроза, V — ограничения очага с образованием грануляционного вала.
Различают серозное воспаление клетчатки — целлюлит (он соответствует ранее принятому термину «инфильтрат»), ограниченный гнойный процесс — абсцесс, разлитой — флегмону.
При развитии абсцесса патологоанатомически четко выражена серозная, серозно-гнойная экссудация в клетчатке и далее отграничение гнойного воспаления в виде полости, стенки которой образованы грануляционной тканью. Некротические процессы в гнойном очаге выражены мало. Последняя созревая образует вокруг участка гнойного расплавления клетчатки соединительнотканную капсулу. При флегмонах стадии отека, серозного и гнойного воспаления сменяются в разной степени выраженности некротическими процессами. В одних случаях преобладают экссудативные изменения и наблюдается разлитое серозное, серозно-гнойное воспаление, при котором в околочелюстных тканях наблюдаются значительный отек
209
клетчатки, диффузная инфильтрация их лейкоцитами. Четкого отграничения воспалительного очага нет. В пораженных тканях встречаются отдельные участки некроза, окруженные лейкоцитами. При гнилостно-некротических флегмонах преобладают процессы альтерации, характеризующиеся значительным нарушением гемодинами-ки тканей, некрозом клетчатки, мышц, фасций. При гнилостно-некротических флегмонах на фоне разлитого отека тканей развиваются участки плотной инфильтрации с очагами кровоизлияний, в центре которых образуются сливные участки некроза клетчатки, фасци-альных прослоек мышц и самих мышечных пучков.
После самопроизвольного или оперативного опорожнения гнойных или гнойно-некротических очагов острые воспалительные явления убывают. Вследствие лейкоцитарной инфильтрации, а затем за счет развившейся грануляционной ткани происходит ограничение воспалительного очага. Постепенно подвергаются отторжению и частичному рассасыванию некротизированные ткани. Восстанавливается нормальное кровоснабжение. Развивается соединительная ткань, замещающая погибшие участки.
Клиническая картина. При абсцессе больные жалуются на боли в участке пораженных тканей, при локализации гнойного очага вблизи жевательных мышц — на ограничение открывания рта и нарушение жевания, при локализации в подъязычной области, крыловидно-нижнечелюстном, окологлоточном пространствах, языке — на болезненное глотание. Некоторые больные отмечают и общее недомогание, головную боль, слабость.
Абсцессы протекают во многих случаях при удовлетворительном состоянии больного. Температура тела может быть субфебрильной.
Клиническая картина абсцесса или флегмоны отличается развитием воспалительных явлений в области одонтогенного очага и перемещением их за пределы челюсти — в околочелюстные мягкие ткани.
В последние годы наблюдается изменение клинической картины абсцессов, которые отличаются более медленным и вялым течением. Жалобы незначительны. Болевые ощущения в основном появляются при пальпации гнойного очага. Общее состояние удовлетворительное, температура тела может быть нормальной. В крови наблюдается нормальное количество лейкоцитов или лейкопения, СОЭ может быть в пределах нормы и лишь иногда незначительно повышена до 11—20 мм/ч.
Клиническое течение флегмон областей головы и шеи отличается значительным разнообразием. Следует различать флегмоны, локализующиеся в одной, реже в двух смежных областях, распространенные — в двух — трех участках и более, прогрессирующие флегмоны — во многих областях лица и шеи, нередко с развитием грозных для жизни осложнений.
Флегмоны в одной — двух областях чаще характеризуются нор-мергической воспалительной реакцией организма: состояние больных удовлетворительное, редко средней тяжести; температура тела — от субфебрильной до 38,5 °С, интоксикация выражена умеренно.
210
В крови у больных отмечается возрастание количества лейкоцитов (10—12-10'7л). СОЭ увеличена от 10 до 40 мм/ч.
флегмоны двух и более областей с тенденцией к распространению имеют признаки гиперергического воспаления. Их принято обозначать как распространенные флегмоны. В зависимости от длительности заболевания, общей и местной картины гнойного воспалительного процесса, показателей лабораторных исследований необходимо различать следующие фазы распространенных флегмон и их осложнений: реактивную, токсическую и терминальную, создающие компенсированное, субкомпенсированное и декомпенсирован-ное состояния систем жизнеобеспечения (М. И. Губин). При переходе реактивной фазы в токсическую и далее терминальную флегмоны обозначают как прогрессирующие.
Реактивная фаза распространенных флегмон отличается небольшой продолжительностью болезни, поражением 2—3 клетчаточных пространств, умеренно выраженными изменениями гомеостаза, обменных процессов, иммунитета.
При реактивной фазе распространенных флегмон лица и шеи, помимо локализованных болей, больные отмечают нарушения функций открывания рта, глотания, дыхания.
Локализация гнойного воспалительного процесса в нескольких областях лица и шеи характеризуется состояниями средней тяжести.
Колебания температуры тела носят интермиттирующий характер, появляются ознобы, перемежающиеся с профузными потами. Нарастающая интоксикация усугубляет общее недомогание, нарушает сон, аппетит. У одних пациентов наблюдаются вялость, затормо-женность; у других — возбудимость, раздражительность. Как правило, нарушаются физиологические отправления — снижается диурез, возникают запоры.
Распространенные флегмоны характеризуются наличием разлитого отека многих областей лица, шеи и инфильтрацией тканей. Обычно одновременно поражаются глубокие и поверхностные области, прилегающие и к коже, и к слизистым оболочкам. Наблюдаются гиперемия и отек этих тканей, повышение местной температуры. Ярко выражены нарушения функций — открывания рта и жевания, глотания, речеобразования и даже дыхания. Различные симптомы распространенного гнойного воспалительного процесса в мягких тканях зависят от локализаций патологических очагов.
В реактивной фазе распространенных флегмон наблюдаются выраженные изменения крови: лейкоцитоз в пределах 12—IS'Kf/n и более, увеличение количества нейтрофилов (70—80%), в том числе палочкоядерных (15—20%); наблюдается прогрессирующее увеличение СОЭ от 15—20 до 30—40 мм/ч и более. В моче обнаруживается белок. Происходят изменения многих показателей реактивности организма — ЛИИ, белков (диспротеинемия), ферментов, показателей гуморального и клеточного иммунитета — иммуноглобулинов, В-клеток, Т-клеток и их популяций, свертывающей системы крови (гиперкоагуляция с одновременным угнетением фибринолитической
211
активности крови, нарушения электролитного состава и кислотнс щелочного состояния крови).
При дальнейшем распространении гнойного процесса на многие области и пространства лиц и шеи болезнь характеризуется гипер-ергическим течением с субкомпенсированным или декомпенсиро* ванным характером защитных реакций и систем жизнеобеспечения организма. Заболевание отличается большей длительностью гнойного процесса (до 7 сут) с выраженной интоксикацией и симптомами гнойного воспаления во многих областях челюстно-лицевой области, нарушенным режимом кровообращения и значительными нарушениями обменных процессов. В этой фазе могут развиваться различные осложнения гнойно-септического заболевания: восходящее проникновение инфекции — в глазницу, оболочки мозга, мозг; нисходящее — в средостение; септический шок, острая дыхательная недостаточность, сепсис.
Состояние средней тяжести или тяжелое, повышение температуры тела до 39 °С и выше с резкими ее колебаниями. В таких случаях в околочелюстных тканях наблюдаются значительный отек клетчатки, диффузная инфильтрация их лейкоцитами. Четкого отграничения, воспалительного очага нет. В пораженных тканях встречаются отдельные участки некроза, окруженные лейкоцитами. В крови отмечается увеличение количества лейкоцитов до 15— 20•109/л, СОЭ до 60 мм/ч, усугубляются изменения реактивности организма, ЛИИ, показатели иммунитета.
При гнилостно-некротических флегмонах на фоне разлитого отека тканей развиваются участки плотной инфильтрации с очагамц кровоизлияний, в центре которых образуются сливные участки некроза клетчатки, фасциальных прослоек мышц и мышечных пучков.
В дальнейшем при распространенных флегмонах с гиперерги-ческой субкомпенсированной реакцией организма заболевание может прогрессировать и переходить в терминальную фазу. Она обычно наступает после 7 сут, прогрессирующий гнойный процесс сопровождается общими и местными осложнениями. Эта фаза характеризуется общим тяжелым состоянием, температурой тела до 39 °С и выше, ремиттирующего или интермиттирующего типа, значительно выраженной и нарастающей интоксикацией, нередко — развитием осложнений. При нарастании общих и местных воспалительных явлений гиперергическая воспалительная реакция распространенных флегмон может стать декомпенсированной. Микробная агрессия, тяжелая интоксикация, несостоятельность защитных реакций, в том числе иммунных, и значительная сенсибилизация, достигающая опасного уровня, могут вести к развитию сепсиса, при котором возникают острая дыхательная недостаточность, септический шок.
У этих больных наблюдаются лейкоцитоз (20•109/л и выше), увеличение СОЭ до 50—70 мм/ч. Происходят глубокие изменения гомеостаза, свидетельствующие о гипоциркуляции, серьезные нарушения белкового и других обменов, свидетельствующие о декомпенсации защитных реакций организма.
212
В последние годы клиническое течение околочелюстных флегмон претерпело изменения. Наблюдаются флегмоны, сопровождающиеся воспалительной реакцией по гипергическому (компенсированному) типу. Они развиваются медленно и вяло, протекают при удовлетворительном общем состоянии больных. Температура тела субфеб-пильная или в пределах нормы, интоксикация не выражена. Отмечается несоответствие между общими невыраженными и местными выраженными симптомами болезни.
Околочелюстные флегмоны с гипергической воспалительной реакцией развиваются вследствие небольшой инвазии микробов, в том числе условно-патогенных и при невысокой их концентрации; при воздействии авирулентной флоры создается гипореактивный тип защитных реакций организма. Кроме того, такое клиническое течение может зависеть от ряда факторов: нередко гипореактивное течение бывает связано с нерациональным применением антибактериальных препаратов в догоспитальном периоде, а также с использованием при первых симптомах одонтогенного заболевания жаропонижающих лекарственных препаратов. '
Флегмоны с гипергической воспалительной реакцией обычно локализуются в одной — двух областях, не сопровождаются изменением количества лейкоцитов (не более 6—8'10'Ул); СОЭ также не превышает 11—15 мм/ч. У некоторых больных количество лейкоцитов снижено до 4,5•109/л, отмечается лимфопения; СОЭ увеличивается до 30—40 мм/ч.
Определенные особенности развития клинического течения и исхода флегмон наблюдаются у больных с первичным или вторичным иммунодефицитом или состоянием у лиц старшей возрастной группы. Среди возрастных групп людей выделяют пожилых (60—74 лет), старых (75—89 лет), долгожителей (90 лет и более). Вместе с тем индивидуальные возможности людей, в том числе защитных реакций, систем жизнеобеспечения могут быть весьма различны в каждой из групп. Отражением состояния реактивности организма, обменных процессов, иммунитета и систем жизнеобеспечения при одонтоген-ных абсцессах и флегмонах также служат типы воспалительной реакции: нормергическая, гиперергическая, гипергическая. В первой и второй возрастных группах гнойные воспалительные заболевания в околочелюстных мягких тканях чаще протекают с гипергической, редко — с нормергической и единично с гиперергической воспалительной реакцией; в третьей возрастной группе — преимущественно с гипергической и реже — гиперергической реакцией. Одновременно прогрессирующие флегмоны в пожилом, старческом возрасте и у долгожителей встречаются значительно чаще (45%), чем в других возрастных группах. У этих больных флегмоны с гипергической воспалительной реакцией отличаются медленным, вялым течением, усугублением общих нарушений в системе жизнеобеспечения, которые могут носить компенсированный, субкомпенсированный, де-компенсированный характер. Флегмоны, протекающие с гипергической воспалительной реакцией и локализующиеся в одном — двух клетчаточных пространствах, не коррелируют с общим тяжелым
213
состоянием организма. Нередко, как осложнение, развивается сеп-тикопиемия. Количество лейкоцитов, СОЭ могут быть в норме или даже снижены и лишь у отдельных больных увеличены, что является хорошим прогностическим признаком.
У больных с заболеваниями сердечно-сосудистой и дыхательной системы, сахарным диабетом флегмоны протекают с гиперергической или гипергической субкомпенсированнои и чаще декомпенсирован-нои реакцией. Общее тяжелое состояние, лихорадочная реакция, выраженность симптомов интоксикации, резкие нарушения многих систем организма сочетаются с гнойным процессом в 4—5 и более клетчаточных пространствах и распространением его по областям головы и шеи, а также развитием серьезных для жизни осложнений. Картина крови часто не соответствует тяжелому септическому процессу. Количество лейкоцитов несколько увеличено, но может быть нормальным или сниженным. Наблюдаются лимфопения и отсутствие эозинофилов. СОЭ в течение 2—3 нед в норме, затем увеличивается до 60 мм/ч и более. Местная клиническая картина абсцессов и флегмон зависит от анатомо-топографических особенностей областей головы и шеи1.
В зависимости от анатомо-топографической локализации одон-тогенные абсцессы и флегмоны можно условно разделить на 3 группы:
I. Околочелюстные абсцессы и флегмоны: 1) тканей, прилегающих к нижней челюсти; 2) тканей, прилегающих к верхней челюсти. Каждая из этих подгрупп делится на поверхностные: а) в подниж-нечелюстной области, подподбородочном треугольнике, околоушно-жевательной области; б) в подглазничной, щечной области; и глубокие: а) в крыловидно-нижнсчелюстном и окологлоточном пространствах, подъязычной области, дне полости рта; б) подвисочной области, крыловидно-небной ямке.
II. Абсцессы и флегмоны соседних с околочелюстными тканями областей, в которые гнойный процесс распространяется по протяжению (позадичелюстная, скуловая, височная области и др.), абсцессы и флегмоны языка.
III. Распространенные флегмоны лица и шеи.
КЛИНИЧЕСКАЯ КАРТИНА АБСЦЕССОВ И ФЛЕГМОН ОТДЕЛЬНЫХ ОБЛАСТЕЙ ЛИЦА И ШЕИ
При поверхностно расположенном флегнонозном процессе в щечной, подглазничной, поднижнечелюстной, подподбородочной и других областях отмечаются припухлость и инфильтрация мягких тканей, спаянность кожи с подлежащими тканями, ее краснота, повышение местной температуры. При пальпации можно определить участок флюктуации или наибольшей болезненности. При вовлече-
По Международной анатомической номенклатуре принято выделять области головы свод черепа (височная область и др ) и области лица (область глазницы, носа, рта)
214
дии в процесс собственно-жевательной мышцы наблюдается ограничение открывания рта. При поражении глубоких областей, прилегающих к верхней или нижней челюсти, при внешнем осмотре видно припухание тканей вследствие перифокального отека поверхностно расположенных областей. Границы флегмонозного очага расплывчаты и при пальпации флюктуация, как правило, не определяется. Фокус флегмонозного процесса при осмотре полости рта определяется по нарушению функции открывания рта, глотания, речи, дыхания и воспалительным изменениям — отеку и гиперемии, болезненной инфильтрации слизистой оболочки и подлежащих тканей. При поражении к рыловид но-нижнечелюстного, окологлоточного пространства осмотр полости рта может быть затруднен из-за ограничения открывания рта. Пальпаторное исследование пораженных тканей в полости рта, а иногда метод бимануальной пальпации позволяют установить участок наибольшей болезненности.
Абсцесс и флегмона поднижнечелюстного треугольника. Одон-тогенные воспалительные процессы в области поднижнечелюстного треугольника возникают чаще, чем в других отделах челюстно-ли-цевой области. Они развиваются в результате воспалительных процессов, распространяющихся от нижних малых и больших коренных зубов, реже — из крыловидно-нижнечелюстного пространства, подъязычной области, в том числе челюстно-язычного желобка, подпод-бородочного треугольника. Возможны лимфогенный путь распространения инфекции и поражение лимфатических узлов поднижнечелюстного треугольника с последующим вовлечением в воспалительный процесс клетчатки.
Границы поднижиечелюстного треугольника: верхняя — челю-стно-подъязычная мышца, листок собственной фасции шеи; нижняя — переднее и заднее брюшко двубрюшной мышцы и поверхностный листок собственной фасции шеи; наружная — внутренняя поверхность основания нижней челюсти.
В поднижнечелюстном треугольнике расположены поднижнече-люстная слюнная железа, лимфатические узлы, проходят лицевая артерия и вена, подъязычный нерв. В ней находится значительное количество рыхлой клетчатки.
Для распространения инфекции от зубов в мягкие ткани, прилегающие к нижней челюсти, имеют значение сообщения между поднижнечелюстным треугольником и другими клетчаточными пространствами. Так, позади заднего края челюстно-подъязычной мышцы находится поднижнечелюстный проток. По клетчатке, окружающей его, инфекция проникает в подъязычную область. По этому пути воспалительные процессы из подъязычной области проникают в поднижнечелюстной треугольник. Задние отделы области сообщаются с крыловидно-нижнечелюстным и передним отделами окологлоточного пространства. Подкожная клетчатка поднижнечелюстной области интимно связана с клетчаткой подподбородочного треугольника.
Различают абсцессы переднего и заднего отделов поднижнечелюстной области, флегмону этой области.
215
При абсцессе больные жалуются на самопроизвольные, ноющие боли в пораженной области.
При внешнем осмотре отмечают ограниченный инфильтрат в переднем или заднем отделе поднижнечелюстного треугольника, кпереди или кзади от поднижнечелюстной слюнной железы. При пальпации инфильтрат плотный, кожа над ним спаяна, изменена в цвете от ярко-розового до красного, истончена. В центре можно отметить участок флюктуации, особенно при поражении тканей в переднем отделе поднижнечелюстного треугольника. Открывание рта свободное. В полости рта изменений нет.
Флегмоны поднижнечелюстного треугольника сопровождаются более интенсивными болями. Характерна разлитая припухлость, которая довольно быстро, в течение 2—3 сут от начала заболевания, распространяется на весь поднижнечелюстной треугольник и прилегающие подподбородочную и позадичелюстную области. Кожа в этой области инфильтрирована, не собирается в складку, иногда краснеет. В центре пальпируется плотный болезненный инфильтрат <рис. 62). В щечной, околоушно-жевательной областях отмечается отек. Открывание рта чаще не ограничено. При распространении процесса в поднижнечелюстной треугольник из челюстно-язычного желобка Открывание рта может быть ограничено вследствие инфильтрации внутренней крыловидной мышцы в месте ее прикрепления у внутреннего угла нижней челюсти (воспалительная контрактура I степени). В случаях распространения заболевания, возникновения воспалительного инфильтрата в прилежащих областях — подъязычной области и крыловидно-нижнечелюстном пространстве — значительно ограничивается опускание нижней челюсти и появляется болезненность при глотании.
В собственно полости рта при флегмоне поднижнечелюстного треугольника можно обнаружить на стороне поражения небольшую отечность и гиперемию слизистой оболочки подъязычной складки с соответствующей стороны.
Оперативное лечение заключается в проведении разреза со стороны кожи в поднижнечелюстном треугольнике, ниже края нижней челюсти и параллельно ему, длиной при абсцессе — 1,5—2 см, при флегмоне — 5—7 см, раздвигая ткани пеаном. При флегмоне, рассекая послойно кожу, подкожную клетчатку, подкожную мышцу шеи, поверхностную и собственную фасции шеи, обязательно вводят палец в глубь операционной раны и, осторожно отодвигая подниж-нечелюстную слюнную железу, проникают во все отделы пораженной области, особенно позади и выше железы. При расслаивании тканей при обнаружении лицевой артерии лигируют ее. Проводят эвакуацию гноя, некротомию и антисептическую и антибактериальную обработку раны.
Флегмона поднижнечелюстного треугольника может осложняться распространением инфекции в крыловидно-нижнечелюстное и окологлоточное пространства, подъязычную область и подподбородоч-ный треугольник и другие области шеи, в том числе в сосудисто-нервное влагалище. Особенно опасно вовлечение в процесс глубоких
216
отделов шеи и нисходящее распространение инфекции в переднее средостение, что может представлять угрозу для жизни больного.
Абсцесс и флегмона подподбородочного треугольника. Воспаление в подподбородочном треугольнике развивается от одонтоген-ных очагов нижних резцов и клыка, а также при распространении гнойного процесса из поднижнечелюстной области, корня языка, реже — подъязычной области. Первично могут поражаться лимфатические узлы и далее в гнойный процесс вовлекается клетчатка подподбородочного треугольника.
Границы подподбородочного треугольника: верхняя — челюст-но-подъязычная мышца, покрытая снизу глубоким листком собственной фасции шеи; нижняя — поверхностная фасция шеи; боковые — переднее брюшко правой и левой двубрюшных мышц. В под-подбородочной области находятся клетчатка (подкожные ее слои переходят в правый и левый поднижнечелюстные треугольники), две группы лимфатических узлов (2—4 узла позади нижнего края нижней челюсти и 1—2 — у подъязычной кости).
В подподбородочном треугольнике может развиваться абсцесс или флегмона. ,
Больные с абсцессом и флегмоной подподбородочного треугольника жалуются на самопроизвольные боли в пораженном участке:
при абсцессе — умеренные, при флегмоне — нарастающие и усиливающиеся при пальпации.
Абсцесс подподбородочной области характеризуется появлением разлитой припухлости, кожа в этом участке слегка инфильтрирована, подвижна. В течение 3—4 дней возникает плотный инфильтрат, слабоболезненный при пальпации. Кожа над ним спаивается, приобретает красный цвет и нередко истончается, отмечается флюктуация.
При флегмоне уже в начале заболевания определяется разлитой инфильтрат в подподбородочном треугольнике, выражен отек обеих поднижнечелюстных областей. Открывание рта свободное и только при распространении гнойного процесса на окружающие ткани появляется ограничение опускания нижней челюсти, становятся болезненными жевание и глотание. Появляется размягчение инфильтрата, кожа над ним спаивается, в складки не собирается, краснеет, при пальпации — флюктуация.
При абсцессе и флегмоне подподбородочной области слизистая оболочка полости рта и непосредственно подъязычная складка не изменены.
Хирургическое вмешательство при абсцессе или флегмоне заключается во вскрытии гнойного очага разрезом через кожу от края нижней челюсти к подъязычной кости или дугообразным разрезом параллельно подбородочной части основания нижней челюсти. После рассечения кожи и подкожной клетчатки, оттянув в стороны края раны, тупым путем или, рассекая глубже расположенные ткани по средней линии, проходят до челюстно-подъязычной мышцы. Последний оперативный доступ более целесообразен по косметическим соображениям.
Флегмона подподбородочной области может осложняться распро-
217
странением инфекции в стороны — в поднижнечелюстной треугольник, на другие передние области шеи.
Абсцесс и флегмона околоушно-жевательной области. Воспаление возникает в результате распространения процесса от нижних больших коренных зубов, реже от премоляров и верхних моляров. Вторично в эту область инфекция может распространяться из щечной области, околоушной слюнной железы, подвисочной ямки.
Границы околоушно-жевательной области: верхняя — нижний край скуловой дуги и скуловой кости; нижняя — нижний край основания нижней челюсти; передняя — передний край жевательной мышцы; задняя — задний край ветви нижней челюсти.
В околоушно-жевательной области расположена жевательная мышца, которая имеет поверхностную и глубокую часть. Ее фасция образует футляр этой мышцы, вверху жевательная мышца с фасцией отходит от скуловой дуги и скуловой кости, внизу прикрепляется к жевательной бугристости угла нижней челюсти. В области ветви нижней челюсти околоушно-жевательная фасция прочно срастается с надкостницей. По наружной и передней поверхности ветви нижней челюсти надкостница плотно соединена с костью только в области прикрепления к ней» волокон жевательной мышцы. В околоушно-жевательной области между поверхностной и глубокой частью жевательной мышцы, ближе к заднему краю ветви нижней челюсти и в середине ее, расположена рыхлая клетчатка. Клетчатка распространяется по ходу сосудов кпереди и книзу на жевательную мышцу, сообщаясь с отдельными прослойками соединительной ткани между сухожильными и мышечными ее пучками. Кзади и кверху клетчатка сообщается с клетчаткой позадичелюстной области и крыловидно-нижнечелюстного пространства. По венозной системе от задневер-хнего отдела ветви нижней челюсти она проникает в подвисочную ямку и височную область. Кроме того, кпереди эта клетчатка сообщается с клетчаткой, расположенной по наружной поверхности тела нижней челюсти и позадимолярного треугольника. Кпереди имеется связь между жевательной мышцей и щечной областью посредством клетчатки, прилегающей к краю жевательной мышцы и расположенной кнаружи и кнутри от щечной мышцы. Эти анатомические особенности определяют различную клиническую картину абсцессов и флегмон околоушно-жевательной области и распространение воспалительного процесса в другие области.
По локализации воспалительного очага в околоушно-жевательной области целесообразно выделить следующее: абсцесс нижнего отдела жевательной мышцы, флегмону области жевательной мышцы, флегмону околоушно-жевательной области.
При абсцессе нижнего отдела жевательной мышцы отмечаются жалобы на самопроизвольные боли, появление припухлости и ограничение открывания рта. Пальпаторно определяется плотный болезненный инфильтрат в нижних отделах околоушно-жевательной области. Кожа над ним плохо собирается в складку, цвет ее чаще не изменен. Открывание рта ограничено, воспалительная контрактура жевательной мышцы 1—II степени. Имеется отечность слизи-
218
стой оболочки задненижнего отдела преддверия рта и определяются инфильтрация и болезненность нижней половины переднего края жевательной мышцы. В первые дни за счет расположения гнойного очага под плотной фасцией и жевательной мышцей флюктуация не определяется. После расплавления участков тканей и распространения гноя к поверхностным слоям нижнего отдела мышцы отмечается размягчение.
флегмона области жевательной мышцы характеризуется значительными самопроизвольными болями, усиливающимися при откры-вании рта. Нарушена конфигурация лица вследствие разлитой припухлости в соответствующей половине лица, прощупываются плотная, болезненная инфильтрация тканей околоушно-жевательной области и отек соседних с ней тканей. Границы инфильтрата в пределах жевательной мышцы. Воспалительный отек распространяется до уровня скуловой дуги, захватывает щечную область, поднимается иногда в нижний отдел височной области и на нижнее веко и спускается на поднижнечелюстной треугольник. Кожа над инфильтратом имеет нормальную окраску, напряжена и плохо собирается в складку. Открывание рта резко ограничено из-за воспалительной контрактуры жевательной мышцы III степени. Слизистая оболочка щеки отечна, и на ней отчетливо видны отпечатки коронок зубов. При ощупывании переднего края жевательной мышцы определяются уплотнение и болезненность. Выход гнойного процесса за пределы жевательной мышцы и распространение воспалительных явлений на все ткани в околоушно-жевательной области надлежит диагностировать как флегмону этой области. В процесс вовлекаются также клетчаточное пространство по наружной поверхности задневерхнего отдела ветви нижней челюсти и клетчатка, расположенная в промежутке между поверхностной и глубокой частью мышцы. Флегмона околоушно-жевательной области развивается иногда при проникновении инфекции из прилежащих областей — щечной, поднижнечелюстной, крыловидно-нижнечелюстного, реже окологлоточного пространства или подвисочной ямки. Клиническая картина этого заболевания характеризуется значительной тяжестью. Разлитая воспалительная припухлость распространяется от нижнего отдела височной области до поднижнечелюстного треугольника и от ушной раковины до носогубной борозды. Контуры угла и заднего края ветви нижней челюсти сглаживаются. Инфильтрат плотный, резко болезненный, кожа над ним спаяна, в складку не собирается, лоснится, багрового цвета (рис. 63). Нередко инфильтрация тканей распространяется на позадичелюстную, щечную области, а воспалительный отек отмечается в подглазничной, височной, поднижнечелюстной, скуловой областях. Наибольшая болезненность чаще определяется в верхнем отделе инфильтрата. Открывание рта резко ограничено. Слизистая оболочка щеки значительно отечна, определяется болезненность, инфильтрация переднего края жевательной мышцы.
Хирургическое вмешательство проводят со стороны поднижнечелюстной или позадичелюстной области (окаймляющий разрез кожи размером 5—6 см несколько ниже угла нижней челюсти). Рассекая
219
послойно ткани в области угла нижней челюсти, отделяют от кости нижний отдел жевательной мышцы. Тупым путем проникают вверх по наружной поверхности ветви нижней челюсти, при необходимости — между пучками мышц, фасцией околоушной железы и мышцей.
Аденофлегмоны, возникшие от поверхностных или глубоких околоушных лимфатических узлов, отличаются локализацией воспалительного экссудата поверхностно над мышцей. В таких случаях из раны под углом нижней челюсти тупым путем проходят по поверхности жевательной мышцы или между слюнной железой и кожей. Во избежание повреждения слюнной железы целесообразно проводить радикальные разрезы в месте наибольшей флюктуации параллельно ходу ветвей лицевого нерва.
Флегмона околоушно-жевательной области может осложняться дальнейшим распространением воспалительных явлений на щечную, скуловую, височную, поднижнечелюстную, позадичелюстную области, крыловидно-нижнечелюстное пространство, подвисочную ямку. Длительное течение воспалительного процесса в области жевательной мышцы, несвоевременное оперативное вмешательство могут привести к некрозу кортикальных отделов ветви нижней челюсти — развитию вторичного кортикального остеомиелита.
Абсцесс и флегмона крыловидно-нижнечелюстного пространства. Причиной гнойного поражения крыловидно-нижнечелюстного пространства являются воспалительные процессы в области нижних больших коренных зубов, в том числе затрудненное прорезывание нижнего зуба мудрости. Реже воспалительные заболевания крыловидно-нижнечелюстного пространства возникают в результате распространения гноя от области верхних моляров. Иногда гнойный процесс распространяется из подъязычной области, в том числе из челюстно-язычного желобка, из поднижнечелюстного треугольника, дна полости рта, околоушно-жевательной области.
Границы крыловидно-нижнечелюстного пространства: наружная — ветвь нижней челюсти; внутренняя — медиальная крыло-видная мышца; верхняя — латеральная крыловидная мышца. Спереди пространство граничит с щечной мышцей, прикрепляющейся к крыловидно-нижнечелюстному шву, сзади оно частично прикрыто околоушной слюнной железой.
Крыловидно-нижнечелюстное пространство выполнено рыхлой клетчаткой, которая в различных местах сообщается с прилежащими клетчаточными промежутками: через щель вдоль заднего края медиальной крыловидной мышцы — с позадинижнечелюстной областью и передним отделом окологлоточного пространства; вверху — с височной, подвисочной и крыловвдно-небной ямками, внизу — с поднижнечелюстным треугольником; в верхнепереднем отделе в него проникает жировое тело щеки. Различают абсцесс и флегмону крыловидно-нижнечелюстного пространства.
При абсцессе воспалительные явления могут нарастать медленно и постепенно, больные жалуются на боли, усиливающиеся при глотании, прогрессирующе ограничивается открывание рта.
220
Воспалительные явления при абсцессе чаще захватывают только клетчатку в пределах крыловидно-нижнечелюстного пространства и иногда только средний ее отдел. При внешнем осмотре при абсцессе воспалительных изменений может не быть, отмечается болезненность лимфатических узлов в поднижнечелюстном треугольнике. Открывание рта резко ограничено из-за воспалительной контрактуры III степени. В полости рта отмечается резко болезненный по кры-ловидно-нижнечелюстной складке инфильтрат. Слизистая оболочка в этом участке резко гиперемирована и отечна, нередко отек переходит на небно-язычную дужку.
флегмона крыловидно-нижнечелюстного пространства характеризуется быстрым нарастанием воспалительных симптомов. Нередко гнойный процесс в течение 2—3 дней распространяется по всей клетчатке этого пространства. Отмечаются отечность и болезненный инфильтрат под углом нижней челюсти. Находящиеся здесь лимфатические узлы спаиваются друг с другом, иногда появляется припухлость в нижнем отделе височной области. В полости рта после медленного отведения нижней челюсти инструментом (поворачивание широкого шпателя, винтовым роторасширителем и др.) удается увидеть гиперемию и отечность слизистой оболочки в области крыловидно-нижнечелюстной складки небно-язычной дужки зева. Иногда инфильтрация распространяется на слизистую оболочку боковой стенки глотки и дистальный отдел подъязычной области.
Хирургическое вмешательство при гнойных воспалительных заболеваниях крыловидно-нижнечелюстного пространства проводят со стороны рта или наружным доступом. Абсцессы крыловидно-нижнечелюстного пространства вскрывают разрезом длиной около 2 см через слизистую оболочку параллельно крыловидно-нижнечелюстной складке, несколько кнаружи от нее, проникая скальпелем на глубину 0,5—0,75 см. Если гной не появляется, то в рану вводят пеан и, проникая им в крыловидно-нижнечелюстное пространство (придерживаясь правил проводникового обезболивания у нижнечелюстного отверстия нижней челюсти), раздвигают ткани, опорожняя гнойный очаг. Этот путь не позволяет широко вскрывать крыловидно-нижнечелюстное пространство и им пользуются чаще при абсцессах.
Флегмону крыловидно-нижнечелюстного пространства вскрывают разрезом со стороны кожных покровов, окаймляющим угол нижней челюсти. Достигнув скальпелем кости в области угла и основания нижней челюсти, отделяют или отсекают нижний отдел медиальной крыловидной мышцы, проникают тупым путем кверху на внутреннюю поверхность ветви нижней челюсти к участку скопления гноя.
Флегмона крыловидно-нижнечелюстного пространства может осложняться распространением гнойного процесса на окологлоточное пространство, поднижнечелюстной треугольник, позадичелюстную, подъязычную области, а также на околоушно-жевательную, височную области, подвисочную ямку. Иногда абсцессы и флегмоны этого пространства могут вести к некрозу надкостницы по внутренней поверхности ветви нижней челюсти с распространением процесса
221
на кость, в результате чего развивается вторичный кортикальный остеомиелит.
Абсцесс и флегмона окологлоточного пространства. Гнойный процесс в окологлоточном пространстве может возникать как осложнение острого, реже хронического тонзиллита. Одонтогенными источниками инфекции этого пространства бывают большие коренные зубы нижней, иногда верхней челюсти. Часто окологлоточное пространство поражается при распространении инфекции из-под нижнечелюстного треугольника, подъязычной, позадичелюстной областей, а также крыловидно-нижнечелюстного пространства.
Границы окологлоточного пространства: внутренняя — мышечная оболочка глотки; наружная — медиальная крыловидная мышца и глубокая глоточная часть околоушной слюнной железы; передняя — межкрыловидная фасция и внутренняя поверхность медиальной кры-ловидной мышцы; задняя — боковые фасциальные отростки, идущие от предпозвоночной фасции к мышечной оболочке глотки. Шило-язычная, шилоглоточная, шилоподъязычная и окружающие фасции мышцы разделяют окологлоточное пространство на передний и задний отделы. В переднем отделе окологлоточного пространства находится рыхлая и жировая клетчатка, в верхнем его отделе прилегает крыловидное венозное сплетение. В заднем отделе пространства находятся внутренняя сонная артерия, внутренняя яремная вена, IX, X, XI, XII черепные нервы, лимфатические узлы. Кроме того, у некоторых больных здесь располагается верхний шейный симпатический узел. Клетчатка, расположенная в окологлоточном пространстве, сообщается с клетчаткой крыловидно-небной ямки и височной, подъязычной областей, поднижнечелюстного треугольника.
Различают абсцессы и флегмоны окологлоточного пространства. Воспалительные процессы окологлоточного пространства характеризуются нарастающими болями при глотании вплоть до невозможности приема пищи и жидкости.
При абсцессе отмечаются небольшая отечность тканей под углом нижней челюсти, увеличение лимфатических узлов. Открывание рта резко ограничено и болезненно. Осмотр полости рта затруднен из-за сведения челюстей. При помощи шпателя, зубоврачебного зеркала, а иногда лобного рефлектора удается осмотреть полость рта и зев, где обнаруживается гиперемия и отечность мягкого неба:
небно-язычных и небно-глоточных дужек, небного язычка, выбуха-ние боковой стенки глотки.
Флегмона окологлоточного пространства отличается болями при глотании, нередко затрудненным дыханием, ухудшением общего самочувствия, появлением озноба и других явлений интоксикации. Под углом нижней челюсти имеется глубокий болезненный при пальпации инфильтрат. У отдельных больных возникает припухлость в височной области. Открывание рта ограничено вследствие воспалительной контрактуры медиальной крыловидной мышцы III степени. Осмотр полости рта затруднен. Вводят широкий шпатель между зубами верхней и нижней челюстей и, поворачивая его, осматривают глотку. Слизистая оболочка крыловидно-нижнечелю-
222
1 складки, мягкого неба гиперемирована и отечна, небный ок резко смещен в здоровую сторону. Инфильтрат распростра-^я на боковую стенку глотки, которая значительно выбухает, тек — на слизистую оболочку подъязычной складки, язык, заднюю стенку глотки.
Диагностируя флегмону окологлоточного пространства, следует учитывать, что процесс часто развивается при распространении инфекции из поднижнечелюстного треугольника. При появлении ограничения открывания рта, нарастании болей при глотании следует тщательно исследовать полость рта и глотку.
Абсцесс окологлоточного пространства вскрывают внутриротовым разрезом слизистой оболочки медиальное крыловидно-нижнечелю-стной складки и параллельно ее длине на 1,5—2 см и на глубину до 0,75 см. Далее тупым путем проникают к гнойнику, вскрывая его. Более надежным для создания хорошего оттока гноя, особенно при флегмоне окологлоточного пространства, следует считать вне-ротовой доступ. Проводят разрез кожи и подкожной клетчатки, а затем, тупо раздвигая подлежащие ткани в области угла нижней челюсти, доходят до края кости, проходят по медиальной крыло-видной мышце в окологлоточное пространство до средних констрикторов глотки, создавая отток экссудату. При вскрытии флегмоны окологлоточного пространства следует пройти в крыловидно-ниж-нечелюстное пространство и подъязычную область.
Воспалительный процесс в окологлоточном пространстве может распространяться вдоль глотки в переднее средостение. Вовлечение в процесс передних и латеральных областей шеи, в том числе сосудисто-нервного влагалища, также может вести к нисходящему продвижению инфекции в грудную клетку.
Прилежание крыловидного венозного сплетения к окологлоточному пространству может обусловить ретроградное распространение гнойного процесса на мозговые оболочки и головной мозг. Прогноз при флегмоне окологлоточного пространства, особенно в случае развития таких осложнений, весьма серьезный.
Абсцесс и флегмона подъязычной области. Одонтогенные гнойные процессы в подъязычной области развиваются в результате распространения инфекции из одонтогенных очагов на нижней челюсти.
Границы подъязычной области: нижняя — челюстно-подъязычная мышца или диафрагма рта; верхняя — слизистая оболочка полости рта; наружная — внутренняя поверхность тела нижней челюсти;
внутренняя — подбородочно-язычная и подбородочно-подъязычная
мышцы.
Позади заднего края челюстно-подъязычной мышцы, в окружности участка поднижнечелюстной слюнной железы и ее протока, подъязычное клетчаточное пространство широко сообщается с клетчаткой поднижнечелюстного треугольника, а также окологлоточного и крыловидно-нижнечелюстного пространства.
Дистальный отдел подъязычной области, расположенный между боковой поверхностью языка и телом нижней челюсти на уровне больших коренных зубов, называется челюстно-язычным желобком.
223
Различают абсцессы подъязычной области: переднего и заднего отделов (челюстно-язычный желобок), а также флегмону подъязычной области. Чаще наблюдается воспалительный процесс в области челюстно-язычного желобка. Он может возникать при остром периодонтите или обострении хронического периодонтита нижних больших коренных зубов, а также перикоронита.
Абсцесс переднего отдела подъязычной области характеризуется жалобами на самопроизвольные боли, усиливающиеся при глотании и движении языка. У некоторых больных появляется припухлость в поднижнечелюстной или подподбородочной области. Открывание рта свободное. В переднем отделе подъязычной области на уровне резца, клыка и малых коренных зубов отмечается выбухание подъязычного валика, плотного и резко болезненного. Слизистая оболочка над ним гиперемирована и отечна. Явления воспалительного отека распространяются на слизистую оболочку, покрывающую альвеолярный отросток, подъязычную складку и нижнюю поверхность языка.
При абсцессе челюстного желобка больные жалуются на резкие боли при глотании и при движении языка, ограничение открывания рта. В заднем отделе поднижнечелюстного треугольника имеется припухлость. Кожа в этом участке не изменена. Поднижнечелюстные лимфатические узлы увеличены и болезненны. Распространение воспалительного процесса к нижнему отделу медиальной крыловид-ной мышцы, как правило, создает значительно выраженную воспалительную контрактуру нижней челюсти и открывание рта ограничивается.
В преддверии рта изменений не обнаруживается. После медленного отведения нижней челюсти, что удобно делать небольшими поворотами металлического шпателя, удается осмотреть подъязычную область, а затем, отодвигая язык с помощью шпателя или стоматологического зеркала в противоположную сторону, — челюстно-язычный желобок. Слизистая оболочка подъязычной складки резко гиперемирована, отечна и сглажена. Ткани на этом участке резко болезненны, инфильтрированы, обнаруживается флюктуация.
Флегмона подъязычной области чаще бывает односторонней, у отдельных больных — двусторонней. При односторонней флегмоне подъязычной области больные жалуются на самопроизвольные боли, боли при глотании, невозможность движения языком, ограничение открывания рта. При наружном исследовании обнаруживается незначительная разлитая припухлость в подподбородочном и переднем отделах поднижнечелюстных треугольников вследствие коллатерального отека, а также из-за смещения книзу под давлением воспалительного экссудата диафрагмы рта. Двусторонняя флегмона подъязычных областей отличается припухлостью в подподбородочном и обоих поднижнечелюстных треугольниках. Кожа над припухлостью имеет обычную окраску, собирается в складку. Лимфатические узлы увеличены и болезненны. Вследствие глубокого расположения гнойного очага ощупыванием поднижнечелюстных и подподбородочных треугольников флюктуация не определяется.
224
Открывание рта может быть слегка ограниченным при локализации воспалительных явлений в передних отделах подъязычных областей. При распространенной флегмоне более выражена контрактура внутренних крыловидных мышц.
В полости рта в результате отека приподнимается подъязычная складка, появляется увеличивающаяся припухлость в области одной стороны языка, язык отодвинут в непораженную сторону.
При поражении обеих подъязычных областей в полости рта подъязычные складки инфильтрированы, сглажены или приподняты, нередко до уровня режущих поверхностей передних зубов. Слизистая оболочка на поверхности подъязычных складок покрыта фибринозным налетом. Язык значительно увеличен, приподнят к небу, иногда не помещается в полости рта и больной держит рот полуоткрытым. Глотание, разговор, движения языком резко болезненны, а иногда и невозможны.
Абсцесс переднего отдела подъязычной области вскрывают со стороны собственно полости рта разрезом длиной 1,5—2 см через слизистую оболочку подъязычной складки соответственно тем зубам, к которым прилегает выбухание. Далее тупым путем проходят к выбуханию, давая отток скопившемуся там экссудату. Обращают внимание на проходящий здесь поднижнечелюстной проток слюнной железы и ее выводное отверстие. При абсцессе челюстно-язычного желобка разрез производят на участке наибольшего выбухания тканей. Во избежание ранения язычного нерва, а также расположенной около него язычной артерии и вены острие скальпеля направляют в сторону альвеолярного отростка. Если после рассечения слизистой оболочки гной не выделяется, то тупым путем проходят более глубокие ткани и таким образом вскрывают гнойник.
флегмону вскрывают со стороны собственно полости рта разрезом через слизистую оболочку альвеолярного отростка длиной 4—5 см и тупым путем проходят в ткани, где возможно скопление гноя. Двустороннюю флегмону вскрывают двумя аналогичными разрезами, в отдельных случаях делают разрез со стороны кожных покровов в поднижнечелюстном треугольнике и, дойдя до челюстно-подъ-язычной мышцы, пересекают ее. Хороший эффект дает сочетание проведения внутриротового и внеротового доступов для вскрытия воспалительных очагов.
Распространение воспалительных явлений из челюстно-язычного желобка на всю подъязычную область, в поднижнечелюстной треугольник, а также на все ткани дна полости рта может привести к опасным для жизни больных осложнениям.
Абсцесс и флегмона позадичелюстной области. Гнойные процессы в позадичелюстной области развиваются вторично при распространении инфекции из крыловидно-нижнечелюстного и окологлоточного пространств, реже — из околоушно-жевательной области и поднижнечелюстного треугольника.
Границы позадичелюстной области: верхняя — нижняя стенка наружного слухового прохода и капсула височно-нижнечелюстного сустава; нижняя — нижний край нижней челюсти; передняя —
1184
225
задний край ветви нижней челюсти и внутренней крыловидной мышцы; задняя — сосцевидный отросток пирамиды височной кости и грудиноключично-сосцевидная мышца; внутренняя — шиловидный отросток пирамиды височной кости с прикрепляющимися к нему мышцами; наружная — жевательная фасция. В позадичелюстной области находится дистально-нижний отдел околоушной слюнной железы вместе с участком фасциальной капсулы. Позадичелюстная область сообщается с окологлоточным и крыловидно-нижнечелюст-ным пространством.
Различают абсцесс и флегмону позадичелюстной области.
Воспалительные заболевания позадичелюстной области характеризуются усилением самопроизвольных болей, особенно при повороте головы, нарастанием ограничения открывания рта. При внешнем осмотре и пальпации наблюдается плотная болезненная припухлость позади ветви нижней челюсти, которая сглаживает ее контуры. Кожа над ней спаяна, в складки не собирается, ярко-красного цвета. Мочка уха приподнята, отмечаются неприятные ощущения в слуховом проходе, нередко понижение слуха на пораженной стороне. Ограничение открывания рта нарастает, воспалительная контрактура обычно бывает III степени. В сочетании с воспалительными явлениями в других областях заболевание носит характер распространенной флегмоны.
Абсцесс и флегмону позадичелюстной области вскрывают разрезом длиной 3—4 см параллельно переднему краю грудиноключич-но-сосцевидной мышцы и отступя от заднего края ветви нижней челюсти. Проведя рассечение кожи и фасции, раздвигают ткани и тупым путем проходят к основанию позадичелюстной ямки. Следует учитывать расположенный здесь участок околоушной слюнной железы и ствол лицевого нерва во избежание их травмы.
Воспалительный процесс из позадичелюстной области может распространяться на близлежащие области, а также спускаться вниз на области шеи.
Абсцесс и флегмона подглазничной области. Воспаление возникает в результате распространения инфекции от верхнего клыка и первого малого коренного зуба, реже — от верхнего бокового резца или второго малого коренного зуба. Процесс в подглазничной области может развиваться вторично вследствие распространения инфекции из щечной области.
Границы подглазничной области: верхняя — подглазничный край;
нижняя — альвеолярный отросток верхней челюсти; внутренняя — боковая граница носа; наружная — скуловерхнечелюстной шов. Между находящимися здесь мимическими мышцами расположены клетчаточные прослойки.
Различают абсцесс подглазничной области, или абсцесс клыко-вой ямки, и флегмону подглазничной области.
При абсцессе клыковой ямки больные жалуются на боли в пораженной области. Вначале абсцесс клыковой ямки может напоминать острый гнойный периостит в области передней поверхности верхней челюсти. Появляется припухлость подглазничной и щечной
226
области, верхней губы. Крыло носа несколько приподнимается, сглаживается носогубная борозда. Припухлость мягкая, слабоболезненная, кожа в цвете не изменена, в складку собирается.
Верхний свод преддверия рта сглажен, слизистая оболочка над ним гиперемирована и отечна. При пальпации в глубине определяется участок болезненности. Он более отчетливо выявляется при бимануальной пальпации.
При флегмоне подглазничной области наблюдаются резкие самопроизвольные боли, отдающие в глаз, висок. Характерна диффузная припухлость в подглазничной, щечной областях, распространяющаяся на скуловую область, верхнюю губу, нижнее, а иногда верхнее веко. Ткани по передней поверхности тела верхней челюсти инфильтрированы, болезненны при пальпации. Кожа над инфильтратом ярко-красная, спаяна, в складку собирается с трудом.
В преддверии рта по верхнему своду воспалительные изменения носят более разлитой характер, чем при абсцессе.
Абсцесс подглазничной области вскрывают разрезом по верхнему своду преддверия рта соответственно передней поверхности тела верхней челюсти. Далее тупым путем по кости проникают в клы-ковую ямку, давая отток гною.
Хирургическое вмешательство при флегмоне подглазничной области проводят так же, как при абсцессе, — разрезом от второго резца до второго малого коренного или первого большого коренного зуба, тупым путем проходят по передней поверхности верхней челюсти, достигая под контролем пальца подглазничного края тела верхней челюсти. При недостаточном оттоке гноя из раны в полости рта или при расположении экссудата ближе к кожным покровам проводят разрез параллельно подглазничному краю тела верхней челюсти. Возможно также вскрытие флегмоны разрезом через кожу по носогубной борозде.
Из подглазничной области гнойный процесс нередко рапростра-няется на щечную, скуловую области, иногда вовлекается в процесс клетчатка глазницы. Возможно распространение инфекции по ходу лицевой вены и возникновение тромбофлебита с последующим переходом на синусы твердой мозговой оболочки, создающее угрозу для жизни больного.
Абсцесс и флегмона щечной области. Причиной гнойных заболеваний щечной области является распространение инфекции от верхних или нижних больших или реже малых коренных зубов. Иногда абсцесс или флегмона щечной области развивается как осложнение острого гнойного периостита верхней или нижней челюсти в результате прорыва «периостального барьера». В некоторых случаях щечная область поражается в результате распространения инфекции из подглазничной, околоушно-жевательной областей и подвисочной ямки.
Границами щечной области являются: верхняя — нижняя граница скуловой кости; нижняя — нижний край основания нижней челюсти;
передняя — подглазничная область, область рта и подбородочный треугольник; задняя — передний край жевательной мышцы. К щеч-
ч*
227
нои мышце снаружи прилегает подкожная клетчатка, внутри — подслизистая основа. В состав щечной области входит жировое тело щеки, которое заключено в фасциальныи футляр и сообщается с околоушной областью, подвисочной ямкой.
При абсцессе щечной области больные жалуются на незначительные локальные боли, усиливающиеся при пальпации. Гнойный очаг может формироватья в клетчатке между кожей и щечной мышцей. В таких случаях характерно наличие ограниченного, чаще округлой формы инфильтрата, расположенного в зависимости от зуба — источника инфекции — в верхнем или нижнем отделе щечной области. Незначительно выражен отек в прилежащих к очагу тканях. Довольно быстро инфильтрат спаивается с кожей, она приобретает интенсивно-розовый или красный цвет. При пальпации четко отмечается флюктуация. Расположение подкожного абсцесса соответственно верхней челюсти характеризуется более выраженным отеком тканей в его окружности, флюктуан,ия не всегда определяется, а пальпируется лишь участок наибольшей болезненности. Нередко течение процесса бывает медленным и вялым. Формирование гнойника может продолжаться 1—2 нед и более. После вскрытия гнойника отделяемое скудное, полость абсцесса заполнена вялыми грануляциями. Гнойник, расположенный в клетчатке между щечной мышцей и слизистой оболочкой щеки, отличается значительной припухлостью в щечной области вследствие отека. Кожа несколько изменена в цвете — розовой окраски, в складку собирается с трудом. При ощупывании в толще щеки определяется плотный инфильтрат, часто спаянный с альвеолярным отростком верхней челюсти. Слизистая оболочка щеки резко пшеремирована, отечна, на ней видны отпечатки зубов, отмечается участок болезненности. Через 2—3 дня от начала заболевания намечается размягчение в центральных отделах инфильтрата и появляется флюктуация. Иногда образуется несколько сообщающихся между собой очагов размягчения.
При флегмоне щечной области больные жалуются на резкие, самопроизвольные боли, усиливающиеся при открывании рта и жевании. Возникают значительной протяженности инфильтрат в щечной области, выраженный отек окружающих тканей, распространяющийся на нижнее и верхнее веки, вследствие чего глазная щель сужается или полностью закрывается, на верхнюю, иногда нижнюю губу, поднижнсчелюстной треугольник. Кожа в щечной области красного цвета, инфильтрирована, в складку не собирается. Наблюдаются отек и гиперемия слизистой оболочки щеки, верхнего и нижнего свода преддверия рта. Нередко слизистая оболочка выбухает и видны отпечатки наружных поверхностей верхних и нижних зубов.
Поверхностно расположенный абсцесс щечной области вскрывают в месте наибольшей флюктуации со стороны кожных покровов. При локализации абсцесса ближе к слизистой оболочке или в толще щеки разрез проводят в полости рта со стороны верхнего, реже нижнего свода преддверия рта и тупым путем проходят в полость
228
гнойника. Из эстетических соображений при флегмоне также стараются создать отток экссудата со стороны полости рта, проводя разрез в преддверии рта. При недостаточности оттока из такой раны показан оперативный подход со стороны кожи с учетом направления ветвей лицевого нерва и околоушного протока данной железы. Иногда прибегают к двустороннему опорожнению гнойных очагов внут-риротовым и внеротовым разрезами.
Гнойный процесс из щечной области может распространяться в околоушно-жевательную область, подвисочную ямку, височную область, а также переходить на крыловидно-нижнечелюстное пространство.
Абсцесс подвисочной ямки, флегмона подвисочной и крыло-видно-небной ямок. Воспалительные процессы в подвисочной и крыловидно-небных ямках отличаются своеобразием. Причиной их чаше являются верхний зуб мудрости, реже — второй или первый верхний большой коренной зуб. Инфекция распространяется в ткани, прилежащие к бугру верхней челюсти, и отсюда может перейти в подвисочную и крыловидно-небную ямки. Воспаление в подвисочной ямке возможно при инфицированяи во время проведения тубераль-ной анестезии, в частности при неправильной ее технике и ранениях крыловидного венозного сплетения, вследствие чего возникают гематома и ее нагноение. Кроме того, гнойные заболевания подвисочной и крыловидно-небной ямок развиваются в результате распространения процесса из крыловидно-нижнечелюстного и окологлоточного пространств. Тесная анатомическая связь между клет-чаточными образованиями в подвисочной и крыловидно-небной ямках часто не дает возможности установить точную локализацию развивающихся здесь гнойных воспалительных процессов.
Подвисочная ямка располагается у основания черепа и отграничивается от находящейся выше и кнаружи от нее височной области подвисочным гребнем. Ее границы: верхняя — височная поверхность большого крыла клиновидной кости, внутренняя — латеральная пластинка крыловидного отростка клиновидной кости и к рыловидно-глоточная часть мышечной оболочки глотки; передняя — бугор верхней челюсти; наружная — ветвь нижней челюсти. Кверху подвисочная ямка сообщается с височной областью, сзади и снаружи граничит с позадичелюстной областью, книзу и кнаружи сообщается с крыловвдно-нижнечелюстным и с окологлоточным пространствами. Кнутри от подвисочной ямки находится сообщающаяся с ней крыловидно-небная ямка. Границами крыловидно-небной ямки являются: передняя — подвисочная поверхность тела верхней челюсти; задняя — верхнечелюстная и глазничная поверхность большого крыла клиновидной кости; нижняя — устье крыловидного канала; внутренняя !— верхнечелюстная поверхность перпендикулярной пластинки небной кости. Крыловидно-небная ямка через нижнюю глазничную щель сообщается с глазницей, круглое отверстие — с полостью черепа. Эти пути определяют распространение инфекции по' венозной системе, в том числе в костномозговую1 полость.
229
Различают абсцесс подвисочной ямки, флегмону подвисочной ямки и флегмону подвисочной и крыловидно-небной ямок\
При абсцессе подвисочной ямки гнойник располагается в большинстве случаев в клетчатке у подвисочной поверхности тела верхней челюсти и между латеральной и медиальной крыловидными мышцами. Характерны самопроизвольные боли, ограничение откры-вания рта. Клинически при этой локализации внешних изменений конфигурации лица нет. Иногда заметен небольшой воспалительный отек щечной и скуловой областей, распространяющийся на нижний отдел височной области. В результате близости крыловидных мышц ограничивается, иногда значительно, открывание рта. При осмотре преддверия рта (щеку несколько оттягивают кнаружи) обнаруживаются отечность и гиперемия слизистой оболочки верхнего свода переходной складки на уровне больших коренных зубов. При ощу-пывании удается установить инфильтрат в области верхнего свода, а нередко и на участке между верхней челюстью и средним краем ветви нижней челюсти. Однако при пальпации здесь часто определяется лишь болезненность на ограниченном участке.
При флегмоце подвисочной ямки отмечаются усиление болей, иррадиация их в висок и глаз. Нередко боли усиливаются при глотании.
При внешнем осмотре наблюдаются припухлость воспалительного характера в нижнем отделе височной и верхнем отделе околоуш-но-жевательной области в виде песочных часов, а также коллатеральный отек в подглазничной, щечной областях. Ткани мягкие, болезненные, кожа в складку собирается с трудом, цвет ее не изменен. Значительно выражена воспалительная контрактура жевательных мышц (III степени). В полости рта отмечаются такие же изменения, как при абсцессе, но иногда — лишь отек и гиперемия слизистой оболочки и болезненность по верхнему своду преддверия рта.
Флегмона, развивающаяся в подвисочной и крыловидно-небной ямках, характеризуется значительными головными болями, болями в области верхней челюсти, иррадиирующими в глаз и висок. Появляется припухлость в щечной, нижнем отделе височной, верхнем отделе околоушно-жевательной областей, распространяющаяся на веки. При флегмоне подвисочной и крыловидно-небной ямок состояние больных тяжелое или средней тяжести, температура тела до 40°С, озноб. При пальпации припухших тканей отмечаются инфильтрация и болезненность в нижнем отделе височной области, иногда болезненность при надавливании на глазное яблоко на стороне локализации воспалительного процесса. Открывание рта ограничено. Слизистая оболочка верхнего свода преддверия рта гиперемирована и отечна, при пальпации в глубине тканей определяется болезненный инфильтрат, распространяющийся до переднего края венечного от-
По Международной анатомической номенклатуре в состав подвисочной ямки входит крыловидно-небная ямка. Учитывая особенности проявлений гнойного процесса, выделяем абсцесс и флегмону подвисочной ямки и флегмону подвисочной и крыловидно-небной ямок.
230
ростка. У отдельных больных начальные проявления флегмоны подвисочной и крыловидно-небной ямок могут остаться незамеченными. Заподозрить поражение подвисочной и крыловидно-небной ямок можно лишь при нарастающем ухудшении общего состояния больного, а также при увеличении отека и появлении инфильтрата в нижнем отделе височной области.
Оперативное вмешательство по поводу абсцесса подвисочной ямки выполняют со стороны верхнего свода преддверия рта, делая разрез длиной 2—3 см, отступя кнаружи на 0,5 см позади скулоальвео-лярного гребня. После рассечения слизистой оболочки тупым путем при помощи желобоватого зонда или изогнутого кровоостанавливающего зажима проходят вверх и внутрь, обходя, таким образом, бугор верхней челюсти, вскрывают гнойник.
Флегмону подвисочной ямки иногда вскрывают таким же разрезом с раздвиганием тканей тупым путем до латеральной пластинки крыловидного отростка клиновидной кости. В других случаях флегмону подвисочной ямки или подвисочной и крыловидно-небной ямок вскрывают разрезом через кожу соответственно переднему краю височной мышцы. При этом, рассекая кожу и подкожную клетчатку, височную фасцию, раздвигают волокна височной мышцы, проникают до чешуйчатой части височной кости и, огибая подвисочный гребень изогнутым инструментом, входят в подвисочную ямку. При проведении разреза по ходу скуловой дуги резецируют ее участок и пересекают венечный отросток нижней челюсти, далее тупым путем проходят в подвисочную ямку. Флегмону подвисочной и крыловидно-небной ямок можно вскрывать наружным разрезом, проведенным в поднижнечелюстной области. Отделив прикрепление медиальной крыловидной мышцы от крыловидной бугристости ветви нижней челюсти, тупым путем проникают вверх, вперед и, раздвигая ткани между бугром верхней челюсти и ветвью нижней челюсти, вскрывают гнойник.
Нередко результаты оперативного вмешательства — получение воспалительного экссудата, участков некротизированных тканей из подвисочной и крыловидно-небной ямок — являются основанием для окончательного диагноза флегмоны.
Гнойный воспалительный процесс из подвисочной и крыловидно-небной ямок может распространяться на височную, околоушно-жевательную области, крыловидно-нижнечелюстное и окологлоточное пространства.
Флегмона подвисочной и крыловидно-небной ямок может также осложняться распространением инфекции на клетчатку глазницы, вены лица, последующим развитием тромбоза синусов твердой мозговой оболочки.
Абсцесс и флегмона височной области возникают вторично при распространении одонтогенной инфекции из щечной и околоушно-жевательной областей, крыловидно-нижнечелюстного и окологлоточного пространств, а также из подвисочной ямки.
Границами височной области являются: наружная — височная фасция, расщепляющаяся в нижнем отделе на поверхностную и
231
глубокую пластинки, которые прикрепляются к верхнему краю скуловой дуги. В образовавшейся межфасциальной щели находится жировая клетчатка; внутренняя — чешуйчатая часть височной кости;
нижняя — подвисочный гребень большого крыла клиновидной кости;
верхняя и задняя — край чешуйчатой части височной кости; передняя — скуловая и лобная кости. В височной области, в переднем и нижнем ее отделах, а также кнутри от височной мышцы находится значительное количество жировой клетчатки. Последняя сообщается с клетчаткой подвисочной и крыловидно-небнои ямок. В переднем отделе к височной области прилежит жировое тело щеки. Клетчатка, расположенная между поверхностной пластинкой височной фасции и височной мышцей, спускается вниз и переходит на переднюю поверхность скуловой кости.
Абсцессы височной области встречаются редко, флегмоны — чаще.
В связи с тем что воспалительный процесс в височной области возникает вторично, жалобы больных на обычные для флегмоны боли, боли общего характера, связанные с интоксикацией, возрастают. Появляется припухлость над скуловой дугой и захватывающая височную ямку; коллатеральный отек распространяется на теменную и лобную области. Нередко можно наблюдать отечность скуловой области, верхнего и реже нижнего века. Нарастает ограничение открывания рта. При пальпации отмечается плотный, болезненный инфильтрат, рапространяющийся обычно из нижних или передних отделов височной области вверх. Кожа над ним спаяна, в складку не собирается, но в цвете изменена не всеща. Поверхностное рас-плавление тканей характеризуется появлением флюктуации; при гнойных процессах, развивающихся под височной мышцей или между пучками, наблюдается участок значительной болезненности, флюктуация возникает позднее.
При абсцессах и флегмонах височной области в первую очередь проводят хирургические вмешательства, обеспечивающие свободный отток гноя из основного гнойного очага в клетчаточных пространствах головы и шеи. Флегмону височной области вскрывают со стороны кожных покровов височной области разрезом параллельно ходу ветвей поверхностной височной артерии, иногда делают несколько веерообразных разрезов, располагая их параллельно ходу артериальных стволов. При глубоком скоплении экссудата проводят широкий дугообразный разрез по ходу височной линии, пройдя тупым путем под височную мышцу. Его сочетают также с разрезом над скуловой другой.
Флегмона височной области, особенно при поражении глубоко расположенной под мышцей клетчатки, может осложниться вторичным кортикальным остеомиелитом чешуйчатой части височной кости, а также проникновением инфекции в мозговые оболочки и мозг (менингит, менингоэнцефалит, абсцесс мозга), что делает прогноз при таких осложнениях серьезным для жизни больных.
Абсцесс и флегмона скуловой области. Эти процессы развиваются при распространении гнойного экссудата из соседних областей лица — подглазничной и щечной.
232
![]()
Больные с абсцессом скуловой области жалуются на умеренные боли в пораженной области. В скуловой области имеется ограниченный воспалительный инфильтрат, который довольно быстро размягчается. Кожа над ним спаивается с подлежащими тканями, приобретает ярко-красный цвет.
Больных с флегмоной" беспокоят самопроизвольные боли в скуловой области, иррадиирующие в подглазничную и височную области. Они усугубляют болевые ощущения, связанные с первичными гнойными очагами в соседних областях. Воспалительная отечность выражена значительно, распространяется на подглазничную, височную, щечную и околоушно-жевательную области. При пальпации соответственно расположению скуловой кости определяется различной протяженности плотный инфильтрат. Открывание рта несколько ограничено в результате вовлечения в воспалительный процесс верхнего отдела жевательной мышцы. Нередко отмечается усиление болезненности при открывании рта. В преддверии рта, по верхнему своду на уровне больших коренных зубов обнаруживается отечная и гиперемированная слизистая оболочка. Постепенно инфильтрат размягчается, наступает истончение мягких тканей, гнойный экссудат выходит под кожу или может распространяться к наружному углу глазной щели, где происходит самопроизвольное вскрытие гнойного очага.
Оперативное вмешательство при абсцессах и флегмонах скуловой области производят в месте наиболее выраженной флюктуации, делая разрез кожи параллельно ходу ветвей лицевого нерва. Гнойный процесс из скуловой области может распространиться на околоушно-жевательную область, при длительном течении абсцессов и флегмон развивается вторичный кортикальный остеомиелит.
Абсцесс и флегмона языка. Гнойные воспалительные заболевав ния языка могут быть одонтогенной, стоматогенной, тонзиллогенной
природы.
Одонтогенный абсцесс или флегмона в межмышечных промежутках корня языка возникает при переходе гнойного процесса из области нижних передних зубов. Абсцессы спинки и тела языка развиваются в результате однократных или повторных повреждений слизистой оболочки при прикусывании, травме рыбьей костью, стоматологическими инструментами, острыми краями зубов, зубными протезами и др., а также при стоматите. В некоторых случаях воспалительный процесс в языке развивается на фоне острого тонзиллита. Распространение инфекции из подъязычной, реже из под-подбородочной области, также ведет к развитию гнойного процесса
233
Язык представляет собой мышечный орган. В области спинки и тела языка мышечные пучки имеют продольное, поперечное и вертикальное переплетенные направления. Между ними нет значительных соединительнотканных прослоек. У корня языка в промежутках между правой и левой подбородочно-язычными, подъязычно-язычными и шилоязычными мышцами располагается рыхлая клетчатка. В области корня языка имеются и другие щелевидные промежутки, расположенные симметрично несколько кнаружи от предыдущих, где также имеются прослойки клетчатки. Изнутри они ограничены подбородочно-язычными, а снаружи — подъязычно-язычными мышцами. В этих межмышечных щелях среди рыхлой клетчатки справа и слева проходят язычные артерии, располагаются небольшие лимфатические узлы.
Различают абсцессы спинки, тела, глубокой его части — корня языка и флегмону языка.
Абсцесс спинки и тела языка локализуется в правой или левой его половине, в центре языка, в среднем отделе спинки языка. Больные жалуются на боли в языке, отдающие в ухо. Движения языка ограничены и болезненны, речь затруднена, глотание болезненно. Внешне изменений нет, пальпируются увеличенные болезненные лимфатические узлы в подподбородочном или в переднем отделе одного из поднижнечелюстных треугольников. Открывание рта свободное. Отмечается утолщение половины языка вследствие инфильтрации бокового его отдела, плотного, резко болезненного, покрытого ярко-красного цвета слизистой оболочкой. У отдельных больных воспалительный отек распространяется на нижнюю поверхность языка и подъязычную складку. Среди разлитого инфильтрата в толще языка можно отметить участок болезненности, в более поздних стадиях —очаг размягчения и флюктуации. Иногда происходит самопроизвольный прорыв гнойника, после чего воспалительные явления стихают. У некоторых больных процесс может распространиться на другую половину языка.
Абсцесс корня языка развивается в соединительнотканных прослойках между парными мышцами языка, над челюстно-подъязыч-ной мышцей. Сравнительно реже абсцесс бывает в межмышечном промежутке, расположенном несколько сбоку от средней линии, в окружности проходящей здесь язычной артерии.
Больные с абсцессом основания языка отмечают резкие боли в языке, невозможность глотания.
Абсцесс корня языка обычно характеризуется нерезко выраженной припухлостью в средних отделах подподбородочной области. Кожа на этом участке не изменена, хорошо собирается в складку, определяется болезненность в области средней линии. Открывание рта свободное, но болезненное. Язык увеличен, подвижность его органичена, в связи с чем речь невнятная. Он равномерно отечный и плотный, по средней линии болезненный.
Флегмона тела языка характеризуется распространением воспалительных явлений на клетчаточные прослойки между мышцами корня языка, вниз — к шву челюстно-подъязычных мышц и вверх —
234
до переплетения мышц языка. У больных наблюдаются более интенсивные боли в языке, отдающие в ухо, глотание резко болезненно, речь невнятная, нередко затрудненное дыхание.
Воспалительная припухлость из подподбородочного треугольника распространяется на передние отделы поднижнечелюстных треугольников. Регионарные лимфатические узлы увеличены, болезненны, спаяны друг с другом. В глубине подподбородочной области пальпируется разлитой болезненный инфильтрат.
Открывание рта ограничено, отмечается воспалительная контрактура жевательных мышц. Язык значительно увеличен, движения его ограничены и резко болезненны. Нередко увеличенный язык не помещается в полости рта, а выдается вперед, за зубной ряд, в стороны и выбухает вверх, что заставляет больных держать рот полуоткрытым. Язык обложен белесоватым налетом, из полости рта исходит неприятный гнилостный запах. Глотание обильной вязкой слюны резко затруднено, иногда невозможно. В некоторых случаях в связи с распространением отечности на подгортанник и черпаловидно-надгортанные складки появляются затруднение дыхания, осиплость голоса.
Оперативное вмешательство по поводу абсцесса спинки и тела языка проводят продольным разрезом по краю или спинке языка через участок размягчения или болезненности. После рассечения слизистой оболочки тупым путем проходят между пучками мышц и опорожняют гнойник.
Абсцесс или флегмону корня языка вскрывают разрезом длиной до 4 см в подподбородочном треугольнике по средней линии. Раздвинув края раны, рассекают по шву челюстно-подъязычную мышцу. Если гноя в этом участке нет, тупым путем проникают кверху между подбородочно-подъязычными и подбородочно-язычными мышцами или несколько латеральное и кзади — между подбород-чно-язычной и подъязычно-язычной мышцами, где обнаруживают скопление экссудата. Из эстетических соображений проводят дугообразный разрез кпереди от подъязычной кости и параллельно краю нижней челюсти. Рассекают кожу, подкожную клетчатку, переднее брюшко обеих двубрюшных мышц и по шву челюстно-подъязычную мышцу, а затем тупым путем проникают в межмышечные промежутки корня языка.
Гнойные воспалительные процессы в языке могут распространяться от спинки и тела языка в другие его отделы, в подъязычную область, на ткани дна полости рта, в крыловидно-нижнечелюстное и окологлоточное пространства, спускаться в область шеи. Одновременное поражение корня языка, окологлоточных пространств и дна полости рта может вести к стенозу дыхательных путей и асфиксии, что делает прогноз серьезным для жизни пациентов.
РАСПРОСТРАНЕННЫЕ ФЛЕГМОНЫ ЛИЦА И ШЕИ
Из области, прилегающей к нижней челюсти или к верхней челюсти, гнойный воспалительный процесс может распространяться в соседние ткани. Характерны прогрессирование инфекционно-вос-
235
воротниковым разрезом с последующим пересечением волокон че-люстно-подъязычной мышцы. Иногда наружные разрезы сочетают с разрезами в собственно полости рта — через слизистую оболочку альвеолярного отростка нижней челюсти, по подъязычным складкам.
При флегмоне дна полости рта может наблюдаться распространение процесса на крыловидно-нижнечелюстиое и окологлоточное пространства, на другие передние и латеральные области шеи с вовлечением сосудисто-нервного влагалища, сосудисто-нервного пучка, средостения.
Следует отметить своеобразное течение флегмон дна полости рта, в развитии которых участвуют анаэробные микробы, в том числе Clostr. perfringens. Act. hystolyticus, Act. aedematicus, Clostr. septicum, неспорогенные анаэробы. Прогрессирующее течение с развитием гангренозного или гнилостно-гангренозного воспаления тканей и последующим их некрозом принято обозначать как ангина Людвига (angina Ludwigi). При ангине Людвига поражаются все ткани, относящиеся ко дну полости рта, а также крыловидно-ниж-нечелюстное и окологлоточное пространства. Отмечается тенденция к дальнейшему распространению процесса на другие прилежащие области, в том числе на передние и боковые отделы шеи (рис. 65).
Кроме жалоб, характерных для флегмон дна полости рта, обычно отмечают удушье, симптомы интоксикации: лихорадку, бессонницу, возбуждение, нередко бред. Характерно вынужденное положение больного сидя, полулежа с наклоненной вперед головой, которой он избегает двигать. Лицо больного бледное с землистым оттенком и нередко желтушного цвета.
Разлитой плотный и болезненный инфильтрат, расположенный в обеих поднижнечелюстных, подподбородочной областях, распространяется вверх на околоушные и щечные области, вниз на шею. Кожа над инфильтратом спаяна, в первые дни заболевания в цвете не изменена. В дальнейшем она приобретает красный оттенок, иногда на ней видны синевато-багровые пятна или пузыри (рис. 66). При пальпации инфильтрат плотный, участков флюктуации не определяется, но часто отмечается крепитация.
Рот больного полуоткрыт, из него вытекает густая вязкая слюна. Одновременно открывание рта ограничено и резко болезненно. Прием пищи и разговор затруднены, речь невнятная.
Слизистая оболочка подъязычных складок резко приподнята, выбухает в виде валика, который выше коронок зуба. На поверхности слизистой оболочки виднеется фибринозный налет. Язык приподнят к небу, обложен, изо рта гнилостный запах.
При хирургическом вмешательстве широко вскрывают наружными разрезами пораженные клетчаточные пространства: поднижне-челюстные, подподбородочный треугольники, подъязычные области, промежуток между подбородочно-язычными мышцами языка, а также вовлеченные в процесс окологлоточные и крыловидно-нижнече-люстные пространства.
Целесообразно проведение воротникового или дугообразного разреза ниже края нижней челюсти и широкое вскрытие всех пора-
238
доенных областей путем рассечения челюстно-подъязычной мышцы. При вскрытии отмечаются характерные изменения в тканях: расположенная здесь клетчатка имеет серо-зеленый, темно-бурый до черного цвет; гноя нет, из тканей выделяется мутная кровянистая иди коричневато-серая зловонная жидкость, иногда с пузырьками газа. Клетчатка, мышцы некротизированы, представляют собой сероватую зловонную массу (см. рис. 65).
После операции благоприятное течение заболевания характеризуется снижением температуры тела, улучшением общего состояния больного. Из операционных ран начинает выделяться гной, отторгаются омертвевшие ткани, если они не были удалены при операции, и постепенно появляются грануляции. Дальнейшее заживление ран протекает обычно без осложнений. В других случаях — при гнилостно-некротической флегмоне воспалительные явления склонны к прогрес-сированию. Чаще развиваются медиастиниты, но может быть восходящее распространение инфекции. Воспалительное заболевание может осложняться сепсисом, при котором опасны для жизни больных септический шок и острая дыхательная недостаточность.
Прогноз при флегмоне дна полости рта, особенно гнилостно-некротической, с осложнениями, серьезен для жизни больных.
Распространенные флегмоны областей, прилегающих к верхней челюсти, развиваются при прогрессировании гнойной инфекции. Из областей, прилегающих к верхней челюсти — щечной, подглазничной или подвисочной, крыловидно-небной ямки инфекция может распространяться в соседние ткани. В таких случаях распространенные флегмоны характеризуются симптомами гнойного процесса этих анатомических локализаций в разных сочетаниях. Чаще процесс распространяется в височную область, клетчатку глазницы, а также поверхностные или глубокие области, прилегающие к нижней челюсти.
При распространении процесса из подглазничной области в щечную, из щечной в околоушно-жевательную требуется вскрытие гнойных очагов как внутриротовым, так и наружным доступом. Одновременное поражение подвисочной и крыловидно-небной ямок нередко ведет к распространению инфекции в височную область. При этом воспалительная припухлость распространяется на всю височную область, увеличивается степень контрактуры челюстей. В таких случаях необходимо внутриротовое раскрытие очагов воспаления дополнить наружным доступом в височной области — радиальными разрезами или окаймляющим височную мышцу разрезом. Следует пройти ткани между фасциальными прослойками и мышечными пучками и вскрыть этим доступом подвисочную ямку. Контраопер-туры позволяют создать достаточно широкий отток из воспалительных очагов и удалить некротизированные ткани. Распространенная флегмона подвисочной, крыловидно-небной ямок, височной области может осложняться вследствие прогрессирования воспалительных явлений абсцессом мозга, гнойным менингоэнцефалитом. При длительном заболевании развивается вторичный кортикальный остеомиелит чешуи височной кости.
239
Достаточно редко процесс из подвисочной, крыловидно-небной ямки, височной области спускается вниз в крыловидно-нижнечелю-стное, окологлоточное пространства, околоушно-жевательную область. В таких случаях описанные методики вскрытия дополняют поднижнечелюстным подходом для опорожнения областей по наружной и внутренней поверхности ветви нижней челюсти, окологлоточного пространства.
Наиболее грозным осложнением флегмоны как подвисочной и крыловидно-небной ямок, так и подглазничной области является распространение инфекционно-воспалительного процесса в глазницу.
Абсцесс и флегмона глазницы. Гнойный воспалительный процесс развивается в клетчатке глазницы при распространении одонтоген-ных гнойных заболеваний из областей, прилегающих к верхней или реже — нижней челюсти. При флегмонах подглазничной области и подвисочной и крыловидно-небной ямок, реже при остром остеомиелите верхней челюсти, остром воспалении верхнечелюстной пазухи, наблюдается переход гнойного процесса в глазницу. Воспалительный процесс в глазнице может возникать также в результате гнойного тромбофлебита, распространяющегося из подглазничной области по угловой вене, из областей, прилегающих к нижней челюсти, через крыловидное венозное сплетение и глазные вены.
Границы глазницы соответствуют ее стенкам. Клетчатка располагается достаточно равномерно в окружности глазного яблока. В ди-стальном отделе глазницы имеется скопление клетчатки, сообщающейся через нижнюю глазничную щель с клетчаткой крыловидно-небной ямки.
Абсцесс в глазнице сопровождается усилением болей пульсирующего характера в области глазного яблока, головными болями и жалобами, связанными с нарушением зрения. При абсцессе глазницы появляется воспалительная припухлость в области век. Цвет кожи может быть не изменен, иногда кожа век синюшного цвета вследствие застойных явлений. При пальпации веки не инфильтрированы, мягкие, безболезненные. Слизистая оболочка конъюнктивы гипере-мирована, отечна, нередко синюшного цвета. Давление на глазное яблоко болезненно, отмечаются экзофтальм, нарушение зрения (появление мушек перед глазами, двоение в глазах).
Жалобы при флегмоне глазницы носят интенсивный характер:
пульсирующие боли в области глазницы с иррадиацией в висок, лоб, подглазничную область, резкие головные боли. Подвижность глазного яблока ограничивается, чаще в одну сторону. Воспалительные явления нарастают, увеличивается инфильтрация век, конъюнктива отекает и выбухает между полусомкнутыми веками (хемоз), появляется диплопия с последующим прогрессирующим снижением зрения (рис. 67). При исследовании глазного дна наблюдается расширение венул сетчатки, отмечаются выраженные нарушения зрения.
Развитие тромбоза пещеристого синуса твердой мозговой оболочки характеризуется увеличением коллатерального отека век, развитием этих явлений в области век другой глазницы, ухудшением общего состояния и нарастанием признаков интоксикации.
240
При воспалительных заболеваниях в области глазницы проводят безотлагательное оперативное вмешательство. Гнойный очаг в зависимости от локализации вскрывают разрезом в области нижнего или верхнего века на уровне входа в глазницу, проходят тупым путем по костной стенке и проникают до жирового тела. Возможен оперативный подход в глазницу через врехнечелюстную пазуху путем трепанации нижней стенки глазницы. Этот доступ дает возможность пройти в нижние, боковые и дистальные отделы глазницы и целесообразен при первичном поражении верхнечелюстной пазухи. Некоторые авторы рекомендуют в случаях, осложнившихся панофтальмитом, производить экзентерацию глазницы (удаление ее содержимого). Это позволяет обеспечить хороший отток гнойного экссудата и предупредить развитие гнойного менингита. Иногда проводят оба разреза — наружным и через верхнечелюстную пазуху доступами в глазницу, создавая лучший отток экссудата.
Прогноз при флегмоне глазницы весьма серьезен, флегмона глазницы может осложняться дальнейшим распространением инфекции в мозговые оболочки, синусы твердой мозговой оболочки, головной мозг. Частыми осложнениями являются атрофия зрительного нерва и слепота.
ОСЛОЖНЕНИЯ АБСЦЕССОВ И ФЛЕГМОН ЛИЦА И ШЕИ'
Абсцессы, флегмоны лица и шеи могут осложняться вторичным кортикальным остеомиелитом. В случае распространения процесса возможны такие серьезные осложнения, как медиастинит, тромбоз пещеристого синуса твердой мозговой оболочки, менингит, менин-гоэнцефалит, абсцесс мозга, сепсис.
Вторичный кортикальный остеомиелит костей лица развивается при локализации гнойного процесса в поднижнечелюстной, около-ушно-жевательной, подглазничной, скуловой, височной областях. При гнойном расплавлении околочелюстных тканей гибнет омываемый гноем поверхностный участок кости.
Клиническая картина характеризуется отсутствием регресса воспалительных явлений, гноетечением из раны, повторными обострениями процесса. На рентгенограмме видны тонкие пластиночные секвестры по нижнему краю тела, наружной поверхности ветви нижней челюсти, верхнеглазничному краю верхней челюсти, наружной поверхности тела скуловой и чешуе височной костей. При лабораторном исследовании крови обнаруживаются умеренный лейкоцитоз, иногда лейкопения, лимфоцитоз, увеличение СОЭ.
Диагноз. Диагностика осуществляется на основании клинической картины, рентгенологических и лабораторных данных.
' Аналогичные осложнения наблюдаются при одонтогенном остеомиелите, фурункулах, карбункулах, актиномикозе, роже, сибирской язве, гнойном и других формах паротита — см гл VI, VIII, IX, X.
241
Вторичный кортикальный остеомиелит костей лица дифференцируют от одонтогенного остеомиелита, актииомикоза, туберкулеза этой же локализации.
Лечение такое же, как при хроническом остеомиелите челюсти.
Осложнения вторичного кортикального остеомиелита челюсти бывают редко. Возможны повторные обострения, вовлечение в процесс новых участков кости, распространение гнойного процесса в прилежащие мягкие ткани и развитие абсцессов, реже — флегмон.
Прогноз благоприятный.
Медиастинит развивается на фоне распространенных флегмон:
дна полости рта; окологлоточного, поднижнечелюстного и других областей, когда, несмотря на проводимое лечение, воспалительный процесс прогрессирует, поражает боковые и передние отделы шеи. В других случаях наблюдается бурное и быстрое распространение гнойного процесса в глубокие отделы шеи (рис. 68). Различают передние, задние и диффузные медиастиниты.
Медиастинит возникает вследствие распространения гнойной инфекции по межмышечной и межфасциальной клетчатке из окологлоточного пространства по влагалищу сосудисто-нервного пучка шеи в переднее средостение или от дна полости рта, корня языка через естественный барьер в области подъязычной кости в клетча-точное пространство между париетальными и висцеральными листками эндоцервикальной фасции шеи и вдоль трахеи в переднее средостение. Гнойный процесс вследствие распространения вдоль предпозвоночной фасции поражает заднее средостение. Диффузное распространение воспалительного процесса по межфасциальным щелям приводит к развитию тотального гнойного, нередко гнилостно-некротического медиастинита <Н. Г. Попов).
В настоящее время существует несколько классификаций медиастинита, но рекомендуется пользоваться классификацией, предложенной А. А. Вишневским и А. А. Адамяном (1977). Соответственно этой классификации выделяют острый серозный, острый гнойный и хронический медиастиниты.
Клиническая к а р т и н а медиастинита характеризуется ухудшением общего состояния, повышением температуры тела до 39—40°С и более, появлением и прогрессированием нарушений ге-модинамики и дыхания. Больного беспокоят самопроизвольные боли за грудиной, слабость, недомогание, головокружение, кашель, затрудненное дыхание. Первыми симптомами воспалительного процесса являются покашливание, одышка. Затем возникают боли за грудиной, усиливающиеся при наклоне или повороте шеи, затруднения при проглатывании пищи. Общее состояние бывает от средней тяжести до тяжелого и агонирующего. При обследовании отмечаются вынужденное положение больного — полулежа на боку или сидя с опущенной головой, приведенной к грудине, тахикардия, повышенное или неустойчивое АД. Обращает на себя внимание учащенное поверхностное дыхание. Кожа холодная, бледная, сероватого цвета с желтушным оттенком, покрыта липким потом; на конечностях — «мраморные пятна», петехиальная сыпь, в области инъекций —
242
обширные гематомы. Нередко наблюдаются бред, кома. При исследовании легких определяется жесткое дыхание и только у отдельных больных наблюдаются признаки очагового или диффузного воспаления легких, а также абсцедирования и гангрены легких. Наряду с симптомами распространенной флегмоны наблюдаются разлитая воспалительная инфильтрация передней или боковой поверхности шеи с развитием отека, гиперемия кожи передней поверхности грудной клетки. При медиастините появляется симптом Герке (за-прокидывание головы вызывает усиление загрудинной боли), иногда — симптом Иванова (усиление боли за грудиной при смещении инфильтрата в верхнебоковом отделе шеи вверх), симптом Равич-Щербо (втяжение тканей при вдохе в области яремной впадины) и боли в области средостения при постукивании по пяткам вытянутых ног.
При рентгенологическом исследовании (в трех проекциях — переднезадней, боковой и косой), компьютерной томографии отмечается увеличение границ среднего средостения; на 5—8-й день заболевания — выпот в плевральной полости. Показатели гомеостаза и метаболизма соответствуют стадиям гнойно-септического заболевания — реактивной, токсической, терминальной. В первых двух стадиях выражен лейкоцитоз, наблюдаются резкий сдвиг лейкоцитарной формулы влево и увеличение СОЭ.
Диагностика медиастинита достаточно сложна. По длительности заболевания, наличию общих и местных симптомов целесообразно выделять реактивную, токсическую и терминальную фазы контактного медиастинита (М.А.Губин).
Лечение комплексное, включает предоперационную подготовку, хирургическую санацию гнойных очагов, вскрытие и дренирование средостения, послеоперационную терапию.
Хирургическое лечение должно быть срочным. Операции производят после кратковременной предоперационной подготовки, направленной на достижение устойчивого состояния систем жизнеобеспечения путем инфузионной терапии. Большое значение имеют повышение пропульсивной деятельности сердца, компенсация гипо-волемии, коррекция водно-солевого обмена, нарушений КЩС крови и детоксикация организма. При медиастините верхних и средних отделов проводят шейную медиастинотомию по Разумовскому (в че-люстно-лицевых отделениях многопрофильных больниц). При поражении нижнего отдела заднего средостения показана шейная ме-диастинотомия по Насилову. Шейную медиастинотомию с резекцией мечевидного отростка и сквозным дренированием средостения проводят при тотальном процессе (в торакальных или общехирургических гнойных отделениях с последующим лечением в реанимационных отделениях). По показаниям обязательна ревизия пораженных тканей лица и шеи.
Дренирование, промывание, диализ, отсасывание экссудата, лекарственные вещества применяют постоянно. Общее лечение — антибактериальную, дезинтоксикационную, метаболизирующую, имму-ностимулирующую терапию, ГБО проводят дифференцированно в за-
243
висимости от фазы гнойного процесса. Хорошие результаты дают применение экстракорпоральной детоксикации — гемосорбции, плазма-фереза и экстракорпоральное подключение донорской селезенки.
Прогноз при осложнении распространенных флегмон меди-астинитом всегда серьезен для жизни больного. Развитие медиасти-нита может сочетаться с сепсисом, что еще более усугубляет исход болезни.
Тромбофлебит лицевых вен, тромбоз пещеристого синуса твердой мозговой оболочки, менингит, менингоэнцефалит, абсцесс мозга. Распространенные флегмоны подвисочной и крыловидно-небной ямок, подглазничной области, глазницы, а также дна полости рта могут осложняться тромбозом лицевых вен с последующим распространением гнойной инфекции в пещеристый синус твердой мозговой оболочки. Это осложнение часто развивается при фурункулах, карбункулах лица, гнойных пансинуситах (см. рис. 67).
Предпосылкой для развития этого осложнения является анатомическая связь глубоких вен лица, петель крыловидного венозного сплетения с венами глазницы, в том числе глубокими, и твердой мозговой оболочки. Отток крови из глазницы происходит через угловую и лицевую вены, ответвления которых связаны с мелкими венами лица — носа, щек, верхней и нижней губ, подбородка и др.
Тромбофлебит лицевых вен характеризуется ухудшением общего состояния, высокой температурой тела, ознобом и увеличением степени интоксикации. На лице по ходу угловой или лицевой вены появляется болезненный инфильтрат, покрытый гиперемированной, иногда цианотичной и спаянной с подлежащими тканями кожей. Выражен отек окружающих тканей, видны расширенные подкожные вены. У некоторых больных наблюдается быстрое и подчас молниеносное течение процесса с развитием тромбоза пещеристой пазухи твердой мозговой оболочки, менингита, менингоэнцефалита, сепсиса.
Тромбоз пещеристого синуса твердой мозговой оболочки характеризуется увеличением локальных жалоб и усилением головной боли, болей в лобной области, ухудшением общего состояния, повышением степени интоксикации. Состояние больного тяжелое, температура тела интермиттирующего типа, достигает 40°С, отмечаются резкие ознобы. При распространенной флегмоне, карбункуле, си-нусите усиливаются боли в области глаз, хемоз конъюнктивы, коллатеральный отек тканей глазницы. Последний переходит на противоположную сторону лица <см. рис. 67). На фойе экзофтальма появляются офтальмоплегая, гиперемия, застойные явления (обнаруживаются при исследовании глазного дна). В дальнейшем может снижаться острота зрения вплоть до частичной или полной потери его, возможна ригидность мышц затылка. При развитии тромбоза пещеристого синуса твердой мозговой оболочки на фоне фурункула, карбункула лица заболевание отличается более быстрым и бурным течением, нередко осложняющимся менингитом, менингоэнцефали-том, абсцессом мозга, сепсисом. Ранними симптомами тромбоза пещеристого синуса твердой мозговой оболочки являются отек и цианоз лица, слизистой оболочки губ, конъюнктивы.
244
Менингит. Менингоэнцефалит. Абсцесс мозга. Дальнейшее распространение инфекции при тромбозе пещеристого синуса твердой мозговой оболочки и развитие менингита, менингоэнцефалита характеризуется усилением головной боли, появлением тошноты, рвоты, нарушением сознания. При обследовании больного обнаружи-нотся положительные симптомы Кернига, иногда — Бабинского
•va Оппенгейма. Заболевание имеет нередко агрессивное течение
• может осложняться потерей сознания, очаговыми симптомами, модинамическими изменениями. При распространенных флегмо-jx лица, поражении клетчатки глазницы, остеомиелите чешуи ясочной кости гнойная инфекция может распространяться в мозг, ito ведет к образованию абсцесса.
Абсцесс мозга. Первые симптомы абсцесса мозга могут не иметь яркой клинической картины. К проявлениям одонтогенного заболевания присоединяется головная боль (энцефалитическая стадия). В дальнейшем отмечается отсутствие регресса воспалительных явлений распространенной флегмоны или остеомиелита, наблюдается общее недомогание, усиливается головная боль, появляются тошнота и рвота (латентная стадия). Эти симптомы могут наблюдаться довольно длительное время. Прорыв гноя из участка мозга под оболочки мозга или в мозговые желудочки проявляется резким ухудшением состояния больного, неадекватным поведением и развитием токсико-инфекционного синдрома (терминальная стадия). Симптомы декомпенсации систем жизнеобеспечения, усугубляющие тяжелое состояние больного, паралич дыхательного центра могут явиться причиной смертельного исхода.
Диагноз достаточно сложен. Клинические данные, лабораторные показатели септического гнойного заболевания (лейкоцитоз до 20'1(У7л, СОЭ до 40—60 мм/ч), обследование офтальмологом, невропатологом, данные компьютерной томографии помогают в диагностике заболевания и установлении его стадии.
Лечение комплексное и зависит от стадии заболевания. Интенсивную инфузионную терапию с включением антибактериальных, десенсибилизирующих, дезинтоксикационных, дегидрацион-ных, антикоагуляционных лекарственных препаратов сочетают с реанимационными мероприятиями. Применяют гемосорбцию, плаз-маферез, лимфосорбцию, подключение донорской селезенки. В динамике контролируют лабораторные показатели крови, мочи, иммунитета, свертывающей системы, метаболического обмена, показатели систем жизнеобеспечения и соответственно корригируют лечение (см. Общие принципы лечения абсцессов, флегмон и их осложнений).
В хирургическом лечении обращают внимание на достаточность ранее проведенных оперативных вмешательств, дополняют его ди-алиэон, отсасыванием экссудата, целенаправленно подбирают лекарственные вещества для местной терапии.
Прогноз при распространенных флегмонах лица, фурункулах, карбункулах, осложненных тромбозом пещеристого синуса твердой мозговой оболочки, очень серьезен для жизни больных. Заболевание
245
может осложняться менингитом, менингоэнцефалитом, абсцессом мозга, сепсисом. Прогноз при менингите, менингоэнцефалите, абсцессе мозга крайне серьезен.
Сепсис. Прогрессирование гнойно-некротического воспалительного процесса лица и шеи, появление осложнений — медиастинита, тромбоза пещеристого синуса твердой мозговой оболочки, менингита, менингоэнцефалита могут вести к генерализации инфекции и развитию сепсиса. Сепсис как осложнение одонтогенной инфекции развивается в терминальной фазе распространенных флегмон, при диффузных остеомиелитах челюстей, тромбозе вен лица и пещеристого синуса твердой мозговой оболочки.
Выделяют следующие стадии сепсиса: гнойно-резорбтивную лихорадку, начальную стадию сепсиса, септицемию, септикопиемию и хронический сепсис (А. Г. Шаргородский).
Гнойно-резорбтивная лихорадка характеризуется многообразием жалоб, нарастанием общей слабости, появлением бессонницы, головной боли, озноба, потерей аппетита. Местная картина соответствует основному прогрессирующему гнойному заболеванию, не имеющему положительной динамики при адекватной местной и общей терапии.
Ухудшение общего состояния, обнаружение в крови микробной флоры, несмотря на проводимое лечение, свидетельствуют о начальной фазе сепсиса. Состояние больного тяжелое или крайне тяжелое, он возбужден, эйфоричен или сознание его затемнено. Температура высокая — 39—40°С. Кожные покровы бледные, холодные, с землистым оттенком, покрыты липким потом, иногда имеют желтушный цвет, появляются петехии, эритемы, подкожные кровоизлияния на месте бывших инъекций.
Если, несмотря на проводимое лечение, симптомы интоксикации не снижаются, гнойные очаги в челюстно-лицевой области и внутренних органах не обнаруживаются, а из крови высеивают патогенные микробы, то можно говорить о септицемии (токсическая фаза). Характерны Прогрессирование общих признаков болезни, появление симптомов поражения внутренних органов — легких, печени, почек, сердца (миокарда) и др., которые преобладают над местными проявлениями распространенного гнойного процесса.
У отдельных больных наступает ослабление общих и местных симптомов болезни. Это характерно для следующей стадии сепсиса — септикопиемии. В таких случаях при обследовании внутренних органов больного обнаруживаются расширение границ сердца, глухие •годы, в легких — жесткое дыхание, хрипы; увеличение печени и болезненность в области ее нижнего края. Наблюдаются изменения крови, и мочи соответственно показателям терминальной фазы: дис-протеинемия, гиперкоагуляция, расстройства электролитного баланса, кщс.
В ранних стадиях сепсис может осложняться септическим (эн-дотоксическим) шоком, при котором нарушаются многое системы жизнеобеспечения. В этот период может развиться острая дыхательная недостаточность, которая характеризуется резким ухудшением
246
общего состояния, нарастанием слабости, ознобом; чувство беспокойства сменяется страхом, затемнением сознания. Усиление головной боли сочетается с нехваткой воздуха и одышкой (компенсированная форма).
Декомпенсированная форма дыхательной недостаточности отличается усугублением течения септического гнойного процесса: состояние крайне тяжелое, сознание спутанное или отсутствует, выраженная бледность кожных покровов, цианоз слизистых оболочек, АД неустойчивое с тенденцией к снижению, тахикардия до 120 ударов в минуту.
Хронический сепсис наблюдается в более поздних стадиях болезни и характеризуется нарастанием признаков токсемии, резким изменением компенсаторных функций органов и систем жизнеобеспечения. В этот период снижается температура тела, появляется резкая тахикардия, падает АД, возникают гиповентиляционная гипоксия, анурия. Обычные изменения свертывающей системы крови, метаболического обмена сменяются лейкопенией, анемией.
Диагноз основывается на клинической картине, лабораторных данных (нередко повторных).
Лечение. Большое значение имеют правильное хирургическое лечение и патогенетически обусловленная терапия. Общее лечение определяется стадией заболевания — реактивной, токсической, терминальной. Проводят интенсивную терапию, реанимационные мероприятия, по показаниям — гемо- и лимфосорбцию, плазмаферез, подключение донорской селезенки (см. Общие принципы лечения абсцессов, флегмон и их осложнений).
Прогноз серьезен. В 50% случаев наступает смерть.
ДИАГНОСТИКА АБСЦЕССОВ, ФЛЕГМОН ЛИЦА, ШЕИ И ИХ ОСЛОЖНЕНИЙ
Диагностика абсцесса н флегмоны проводится на основании общих симптомов заболевания, оценки типа воспалительной реакции (нор-мергический, гиперергический, гипергический) и местных проявлений в зависимости от локализации и распространенности процесса. Учитывают возраст больного, наличие общих заболеваний, создающих иммунную недостаточность и отражающихся в своеобразии общей картины болезни, местную симптоматику, а также распространенность .гнойного процесса.
Микробиологическая диагностика важна для определения видов микробных возбудителей, их свойств, уровня концентрации, а также чувствительности инфекционных агентов к антибактериальным лекарственным препаратам. Однако традиционные методы дают возможность получить результат на 2—7-е сутки. Более перспективны, особенно в специализированных клиниках, ускоренные методы — кассетный микрометод и в полужидкой среде, которые позволяют подтвердить микробиологический диагноз и получить антибиотико-грамму через 6—12 ч для аэробов и факультативных анаэробов и через 1—3 сут для других анаэробов (В. Н. Царев). Преимущественное выделение облигатных и факультативных анаэробов при
247
флегмонах, в меньшем проценте при абсцессах характеризуют современную картину микробиоцитоза этих гнойных заболеваний. Характерно увеличение облигатных анаэробов, микроаэрофильных стрептококков при разлитом гнойном процессе — флегмоне, особенно распространенной. Тенденция к распространению гнойного процесса характеризуется увеличением числа таких бактерий, как Sarcina, Aerococcas, Neisseria Bacillus. Отмечалось также повышение вирулентных свойств микроорганизмов, среди последних отмечено образование эндотоксина токсического шока у белого стафилококка.
Большое значение для установления диагноза и прогноза заболевания имеют исследования крови и мочи. Их показатели отличаются большим многообразием, но из них наиболее значимы в гемограмме — количественный и качественный состав белой крови и скорость оседания эритроцитов; в анализе мочи — наличие белка, клеток крови, дегенеративных клеток почечного эпителия. Указанные изменения белой крови, СОЭ, мочи также в соответствии с общей и местной картиной болезни помогают диагностике воспалительного процесса. Особенно важны эти данные при ати-пичном подостром течении абсцессов, несоответствии общей ие-выраженной и местной выраженной клинической картине флегмоны, а также в случаях распространения флегмон и развития их осложнений. '
В диагностике гнойных воспалительных заболеваний околочелюстных мягких тканей большое значение имеют показатели реактивности организма. Среди них наиболее информативны данные лейкоцитарного индекса интоксикации, иммунологические показатели, показатели биохимического исследования крови — белков, ферментов, электролитного обмена и др. Сопоставление этих данных с клинической картиной болезни позволяет правильно их толковать для оценки защитных реакций организма, степени интоксикации.
Исследования крови и мочи необходимо сопоставлять с общей и местной картиной заболевания — для определения типа воспалительной реакции (нормергический, пшерергический, гипергиче-ский). Дополнить эти данные могут иммунологические показатели. При распространенных флегмонах и их осложнениях важно выделение фаз заболевания — реактивной, токсической и терминальной, а также дополнять рутинные методы контроля гемодинамики определением показателей кровообращения — объема циркулирующей крови, минутного и ударного объемов сердца, времени кровотока, общего периферического сосудистого сопротивления (и обменных процессов), содержания общего циркулирующего белка, альбуминов, органоспецифических ферментов, системы гемокоагуляции, электролитного баланса и КЩС крови.
В комплексном обследовании следует проводить рентгенологическое исследование, позволяющее уточнить одонтогенный источник инфекции, дифференцировать гнойный процесс мягких тканей от остеофлегмон, а при длительности заболевания выявить развитие вторичного кортикального остеомиелита.
248

Хирургический метод лечения при абсцессах и флегмонах является основным. Необходимо провести первичную хирургическую обработку гнойного очага. Лечение больных с абсцессами, как правило, проводят амбулаторно. При локализации гнойного процесса в жевательной мышце, крыловидно-нижнечелюстном пространстве, подвисочной ямке, височной области больных с сопутствующими заболеваниями старшей возрастной группы лечат в условиях стационара.
При хирургическом лечении следует учитывать стадию клинического развития воспалительного процесса, протяженность патологических изменений и их характер, индивидуальные особенности организма, а также особенности микробной флоры и ее чувствительность к антибактериальным препаратам.
В стадии отека и серозной инфильтрации (целлюлит) хирургическое лечение должно быть направлено на ограничение зоны воспалительных изменений тканей. Оно заключается во вскрытии воспалительного инфильтрата, снятии напряжения тканей и создании оттока из них, проведении тримекаиновых, лидокаиновых или но-вокаи новых блокад с антибиотиками, ферментами и другими средствами в окружности пораженных тканей. Одновременно создают отток экссудата от зуба консервативными методами или по показаниям удаляют его.
В стадии некроза и гнойного расплавления тканей проводят первичную хирургическую обработку гнойной раны: вскрытие гнойных очагов, некротомию, создают широкий отток для экссудата, осуществляют лекарственное воздействие на рану. При создании оттока из гнойных очагов используют различные методы дренирования, разные способы местного диализа, прерывистое или постоянное отсасывание экссудата, промывание, орошение, повязки и др.
Особое внимание требуется при хирургическом лечении распространенных флегмон, особенно гнилостно-некротических, когда первичная обработка гнойных очагов дополняется активной, нередко неоднократной некротомией.
Выбор метода обезболивания зависит от характера воспалительного процесса (абсцесс, флегмона, распространенная флегмона), функционального состояния организма и условий проведения операции. Оперативное вмешательство при абсцессах, флегмоне в пределах одной анатомической области проводят под местным обезболиванием после соответствующей медикаментозной подготовки. Околочелюстные флегмоны в 2—3 областях и более вскрывают чаще под наркозом или под комбинированной общей анестезией с использованием седуксена, кетамина, сомбревина. Обязательна кратковременная предоперационная подготовка, направленная на дез-интоксикацию.
При проведении общего обезболивания большое значение имеет локализация гнойного очага. Воспалительный процесс в области дна
249
полости рта, корня языка, окологлоточного пространства, а также вовлечение в воспалительный процесс жевательных мышц ограничивают применение наркоза.
У пациентов с сопутствующими заболеваниями целесообразно провести коррекцию функции органов, систем организма и использовать сочетание местной анестезии с общей (закисью азота или пентраном). Общие анестетики применяют в субнаркотических концентрациях.
Ткани рассекают, руководствуясь анатомическими особенностями той области, где производится вмешательство, и эстетическими правилами: разрезы на лице через кожу производят соответственно ходу ветвей лицевого нерва; целесообразно проводить разрезы по ходу естественных кожных складок, под краем нижней челюсти. Необходимо знать расположение каждого слоя тканей, подлежащих рассечению, особенно при оперативном вскрытии глубоко расположенных гнойных очагов.
Для достаточного оттока экссудата и предупреждения слипания краев рану дренируют резиновыми, полихлорвиниловыми трубками различного диаметра с перфорированными отверстиями и заостренными концами или полосками перчаточной резины. Целесообразно применение влажных повязок с гипертоническим (10%) раствором хлорида натрия, а также растворов слабых антисептиков (0,4% раствор этакридина лактата, 1—2% растворы хлорамина, хлорфи-липта, 0,1 % раствор фурагина и др.). Можно рекомендовать введение антибактериальных препаратов (0,1—1% раствор диоксидина, 2% спиртовой раствор грамицидина С, неомицин в комплексном препарате «Лизосорб»), марлевых выпускников, обильно пропитанных 2% взвесью тетрациклина гидрохлорида в растительном масле или 10% эмульсией синтомицина во вскрытую гнойную полость, а также промывание раны стафилококковым или стрептококковым бактериофагом или их сочетанием, стафилококковой плазмой, ферментами, особенно протеолитическими препаратами пролонгированного действия, сорбентами или введение их в рану.
При гнилостно-некротическом процессе хорошие результаты дает повторное орошение всех участков раны 3% раствором перманганата калия, а затем раствором перекиси водорода. После этого накладывают влажную повязку с гипертоническим раствором хлорида натрия. Однако действие этих препаратов кратковременное и более эффективны хлордекседин, грамицидин С.
Классическую схему оперативного лечения — первичной обработки гнойной раны — дополняют методы активного дренирования, различные методы местного диализа, отсасывания экссудата. При диализе используют растворы хлорида натрия, 4—8 % раствор бикарбоната натрия, антисептики, антибиотики, детергенты, ферменты, раствор Рин-гера, кокарбоксилаэу, витамины С и группы В, аминокислоты.
Активный местный диализ (непрерывный или фракционный) гнойной раны проводят с учетом фаз воспаления и при соответственном лекарственном воздействии на раневой процесс, что позволяет регулировать его течение.
250
В I фазе — воспаления — проводится механическая, физико-химическая и химико-биологическая антисептика, во II фазе — пролиферации и регенерации — химико-биологическая и биохимическая санация раны; в III фазе — реорганизации и формирования рубца — лечебные мероприятия направлены на стимуляцию репа-ративной регенерации в ране.
Программу комплексной терапии рекомендуется составлять в зависимости от типа воспалительной реакции, рапространенности гнойного процесса, состояния защитных реакций организма.
Удаление зуба, сопряженное в некоторых случаях (при флегмоне) с трудностями, легко выполнить спустя несколько дней после вскрытия околочелюстного гнойного очага. При значительных изменениях в околоверхушечных тканях удаляемого зуба, устанавливаемых на рентгенограмме, вскрытие и выскабливание костных очагов показаны после предварительного отслаивания мягких тканей и трепанации стенки альвеолярного отростка.
При общей патогенетической терапии флегмон и абсцессов нужно предусматривать: 1) борьбу с инфекцией; 2) повышение иммуно-биологических свойств организма, общеукрепляющее воздействие на организм; 3) коррекцию функций органов и систем.
Построение схем лечения абсцессов и флегмон должно основываться на функциональном состоянии организма и на характере воспалительной реакции — нормергической, гиперергической, ги-пергической, местных особенностях и локализации воспалительного очага или очагов. Особое внимание уделяется коррекции противо-инфекционных защитных реакций у пациентов с первичными или вторичными иммунодефицитными заболеваниями и состояниями.
При абсцессах с нормергической воспалительной реакцией применяют антибиотики, сульфаниламиды, нитрофураны, десенсибилизирующие и общеукрепляющие средства. У отдельных больных с абсцессами щечной области, челюстно-язычного желобка индивидуально решают вопрос о применении только сульфаниламидов и комплекса противовоспалительных и десенсибилизирующих препаратов.
Лечение абсцессов с гипергической воспалительной реакцией начинают со стимулирующей, общеукрепляющей, активной иммунотерапии.
Общие принципы лечения флегмон такие же, как при остром остеомиелите челюсти (см. Одонтогенный остеомиелит челюсти).
При нормергическом течении околочелюстных флегмон в пределах одного — двух клетчаточных пространств требуются антибактериальная, десенсибилизирующая, общеукрепляющая и симптоматическая терапия, индивидуальное закрепление эффекта лечения иммунными препаратами.
При гипергическом течении флегмон в пределах одного — двух клетчаточных пространств лечение начинают с общеукрепляющей, десенсибилизирующей терапии, назначения индивидуально подобранных иммунокорректоров, и на завершающем этапе проводят антибиотикотерапию (с учетом выделенных микробных возбудителей и их чувствительности).
251
При распространенных флегмонах, характеризующихся гиперер-гической воспалительной реакций, комплексная терапия строится в зависимости от длительности заболевания, стадии прогрессирующего гнойного процесса — реактивной, токсической или терминальной. В зависимости от этого проводят предоперационную подготовку.
В реактивной фазе в ходе предоперационной подготовки предусматривается коррекция избыточных защитных реакций и гипово-лемии. С этой целью применяют наркотические (1—2% раствор промедола или омнопона — 1—3 мл) и ненаркотические средства (25—50% раствор анальгина, баралгина — 1—3 мл), анальгетики, гипосенсибилизирующие, нейролептические и транквилизирующие препараты (1% раствор димедрола — 1—2 мл), дроперидол (0,25% раствор — 1—2 мл), глюкокортикоидные гормоны (суспензия гид-рокортизона — 25—75 мг). Препараты вводят внутримышечно. Для внутривенного введения используют плазмозаменители солевых и глюкозированных растворов (из расчета 15—25 мл/кг массы тела).
В токсической фазе предоперационная подготовка заключается в увеличении объема циркулирующей крови и снижении интоксикации. С этой целью вводят 400—500 мл одного из плазмозамени-телей (полиглюкин, реополиглюкин, гемодез), 100—200 мл альбумина или протеина, 500—1000 мл 10% раствора глюкозы с адекватным количеством инсулина, 500—1000 мл раствора электролитов (25—35 мл/кг массы тела). Дополнительно применяют гипосенсибилизирующие средства, анальгетики, нейролептические средства (внутримышечно).
Одновременно с указанными препаратами вводят 0,06% раствор коргликона — 1 мл, кокарбоксилазу — 10—20 мг внутривснно, АТФ — 1—2 мл и 20% раствор камфоры — 2—3 мл внутримышечно. При капельном введении 400—500 мл полиглюкина, гемодеза осуществляется дезинтоксикационное и реологическое действие реопо-лиглюкина. Вводят 10—20% раствор глюкозы (1000—1500 мл) с инсулином и раствор электролитов (800—1000 мл).
В состав инфузионной среды включают 5—10 мл витамина С, 5—10 мл панангина, 25—75 мг гидрокортизона, 10—15 ЕД гепарина.
При поступлении больного (до получения антибиотикограммы) назначают антибиотики широкого спектра действия или их сочетания с учетом синергизма действия препаратов (полусинтетические пенициллины, производные метронидазола, линкомицин, тетрациклин).
После проведения антибиотикограммьг препараты назначают с учетом чувствительности к ним микробных возбудителей, синергизма, антагонизма химиопрепаратов (полусинтетические пеницилли-ны — ампициллин, карбенициллин, оксациллин, стрептомицин, макролиды, эритромицин, олеандомицин, сульфаниламиды, фура-новые препараты). Для профилактики побочного действия антибиотиков целесообразно назначение противогрибковых препаратов — нистатина, лсворина.
Исследование микробной флоры проводят каждые 3—4 дня. Курс лечения антибактериальными препаратами не менее 6—8 дней.
252
При лечении распространенных флегмон согласно антибиотико-1амме проводят смену антибиотика, используя азлоциллин, лево-щетин, гентамицин, неомицин, клиндамицин, линкомицин или епараты резерва — фосфомицин, цефалоспорины, рифампицин, стомицин, флоримицин, ванкомицин, бруломицин. Препараты одят внутримышечно, внутривенно или внутриартериально. При-няют также препарат метронидазола — 0,5% раствор метрагила. зависимости от дальнейшего течения гнойного воспалительного юлевания и эффекта антибактериальной терапии проводят кор-г,цию ее, учитывая: а) динамику общей и местной симптоматики >цесса; б) данные повторных микробиологических исследований, dm числе изменения резистентности и лекарственной устойчивости кробных возбудителей; в) появление новых видов возбудителя ii |и «больничной инфекции».
При тяжелом течении инфекционно-воспалительного заболевания вводят внутриартериально антибиотики — ежедневно или через день, всего 6—8—10 введений (катетеризация поверхностной височной или лицевой артерии, а также общей сонной артерии). Перед введением антибиотика фракционно вводят 10—15 мл 0,25% раствора новокаина, 25 000 ЕД трасилола или контрикала, 12,5 — 25 мг гидрокортизона, 5000—10000 ЕД гепарина.
Одновременно, как уже указывалось, назначают общеукрепля-ющую, ферментную терапию, биологически активные препараты.
При лечении гнилостно-некротической флегмоны, сопровождающейся выделением анаэробных микробов, введение препаратов метронидазола дополняется внутримышечными или подкожными инъекциями смеси сывороток против основных анаэробов (сыворотка вводится в 3 приема по инструкции). Для выведения из организма продуктов распада токсинов необходим строгий контроль за достаточным поступлением в организм жидкости. При болезненном или затрудненном глотании показано введение жидкости до 1—1,5 л через прямую кишку в виде капельных клизм (60—80 капель в минуту). Вводят 0,85% раствор хлорида натрия, 5—5,5 раствор глюкозы, 8—8,5% раствор тростникового сахара, 2,5% раствор хлорида кальция.
При распространенных флегмонах у больных с сенсибилизацией к стафилококку, у страдающих аллергическими заболеваниями следует следить за побочными реакциями при назначении лекарственных препаратов: сульфаниламидов, антибиотиков, анальгетиков и др. Число перекрестных аллергических реакций у таких больных увеличивается во много раз. Им назначают антигистаминные препараты, кровезаменители, витамины.
Применение антигенных стимуляторов позволяет повышать им-муногенез и неспецифическую реактивность организма. Коррекция иммуногенеза возможна только при учете функциональных резервов организма. При компенсированных состояниях систем жизнеобеспечения организма назначают стафилококковый анатоксин, лева-мизол, Т-активин и др. Лицам с распространенными флегмонами, для которых характерна гиперергическая реакция организма, при
253
особо повышенной сенсибилизации к микробным возбудителям, или с флегмонами, сопровождающимися гипергической (до анергической) реакцией организма, особенно при некоторых тяжелых общих заболеваниях, антигенные стимуляторы не показаны. Для коррекции иммунитета при особо тяжелом течении флегмон эффективны гормоны надпочечника — преднизон, преднизолон. Введение этих гормонов необходимо сочетать с применением антибиотиков.
Программа комплексной терапии перед операцией и после нее обеспечивала активную профилактику срыва процессов компенсации в реактивной и токсической фазе распространенных флегмон и устранение симптомов декомпенсации в терминальной фазе. В таких случаях лечение должно осуществляться в отделениях реанимации при совместных консультациях и наблюдении хирургом-стоматологом, невропатологом, офтальмологом, оториноларингологом и общим хирургом.
Особые трудности представляет лечение больных с распространенными флегмонами, осложненными медиастинитом, тромбофлебитом и тромбозом сосудов лица и мозга, синусов твердой мозговой оболочки, сепсисом. Следует уделять особое внимание пациентам с общими заболеваниями (диабет, сердечно-сосудистая недостаточность, геморрагические диатезы, тяжелые аллергические заболевания или реакции). Этим больным с момента поступления в клинику необходимо проводить интенсивную терапию, направленную на регуляцию функции дыхания, кровообращения, обмена, нервной и эндокринной систем.
Эффективно применение по показаниям гемосорбции, плазма-фереза, лимфосорбции, подключение донорской селезенки. Комплексность лечения и проведение реанимационных мероприятий позволяют добиться выздоровления у тяжелобольных, подчас безнадежных. В комплексном лечении используют физические методы. В начальных стадиях развития воспалительных явлений назначают УФО, УВЧ, излучение гелий-неонового лазера.
После вскрытия гнойных очагов, чаще после прекращения гноетечения из раны, применяют УФО, УВЧ, ультразвук, флюктуори-зацию, электрофорез антибиотиков, ферментов, излучение гелий-неонового лазера. Физические методы воздействия в послеоперационном периоде сочетают с общим кварцевым облучением и гипер-баротерапией от 5 до 10 сеансов.
При обратном развитии воспалительного процесса, особенно при локализации гнойных очагов в области мышц, назначают лечебную физкультуру, к^/торая улучшает кровоснабжение тканей, способствует восстановлению функций и, таким образом, ликвидации процесса.
Больные должны получать полноценное питание. При затрудненном открывании рта и болезненном глотании пищу следует измельчать до кашицеобразного состояния; для введения пищи через поильник ее разбавляют бульоном или молоком. Больной должен получать достаточное количество витаминов, особенно С и группы В.
Достаточное хирургическое вмешательство, хороший отток экс-
254
судата из инфекционно-воспалительных очагов, целенаправленное местное лекарственное воздействие создают условия для очищения паны или ран. В случае прекращения гноетечения и очищения раны от некротических тканей на 3—5-е сутки при абсцессах или на 5—6-е сутки при флегмонах одной — двух областей лица накладывают первично-отсроченные швы; в сроки от 7—8-го до 10—14-го дня — вторичные швы при распространенных флегмонах лица и шеи. В более поздние сроки вторичные швы накладывают у больных с сопутствующими заболеваниями, у старшей возрастной группы — при развитии осложнений околочелюстных флегмон (прогрессиро-вание инфекции, восходящее или нисходящее распространение ее, вторичный кортикальный остеомиелит).
Первично-отсроченные или вторичные швы накладывают под местной инфильтрационной анестезией, у отдельных больных с пре-медикацией. После обычной обработки тканей, удаления избыточных грануляций сближают края раны швами с большими промежутками (0,6—1 см). При наложении первично-отсроченных швов оставляют в ране диализационные отсасывающие трубки или вводят дренажи из перчаточной резины. В зависимости от регресса воспалительных явлений дренажи удаляют на 2—3-й день, диализ и отсасывание экссудата прекращают на 3—4-й день, швы снимают на 7—8-й день. В послеоперационном периоде продолжают по показаниям общеукрепляющее, стимулирующее лечение, иммуномодулирую-щую терапию, применяют физические методы и ЛФК.
Прогноз. При своевременном и правильном лечении флегмон челюстно-лицевой области и шеи прогноз в основном благоприятный. Развитие осложнений — медиастинита, внутричерепных гнойных процессов, Сепсиса — ведет к длительной нетрудоспособности, инвалидности и нередко — к летальному исходу.
ЛИМФАНГИТ, ЛИМФАДЕНИТ. АДЕНОФЛЕГМОНА ЛИЦА И ШЕИ
Лимфангит — воспаление лимфатических сосудов, лимфаденит — воспаление лимфатического узла, аденофлегмона — гнойное воспаление лимфатического узла и прилежащей к нему клетчатки.
Анатомия. Лимфатический узел снаружи покрыт соединитель-нотканной капсулой. От капсулы внутрь узла в его паренхиму отходят тонкие соединительнотканные перегородки — трабекулы. В области вогнутой стороны угла капсула имеет вдавление — гилус. Паренхима лимфатического узла образована ретикулярной тканью. Ее клеточные элементы подразделяют на корковое вещество, расположенное по периферии, и мозговое, находящееся в центре узла. В корковом веществе располагаются лимфоидные фолликулы. Мозговое вещество состоит из тяжей лимфоцитов. Между капсулой, трабекулами и паренхимой имеются узкие щели — синусы (краевой, воротный и межуточные, или интермедиарные). В краевом синусе открываются приносящие лимфатические сосуды, из воротного исходят выносящие сосуды. Среди регионарных лимфатических узлов
255
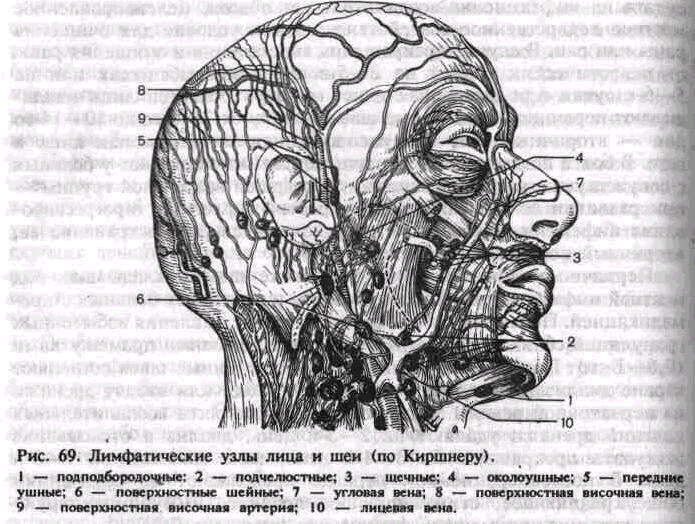
головы и шеи различают несколько групп: области свода черепа (затылочные, сосцевидные поверхностные и глубокие околоушные), лицевые (щечный, носогубный, молярный, нижнечелюстной), подбородочные, поднижнечелюстные, передние и латеральные шейные (поверхностные и глубокие).
Лимфатические, узлы головы, свода черепа представлены группами затылочных, сосцевидных, поверхностных околоушных, глубоких околоушных лимфатических узлов (рис. 69). Чаще поражаются околоушные лимфатические узлы.
Околоушные лимфатические узлы (обычно 3—5) расположены кпереди от ушной раковины и над капсулой околоушной слюнной железы (поверхностные), между дольками железы, под ее капсулой, кпереди от наружного слухового прохода (глубокие — внутриже-лезистые, нижнеушные и предушные). По ним оттекает лимфа от кожи лба, ушной раковины, наружного слухового прохода, щеки и верхней губы.
Подбородочные лимфатические узлы локализуются в клетчатке подбородочного треугольника. Их число обычно колеблется от 1 до 4. Передний подбородочный лимфатический узел расположен у вершины подподбородочной области, часто позади края нижней челюсти. Задний узел лежит несколько кпереди от тела подъязычной кости, смещаясь иногда кзади.
Подбородочные лимфатические узлы получают лимфу из кожи верхней и нижней губ, периодонта нижних резцов и клыков, кости,
256
надкостницы подбородочного отдела нижней челюсти и частично из тканей дна полости рта.
Поднижнечелюстные лимфатические узлы (передние, средние и задние) находятся в поднижнечелюстном треугольнике и лежат в количестве до 10 в виде цепочки вдоль края нижней челюсти.
Первый узел (иногда группа узлов) расположен в переднем отделе поднижнечелюстного треугольника. Вторая группа узлов — средние, лежат с медиальной стороны наружной лицевой артерии, прилегая к ней, иногда несколько выше, кпереди от жевательной мышцы. Несколько позади, между лицевой артерией и лицевой веной, находятся третий узел или 2—3 узла. Имеется также непостоянный четвертый узел, лежащий у нижнезаднего полюса под-нижнечелюстной слюнной железы. К группе поднижнечелюстных лимфатических узлов относятся узелки, расположенные внутри капсулы поднижнечелюстной слюнной железы.
В поднижнечелюстные узлы впадают лимфатические сосуды от тканей, окружающих ряд зубов нижней челюсти — от уровня клыка до третьего моляра, от соответствующих этим зубам отделов альвеолярного отростка и тела нижней челюсти и частично бокового отдела нижней губы, а также от кожи наружного носа, передних отделов слизистой оболочки полости носа. Кроме того, малые и большие коренные зубы, альвеолярный отросток верхней челюсти также связаны лимфатическими сосудами с поднижнечелюстными лимфатическими узлами.
К лицевым лимфатическим узлам относятся щечный узел, расположенный в этой области кпереди, чаще у переднего края жевательной мышцы; молярный, находящийся ниже первого, у первого, второго нижнего моляров; нижнечелюстные (1—3), лежащие в середине основания нижней челюсти, у края ее или над ним. В лицевые лимфатические узлы впадает лимфа от больших, малых коренных зубов, альвеолярного отростка верхней челюсти, первого, второго моляров нижней челюсти.
Заглоточные лимфатические узлы располагаются в глубоких отделах поднижнечелюстного треугольника и мышц шеи, прилежащих к глотке. Они собирают лимфу от задних отделов носовой полости, частично от твердого и мягкого неба.
Передние и латеральные лимфатические узлы шеи расположены в медиальном треугольнике грудиноключично-сосцевидной области и латеральном треугольнике шеи. Передние и латеральные шейные лимфатические узлы состоят из поверхностных и глубоких. К глубоким относятся латеральные и передние яремные лимфатические узлы, яремно-двубрюшный узел, яремно-лопаточно-подъязычный, надключичные и заглоточные лимфатические узлы. Сетью лимфатических сосудов они связаны с верхней челюстью, слизистой оболочкой полости рта, тканями дна полости рта, языка.
Следует иметь в виду сложную сосудистую сеть лимфатических сосудов зубов, периодонта, челюстей и лимфатических узлов. В пульпе, периодонте зубов верхней и нижней челюстей имеется значительное число лимфатических капилляров, соединяющихся
ш-
1184
257
между собой в сеть, из которой лимфа оттекает в несколько (3—5) лимфатических сосудов. Последние входят в состав сосудисто-нервного пучка в канале зуба и выходят через верхушечное отверстие в периодонт и далее в магистральный сосудистый ствол: на нижней челюсти — в ее канале, на верхней — в подглазничном и альвеолярных каналах. Через питательные отверстия в альвеолярном отростке подбородочные, подглазничные и другие отверстия челюстей, отводящие лимфатические сосуды, выходят и разветвляются в надкостнице и околочелюстных мягких тканях и далее впадают в регионарные лимфатические узлы. Зубы нижней челюсти связаны с поднижнечелюстными, подбородочными, околоушными, заглоточными лимфатическими узлами; зубы верхней челюсти — с поднижнечелюстными. Густая сеть лимфатических капилляров и сосудов надкостницы, покрывающей альвеолярный отросток и тело челюстей, анастомозирует с аналогичными сосудами десны, околочелюстных мягких тканей, а также с аналогичными сосудами по внутренней поверхности кости и с противоположной стороны лица и шеи. Тесная связь лимфатической системы зубов, периодонта, надкостницы, околочелюстных мягких тканей способствует распространению инфекции и развитию воспалительного процесса в лимфатических сосудах и узлах.
Этиология. Микробными агентами лимфангита, острого лимфаденита являются патогенные стафилококки, реже — стрептококки и их ассоциации. Наряду с этими возбудителями обнаруживают анаэробные микробы.
Патогенез. Источником инфекции при лимфангите и лимфадените челюстно-лицевой области может быть одонтогенная инфекция: острый периодонтит или обострение хронического периодонтита, нагноение корневой кисты, затрудненное прорезывание нижнего зуба мудрости, альвеолит. Кроме того, острый лимфаденит осложняет течение острого гнойного периостита челюсти, одонтогенного остеомиелита челюсти, околочелюстных абсцессов и флегмон, одонтогенного гайморита.
Лимфадениты челюстно-лицевой области могут также развиваться вследствие распространения инфекции при воспалительных заболеваниях и повреждениях слизистой оболочки рта, из миндалин, тканей наружного, среднего и внутреннего уха. Реже поражение лимфатических узлов челюстно-лицевой области может быть связано с заболеваниями и повреждениями кожных покровов лица и головы.
Лимфатические узлы являются своеобразными биологическими фильтрами. Они задерживают микробы, токсины, другие антигенные раздражители, которые с лимфой оттекают от зубов, надкостницы, кости, мягких тканей, пораженных воспалительным процессом. Лимфатические узлы, являясь частью иммунных органов, при постоянном оседании в них микробов утрачивают возможность их нейтрализации. Из полезного фильтра они превращаются в резервуар для размножения микроорганизмов и продуктов их распада. При воспалительном заболевании в лимфатическом узле развиваются сложные процессы. Под влиянием антигенного раздражения происходит
258
пролиферация плазматических клеток. Последние участвуют в синтезе антител и из них образуются сенсибилизированные лимфоциты — преимущественно Т-клетки, формирующие различные реакции клеточного иммунитета. Кроме того, в лимфатическом узле вырабатываются сывороточные белки. Количественная, качественная характеристика этих реакций определяет возможность подавлять инфекцию или невозможность противодействовать ей, когда возникает воспалительный процесс. Развитие и особенности клинического течения процесса зависят от иммунопатологических реакций, чаще аллергических и аутоиммунных. Большое значение для активации инфекции и снижения противоинфекционных гуморальных и клеточных реакций в лимфатическом узле имеют такие факторы, как переохлаждение, перегрев, стрессовые ситуации, вирусное воздействие и др. Чаще воспаление в лимфатических узлах возникает у детей (вследствие несформировавшегося иммунитета), у людей с первичными или вторичными им-мунодефицитными заболеваниями и состояниями, при местной «блокаде» лимфатического узла вследствие антигенных раздражении.
Патологическая анатомия. Острый лимфангит характеризуется инфильтрацией стенок лимфатического сосуда, увеличением их проницаемости и экссудацией прилегающей клетчатки. В сосудах происходит свертывание фибрина, тромбирование их, в результате чего развивается стаз. В лимфатических узлах при лимфангите наблюдаются явления серозного лимфаденита.
В начальной стадии острого лимфаденита отмечаются расширение сосудов, отек и мелкоочаговая клеточная инфильтрация тканей лимфатического узла. Расширены синусы, главным образом промежуточные, в меньшей степени — краевые. В них обнаруживаются сегментоядерные лейкоциты, макрофаги, лимфоциты, серозный, а затем гнойный экссудат, детритные массы. Лимфатические фолликулы увеличены за счет отека и гиперплазии. В светлых центрах отмечается обилие макрофагов, лимфобластов и ретикулярных клеток. Кровеносные сосуды расширены и переполнены кровью (серозный гнойный лимфаденит).
В дальнейшем возможны усиление лейкоцитарной инфильтрации, развитие участков некроза в лимфоидно-ретикулярной ткани, которые сливаются между собой, образуя гнойник в виде полости (острый гнойный лимфаденит). В некоторых случаях гнойный процесс распространяется на капсулу, а затем в прилегающие ткани. Развивается разлитой гнойный процесс в лимфатическом узле и прилегающей к нему клетчатке (аденофлегмона).
Морфологически выделяют гиперпластические, десквамативные, гиперпластически-десквамативные и продуктивные поражения лимфатических узлов. При хроническом лимфадените происходит гиперплазия лимфоидных элементов, из-за чего узел увеличивается. Постепенно происходит замещение лимфоидной ткани соединительной. Между ее участками могут формироваться мелкие абсцессы. Увеличение гнойников ведет к обострению хронического лимфаде-
Ю* 259
нита, которое может протекать как абсцедирующий лимфаденит или как аденофлегмона.
Клиническая картина. Исходя из особенностей клинической и патологоанатомической картины заболеваний лимфатической системы, выделяют острый и хронический лимфангит, острый серозный, острый гнойный лимфаденит, аденофлегмону и хронический лимфаденит [Васильев Г. А., 1973; КацА.Г., 1981;
Робустова Т. Г., 1991].
Лимфангит может быть острым и хроническим. Поражаются поверхностные (сетчатый, или ретикулярный, лимфангит) и стволовые (трункулярный, или стволовой, лимфангит) лимфатические сосуды.
Острый сетчатый, или ретикулярный, лимфангит характеризуется воспалением мелких поверхностных лимфатических сосудов, развивается на лице в виде полос. Нередко ретикулярный лимфангит возникает в окружности раны, фурункула или карбункула и т. д. Появляются гиперемия, отек, поверхностная инфильтрация в виде полос, идущих к регионарным лимфатическим узлам. Последние увеличены, слабоболезненны, при пальпации мягкие. В зависимости от заболевания, явившегося источником инфекции, могут появляться различные симптомы интоксикации: повышение температуры тела, озноб, головная боль, нарушение сна и аппетита и т. д.
Острый трункулярный, или стволовой, лимфангит отличается появлением на коже, чаще поднижнечелюстного треугольника, на шее одной — двух красных полос, которые идут от очага инфекции к соответствующим регионарным лимфатическим узлам. Пальпа-торно определяется болезненная инфильтрация по ходу сосуда, переходящая на соседние ткани — подкожную клетчатку, кожу. Лимфатический узел увеличен, болезнен, нередко отмечаются явления перилимфаденита.
Острый лимфангит может перейти в хронический лимфангит. Он чаще возникает у ослабленных больных, особенно старшей возрастной группы, а также при нерациональном лечении. Клинически заболевание проявляется в виде плотной безболезненной поверхностной инфильтрации. Кожа над ней спаяна, но в центре может быть не изменена или имеет буро-синий цвет. При глубокой пальпации определяется тяжистость инфильтрата.
Диагноз. Клинический диагноз подтверждают цитологическим исследованием пунктата.
Лимфангит следует дифференцировать от рожистого воспаления, флебита, тромбофлебита вен лица. При рожистом воспалении на многих участках лица кожа красная, инфильтрированная. Флебит и тромбофлебит проявляются в виде тяжа по ходу вены, кожа над ним долго не изменяется. При этих заболеваниях более выражены общие симптомы интоксикации.
Лимфаденит может протекать в острой и хронической форме.
Острый серозный лимфаденит характеризуется появлением болезненности и припухания лимфатического узла или нескольких узлов, иногда значительного. Общее состояние удовлетворительное.
260
у отдельных больных отмечаются субфебрильная температура тела, ухудшение общего состояния. Прощупывается увеличенный, болезненный узел, обычно округлой или овальной формы. Кожа над ним не спаяна, в цвете не изменена.
При ликвидации или стихании патологического процесса, послужившего источником инфекции в лимфатическом узле, последний уменьшается, становится мягче, исчезает его болезненность. Изменений в крови, моче не наблюдается, у отдельных больных может быть повышено количество лейкоцитов в крови (9—10*10''/л).
Острый гнойный лимфаденит возникает в результате перехода серозного процесса в гнойный или обострения хронического. Заболевание характеризуется появлением боли в пораженном лимфатическом узле, иногда значительной. Общее самочувствие ухудшается, температура тела повышается до 37,5—38°С. При исследовании определяется припухлость тканей соответственно пораженному лимфатическому узлу. Пальпаторно отмечается болезненный, ограниченный, округлой формы инфильтрат; кожа над ним гиперемиро-вана, отечна, постепенно спаивается с лимфатическим узлом. Вследствие локализации воспалительного процесса в заглоточных, околоушных лимфатических узлах глотание болезненно, открывание рта ограничено. У некоторых больных абсцедирование происходит медленно и постепенно, иногда в течение 1—2 нед, не сопровождаясь отчетливыми общими и местными изменениями. Нарастание воспалительных явлений приводит к выраженному периадениту. Инфильтрат увеличивается в размере, кожа спаивается на большем протяжении с подлежащими тканями, становится багровой, в центре отмечается очаг размягчения (гнойный ограниченный периаденит).
Диагноз. Анамнез и клиническая картина заболевания являются основанием для диагностики. Может быть проведено цитологическое исследование пунктата (возможно получение при пункции серозного или гнойного экссудата, а также клеток лимфатического узла).
Острый гнойный лимфаденит и гнойный ограниченный периаденит дифференцируют от специфических заболеваний эмфатических узлов, главным образом от актиномикоза. Для ак-тиномикоза лимфатических узлов характерно более медленное и вялое течение заболевания. Помогает установлению диагноза исследование гноя.
Аденофлегмона. Иногда происходит расплавление капсулы лимфатического узла и гной проникает в окружающую его клетчатку. Возникает разлитое гнойное воспаление лимфатического узла и окружающей его клетчатки — аденофлегмона.
Больные предъявляют жалобы на самопроизвольные, иногда ин-енсивные боли в пораженной области, ухудшение общего самочув-Twл. Из анамнеза можно выявить наличие характерных для се-
юго, гнойного или хронического лимфаденита симптомов —
^ение болезненного «шарика» или «горошины», постепенно уве-
-.вающихся. Аденофлегмона отличается резким нарастанием вос-
261
палительных признаков: нарушается общее самочувствие, температура тела повышается до 38—38,5 °С и более, появляются озноб и другие симптомы интоксикации. У отдельных больных аденофлег-моны развиваются медленно, температура тела не превышает 37,5— 38 °С.
Клиническая картина аденофлегмон часто характеризуется нор-мергической или гипергической воспалительной реакцией, у некоторых больных наблюдается бурное течение гнойного заболевания с распространением процесса на соседние области (гиперергическая воспалительная реакция). Последнее отмечается чаще при локализации процесса в верхнебоковых отделах шеи.
Местная картина аденофлегмоны зависит от ее локализации и соответствует местным клиническим симптомам флегмон подниж-нечелюстного, подподбородочного треугольников, областей шеи и др. (рис. 70).
При аденофлегмоне наблюдаются увеличение количества лейкоцитов (до 12—15*10"/л), нейтрофильных лейкоцитов, СОЭ — до 35—40 мм/ч. В зависимости от типа воспалительной реакции при аденофлегмонах возможны изменения крови, аналогичные описанным при флегмонах.
Диагноз ставят на основании клинической картины и лабораторных показателей. Проведение пункции и цитологическое исследование пунктата помогают подтвердить диагноз.
Аденофлегмону следует дифференцироватьот ак-тиномикоза и туберкулеза. Последние развиваются медленнее, более вяло, общие и местные симптомы выражены не так ярко, как при аденофлегмоне. При вскрытии гнойных очагов при актиномикозе отделяемое крошковатой консистенции, при туберкулезе — в виде творожистого распада.
Хронический лимфаденит. Хронический лимфаденит является исходом острого процесса в лимфатическом узле. Бывают случаи хронического лимфаденита с невыраженной острой стадией. Многие авторы связывают это с особенностями микрофлоры, ее слабой вирулентностью. Клинически различают хронический гиперпластиче-ский и хронический обострившийся (гнойный) лимфаденит. Заболевание развивается медленно, иногда в течение 1—2 мес и более. Сперва появляются болезненный «шарик» или «горошина», которые постепенно увеличиваются и уплотняются. Пальпаторно определяется лимфатический узел округлой или овальной формы, с четкими контурами, подвижный и не спаянный с прилежащими тканями.
Больные жалуются на наличие какого-то образования, иногда слабость, недомогание. При хроническом гиперпластическом лимфадените общее состояние удовлетворительное. Лишь у некоторых больных наблюдаются повышение температуры тела до 37—37,5 °С, особенно к вечеру, нарушение общего самочувствия.
Иногда при хроническом воспалении лимфатического узла происходит значительное разрастание в нем грануляционной ткани, которая замещает лимфоидную ткань, распространяется за пределы узла и прорастает к коже, истончая ее. При прорыве истонченного
262
участка образуется свищевой ход с выбуханием грануляций. Хронический гиперпластический лимфаденит может обостряться. В таких случаях клинические симптомы соответствуют острому гнойному лимфадениту.
При большей длительности заболевания наблюдаются уменьшение количества лейкоцитов (4—5•109/л>, незначительное увеличение количества лимфоцитов и моноцитов, увеличение СОЭ до 25— 30 мм/ч. Чаще изменений в крови нет.
Диагноз. Основанием для постановки диагноза являются клиническая картина, лабораторные данные и показатели цитологического исследования пунктата.
Хронический гиперпластический лимфаденит следует дифференцировать от врожденных кист и свищей лица и шеи, опухолей.
Врожденные кисты лица и шеи локализуются соответственно первой и второй жаберным щелям и дугам, щитовидно-язычному протоку. Они увеличиваются медленно, в течение нескольких лет. При пальпации образование имеет эластическую консистенцию, безболезненно. Пункция и цитологическое исследование помогают диагностике.
Достаточно сложен дифференциальный диагноз хронического лимфаденита и хронического гранулирующего периодонтита. При обоих заболеваниях' на коже лица может остаться свищевой ход. При лимфадените он ведет к остаткам полураспавшегоя узла, при периодонтите — к участку кости соответственно периапикальному очагу. Помогают дифференциальной диагностике рентгенография зубов, морфологические исследования.
Дифференциальная диагностика хронического гиперпластическо-го лимфаденита, некоторых опухолей, гемобластозов, метастатического поражения основывается на цитологическом исследовании пунктата, данных патоморфологического исследования биопсийного материала.
При дифференциальной диагностике острого и хронического лимфаденита следует обращать внимание на увеличение других лимфатических узлов. Увеличение многих лицевых и шейных лимфатических узлов (лимфаденопатия) должно насторожить врача в отношении ВИЧ-инфекции. В этих случаях необходимо специальное обследование пациента с проведением серодиагностики.
Лечение. При остром лимфадените прежде всего необходимо соответствующее вмешательство в области одонтогенного источника инфекции (удаление зуба или вскрытие верхушечного отверстия при периодонтите, обработка зубной альвеолы удаленного зуба при альвеолите и др.), чтобы предотвратить дальнейшее поступление микроорганизмов в лимфатические узлы.
Только при серозном лимфангите и лимфадените лечение может быть консервативным. Показаны физиотерапевтические процедуры. Хороший лечебный эффект дают согревающие повязки с мазью и йодидом калия, а также повязка по Дубровину. Хорошие результаты отмечаются при пункции узла под инфильтрационной анестезией,
263
с тримекаиновой, новокаиновой или лидокаиновои блокадой, когда ткани, окружающие воспалительный очаг, инфильтрируют раствором анестетика, иногда с добавлением антибиотика, фурацилина, ферментов.
При остром гнойном лимфангите, гнойном или хроническом с обострением лимфадените проводят хирургическое лечение — первичную хирургическую обработку гнойной раны: разрез соответственно локализации процесса (вскрытие гнойника), выскабливание некротизированных тканей, медикаментозное воздействие на очаг воспаления.
Схема комплексного лечения зависит от состояния реактивности организма и местных симптомов острого или обострения хронического лимфаденита. Назначают общеукрепляющее, стимулирующее, десенсибилизирующее лечение, иммунотерапию. Ослабленным больным, лицам старшей возрастной группы проводят курс лечения антибиотиками и сульфаниламидами. Делают перевязки, дренируют рану, проводят местное ее лечение с применением препаратов фу-ранового типа, ферментов, антистафилококковой плазмы и др., накладывают повязки с лекарственными веществами.
Лечение аденофлегмоны проводят по той же схеме, что и флегмоны.
Терапию хронического лимфаденита начинают с ликвидации одонтогенного источника инфекции. Для ускорения рассасывания увеличенного лимфатического узла целесообразно чередовать блокады тримекаином или лидокаином с фурацилином, ферментами с наложением мазевых повязок. Физиотерапевтические процедуры (электрофорез йодида калия, ферментов, димексида) назначают после пункции и цитологического подтверждения диагноза лимфаденита. В случаях длительного течения хронического лимфаденита, значительного развития грануляций в очаге, прорастания их к коже с образованием свищевого хода проводят иссечение лимфатического узла вместе со свищевым ходом (некротомия) и ткани ушивают послойно.
Осложнения наблюдаются при аденофлегмонах, главным образом шеи, когда развивается распространенный воспалительный процесс.
Прогноз при воспалении лимфатических узлов благоприятный. Только при локализации аденофлегмоны на шее существует опасность распространения инфекции на клетчатку в окружности сосудисто-нервного пучка с последующим переходом воспалительного процесса на средостение.
Профилактика заключается в санации полости рта, ЛОР-органов, а также в повышении противоинфекционной резистентности организма.
