
- •Глава I
- •Глава III
- •Глава IV обезболивание
- •Потенцированная местная анестезия (премедикация)
- •Глава V удаление зубов
- •Обработка раны после удаления зуба и уход за ней
- •Глава VI
- •Глава VII болезни прорезывания зубов
- •Глава VIII
- •Глава IX
- •Глава XI
- •Глава XII
- •Глава XIII
- •Артриты височно-нижнечелюстного сустава
- •Анкилоз височно-нижнечелюстного сустава
- •Глава XIV
- •Глава XV
- •Глава XVI
- •Планирование восстановительных операций
- •Пластика стебельчатым лоскутом филатова
- •Глава V. Удаление зубов. — Проф. Т. Г. Робустова, доц. Я. М. Биберман 100
- •Глава VI. Одонтогенные воспалительные заболевания челюстно-лицевой
- •Глава VII. Болезни прорезывания зубов. — Проф. Т. Г. Робустова, доц.
- •Глава VI ij. Одонтогенное воспаление верхнечелюстной пазухи (гайморит). —
- •Глава IX. Инфекционные воспалительные заболевания челюстно-лицевой
- •Глава XII. Заболевания и поражения нервов лица и челюстей. — Проф.
- •Глава XIII Заболевания височно нижнечелюстного сустава Сведение че
- •Глава XIV Хирургические методы в комплексном лечении пародонтита —
- •Глава XV Опухоли, опухолеподобные поражения и кисты лица, органов
Пластика стебельчатым лоскутом филатова
В 1916 г. академик В. П. Филатов для устранения дефекта тканей лица (первоначально для восстановления нижнего века) предложил оригинальный метод пластической хирургии — перенос кожного лоскута, свернутого в трубку, вместе с подкожной жировой клетчаткой (круглый стебельчатый лоскут).
Филатовский стебель широко применяют при ринопластике, пластике век, губ, подбородка, щек, при замещении дефектов твердого и мягкого неба, восстановлении ушных раковин, для формирования языка и т. д.; в основном при обширных дефектах и деформациях.
При использовании филатовского стебля важно правильно планировать отдельные моменты операции. Поставив четкий анатомический диагноз, следует учитывать данные анамнеза, общее состояние больного (провести общеклиническое обследование), конкретный план оперативной методики, различные вспомогательные мероприятия (изготовление зубных протезов) и т. д. Перед оперативным лечением следует предусмотреть необходимый размер стебля, дальнейшие этапы переноса стебля, сроки вынужденного положения больного, условия фиксации стебля, выбор воспринимающего ложа при пересадках, выбор донорского участка, расположение рубца.
При формировании филатовского стебля нужно учитывать качество кожи в тех или иных участках поверхности тела, величину запаса тканей в них.
Наиболее оптимальными местами формирования стебля является внутренняя поверхность плеча, переднебоковая поверхность грудной клетки и живота. В этих местах имеется большой запас подвижной кожи с хорошо выраженной жировой клетчаткой. При этом рубцовые
635
изменения донорского участка не вызывают значительных функциональных и эстетических нарушений.
Выкраивать стебель надо так, чтобы он располагался примерно под углом 40—45° к горизонтали (в косом направлении). Ориентиром может служить линия, соединяющая подмышечную впадину с лобком. Натяжение стебля не должно быть чрезмерным или, наоборот, недостаточным. Это предупреждает возникновение последующих осложнений.
Операцию формирования стебля проводят, как правило, с пре-медикацией, под местным обезболиванием. Линии разрезов намечают бриллиантовым зеленым или метиленовым синим. Рассекают вначале только кожу, затем в зависимости от запасов подкожной клетчатки разрез проходит либо ближе к будущему стеблю, либо ближе к краю кожи, остающейся на донорском участке. Для обеспечения нормального кровообращения натяжение кожи стебля должно быть нормальным, физиологическим. Если в стебле содержится много клетчатки и кожа чрезмерно напряжена, при увеличивающемся отеке могут наступить трофические расстройства (в результате «удушения» стебля) с последующим некрозом. При включении в стебель недостаточного количества подкожной жировой клетчатки возможно «сморщивание» кровеносных сосудов, особенно венозных. Кроме того, в середине стебля в свободных полостях могут образовываться гематомы, склонные к нагноению.
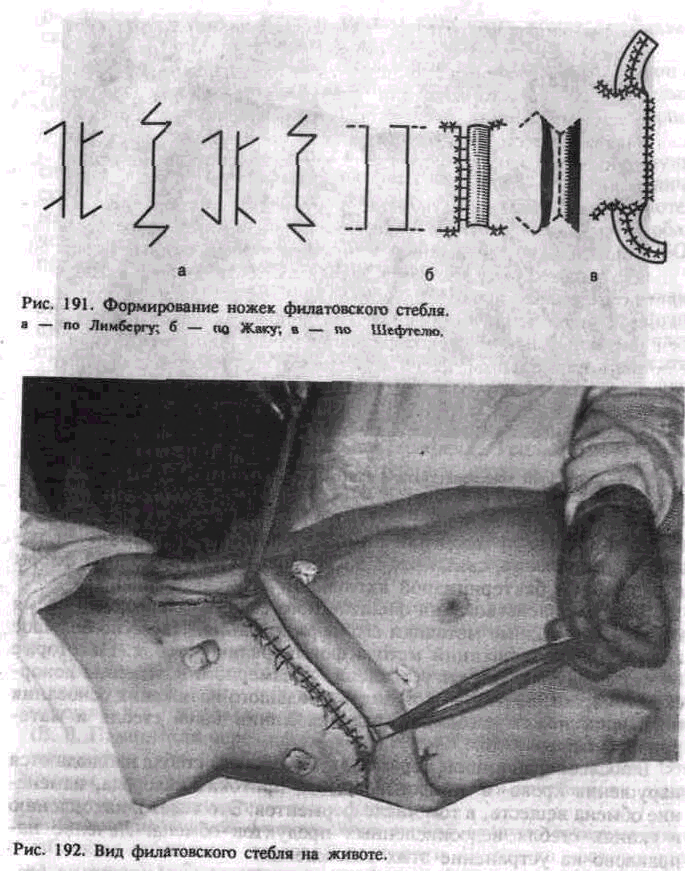
В классическом варианте филатовский стебель формируют при помощи двух параллельных разрезов кожи с подкожной жировой клетчаткой, внутренние края которых подворачивают и сшивают между собой в трубку, а наружные после широкой мобилизации (отслойки) кожи сшивают на материнской почве между собой. Получается «чемоданная ручка». Простыми и достаточно эффективными являются методы пластики с неполным использованием длины кож-но-жировой ленты (стебля) — по Франекбергу, Шефтелю, Къянд-скому, Лимбергу, Жаку, Балону и др. (рис. 191).
Различают три вида филатовского стебля:
1) обычный стебель на двух питающих ножках (в виде чемоданной ручки) (рис. 192);
2) ускоренно-мигрирующий стебель, когда одна из ножек сразу переносится на предплечье или другое место для переноса стебля к дефекту;
3) «острый стебель», когда одна из ножек сразу распластывается и подшивается к раневой поверхности в области дефекта.
Длина филатовского стебля может быть от нескольких сантиметров до 35—40 см. Различают макростебли, средние стебли и микростебли (0,5—1 см). Последние используют для фиксации эктопротезов.
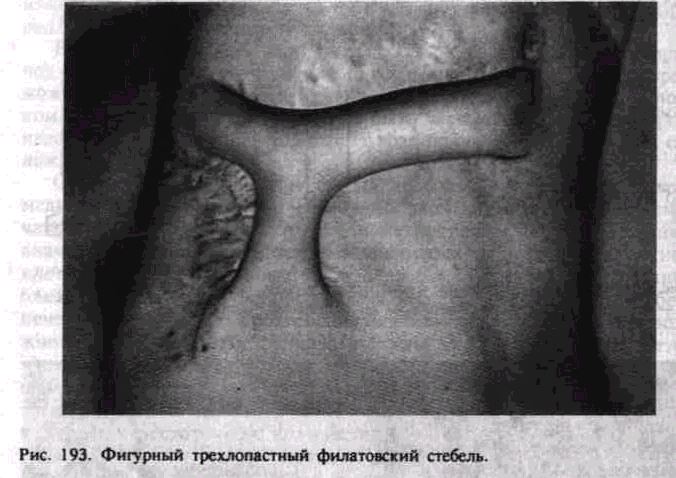
При обычном формировании стебля соотношение длины и ширины кожно-жировой ленты не должно превышать 3:1, при ускоренно-мигрирующих методах — 2:1, 1,5:1. По форме круглые филатовские стебли бывают двухлопастные, т. е. на двух ножках, прерывистые, трехлопастные — Т-образные (рис. 193), четырехлопастные (фигурные).
636
При формировании филатовского стебля может возникать чрезмерное натяжение донорского участка. Иногда при формировании стебля в виде «чемоданной ручки» происходит совпадение линии швов стебля и материнской почвы. Указанные недостатки могут явиться причиной трофических нарушений в стебле и донорском участке, приводящих к различным осложнениям: расхождению швов, нагноению, частичному или полному некрозу. Причинами таких осложнений могут быть ошибки планирования операции, неправильные пропорции тканей, технические погрешности, грубо наложенные, резко сдавливающие ткани швы, а также интоксикация,
637
состояние после лучевой или химиотерапии. Иногда возникает рожистое воспаление, связанное с внедрением стрептококковой флоры и снижением бактерицидной активности кожи.
Для совершенствования филатовского стебля в настоящее время предложены разные методики его формирования. Известно большое количество модификаций метода формирования стебля. Некоторые из них предусматривают устранение чрезмерного натяжения донорского участка, другие — устранение большого натяжения основания питающих ножек стебля, совпадения линии швов стебля и материнской почвы и др.
В послеоперационном периоде в филатовском стебле наблюдаются нарушения крово- и лимфообращения, притока кислорода, изменение обмена веществ, в том числе ферментов. Это ведет к накоплению в тканях стебля недоокисленных продуктов обмена. Лечение направлено на устранение этих осложнений.
Пластику филатовским стеблем осуществляют в несколько этапов. Перед переносом ножки стебля проводят тренировку сосудистой системы последнего. Для этого используют различные методы воздействия: механические, физиотерапевтические, медикаментозные и др. В результате таких воздействий улучшается трофика тканей лоскута, ускоряются процессы адаптации тканей стебля, что ведет к сокращению сроков лечения.
Для тренировки сосудистой системы филатовского стебля применяют:
1) механические способы, в основе которых лежит временное прекращение кровотока через одну из питающих ножек с помощью
638
резиновых катетеров, жгутов, мягких кишечных жомов, специально сконструированных зажимов и аппаратов;
2) хирургические методы, основанные на полном или частичном прекращении кровотока посредством хирургических вмешательств (надсечение, частичное или полное отсечение стебля, обшивание или прокол его и т. д.);
3) биологаческие методы, в основе которых лежат различные способы воздействия на кровеносную систему стебля без механического повреждения и нарушения целостности последнего: гипотер-мия, тепловые процедуры, УВЧ-терапия, ультрафиолетовое облучение, соллюкс, ионофорез, гипербарическая оксигенация (ГБО), применение фармакологических препаратов и т. д.
Определение «созревания» стебля, готовности его к последующим этапам пластики производят различными лабораторными и функциональными методами исследований. Наиболее простым и часто применяемым является метод длительного механического пережатия ножки филатовского стебля с последующей клинической оценкой состояния его (основные показатели — цвет и температура). Например, если стебель теплый и не отличается по цвету от окружающей кожи, то в нем нормальная трофика. Теплый, но бледный стебель бывает при расширении артерий и некотором сужении вен. При бледной и холодной коже стебля наблюдается сужение артерий, вен и капилляров. Холодная и синюшная кожа характерна для сужения артерий и расширения вен и капилляров. При отсутствии этих симптомов после 1,5—2 ч пережатия возможно проведение последующих этапов пластики.
Сроки «созревания» филатовского стебля зависят от величины его, соотношения длины и ширины, метода миграции и составляют в среднем 3—4 нед.
Пересадка ножек филатовского стебля может осуществляться «гусеничным шагом» (шагающий метод), ускоренным шагающим методом, с предварительным приживлением к предплечью (В. В. Парин) или через кисть, вшивая его в область «анатомической табакерки», т. е. между большим и указательным пальцами. Это методы, при которых этап формирования стебля сочетается с одно-моментным подшиванием его к дефекту.
Отсечение ножки филатовского стебля следует производить с избытком подкожной жировой клетчатки (методика «заточенного карандаша») либо деэпидермизировать окаймляющую полоску кожи концевого отдела (0,5 см). Указанные приемы способствуют лучшей адаптации ножки лоскута и воспринимающего ложа. Наиболее эффективным методом формирования воспринимающего ложа следует считать использование языкообразных полуовальных опрокидывающихся лоскутов, которые целесообразно подшивать к той стороне стебля, где расположен средний шов.
Этап распластывания стебля включает не только распластывание стебля (нельзя понимать это в буквальном смысле), но и формирование различных органов (нос, ушная раковина) и анатомических областей.
639

ф М. Хитров предложил оригинальную методику ринопластики сдвоенной лентой из круглого филатовского стебля с почти полным удалением подкожной жировой клетчатки. Этапы этой методики
(рис. 194):
1) формируют круглый стебель в области нижних отделов наружной поверхности грудной клетки с переходом на переднюю роверхность живота из кожной леяты размером 10х24 см;
2) через 3—4 нед после первого этапа мигрируют стебель. Миграцию дистального конца стебля осуществляют в область первого межпястного промежутка кисти или в область нижнего метафиза Предплечья по такому же способу, т. е. под отслаиваемый языко-
образный лоскут;
640
3) спустя 3 нед после выполнения второго этапа при условии гладкого приживления и проведенной тренировки стебля под отслоенный языкообразныи лоскут в области корня носа подшивают конец филатовского стебля, с площадки которого удаляют участок кожи, равный по форме и величине отслоенному лоскуту у корня носа;
4) одномоментно формируют все отделы носа. Питающую ножку стебля отсекают от руки на 21-й день после предыдущего этапа и стебель приподнимают кверху. Иссекают рубцы на задней поверхности стебля и по линии приживления его к краям кожи в области корня носа. Стебель распластывают в полосу кожи. Раневая поверхность его приобретает бороздчатый вид. На гребне каждого возвышения между бороздами имеется плотный бессосудистый рубец, под которым находится слой неизменной подкожной жировой клетчатки. После иссечения этой клетчатки раневая поверхность распластанного стебля покрыта тонким слоем клетчатки с множественными кровоточащими точками и ясно видимыми на глаз извитыми сосудами. Эту полосу кожи перегибают поперек на уровне расположения крыльев и кончика носа. По краям кожи дефекта носа и на верхней губе производят разрезы по линиям расположения оснований боковых стенок, крыльев и перегородки носа. Для перегородки носа на верхней губе делают углообразный разрез вершиной угла книзу; очерченный участок кожи приподнимают кверху.
Взявшись пальцами обеих рук за концы линии перегиба дублированной площадки, сгибают ее продольно, придавая ей аркообраз-ную форму. При этом на задней поверхности дублированной площадки появляется продольная складка кожи и отчетливо вырисовываются контуры крыльев кончика и перегородки носа. Из кожной складки на задней поверхности площадки формируют перегородку носа. Дублированную площадку кожи спускают к краям разрезов для оснований боковых стенок, крыльев и кожной перегородки носа. Затем края кожи дублированной площадки сшивают с краями разрезов кожи, произведенных для оснований крыльев и боковых стенок носа, после чего формируют кожную перегородку носа.
Эту манипуляцию обязательно начинают с того, что кожную складку, образующуюся на внутренней поверхности дублированной площадки, захватывают хирургическим пинцетом на том уровне, где кожная перегородка переходит в кончик носа (и на глубине 1,5—2 см), после чего подтягивают ее кпереди и кверху. При этом совершенно отчетливо становятся видны кончик и крылья носа с тонким и симметричным переходом кончика в перегородку носа. Удерживая пинцетом складку кожи, накладывают матрацные, — петлеобразные — швы-держалки у самых кончиков пинцета, направляя выкол сквозь наружную кожную поверхность площадки к средней линии на том же уровне. Таким образом накладывают по одному шву с правой и левой стороны от захваченной пинцетом складки кожи. Затем нижний свободно свисающий конец складки вытягивают пинцетом кпереди к краям раневой поверхности намеченного основания для кожной перегородки на верхней губе. Ассистент при этом натягивает формируемый нос за наложенные швы-
641
держалки во время всех последующих манипуляций создания перегородки носа. Если эта складка не вытягивается, то следует сделать поперечный разрез всей толщи складки, начиная снизу и до точек наложенных петлеобразных швов-держалок.
Подшивание конца кожной перегородки к краям намеченного для нее основания на верхней губе производят в следующем порядке. По средней линии выведенной кпереди складки кожи делают разрез до уровня необходимой высоты кожной перегородки. Первый шов накладывают на края кожи перегородки от конца произведенного разреза к краям кожи углообразной раневой поверхности на верхней губе. Избытки длины кожной перегородки поочередно иссекают и накладывают швы у концов этих разрезов с краями кожи на губе у концов углообразного лоскута, выкроенного на верхней губе, и края кожи перегородки сшивают с краями этого углообразного лоскута. Избыток кожной складки на верхней поверхности площадки отсекают. Возникающую в дальнейшем разницу в окраске пересаженного филатовского стебля устраняют деэпидермизацией (Л. Обухова, В. И. Заусаев).
![]()
Для устранения различных дефектов лицевого скелета и мягких тканей лица в хирургической стоматологии широко применяется свободная пересадка тканей. Различают пересадку собственных тканей человека — аутотрансплантацию; пересадку тканей от другого индивидуума — аллотрансплантацию; пересадку тканей от генетически идентичного человека — иэотрансплантацию; пересадку тканей животного человеку — ксенотрансплантацию; вживление искусственных материалов — металлических, биоматериалов и др. — эксплантацию; пересадку нежизнеспособного трансплантата, который выполняет роль каркаса и стимулирует образование новой ткани — аллостатическую трансплантацию. В общей хирургии существуют другие виды пересадки, не применяемые в восстановительной хирургии лица.
Лучшим по способности приживления считается аутопластиче-ский метод. Успех его основан на том, что ткань, отделенная от организма, никогда сразу не гибнет, а известное время сохраняет жизнеспособность. Перенесенная на новую почву, она не только остается живой, но и приживает. Однако применение метода в известной степени ограничено, так как запасы пластического материала при аутопластике невелики. Кроме того, наносится дополнительная травма больному при взятии ткани с донорского участка.
Весьма успешны пересадки тканей, взятых от людей, идентичных в генетическом отношении. Например, от однояйцевого близнеца.
Аллогениая пластика — это пластика тканей и органов от одного организма к другому того же вида. К сожалению, несмотря на многие способы снижения антигенной активности чужеродных тканей, нередко попытки пересадки органов оканчиваются иеудачей
642
из-за белковой несовместимости тканей. Лучшим материалом является ткань, взятая от трупа, а не от живых организмов, так как антигенные свойства трупных тканей менее выражены.
Ксеногенная пересадка тканей — пластика тканями, взятыми у животного для человека, в настоящее время должного успеха не имеет. Она применяется в основном для стимуляции регенераторных способностей тканей, окружающих дефект.
В настоящее время большое распространение получила эксплантация — вживление неживых материалов — пластмассы, металла, углеродистых композитов, биоматериалов и т. д. Эксплантаты (имплан-таты с биологической точки зрения) могут приживаться и вживаться.
Пластика кожи. В качестве тканей для пересадки используют кожу, подкожную клетчатку, фасцию, связки, слизистую оболочку, мышцу, хрящ, кость, нерв, сосуд, комбинированную ткань.
Свободная пересадка кожи является одним из перспективных методов пластической хирургии. В настоящее время известны три вида пересадки кожи в зависимости от толщины лоскута.
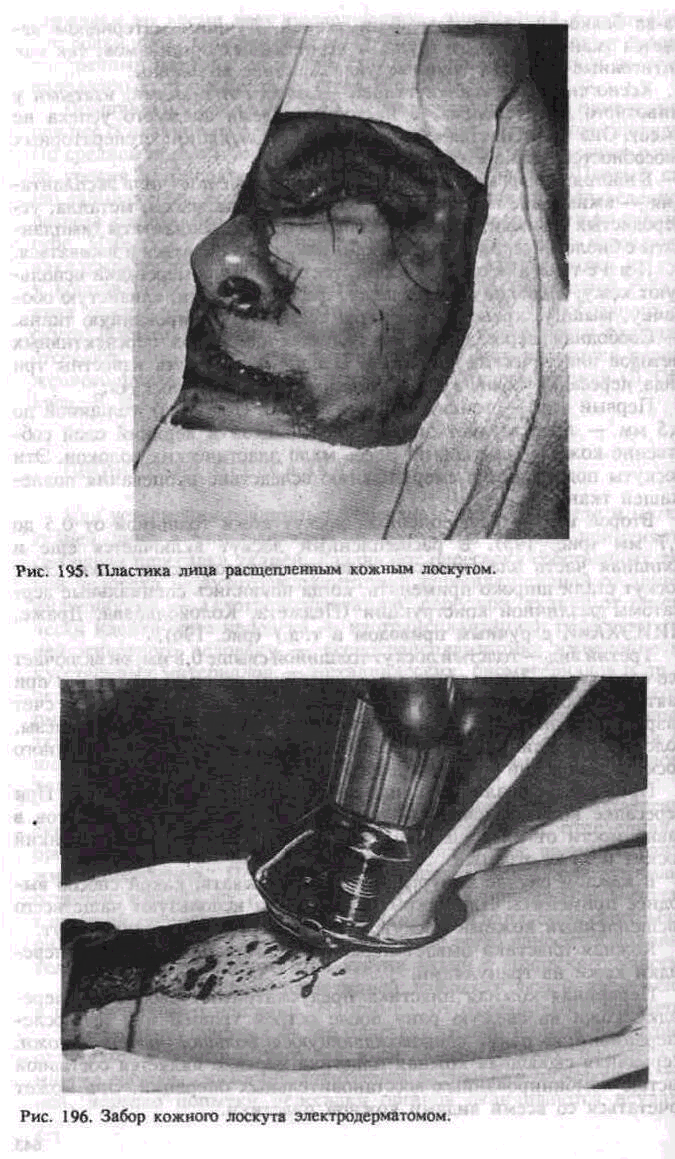
Первый вид — тонкий кожный лоскут (К. Тирш) толщиной до 0,5 мм — представляет эпидермальный слой и верхний слой собственно кожи — ростковый. Здесь мало эластических волокон. Эти лоскуты подвергаются сморщиванию вследствие рубцевания подлежащей ткани.
Второй вид — расщепленный лоскут кожи толщиной от 0,5 до 0,7 мм <рис. 195). В расщепленный лоскут включается еще и солидная часть эластических волокон сетчатого слоя кожи. Этот лоскут стали широко применять, когда появились специальные дер-матомы различной конструкции (Педжета, Колокольцева, Драже, НИИЭХАлИ с ручным приводом и т.д.) (рис. 196).
Третий вид — толстый лоскут толщиной свыше 0,8 мм, он включает все слои кожи. Заживление (эпителизация) донорского участка при взятии тонкого и расщепленного кожного лоскута происходит за счет разрастания эпителия дериватов кожи (сальные и потовые железы, волосяные фолликулы). После заимствования полнослойного кожного лоскута донорский участок требует пластического замещения.
Применение различного вида лоскута имеет свои показания. При пересадке кожи отмечена различная жизнеспособность лоскутов в зависимости от их толщины. Так, лучше всего приживает тонкий лоскут и хуже толстый.
В каждом случае хирурги должны учитывать, какой способ выгоднее применить. Для закрытия ран лица используют чаще всего расщепленный кожный лоскут; в полости рта — тонкий лоскут.
Кожная пластика бывает первичной, вторичной и в виде пересадки кожи на грануляции.
Первичная кожная пластика предусматривает свободную пересадку кожи на свежую рану после острой травмы или на послеоперационную рану, сопровождающуюся большой потерей кожи. Первичная свободная кожная пластика нередко является составной частью комбинированных восстановительных операций. Она может сочетаться со всеми видами кожной пластики.
643
При вторичной свободной кожной пластике кожу пересаживают на раневую поверхность, образовавшуюся после иссечения различных гранулирующих ран Грануляции должны быть удалены полностью Свободная пересадка кожи чаще применяется при лечении ожогов На лицо и шею, как правило, пересаживают кожу в виде единого лоскута по форме и размеру дефекта.
Пересадка хряща В целях контурной или опорной пластики в практике восстановительной хирургии широко применяют хрящ Хрящ является хорошим пластическим материалом, так как легко обрабатывается ножом и имеет особые биологические свойства (это бессосудистая ткань, питающаяся путем диффузии тканевых соков) Обменные процессы в хряще малоактивны, и он достаточно устойчив к инфекции
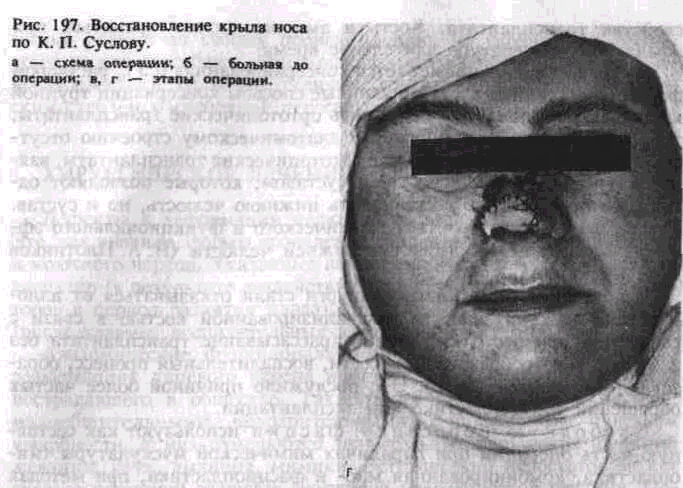
К пластике хрящом прибегают для устранения седловидной деформации спинки носа (рис 197, а, б, в, г), дефекта нижнего края глазницы, для контурной пластики лица и т. д.
Как правило, используют реберный хрящ, лучше из VII ребра, так как он более доступен для взятия и имеет величину до 8—12 см. Хороший эффект дает пересадка трупного хряща. Он обладает маловыраженным антигенным свойством и поэтому редко рассасывается Замороженные и лиофилизированные (высушенные в вакууме) хрящи рассасываются несколько чаще
Костная пластика челюстей, особенно нижней, представляет определенные трудности Это связано со следующими особенностями 1) нижняя челюсть — это самая подвижная кость, имеет тонкодифференцированные функции она участвует в разговоре, дыхании, жевании, мимике, 2) у нее наиболее сложные движения шарнирные и возвратно-поступательные, 3) челюсти являются носителями зубов, которые связаны с ними и с внешней средой Поэтому развитие патологических процессов в их области усугубляет послеоперационное течение
Чаще производят костную пластику нижней челюсти. В зависимости от сроков проведения различают первичную и вторичную костную пластику
С помощью первичной костной пластики замещают дефект сразу после травмы или удаления доброкачественной опухоли нижней челюсти
Вторичную костную пластику осуществляют через определенный срок после образования дефекта, обычно не ранее чем через 6—8 мес
При костной пластике необходимы анализ дефекта и четкое планирование его устранения После анализа дефекта следует решить, откуда будет взят трансплантат и какой величины, какой способ фиксации будет использован
Важнейшим моментом в успехе костной пластики является надежность фиксации трансплантата к концам фрагментов собственной челюсти Для этого в концах фрагментов и в трансплантате выпиливают различные «замки». Трансплантат может быть также уложен внакладку, враспор и т д Закрепляют фрагменты, как правило,
645
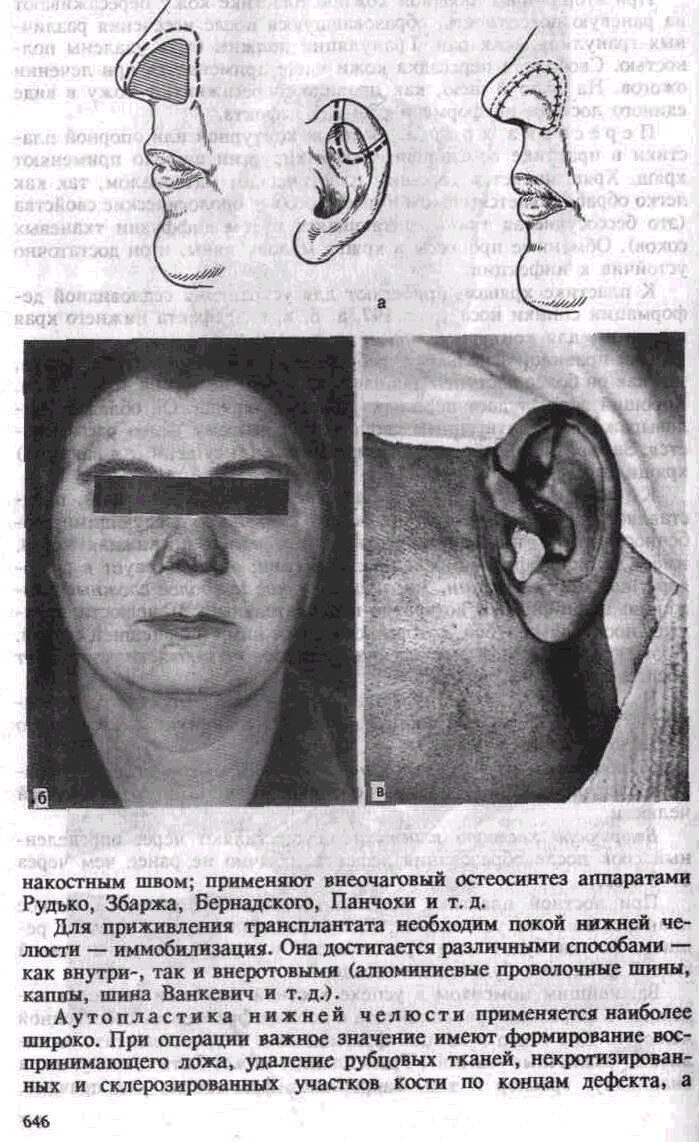
также изоляция его от полости рта. Аутотрансплантат должен быть взят в соответствии с формой и размером дефекта. Принято считать наиболее целесообразными два места взятия трансплантата: ребро (V, VI, VII) и гребешок подвздошной кости. Ребро берут либо во всю толщу, либо расщепленный (облегченный) саженец. Если нужен изгиб в области подбородка, то лучше брать гребешок подвздошной кости.
Имеется несколько методов аутопластики нижней челюсти — по Кабакову, Павлову, Никандрову, Вернадскому и др.
После приживления трансплантата в нем происходят биологическая перестройка и регенеративные процессы. Степень последних зависит от функции трансплантата. Через 15 дней после пересадки начинается деструкция кости, достигающая апогея к концу 2-го месяца, затем начинают преобладать регенеративные процессы. Костный трансплантат уплотняется и утолщается.
При аутопересадке кости имеются следующие недостатки: 1) не всегда удается получить массивный трансплантат; 2) трудно смоделировать трансплантат нужной формы; 3) наносится дополнительная травма больному.
Аллопластика нижней челюсти наиболее детально разработана Н. А. Плотниковым. Он предложил два варианта ал-лопластики: одномоментную резекцию и остеопластику и вторичную костную пластику. В качестве материала применяют лиофилизиро-ванные трансплантаты — нижняя челюсть или бедренная кость, взятая у трупа, замороженная до —70°С и высушенная в вакууме при температуре —20°С. Холод значительно снимает антигенные
647
свойства трансплантата. Кость в ампулах может храниться при комнатной температуре длительное время.
С успехом также применяется консервированная 0,5% раствором формалина трупная кость. Различные способы консервации трупной кости дают возможность применять ортотопические трансплантаты, т. е. части кости, идентичные по анатомическому строению отсутствующим. Используются также ортотопические трансплантаты, взятые с височно-нижнечелюстным суставом, которые позволяют одновременно не только восстановить нижнюю челюсть, но и сустав. Тем самым удается добиться эстетического и функционального эффекта при концевых дефектах нижней челюсти (Н. А. Плотников и А. А. Никитин).
В последние годы многие хирурги стали отказываться от алло-пластики нижней челюсти лиофилизированной костью в связи с развитием при этом осложнений (рассасывание трансплантата без замещения новообразованной кости, воспалительный процесс, образование ложного сустава). Это послужило причиной более частых обращений к аутопластике или эксплантации.
Свободную пересадку фасции используют как составную часть операции при параличах мимической мускулатуры (ми-опластика, комбинированная мио- и фасциопластика, при методах динамического и статического подвешивания). В этих случаях чаще применяют аутофрагмент передней фасции бедра. Консервированная фасция может быть использована для контурной пластики при ге-миартрозах лица.
Свободная пересадка слизистой оболочки применяется для замещения дефектов и деформаций век, полости рта. Слизистую оболочку заимствуют со щеки или нижней губы.
Свободная пересадка жировой ткани применяется очень редко, так как после пересадки эта ткань значительно уменьшается в размерах и нередко при этом развиваются рубцовые процессы.
Свободная пересадка нервов с успехом применяется при параличах мимической мускулатуры (А. И. Неробеев).
Свободная пересадка комбинированных трансплантатов. Комбинированными трансплантатами называются трансплантаты, состоящие из разнородных тканей, пересаживаемых единым блоком. Примером такой пересадки является пластика дефекта носа частью ушной раковины.
В последние годы в восстановительную хирургию внедрены методы пересадки комбинированных трансплантатов (включающих в себя кожу, подкожную клетчатку, мышцы, а при необходимости и костную ткань) с применением микрососудистых анастомозов (А. И. Неробеев, Мак-Кееп). Для контурной пластики используются фасциально-жировые и кожно-жировые лоскуты. Сложные кожно-мышечные и кожно-жировые трансплантаты с использованием микрососудистой хирургии находят применение даже при пластике челюстей.
В различных отделах лица и челюстей дефекты и деформации,
648
весьма разные по своему происхождению, но сходные по форме устраняются способами, основывающимися на принципиальныхос'-новах пластики: местными тканями, лоскутами на ножке, филатов-ским стеблем и свободной пересадкой тканей.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ДЕФОРМАЦИЙ ЧЕЛЮСТЕЙ
Дефекты и деформации челюстей составляют в среднем 4,5%. Это, как правило, формы проявлений различных изменений лицевого и мозгового черепа. Указанные изменения могут иметь врожденный характер (в результате воздействия различных патологических факторов в период развития плода), а также приобретенный характер (после травмы, воспалительных заболеваний и т. п.).
Анатомические, функциональные и эстетические изменения при деформациях лицевого черепа иногда резко влияют на поведение пострадавшего в обществе. Такие люди становятся замкнутыми, малообщительными, подозрительными, с постоянным чувством ущербности. У них отмечаются значительные нарушения функций жевания, речи, дыхания, мимики. Эстетический недостаток может явиться причиной развития вторичной невротической реакции. Поэтому проблемы медицинской реабилитации, включающей хирургическое вмешательство, медикаментозную терапию, физиотерапию, применение методов психотерапевтической коррекции, и социальной реабилитации людей с зубочелюстными деформациями должны решаться комплексно.
Различают следующие основные виды нарушений, которые могут наблюдаться в различных сочетаниях:
1) верхняя макро- или прогнатия (гиперплазия — чрезмерное развитие верхней челюсти);
2) нижняя макро- или прогнатия (гиперплазия — чрезмерное развитие нижней челюсти);
3) увеличение обеих челюстей;
4) верхняя микро- или ретрогнатия (гипоплазия — недоразвитие верхней челюсти);
5) нижняя микро- или ретрогнатия (гипоплазия — недоразвитие нижней челюсти);
6) уменьшение обеих челюстей;
7) открытый и глубокий прикусы.
Частицы «макро» или «микро» в приведенных терминах обозначают увеличение или уменьшение всех размеров челюсти, а приставки «про» или «ретро» — изменение соотношения зубных рядов в сагиттальном направлении только во фронтальном отделе, при нормальных размерах других отделов челюстей. Прогнатию и ре-трогнатию рассматривают как аномалии, связанные с нарушением положения челюсти относительно основания черепа.
Значительно усложняются задачи лечения при сочетанных несимметричных деформациях лицевого скелета, вызванных врожден-' ной гипер- или гипоплазией тканей челюстно-лицевой области в
649
результате синдрома I и II жаберных дуг (отокраниостеноз или гемифасциальная микросомия).
Зубочелюстные деформации и аномалии лечат ортодонтическими и хирургическими способами.
Возможности ортодонтических мероприятий у взрослых ограничены зоной зубов и альвеолярного отростка (X. А. Каламкаров, Л. С. Персии). Различные генетические отклонения устраняются в основном хирургическим путем.
Для определения показаний к ортодонтическому или хирургическому лечению, а также к возможному их сочетанию необходимы тщательное обследование пациентов и совместная работа ортодонтов и хирургов. Следует четко диагностировать форму деформации (со-четанная, изолированная), определить характер нарушения прикуса, степень смещения зубных рядов в различных плоскостях, произвести расчеты на телерентгеиограммах и моделях прикуса. Необходимо изучить формы и контуры лица, состояние мышечного аппарата, височно-нижнечелюстных суставов.
После комплексного обследования пациента определяют методы хирургического вмешательства (остеотомия или межкортикальное расщепление), фиксации костных фрагментов, иммобилизации челюсти в послеоперационном периоде и другие технические детали операции, а также ортодонтические, ортопедические лечебные мероприятия. Необходимо составлять индивидуальный план лечения бального.
Хирургическое лечение целесообразно осуществлять у людей не моложе 17—18 лет, так как к этому периоду жизни формирование костей лицевого скелета и мягких тканей в основном уже заканчивается. К тому же большее число зубочелюстных деформаций в детстве обусловлено диспропорциями роста и развития зубочелюст-ной системы. К возрасту 17—18 лет часто происходит саморегуляция прикуса.
В тех случаях, кота у пациентов имеется хорошо адаптированный прикус с фиссуро-бугорковым контактом многих зубов-антагонистов, производят операции без изменения основы (базиса) челюстей. Применяют подсадку материалов в виде контурной и опорной пластики. Для этого используют хрящ, кость, свободно пересаженные мягкие ткани (кожу, кожу с подкожной клетчаткой, фасцию и т. д.), а также различные инородные эксплантаты (им-плантаты).
В хирургическом лечении деформаций и аномалий развития лицевого скелета особое значение имеют костно-пластические операции, при которых должен осуществляться комплексный подход к исправлению зубочелюстных деформаций.
Оперативные вмешательства при дефектах и деформациях нижней челюсти. При дефектах и деформациях нижней челюсти следует выделять операции на альвеолярном отростке, на теле нижней челюсти в пределах зубного ряда, в области углов и ветвей нижней челюсти, а также операции на мыщелковых отростках нижней челюсти.
Операции на альвеолярном отростке применяются при наличии
650
адаптации прикуса в области жевательной группы зубов и отсутствии смыкания в переднем отделе зубного ряда.
При операциях на теле нижней челюсти используются различные методы остеотомии (вертикальная, ступенеобразная, скользящая и др.) и остеоэктомии (клиновидная, прямоугольная и др.). Эти методы имеют некоторые недостатки: необходимость удаления зубов; часто избыточное образование мягких тканей в щечных областях и, следовательно, одутловатости лица; возможно повреждение сосудисто-нервного пучка нижней челюсти; неизменность нижнечелюстного угла и недостаточные условия для регенерации фрагментов. Это место не всегда выдерживает физиологическую нагрузку при функции нижней челюсти, что является причиной возникновения осложнений в виде открытого прикуса.
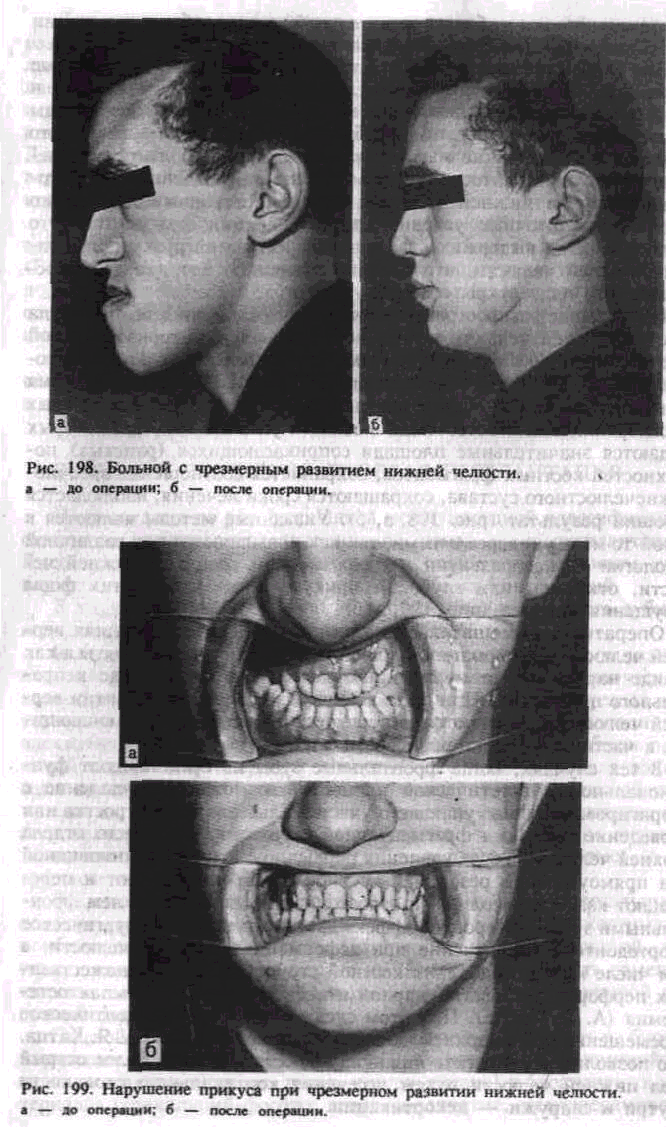
Наибольшее распространение получили операции в области угла и ветви нижней челюсти в виде вертикальной или горизонтальной остеотомии (А. Э. Рауэр, А. А. Лимберг, В. Ф. Рудько, Г. Г. Митро-фанов, В. А. Богацкий, Obwegesser, Dal Font). В настоящее время большинство авторов отдают предпочтение проведению плоскостных (межкортикальных) остеотомий в области угла и ветви, при которых создаются значительные площади соприкасающихся (раневых) поверхностей костных фрагментов, сохраняется соотношение височно-нижнечелюстного сустава, сокращаются сроки лечения, наблюдается хороший результат (рис. 198, а, б). Указанные методы являются в какой-то мере универсальными, так как применяются при различной патологии — недоразвитии или чрезмерном развитии нижней челюсти, открытом или глубоком прикусе и сочетании этих форм нарушения прикуса (рис. 199, а, б).
Оперативные вмешательства при дефектах и деформациях верхней челюсти. Деформации верхней челюсти могут проявляться как в виде нарушения ее нормальных размеров, так и в виде неправильного положения. При прогнатии или чрезмерном развитии верхней челюсти применяются хирургические операции, заключающиеся в частичной резекции челюсти.
В тех случаях, когда фронтальные зубы не представляют функциональной и эстетической ценности, возможно их удаление с корригированном выступающего участка альвеолярного отростка или проведение операции фрагментарной остеотомии переднего отдела верхней челюсти. После удаления первых премоляров с клиновидной или прямоугольной резекцией костной ткани выпиливают и перемещают кзади альвеолярный отросток с находящимися в нем фронтальными зубами. Хороший эффект дает комплексное хирургическое и ортодонтическое лечение при деформациях верхней челюсти, в том числе метод ослабления костной структуры путем множественных перфораций с вестибулярной и небной сторон — компактосте-отомия (А. Т. Титова). При этом следует провести ортодонтическое перемещение зубов верхней челюсти кзади по принципу А. Я. Катца. Это позволит переместить нижнюю челюсть и создать более острый угол нижней челюсти путем иссечения кортикального слоя кости внутри и снаружи — декортикации.
652
Для устранения верхней ретро- и микрогнатии в настоящее время разработаны операции по перемещению кпереди всей средней зоны лица одномоментно (В. М. Безруков, В. П. Ипполитов). Это позволяет в большей степени устранить деформацию средней зоны лица и вместе с перемещением костного фрагмента синхронно смещать кпереди хрящевой отдел носа, избежав его вторичной деформации. Для предотвращения смещения верхней челюсти кзади между бугром верхней челюсти и крыловидными отростками основной кости вводят костный трансплантат.
Кроме того, с успехом применяют одномоментные оперативные вмешательства на костном скелете средней и нижней зон лица (В. П. Ипполитов). Применяется также контурная пластика при деформациях челюстей, которая в основном показана для устранения остаточных деформаций и повышения эстетического эффекта лечения.
Оперативные вмешательства по поводу анкилоза височно-ниж-нечелюстного сустава и контрактуры нижней челюсти рассмотрены в главах XI и XII.
ЗУБНАЯ И ЧЕЛЮСТНО-ЛИЦЕВАЯ ИМПЛАНТАЦИЯ
Имплантация по ранее принятой международной классификации относится к аллотрансплантации, по новой — к эксплантации. Вместе с тем в зарубежной литературе пользуются термином «имплантации» — особенно в отношении зубных конструкций.
В хирургической стоматологии можно условно выделить зубную и челюстно-лицевую имплантацию.
Имплантация имеет долгую историю, и ее развитие в разные периоды связано с применением различных материалов. Физические, химические и биологические свойства аллотрансплантируемых материалов — металлов, пластмасс и других часто определяли неадекватную остеоинтеграцию и приживление в тканях, были причиной недостатков операций и неудач. Это и не позволяло долгие годы внедрять метод имплантации в практику хирургической стоматологии. В 40-е годы XX века появились фундаментальные исследования по имплантации: в нашей стране — по челюстно-лицевой (создание имплантационных систем при пластике, травме), а за рубежом — по зубным конструкциям.
Различают зубные (эндодонто-эндооссальные и эндооссальные), подслизистые, поднадкостничные, внутрикостные, чрескостные и комбинированные имплантаты. По функции в зубочелюстной системе, лицевом и мозговом черепе имплантаты могут быть замещающими, опорными, опорно-замещающими, с амортизационной системой или без нее.
По свойствам биосовместимости имплантаты могут быть из биотолерантных (нержавеющая сталь, КХС), биоинертных (алюминийок-сидная керамика, углерод, титан, никлид титана) и биоактивных материалов (трикальций-фосфат, гидроксилаппатит, стеклокерамика).
653


Зубная имплантация наиболее широко распространена в стоматологии. В нашей стране первые исследования по зубной имплантации были проведены Н.Н.Знаменским (1989—1991). В 40—50-е годы появились интересные работы Э. Я. Вареса, С. Н. Мудрого и др., однако они не получили своего развития. Вместе с тем за рубежом зубная имплантация широко применяется уже более 30 лет: в 60-е годы были популярны поднадкостничные имплантаты;
в 70-х — плоские и цилиндрические; с 80-х годов — костно-ин-теграционные. В нашей стране только в 80-е годы благодаря исследованиям А. С. Черникиса, О. Н. Сурова, М. 3. Миргазизова зубная имплантация получила свое развитие. Опыт зубной имплантации составляет немногим более 15 лет.
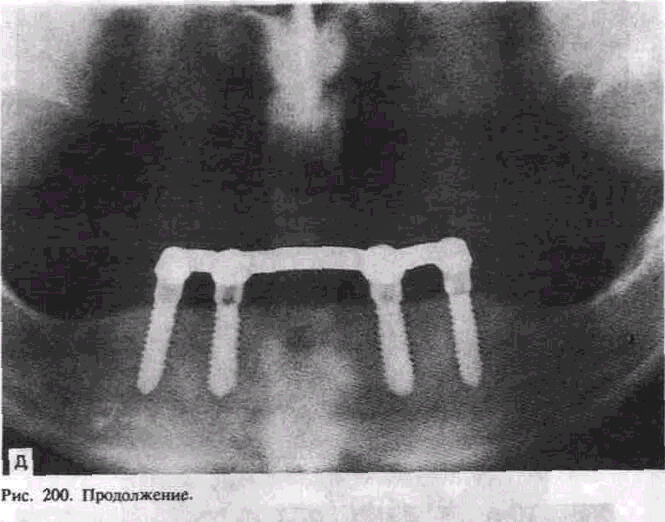
В настоящее время для повышения жевательной эффективности при частичной и полной утрате зубов используют эндооссальные, поднадкостничные и транскостные имплантаты. Из них наибольшее применение имеют эндооссальные имплантаты. Среди них выделились две основные принципиально различные системы: винтовые имплантаты Р. Бронемарка и плоские — Л. Линкова. С годами на их основе шло усовершенствование материалов для имплантации, их видов и конструкций, как круглой [«Бонефит», «Кор-Вент» (Спек-тра-система), «Стери-ОСС», «Анкилоз», «Контраст» и др.], так и плоской (системы Линкова «Оратроник», «ВНИИИМТ», «Парк-де-нталь», «МЭТЭМ» и др.) формы (рис. 200, а). Сегодня известно более 100 видов и систем зубных имплантатов. Так, из имплантатов круглой формы наибольшее распространение имеют винтовые, ци-
656
линдрические, сплошные, полые, конусовидные, беспористые, поверхностно-пористые, имеющие на поверхности желобки, нарезки, отверстия.
Показания и противопоказания к зубной имплантации. Главным показанием для имплантации является невозможность создать функциональный и эстетический эффект традиционными методами ортопедического лечения. Выбор имплантата той или другой конструкции зависит от условий в полости рта, определяется будущей функцией его. Врач-ортопед производит выбор имплантата и составляет план ортопедического лечения.
Показания к зубной имплантации определяются также общим состоянием организма и состоянием полости рта — зубов и слизистой оболочки. Иммунодефицитные заболевания и состояния, а именно аллергический, аутоиммунный, иммунопролиферативный синдромы, наследственная отягощенность являются противопоказанием к имплантации. При обследовании пациента на предмет проведения имплантации и оценке общего состояния организма обращают внимание на возраст, сохранность систем жизнеобеспечения. При наличии инфекционного синдрома необходимо более детальное обследование пациента по поводу инфекционного заболевания. При положительном решении вопроса об имплантации в этих случаях проводят лечение больного. Необходимы стабилизация иммунобио-логического состояния организма и по показаниям — коррекция защитных реакций его. Особого внимания требует санация одонто-генных очагов и очагов ЛОР-органов. Не рекомендуется проводить имплантацию у пациентов, употребляющих наркотики, и «злостных» курильщиков. Следует с особым вниманием отнестись к больным с системными и возрастными заболеваниями костей, к женщинам в предклимактерическом и постменструальном периоде, когда наблюдается остеопороз костей, в том числе челюстей. Важны исследование психического состояния больного, знание его мотивации по поводу проведения имплантации, а также возможность адаптации хирургического и ортопедического этапов лечения. Пациент должен знать о проценте риска и сделать выбор способа лечения при имплантации и без нее с учетом функциональной и эстетической возможности.
Диагностика при имплантации. При обследовании на предмет имплантации проводится диагностика, состоящая из клинической оценки зубочелюстной системы, рентгенологических исследований и ортопедических моделей. Необходимо провести клиническое исследование, измерить высоту и ширину альвеолярных отростков челюстей, положение нижнечелюстного канала, расположение верхнечелюстного синуса. Особое внимание должно быть обращено на состояние зубов (качество пломбирования их каналов и полостей) и слизистой оболочки полости рта, окклюзию.
Клинические данные дополняются рентгенологическим исследованием. Необходимы ортопантограмма, прицельные снимки, оценка показателей компьютерной томографии.
Клиническая и рентгенологическая диагностика дополняется оценкой моделей челюстей, в том числе в окклюдаторе. Согласно
23—1184
657
рекомендациям врача-ортопеда о включении имплантатов в ортопедическое лечение, проводят рентгенологическое исследование с шаблонами — металлическими шариками. Это позволит получить точное представление о будущем положении имплантата, выбрать его конструкцию. Послойная томография даст более точное представление о состоянии кости и поможет воссоздать модель челюсти, на которой можно будет смоделировать расположение имплантатов и ортопедическую конструкцию.
Основные проблемы имплантации. Взаимодействие имплантатов и кости. Судьба всех имплантатов зависит от адаптации и стабильности опорной кости. Существует два основных типа взаимодействия имплантата и кости, которые определяют его функцию и время имплантации. В одних случаях возникает прямое плотное сращение имплантата с костью — остеоинтеграция, в других4— имплантат и кость соединяются при помощи фиброзной ткани (фиб-роинтеграция). При адекватной нагрузке на такой имплантат его подвижность минимальная и он может достаточно долго и хорошо функционировать. Вместе с тем в окружности имплантата под влиянием нагрузки и других факторов может увеличиваться пространство, заполненное соединительной тканью, что создает подвижность конструкции, ведет к образованию десневого кармана и последующему отторжению имплантата.
Биосовместимость является важным условием приживления имплантата и надежного его функционирования. Она определяется химическими свойствами имплантата. В последние годы лучшие показатели биосовместимости наблюдаются при использовании титана, сплавов его с алюминием и ванадием, сплавов кобальта, хрома и молибдена (для отливок), биокерамики. Химическая чистота применяемого материала определяет реакцию тканей на имплантаци-онную конструкцию и время ее функционирования.
Стерильность (соблюдение техники операции, стерилизация инструментов и материалов, работа в перчатках и др.) имеет большое значение для успеха имплантации.
Образование эпителиального кармана у имплантата. При имплантации следует обращать особое внимание на состояние слизистой оболочки у границы надальвеолярной и внутриальвеолярной частей имплантата. При стабильной функции у имплантатов в отличие от •непораженных зубов вместо десневого кармана образуется плотная фиброзная ткань, препятствующая образованию карманов. Определенные перегрузки при функционировании имплантатов в ортопедических конструкциях, плохая гигиена и прочие причины могут вести к потере кости, воспалению десны и образованию кармана. Десневые карманы чаще возникают у плоских имплантатов, реже — у цилиндрических. Отмечается прямо пропорциональная зависимость: такой риск выше при фиброинтеграции, нежели при остео-интеграции. Наиболее часто карманы образуются у поднадкостнич-ных имплантатов.
Окклюзия имеет непосредственное влияние на функцию имплантата, его стабильность и долговечность. Конструкция импланта-
658
тов должна воспринимать адекватную силу и ее направление. Поэтому врач-ортопед должен предусмотреть окклюзионные силы и направление их на ортопедическом этапе лечения. Только тогда будет обеспечено правильное функциональное взаимоотношение кости, имплантата и ортопедической конструкции.
Выбор конструкции имплантата должен основываться на соответствии общих и местных клинических данных, дополнительных методов исследования, удостоверяющих необходимость имплантации.
Одной из клинических ситуаций при имплантации является потеря одного зуба. При этом возможны нехватка кости в альвеолярном отростке или альвеолярной части или малое место между зубами по краям дефекта. Однако возможность не включить эти зубы в зубной протез, недостатки съемных мини-протезов делают имплантацию актуальной.
Наличие больших беззубых промежутков, когда нельзя использовать обычные съемные протезы, за неимением адекватной опоры, является также показанием для применения имплантации.
Полное отсутствие зубов и определенные клинические ситуации при наличии зубных протезов, в том числе у людей определенных профессий (певцов, артистов, педагогов и др.), являются показанием к проведению имплантации. В таких случаях в зависимости от условий имплантаты могут быть опорой несъемных зубных протезов или позволят улучшить фиксацию и стабильность съемных зубных протезов. Учитывая имеющееся большое количество имплантантов и их конструкций, следует ориентироваться не на рекламные рекомендации изготовителей, а на конкретные условия у пациента. Прежде всего надо учесть переносимость им материалов. Следует учитывать клиническую картину и такие параметры, как степень атрофии кости, окклюзионные соотношения челюстей, положение нижнечелюстного нерва, верхнечелюстной пазухи и полости носа, состояние имеющихся зубов и слизистой оболочки, в том числе ее толщину. В зависимости от этих условий выбирается вид имплантата. Кроме того, в зависимости от будущей функции зубного протеза решается вопрос о числе имплантатов, виде его конструкции (количество головок, опорных балок, плеча и др.).
Эндооссальная имплантация. В 50—60-е годы появились фундаментальные исследования по дентальной имплантации и началось внедрение этого метода в стоматологии. Выделились две принципиально разные системы имплантатов: винтовые, разработанные Р. Бронемарком, и плоские, предложенные Линковым.
Плоские имплантаты представляют собой чаще единую конструкцию, иногда сборную, состоящую из внутрикостной части — тела, шейки, и надальвеолярной — головки или головок. Тело может иметь разнообразную конструкцию. В поперечном разрезе имплантат имеет прямоугольную форму, высота его от 8 до 15 мм, длина 15—30 мм. Достоинством плоских имплантатов является возможность использовать при имплантации в качестве второй опоры собственные зубы (рис. 200, б). Кроме того, узкая конструкция
23*
659
имплантата может быть применена при атрофии альвеолярного отростка и небольшой его ширине. Наиболее распространены имплан-таты плоской формы (Линкова, Вайса, «Парк-денталь», «Биолокс»), отечественные конструкции — ВНИИИМТ, МЭТЭМ. Тело имплантата может быть изогнуто для адаптации к форме альвеолярного гребня, его можно корректировать так, чтобы избежать соприкосновения и травмы нижнечелюстного нерва, верхнечелюстной пазухи. Рекомендуется шейку и надальвеолярную часть (или части) изогнуть для создания адекватного параллелизма в зависимости от окклюзии опорных зубов. Головке (или головкам) может быть придана определенная форма — чаще уменьшают ее высоту для создания нужного межчелюстного промежутка.
Операция с использованием плоских импланта-i т о в заключается в следующем. Делают разрез по альвеолярной дуге через слизистую оболочку и надкостницу. Отслаивают слизи-сто-надкостничный лоскут по обе стороны альвеолярной части нижней челюсти и альвеолярного отростка верхней челюсти. При помощи боров и дриллей создают пространство в кости в виде тоннеля — костное ложе для имплантата. При работе в кости с помощью бормашины обязательно охлаждение кости стерильным изотоническим раствором хлорида натрия. После необходимых подгонок в костное ложе вводят имплантат и легким постукиванием плотно фиксируют его в кости в нужном положении. Для последующей интеграции важна плотная стабильная фиксация имплантата. Иногда с этой целью кортикальную пластинку снимают только у шейки и одного плеча тела, а ложе формируют в спонгиозном веществе на всю длину имплантата. Вводя последний в тоннель, второе плечо тела легким постукиванием фиксируют в кости. Слизисто-надкост-ничный лоскут укладывают на место, иссекают или «выщипывают» специальным инструментом слизистую оболочку для нормального стояния надальвеолярной части. Накладываются швы, которые снимают на 7—8-й день. В зависимости от выраженности реактивных воспалительных явлений заготовленную каппу надевают на головку имплантата через 10—14 дней после хирургического вмешательства. Окончательную фиксацию протеза производят через 4—6 нед после операции. При этом следует обратить внимание на необходимость твердой фиксации протеза. Это является необходимым условием для. репаративных процессов в кости.
Многие авторы относят к недостаткам плоских имплантатов необходимость создания костного ложа в кости, вследствие которого образуется ее дефект. Кроме того, они считают, что плоские имп-лантаты имеют непрямое соприкосновение с костью и ведут к фиб-роинтеграции. Последняя при жевательной нагрузке нарушает стабильность имплантата, а возникающая подвижность его еще больше, чем у цилиндрического. Эта причина ведет к меньшей долговечности имплантата и ортопедической конструкции в целом. Вместе с тем Л. Линков и Ч. Вайс, имеющие 30—35-летний опыт работы с плоскими имплантатами, отмечают высокую эффективность и стабильность их. Ч. Вайс предложил для лучшей интеграции обработку
660
внутрикостной поверхности имплантата в виде призм и установил плотное сращение его с костью.
Плоские имплантаты ставят одиночно (хотя это оспаривается рядом авторов), при дистальном отсутствии зубов и других дефектах зубного ряда, их используют в качестве опоры вместе с непораженными зубами.
Цилиндрические имплантаты бывают разной формы — винтовые, сплошные, полые, конусовидные, имеющие на поверхности желобки, нарезки, отверстия, покрытия. Имплантат состоит из корневой части, шейки и надальвеолярной части. Они чаще бывают разборными, и в зависимости от методики операции могут использоваться дополнительные части — запорный винт, головка, заглушка, культя-амортизатор, соединительный винт. Диаметр имплантата — от 3,5 до 5,5 мм, а высота 7—20 мм.
Преимущественно используют двухэтапные цилиндрические имплантаты. Цилиндрические имплантаты ставят одиночно при дефекте одного зуба, группой — при потере нескольких зубов, используют в качестве опор для съемных конструкций протезов (рис. 200, в). Установлено, что цилиндрические имплантаты дают плотное сращение с костью (остеоинтеграцию) и способны служить опорой для ортопедических конструкций длительное время. Одни авторы считают возможным использовать их вместе с естественными зубами, другие предлагают использовать их только в виде опоры для изолированного протеза.
Только имплантаты круглой формы — JMZ, Миргазизова, имеющие амортизационную систему между внутриальвеолярной и надальвеолярной частью, можно применять с включением естественных зубов в ортопедическую конструкцию протеза. Основой для всех имплантатов цилиндрической формы является система «Бронемарк». На ее принципе разработаны многочисленные другие виды имплантатов. Наиболее распространенными из них являются системы «Бо-нефит», «Стери-ОСС», «Кор-Вент» (Спектра-система), «Анкилоз», «Импла», «Астра» и др. На основе отечественных цилиндрических имплантатов разработана пористая конструкция с амортизатором и без него, разборный (для двухфазной процедуры) и неразборный (для однофазной процедуры) варианты, а также формы с эффектом памяти (М. 3. Миргазизов, В. Э. Гюнтер, В. И. Итин). Каждая система имплантатов имеет набор оригинальных инструментов для введения имплантата в кость и фиксации в его кости, что делает очень дорогим использование на практике различных систем. Это отражается в определенной тенденционной оценке достоинств и недостатков различных видов имплантатов.
Операция с использованием цилиндрических имплантатов. Проводят разрез и отслаивание слизисто-надко-стничного лоскута или иссечение небольшого участка десны альвеолярного гребня, в нужном месте для введения имплантата. Обычно используют 4 последовательно вводящихся инструмента для создания костного ложа, а затем вкручивания или введения имплантата. При работе этими инструментами в кости требуется охлаждение изото-
661
ническим раствором хлорида натрия. В отдельных случаях после просверливания отверстий в кортикальной пластинке кости работают вручную при помощи долот разных размеров и молотка. В одних случаях слизисто-надкостничный лоскут укладывают на место и фиксируют швами над имплантатом, в других — выступающая часть имплантата закрывается заглушкой, специальным винтом, головкой. Через 3—4 мес на нижней челюсти и через 4—б мес на верхней проводится второй этап имплантации. В одних случаях обнажают зашитый верхний отдел имплантата и ввинчивают опорную головку, подготавливают ортопедическую конструкцию зубного протеза и временно — на 2—3 нед фиксируют на головках временный протез — каппу, а затем фиксируют постоянный протез (рис. 200, г). В других случаях надальвеолярную часть имплантата в виде заглушки меняют на винт, амортизатор-культю и далее проводят лечение с временной и постоянной фиксацией ортопедической конструкции (рис. 200, д). Большинство специалистов применяют первый способ — двухэтапный, так как наличие надальвеолярной части цилиндрического имплантата может создать больше проблем: нагноение, резорбцию кости, образование кармана и врастание эпителия.
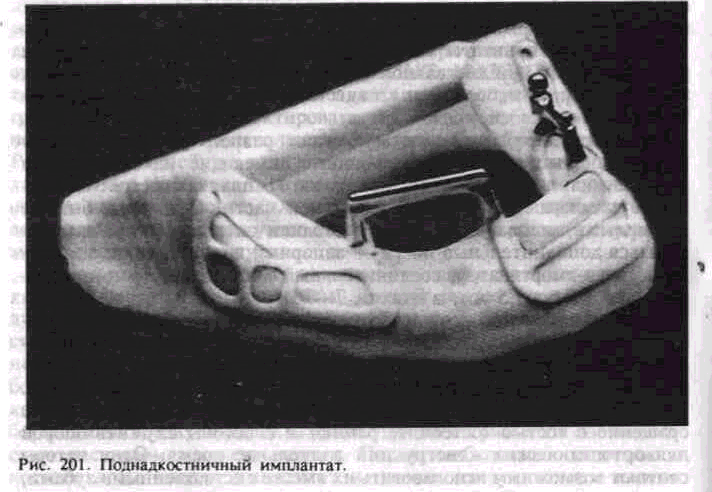
Поднадкостничные имплантаты представляют собой конструкцию, которая опирается на альвеолярный отросток или альвеолярную часть и тело челюстей (рис. 201). Поднадкостничные имплантаты применяют при значительной атрофии кости, когда нельзя создать полноценное жевание съемными конструкциями протезов. Различают частичные и полные субпериостальные имплантаты. Имплантат
662
состоит из головки, шейки и опорной части, представляющей вестибулярную и оральную ветви опорных плечей, а также стабилизирующих и фиксирующих элементов. Имплантат, опираясь на значительный участок поверхности кости, постепенно соединяется с ВДй плотной фиброзной тканью, исходящей от периоста. Транс-десн<евые штифты проходят от альвеолярной конструкции имплантата через десну и являются опорой съемного протеза, фиксируемого винт.ами, кнопочными элементами, крючками.
Операция при использовании поднадкостнич-н ы х и мплантатов. Хирургическая техника для установления подн<адкостничного имплантата довольно проста и состоит из ске-дсти^вания альвеолярного отростка и тела челюсти. Следует иметь в ви^у анатомические особенности челюсти и прикрепление к ней, чаще? нижней, мышц. Они могут создавать препятствия для фиксации имплантата. Поэтому подбородочно-язычная мышца, такие анато-""^кие образования, как подбородочный бугорок и другие, должны быть отслоены, сглажены для адекватной фиксации конструкции """•^нтата. Снятый после этого слепок и изготовленная модель позволяют определить форму имплантата. Артикуляционные модели и лро^-ез или снятый слепок с зубов-антагонистов оценивают вра-чом-о,ртопрдд^ и определяются конструкция имплантата, число и распо.до^едие опорных головок, а также все особенности зубного протеза в одних случаях рану временно зашивают, а через 4—6—8 ч снова обнажают, фиксируют конструкцию имплантата, слизисто-'"^^^стничный лоскут укладывают на место и фиксируют швами.
"вращают внимание на положение слизистой оболочки по от-Hourei^Jo ^ штифтам и удаляют ее избыток вокруг них. Надевается време^д^и протез или каппа, которые заменяются через 6—8 нед на Достоянный. В других случаях рану после снятия слепка зашивают на ^'""Ч^ мес и после изготовления поднадкостничного имплантата ее внс^вь расшивают, обнажают костную ткань, фиксируют метал-личес^увд конструкцию и по тем же правилам ушивают, а на штнф-^ фиксируют временный протез и далее — через 2 мес посто»цц^и Последний не должен соприкасаться со слизистой обо-лочко^ go всех послеоперационных периодах больному рекомендуют прини^д^^ g течение 10—14 дней жидкую пищу — стол № 2 «челю^ной».
0 и^шей стране наибольшую трудность представляет изготовление металлической конструкции при помощи высокого литья (на огнеупорных м^деддд из КХС или титанового сплава) и последующее ортопе-дическдц лечение. В настоящее время за рубежом продолжают усовер-шенствцдзддд поднадкостничньгх имплантатов: во-первых, используют пок^^дд конструкции биоактивными материалами, во-вторых, создают модели путем компьютерной томографии для изготовления слепка ^ кости до оперативного обнажения челюсти. Поднадкостнич-ые имдлантаты преимущественно применяют на нижней челюсти.
^РУ^ие виды имплантатов. Применяют по тем же показаниям, что и ^ндооссальные, субпериостальные имплантаты. Предложены ^^^ные, внутрислизистые, рамочные и другие конструкции.
663
Заслуживает большого внимания использование при значительной атрофии нижней челюсти рамочного имплантата [Tatum H., 1990 ]. Конструкция состоит из центральной внутрикостной части, вводимой в виде рамки в подбородочный отдел нижней челюсти. Концы внеко-стной части, отходя от центральной «рамки», идут над альвеолярной частью челюсти и крепятся внутрикостно в области ветвей.
Осложнения после имплантации определяются характером взаимодействия конструкции имплантата с окружающими тканями. Необходима биосовместимость их, в противном случае не происходит остеоинтеграции имплантата и окружающей кости.
При неправильной и травматичной технике введения имплантата, неправильном ортопедическом лечении, развитии воспалительных явлений возможно отторжение имплантата. Большое значение в развитии таких осложнений имеют перегрев тканей, в том числе костной, плохая гигиена полости рта и надальвеолярной части имплантата, недогрузка или перегрузка имплантата.
Неточности клинической и рентгенологической диагностики, технические ошибки при имплантации могут вести к прободению верхнечелюстной пазухи, носовой полости, к повреждению нижнего альвеолярного нерва, вестибулярной или оральной стенки альвеолярного отростка.
Исход. При правильной оценке общего статуса организма, клинико-рентгенологической обоснованности имплантации, правильном выборе конструкции имплантата, оптимальной технике операции и ортопедической реабилитации исход операции бывает благоприятным и срок функционирования имплантата достигает 10—15 лет (по данным зарубежных авторов, 10—20 лет). Средний срок функционирования имплантата — 5—8 лет.
Методы пластики при зубной имплантации. При операции зубной имплантации возможны непредвиденные ситуации, отлом передней или задней кортикальной кости — нехватка или дефект ее. В таких случаях используют аутокость или биоматериалы — гид-роксилаппатит, трикальций-фосфат, гидроксиопол. Возможно устранение такого недостатка, как нехватка кости у участка имплантата, соприкасающегося со слизистой оболочкой. С этой целью используют специальные рассасывающиеся матрицы. Отмечено, что биоматериалы не только способствуют остеоинтеграции, но и предотвращают воспалительные явления.
H. Tatum (1992) предложил оригинальные методы поднятия дна верхнечелюстной пазухи для последующей зубной имплантации. Это "показано при значительной атрофии альвеолярных отростков верхней челюсти и близком расположении дна верхнечелюстной пазухи к тонкой прослойке кости верхней челюсти или даже прилежание только к слизистой оболочке и надкостнице. Пространство под поднятым нижним отделом слизистой оболочки верхнечелюстной пазухи заполняется гидроксилаппатитом. Через 5—6 мес в интегрированную уже костную ткань, достаточную по высоте и ширине, вводят имплантаты с последующим протезированием через 6 мес после операции.
664
Для имплантации применяют различные методы пластики (местными тканями, свободными кожными лоскутами и др.) с поднад-костничным введением биоматериала — гидроксилаппатита в виде гранул или матриц, синтетических материалов. Последние не только увеличивают ее высоту и толщину, но и усиливают процессы, создающие большую плотность кости.
Для увеличения высоты альвеолярного отростка верхней челюсти и поднятия синуса используют методы пластики расщепленной костью альвеолярного отростка на сосудистой ножке, свободную пересадку кости, взятой с подбородочного отдела нижней челюсти, подсадку нерассасывающихся гидроксилаппатитных гранул, смешанных с аутогенной губчатой костью. Через 4—6 мес в хорошо сформированную кость вводят титановые имплантаты. С этой целью применяют также пересадку аутогенного костного трансплантата, взятого с бугра верхней челюсти. Через б мес в реконструированный передний отдел верхней челюсти вводят имплантаты типа «Боне-фит», которые в течение многих лет хорошо функционировали в ортопедических конструкциях. Для этих целей успешно используют костную пластику аутокостью гребешка большой берцовой кости.
При зубной имплантации приходится прибегать к выделению нижнечелюстного нерва для улучшения условий фиксации имплантата и профилактики травмирования сосудисто-нервного пучка.
Другие виды имплантации в челюстно-лицевой хирургии. В че-люстно-лицевой хирургии при травме используются имплантацион-ные конструкции. По сути дела все аллотрансплантационные металлические, биокомпозитные и другие конструкции, применяемые при остеосинтезе, являются имплантатами.
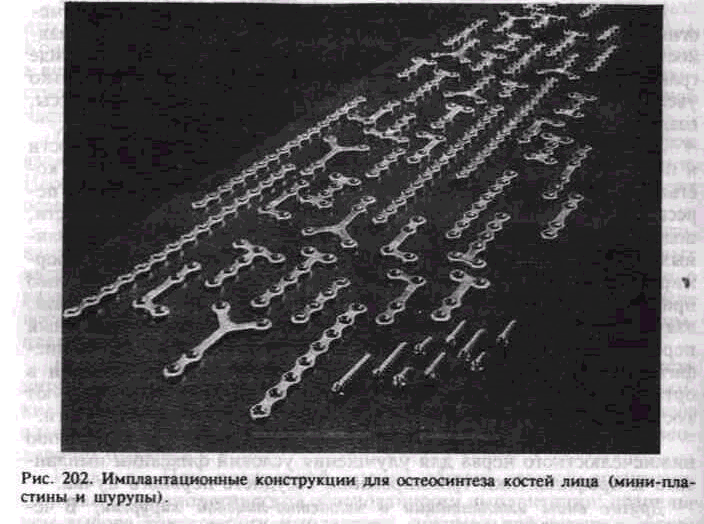
Виды имплантатов, применяемых для остеосинтеза: металлические рамки, мини-пластины, укрепляемые винтами; титановые конструкции, вводимые накостно, а также спицы, стержни, проволока, штифты из металла, нити из синтетических и других материалов, металлические скобы с формой памяти. Применяемые внутрикостно для скрепления отломков различные имплантаты нередко сочетают элементы для внутрикостной и накостной фиксации.
В последние годы при остеосинтезе наибольшее распространение получили имплантаты в виде мини-пластин, укрепляемых винтами (рис. 202). Конструкции сделаны из титанового сплава. Кроме этого, для скрепления отломков используются пластины на основе углерода.
Имплантационные конструкции применяются при восстановительных операциях в челюстно-лицевой области — при пластике нижней челюсти с использованием отдельных фрагментов нижней челюсти, в том числе суставного отростка [Ипполитов В. П., Сем-кин В. А., 1995]. Последнее с успехом применяется при хирургическом лечении анкилоза височно-нижнечелюстного сустава.
Для восстановления утраченных отделов, особенно тотальных дефектов нижней челюсти, с успехом применяется сетка из титанового сплава [НеробеевА. И., 1994 ]. Последней придаются размер и форма дефекта нижней челюсти, и она заполняется как измельченной аутокостью, так и биоматериалом. Этот метод находит при-
665
менение при удалении новообразований нижней челюсти с одномо-ментной пластикой.
При помощи имплантатов-винтов прикрепляют искусственные протезы отдельных частей лица (носа, уха, глаза, век и др.). Имеется некоторое отставание в применении этих методов в нашей стране из-за отсутствия искусствоведческой материальной базы и соответствующих специалистов — художников, технологий эстетически удовлетворяющих материалов. Вместе с тем протезирование лица на имплантатах перспективно, особенно при лечении онкологических больных.
ХИРУРГИЧЕСКАЯ ПОДГОТОВКА ПОЛОСТИ РТА К ПРОТЕЗИРОВАНИЮ
При различных операциях в полости рта следует проводить профилактику осложнений, которые могут создать трудности в последующем ортопедическом лечении. Потеря зубов, как частичная, так и полная, ведет к определенным проблемам ортопедической реабилитации. При наличии неровностей альвеолярного отростка, его атрофии, наличии экзостозов, изменений слизистой оболочки, покрывающей костную ткань верхней и нижней челюстей, часто требуется перед протезированием хирургическое лечение. Задачей его является создание надежной опорной структуры из костных и мягких тканей для последующего изготовления и оптимального функционирования зубных протезов.
666
Врач-ортопед должен оценить условия для протезирования и направить для хирургического лечения тех пациентов, у которых имеются патологические изменения, не позволяющие полноценно обеспечить изготовление зубных протезов. Важны психологические факторы, а именно: понимание больным необходимости хирургических вмешательств; адекватности жалоб его; что он ожидает от хирургического и ортопедического лечения в функциональном и эстетическом плане. Особое внимание надо обращать на психологическую мотивацию пациента в отношении адаптирования к временным и постоянным зубным протезам. Хирург-стоматолог должен при планировании лечения учитывать степень риска, в том числе при наличии у пациента общих системных заболеваний. Клиническое обследование должно быть дополнено рентгенологическими исследованиями, в том числе панорамными снимками и оценкой моделей челюстей.
Первым мероприятием для подготовки полости рта к последующему протезированию является соблюдение всех правил работы на альвеолярном отростке верхней челюсти, альвеолярной части нижней челюсти при удалении зубов и операциях. Следует обращать внимание на контуры альвеолярных дуг и при удалении зубов максимально сохранять и не травмировать костную и мягкую ткань.
Операции на костных тканях челюстей. При удалении зуба или чаще нескольких зубов, обрабатывая послеоперационную рану при обнаружении деформаций альвеолярного отростка, надо проводить простейшую «ластику альвеол. Для этого откидывают слизисто-над-костничный лоскут только для обнажения пораженного участка кости. При помощи костных кусачек, костного напильника, бора или фрезы устраняют деформацию по наружной, внутренней поверхности альвеолярной дуги (см. главу V, рис. 48, а, б, в). При работе с бормашиной обязательно охлаждение операционного поля путем ирригации изотоническим раствором хлорида натрия. После удаления острых краев кости и сглаживания их слизисто-надкост-ничный лоскут укладывают на место. Обращают внимание на сопоставление краев раны и при необходимости выравнивают ее края и иссекают излишек тканей.
Таким же подходом, как во время удаления зуба или зубов, в последующих сроках проводят внутриперегородочную альвеоло-пластику. Рекомендуется произвести удаление выступающей или неадекватной межальвеолярной перегородки и репозицию латеральной пластинки альвеолярного отростка верхней челюсти или альвеолярной части нижней челюсти кнутри сильным давлением пальца (однако следует иметь в виду, что возможно повреждение слизистой оболочки). Это позволяет устранить выступы с вестибулярной поверхности кости без уменьшения его высоты, обеспечить сохранность прикрепленного слизисто-надкостаичного покрова. Кроме того, при такой методике альвеолопластики наблюдается наименьшая атрофия кости.
Уменьшение и коррекция неровной поверхности кости альвеолярного отростка верхней челюсти, альвеолярной части нижней челюсти.
667
Бугристость альвеолярного отростка верхней или альвеолярной части нижней челюсти, препятствующая адекватному протезированию, может быть обусловлена выступами кости, а также излишком, гипертрофией покрывающих его мягких тканей. Для создания нормальной альвеолярной дуги по такой же методике, как при внут-риперегородочной альвеолопластике, откидывают слизисто-надкост-ничный лоскут, обнажают с обеих сторон альвеолярный отросток или альвеолярную часть челюсти. Участки выступов, неровностей и других деформаций кости удаляют костными кусачками, борами, фрезами (см. главу VI). При излишке мягких тканей их иссекают, рану зашивают узловатыми кетгутовыми швами или швами из полиамидной нити. При операции на верхней челюсти надо учитывать границы верхнечелюстного синуса во избежание повреждения ее дна; на нижней челюсти — следует обратить внимание на расположение подбородочного отверстия и выходящий из него сосудисто-нервный пучок.
Удаление экзостозов на верхней и нижней челюстях. При больших и выраженных экзостозах проводят линейный разрез по альвеолярной дуге или дополняют его вертикальными разрезами, откидывая лоскут углообразной, трапециевидной формы. Обнажают каждый участок деформированной кости. Экзостозы удаляют костными кусачками или иногда сбивают долотом при помощи молотка, сглаживают поверхность кости бором, фрезой. Слизисто-надкост-ничный лоскут укладывают на место и фиксируют узловатым или непрерывным швом. При удалении экзостоза альвеолярного отростка с небной стороны обнажают кость через линейный разрез по альвеолярной дуге. Удаление экзостозов альвеолярной части нижней челюсти с язычной поверхности проводят через линейный разрез по альвеолярной дуге. Экзостозы удаляют осторожно бором, фрезой, зубным надшпилем. Следует отводить тупым крючком мягкие ткани для хорошего обзора кости и помнить о расположении вблизи язычного нерва, артерии, вены, а также протока поднижнечелюстной слюнной железы. При небольших экзостозах и недостаточной ширине альвеолярного отростка по соответствующей поверхности делают разрез или разрезы слизистой оболочки и образуют поднад-костнично тоннель. Вводят туда гидроксилаппатит или другой биоматериал, формируют ровный и нужной толщины альвеолярный отросток. Рану на слизистой оболочке зашивают. Желательно наложение на нее формирующей пластинки или повязки.
Резекция участка альвеолярного отростка верхней челюсти, альвеолярной части нижней челюсти показана в случае избытка тканей, деформации кости, когда нет места для зубов в протезе, в том числе для зубов-антагонистов. В зависимости от задач протезирования на моделях определяют необходимый объем резекции кости. Оценивают рентгенологически расположение носовой, гайморовой полостей во избежание их повреждений при операции. Проводят линейный разрез по альвеолярной дуге, отсепаровывают сли-зисто-надкостничный лоскут. Иногда дополнительно делают вертикальный разрез или разрезы, отсепаровывая углообразной, трапе-
668
циевиднои формы лоскуты. Избыток альвеолярной части удаляют костными кусачками, долотом, а также борами, фрезами, позволяющими сгладить поверхность кости. В соответствии с нужными для протезирования оккл<озионными плоскостями альвеолярных дуг оперируемому участку придают нужную форму. Избыток мягких тканей удаляют с таким расчетом, чтобы края раны сближались без натяжения. Лучше накладывать непрерывный шов из синтетической нити.
Удаление экзостоз^ в области небного валика твердого неба. Нередко проблемой Конструирования и оптимального пользования съемным зубным протезом являются экзостозы торуса — небного валика. Они бывают разнообразной формы и конфигурации, иногда значительной величины и, как правило, деформируют небный свод. Удаление экзостозов проводят разрезом по средней линии неба с послабляющими разрезами под углом 30—45° в переднем и дис-тальных концах. В стороны отслаивают слизисто-надкостничный лоскут, берут его по краям на лигатуры, обнажая основание костного выступа. Его удаляют при помощи долота и молотка, бором или фрезой. Нередко приходится распиливать его на несколько фрагментов и кусачками, долотом удалять по частям. Следует работать осторожно, так как при этом возможна перфорация дна носовой полости. Сглаживают поверхность кости, и слизисто-надкостничный лоскут укладывают на место, прижимая пальцем к поверхности кости мягкие ткани. Иссекают избыток последних и на рану без натяжения ее краев накладывают узловатые швы. Для профилактики образования гематомы накладывают на область неба (с небольшим давлением) марлевую повязку, пропитанную йодоформной жидкостью или йодистой Смесью, маслом шиповника, облепихи и др. Желательно такую повязку дополнительно фиксировать шелковыми швами. Изготовленная защитная пластинка должна хорошо фиксироваться, но не оказывать лишнего давления во избежание некроза мягких тканей. В послеоперационном периоде проводят перевязки, гигиенические процедуры в полости рта для профилактики воспалительных явлений.
Уменьшение и удаление челюстно-подьязычной линии. В зоне че-люстно-подъязычной Линии нередко возникают трудности при фиксации протеза. Во-первых, гребень может быть острым, что становится причиной боли при пользовании зубным протезом; во-вторых, нередко изъязвляется тонкая слизистая оболочка, покрывающая его;
в-третьих, прикрепляющиеся в этой области мышечные волокна нередко являются препятствием при фиксации ортопедической конструкции.
Уменьшение челюстно-подъязычной линии проводят линейным разрезом по вершине гребня с обеих сторон на уровне премоляров, отслаивают слизистую оболочку и надкостницу. Разрез и отодвигание мягких тканей производят так, чтобы не повредить язычный нерв. Отсекают прикрепляющуюся мышцу в месте выпячивания или острой поверхности линии, оставляя в среднем отделе часть мышц, фасцию. Костными кусачками, бором и зубным надшпилем снимают
669
выступающую часть гребня, сглаживают кость. Желательно протез или шину надеть сразу после зашивания раны узловатыми швами и в соответствии с необходимым снижением дна полости рта увеличить его оральный край.
Уменьшение подбородочного бугорка и подбородочного выступа. При атрофии нижней челюсти препятствием для адекватной фиксации зубного протеза может быть выступающий подбородочный бугорок или выступ. Если другого решения нет, то уменьшение бугорка или выступа проводят разрезом по альвеолярной дуге на уровне резцов. Отслаивают слизисто-надкостничный лоскут с язычной стороны, отсекают подбородочно-язычную мышцу, и обнаженный участок подбородочного бугорка или выступа осторожно удаляют долотом или костными кусачками, а бором сглаживают поверхность кости. Мышцу подшивают или оставляют без фиксации так, чтобы дно полости рта было снижено.
Удаление нижнечелюстного валика (торуса). Торусы на нижней челюсти обычно располагаются на внутренней поверхности кости соответственно малым коренным зубам. При наличии зубов они не создают проблем; при их отсутствии и особенно атрофии кости возможны затруднения при конструировании протеза, нарушения речи, функции языка при еде. Чаще увеличены торусы с обеих сторон. При необходимости их удаления делают разрез по гребню альвеолярной части длиной 1—1,5 см с обеих сторон челюсти на уровне премоляров, осторожно отслаивают слизистую оболочку с надкостницей, так как они часто очень тонки. Можно ввести под-надкостнично анестетик в зону торуса, удерживая мягкие ткани тупым крючком. Бором делают желобок у верхней части торуса, который потом удаляют при помощи долота и молотка. Сглаживают кость и, уложив слизистую оболочку и надкостницу, проводят по их поверхности пальцем, оценивая результат. Рану зашивают узловатыми или непрерывными швами. На язычную поверхность на месте операции и подъязычную область накладывают марлевый тампон, пропитанный йодоформной жидкостью, маслом облепихи, шиповника и др., на 12—24 ч. Это предохраняет от гематомы и действует как противовоспалительное и противоотечное средство.
Операции на мягких тканях полости рта. После удаления зубов нередко происходит изменение мягких тканей. Бывают и врожденые нарушения отдельных анатомических образований. Все это создает трудности при протезировании и требует хирургического лечения. До операции должно быть проведено тщательное клиническое и рентгенологическое обследование, составлен план ортопедического лечения и определена адекватность его задачам хирургического вмешательства. Наличие избытка мягких тканей всегда должно оцениваться с точки зрения возможности использования ее для увеличения кости.
Уменьшение бугристости слизистой оболочки и надкостницы, покрывающей альвеолярный отросток верхней челюсти и альвеолярную часть нижней челюсти, проводят путем эллипсообразных сходящихся разрезов, окаймляющих патологический участок. Мобилизуют сли-
670
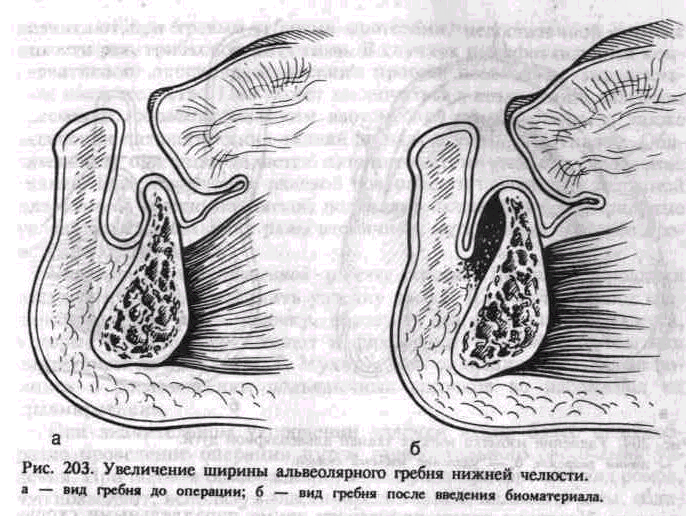
зисто-надкостничные лоскуты с вестибулярной и оральной сторон до соприкосновения без натяжения, после чего рану зашивают узловатыми или непрерывным швами. Если при сближении краев раны остается участок обнаженной кости, последний прикрывается марлевым тампоном и рана заживает вторичным натяжением (рис. 203, а, б).
Уменьшение тканей ретромолярной области. В ретромолярной области нередко наблюдается избыток тканей, чаще вследствие гипертрофии ее. Избыток тканей удаляют эллипсообразным разрезом, истончают ткани по краям дефекта, и рану ушивают узловатыми или непрерывным швами.
Удаление избытка мягкой ткани в дистальном отделе неба. В дистальной части небного свода нередко наблюдается избыток мягких тканей, что обусловливает сужение его и создает трудности при протезировании. При операции возможно повреждение передней небной артерии, петель крыловидного венозного сплетения, поэтому рекомендуется неглубокое иссечение тканей. Избыток мягких тканей иссекается острым тонким скальпелем по касательной поверхности на глубину слизистой и подслизистой оболочек. Края раны сближают, накладывают швы и надевают на раневую поверхность защитную пластинку.
Удаление избытка мягких тканей альвеолярной дуги. При атрофии кости, ношении неадекватно фиксирующихся зубных протезов создается избыток мягких тканей, не имеющих костной опоры. Если эта ткань не может быть использована для увеличения высоты и ширины альвеолярного отростка или альвеолярной части, то ее
671
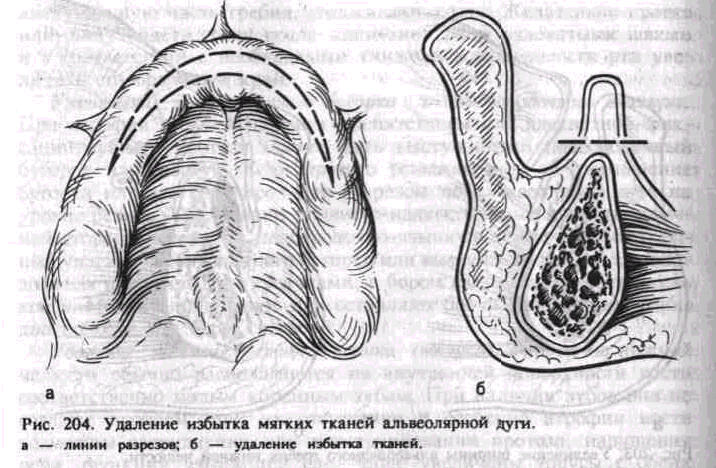
удаляют. Удаление ткани производят двумя параллельными сходящимися на концах разрезами до надкостницы по ходу альвеолярной дуги, а рану зашивают обычным методом (рис. 204, а, б). Нередко избыток мягких тканей имеет форму «шнура», который излишне подвижен. В таких случаях иссечение избытка мягких тканей проводят вместе с надкостницей. Следует отметить, что такое иссечение часто приводит к более выраженному изъяну преддверия рта.
Удаление избытка воспалительно-измененной ткани. При ношении плохо фиксируемых зубных протезов, их неадекватности нередко происходит изменение слизистой оболочки на альвеолярной дуге, десневой борозде в виде фиброзных разрастании. При коррекции зубного протеза возможно устранение этих изменений. В других же случаях необходима операция иссечения патологической ткани. Наиболее простым методом является электрокоагуляция или лазерное иссечение с последующим заживлением раны вторичным натяжением под тампоном. При значительных размерах участка избыточной воспаленной ткани проводят обычное иссечение до надкостницы с ушиванием раны узловатым или непрерывным швом. При нехватке тканей для ушивания раны без натяжения ее края пришивают к надкостнице, а образовавшийся дефект заживает вторичным натяжением. При всех хирургических манипуляциях нужно предусматривать условия для будущего протезирования, в том числе образование достаточной десневой борозды. Этому может способствовать ношение на ране шины или протеза на мягкой подкладке, снимающихся при перевязках или гигиенических процедурах.
Более сложным представляется удаление папилломатозных разрастании слизистой оболочки твердого неба: обычно такие изменения
672
возникают при травме зубными протезами, недостаточной гигиене полости рта, грибковой инфекции. В случаях неэффективности консервативного лечения и коррекции протеза необходимо хирургическое вмешательство. Оно может заключаться в коагуляции, лазерном иссечении, обработке жидким азотом, при помощи бора, а также иссечении патологических тканей до надкостницы скальпелем. Обязательным при этом является патологоанатомическое исследование тканей. При закрывании раневой поверхности повязкой и защитной пластинкой, лучше на мягкой подкладке, создаются благоприятные условия для заживления раны вторичным натяжением, которое происходит около 4 нед.
Операции при укороченной уздечке языка. При протезировании иногда необходимо удлинить уздечку языка. Для этого делают срединный разрез через уздечку, образуют два треугольных лоскута, которые взаимно перемещают и фиксируют тонким кетгутом или синтетической нитью (М. В. Мухин). При операции необходимо помнить о расположении подъязычных сосочков во избежание их травмирования.
При значительном укорочении уздечки языка более целесообразно проведение операции путем горизонтального рассечения уздечки. При полном освобождении языка рана приобретает вид ромба, что позволяет, используя эластичность тканей, наложить швы, сблизив края раны по вертикали (М. В. Мухин).
При атрофии альвеолярной части нижней челюсти уздечка часто прикрепляется прямо к дуге. В таких случаях ее иссекают углооб-разным разрезом, вершиной обращенным к альвеолярной части нижней челюсти, а лоскут на нижней поверхности языка отслаивают до полного освобождения. Образовавшуюся рану ушивают наглухо.
Иссечение уздечки губы (френэктомия губы), устранение рубцовых, мышечных тяжей преддверия рта. При укороченной уздечке верхней и нижней губ создаются трудности фиксации зубных протезов. Хирургическая тактика в этих случаях может быть различной. При прикреплении уздечки губы к альвеолярной дуге широким основанием показано иссечение ее в этом участке по эллипсу к периосту. Слизистую оболочку подшивают к периосту, желательно на всю глубину десневой борозды. Образовавшуюся рану ушивают по всей длине вместе с надкостницей.
Для удлинения уздечки губы проводят пластику встречными треугольными лоскутами так же, как при аналогичной операции на уздечке языка. Удлинение уздечки губы, особенно при ее широком прикреплении к альвеолярной дуге, воспалительных изменениях вследствие травмы краем протеза, целесообразно путем углообразно сходящихся разрезов от десневой борозды к альвеолярной дуге соответственно центру прикрепления уздечки. Отслаивают треугольный лоскут по поверхности альвеолярного отростка и подшивают концы его к надкостнице на уровне десневой борозды. Образовавшаяся раневая поверхность заживает вторичным натяжением.
Одиночные рубцовые тяжи, складки слизистой оболочки преддверия рта удаляют по уже описанной методике: рассекают тяжи
673
и складки, образуют симметричные встречные треугольные лоскуты, мобилизуют их и в последующем перемещают. При обширной зоне Рубцовых стяжений преддверия рта оперативное вмешательство для создания достаточного свода — десневой борозды достигается рассечением или иссечением их с некоторым увеличением величины свода преддверия рта. На образовавшуюся раневую поверхность укладывают расщепленный лоскут кожи размером 1,5—2 см, взятый в области живота, и фиксируют его на вкладыше. Последний фиксируют шелком к краям раны слизистой оболочки. Можно дополнительно накладывать несколько матрацных швов из синтетической нити поверх вкладыша и вокруг тела нижней челюсти. Вкладыш удаляют на 9—11-й день, а формирующий протез надевают в одних случаях сразу, в других — через 4—5 дней. Сейчас применяют пересадку свободного лоскута слизистой оболочки, взятого с неба.
Хирургические вмешательства при оставлении корней зубов в альвеолах. Для профилактики атрофии челюстей и сохранения оптимальных условий для протезирования целесообразно оставление корней зубов в альвеолах.
После тщательного клинико-рентгенологического обследования хорошо запломбированные зубы и корни спиливают до поверхности кости так, чтобы глубина кармана у десневого края была не более 3 мм. При наличии более глубокого кармана и гипертрофии десны производят гингивэктомию. Мобилизуя ткани, корни закрывают лоскутом слизистой оболочки и надкостницы и зашивают наглухо. При нехватке тканей и необходимости реконструировать альвеолярную дугу возможна пересадка свободного лоскута слизистой оболочки.
Другие методы хирургических вмешательств перед ортопедическим лечением. В отдельных трудных случаях ортопедического лечения прибегают к более прогрессивным оперативным вмешательствам, например при атрофии кости и нередко при полной атрофии альвеолярной дуги и прилежащей базальной кости вследствие потери зубов, ношения зубных протезов, общих заболеваний и др. Эти процессы более выражены на нижней челюсти.
Операция создания высокой и широкой альвеолярной дуги. При достаточной высоте и недостаточной ширине альвеолярной дуги, а также при более глубоких нарушениях ее — наличие острого края, полного отсутствия дуги до основания челюсти вследствие значительной резорбции последней проводят сложные костно-пластические операции. Чаще используют костную пластику аутокостью или гребешком подвздошной кости, а также гидроксил-аппатитом (рис. 205, а, б) и комбинируют их.
Наращивание нижней челюсти можно проводить трансплантатом из ауторебра. Берут два фрагмента ауторебра длиной по 15 см: один укладывают на поверхность кости с придачей ему формы зубной дуги; другой измельчают и обкладывают его частицами первый. Трансплантат фиксируют к основанию челюсти окружающими швами проволокой. Этот метод достаточно сложен, не всегда адекватен возрасту пациента, рассчитан на длительное время — от 3—5 мес до функционального протезирования.
674
Опасность перелома нижней челюсти при большой ее резорбции обусловливает иногда необходимость костной пластики со стороны ее основания. Методика такая же, оперативный доступ проводится со стороны преддверия рта. Аутотрансплантат фиксируют костным швом проволокой. Вместе с тем эта методика способствует предупреждению перелома нижней челюсти, но не улучшению условий для протезирования.
Описаны различные методики пластики нижней челюсти на ножке. При одной из них распиливают нижнюю челюсть так, чтобы оральная часть ее осталась с прилежащими тканями подъязычной области, а вестибулярная опустилась вниз. Оставшееся слизисто-поднадкостничное пространство заполняют гидроксилаппатитом, измельченной аутокостью гребешка подвздошной кости. Увеличить нижнюю челюсть можно путем горизонтального распила кости и поднятия верхнего фрагмента ее вверх, заполнив среднее пространство гидроксилаппатитом и измельченной аутокостью.
Наиболее простым методом наращивания кости является использование гидроксилаппатита. При значительной атрофии альвеолярной части нижней челюсти делают симметричные разрезы слизистой оболочки по дуге соответственно клыку или первому премоляру до кости. Создают поднадкостничный тоннель до ветви челюсти, который заполняют гидроксилаппатитом в том количестве, чтобы были желаемые высота, ширина и конфигурация альвеолярной части и дуги. Раны зашивают узловатыми швами. Для сохранения формы альвеолярной части и формирования преддверия полости рта рекомендуют в послеоперационном периоде ношение шины (8—10 дней).
Наращивание верхней челюсти требуется не так часто, как нижней. Однако при большой атрофии кости и отсутствии адекватной формы небного свода производят увеличение альвеолярного отростка ее. При операции можно использовать трансплантат из ауторебра. Эта операция аналогична операции, проводимой при наращивании нижней челюсти: производят отсечение (остеотомию) альвеолярного отростка верхней челюсти по ФОР III и интерпозицию этого участка вниз, слизисто-поднадкостничное пространство заполняют измельченной аутогенной костью (гребешок подвздошной кости или ребро). Трансплантат фиксируют на теле челюсти и скуловой кости металлической проволокой, винтами, мини-пластинами с винтами. Однако при этих операциях наблюдаются случаи послеоперационной резорбции кости и возникает необходимость повторной операции. В этих случаях больной не может долгое время пользоваться протезом.
Более проста и эффективна операция наращивания верхней челюсти при помощи гидроксилаппатита. Методика проведения ее такая же, как при пластике гидроксилаппатитом на нижней челюсти. Делают только один разрез по средней линии альвеолярной дуги. Поднадкостничный тоннель создают по передней поверхности верхней челюсти. После введения в него достаточного количества материала, формирования высоты и ширины альвеолярного отростка надевают шину на 7—8 дней, укрепляют ее проволочным подвешиванием или при помо-
676
щи небного шурупа. Для этого можно использовать старый протез, приспособив его к новой форме альвеолярного отростка.
При атрофии альвеолярного отростка верхней челюсти, особенно при недостаточности площади опоры зубного протеза в дистальной области, проводят пластику бугра верхней челюсти. Откинув сли-зисто-надкостничный лоскут по альвеолярной дуге до верхней точки крылонебной складки, обнажают бугор верхней челюсти и остеото-мом отделяют лишнюю часть латеральной пластинки крыловидного отростка и смещают ее кзади вместе с крыловидным крючком. В ' образовавшееся углубление погружают конец лоскута. Раневую поверхность покрывают йодоформной повязкой. Рана заживает вторичным натяжением. Создаются условия для лучшей фиксации зубного протеза.
Эффективны хирургические вмешательства на мягкой ткани для увеличения высоты альвеолярной дуги нижней челюсти. Одним из них является углубление преддверия полости рта путем пластики лоскутом слизистой оболочки, взятым с нижней поверхности языка. Операция показана при достаточной высоте центрального отдела альвеолярной части нижней челюсти (не менее 15 мм), достаточной глубине язычной стороны и недостаточной глубине преддверия рта, в том числе за счет присоединения мышц и тяжей слизистой оболочки. Образуют два лоскута слизистой оболочки путем разрезов длиной 3—4 см параллельно альвеолярной дуге: один в области нижней губы, другой по наружной поверхности альвеолярного отростка. Хорошо отсепарированный лоскут с альвеолярного отростка (на ножке) перемещают на участок дефекта губы, лоскут с губы подшивают под десневой бороздой, углубляя ее, а на открытую переднюю поверхность альвеолярного отростка перекидывают лоскут, выкроенный на нижней поверхности языка, и накладывают швы. Ткани фиксируют специально изготовленной шиной или используют при этом старый протез, который корригируется для формирования максимально глубокого преддверия рта. Протез должен иметь мягкую подкладку. Через 3—4 нед можно приступать к ортопедическому лечению.
При значительной атрофии альвеолярной части, когда преддверие рта, альвеолярная дуга и ткани с язычной стороны находятся в одной плоскости и нет условий для фиксации протеза, прибегают к методике Обвегезера в различных модификациях. Она предусматривает увеличение преддверия и полости рта. При этом необходима оценка клинических и рентгенологических данных; альвеолярная часть должна быть не менее 15 мм. Вначале заготавливают кожный расщепленный лоскут толщиной не менее 4 мм, взяв его с участка, не имеющего волос. Делают разрез по альвеолярной дуге, выкраивают слизисто-надкостничный лоскут вместе с мягкими тканями, мышцами (обычно отделяют всю челюстно-подъязычную и верхнюю часть подбородочно-язычной мышцы). Отсепаровывают его по вестибулярной и язычной поверхности челюсти и подшивают у ее основания. На обнаженный участок челюсти укладывают кожный трансплантат, который укрепляют окружающими челюсть швами и
677
удерживают шиной. Следует обращать внимание на то, чтобы края шины достигали глубины всех участков преддверия нижней челюсти. Через 7 дней снимают окружающие швы. Затем перевязки делают через день, гигиенические процедуры проводят ежедневно. Протезирование начинают через 3—4 нед.
Перемещение подбородочного н е р в а. При значительной атрофии альвеолярной части нижней челюсти сосудисто-нервный пучок, выходящий из подбородочного отверстия, может находиться в области зубной дуги. Ношение зубного протеза в этих случаях часто вызывает боль. Если консервативные меры, коррекция протеза не дают улучшения, то показано перемещение подбородочного нерва. Делают разрез длиной 4 см по альвеолярной дуге, а иногда в переднем отделе — вертикальный. Откидывают углообразной формы слизисто-надкостничный лоскут. Отсепаровывают сосудисто-нервный пучок. При удалении кости в вертикальном направлении нерв смещают вниз и укладывают в созданную борозду. Нерв прикрывают удаленной кортикальной пластинкой кости. Можно для прикрытия нерва пользоваться биоматериалами.
Пластика подслизистой ткани преддверия рта. Чтобы создать необходимые условия для фиксации протеза при значительной атрофии альвеолярного отростка и наличии тела верхней челюсти, проводят пластику преддверия полости рта подслизистой тканью (Обвегезер). Обязательным условием проведения такой операции является достаточное количество слизистой оболочки на верхней губе и в преддверии полости рта. Делают вертикальный разрез слизистой оболочки в центре преддверия полости рта и отделяют ее от подслизистой ткани. Далее рассекают надкостницу в центре и по наружной поверхности ее делают поднадкостничный тоннель (соответственно тоннелям по обе стороны преддверия полости рта). Иссекают подслизистую ткань или перемещают ее вверх на ножке. Надевают на челюсть шину или старый корригированный протез, укрепляя ее (его) небным шурупом или путем подвешивания проволочными швами. Необходимо следить, чтобы была хорошо зафиксирована глубина преддверия полости рта. После заживления раны (через 3 нед) приступают к протезированию.
Пластика преддверия верхней челюсти слизистым или кожными трансплантатами. В тех случаях, когда преддверия полости рта недостаточно для адекватной фиксации зубного протеза, недостает слизистой оболочки на верхней губе, а проведение пластики подслизистой тканью может привести к укорочению губы, показана пластика свободным расщепленным кожным трансплантатом, который помещают в сформированную рану по своду преддверия полости рта. Для увеличения преддверия полости рта в сформированное ложе может быть помещен свободный лоскут, взятый с неба, в виде подковы. Можно также использовать лоскут на ножке, взятый на верхней губе. В таких случаях остается непокрытым участок периоста, который заживает вторичным натяжением. Во всех случаях надкладывают шину или протез, которые фиксируют путем подвешивания или с помощью небного винта.
678
Через 4 нед приступают к протезированию. При третьем способе пластики послеоперационный период более длительный (6—8 нед), и поэтому протезирование проводят в более поздние сроки.
Хирургия альвеолярных сегментов. При отсутствии ряда зубов нередко создаются условия нехватки места для зубов-антагонистов. В таких случаях показана остеотомия сегмента с перемещением его в нужном направлении. План операции составляют на основании анализа клинических и рентгенологических данных, а также моделей. На последних отмечаются анатомические и математические параметры операции. Врач-ортопед на моделях и в окклюдаторе определяет задачу вмешательства. После рассечения слизистой оболочки и надкостницы, отступя в стороны от места остеотомии, специальными пилками остеотомируют зубочелюстной сегмент, ставят его в нужное положение и фиксируют костным швом, винтами. Пространство, образовавшееся между зубочелюст-ным сегментом и телом челюсти, заполняют гидроксилаппатитом или другим биоматериалом. Слизисто-надкостничный лоскут укладывают на место и фиксируют узловатыми швами.
Коррекцию костных деформаций беззубых челюстей проводят по правилам остеотомии. Методика последней зависит от характера деформации и планирования адекватного протезирования.
ПРЕДМЕТНЫЙ УКАЗАТЕЛЬ
Абсцесс (ы) лица 207 |
— Збаржа 407 |
— — диагностика 247 |
— клсммовыс см. Аппараты с накостными |
— — общие принципы лечения 249 |
зажимами |
— — осложнения 241 |
— Петросова 465 |
— мозга 244, 245 |
— с накостными зажимами 405 |
— области височной 231 |
Артрит(ы) сустава височно-нижнечелюстного |
— — околоушно-жеватсльной 218 |
497 |
— — подглазничной 226 |
— гнойный 497 |
— — подъязычной 223 |
— специфические 498 |
— — позадичслюстной 225 |
Асфиксия 448 |
— — скуловой 232 |
— аспирационная 450 |
— — щечной 227 |
— дислокационная 448 |
— пространства крыловидно-нижнсчслюстно- |
— клапанная 449 |
го 220 |
— обтурационная 449 |
— — окологлоточного 222 |
— стенотическая 449 |
— треугольника поднижнечелюстного 215 |
Атаралгезия 36 |
— — подподбородочного 217 |
Атрофия лица прогрессирующая 493 |
— шеи 207 |
Аудиоанестезия 36 |
— — диагностика 247 |
|
— — общие принципы лечения 249 |
Базалиома см. Рак базально-клеточный |
— — осложнения 241 |
Блокада двигательных волокон нижнечелюст |
— языка 233 |
ного нерва 83 |
— ямки подвисочной 229 |
Болеэнь(и) Боуэна 516 |
Аденокарцинома 560 |
— Гужеро — Шегрена 325 |
Аденома мономорфная 559 |
— Псджета см. Остеит деформирующий |
Аденома полиморфная 555 |
— прорезывания зубов 265 |
Аденофлегмона 261 |
— Реклингхаузена см. Нейрофибраматоз |
— лица 255 |
— слюннокаменная 348 |
— шеи 255 |
Больные онкологические 620 |
Актиномикоз 285 |
— — реабилитация 621 |
— всрхнечслюстнон пазухи 296 |
— — уход 620 |
— лимфатических узлов 291 |
Боль луночковая послеоперационная 141 |
— миндалин 295 |
|
— органов полости рта 295 |
Всстибулопластика 511 |
— периоста челюсти 292 |
ВИЧ-инфекция 317 |
— слизистой оболочки рта 289 |
Воспаление верхнечелюстной пазухи одонто- |
— слюнных желез 296 |
генное 276 |
— форма кожная 288 |
Воспаление слюнных желез 328 |
— — подкожная 288 |
— — — острое 328 |
— — подкожно-межмышечная 290 |
— — — хроническое 336 |
— — подслизистая 289 |
Вывих(и) зубов 360 |
— челюстей 293 |
— вколоченный 362 |
— языка 295 |
— полный 362 |
Аллотрансплантация зуба 165 |
— челюсти нижней 461 |
Альвеолит 141 |
— — — двусторонний 461 |
Амелобластома 534 |
— — — задний 463 |
— злокачественная 541 |
— — — односторонний 463 |
Ампутация корня зуба 168 |
— — — привычный 463 |
Аналгезия центральная 36 |
Выскабливание 615 |
Анестезия аппликационная 53 |
|
— в области большого небного отверстия 72 |
Гайморит см. Воспаление верхнечелюстной |
— инфраорбитальная 69 |
пазухи одонтогенное |
— мандибулярная см Обезболивание нижнего |
— травматический 460 |
альвеолярного нерва в области отверстия |
Галонсвус 569 |
нижней челюсти |
Гемангиома 585 |
— местная |
— венозная 587 |
— осложнения 86 |
— ветвистая см. Гемангиома гроздьев идная |
— — потенцированная 89 |
— грануляционно-тканевого типа 588 |
— стволовая см. Обезболивание верхне- и |
— гроздьсвидная 587 |
нижнечелюстного нервов |
— кавернозная 585 |
— туберальная 67 |
— капиллярная 585 |
— торусальная см. Обезболивание в области |
Гемангиоматоз системный 588 |
нижнечелюстного валика по М. М. Вейс- |
Гемигидроз см. Синдром аурикало-темпораль- |
брему |
ный |
Анкилоз сустава височно-нижнечелюстного 501 |
Гемисекция корня зуба 167 |
Аппарат(ы) Бургонской и Ходоровича 465 |
Гингивотомия 509 |
— внеротовью штифтовые 406 |
Гингивэктомия 509 |
680
[ ипсркератоз красной каймы предраковый ог |
— солнечный см. Кератоз актинический |
раниченный 517 |
— старческий см. Кератоз актинический |
Гиперплазия сосочковая 520 |
Кератокиста см. Киста первичная |
Гиперсаливация 322 |
Кератоз плоскоклеточный доброкачественный |
Гипноз 36 |
567 |
Гипосаливация 322 |
— себорейный 567 |
Гипосиалия см Гипосаливация |
Киста(ы) десневая 547 |
Гранулема см Периодонтит гранулематозный |
— зубосодержашая 546 |
— беременных 583 |
— канала резцового см Киста канала но- |
— гигантоклеточная периферическая 583 |
сошбного |
— — репаративная см Гранулема гиганто |
— — носонебного 613 |
клеточная центральная |
— корневая 542 |
— — центральная 609 |
— носоальвеолярная см. Киста носогубная |
— одонтогенная актином икозная 290 |
— носогубная 614 |
— пиогенная см Гемангиома грануляционно- |
— первичная 543 |
тканмого типа |
— прорезывания 547 |
— эозинофильная 608 |
— радикулярная см. Киста корневая |
|
— слизистая ретснционная 562 |
Дерматоз радиационный 516 |
— слюнной железы поднижнечелюстной 563 |
Дисплазия фиброзная 605 |
— — — подъязычной 563 |
— цементная периапикальная 539 |
— — — травматическая 355 |
Дифтерия 320 |
— челюстей эндотелиальньк одонтогенные |
|
541 |
Заболевания височно-нижнечелюстного суста |
— фолликулярная см Киста зубосодержащая |
ва 495 |
— шаровидно-всрхнечслюстная 614 |
— нереов лица и челюстей 484 |
— челюстей неодонтогенные см Кисты че |
— слюнных желез 321 |
люстей эпителиальные |
— слюнного протока 355 |
Контрактура сустава височно-нижнечелюст |
— чслюстно-лицсвой области воспалитель |
ного 504 |
ные инфекционные 285 |
Ксеродсрма пигментная 516 |
— — — — одонтогенные 147 |
|
Задержка прорезывания зуба 272 |
Лефор 1 см Перелом челюсти верхней, тип |
Затрудненное прорезывание нижнего зуба |
верхний |
мудрости 265 |
Лефор II см Перелом челюсти верхней, тип |
Заушница см Паротит эпидемический |
средний |
Зуб дистопированныи см Неправильное по |
Лефор III см Перелом челюсти верхней, |
ложение зуба |
тип нижний |
— ретенированный см. Задержка прорезыва |
Лимфаденит 255 |
ния зуба |
— острый гнойный 261 |
|
— — серозный 260 |
Изменения слюнных желез реактивно-дист |
— хронический 262 |
рофические 321 |
Лимфангиома 588 |
Иммобилизация временная 390, 406 |
Лимфангит 255 |
— лечебная см Иммобилизация постоянная |
— острый сетчатый 260 |
— оперативные способы 400 |
— — трункулярный 260 |
— постоянная 407 |
— ретикулярный см. Лимфангит острый |
— при переломах верхней челюсти, особен |
сетчатый |
ности 406 |
— стволовый см Лимфангит острый трун |
— — — — — постоянная 394 |
кулярный |
— транспортная см. Иммобилизация времен |
Липома 584 |
ная |
Липоматоз диффузный 584 |
Имплантат(ы), взаимодействие 658 |
Лоскут артериолизированный 633 |
— выбор конструкции 659 |
— на двух питающих ножках 633 |
— другие виды 663 |
— — одной питающей ножке 632 |
— образование эпителиального кармана 658 |
— опрокидывающийся 633 |
— плоские 659 |
— удвоенный 635 |
— поднадкостничныс 662 |
|
— цилиндрические 661 |
Медиастинит 242 |
Имплантация зуба 166 |
Меланоз предраковый 517 |
— зубная 656 |
Меланома злокачественная 570 |
— — исход 664 |
Менингит 244, 245 |
— — осложнения 664 |
Менингоэнцефалит 244 |
— чслюстно-лицевая 653 |
Методы иммобилизации при переломах че |
— эндооссальная 659 |
люстей 390 |
Иннервация зубов и челюстей 55 |
Миксофиброма см. Мцксама |
|
Мини-пластины на шурупах 402 |
Карбункул 309 |
Микроостсопластика 509 |
Карцинома аденокистозная 560 |
Миксома 540 |
Ксратоакантома 566 |
|
Кератоз актинический 516 |
Наркоз ингаляционный 35 |
681
— неингаляционный 35 |
ходящие из многослойного плоского эпи |
— проведение в поликлинике 39 |
телия 519 |
— — — стационаре 37 |
— слюнных желез 555 |
— эндотрахсальный, особенности 38 |
— соединительнотканные другие 604 |
— — показания 38 |
— сосудистые 603 |
— — противопоказания 39 |
— сосудов кровеносных 5S5 |
Неврома травматическая 589 |
— — лимфатических 588 |
Невралгия нерва тройничного 485 |
— ткани (ей) жировой 584 |
— — языкоглоточного 490 |
— — мягких 578 |
Невропатки нерва тройничного одонтогснные |
— — мышечной 584 |
488 |
— — фиброзной 578 |
Невус 569 |
— хряикобразующие 595 |
— внутридермалькый 569 |
Осложнения, возникающие во время удаления |
— внутриклеточный 569 |
зуба 130 |
— гигантский пигментированный 569 |
— — — — — — местные 120 |
— голубой 569 |
— — после удаления зуба 130 |
— клеточный 569 |
— — — — — местные 137 |
— — из баллонообразных клеток 569 |
Остеит деформирующий 611 |
— инволюционный 5в9 |
Остеоартроз сустава височно-нижнечелюст- |
— пограничный 569 |
ного 499 |
— сложный 569 |
Остеобластома 593 |
— элителиоидный 569 |
Остеоид-остеома 593 |
Нейролептаналгеэия 36 |
Остеокластома см. Опухоль гшаютжле точная |
Нейрофиброматоз 589 |
Остеома 591 |
Нома 315 |
Остеомиелит костей лица кортикальный вто |
|
ричный 241 |
Обезболивание 35 |
— лунки зуба ограниченный 143 |
— верхне- и нижнечелюстного нервов 84 |
— травматический 455 |
— е области нижнсчелюстного валика по |
— челюсти одоитогенный 184 |
М. М.Вейсбрему 80 |
Остеосаркома 594 |
— — — нерва подбородочного S1 |
Остеосинтез компрессионный 406 |
— — — — щечного 81 |
— непрямой 403 |
— — — — язычного S1 |
— прямой 401 |
— выбор метода 91 |
— проволочным швом 410 |
— нижнего альвеолярного нерва в области |
— спицами Киршнера по М. А. Макиенко ап |
отверстия нижней челюсти 74 |
паратом АОЧ-3 409 |
— иглоукалыванием 37 |
Остеохондрома 597 |
— интралегаментарное 54 |
Острые края альвеолы 145 |
— инфильтрационное 63 |
Отморожения 477 |
— инъекционное 54 |
|
— местное 48 |
Папиллома кератотическая см. Кератоз пло- |
— не инъекционное 53 |
скоклеточный доброкачественный |
— общее 35 |
— плоскоклеточная 519 |
— охлаждением 53 |
Паралич мышц мимических 491 |
— проводниковое 67 |
Пародонтит, хирургические метаны в комп |
Обнажение участка альвеолы 145 |
лексном лечении 508 |
Обследование хирургического стоматологиче |
Паротит хронический неэпидемнческий см. |
ского больного 26 |
Сиалодохит хронический |
Ожоги головы, лица и шеи, особенности 468 |
— эпидемический 328 |
— термические 465 |
Переломы костей носа 419 |
— химические 475 |
Пересадка тканей свободная 642 |
Олигоптиалнэм см. Гамкалывация |
Периодонтит 151 |
Олигрсиалия см. Гчносаливацчя |
— верхушечный см. Периодонтит хрониче |
Оперативные вмешательства в челюстно-ли- |
ский |
цевой области, особенности 19 |
— гранулематозный 162 |
Операции восстановительные, планирование |
— гранулирующий 158 |
624 |
— инфекционный 151 |
— на костных тканях челюстей 667 |
— острый 151 |
— по Видману — Нейману 509 |
— травматический 151 |
Опухоль<и) волосяного матрикса 569 |
— фиброзный 163 |
— гигантокж-гочная 599 |
— хронический 151, 158 |
— "коричневая" гиперпаратнреоидизма 610 |
— — лечение 164 |
— костсобразутощис 591 |
Перелом (ы) дуги скуловой 414 |
— костномозговые 602 |
— — — огнестрельные 445 |
— костные 590 |
— зубов 360, 363 |
— методы операций на; челюстях 615 |
— огнестрельные 443 |
— мукоэпидермоидная 559 |
— кости скуловой 414 |
— нервов периферических 589 |
— — — огнестрельные 445 |
— одонтогенныс челюстей 534 |
— отростка альвеолярного 366 |
— слизистой оболочки рта и челюстей, ис- |
— — — огнестрельные 443 |
682 |
|
— челюсти верхней 382 |
Реанимация сердечно-легочная, принципы 43 |
— — — тип верхний 387 |
Резекция верхушки корня зуба 168 |
— — — — нижний 382 |
— челюсти верхней 617 |
— — — — средний 385 |
— — нижней 615 |
— — — огнестрельные 439 |
— — — с экзартикуляцией 615 |
— — нижней 369 |
Реплантация зуба 164 |
— — — механизм 369 |
Ретикулосаркома 602 |
— — — огнестрельные 436 |
Ринофима 568 |
Периаденит гнойный ограниченный 261 |
Рожа 313 |
Периостит челюсти острый гнойный 173 |
|
— — хронический 183 |
Саркомы одонтогенныс 541 |
Пластинки накостные 402 |
Сведение челюстей 495 |
Пластика лоскутом (а ми) на ножке 631 |
Свинка см. Паротит эпидемический |
— — стебельчатым Филатова 635 |
Свиш(и) бранхиальные 574 |
— тканями местными 626 |
— лица 572 |
Повреждения желез слюнных 321, 352 |
— области околоушной 574 |
— — — лечение 356 |
— — позадичелюстной 574 |
— костей лица огнестрельные 436 |
— слюнной 353 |
— мягких тканей лица 421 |
— слюнных желез см. Свищ слюнной |
— — — — огнестрельные 429 |
— тирсоглоссальиые 576 |
— огнестрельные 360 |
— шеи боковой 575 |
— челюстно-лицевой области огнестрельные |
Сепсис 246 |
424 |
Сиаладенит см. Воспаление слюнных желез |
— — — сочетанныс 446 |
— вызванный внедрением инородных тел в |
— — — травматические 359 |
выводные протоки желез 335 |
— — — — осложнения 448 |
— гриппозный 331 |
Повязка круговая бинтовая теменно-подборо- |
— интсрстициальный 341 |
дочная 390 |
— калькулезный см. Болезнь слюшижаменная |
— транспортная стандартная 390 |
— контактный 335 |
Подвешивание нижней челюсти к верхней |
— лимфогенный 333 |
404 |
— острый бактериальный 332 |
Поготовка полости рта к протезированию |
— — — — общие принципы лечения и |
хирургическая 666 |
профилактики 336 |
Положение зуба неправильное 271 |
— паренхиматозный 337 |
Поражения нервов лица и челюстей 4Х4 |
— послеоперационный 332 |
— лица и тканей полости рта комбиниро |
— постинфекционный 332 |
ванные радиационные 479 |
— фибринозный см. Сиалодохит хронический |
— одонтогенныс челюстей 534 |
Сиаладсноэы см. Изменения слюнных желез |
— опухолс подобные 605 |
реактивно-дистрофические |
— — слхжных желез 555 |
Сиалодохит хронический 343 |
— — челюстей 590 |
— — Киссмауля см. Сиалодохит хронический |
— — — методы операции 615 |
— лечение 346 |
Праща мягкая подбородочная Померанцевой — |
— фибринозный см. Сиалодохит хронический |
Урбанской 391 |
Сиалозы см. Изменения слюнных желез ре |
Предрак красной каймы бородавчатый 517 |
активно-дистрофические |
Пред раковые состояния кожи лица 514 |
Сиалолитиаз см. Болезнь слюннокаменная |
— — красной каймы губ 514 |
Сиалорея см. Гиперсаливаиия |
— — слизистой оболочки рта 514 |
Сибирская язва 311 |
Премедикация см. Анестезия местная по |
Синдром ауриколо-темпоральный 494 |
тенцированная |
— болевой дисфункции сустава височно- |
Птиализм см. Гыперсаливация |
нижнсчслюстного 505 |
Пятно меланотическое Гстчи неона 517 |
— Гужеро — Шегрена 325 |
|
Сифилис 305 |
Рак (и) базально-клкточкый 565 |
Скрепление межчелюстное лигатурное 393 |
— водяной см. Нома |
Спицы Киршнера 401 |
— внутриклеточный первичный 541 |
Стоматология хирургическая 5 |
— губы 523 |
|
— одонтогенныс 541 |
Трансплантация зуба 165 |
— плоскоклеточный 520 |
Тромбоз пещеристого синуса твердой моз |
— — кожи лица 566 |
говой оболочки 244 |
— слизистой оболочки дна полости рта 528 |
Тромбофлебит лицевых вен 244 |
— — — щеки 52В |
Туберкулез 300 |
— челюсти верхней |
|
— — нижней 528 |
Удаление зуба<ов) 100, 164 |
— языка 525 |
— — методика 103 |
Рамка Пахлава 402 |
— — подготовка 102 |
Рана после удаления зуба, заживление 129 |
— — постоянных, показания и противопо |
— — — — обработка 128 |
казания 100 |
— — — — уход 128 |
— — с сохранившейся коронкой 1 14 |
Ранула см. Киста слкмшой железы подъязычной |
— —• щипцами, приемы 110 |
|
683 |
— — элеваторами 123 |
Фрснулэктомия 511 |
— корней зубов 119 |
Фурункул 309 |
— — — с помощью бормашины 126 |
|
— — — щипцами 120 |
Хирургическая стоматологическая помощь |
— — — элеваторами 123 |
населению, организация 12 |
|
— — — — поликлиническая организация 12 |
Фиброма 578 |
Хирургический стоматологический стацио |
— оссифицируюшаяся 593 |
нар, организация работы 17 |
Фнброматоэ 579 |
Хирургия лица и челюстей восстановительная |
Фиброостеома см. Фиброма оссифицируюиуг- |
624 |
яся |
Хондрома 595 |
Фибросаркома 604 |
Хондросаркома 598 |
Фиксация по Фальтнну — Адамсу 407 |
|
— черепно-верхнечелюстная по Billet — |
Цементома истинная см. Цешнтобластома |
Vigncul 410 |
доброкачественная |
— — — Pybus 410 |
Цементобластома доброкачественная 538 |
Флегмон(ы) лица 107 |
|
— — диагностика 247 |
Шина(ы) Ванкевич 399 |
— — общие принципы лечения 249 |
— Ванкевич — Степанова 399 |
— — осложнения 241 |
— Вебсра 399 |
— — распространенные 235 |
— зубодссневыс 399 |
— области височной 231 |
— ленточная В. С. Васильева 399 |
— — околоушно-жевательной 218 |
— надесневые 400 |
— — подглазничной 226 |
— назубные 394 |
— — подъязычной 223 |
— — из алюминиевой проволоки гнутые 395 |
— — позади челюстной 225 |
— с зацепными петлями 396 |
— — скуловой 232 |
— — распорочным изгибом 396 |
— — щечной 227 |
— Ядровой 465 |
— пространства крыловидно-нижнечелюстно- |
Шина-скобка гладкая 395 |
го 220 |
Шины-ложки с внсротовыми стержнями ме |
— — окологлоточного 222 |
таллические 391 |
— треугольника подннжнечелюстиого 215 |
|
— — подподбородочного 217 |
Щипцы для удаления зубов 103 |
— шеи 107 |
|
— — диагностика 247 |
Экзостоз костно-хрящевой см. Остеохоидрома |
— — общие принципы лечения 249 |
Экскохлеация см. Выскабливание |
— — осложнения 241 |
Элеваторы для удаления зубов 103, 109 |
— — распространенные 235 |
Эпитслиома обызвествленная Малерба см. |
— языка 233 |
Опухоль волосяного матрчхса |
— ямки крыловидно-небной 229 |
Эпулис ангиоматозныи 582 |
— — подвисочной 229 |
— беременных см. Гранулема беременных |
Френулотомия 511 |
— фиброматозныи 581 |
ОГЛАВЛЕНИЕ
Предисловие
Глава I. Хирургическая стоматология. Ее содержание, связь с другими
медицинскими дисциплинами и этапы развития. — Проф. Т. Г. Робустова 5
Глава II. Организация хирургической стоматологической помощи населению. — Проф. Т Г. Робустова . . . . . . .... . . . ..... 12
Организация поликлинической хирургической стоматологической помощи
населению . ...... . ......................... 12
Организация работы хирургического стоматологического стационара . 17
Особенности оперативных вмешательств в челюстно-лицевой области 19
Глава III. Обследование хирургического стоматологического больного. —
Проф Т Г. Робустова. доц. В. С. Стародубцев ....... . . . . . . 26
Глава IV. Обезболивание. — Проф. Т. Г. Робустова, доц. В. С. Стародубцев 35
Общее обезболивание .............................. 35
Проведение наркоза в стационаре .................... 37
Проведение наркоза в поликлинике .......... . . ..... 39
Фармакологические средства, применяемые для наркоза в поликлинике . .............. ......... ....... 41
Принципы сердечно-легочной реанимации ............... 43
Местное обезболивание .............................. 48
Анестетики, используемые для местной анестезии ... ....... 48
Препараты, пролонгирующие действие местных анестетиков .... 51
Хранение обезболивающих растворов ..... . .... .... ^1
Инструментарий .... ..... .... . . . ....... 52
Неинъекционное обезболивание .......... ......... 53
Инъекционное обезболивание ........... . ...... 54
Иннервация зубов и челюстей .... ..... . ......... 55
Инфильтрационное обезболивание ..... . . . ..... 63
Проводниковое обезболивание .... . . . ..... .... 67
Туберальная анестезия ............ . ........ 67
Инфраорбитальная анестезия .......... .......... 69
Анестезия в области большого небного отверстия ........ 72
Обезболивание в области резцового отверстия ........ 73
Обезболивание нижнего альвеолярного нерва в области отверстия
нижней челюсти (мандибул яркая анестезия) . . ........ 74
Обезболивание в области нижнечелюстного валика по М. М. Вей-
сбрему (торусальная анестезия) ................... w
Обезболивание в области щечного нерва . . . . . . . ^
Обезболивание в области язычного нерва . . . . ^
Обезболивание в области подбородочного нерва .... . . . ^
Блокада двигательных волокон нижнечелюстного нерва ..... 83
Обезболивание верхнечелюстного и нижнечелюстного нервов (стволовая анестезия) . . ... . . . ..... . . °4
Общие осложнения местной анестезии . . w
685
Потенцированная местная анестезия (премедикация) ......... 89
Выбор метода обезболивания и подготовка больных к хирургическому
вмешательству при сопутствующих заболеваниях .............. 91
