
- •Глава I
- •Глава III
- •Глава IV обезболивание
- •Потенцированная местная анестезия (премедикация)
- •Глава V удаление зубов
- •Обработка раны после удаления зуба и уход за ней
- •Глава VI
- •Глава VII болезни прорезывания зубов
- •Глава VIII
- •Глава IX
- •Глава XI
- •Глава XII
- •Глава XIII
- •Артриты височно-нижнечелюстного сустава
- •Анкилоз височно-нижнечелюстного сустава
- •Глава XIV
- •Глава XV
- •Глава XVI
- •Планирование восстановительных операций
- •Пластика стебельчатым лоскутом филатова
- •Глава V. Удаление зубов. — Проф. Т. Г. Робустова, доц. Я. М. Биберман 100
- •Глава VI. Одонтогенные воспалительные заболевания челюстно-лицевой
- •Глава VII. Болезни прорезывания зубов. — Проф. Т. Г. Робустова, доц.
- •Глава VI ij. Одонтогенное воспаление верхнечелюстной пазухи (гайморит). —
- •Глава IX. Инфекционные воспалительные заболевания челюстно-лицевой
- •Глава XII. Заболевания и поражения нервов лица и челюстей. — Проф.
- •Глава XIII Заболевания височно нижнечелюстного сустава Сведение че
- •Глава XIV Хирургические методы в комплексном лечении пародонтита —
- •Глава XV Опухоли, опухолеподобные поражения и кисты лица, органов
Глава XI
ТРАВМАТИЧЕСКИЕ ПОВРЕЖДЕНИЯ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
Повреждения челюстно-лицевой области делят на механические, комбинированные, ожоги, отморожения. Механические повреждения подразделяют в зависимости от локализации (травмы мягких тканей лица с повреждением языка, слюнных желез, крупных нервов, крупных сосудов; травмы костей: нижней челюсти, верхней челюсти, скуловых костей, костей носа, двух костей и более), от характера ранения (сквозные, слепые, касательные, проникающие в полость рта, не проникающие в полость рта, проникающие в верхнечелюстные пазухи и полость носа); от механизма повреждения (огнестрельные: пулевые, осколочные, шариковые, стреловидными элементами, неогнестрельные открытые и закрытые).
Повреждения лица могут быть изолированными одиночными, изолированными множественными, сочетанными изолированными (сопутствующие и ведущие), сочетанными множественными (сопутствующие и ведущие) [Лурье Т. М., Александров Н. М., 1986].
Сочетанная травма — повреждение не менее двух анатомических областей одним и более поражающими факторами. Комбинированная травма — повреждение, возникшее вследствие воздействия различных травмирующих факторов (например, механическая травма и термический ожог).
Перелом — это частичное или полное нарушение непрерывности (целостности) кости. Перелом происходит под влиянием механического воздействия. При этом вместе с костью травмируются и окружающие ее мягкие ткани. Различают травматические и патологические переломы.
Травматический перелом возникает тоща, когда сила механического воздействия на кость превосходит ее пластические возможности (сопротивляемость). Прочность костной ткани может быть значительно снижена в связи с различными патологическими процессами в ней (хронический остеомиелит, кистозные новообразования, доброкачественные и злокачественные опухоли, дисплазия и др.). В этом случае кость может сломаться вследствие незначительного механического воздействия (пережевывание жесткой пищи, широкое открывание рта) или без видимой причины. Такой перелом называют патологическим.
Перелом может произойти в месте механического воздействия (прямой перелом) или на некотором удалении от него в наиболее слабом участке кости (непрямой перелом). Нередко возникают оба типа перелома одной кости (смешанный перелом). Различают открытые и закрытые переломы.
359
Среди травматических (механических) повреждений скелета человека переломы костей лица составляют от 3,2 до 8%. Средняя частота их — 0,6 на 1000 человек населения. По происхождению различают производственную (промышленная, сельскохозяйственная) и непроизводственную (бытовая, уличная, транспортная, спортивная и др.) травмы.
НЕОГНЕСТРЕЛЬНЫЕ ПОВРЕЖДЕНИЯ ВЫВИХИ И ПЕРЕЛОМЫ ЗУБОВ
Вывихи и переломы зубов составляют 3% травматических повреждений челюстно-лицевой области.
Вывих зуба. Вывихи фронтальных зубов верхней челюсти чаще возникают вследствие механического воздействия (удар, падение и др.). Кроме того, при неправильном или неаккуратном использовании элеваторов для удаления зубов (штыковидного) или корней (прямого, углового) может произойти вывих рядом стоящего зуба, являющегося опорой для инструмента. Повышенная нагрузка на зуб во время откусывания или пережевывания жесткой пищи также может привести к вывиху его.
Вывих сопровождается изменением положения зуба в альвеоле, что обусловливает частичный или полный разрыв волокон перио-донта и повреждение сосудисто-нервного пучка различной степени. Вывих зуба может быть изолированным, сочетаться с переломом корня или коронки зуба, альвеолярного отростка или тела челюсти. Различают неполный, полный и вколоченный вывихи.
При неполном вывихе часть волокон периодонта разрывается, сохранившиеся растянуты на большем или меньшем протяжении. Зуб может смещаться в различном направлении. Сосудисто-нервный пучок иногда не разрывается, особенно при повороте зуба вокруг оси. Однако и в этом случае возможен некроз пульпы вследствие тромбоза ее сосудов.
При неполном вывихе больной жалуется на боль в зубе, усиливающуюся при прикосновении к нему, невозможность откусывания или пережевывания пищи, на неправильное положение зуба, подвижность его. При внешнем осмотре определяются последствия приложения силы к мягким тканям (отек, ссадина, кровоизлияние, рана) губ или щек. Рот иногда полуоткрыт. Зуб может занимать неправильное положение по отношению к рядом стоящему вследствие смещения коронки, подвижен, перкуссия его резко болезненна. При смещении зуба в сторону определяется промежуток между коронками вывихнутого и рядом стоящего со стороны, противоположной наклону зуба. Корень смещается в противоположную от коронки сторону.
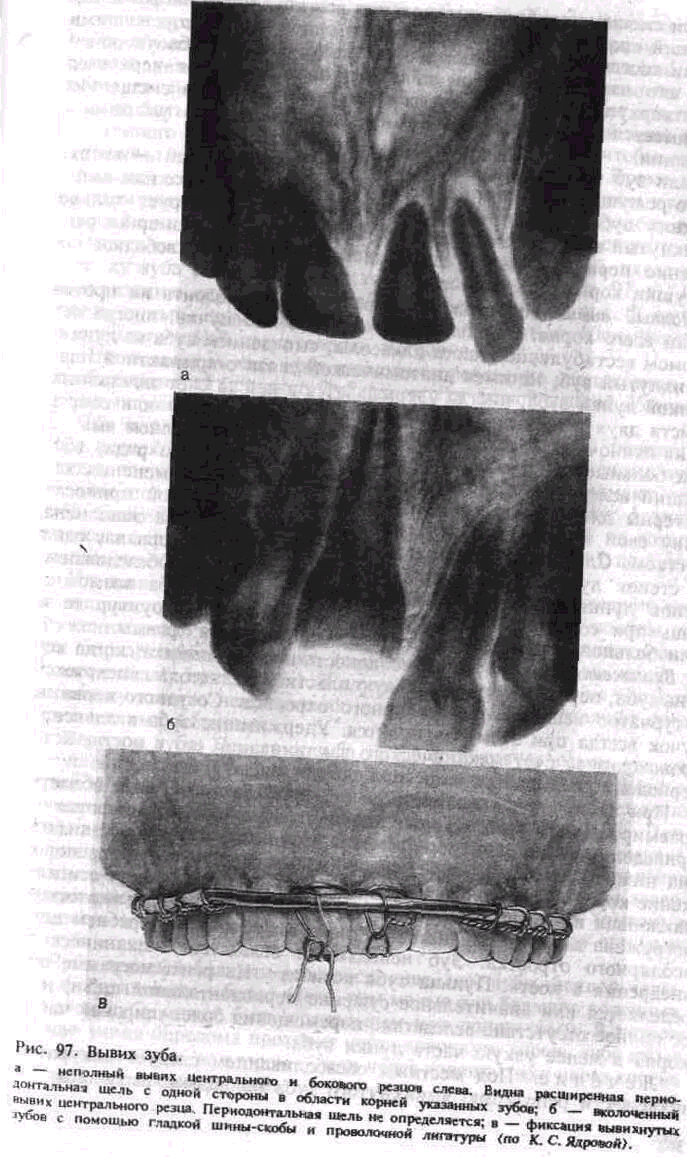
На рентгенограмме можно определить сужение или полное отсутствие псриодонтальной щели на стороне наклона зуба, а на противоположной — ее расширение (рис. 97, а).
360
При смещении зуба в оральном или вестибулярном направлении режущий край его располагается не на одном уровне с режущими краями соседних зубов. На рентгенограмме корень зуба укорочен из-за его наклонного положения. Видна свободная от верхушки корня верхушечная часть альвеолы (при значительном смещении) или имеется расширение периодонтальной щели (при умеренном смещении).
Если зуб верхней челюсти смещен вниз или нижней — вверх, то его режущий край располагается соответственно ниже или выше соседних зубов. Во время смыкания зубов контактирует только вывихнутый зуб. На рентгенограмме определяется равномерное расширение периодонтальной щели слева и справа и свободное от верхушки корня дно альвеолы.
Полный вывих сопровождается разрывом периодонта на протяжении всего корня, гибелью сосудисто-нервного пучка, иногда переломом вестибулярной части альвеолы, выпадением зуба из лунки. Вывихнутый зуб, не имея анатомической связи с компактной пластинкой лунки зуба, иногда удерживается в ней за счет адгезивных свойств двух влажных поверхностей (смочены кровью) или сохранения одиночных волокон круглой связки зуба. При полном вывихе зуба больные предъявляют жалобы на дефект зубного ряда, возникший вследствие травмы. При внешнем осмотре изменения характерны для таковых при неполном вывихе. Больной приносит врачу свой вывихнутый зуб. Лунка вывихнутого зуба заполнена сгустком. Слизистая оболочка десны может быть разорвана, одна из стенок лунки сломана или вообще отсутствует. Обследование стенок лунки обязательно, так как реплантация зуба возможна лишь при сохранении целостности анатомических структур ее и если больной обратился не позже 3 сут с момента травмы.
вколоченный вывих — разновидность полного вывиха, когда корень зуба, перфорируя компактную пластинку альвеолы, внедряется в губчатое вещество альвеолярного отростка. Сосудисто-нервный пучок всегда при этом разрывается. Удерживание зуба в альвеоле происходит за счет механического заклинивания его в кости, хотя периодонт разрывается чаще полностью (рис. 97, б).
При вколоченном вывихе больной жалуется на боль в области травмированного зуба. Данные внешнего осмотра не отличаются от приведенных выше. Во время осмотра рта определяется более низкое (на нижней челюсти) или высокое (на верхней челюсти) расположение коронки зуба, которая может быть повернута вокруг оси или наклонена в какую-либо сторону. Коронка зуба иногда полностью погружена в лунку или незначительно выступает над гребнем альвеолярного отростка. Зуб неподвижен вследствие механического внедрения в кость. Пульпа зуба погибает. На рентгенограмме определяется или значительное сужение периодонтальной щели, или ее полное отсутствие вследствие перемещения более широкой части корня в менее узкую часть лунки зуба.
Лечение. Под местным обезболиванием следует аккуратно произвести репозицию вывихнутого зуба пальцами, располагая их
362
не только на коронке зуба, но и на альвеолярном отростке. Это исключает разрыв сосудисто-нервного пучка при чрезмерном усилии врача. Иммобилизацию зуба лучше произвести шиной-каппой, а не гладкой шиной-скобой, так как лигатура при ее закручивании способствует выталкиванию зуба из лунки. Закручивание лигатуры должно быть достаточным, но не чрезмерным. Режущий край фиксированного зуба следует освободить от пластмассы, чтобы он не испытывал чрезмерного давления при смыкании зубов. Кроме того, это позволяет контролировать в динамике жизнеспособность пульпы методом злектроодонтометрии. Если иммобилизацию осуществляют гладкой шиной-скобой, то лигатура должна располагаться не только в области шейки зуба и проходить через режущий край, охватывая коронку зуба с оральной и вестибулярной сторон (рис. 97, в). Иммобилизацию осуществляют не менее чем на 5—6 нед. В случае гибели пульпы ее удаляют, а канал пломбируют по общепринятой в терапевтической стоматологии методике.
При полном вывихе зуба возможно проведение реплантации его по общепринятой методике. Зуб фиксируют шиной-каппой. Условия, позволяющие провести такое лечение,— см. с. 164.
При вколоченном вывихе в случае одномоментной репозиции зуба нередко развивается резорбция его корня. Вколоченные зубы иногда постепенно самопроизвольно выдвигаются и занимают правильное положение. Следует удалить погибшую пульпу, а канал зуба запломбировать сразу после травмы. Если же зуб не возвращается в первоначальное положение, то его перемещают с помощью ортодЬнтических аппаратов.
Удаление вколоченного зуба показано при развитии острого воспалительного процесса, смещении его в мягкие ткани, полном погружении в тело челюсти. Удаленный зуб может быть реплантирован при определенных условиях (сохранение периодонта на корне и целости стенок лунки зуба). В случае позднего обращения больного по поводу вывиха неправильное положение зуба исправляют орто-донтическими методами.
Перелом зуба. Перелому зуба всегда сопутствует вывих, так как нарушение целости твердых тканей его не может не сопровождаться травмой периодонта. В зависимости от выраженности повреждения периодонта определяется различная степень подвижности зуба. Причины перелома зуба во многом аналогичны таковым при его вывихе. Коронку зуба верхней челюсти можно сломать также при удалении нижних зубов. Это осложнение возможно при неаккуратном завершении операции удаления зуба: резкое движение вверх (рывок) в момент извлечения зуба из лунки может привести к удару щипцами по зубам верхней челюсти.
Зубы верхней челюсти ломаются чаще, чем зубы нижней челюсти, фронтальные — более часто, чем малые или большие коренные. Перелом зуба может быть продольным или поперечным. В первом случае линия перелома проходит через коронку и корень зуба вдоль вертикальной оси, во втором — или через коронку, или через корень поперек вертикальной оси.
363
Перелом коронки может произойти в пределах эмали или дентина без нарушения целости ее полости и с обнажением коронковой пульпы. Коронка зуба может полностью отломаться на уровне его шейки.
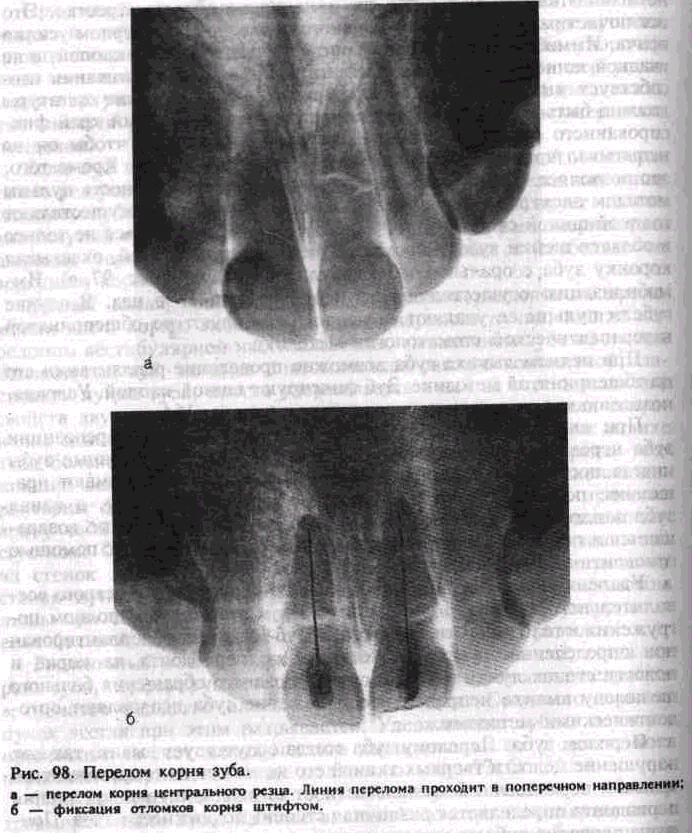
Перелом корня бывает в середине, в верхней или нижней трети его. Иногда перелом в средней или верхушечной части корня яе сопровождается разрывом сосудисто-нервного пучка зуба. Перелом корня может быть поперечным, косым, реже продольным (рис. 98, а). В зависимости от локализации перелома больной предъявляет жалобы на боль от механического, термического раздражения иди самопроизвольную боль различной интенсивности, усиливающуюся
364
при попытке откусывания или пережевывания пищи. При внешнем осмотре выражен отек мягких тканей приротовой области, могут быть ссадины, раны, кровоподтек в месте приложенной силы. Зубы чаще всего сомкнуты не полностью. При переломе коронки определяется дефект ее различной формы, инотаа с участком обнаженной пульпы. При переломе корня коронка иногда приобретает окраску от розовой до фиолетовой вследствие кровоизлияния в пульпу. Зуб становится подвижным. Чем ближе к верхушечной части корня располагается линия перелома, тем менее подвижен зуб. Если указательный палец левой руки поместить в проекции корня, то при осторожном смещении коронки в передиезаднем направлении по характерному тактильному ощущению можно определить уровень перелома корня зуба. Этот клинический прием позволяет дифференцировать перелом корня зуба от частичного вывиха зуба, когда удается пальпаторно установить подвижность корня на всем его протяжении. Перкуссия зуба будет болезненной.
На внутриротовой рентгенограмме отчетливо видны линия перелома корня зуба в виде темной полоски, ее направление и локализация.
Лечение. Когда сломана коронка зуба без вскрытия полости его, лечение сводится к сошлифовыванию острых краев и устранению дефекта с помощью пломбы или вкладки. При обнажении пульпы ее удаляют, канал пломбируют и восстанавливают отломленную насть коронки с помощью пломбы или вкладки. При обращении больного не позже чем через 6—12 ч после травмы и вскрытия пульпы только в одной точке возможно лечение биологическим методом (больного следует направить к терапевту-стоматологу).
При полном отломе коронки не всегда показано удаление корня, так как его можно использовать для штифтового зуба или культовой вкладки. При переломе корня в участке, прилежащем к верхушке корня зуба, следует удалить пульпу, если она погибла, запломбировать канал и произвести операцию по типу резекции верхушки корня зуба с целью удаления отломленной части. Если же пульпа не погибла, а зуб подвижен, показана иммобилизация его шиной-каппой без экстирпации пульпы. При отсутствии подвижности специального лечения не требуется. Однако периодически необходимо контролировать жизнеспособность пульпы зуба. Если перелом корня зуба произошел в средней части его и целость сосудисто-нервного пучка не нарушена, возможно сращение корня и образование мозоли в области цемента и дентина за счет пластической функции цементо-и одонтобластов. После установления жизнеспособности пульпы (электроодонтометрии) следует произвести эффективную иммобилизацию зуба шиной-каппой не менее чем на 5 нед. Шина-скоба не всегда позволяет обеспечить надежную иммобилизацию отломков корня зуба. Если произошел разрыв сосудисто-нервного пучка, то пульпу удаляют, а отломки скрепляют стальным штифтом из клам-мерной или ортодонтической проволоки (рис. 98, б). Корневые иглы и серебряные штифты, предназначенные для пломбирования каналов, не обладают необходимой прочностью. Штифт должен быть
36S
достаточным по длине и толщине, чтобы исключить возможность его деформации под жевательной нагрузкой. Отломки корня необходимо плотно сопоставить, чтобы цемент, фиксирующий штифт в канале, не проник между отломками. Это возможно лишь при свежих переломах. Зуб целесообразно дополнительно фиксировать шиной-каппой. При недостаточно плотном сопоставлении отломков корень по линии перелома резорбируется вследствие развития хронического воспалительного процесса. Возможно образование свищей, и зуб приходится" удалять.
При продольном переломе зуб подлежит удалению.
ПЕРЕЛОМЫ АЛЬВЕОЛЯРНОГО ОТРОСТКА
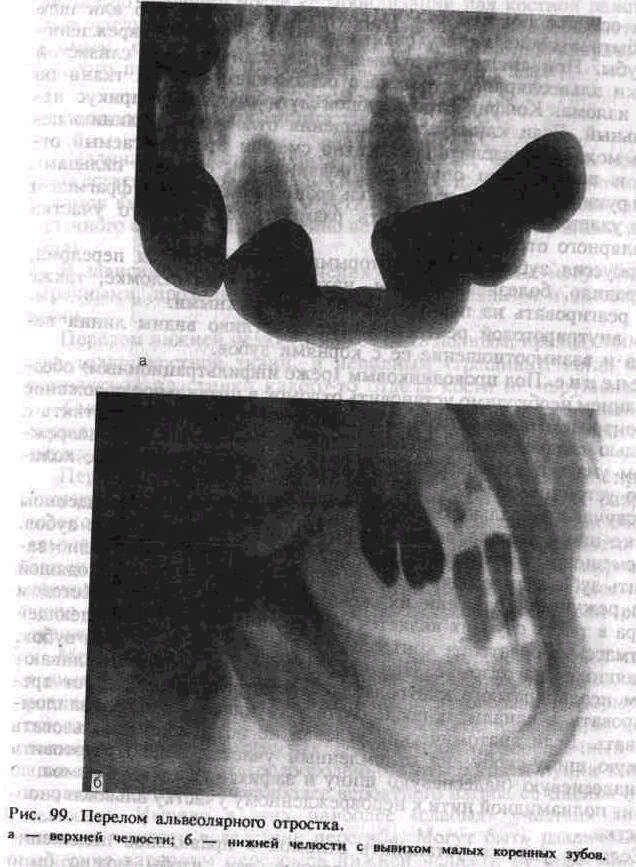
Изолированные переломы альвеолярного отростка возникают при действии травмирующей силы на достаточно узкий его участок. Альвеолярный отросток верхней челюсти чаще подвержен перелому по сравнению с альвеолярной частью нижней челюсти. Преимущественно ломается передний отдел альвеолярного отростка верхней челюсти, что связано с анатомическими особенностями (рис. 99, а). Верхняя челюсть, как правило, несколько перекрывает нижнюю, альвеолярный отросток ее длиннее и тоньше. Передний отдел альвеолярного отростка верхней челюсти ничем не защищен, кроме эластичного хрящевого отдела носа. Боковые отделы его прикрыты скуловой дугой. Фронтальный участок альвеолярной части нижней челюсти достаточно надежно защищен выступающим кпереди верхним альвеолярным отростком и зубами, подбородком, боковые отделы его — соответствующим участком тела нижней челюсти и скуловой дугой.
Отломок альвеолярного отростка смещается в полость рта под влиянием продолжающегося действия приложенной силы: кзади — во фронтальном участке и вовнутрь — в боковом. Смещение иногда столь значительно, что сломанный фрагмент может лежать на твердом небе. На верхней челюсти он может сместиться кнаружи, когда воздействие на альвеолярный отросток опосредовано через зубы нижней челюсти. Это сочетается, как правило, с ее переломом.
Линия перелома проходит через всю толщу альвеолярного отростка, крайне редко — только через наружную компактную пластинку и губчатое вещество без повреждения внутренней пластинки. Отломанный участок чаще сохраняет связь с надкостницей и слизистой оболочкой полости рта, реже происходит отрыв его. Перелом альвеолярного отростка нередко сопровождается переломом или вывихом зубов (рис. 99, б).
Линия излома чаще имеет аркообразную форму, особенно на верхней челюсти, что связано с неодинаковым уровнем стояния верхушек корней зубов. Она может располагаться вне корней зубов, что создает благоприятные предпосылки для приживления отломка, или проходить через корни зубов, что сопровождается их переломом. В этом случае условия для приживления отломка плохие и благоприятный исход лечения сомнителен. При переломе бокового отдела
366
альвеолярного отростка верхней челюсти нередко отламывается дно верхнечелюстной пазухи.
Больные предъявляют жалобы на самопроизвольные боли в области верхней или нижней челюсти, усиливающиеся при смыкании зубов или попытке пережевывания пищи, неправильное смыкание зубов или невозможность закрыть рот.
При внешнем осмотре отмечаются выраженный отек мягких тканей приротовой области или щек, наличие кровоподтеков, ссадин, ран, что является признаком предшествовавшей травмы. Рот полуоткрыт.
367
При осмотре полости рта на слизистой оболочке губ или щек могут быть кровоизлияния, рваные раин вследствие повреждения ее о зубы. При смещении отломка происходит разрыв слизистой оболочки альвеолярного отростка с обнажением костной ткани по линии излома. Конфигурация зубной дуги нарушена, прикус неправильный. Если клинически смещения отломка нет, линию перелома можно" определить, аккуратно смещая предполагаемый от-ломок и пальпаторно определяя подвижность его под пальцами другой руки. Перемещая палец вдоль границы подвижного фрагмента кости, удается точно определить размеры отломленного участка альвеолярного отростка.
Перкуссия зубов, между которыми проходит линия перелома, как правило, болезненна. Зубы, находящиеся на отломке, также могут реагировать на перкуссию, быть подвижными.
На внутриротовой рентгенограмме отчетливо видны линия перелома и взаимоотношение ее с корнями зубов.
Лечение. Под проводниковым (реже инфильтрационным) обезболиванием необходимо установить отломок в правильное положение под контролем прикуса. Иммобилизацию его можно осуществить с помощью гладкой шины-скобы, если на отломанном и неповрежденном участке альвеолярного отростка имеется достаточное количество устойчивых зубов.
В случае центрального расположения отломка на неповрежденном участке шина должна включать не менее 2—3 устойчивых зубов. При смещении отломка верхней челюсти книзу целесообразно закрепить зубы к проволочной шине специальной петлей, проходящей через режущий край или их жевательную поверхность. Методом выбора в таких случаях является шина-каппа из быстротвердеющей пластмассы. Обязателен контроль жизнеспособности пульпы зубов, находящихся на отломке. При некрозе пульпы, что устанавливают путем неоднократного контроля электрометрии, зубы следует трепанировать, а каналы их после соответствующей обработки запломбировать. Если анатомические условия не позволяют использовать гладкую шину-скобу, на отломленный участок можно изготовить зубонадесневую (надесневую) шину и зафиксировать ее с помощью шва из полиамидной нити к неповрежденному участку альвеолярного отростка.
Если не удается установить отломок а правильное положение руками, то шину необходимо изогнуть так, чтобы можно было произвести вытяжение его с помощью резиновых колец. На неповрежденном альвеолярном отростке ее изгибают в соответствии с изложенными требованиями. Отрезок шины, расположенный в проекции сместившегося фрагмента, должен быть представлен дугой (на которой могут быть изогнуты зацепные крючки) для фиксации резиновых колец, прикрепленных лигатурой к зубам на отломленном участке. После репозиции отломка его фиксируют в правильном положении гладкой шиной-скобой или шиной-каппой.
Шину можно снять через 5—7 нед. При отрыве участка альвеолярного отростка острые костные выступы сглаживают фрезой, 2
368
слизистую оболочку после ее мобилизации над костной раной ушивают наглухо кетгутом. Если ушить рану не представляется возможным, ее закрывают тампоном из йодоформнои марли, смену которого производят не раньше чем на 7—8-й день.
ПЕРЕЛОМЫ НИЖНЕЙ ЧЕЛЮСТИ
Различают односторонние, двусторонние, одиночные, двойные, множественные переломы нижней челюсти. Среди одиночных переломов выделяют переломы ветви нижней челюсти (мыщелкового, венечного отростков, собственно ветви) и тела ее (в пределах зубного ряда).
В зависимости от направления щели переломы могут быть поперечными, продольными, косыми, аркообразными и зигзагообразными.
Перелом нижней челюсти может быть полным, проходящим через всю толщу костной ткани, и неполным (трещина), когда целость компактной пластинки какого-то отдела кости не нарушена.
Тело нижней челюсти условно делят на подбородочный отдел (между лунками 313), боковой отдел (от 313 до 717), область угла (между 87178 и лункой 818).
Переломы нижней челюсти в пределах зубного ряда, как правило, открытые, так как при смещении отломков происходит разрыв не только надкостницы, но и связанной с ней слизистой оболочки альвеолярного отростка. Кроме того, в щели перелома часто расположен корень зуба, т. е. она сообщается через травмированную периодонтальную щель с полостью рта. Переломы за зубным рядом чаще всего закрытые, но могут быть открытыми в случае разрыва окружающих мягких тканей.
Механизм перелома нижней челюсти. Перелом нижней челюсти возникает вследствие перегиба, реже — сжатия и сдвига, крайне редко — отрыва. Нижняя челюсть имеет дугообразную форму. Действующая на нее сила вызывает выраженное напряжение костной ткани в наиболее изогнутых ее участках (подбородочный отдел, угол челюсти, область подбородочного отверстия и лунки клыка) и в тонких местах, т. е. наиболее вероятного изгиба ее (шейка нижней челюсти). Именно в этих наиболее «слабых» участках ломается нижняя челюсть вследствие перегиба. Могут быть различные клинические варианты переломов нижней челюсти от перегиба:
1) прямой перелом бокового отдела тела нижней челюсти, если сила приложена на небольшой площади этого участка. Иногда этот прямой перелом может сочетаться с непрямым в области мыщелкового отростка с противоположной стороны (рис. 100, а);
2) непрямой перелом с противоположной стороны в области шейки нижней челюсти или угла ее, если сила приложена на большой площади бокового отдела тела нижней челюсти (рис. 100, б);
3) непрямой перелом по средней линии, если сила приложена симметрично на широкой площади бокового отдела тела нижней челюсти с обеих сторон (рис. 100, в);
369
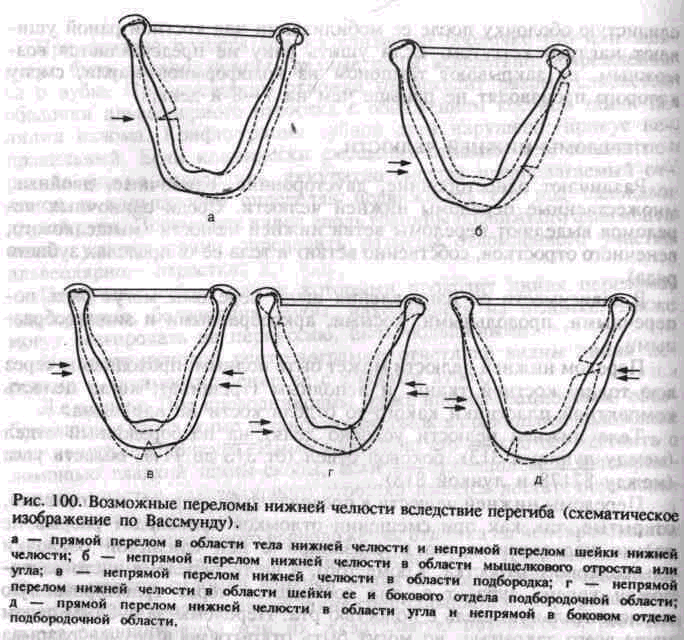
4) непрямой перелом в боковом отделе подбородочной части тела нижней челюсти и в области шейки ее (с другой стороны), если сила приложена с двух сторон несимметрично на широкой площади бокового отдела тела нижней челюсти (рис. 100, г). При смещении места приложения силы с одной стороны к углу тела нижней челюсти кзади произойдет прямой перелом в области угла и непрямой в боковом участке подбородочного отдела тела нижней челюсти (рис. 100, д);
5) непрямой перелом в области шеек нижней челюсти с двух сторон, если сила приложена на широкой площади в области подбородочного отдела тела нижней челюсти.
Таким образом, в результате перегиба прямой перелом нижней челюсти возникает в случае приложения силы на небольшой площади определенного участка челюсти. Перелом будет непрямым (с противоположной стороны), если сила приложена на значительной площади костной ткани.
Механизм сдвига. Этот механизм может быть прослежен тогда, когда участок кости, подвергшийся воздействию силы, смещается по отношению к соседнему, имеющему точку опоры. Чаще всего вследствие сдвига возникает продольный перелом ветви нижней
370
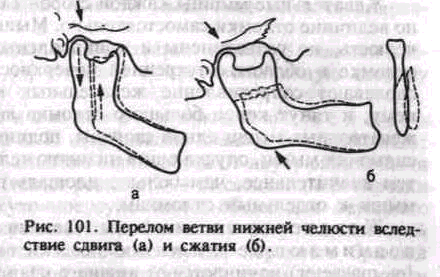
Такой перелом более вероятен при отсутствии больших и малых коренных зубов на нижней челюсти или их антагонистов на стороне повреждения, при полном отсутствии зубов на нижней и верхней челюстях или если в момент нанесения травмы у пострадавшего был полуоткрыт рот (рис. 101,а).
Механизм сжатия. Если две силы действуют навстречу друг другу и приложены на широкой площади, костная ткань подвергается компрессии. При воздействии силы снизу вверх на широком основании в области нижнего края угла нижней челюсти фиксированная в суставной впадине ветвь нижней челюсти подвергается сжатию. При этом происходят перелом костных балочек и нарушение структуры кости. Вследствие этого разъединяется кость по обеим сторонам от сжатого участка. Щель перелома чаще происходит в среднем отделе ветви в поперечном ее направлении (рис. 101,6).
Механизм отрыва. Им можно объяснить перелом венечного отростка нижней челюсти, когда сила приложена к подбородку сверху вниз или сбоку, а зубы плотно сжаты и височная мышца напряжена. Изолированное его повреждение наблюдается крайне редко.
Смещение отломков происходит вследствие продолжающегося действия приложенной силы, под влиянием собственной их тяжести и в силу сокращения (тяги) прикрепленных к отломку мышц. Последний фактор является основным при переломе нижней челюсти, так как мышцы действуют постоянно и разнонаправленно.
Нижняя челюсть перемещается под воздействием двух групп мышц: поднимающих (задняя группа) и опускающих (передняя группа) нижнюю челюсть. Все мышцы парные и прикрепляются в симметричных точках. Они действуют на всю нижнюю челюсть и усиливают действие друг друга.
Мышцы, опускающие нижнюю челюсть, слабее жевательных мышц, поднимающих ее. Это связано не только с меньшим поперечным сечением их, но и с воздействием этих мышц на подбородок под достаточно острым углом. Когда целость нижнечелюстной дуги нарушена и щель перелома проходит не по средней линии, образуется как минимум два неодинаковых по размеру отломка.
371
Жевательные мышцы каждой стороны воздействуют на неравные по величине отломки самостоятельно. Мышцы, опускающие нижнюю челюсть, не разъединены и прикреплены в основном на большом отломке в области внутренней поверхности подбородка. Они преодолевают сопротивление жевательных мышц, прикрепленных к нему, и тянут конец большого отломка вниз. Таким образом, сила жевательных мышц одной стороны, поднимающих челюсть, меньше силы всех мышц, опускающих нижнюю челюсть. Смещение отломков тем значительнее, чем больше площадь прикрепления оставшихся мышц к отдельным отломкам.
Жевательные мышцы (задняя группа) — мышцы, поднимающие нижнюю челюсть. Жевательная мышца (т. masseter) начинается от нижнего края и внутренней поверхности скуловой дуги, переднего ската суставного бугорка височной кости, височной фасции. Прикрепляется к жевательной бугристости наружной поверхности ветви нижней челюсти, поднимает нижнюю челюсть. При одностороннем сокращении она смещает челюсть в сторону сокращения.
Височная мышца (m. temporalis) имеет веерообразную форму и состоит из 3 слоев: поверхностного, среднего и глубокого. Начинается от внутреннего листка височной фасции в области височной линии, височной кости, височной поверхности большого крыла и подвисочного гребня клиновидной кости, теменной кости, чешуи лобной, височной поверхности скуловой кости. Прикрепляется к верхушке и наружной поверхности венечного отростка, ветви нижней челюсти в области ее вырезки, косой линии и внутренней поверхности. От нижней челюсти мышечные пучки направлены кверху, кнаружи и несколько назад. Передние и средние пучки поднимают нижнюю челюсть, задние — выдвинутую вперед челюсть тянут назад.
Медиальная крыловидная мышца (m. pterygoideus medialis) имеет четырехугольную форму. Начинается от стенок крыловидной ямки, крыловидных отростков клиновидной кости, наружной поверхности пирамидального отростка небной кости. Прикрепляется к крыловидной бугристости на внутренней поверхности угла нижней челюсти (симметрично с жевательной мышцей). От нижней челюсти мышечные пучки направлены вверх, внутрь и кпереди под углом 37—48°.
При двустороннем сокращении поднимает нижнюю челюсть и выдвигает ее вперед, при одностороннем — смещает нижнюю челюсть в противоположную сторону.
Латеральная крыловидная мышца (т. pterygoideus lateralis) имеет треугольную форму и лежит в подвисочной ямке. Начинается двумя головками (верхней и нижней). Верхняя головка берет начало от подвисочной поверхности, подвисочного гребня большого крыла клиновидной кости и от сухожилия глубокого слоя височной мышцы. Нижняя головка отходит от наружной поверхности крыловидного отростка клиновидной кости. Верхняя головка прикрепляется к суставной сумке и суставному диску височно-нижнечелюстного сустава; нижняя головка — к крыловидной ямке мыщелкового отростка
372
нижней челюсти. От нижней челюсти мышечные волокна направлены вперед и внутрь.
При двустороннем сокращении выдвигает нижнюю челюсть вперед, при одностороннем — смещает в противоположную сторону [Михайлов С. С., 1973].
Мышцы, о пускающие н и ж н ю ю ч е л ю с т ь (передняя группа). 1. Двубрюшная мышца (т. digastricus):
переднее брюшко (venter anterior) начинается от двубрюшной ямки нижней челюсти, заднее (venter posterior) — от сосцевидной вырезки височной кости. Промежуточное сухожилие, общее для переднего и заднего брюшка, прикрепляется к большому рогу подъязычной кости. От нижней челюсти мышечные пучки переднего брюшка направлены вниз и кзади. При фиксированной подъязычной кости переднее брюшко опускает нижнюю челюсть и смещает ее кзади.
2. Челюстно-подьязычная мышца (m. mylohyoideus) начинается на внутренней поверхности нижней челюсти по linea mylohyoidea. Волокна мышцы идут сверху вниз, внутрь, спереди назад к срединной линии, где образуют сухожильный шов. Последний идет от внутренней поверхности подбородка к телу подъязычной кости. При укрепленной подъязычной кости смещает нижнюю челюсть вниз и кзади.
3. Подбородочно-подьязычная мышца (m. geniohyoides) начинается от внутренней подбородочной ости. Прикрепляется к телу подъязычной кости. От нижней челюсти мышечные пучки направлены вниз и кзади. При фиксированной подъязычной кости опускает нижнюю челюсть и несколько смещает ее кзади.
4. Подбородочно -язычная мышца (т. genioglossus) начинается от подбородочной ости и, веерообразно расходясь, прикрепляется к язычной фасции на спинке языка. Мышца тянет язык вниз и кпереди.
5. Подъязычно-язычная мышца (m. hypoglossus) начинается от больших рогов и верхнебоковых отделов тела подъязычной кости. Направляется вперед и кверху и вплетается в толщу языка, прикрепляясь к язычной фасции по краям языка и спинки его. Мышца тянет язык вниз и кзади.
Две последние мышцы при одновременном сокращении и укрепленной подъязычной кости смещает нижнюю челюсть кзади [Михайлов С. С., 1973].
Движения нижней челюсти обусловлены мышцами, поднимающими и опускающими ее. Зная функцию мышц и направление тяги их волокон на отломках, можно определить характер их смещения, что дает возможность не только установить, но и уточнить расположение перелома.
Таким образом, передняя группа мышц смещает концы длинного отломка вниз. Челюстно-подъязычная мышца поворачивает его вдоль продольной оси, наклоняя зубы в оральную сторону. Латеральная и в меньшей степени медиальная крыловидные мышцы смещают больший отломок в сторону перелома. Жевательная и височная мышцы поднимают меньший отломок кверху. Кроме того, жева-
373
тельная мышца смещает основание малого отломка кнаружи, альвеолярную часть с зубами наклоняя орально. Латеральная крыло-видная мышца на стороне малого отломка смещает его несколько кнутри. Таким образом, смещение отломков нижней челюсти происходит вверх, вниз, кнуури, кнаружи. Возможно смещение их в горизонтальной плоскости (по длине), когда концы фрагментов соприкасаются своими боковыми поверхностями. Это чаще встречается при косых переломах или в ситуациях, когда боковое смещение превышает поперечное сечение сломанного участка кости. При переломах мыщелкового отростка сместившиеся отломки чаще располагаются под углом друг к другу. В клинической практике указанные варианты смещения отломков сочетаются между собой.
Клиническая картина и диагностика переломов нижней челюсти. При переломах нижней челюсти жалобы больных могут быть разнообразными в зависимости от локализации перелома и его характера. Больных всегда беспокоят боли в определенном участке челюсти, которые усиливаются при ее движении. Откусывание и пережевывание пищи, особенно жесткой, резко болезненно, иногда невозможно. Некоторые больные отмечают онемение кожи подбородка и нижней губы (чаще при разрыве нижнелуночкового нерва), неправильное смыкание зубов. Могут быть головокружение, головная боль, тошнота.
Собирая анамнез, следует выяснить, где, когда, при каких обстоятельствах получена травма, ее характер (производственная, непроизводственная и др.). Необходимо установить время и место травмы, сведения, характерные для травматических повреждений головного мозга или основания черепа (потеря сознания, ретроградная амнезия, тошнота, рвота, кровотечение из ушей и др.). Эти данные фиксируют в истории болезни, так как они не только имеют существенное значение для диагностики повреждения и тактики ведения больного, но и определяют характер выдаваемого документа о нетрудоспособности, могут представлять интерес для правоохранительных органов и учреждений страхования.
При объективном исследовании оценивают общее состояние больного по клиническим признакам (сознание, характер дыхания, пульса, уровень артериального давления, мышечная защита или боль при пальпации живота, внутренних органов). Необходимо исключить травматические повреждения других областей. При наружном осмотре челюстно-лицевой области можно определить нарушение конфигурации лица за счет посттравматического отека околочелюстных мягких тканей, гематомы, смещения подбородка в сторону. На коже лица могут быть ссадины, кровоподтеки, раны.
Пальпацию нижней челюсти следует проводить в симметричных точках ее. Пальцы рук исследующий постепенно перемещает по основанию и заднему краю ветви челюсти в направлении от средней линии к мыщелковому отростку ее или наоборот. При этом можно определить или костный выступ, или дефект кости, или болезненную точку, чаще в области наиболее выраженной припухлости или гематомы мягких тканей.
374
Вслед за этим врач должен проверить симптом нагрузки, с помощью которого можно выявить болезненную точку, соответствующую месту предполагаемого перелома. Определяют этот симптом следующим образом: 1) указательный и большой пальцы правой руки врач фиксирует на подбородочном отделе тела нижней челюсти больного и производит умеренное давление спереди назад; 2) пальцы рук врач располагает в области наружной поверхности угла нижней челюсти слева и справа и производит давление по направлению к средней линии (навстречу друг другу); 3) большие пальцы врач помещает в области нижнего края угла нижней челюсти слева и справа и слегка надавливает по направлению снизу вверх (к головке мыщелкового отростка).
При переломе нижней челюсти умеренное смещение отломков под воздействием прилагаемого врачом усилия сопровождается появлением боли в месте перелома. Проекцию болевой точки на кожу больной показывает одним пальцем. Она, как правило, совпадает с объективно определенным ранее костным выступом и припухлостью (гематомой) мягких тканей. Подбородок часто бывает смещен в сторону перелома. С помощью острой иглы можно определить болевую чувствительность кожи нижней губы и подбородка слева и справа. Если произошел разрыв нижнего альвеолярного нерва, то на стороне перелома она полностью отсутствует. Можно установить также нарушение болевой, тактильной и температурной чувствительности слизистой оболочки рта, десны, зубов на участке челюсти, расположенном медиально, кпереди от щели перелома.
Следует определить амплитуду движения головки мыщелкового отростка в суставной впадине. Для этого врач вводит кончик пальца в наружный слуховой проход больного. При смещении челюсти вниз и в сторону пальпаторно можно судить о достаточности смещения головки мыщелкового отростка. Полученные данные можно подтвердить, пальпируя головку впереди козелка уха.
Затем осматривают полость рта. Больному предлагают открыть и закрыть рот. Уменьшение амплитуды движения нижней челюсти может быть признаком ее перелома. При открывании рта подбородок иногда смещается в сторону от средней линии (в сторону перелома). В области тканей преддверия рта определяется гематома (слизистая оболочка пропитана излившейся кровью). При возникновении вследствие перелома тела нижней челюсти она будет располагаться с вестибулярной и язычной сторон альвеолярного отростка. Локализация гематомы соответствует месту перелома и совпадает с таковой в околочелюстных мягких тканях. Нередко можно обнаружить разрыв слизистой оболочки альвеолярного отростка. Перкуссия зубов, между которыми расположена щель перелома, болезненна. Прикус чаще всего нарушен. При одностороннем переломе уровень смыкания зубов на малом отломке выше, а на большом ниже. Изменение прикуса будет зависеть от характера смещения отломков, что в свою очередь связано с локализацией перелома. На большом отломке прикрепляется большинство мышечных волокон, опускающих нижнюю челюсть. По силе своей они преобладают над мышцами, под-
375

нимающими нижнюю челюсть. Поэтому больший отломок смещается книзу, а меньший — кверху. Наиболее часто встречающиеся варианты смещения отломков — см. с. 379.
Достоверным клиническим признаком, позволяющим не только установить перелом, но и определить его локализацию, является симптом подвижности отломков челюсти. Определяют его следующим образом: указательный палец правой руки располагают на зубах одного из предполагаемых отломков, указательный палец левой руки — на зубах второго отломка. Большими пальцами охватывают тело нижней челюсти снизу. Производя незначительные движения в разных направлениях (вверх — вниз, вперед — назад, «на излом»), можно установить изменение высоты расположения рядом стоящих зубов, увеличение межзубного промежутка, увеличение ширины разрыва слизистой оболочки альвеолярного отростка. Это происходит вследствие смещения отломков под воздействием усилий врача (рис. 102).
Клинические предположения должны быть подтверждены рентгеновским исследованием. Рентгенограммы позволяют уточнить характер перелома, степень смещения отломков и наличие осколков, расположение щели перелома, отношение корней зубов к ней.
Следует сделать два рентгеновских снимка (в прямой и боковой проекции), если есть возможность — ортопантомограмму, на которой можно проследить изменения на всем протяжении нижней челюсти, возникшие вследствие травматического воздействия. При переломах мыщелкового отростка ценную дополнительную информацию дает томограмма височно-нижнечелюстного сустава. На основании кли-нико-рентгеновских данных врач ставит топический диагноз и составляет план лечения больного.
Припереломе нижней челюсти в подбородочном отделе, когда щель перелома начинается между центральными
376
резцами и идет почти вертикально вниз, отломки оказываются под воздействием одинакового количества функционально равнозначных мышц. Однако строго по средней линии щель перелома проходит крайне редко. Она, как правило, отклоняется в сторону от подбородочного бугра и заканчивается в проекции верхушки корня второго резца, клыка или малого коренного зуба. В этом случае отмечается смещение большого отломка вниз, так как на нем прикрепляется больше мышечных волокон, опускающих нижнюю челюсть. При косом расположении щели перелома смещение отломков происходит и по направлению друг к другу (в горизонтальной плоскости) за счет сокращения латеральных крыловидных мышц. Это приводит к сужению зубной дуги и нарушению прикуса. Вследствие тяги че-
377
люстно-подъязычной мышцы альвеолярная часть отломков несколько наклоняется вовнутрь (к средней линии).
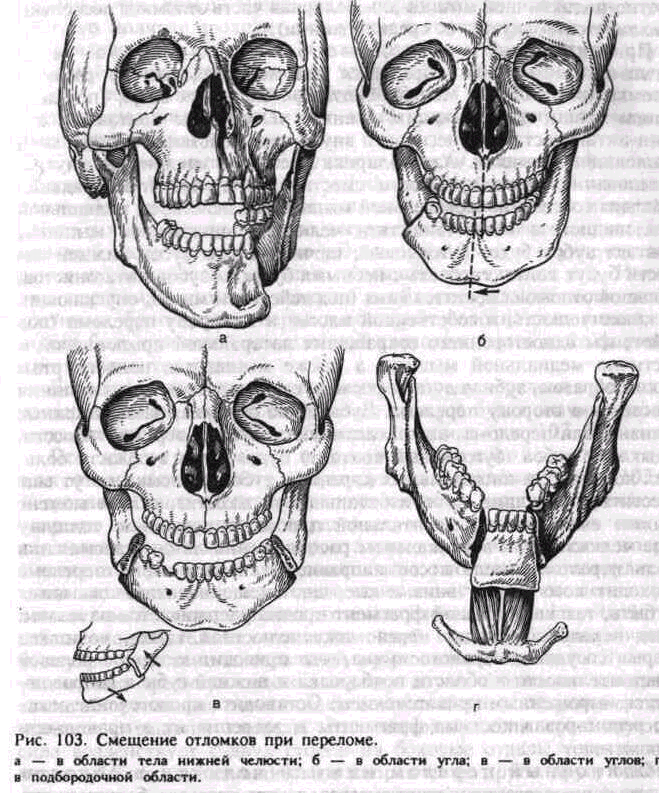
При одиночном переломе бокового отдела тела нижней челюсти образуется два неодинаковых по размеру отломка (рис. 103, а). Меньший отломок сместится вверх (под действием мышц, поднимающих нижнюю челюсть) до контакта с зубами-антагонистами и несколько внутрь под действием латеральной крыловидной мышцы. Альвеолярная часть его наклонится внутрь, а основание нижней челюсти сместится кнаружи (преобладание действия собственно жевательной мышцы над действием медиальной крыловидной и вследствие тяги челюстно-подъязычной мышцы). Контакт зубов будет бугорковый: щечные бугры зубов нижней челюсти будут контактировать с небными буграми зубов-антагонистов. Большой отломок сместится вниз (под действием мышц, опускающих нижнюю челюсть, и собственной массы) и в сторону перелома (под действием одностороннего сокращения латеральной крыловидной и' частично медиальной мышцы, а также мышщ дна полости рта). Таким образом, зубная дуга деформируется (сузится), средняя линия сместится в сторону перелома. Зубы этого отломка, расположенные вблизи щели перелома, не контактируют с зубами верхней челюсти. Смыкание зубов (бугорковый контакт) будет лишь в области больших коренных и иногда малых коренных зубов. Отломки могут еще сместиться по длине (в горизонтальной плоскости), если в момент травмы смещение во фронтальной плоскости превысило толщину тела челюсти (при вертикальном расположении линии излома) или щель перелома имела косое направление. Когда линия перелома проходит косо сверху вниз и кпереди, смещения отломков может не быть, так как большой фрагмент прочно удерживается на малом. Если перелом проходит через нижнечелюстной канал, возможен разрыв сосудисто-нервного пучка, что приводит к потере болевой чувствительности в области подбородка и нижней губы и сопровождается выраженным кровотечением. Остановить кровотечение можно, репонировав костные фрагменты и закрепив их в правильном положении.
Одиночный перелом нижней челюсти в области угла чаще всего происходит через лунку третьего большого коренного зуба или между ним и вторым моляром. Меньший отломок смещается вверх, внутрь и поворачивается по оси: основание угла кнаружи, передний край ветви внутрь. При отсутствии зуба на малом отломке слизистая оболочка десны может касаться верхнего моляра (второго или третьего). Если на отломке имеется зуб, а зуба-антагониста нет, то он может упираться в слизистую оболочку альвеолярного отростка верхней челюсти. Это нередко приводит к образованию декубитальной язвы на слизистой ободочке. Смещение отломков во многом зависит от направления щели перелома. При вертикальном ее расположении, если скос излома направлен кпереди и кнутри, смещение малого отломка будет более значительным, чем при направлении скоса кзади и кнутри.
Поперечные переломы нижней челюсти в области угла челюсти
378
наблюдаются редко. Чаще щель перелома, начинаясь от лунки третьего моляра, проходит под углом к горизонтальной плоскости, направляясь вниз и кзади (реже кпереди). В последнем случае меньший отломок иногда может удерживаться большим от смещения кверху, если площадь поперечного сечения раневых поверхностей кости достаточно широка (нет скоса, позволяющего отломку соскользнуть вверх).
Сухожильно-мышечный футляр в области угла нижней челюсти, образованный жевательной и медиальной крыловидной мышцами, неспособен удержать отломки в правильном положении и предотвратить их смещение. Однако выраженность такового может быть меньшей (если сухожилия не разрываются), чем в случае прохождения щели перелома кпереди от мышц, образующих его. Именно при переломах нижней челюсти в области угла челюсти между костными фрагментами нередко попадают волокна этих мышц, что может быть причиной замедленной консолидации и даже формирования ложного сустава.
Большой отломок смещается вниз, в сторону перелома и несколько разворачивается кнутри. Нарушение прикуса будет значительным в соответствии с положениями большего отломка (рис. 103, б).
При двустороннем переломе нижней челюсти в боковом ее отделе формируются 3 отломка (рис. 103, в). К среднему чаще всего прикрепляются лишь мышцы, опускающие нижнюю челюсть, что и определяет характер смещения его. Он смещается вниз и кзади, а фронтальные зубы наклоняются вперед. Иногда это приводит к западению языка, что вызывает затруднение дыхания, выраженность которого зависит от степени смещения среднего отломка кзади. Боковые отломки смещаются кверху (действие собственно жевательных мышц, височной, медиальной крыловидной) и внутрь (действие латеральной крыловидной мышцы). В случае ущемления среднего отломка между двумя боковыми западения языка не происходит и дыхание остается свободным. Изредка средний отломок смещается кпереди. Это возможно, если травмирующая сила воздействует с двух сторон на боковые отделы тела нижней челюсти. Тогда смещающиеся по направлению друг к другу боковые фрагменты в момент травмы могут вытолкнуть средний отломок кпереди.
Одиночные переломы ветви нижней челюсти могут быть продольными и поперечными. Они не сопровождаются существенным смещением отломков и нарушением прикуса. При опускании нижней челюсти возможны смещение средней линии в сторону перелома и нарушение прикуса, как в случае перелома мыщелкового отростка.
Перелом венечного отростка может произойти при переломе скуловой дуги. Изолированный перелом его встречается крайне редко (удар узким предметом сбоку при открытом рте больного, удар по подбородку сверху вниз при сомкнутых зубах и напряжении жевательных мышц). Если линия перелома проходит у основания венечного отростка, отломленный фрагмент сместится
379
вверх по направлению к височной области. Подобный перелом встречается крайне редко. Функция нижней челюсти при этом существенно не изменяется.
При пальпации ветви нижней челюсти со стороны полости рта определяется резкая болезненность у основания венечного отростка.
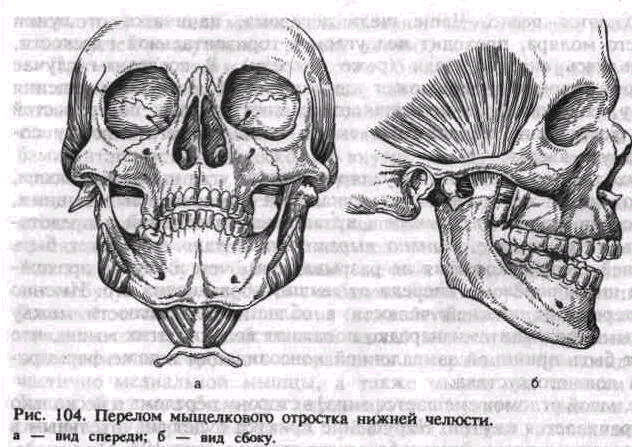
Перелом мыщелкового отростка может произойти у основания его, в области шейки и суставной головки.
Если травмирующая сила приложена к боковому отделу тела нижней челюсти или подбородка, то возникает перелом основания мыщелкового отростка вследствие перегиба. Толщина кости здесь в медиально-латеральном направлении значительно меньше, чем в переднезаднем. Щель перелома проходит косо вниз и кзади у основания вырезки нижней челюсти (рис. 104, а, б). Смещение меньшего отломка может быть различным и зависит от уровня повреждения наружной и внутренней компактных пластинок.
1. Если линия перелома на наружной пластинке проходит яиже таковой на внутренней (скос перелома направлен снаружи вверх и кнутри), то малый отломок смещается кнаружи и несколько назад (см. рис. 103, а). В этом направлении его выталкивает большой фрагмент, смещаясь под воздействием жевательных мышц вверх и кзади. Головка отростка, оставаясь в суставной впадине, разворачивается так, что контактирует с сочленовой поверхностью ее латеральным мыщелком.
В этой клинической ситуации можно попытаться улучшить стояние малого фрагмента консервативными методами лечения (межзубная прокладка на стороне повреждения и межчелюстное эластическое вытяжение).
380
2. Если линия перелома на наружной поверхности проходит выше таковой на внутренней (скос перелома направлен снаружи вниз и внутрь), то малый отломок смещается вовнутрь и кпереди под действием латеральной крыловидной мышцы. Большой отломок, подтягиваясь кверху, увеличивает смещение малого отломка.
Перелом в области шейки нижней челюсти возникает, если силовое воздействие распространяется от подбородка кзади. Именно в переднезаднем направлении кость в области шейки наиболее тонкая Эти переломы нередко сопровождаются вывихом головки нижней челюсти Смещение малого отломка происходит под воздействием латеральной крыловидной мышцы.
При переломах в области основания мыщелкового отростка и шейки, когда малый отломок смещается кнутри от ветви челюсти, консервативными методами лечения не представляется возможным сопоставить отломки в правильное положение
При переломах головки нижней челюсти нередко происходит отлом медиального мыщелка. В случае разрыва суставной капсулы малый отломок головки смещается внутрь и кпереди.
При одностороннем переломе мыщелкового отростка средняя линия несколько смешена в сторону перелома. На стороне перелома зубы плотно контактируют, а на неповрежденной стороне контакта между ними нет. Важными признаками перелома мыщелкового отростка с вывихом головки являются западение тканей впереди козелка уха и отсутствие активного движения суставной головки в суставной впадине. Если вывиха головки нет, то движения ее сохраняются, но амплитуда их значительно меньше, чем на неповрежденной стороне, т. е. отсутствует синхронность в движениях головок обеих сторон.
При двустороннем переломе мыщелковых отростков обе ветви нижней челюсти смещаются вверх. Контактируют лишь большие коренные зубы, т. е. прикус будет открытым.
Переломы других локализаций. При двустороннем переломе тела нижней челюсти в области углов нижней челюсти средний отломок смещается вниз (отвисает). Смещения его кзади не происходит
При двойном переломе, располагающемся с одной стороны, средний отломок смещается вниз и внутрь преимущественно прикрепленной к нему челюстно-подъязычной мышцей. Задний (меньший) отломок перемещается вверх и несколько внутрь, большой — вниз и в сторону среднего отломка. Зубная дуга значительно деформируется, прикус нарушается.
При множественных переломах нижней челюсти отломки смещаются в разных направлениях под действием тех мышечных пучков, которые к ним прикрепляются. При этом они нередко заходят своими концами друг за друга, смещаясь в направлении сокращающихся мышц Смещение тем больше, чем больше площадь прикрепления оставшихся мышц и мышечных волокон к отдельным фрагментам и чем меньше это движение тормозится соседними отломками
381
ПЕРЕЛОМЫ ВЕРХНЕЙ ЧЕЛЮСТИ
Верхняя челюсть включает в себя верхнечелюстную пазуху, принимает участие в образовании глазниц и полости носа. Она соединена с другими костями лицевого скелета и основания черепа:
скуловой, лобнойг носовой, слезной, решетчатой, клиновидной, небной. В силу особенностей своего строения, наличия четырех контрфорсов верхняя челюсть достаточно прочна и хорошо противостоит механическим воздействиям. При чрезмерном механическом воздействии она может ломаться по определенным линиям, проходящим по узким и тонким участкам кости, залегающим между полостями носа, глазницы, верхнечелюстной пазухи. Эти слабые места изучены Лефором, который установил три основных типа переломов верхней челюсти (нижний, средний и верхний), известные в литературе по имени автора.
Переломы верхней челюсти всегда открытые, так как проходят в области носа, его придаточных пазух. Слизистая оболочка этих анатомических образований тонкая и легко разрывается даже при незначительном смещении отломков. При переломе верхней челюсти чаще встречается механизм сдвига, когда участок ее под воздействием удара смещается кзади по отношению к верхнему отделу челюсти, а в случае отлома всей челюсти — по отношению к другим лицевым костям или основанию черепа.
Отломки верхней челюсти смещаются кзади продолжающимся действием приложенной силы и вниз. Задний участок смещается вниз более значительно, чем передний, за счет тяги медиальных крыловидных мышц.
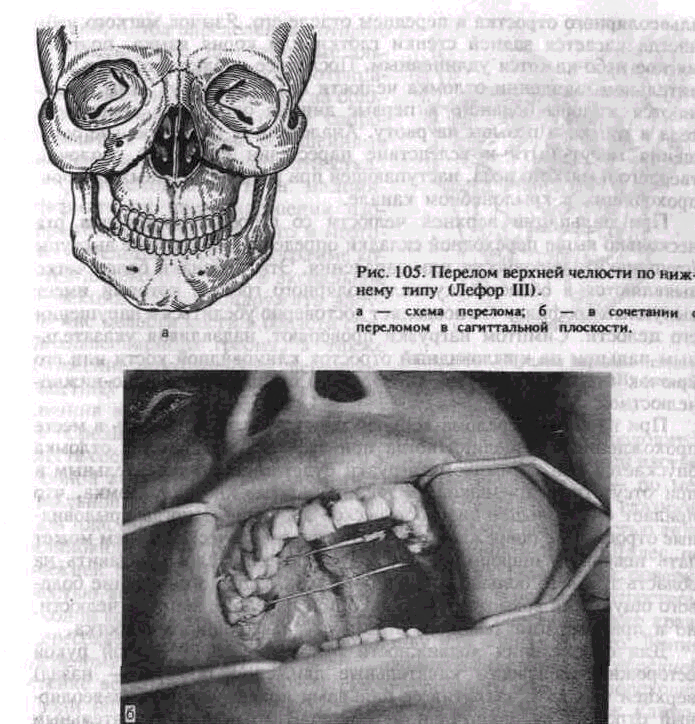
Нижний тип перелома (Лефор III). Линия перелома проходит в горизонтальной плоскости над альвеолярным отростком и сводом твердого неба. Начинаясь у края грушевидного отверстия с двух сторон, она идет кзади выше дна верхнечелюстной пазухи, проходит через бугор верхней челюсти и нижнюю треть крыловидного отростка клиновидной кости. Иногда сзади линия перелома заканчивается в области лунок второго или третьего большого коренного зуба (рис. 105, а). При этом типе перелома отламывается дно носа, дно верхнечелюстной пазухи, происходит горизонтальный перелом перегородки носа. Он может быть односторонним. Тогда обязательно ломается небный отросток верхней челюсти в сагиттальной плоскости (рис. 105, б).
При переломе верхней челюсти по нижнему типу больные жалуются на боль в области верхней челюсти, усиливающуюся при смыкании зубов или пережевывании пищи, на невозможность откусить пищу передними зубами, на онемение зубов и слизистой оболочки десны, на неправильное смыкание зубов, ощущение инородного тела в глотке, тошноту, затрудненное носовое дыхание.
При внешнем осмотре конфигурация лица изменена за счет припухлости мягких тканей верхней губы, щек, сглаженности но-согубных складок. Припухлость обусловлена посттравматическим отеком и кровоизлиянием в ткани. Могут быть ссадины, кровопод-
382
теки, рвано-ушибленные раны на коже лица, подкожная эмфизема. В случае выраженного смещения отломка челюсти вниз удлиняется нижняя треть лица. Иногда кожная часть перегородки носа из горизонтального положения перемещается в косое вследствие смещения книзу передней носовой ости вместе с отломанной челюстью. Однако установить это клинически достаточно сложно из-за выраженного отека тканей верхней губы и прилежащих областей. При смыкании зубов у основания перегородки носа образуется едва заметная кожная складка, а кожная часть ее перемещается кверху.
При осмотре полости рта может определяться кровоизлияние по переходной складке верхней челюсти в пределах всех зубов, распространяющееся на слизистую оболочку верхней губы и щек. Возможно кровоизлияние в верхнем отделе крыловидно-нижнечелюст-ных складок, а при одностороннем переломе — и по средней линии твердого неба. В этом случае могут быть разрывы слизистой оболочки
383
альвеолярного отростка в переднем отделе его. Язычок мягкого неба иногда касается задней стенки глотки или корня языка, поэтому мягкое небо кажется удлиненным. Последнее наблюдается при значительном смещении отломка челюсти кзади и книзу. Этим объясняются жалобы больного в первые дни на ощущение инородного тела в глотке и позывы на рвоту. Аналогичные субъективные ощущения могут быть и, вследствие парестезии слизистой оболочки твердого и мягкого неба, наступающей при разрыве нервных стволов, проходящих в крылонебном канале.
При пальпации верхней челюсти со стороны преддверия рта несколько выше переходной складки определяются костные выступы (ступеньки), неровности или западения. Эти признаки более четко выявляются в области скулоальвеолярного гребня, который имеет выпуклый профиль, что позволяет достоверно убедиться в нарушении его целости. Симптом нагрузки проверяют, надавливая указательным пальцем на крыловидный отросток клиновидной кости или его крючок (несколько кнутри от верхнего отдела крыловидно-нижне-челюстнои складки).
При наличии перелома верхней челюсти возникает боль в месте прохождения его щели. Иногда при этом передний отдел отломка опускается вниз. Симптом нагрузки будет также положительным и при отсутствии признаков смещения и подвижности отломка, что придает ему большое диагностическое значение. Иногда крыловид-ные отростки не повреждаются, и этот диагностический прием может дать неверную информацию. Следует дополнительно надавить на область третьего большого коренного зуба. Однако появление болевого ощущения возможно ке только при переломе верхней челюсти, но и при переломе бокового отдела ее альвеолярного отростка.
Для определения подвижности отломка следует правой рукой осторожно произвести качательные движения (вперед — назад) верхней челюсти, захватив ее пальцами правой руки за альвеолярный отросток во фронтальном отделе. В это время указательным пальцем левой руки, расположенным в области верхней переходной складки, можно уловить подвижность отломка. Перемещая палец от грушевидного отверстия к бургу челюсти, можно клинически определить линию перелома. Смещение отломка сопровождается подвижностью кожной части перегородки носа. В области десны всех зубов определяется снижение или полное отсутствие болевой чувствительности, что можно проверить с помощью тонкой стерильной инъекционной иглы. При перкуссии зубов перкуторный звук будет низким (тупым). Прикус нарушен. Чаще он бывает открытым, когда преимущественно контактируют последние большие коренные зубы (вследствие смещения в основном заднего отдела сломанной челюсти вниз). Прикус может быть прямым, прогеническим, если до травмы был ортогнатическим, а смещение отломка было незначительным и только кзади. Когда смещения отломка не происходит, прикус не изменяется.
Перелом верхней челюсти по нижнему типу необходимо дифференцировать от перелома альвеолярного отростка. Симптом на-
384
Рентгенодиагностика малоинформативна из-за наслоения изображения костей лицевого и мозгового скелета. На рентгенограмме костей лицевого скелета в аксиальной проекции можно обнаружить нарушение целости кости в области скулоальвеолярного гребня, а также снижение прозрачности верхнечелюстных пазух вследствие кровоизлияния в них.
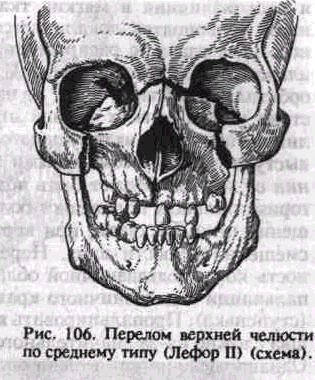
Средний тип перелома (Лефор II). Линия перелома проходит в месте соединения лобного отростка верхней челюсти с носовой частью лобной кости и костями носа (носолобный шов), затем — по медиальной стенке глазницы, образованной слезной костью, глазничной пластинкой решетчатой кости и латеральной поверхностью тела клиновидной кости, вниз до нижней глазничной щели. Далее по нижней стенке глазницы, которая образована глазничной поверхностью верхней челюсти и скуловой кости, глазничным отростком небной кости, линия перелома идет кпереди до подглазничного края, пересекает его по скулочелюстному шву или вблизи от него. Линия перелома может пройти через подглазничное отверстие. По передней стенке верхней челюсти вдоль скулочелюстного шва она переходит кзади на бугор верхней челюсти и крыловидный отросток клиновидной кости (рис. 106). При двустороннем переломе может ломаться перегородка носа в вертикальной плоскости. Часто ломается решетчатая кость с решетчатой пластинкой, т. е. основание черепа. Возможны сотрясение мозга и перелом основания черепа не только в передней, но и в средней черепной ямке. Ниже рассмотрим клинические признаки перелома верхней челюсти по среднему типу без сопутствующих повреждений.
Жалобы во многом аналогичны таковым при переломе по нижнему типу. Дополнительно больные могут указать на онемение кожи подглазничной области, верхней губы, крыла носа, кожной кости перегородки носа. При повреждении носослезного канала иногда бывает слезотечение. Чувствительность больших коренных зубов и десны в области этих зубов сохранена. Также не изменяется болевая чувствительность слизистой оболочки твердого и мягкого неба. Может отмечаться снижение или потеря обоняния при разрыве или ущемлении обонятельных нитей (hid olfacloria), которые проходят через отверстия решетчатой пластинки.
Конфигурация лица изменена из-за посттравматического отека
14—1184 385
и кровоизлияния в мягкие ткани подглазничной области и корня носа. Кровоподтек локализуется в области нижнего века, медиального угла глаза (с распространением на кожу корня носа) и медиального отдела верхнего века. Цвет кожи верхненаружного квадранта орбитальной области чаще не изменен, если нет кровоподтека вследствие ушиба мягких тканей этой зоны. Нередко имеется кровоизлияние под конъюнктиву одного или обоих глаз. Конъюнктива иногда выступает между сомкнутыми веками при выраженном пропитывании ее кровью. Может быть подкожная эмфизема тканей лица. При горизонтальном положении больного лицо уплощается за счет смещения отломка кзади, при вертикальном — удлиняется вследствие смещения челюсти вниз. Нередко нарушена болевая чувствительность кожи подглазничной области, нижнего века, крыла носа. При пальпации подглазничного края часто определяется костный выступ (ступенька). Пропальпировать костный выступ в области носолобного шва сложно из-за значительного отека мягких тканей в этой области. Однако здесь иногда можно определить крепитацию отломков. Если поместить указательный палец левой руки на подглазничный край, большой — на область корня носа, а правой рукой аккуратно произвести качательные движения верхней челюсти в переднезаднем направлении, можно определить синхронное (одновременное) смещение костного фрагмента в том и другом месте. При смещении предполагаемого отломка вверх — вниз можно видеть, как над корнем носа кожа собирается в складку или изменяется в цвете вследствие неодинаковой степени ее натяжения при смещении отломка. Может быть кровотечение из носа, рта, носоглотки, а при повреждении носослезного канала и попадании в него крови — из слезных точек.
При осмотре полости рта отмечается кровоизлияние по переходной складке верхней челюсти в области больших и частично малых коренных зубов, распространяющееся на слизистую оболочку щек. При пальпации определяется костный выступ в области скулоаль-веолярного гребня и кзади от него. Болевая чувствительность слизистой оболочки десны снижена в пределах резцов, клыков и малых коренных зубов с обеих сторон. В области больших коренных зубов она не нарушена. Иногда выбухает боковая стенка глотки, что может свидетельствовать о наличии гематомы в окологлоточном пространстве. Симптом нагрузки положительный по ходу линии перелома. При его определении можно отметить одновременное смещение костного фрагмента в области нижнего края глазницы, корня носа, скулоальвеолярного гребня (пальпаторно), появляется также складка кожи в области корня носа. Остальные объективные признаки аналогичны таковым при переломе по нижнему типу.
На рентгенограмме лицевых костей, произведенной в аксиальной проекции, имеются нарушение непрерывности кости в области переносья, нижнего края глазницы и скулоальвеолярного гребня, снижение прозрачности верхнечелюстных пазух. На боковых рентгенограммах также бывает видна линия перелома, косо идущая от решетчатой кости к телу клиновидной кости. При обнаружении
386
«костной ступеньки» в области турецкого седла можно с уверенностью говорить о переломе основания черепа в средней черепной ямке.
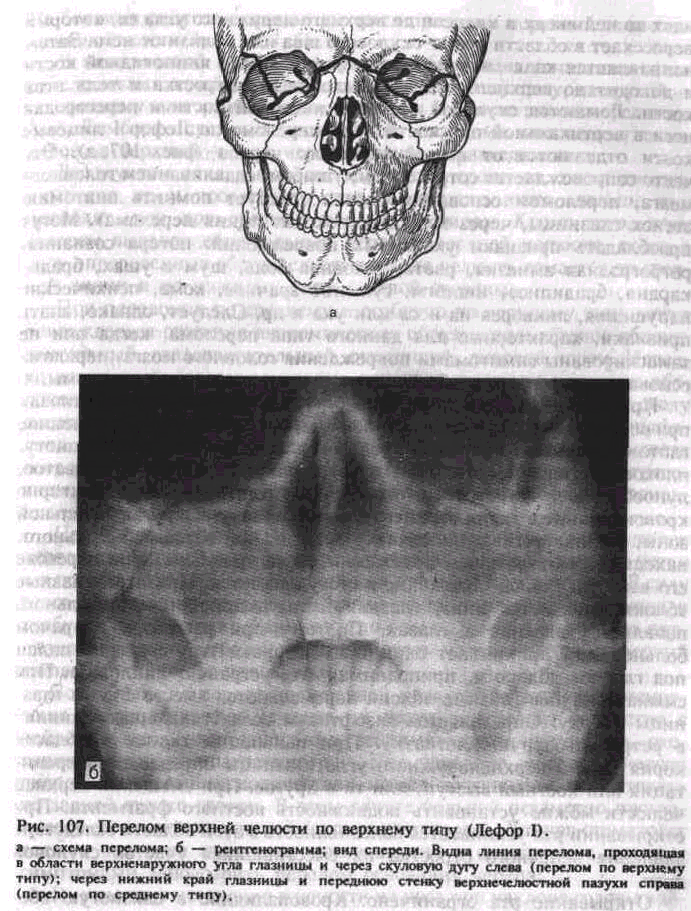
Верхний тип перелома (Лефор I). Линия перелома проходит через носолобный шов по внутренней стенке глазницы до места соединения верхнеглазничной и нижнеглазничной щелей. Далее она переходит на наружную стенку глазницы, образованную глазничной поверхностью большого крыла клиновидной кости и скуловой кости,
14*
387
идет по ней вверх и кпереди до верхнего наружного угла ее, который пересекает в области лобно-скулового шва или вблизи от него. Затем направляется кзади и вниз по большому крылу клиновидной кости и доходит до верхнего отдела крыловидного отростка и тела этой кости. Ломаются скуловой отросток височной кости и перегородка носа в вертикальной плоскости. При переломе по Лефор I лицевые кости отделяются от костей мозгового черепа (рис. 107, а). Это часто сопровождается сотрясением, ушибом, сдавливанием головного мозга, переломом основания черепа (следует помнить анатомию стенок глазницы, через которые проходит линия перелома). Могут преобладать признаки указанных повреждений: потеря сознания, ретроградная амнезия, рвота, головная боль, шум в ушах, бради-кардия, брадипноэ, нистагм, сужение зрачков, кома, психические нарушения, ликворея из носа или уха и др. Следует, однако, знать признаки, характерные для данного типа перелома, когда они не замаскированы симптомами повреждения головного мозга, перелома основания черепа или образования интракраниальной гематомы.
При сохранении сознания больной указывает на двоение в глазах при вертикальном положении туловища, болезненное и затрудненное глотание, наличие инородного тела в горле, поперхивание и тошноту, плохое открываиие рта. При осмотре лицо больного одутловатое, лунообразное. Имеется симптом очков, для которого характерно кровоизлияние в ткани верхнего и нижнего века, вокруг орбитальной зоны, в конъюнктиву и клетчатку орбитальной области. У больного, находящегося в лежачем положении, лицо уплощено. При переводе его в вертикальное положение лицо удлиняется. При этом глазные яблоки смещаются вниз, гяазная щель расширяется. У больного появляется двоение в глазах. Поэтому при разговоре с врачом больной или прикрывает один глаз ладонью, или подводит палец под глазное яблоко и, приподнимая его, устраняет диплопию. При смыкании зубов глазные яблоки перемещаются вместе с дном глазницы кверху. Определяется экзофтальм вследствие кровоизлияния в ретробульбарную клетчатку. При пальпации тканей в области корня носа и верхненаружного угла глазницы определяется крепитация или костный выступ, или то и другое. При смещении верхней челюсти можно установить подвижность костного фрагмента. При открывании рта усиливается болезненность в этой области вследствие давления венечного отростка на сместившийся участок скуловой дуги.
Открывание рта ограничено. Кровоизлияние в слизистую оболочку преддверия рта отсутствует. Болевая чувствительность ее не изменена. При пальпации со стороны преддверия рта нет признаков нарушения целости костной ткани (линия перелома проходит значительно выше). Остальные признаки соответствуют таковым при переломе по нижнему типу.
На рентгенограмме лицевых костей может определяться нарушение целости костной ткани в области скуловой дуги, большого крыла клиновидной кости и лобно-скулового сочленения, а также понижение прозрачности верхнечелюстных и клиновидной пазух.
388
На боковых рентгенограммах имеются признаки перелома тела клиновидной кости (рис. 107, б).
В клинической практике нередко наблюдается сочетание типов переломов: на одной стороне челюсти по нижнему типу, на другой — по среднему или комбинация среднего и верхнего типов переломов. А. А. Лимберг определял средний тип перелома как челюстно-ли-цевой, а верхний — как черепно-лицевое разъединение.
Вассмундом описаны другие варианты переломов, когда они начинаются не у носолобного шва, а немного ниже, дальше они проходят, как при среднем и верхнем типах. Кроме того, этим автором выделен сагиттальный перелом верхней челюсти, когда в силу определенных обстоятельств верхняя челюсть ломается по средней линии и по нижнему типу с одной стороны.
При переломах по среднему и особенно по верхнему типу могут повреждаться соседние анатомические образования: глазное яблоко, зрительный, глазодвигательный, отводящий, лицевой нервы. Нередко возникает перелом основания черепа с разрывом мозговых оболочек, что сопровождается ликвореей из носа, ушей или по своду носоглотки. Это чревато опасностью развития менингита, энцефалита, абсцесса мозга. Перелом каменистой части височной кости сопровождается снижением или потерей слуха. Наряду с сотрясением, ушибом, сдавленней головного мозга могут быть интракра-ниальные кровоизлияния.
Приведенные в разделе клинические признаки различных типов переломов верхней челюсти определяются не всегда достаточно четко и в полном объеме. Интерпретация их иногда затруднительна. В силу этого диагностика перелома верхней челюсти достаточно сложна и требует определенного клинического опыта, умения тщательно анализировать жалобы больного и подмечать малозначащие на первый взгляд объективные признаки.
Все больные с переломом верхней челюсти должны быть осмотрены невропатологом. Лечение их нередко проводят совместно с нейрохирургом, анестезиологом, реаниматологом, окулистом, отоларингологом, иногда психиатром. При переломе основания черепа ликвор в небольших количествах может поступать в нос, стекать по задней стенке глотки. В этом случае больной незаметно проглатывает его вместе со слюной (скрытая ликворея). Хирург-стоматолог должен знать ее признаки, позволяющие в сочетании с другими симптомами заподозрить перелом основания черепа:
1) усиление истечения жидкости из носа при наклоне головы вперед, при натуживании или сдавливании крупных вен шеи пальцами;
2> симптом носового платка: чистый носовой платок, смоченный ляквором, при высыхании остается мягким, смоченный носовым отделяемым — жестким («накрахмаленным»);
3) симптом медицинской салфетки: при наличии примеси крови на чистую медицинскую салфетку наносят небольшое количество отделяемого из носа; если в крови есть ликвор, то на салфетке образуется красное пятно от крови со светлым ореолом по периферии (от ликвора);
389
4) спинномозговая пункция, которая является не только достоверным диагностическим приемом (кровь в ликворе), но и лечебным мероприятием. Выполнение спинномозговой пункции, как и эндо-люмбальное введение 1 % раствора уранина (краситель) или радиоактивного фосфора, с целью выявления скрытой ликвореи входит в компетенцию нейрохирурга или невропатолога.
У больных с ликвореей иногда выявляется травматическая пнев-моэнцефалия — скопление воздуха в полости черепа, ликворсодер-жащих пространствах. Она является достоверным признаком проникающего повреждения черепа, хотя наблюдается редко при переломе основной, лобной пазух, решетчатого лабиринта.
Методы иммобилизации при переломах челюстей
Иммобилизация отломков челюстей может быть временной (транспортной) и постоянной (лечебной).
Временная (транспортная) иммобилизация. Осуществляется вне специализированного лечебного учреждения или на месте происшествия средними медицинскими работниками, врачами других специальностей, иногда в порядке взаимопомощи. При массовом поступлении пострадавших она может проводиться и в специализированном отделении на несколько часов (суток) до оказания специализированной помощи в полном объеме.
Для транспортной иммобилизации при переломах верхней и нижней челюстей можно использовать стандартные и импровизированные повязки, когорт позволяют прижать нижнюю челюсть к верхней и удерживать ее в этом положении определенное время. При переломе нижней челюсти опорой для ее отломков являются зубы верхней челюсти. При переломе верхней челюсти, наоборот, нижняя челюсть с зубами фиксирует отломанную верхнюю в оптимальном положении. Используют следующие повязки.
Круговая бинтовая теменно-подбородочная повязка. Круговые туры бинта, проходя через подбородок нижней челюсти и теменные кости, не позволяют отломкам смещаться во время транспортировки пострадавшего. Для этой цели можно использовать сетчатый эластический бинт.
Стандартная транспортная повязка обеспечивает более надежную фиксацию отломков. Она состоит из жесткой подбородочной пращи и опорной шапочки (безразмерной). Последняя имеет 3 пары петель для фиксации резиновых колец, которые плотно прижимают пращу к подбородочной области. Под петлями расположены матерчатые карманы для ватных вкладышей, позволяющие отвести резиновые кольца от отечных мягких тканей лица и предупредить их травму. Шапочку накладывают таким образом, чтобы она плотно охватывала затылочный бугор, а лямки ее были завязаны на лбу. Жесткую подбородочную пращу выполняют ватно-марлевым вкладышем так, чтобы он перекрывал края пращи по всему ее параметру. Это предотвращает непосредственное соприкосновение жесткой конструкции с отечными мягкими тканями, а также может служить
390
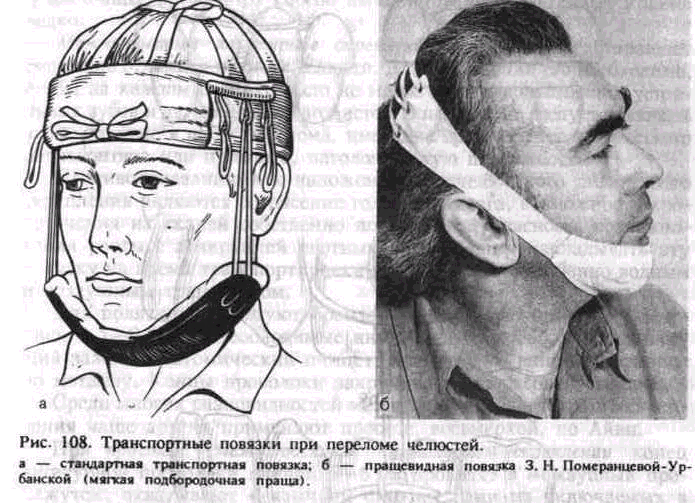
защитной повязкой при повреждении кожных покровов подбородочной области. В зависимости от количества пар резиновых колец, используемых в повязке, праща может удерживать отломки без давления или оказывать давление на них. При переломах нижней челюсти за зубным рядом или при переломе верхней челюсти стандартную повязку можно наложить с использованием 3 пар резиновых колец (как давящую). При переломах нижней челюсти в пределах зубного ряда ее следует накладывать лишь для поддержания отломков. Чрезмерное давление на сместившиеся отломки приведет к еще большему их смещению с опасностью развития асфиксии. Однако такой дифференциальный подход возможен лишь в специализированном отделении, где есть хирург-стоматолог. Неспециалистам следует рекомендовать накладывать стандартную транспортную повязку как поддерживающую (рис. 108, а).
Мягкая подбородочная праща Померанцевой- Урбанской. Подбородочная часть ее изготовлена из нескольких слоев холста или бязи. Промежуточная представлена двумя широкими резинками (галантерейными), которые переходят в периферический отдел повязки, выполненный из того же материала, что и ее подбородочная часть. Последний имеет шнуровку, позволяющую регулировать степень натяжения резиновых полосок пращи. Эта повязка удобна для больных, проста в применении и обеспечивает хорошую фиксацию отломков (рис. 108, б).
Металлические шины-ложки с внеротовыми стержнями могут быть использованы при переломе верхней челюсти, когда на нижней
391
нет зубов или их недостаточно. Ложку, выполненную вкладышем из марли, вводят в рот и прижимают к зубам верхней челюсти. За внеротовые стержни ее крепят к голове больного с помощью бинта или стандартной шапочки. Внеротовые стержни причиняют много неудобств больным, ложка недостаточно плотно прилежит к зубам.
392
В настоящее время этот способ иммобилизации применяют крайне редко.
Межчелюстное лигатурное скрепление надежно предотвращает смещение отломков нижней челюсти. Для реализации его необходимо, чтобы на каждом отломке было не менее двух рядом стоящих устойчивых зубов и двух зубов-антагонистов. В повязку не следует включать зубы, стоящие в щели перелома, имеющие признаки травматического периодонтита или пульпита, патологическую подвижность.
Противопоказаниями к наложению межчелюстного лигатурного скрепления являются сотрясение головного мозга, возможность кровотечения из.тканей собственно полости рта, опасность возникновения рвоты с аспирацией рвотных масс. Нельзя накладывать эту повязку на время транспортировки пострадавшего, особенно водным и воздушным транспортом.
Для повязки используют бронзо-алюминиевую проволоку сечением 0,5—0,6 мм. Необходимые инструменты: кровоостанавливающий зажим, анатомический пинцет, крампонные щипцы, ножницы по металлу. Концы проволоки закручивают по часовой стрелке.
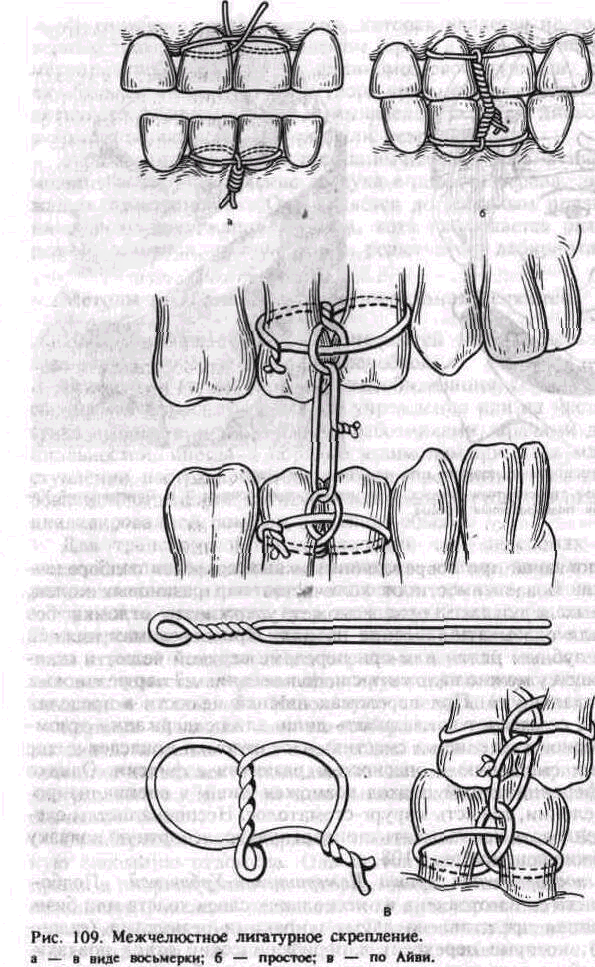
Среди многих разновидностей межчелюстного лигатурного скрепления чаще других применяют простое, восьмеркой, по Айви.
При простом межчелюстном лигатурном скреплении конец лигатурной проволоки длиной 5—6 см проводят в межзубный промежуток, охватывают с язычной стороны один из включаемых в повязку зубов и возвращают его через другой межзубный промежуток в преддверие рта. На вестибулярной стороне оба конца проволоки скручивают между собой. Скрученная проволока плотно охватывает шейку зуба. Вторую лигатуру точно так же фиксируют на соседнем зубе. Затем эти две лигатуры скручивают между собой, объединяя два зуба в одну повязку. Аналогичную повязку накладывают на зубы второго отломка, затем на зубы-антагонисты. Ре-понировав отломки, доводят их до соприкосновения с зубами верхней челюсти и закрепляют в этом положении, скручивая проволоку, фиксированную на зубах нижней и верхней челюстей, между собой на каждой стороне поочередно. Концы проволоки срезают ножницами для резания металла, подгибают так, чтобы они не травмировали слизистую оболочку щеки и десны (рис. 109, а).
При скреплении в виде восьмерки оба конца лигатурной проволоки длиной б—8 см проводят в межзубные промежутки с вестибулярной стороны на оральную так, чтобы проволока охватывала сразу два включаемых в повязку зуба. Затем оба конца проволоки возвращают на вестибулярную сторону, проводя их через промежуток между зубами, включаемыми в повязку. При этом один конец пропускают над проволокой, охватывающей зубы с вестибулярной стороны, а второй — под ней. На вестибулярной поверхности концы проволоки скручивают между собой. Затем такую же повязку накладывают на зубы второго отломка и зубы-антагонисты. Как и в предыдущем случае, проволоку, фиксированную на зубах верхней и нижней челюстей, скручивают между собой. Излишки ее обрезают ножницами (рис. 109,6).
393
При скреплении по А и в и проволоку длиной 10 см предварительно изгибают в виде шпильки, оставляя один конец длиннее другого на 1—1,5 см. На конце «шпильки» формируют петлю диаметром около 0,2 мм. Для этого можно использовать небольшой кусок алюминиевой проволоки, крампонные щипцы, пинцет. Оба конца проволоки проводят с вестибулярной стороны на оральную сторону между зубами, включаемыми в повязку. Длинный конец проволоки возвращают на вестибулярную поверхность через межзубный промежуток, расположенный кзади от петли, и пропускают через нее. Короткий конец выводят на вестибулярную сторону через межзубный промежуток, расположенный кпереди от петли, и скручивают с длинным концом. Избыток проволоки срезают, загибая оставшийся конец длиной около 0,5 см так, чтобы он не травмировал слизистую оболочку щеки. Такую же повязку накладывают на зубы второго отломка, зубы-антагонисты. Отломки репонируют и фиксируют к зубам верхней челюсти проволокой, пропущенной в петли лигатурной повязки на каждой стороне. Этот метод имеет некоторые преимущества перед простым: он менее травматичен, позволяет осмотреть полость рта, не снимая всей конструкции, а лишь срезав соединяющие зубы лигатуры (рис. 109, в).
При наложении межчелюстного лигатурного скрепления при переломе верхней челюсти необходима дополнительная фиксация нижней челюсти подбородочной пращой или круговой теменно-подбо-родочной бинтовой повязкой. Иммобилизация с помощью межчелюстного лигатурного скрепления может быть осуществлена не более чем на 3—4 дня. Тяге мышц^ прикрепленных к отломкам, противостоит периодонт зубов, включенных в повязку. Со временем эти зубы приобретают подвижность вследствие чрезмерной нагрузки на их связочный аппарат.
Постоянная (лечебная) иммобилизация. Для лечебной иммобилизации отломков челюстей применяют консервативные (ортопедические) и оперативные методы. Консервативные методы позволяют осуществить иммобилизацию отломков с помощью различных шин и ортопедических аппаратов. Оперативные методы предполагают фиксацию их путем введения в кость или наложения на нее фиксирующих приспособлений. Этому предшествует или обнажение костных отломков путем рассечения прилежащих тканей, или чрес-кожное проведение в кость отдельных элементов для остеосинтеза (спиц, штанг и др.).
Методы иммобилизации с помощью шин (консервативные). Различают 3 группы шин: назубные, зубонадес-невые и надесневые. Это деление проводится в зависимости от того, какие ткани являются опорой для шины (только зубы; зубы и десна;
только десна).
Назубные шины. Среди назубных шин наибольшее распространение получили гнутые проволочные алюминиевые шины Тигерштедта, ленточная шина Васильева. Назубные шины прикрепляются только к зубам, поэтому они могут быть применены лишь при наличии достаточного количества зубов на отломках.
394
Назубные гнутые шины из алюминиевой проволоки изобрел зубной врач русской армии С. С. Тигерштедт (1915). Для изготовления их необходимо иметь алюминиевую проволоку диаметром 1 8_2 мм бронзо-алюминиевую проволоку (лигатурную) сечением 0,5—0 б мм для фиксации шин к зубам, набор инструментов (крампонные щипцы, анатомический пинцет, кровоостанавливающий зажим, ножницы для резания металла, напильник). Правильно изготовленная шина должна располагаться в области шеек зубов, касаться каждого зуба, повторяя кривую зубного ряда. Она не должна пружинить, ложиться на десневые сосочки и травмировать их. Ее следует фиксировать лигатурной проволокой к каждому зубу, что позволяет равномерно распределить нагрузку на все включенные в шину зубы и в последующем облегчает уход за ней. При изгибании ее следует соблюдать ряд правил. Изготовляемую шину фиксируют крампонными щипцами, изгибают пальцами. Нарушение этого требования приводит к деформации уже подогнанного к зубам участка шины. Примеряя шину во рту, следует фиксировать изготовленный участок ее пальцами левой руки в области зацепного крючка или 1—2 крайних зубов. Это позволяет выявить и своевременно устранить допущенные неточности при изгибании ее (особенно смещение вверх или вниз от уровня шеек зубов). Не следует удерживать шину за выступающий изо рта конец проволоки, так как врач при этом придает шине самопроизвольное, чаще всего неправильное положение на зубах.
В настоящее время из шин Тигерштедта используют гладкую шину-скобу, шину с распорочным изгибом, двухчелюстную шину с зацепными петлями для межчелюстного вытяжения и скрепления отломков, редко — шину с наклонной плоскостью. Перед наложением шины отломки репонируют под местной анестезией. На время шинирования их связывают проволокой за зубы, стоящие рядом с щелью перелома.
Гладкая шина-скоба может быть наложена, если на большом отломке имеется не менее 4, а на малом — не менее 2 устойчивых зубов.
Показания к наложению гладкой шины-скобы: линейные переломы нижней челюсти без смещения или легко вправимые в пределах фронтальной группы зубов; переломы среднего и бокового отделов альвеолярного отростка верхней и нижней челюстей, когда на отломленном участке имеется не менее 2—3 и на неповрежденном — не менее 3—5 устойчивых зубов; переломы и вывихи зубов. Однако, если позволяют условия, при переломе нижней челюсти указанной локализации следует отдать предпочтение двухчелюстной шине с зацепленными петлями. Гладкая шина не позволяет устранить расхождение отломков у нижнего края подбородочного отдела челюсти. При переломе и вывихе зубов целесообразнее использовать шину-каппу, которая обеспечивает более надежную иммобилизацию, тогда как лигатура, фиксирующая зуб к шине, при закручивании ее «выталкивает» зуб из лунки. Однако изготовление ее во рту более трудоемко и требует определенных навыков работы с быстротвер-деющей пластмассой.
395
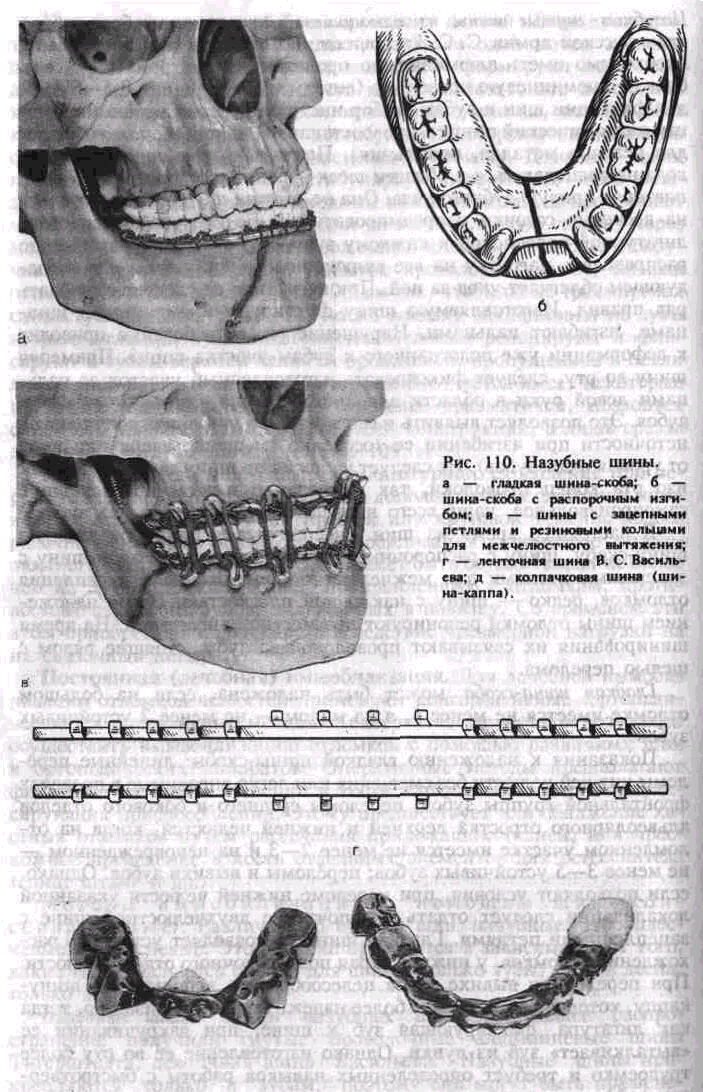
я
Вначале изгибают зацепной крючок (кламмер) так, чтобы он плотно охватывал последний зуб и заходил на язычную поверхность его на '/э или Va длины коронки. Конец крючка срезают ножницами под углом 45° в вертикальной плоскости, а заусеницы снимают напильником, чтобы крючок не травмировал боковую поверхность языка. Вместо кламмера можно изогнуть тонкий короткий шип трехгранной формы, который вводят в межзубный промежуток. На уровне середины коронки зуба, на который изготовлен зацепной крючок, или между ним и впередистоящим зубом проволоку отгибают кверху (на верхней челюсти книзу) настолько, чтобы она расположилась на уровне шеек зубов, выше края десны. После этого ее изгибают по зубному ряду с таким расчетом, чтобы она прилегала к каждому зубу. Для этого щечки крампонных щипцов последовательно фиксируют на проволоке в месте прилегания ее к зубу, располагая их строго перпендикулярно к его оси. Извлекают изо рта и, не меняя положения шины по отношению к горизонтальной плоскости, опускают ручки крампонных щипцов вниз так, чтобы между их щечками и проволокой был угол 90°. Затем пальцами левой руки отгибают проволоку по направлению к зубному ряду, добиваясь контакта ее с последующим зубом. Повторяя эти манипуляции, продолжают изгибать шину до завершения ее шипом на втором отломке. Шину прочно фиксируют к каждому зубу лигатурной проволокой, проводя ее вокруг зуба одним концом над шиной, другим — под ней и закручивая по часовой стрелке на вестибулярной стороне. Лигатурную проволоку срезают, оставляя концы около 5 мм. Затем их подгибают к средней линии (вперед), располагая между шиной и твердыми тканями зуба (рис. II 0, а).
Шину с распорочным изгибом делают по правилам, изложенным выше. Распорочный изгиб располагают только в месте перелома (при наличии дефекта костной ткани или в области прохождения линии перелома через беззубый участок челюсти). Каждое плечо распорочного изгиба должно плотно прилегать к боковой поверхности зуба, обращенного в сторону беззубого участка альвеолярного отростка или дефекта костной ткани. Длина изгиба должна соответствовать ширине боковой поверхности зуба, к которому он прилежит, или быть не менее Уз его. Распорочный изгиб должен быть на уровне альвеолярного отростка или может выступать за пределы его не более чем на 5 мм (рис. 110, б).
Показания к наложению шины: переломы нижней челюсти в пределах зубного ряда без смещения или легковправимые, когда линия перелома проходит через участок альвеолярного отростка, на котором нет зубов; переломы нижней челюсти в пределах зубного ряда с дефектом костной ткани. Распорочный изгиб при показаниях может быть изготовлен и на двухчелюстной шине с зацепными петлями.
Шины с зацепными петлями изготавливают на обе челюсти. На каждой шине изгибают 5—6 зацепных крючков (петель): на большом отломке 3—4 петли и на малом — 2—3. Длина зацепных
397
петель 3—5 мм. На верхней челюсти они обращены вверх, на нижней — вниз и составляют с осью зуба угол 35—45°С. Вершина петли должна отстоять от слизистой оболочки десны на 2 мм, что предотвращает возможность образования пролежней от резиновых колец. Если позволяют анатомические условия, петли предпочтительно изгибать в области вторых резцов, первых премоляров и моляров. Однако это требование не является абсолютным. Петля должна располагаться на твердых тканях, а не в межзубном промежутке. Изгибая зацепные петли, можно руководствоваться следующими приемами. Добившись контакта проволоки с зубом, на уровне которого предполагается изогнуть петлю, щечками крампон-ных щипцов захватывают проволоку так, чтобы угол между ними и коронкой зуба был 35—45°. В этом положении крампонных щипцов выводят шину изо рта и располагают ручки щипцов в вертикальном положении (кламмер будет составлять с горизонтальной плоскостью угол 45°). Большим пальцем левой руки, располагая его как можно ближе к щечкам щипцов, изгибают проволоку от себя на 90°. Затем, удерживая проволоку (заготовку шины) левой руки за длинный ее конец, щечки щипцов фиксируют на нем, располагая их строго в углу, который образовался в результате предыдущей манипуляции. После этого, не меняя положения крампонных щипцов, указательным пальцем левой руки изгибают проволоку к себе на 180°, формируя металлический выступ (часть зацепной петли). Далее фиксируют щечками щипцов этот металлический выступ, отступя от угла его на толщину металла, и большим пальцем левой руки изгибают проволоку от себя на 90°, заканчивая формирование зацепной петли. Следует помнить, что шина при ее изготовлении должна быть расположена строго в горизонтальной плоскости, а щипцы — в вертикальной. Необходимо следить, чтобы изгиб слева и справа от петли был строго на одном уровне, что обеспечивает равномерное прилегание ее к зубу. В остальном методика изгибания шины не отличается от таковой для гладкой шины-скобы (рис. 110, в).
При изготовлении шины с зацепными петлями на верхнюю челюсть первый изгиб проволоки под углом 90° делают к себе, второй — от себя и третий — к себе, т. е. в обратном порядке по сравнению с шиной на нижнюю челюсть. Обе шины обязательно фиксируют лигатурной проволокой к максимальному количеству зубов, так как надетые на зацепные петли резиновые кольца создают дополнительную нагрузку на них. На следующий день следует убедиться в правильности стояния отломков и достаточном их скреплении, прочности фиксации шин на зубах, подтянуть лигатуры, сменить растянувшиеся резиновые колечки.
Показания к наложению двухчелюстной шины с зацепными петлями: переломы нижней челюсти в пределах зубного ряда со смещением отломков или при тугоподвижности их; двойные, тройные переломы нижней челюсти; переломы нижней челюсти за зубным рядом; переломы верхней челюсти, переломы верхней и нижней челюсти одновременно (дополнительно обязательно наложить те-менно-подбородочную повязку или стандартную подбородочную пра-
398
щу). Если не представляется возможным произвести ручную репозицию отломков, то на каждый из фрагментов изготавливают шину с зацепными петлями и шину на верхнюю челюсть. Надевают резиновые кольца, с помощью которых отломки вытягивают. Сопоставив отломки в правильное положение, дополнительно объединяют их гладкой шиной-скобой из тонкой проволоки или скрепляют имеющиеся шины быстротвердеющей пластмассой. Если один из отломков при вытяжении смещается кверху больше, чем надо, то между зубами-антагонистами на этом отломке помещают прокладку из резиновой трубки или пробки. Прокладку обязательно фиксируют лигатурой к шине или зубам для профилактики случайной ее аспирации. В конце лечения снимают резиновые кольца и в течение 2—3 дней больного наблюдают без межчелюстной фиксации. Если за это время не происходит нарушения прикуса и не появляется патологической подвижности отломков, шины снимают. Для этого ножницами рассекают лигатуру в двух местах с вестибулярной стороны и оставшуюся часть извлекают в язычную сторону. В зависимости от характера перелома иммобилизацию проводят в течение 4—5 нед.
Ленточная шина В. С. Васильева была предложена автором в 1967 г. Ширина ее — 2,3 мм, длина — 134 мм. Шина имеет стандартные зацепные крючки. Она проста в применении, так как нет необходимости изгибать зацепные крючки. Процесс шинирова-ния занимает меньше времени. Показания такие же, как и для шин с зацепными петлями (рис. 110, г). Однако не всегда удается расположить шину строго в соответствии с кривой Шпейе в области малых и больших коренных зубов. При глубоком прикусе и наличии коротких зубов использование шины затруднительно, а порой невозможно. В таких случаях применяют колпачковую шину (шину-каппу, рис. 110,д).
Зубодесневые шины опираются на зубы и слизистую оболочку альвеолярного отростка (десну).
Шина Вебера может быть использована для иммобилизации отломков нижней челюсти, если линия перелома проходит в пределах зубного ряда и на каждом отломке имеется по несколько устойчивых зубов. Шина плотно охватывает зубы, прилежит к слизистой оболочке десны и опирается на альвеолярный отросток в месте отсутствия зубов. Жевательные поверхности и режущие края зубов шиной не перекрыты, что обеспечивает хороший контакт зубов-антагонистов. Эту шину можно наложить в ранние сроки после возникновения перелома без смещения отломков и использовать ее до конца лечения, т. е. до образования прочной костной мозоли (рис. 111, а).
Шину Ванкевич и Ванкевич — Степанова можно использовать при переломе нижней челюсти в пределах зубного ряда и за зубным рядом, в том числе и с дефектом костной ткани. Она может быть применена при одновременном переломе нижней и верхней челюстей (в сочетании со стандартной наружной повязкой). Основой шины являются небный базис (по Ванкевич) или стальная дуга (по Ванкевич — Степанову) и наклонные плоскости, направленные вниз.
399
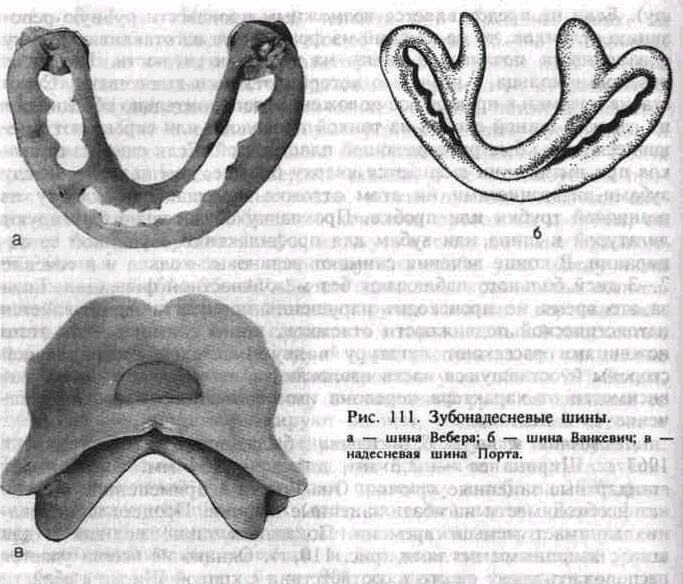
Нагрузка приходится на верхнюю челюсть. Она может быть использована независимо от количества имеющихся во рту зубов. В раннем периоде целесообразно использовать дополнительно стандартную повязку с подбородочной пращой (рис. 111,6).
Надесневые шины. Эти шины опираются на слизистую оболочку альвеолярного отростка (десну). В настоящее время применяют шину Порта при переломе нижней челюсти у больных с полным отсутствием зубов. Она состоит из двух базисных пластинок на верхнюю и нижнюю челюсти, соединенных по бокам в единый блок в центральном соотношении челюстей. В переднем отделе шины сформировано отверстие для приема пищи (рис. 111, в). После введения ее в рот отломки нижней челюсти прижимают к нижнему базису и фиксируют в таком положении с помощью подбородочной пращи и шапочки. Шина может быть использована у ослабленных больных, которым не показаны даже малотравматичные оперативные вмешательства.
Методика изготовления шины-каппы, зубонадесневых и надес-невых шин приведена в учебнике по ортопедической стоматологии.
Оперативные способы иммобилизации. Существуют различные способы внутрикостного и накостного оперативного закрепления отломков нижней челюсти и их сочетаний. Фиксирующее
400
отломки устройство может соединять их концы, пересекая щель перелома, проходя внутри кости. Оно может прилежать к ее компактной пластинке или частично входить в кость (прямой остео-синтез).
Приспособление для остеосинтеза может быть наложено на костные фрагменты на расстоянии от щели перелома и закреплено вне костной раны (непрямой остеосинтез).
Прямой остеосинтез предполагает рассечение мягких тканей и обнажение концов костных отломков (за исключением закрытого введения спиц) с последующим ушиванием раны наглухо. Фиксирующее приспособление полностью закрыто мягкими тканями. При непрямом остеосинтезе оно всегда выходит через кожу или слизистую оболочку полости рта наружу. Скелетирование (обнажение) отломков при этом проводят значительно реже, чем в случае прямого остеосинтеза.
Прямой остеосинтез. Остеосинтез швом из проволоки — простой и часто применяемый способ иммобилизации линейных переломов нижней челюсти как в пределах зубного ряда, так и вне его. При локализации перелома в подбородочном отделе этот шов не применяют. Шовным материалом может быть проволока толщиной 0,6—0,8 мм из амагнитных сортов нержавеющей стали, нихрома, виталиума, тантала, титана. Кроме того, иногда применяют полиамидную и бактерицидную летиланлавсановую нить толщиной 0,7— 1 мм. При наложении шва каналы для проведения шовного материала следует формировать на расстоянии 1,5—2 см от щели перелома так, чтобы лигатура располагалась строго перпендикулярно к ней. Необходимо помнить об опасности повреждения корней зубов и сосудисто-нервного пучка в нижнечелюстном канале.
В зависимости от характера перелома и его локализации шов может быть наложен в виде петли, цифры 8 (рис. 112, а). Он может быть крестообразным (рис. 112,6) и двойным. Возможно их сочетание. Исходя из характера шва на отломках, формируют 2—3—4 отверстия. Шов целесообразно применять как можно раньше после перелома (в первые 3 сут). Однако использовать его можно и в более поздние сроки, когда консервативные методы лечения не дали желаемого результата, а в ране нет признаков гнойного воспаления. Он противопоказан при многооскольчатом переломе, переломе с дефектом костной ткани и в случаях, когда во время операции отломки удается установить в правильное положение с большим трудом, а костный шов не может удержать их в правильном положении. Необходимость скелетирования отломков с вестибулярной и язычной сторон ухудшает питание кости и не способствует процессу оптимизации репаративного остеогенеза на данном этапе лечения больного.
Спицы Киршнера вводят в оба отломка, обнажая их, или чрез-кожно с помощью бормашины, дрели или специального аппарата АОЧ-3 (М. А. Макиенко). Спица хорошо удерживает отломки от смещения в вертикальной плоскости, но не исключает их ротацию. Для предотвращения этого иногда вводят 2 спицы, что усложняет
401
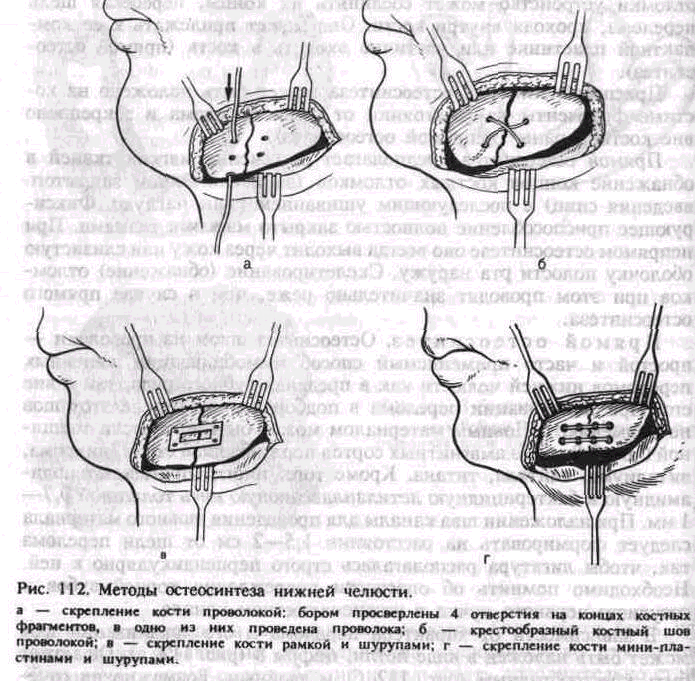
метод. При быстром вращении спицы возможен ожог кости. Спицы Киршнера довольно часто применяют для иммобилизации отломков мыщелкового отростка и тела нижней челюсти в подбородочном отделе, где наложение шва проволокой технически сложно. Их можно использовать в случае начавшейся воспалительной инфильтрации мягких тканей в зоне линии перелома, а также при осколь-чатом переломе, когда скелетирование отломков чревато опасностью развития травматического остеомиелита. Метод малотравматичен и может быть успешно применен у пожилых и ослабленных больных с сопутствующими заболеваниями.
Накостные пластинки, рамка Павлова, мини-пластины на шурупах (рис. 112, в, г) обеспечивают прочную фиксацию отломков при круп-нооскольчатых переломах, в случае замедленной консолидации и при переломах с дефектом костной ткани. Скелетирование фрагментов проводят только с вестибулярной стороны, что в меньшей степени нарушает кровоснабжение кости и, следовательно, не столь значительно ухудшает условия для репаративного остеогенеза. Од-
402
нако пластинки иногда трудно припасовать по профилю челюсти, вводимые в кость шурупы создают опасность повреждения корней зубов и содержимого нижнечелюстного канала. Кроме того, необходима повторная операция с целью удаления пластинок (рамки) и шурупов.
Скобы, вводимые в отломки с помощью специальных сшивающих аппаратов. Плоские металлические скобы, концы которых введены в толщу кости каждого из фрагментов, хорошо удерживают отломки в правильном положении.
Окружающий шов из тонкой проволоки или полиамидной нити без надесневых шин может быть использован при косых переломах нижней челюсти в пределах зубного ряда, когда линия перелома проходит через беззубый участок альвеолярного отростка. С помощью толстой полой иглы (игла Куликовского, игла для переливания крови) доступом из поднижнечелюстной области проводят 2 лигатуры вокруг тела нижней челюсти. На слизистой оболочке альвеолярного отростка делают два небольших разреза, через которые выводят концы лигатур в полость рта. После сопоставления отломков лигатуры скручивают или завязывают узлом, а рану во рту ушивают кетгутом.
Непрямой остеосинтез. Окружающий шов с использованием зубонадесневой шины применяют для иммобилизации отломков нижней челюсти, когда на них мало устойчивых зубов или они полностью отсутствуют, а линия перелома проходит в области подбородка или бокового отдела ее тела. При наличии полного съемного зубного протеза его можно использовать в качестве шины, предварительно укоротив границы базиса и проведя перебазировку его (рис. 113, а, б). Под местным обезболиванием доступом на поднижнечелюстной области иглу Куликовского (или от системы для переливания крови) проводят так, чтобы она, скользя по телу нижней челюсти, вышла через переходную складку в преддверие рта. Через просвет иглы пропускают полиамидную нить длиной около 15 см, после чего иглу извлекают наружу. Вторую иглу (без канюли) вводят в предыдущий прокол на коже и выводят с язычной стороны тела нижней челюсти в полость рта на уровне нити, которая находится в преддверии рта. В просвет иглы вставляют второй конец полиамидной нити и вместе с иглой выводят в рот. Накладывают 3—4 окружающих шва (на большом отломке — больше, на малом — меньше). После этого концы лигатур завязывают узлом над шиной, располагая его на вестибулярной поверхности, а не в проекции гребня альвеолярного отростка. В зубном протезе на уровне лигатур просверливают каналы между искусственными зубами. Конец лигатуры выводят через сформированный канал с язычной на вестибулярную поверхность, где оба конца прочно завязывают узлом. Таким образом, отломки оказываются подтянутыми и фиксированными к жесткому основанию шины (зубного протеза). Иммобилизация с помощью окружающего шва дает возможность больному принимать пищу в раннем послеоперационном периоде. Снимают фиксирующие
403
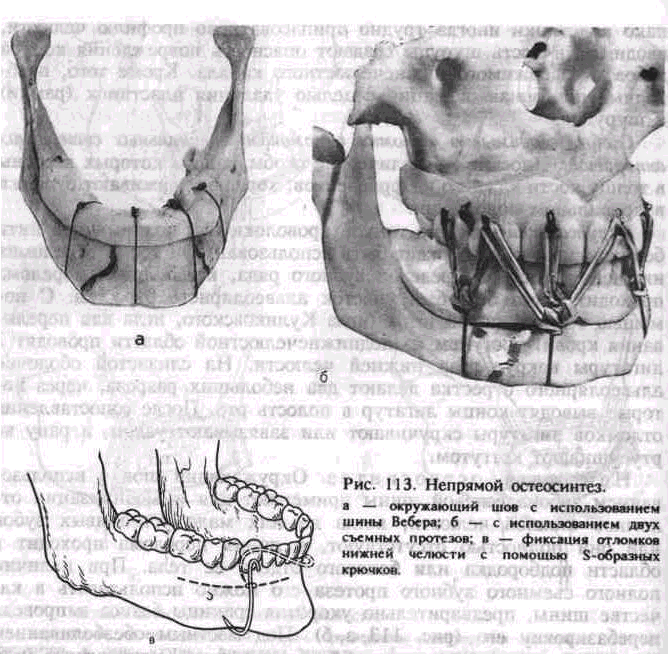
приспособления в обычные сроки, рассекая лигатуры со стороны преддверия рта и извлекая их.
Подвешивание нижней челюсти к верхней. 1. С помощью окружающего шва — к костям лицевого скелета:
при двойных, тройных переломах нижней челюсти, когда консервативные методы лечения не могут быть применены, а продолжительная операция не показана в связи с общим состоянием больного;
при переломах мыщелковых отростков, полном отсутствии зубов.
Проволочные или полиамидные лигатуры проводят вокруг нижней челюсти по уже описанной методике. При показаниях используют зубонадесневые шины или съемный протез на нижнюю челюсть. К лигатурам фиксируют резиновые кольца.
В зависимости от клинической ситуации нижнюю челюсть можно подвесить:
а) к ости носа, для чего делают разрез по верхней переходной складке от клыка до клыка. В передней носовой кости формируют канал, через который проводят один конец металлической лигатуры, а затем выводят его в преддверие рта. Оба конца проволоки скручивают в виде крючка, на который надевают резиновые кольца, прикрепленные к окружающему шву. Рану ушивают кетгутом;
404
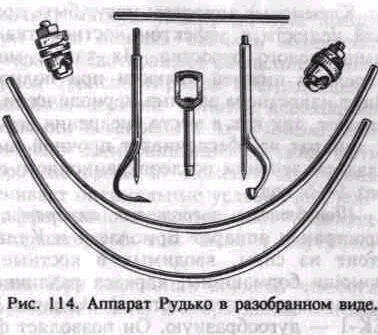
в) к скулоальвеолярно-му гребню, для чего производят разрез от второго
малого коренного до третьего большого коренного зуба. Обнажив скулоальвеолярный гребень, с помощью бормашины делают в нем отверстие в переднезаднем направлении. Подвешивание осуществляют 2—3 окружающими швами.
2. С помощью S-образных крючков, большой изгиб которых через слизистую оболочку преддверия рта подводят под край нижней челюсти, а малый располагают в преддверии рта. На нижнюю челюсть накладывают 3—4 крючка, а на зубы верхней челюсти — шину с зацепными петлями. С помощью резиновых колец S-образные крючки фиксируют за малый изгиб к зацепным петлям назубной шины (рис. 113,в).
3. С помощью унифицированных крючков, которые вводят в альвеолярный отросток нижней и верхней челюстей и скрепляют резиновыми кольцами (М. Б. Швырков и др.).
Показания к использованию крючков: переломы нижней челюсти в области тела и ветви ее, когда не могут быть использованы назубные шины с зацепными петлями.
Аппараты с накостными зажимами, или клеммовые аппараты (рис. 114) (Рудько, Збаржа, Вернадского, Любарского, Уварова, Панчоха и др.). Эти аппараты имеют накостные зажимы, которые фиксируют на отломках нижней челюсти, отступя на 2 см от щели перелома, подводят их со стороны основания тела нижней челюсти. Их соединяют стержнями с помощью набора муфт и других деталей. Для наложения большинства этих аппаратов (Рудько, Збаржа и др.) концы отломков обнажают, рассекая покрывающие их мягкие ткани. Затем рану ушивают наглухо. Для снятия накостных зажимов мягкие ткани необходимо вновь рассечь.
Аппарат Вернадского накладывают на костные фрагменты, прокалывая зажимом окружающие мягкие ткани, а снимают без рассечения их. С помощью этого аппарата можно произвести репозицию, дистракцию, фиксацию и компрессию отломков. Аппараты Рудько, Збаржа и др. позволяют лишь фиксировать отломки в заданном положении.
405
Клеммовые аппараты могут быть применены при переломах нижней челюсти с дефектом костной ткани, кроме перелома ветви и мыщелкового отростка. Их также можно использовать в случае перелома нижней челюсти при полном отсутствии зубов на ней. Винт накостного зажима периодически (через 10—12 дней) подкручивают, так как в месте внедрения его в кость возникает остеопороз и аппарат не обеспечивает прочной иммобилизации отломков. При гладком течении послеоперационного периода аппарат снимают через 5—б нед.
Штифтовые внеротовые аппараты. Среди них наиболее распространен аппарат Ермолаева и Кулагова (ЕК-1, ЕК-1Д). Он состоит из спиц, вводимых в костные фрагменты чрескожно при помощи бормашины, каркаса различной формы и приспособлений для крепления этих деталей. Аппарат ЕК-1Д имеет прямую рамку, ЕК-1 — дугообразную. Он позволяет фиксировать отломки нижней челюсти при любой локализации перелома.
Компрессионный остеосинтез. Некоторые аппараты позволяют добиться плотного соприкосновения отломков за счет их сжатия. Это обеспечивает более благоприятные условия для консолидации отломков. Экспериментальными работами доказано, что компрессия не стимулирует остеогенез, однако, исключая всякую подвижность фрагментов, способствует прорастанию сосудов в щели перелома, вдоль которых формируется новая костная ткань. Компрессия является существенным условием реализации генетически заложенных потенциальных возможностей репаративного остеоге-неза. Компрессионный остеосинтез показан при переломах нижней челюсти без дефекта костной ткани, осложненных остеомиелитом;
при несросшихся переломах, при замедленном образовании костной мозоли. Компрессия может быть достигнута с помощью аппаратов Кагановича, Соловьева и Магарилла, Бадзошвили, Чудакова.
Компрессионно-дистракционный аппарат конструкции М. Б. Швыр-кова и соавт., О. П. Чудакова несложен по своему устройству и достаточно прост для применения. Позволяет осуществить компрессионный остеосинтез даже при дефекте костной ткани, а в процессе последующей дистракции — полностью восстановить конфигурацию и размеры нижней челюсти больного (вместе с мягкими тканями).
Дистракция, вызывая микродиструкцию первичной костной мозоли, обусловливает поддержание концентрации остеоиндуктивного фактора на уровне, достаточном для пополнения пула клеток ос-теогенного ряда.
Дистракция стимулирует остеогенез и позволяет вследствие растяжения неминерализованного регенерата получить прирост костной ткани.
Особенности иммобилизации при переломах верхней чел/ости
Временная иммобилизация. Для временной иммобилизации сломанной верхней челюсти можно применить подбородочно-теменную повязку из бинта, стандартную транспортную повязку из жесткой
406
подбородочной пращи и шапочки, мягкую подбородочную пращу Померанцевой-Урбанской. При этом нижняя челюсть выполняет роль биологической шины, которая предотвращает смещение отломков верхней челюсти на период транспортировки пострадавшего. При лечении больных с переломом верхней челюсти необходимо сопоставить (репонировать) отломки и закрепить их в правильном положении. Лечебная (постоянная) иммобилизация должна быть проведена в максимально короткие сроки от момента получения травмы. Это не только обеспечивает оптимальные условия для консолидации перелома, но и эффективно предупреждает развитие осложнений воспалительного характера (в том числе и внутричерепных) .
Постоянная иммобилизация. При переломах верхней челюсти применяют консервативные (ортопедические) и оперативные методы иммобилизации.
Консервативные методы. Двухчелюстные назубные шины с зацепными петлями можно применять при переломе по нижнему, среднему, реже верхнему типу с незначительным смещением отломков, когда они подвижны и легковправимы, а состояние больного позволяет проводить манипуляции во рту. Перед наложением резиновой тяги на зацепные петли в области больших коренных зубов целесообразно проложить прокладку из резиновой трубки. При этом способе иммобилизации необходима дополнительная фиксация нижней челюсти пращевидной повязкой.
Аппарат Збаржа. Он состоит из стальной внутриротовой проволочной шины в виде двойной незамкнутой дуги, которую припасовывают к зубам верхней челюсти с вестибулярной и небной сторон и привязывают к ним лигатурами. От дуги отходят внеротовые стержни, которые фиксируют к стандартной шапочке с помощью 4 соединительных стержней и 8 зажимов-хомутиков. На таком же принципе иммобилизации основано применение других аппаратов — Аржанцева, Орлова, Гельмана и др. Этот способ иммобилизации чаще применяют при переломах по среднему и верхнему типу. Предварительно необходимо правильно сопоставить фрагменты, в противном случае возможно укорочение средней трети лица. Эти аппараты не всегда могут обеспечить надежную иммобилизацию отломков. С их помощью не удается переместить кверху задние отделы сместившейся вниз верхней челюсти. Применение их невозможно или затруднено в случае перелома костей свода черепа или повреждения мягких тканей лобной, теменной или затылочной областей, а также при необходимости оперативного вмешательства нейрохирурга.
Оперативные методы. Фиксация по Фальтину — Адамсу и ее модификации (рис. 115). Этот метод позволяет фиксировать отломанную верхнюю челюсть к нижнему краю глазницы или краю грушевидного отверстия (перелом по нижнему типу), скуловой дуге (перелом по нижнему и среднему типу), скуловому отростку лобной кости (перелом по верхнему типу). Накладывают назубную шину с двумя зацепными петлями, обращенными вниз. Шину прочно
407
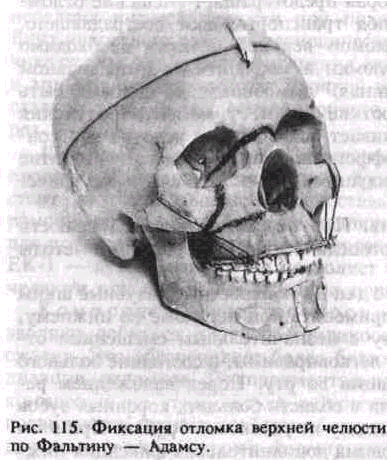
При фиксации за скуловую дугу для свободного проведения иглы достаточно скальпелем проколоть кожу в углу, образованном лобным и височным отростками скуловой кости <в месте перехода скуловой кости в скуловую дугу). В остальном вмешательство не отличается от приведенного выше. Фиксацию проволоки в полости рта можно провести не к назубной шине, а к скулоальвеолярному гребню верхней челюсти. Для этого в нем просверливают канал в передне-заднем направлении или вводят в него Г-образый металлический крючок (Т. В. Чернятина, О. А. Свистунов).
Способ Федершпыля — Дингмана. На зубы верхней челюсти накладывают шину. К ней фиксируют тонкую стальную проволоку, конец которой через мягкие ткани щеки, верхней губы выводят изо рта наружу (используя иглу-проводник или толстую хирургическую иглу). Выведенные изо рта концы лигатур закрепляют к петлям, крючкам или дуге на гипсовой головной повязке. При тугоподвиж-ности отломанной верхней челюсти, когда невозможно репонировать ее руками, проволоку, выведенную изо рта, фиксируют к гипсовой шапочке или металлической дуге через резиновую тягу (кольца), что позволяет производить вытяжение челюсти. Прочное и надежное прикрепление ее к костям черепа позволяет фиксировать отломки нижней челюсти к зубам поврежденной верхней при одновременном переломе обеих челюстей. Метод прост, но он требует наложения гипсовой шапочки, что иногда противопоказано.
При переломе по верхнему типу фиксацию верхней челюсти можно осуществить металлической спицей, которую вводят в по-
408
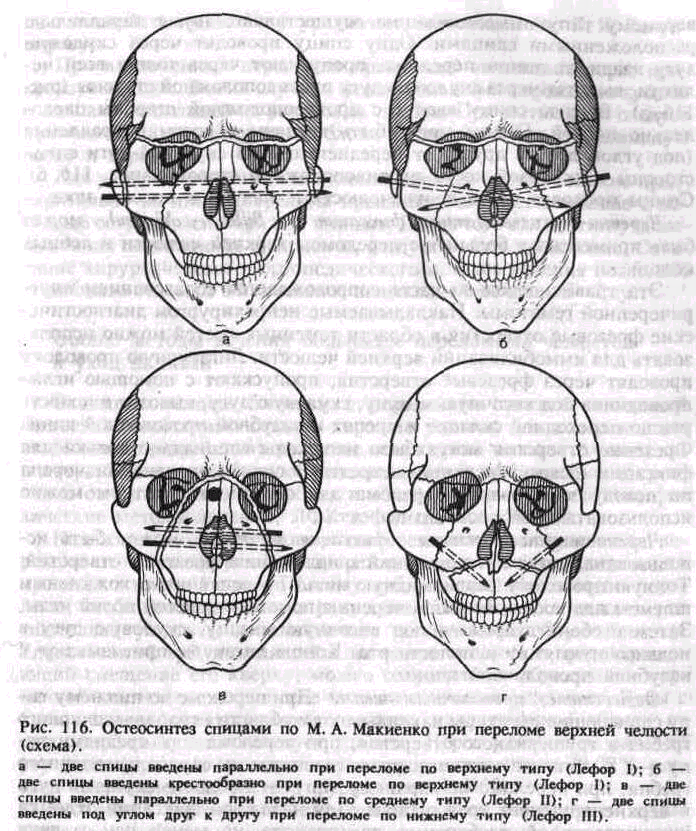
перечном направлении через скуловые кости так, чтобы концы ее выстояли из мягких тканей (трансфасциальная фиксация). Спицу жестко фиксируют к опорной головной повязке из гипса. Перед проведением ее верхнюю челюсть необходимо поставить в правильное положение.
Остеосынтез свищами Киришера т М. Л. Макиенко аппаратом АОЧ-3 (рис. 116). При переломе по нижнему типу спицы проводят с двух сторон через нижний отдел скуловой кости вперед и вниз по направлению к переднему носовому выступу (рис. 116,г). При передоме по среднему типу они идут в горизонтальном направлении от одной скуловой кости к другой (рис. 11 б, в). При переломе по
409
верхнему типу иммобилизацию осуществляют двумя параллельно расположенными спицами. Одну спицу проводят через скуловую дугу кзади от линии перелома, пропускают через толщу всей челюсти, выводят через скуловую дугу противоположной стороны (рис. 11 б, а). Вторую спицу вводят с противоположной стороны параллельно первой. Спицы могут быть введены в косом направлении (под углом друг к другу) от переднего отдела скуловой дуги одной стороны к скуловой кости противоположной стороны (рис. 116,6). Спицы проходят через верхнечелюстные пазухи и полость носа.
Черепно-верхнечелюстная фиксация по Billet — Vigneui может быть применена у больных с переломом верхней челюсти и лобных костей.
Эта травма довольно часто сопровождается образованием внутричерепной гематомы. Накладываемые нейрохирургом диагностические фрезовые отверстия в области теменных костей можно использовать для иммобилизации верхней челюсти. Лигатурную проволоку проводят через фрезевые отверстия, пропускают с помощью иглы-проводника под височную мышцу, скуловую дугу, выводят в полость рта по переходной складке и крепят к назубной проволочной шине. Фрезевые отверстия могут быть наложены специально только для фиксации отломка верхней челюсти. В случае трепанации черепа по поводу вдавленного перелома для фиксации лигатуры можно использовать край костного дефекта.
Черепно-верхнечелюстная фиксация по Pybus может быть использована, когда нет показаний к наложению фрезевых отверстий. Тонкую проволоку (полиамидную нить) проводят под сухожильным шлемом над костями крыши черепа с помощью толстой полой иглы. Затем с обеих сторон — под височную мышцу, скуловую лугу в подвисочную ямку и полость рта. Концы лигатуры привязывают к назубной проволочной шине.
Остеосинтез проволочным швом. При переломе по нижнему типу сшивающие лигатуры накладывают в области скулоальвеолярного гребня и грушевидного отверстия, при переломе по среднему типу — в области нижнего края глазницы и скулоальвеолярного гребня; при переломе по верхнему типу — в области скуловой дуги и верхненаружного края орбиты. Для надежной фиксации отломка шов проволокой необходимо накладывать не менее чем в двух местах.
Приведенные методы консервативного и оперативного лечения закрепления сломанной верхней челюсти эффективны лишь при свежих переломах и относительно подвижных отломках. При застарелых переломах проводят скелетное в ы т я же ни с поврежденной верхней челюсти. Для этого изготавливают стальную шину-каппу, которую с помощью фосфат-цемента фиксируют на зубах. На голову больного накладывают гипсовую повязку, в которую вгипсовывают проволочную дугу или 3 стальных крючка из проволоки: один по средней линии и два других — отступя на 2 см от первого кзади. Вытяжение проводят с помощью стальных пружин или толстых резиновых полос, которые крепят к шине и крючкам
410
на гипсовой повязке. Тягу усиливают постепенно (по В. Я. Кавра-кирову).
При вколоченных переломах применяют вытяжение через прикроватный блок. В этих случаях между большими коренными зубами помещают прокладки из резиновых пробок. При вытяжении следует применять стальные пружины, блоки на подшипниках, полиамидную леску и гири.
Для ускорения вытяжения отломка верхней челюсти можно предварительно по линии перелома произвести его расшатывание с помощью острого распатора или щипцов. После того как достигнута выраженная подвижность фрагмента, следует начать вытяжение. Сочетание хирургического и ортопедического методов лечения позволяет установить отломки в правильное положение в течение 5—7 сут.
Общие методы лечения больных с переломами челюстей и уход за ними
Оказывая помощь больным с переломами нижней и верхней челюстей, необходимо создать хорошие условия для консолидации отломков и предупредить развитие осложнений воспалительного характера. Этому способствуют своевременное и эффективное закрепление отломков, антимикробная и общеукрепляющая терапия, физические методы лечения, ЛФК и гигиена полости рта.
Надежная иммобилизация и своевременная изоляция щели перелома от внешней среды предупреждают развитие воспалительного процесса в костной ране. Поэтому зуб, находящийся в щели перелома, необходимо удалить, а рану слизистой оболочки полости рта тщательно ушить и дополнительно наложить лечебную повязку. Единственный зуб, находящийся на малом отломке и предотвращающий смещение его кверху, можно сохранить до образования первичной костной мозоли, после чего он подлежит удалению. Зубы с хроническими одонтогенными очагами, находящимися вблизи от щели перелома, также следует удалить. Перед ушиванием раны во рту щель перелома промывают раствором антисептика (0,02% раствор хлоргексидина, раствор фурацилина 1:5000).
Больным с переломами челюстей назначают антибиотики, обладающие способностью накапливаться в костной ткани (линкомицин, фузидин натрия, морфоциклин, вибрамицин, олеандомицин, тет-ран). В первые 3—4 дня травмы целесообразно местное введение антибиотиков в зону повреждения. При свежих переломах из щели перелома высевается, как правило, стафилококк, поэтому показано определение чувствительности микрофлоры к антибиотикам. Наряду с антибиотиками назначают сульфаниламиды и препараты нитро-фуранового ряда. Общеукрепляющая терапия включает применение витаминов Bi и Be, аскорбиновой кислоты, проведение аутогемоте-рапии, дыхательной и гигиенической гимнастики, рациональное питание. Показано применение на очаг поражения УВЧ-терапии (до 10 сеансов), общего УФО (до 20 сеансов) сразу после иммобилизации отломков, микроволновой терапии.
411
В период образования первичной мозоли большое значение имеет хорошее кровоснабжение фрагментов. Применение ЛФК способствует более быстрому восстановлению функции нижней челюсти. ЛФК показана в стадии сформировавшегося молодого костного регенерата (костной мозоли) после снятия шин (4—5-я неделя после перелома). Необходимо помнить, что скорость регенерации костной ткани генетически предопределена. Влиять на генотип для ускорения регенерации невозможно. Однако можно реально воздействовать на эпигенетический компонент регенерации: обеспеченность клеток энергетическим материалом, витаминами, кислородом; интенсивность резорбции кости, гормональный фон, скорость реваскуляри-зации зоны перелома, своевременность и прочность иммобилизации отломков. При назначении препаратов для оптимизации остеогенеза необходимо учитывать стадийность регенерации. При этом следует иметь в виду не только очередность, но и продолжительность стадий репаративной регенерации кости. В клинике эта задача еще нс разрешена. Однако экспериментально достоверно установлено, что при стимуляции первой (резорбтивной) фазы репаративной регенерации (длится 3—5 дней) применением паратропного гормона создаются оптимальные условия для остеогенеза. Ухудшают остеоин-дуктивные свойства кости ретаболил, метилурацил, дексаметазон, тестостерон, витамин Е. Поэтому применение их в первые дни после травмы противопоказано. Экспериментально доказано, что в период образования коллагенового костного матрикса (до 14 сут после перелома) рационально применять следующие лекарственные вещества и препараты [Сумароков Д. Д., 1989]:
1) стимулирующие остеокластическую резорбцию и вызывающие деминерализацию концов костных отломков (паратропныи гормон);
2) активизирующие иммунные процессы (тимозин);
3) стимулирующие синтез морфогенетического белка (остеоин-дуктивного фактора) и ограничивающие воспаление (индометацин, витамин А);
4) стимулирующие синтез коллагена (витамин С, препараты двухвалентного железа, глутаминовая кислота).
В период минерализации коллагенового матрикса (спустя 15 сут после перелома) рационально введение кальцитрина, кальциферола, витамина D;, а также препаратов, участвующих в синтезе ре1уля-торных коллагеновых белков (глутаминовая кислота, кальция иан-тотенат, витамин Оэ — холекальциферол). Это обоснованная в эксперименте модель требует проверки в клинике.
Больные с переломами челюстей не могут принимать обычную пищу из-за нарушения функции жевания, иногда глотания. В первые 2—3 нед после травмы больные теряют в массе тела, так как они частично голодают в условиях иммобилизации отломков двухчелюстными шинами. Кроме того, при травме челюстей нарушено питание вследствие расстройства функции многих отделов пищеварительной системы: полости рта, желудка, печени, кишечника. Нарушается обмен веществ.
Больному с переломом челюсти следует назначить физиологи-
412
чески полноценный рацион. Пища должна быть механически и химически щадящей. Свежие продукты тщательно измельчают, разбавляют бульоном. Исключают специи, ограничивают поваренную соль. Температура пищи должна быть 45—50°С. Она может быть приготовлена из специальных консервированных продуктов (пищевые концентраты, порошкообразные смеси, гомогенизированные консервы, энпиты). Для больных с челюстно-лицевой травмой имеются 3 диеты (стола), которые по химическому составу одинаковы и отличаются лишь консистенцией.
Первая челюстная (зондовая, трубочная) диета отличается пищей консистенции сливок. Назначают ее на весь период лечения, когда наложены шины с зацепными петлями и осуществляется межчелюстное скрепление резиновыми кольцами. У этих больных утрачена функция жевания и неполноценна функция глотания.
Вторая челюстная (2 ч) диета характеризуется пищей консистенции густой сметаны. Показана больным, у которых нарушена функция жевания, но сохранена функция глотания. Назначают ее на определенном этапе лечения, когда можно снимать межчелюстную фиксацию, или после остеосинтеза отломков.
Общий стол <№ 15) назначают больным после консолидации отломков.
При нарушении функции жевания для приема пищи удобно пользоваться поильником, на кончик которого надета резиновая трубка длиной 20 см. Больной может самостоятельно подвести конец трубки к дефекту в зубном ряду или позадимолярной щели и ввести в преддверие рта около 10 мл жидкой пищи. Затем, используя сохраненную присасывающую способность, он может перевести пищу в рот и проглотить ее.
В настоящее время сконструированы специальные ложки с удлиненным концом, переходящим в изогнутую трубку (по типу носика поильника, чайника), что упрощает процедуру приема пищи этими больными. Если больной не может самостоятельно принимать пищу, его кормит медицинская сестра. Конец резиновой трубки желательно подвести к корню языка (если больному можно открыть рот), предварительно пережав трубку пальцами. Затем располагают поильник несколько выше ротовой щели и разжимают пальцы на трубке на 3 с. За это время в рот больного поступает около 10 мл жидкой пищи, которую он проглатывает. Так, постепенно, не торопясь, кормят больного.
Зондовое кормление проводят с помощью тонкого желудочного или дуоденального зонда или хлорвиниловой трубки диаметром 7—8 мм и длиной около 1 м. Зонд вводят в желудок через нос после анестезии слизистой оболочки нижнего носового хода раствором кокаина или дикаина. Отрезок погружаемого зонда не должен превышать 45 см. Если зонд случайно попадает в трахею, то это сопровождается сильным кашлем. Пищевую кашицу в объеме 500— 600 мл с помощью большого шприца порциями по 100—200 мл аккуратно вводят в желудок. После кормления конец зонда пережимают зажимом и закрепляют на голове больного бинтом или пластырем. Тонкий резиновый зонд может быть оставлен в носовом
413
ходу на 14—16 дней, а хлорвиниловая трубка — на 3—4 нед, так как она более устойчива к действию желудочного сока.
Парентеральное питание назначают больным, длительный период времени находящимся в бессознательном состоянии, а также как дополнение к энтеральному. Питательные вещества могут быть введены внутривенно, подкожно, внутримышечно. Чаще используют внутривенный путь, техника которого мало чем отличается от внутривенного капельного введения лекарственных веществ. Белки вводят в организм в виде готовых смесей полипептидов и аминокислот (аминопептид, гидролизат казеина ЦОЛИПК, гидролизин Л-103, аминокровин), жиры — в виде готовых жировых эмульсий (интра-липид и др.), углеводы — в виде гипертонических растворов глюкозы, фруктозы или их смеси, сорбита. Вводят витамины (А, группа В, С, D, К), минеральные вещества — соли натрия, калия, кальция. Белковые гидролизаты и жировые эмульсии можно вводить внутривенно со скоростью 30—40 капель в минуту, растворы глюкозы и солей — быстрее (до 60 капель в минуту).
Больных с челюстно-лицевой травмой следует кормить не менее 4 раз в сутки, распределяя дневной рацион по калорийности неодинаково: завтрак 30%, обед 40%, ужин 20—25%, второй ужин 5—8% <А. П. Руденко).
Немаловажное значение имеет уход за больными. Различают общий и специальный уход. Общий уход предполагает общегигиенические мероприятия, контроль за деятельностью сердечно-сосудистой и дыхательной системы, желудочно-кишечного тракта и мо-чсвыводящей системы.
Специальный уход — это уход за полостью рта. Если больной в бессознательном состоянии, ему необходимо не реже 2 раз в сутки протирать зубы и слизистую оболочку полости рта раствором фу-рацилина, этакридина, калия перманганата. Ходячие больные сани осуществляют уход за полостью рта. В связи с тем что после шинирования процесс самоочищения рта нарушен, следует тщательно не реже 8—10 раз в сутки проводить ирригацию полости рта. Для этого в стоматологических стационарах оборудовано специальное место с емкостью для антисептического раствора и набором стерильных наконечников индивидуального пользования.
Более эффективно промывание полости рта под небольшим давлением, что можно делать, используя бытовой сифон. Для очистки рта больные должны применять зубные щетки, у которых пучки щетины срезаны через ряд. Продолжительность процедуры по 5 мин 3 раза в день.
переломы скуловой кости и дуги
Причинами их являются бытовая, спортивная, транспортная и
производственная травмы.
Выделяют 3 группы переломов скуловой кости и дуги:
1) переломы скуловой кости без смещения, со смещением, с
повреждением стенок верхнечелюстной пазухи; 2) переломы ску-
414
ловой дуги без смещения и со смещением; 3) одновременные переломы скуловой кости и дуги без смещения, со смещением, с повреждением стенок верхнечелюстной пазухи <Р. ф. Низова). Линия перелома может проходить в типичных местах: от подглазничного шва к скулоальвеолярному гребню, через лобно-скуловой (наружный край глазницы) и скуловисочный швы. Однако она чаще располагается не строго по костным швам, а по соседним костям, распространяясь на верхнюю челюсть и большое крыло клиновидной кости, т. е. на нижнюю и наружную стенки глазницы. При этом почти всегда происходит нарушение целости костных стенок глазницы, что не может не отражаться на состоянии органов и тканей, находящихся в ней. Все это важно не только в эстетическом, но и в функциональном отношении. Перелом скуловой дуги — это повреждение в зоне височного отростка скуловой кости и скулового отростка височной кости. Крайне редко встречаются переломы только в пределах тела скуловой кости без распространения на соседние кости.
Переломы скуловой кости и дуги могут быть закрытыми и открытыми, линейными и оскольчатыми. Образовавшийся костный отломок может сместиться по плоскости: чаще — вниз, внутрь и назад, реже — вверх, внутрь и назад. Возможен поворот фрагмента только по оси. При линейных и оскольчатых переломах смещение его вниз происходит лишь при условии нарушения (утраты) связи скуловой кости с рядом расположенными костями, в том числе и с лобной в зоне лобно-скулового шва. Клинические признаки перелома зависят от его локализации, характера и степени смещения отломка.
При переломе скуловой кости больные обычно предъявляют жалобы на ограничение открывания рта, онемение кожи подглазничной области, верхней губы, крыла носа, кровотечение из носа, иногда диплопию. Могут определяться деформация лица вследствие смещения отломка, кровоизлияние в ткани подглазничной области и верхненаружного угла глазницы, нижнее веко и конъюнктиву, хемоз. Иногда пальпируется костный выступ (ступенька) в области нижнеглазничного края и верхненаружного угла глазницы, в зоне височного отростка скуловой кости. Нередко ограничено открывание рта. Может быть кровоизлияние в слизистую оболочку верхней переходной складки соответственно второму малому, первому — второму большим коренным зубам. Пальпируется костная ступенька в области скулоальвеолярного гребня. При перкуссии малых коренных зубов на стороне повреждения определяется более тупой звук. Некоторые из приведенных ранее признаков характерны для перелома верхней челюсти, что обусловлено прохождением линии перелома за пределами анатомических границ скуловой кости. На рентгенограмме лицевых костей в сагиттальной проекции (носопод-бородочная укладка) определяются снижение прозрачности верхнечелюстной пазухи на стороне перелома, нарушение непрерывности нижнего и наружного края глазницы, целости височного отростка скуловой кости, скулоальвеолярного гребня (рис. 117, а).
415
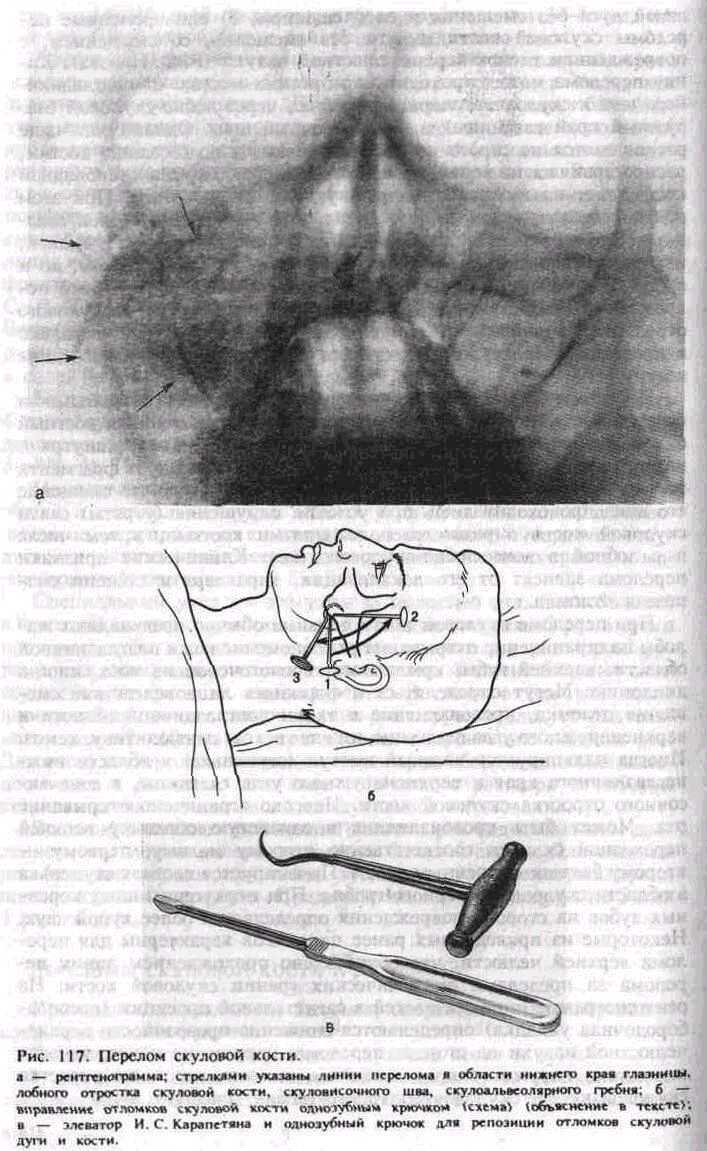
При переломах скуловой дуги, которые могут быть двойными, тройными, пострадавшие в основном жалуются на ограниченное и болезненное открывание рта, невозможность пережевывания пищи, деформацию бокового отдела лица. Это связано не столько со смещением отломка скуловой дуги внутрь и давлением его на венечный отросток, сколько с травмой височной и собственно жевательной мышц. На месте западения мягких тканей лица, которое иногда маскируется быстро развивающимся отеком, можно пропальпировать костные выступы в области скуловой дуги. Открывание рта ограничено, болезненно. Боковые движения нижней челюсти затруднены. Не удается свободно провести палец между наружной поверхностью ветви нижней челюсти и скуловой дугой. На рентгенограмме в аксиальной проекции определяется деформация скуловой дуги, возможно нарушение ее непрерывности.
Переломы давностью до 10 сут принято считать свежими, 11 —30 сут — застарелыми и свыше 30 сут — неправильно сросшимися или несросшимися.
Лечение. При свежих переломах без смещения отломков возможно консервативное лечение: покой, холод на область перелома в первые 2 дня после травмы (прикладывание пузыря со льдом на 10—15 мин 5—6 раз в день). Рекомендуют прием жидкой пиши и исключение давления на скуловую область, ограничение открывания рта в течение 10—12 дней.
Показаниями к репозиции отломков являются ограничение открывания рта и нарушение боковых движений нижней челюсти, косметический недостаток (деформация лица), потеря болевой чувствительности в зоне иннервации конечных ветвей подглазничного и скулового нервов, диплопия.
Вправление отломков может быть проведено неоперативным (без разреза ткани) и оперативным (путем рассечения, прокола тканей, скелетирования отломков) методами. Репозицию их предпочтительно проводить в более ранние сроки после травмы. После вправления крупные отломки обычно удерживаются без дополнительной фиксации. При многооскольчатых переломах их следует дополнительно закрепить.
Неоперативное лечение возможно при легковправимых закрытых переломах скуловой кости не позже 3 сут после травмы (см. выше). Врач вводит указательный (большой) палец руки в задний отдел верхнего свода преддверия рта и движением в сторону, противоположную смещению, репонирует скуловую кость (дугу). Пальцами другой руки он контролирует правильность стояния фрагмента. Можно использовать металлический шпатель, обернутый марлей. Если с помощью этого приема не удастся вправить отломки, следует применить оперативные методы.
Среди оперативных методов наиболее распространенным является метод с применением однозубного крючка, который позволяет вне-ротовым доступом репонировать отломки скуловой кости и дуги (рис. 117, б). Этот метод показан при переломе, когда стенка верхнечелюстной пазухи повреждена незначительно. Крючок вводят в
15—1184
417
проекции геометрического центра сместившейся скуловой кости. Чаще всего он соответствует месту пересечения горизонтальной линии, проведенной по нижнему краю скуловой кости, и вертикальной, опущенной вдоль наружного края глазницы. В этой точке остроконечным скальпелем прокалывают кожу. Расположив тело крючка параллельно нижнему краю скуловой кости, погружают изгиб его в мягкие ткани глубже сместившегося фрагмента. Затем разворачивают ручку крючка на 90° вверх, после чего на 90° вниз (во фронтальной плоскости). При этом острие крючка перемещается на внутреннюю поверхность скуловой кости. Отломок вправляют движением, противоположным направлению его смещения. В момент сопоставления отломков врач ощущает под пальцами левой руки характерный щелчок. Иногда он хорошо определяется на слух. О правильности стояния фрагментов свидетельствует исчезновение костного выступа по нижнему или наружному краю глазницы, открывание рта в полном объеме, устранение западения тканей в скуловой области.
При переломе скуловой дуги крючок вводят строго по нижнему краю ее в месте западения костных отломков. В остальном техника вправления не отличается от таковой при переломе скуловой кости (см. рис. 117).
Существует несколько внутриротовых методов оперативного вправления отломков скуловой кости и дуги.
Метод Keen показан при отрыве скуловой кости от верхней челюсти, лобной и височной костей. Производят разрез слизистой оболочки по переходной складке верхней челюсти за скулоальвео-лярным гребнем. Через рану вводят специальный элеватор под сместившуюся кость и движением вверх и наружу перемещают ее в правильное положение.
Для репозиции скуловой кости и дуги внутриротовым доступом И. С. Карапетян предложил специальный инструмент (элеватор Ка-рапетяна) (рис. 117, в).
При свежих переломах (до 10 дней после травмы) лечение может быть неоперативным и оперативным, при застарелых (после 11-го дня) — только оперативным.
При своевременно оказанной помощи осложнений не бывает. В случае позднего обращения больного за помощью могут возникнуть стойкая деформация лица, контрактура нижней челюсти, хронический верхнечелюстной синусит или остеомиелит верхней челюсти, скуловой кости.
При отсутствии функциональных нарушений и давности перелома свыше 1 года для устранения косметического дефекта целесообразно проведение контурной пластики. При нарушении функции нижней челюсти и давности травмы свыше 1 года показана или резекция венечного отростка, или остеотомия скуловой дуги.
При оперативных методах лечения перелома скуловой кости сроки временной нетрудоспособности составляют 15—20 дней, при повреждении стенок верхнечелюстной пазухи — 18— 22 дня.
418
Лица, занятые тяжелым физическим трудом, нетрудоспособны 28—32 дня. Реабилитация предполагает физические методы лечения и устранение остаточных деформаций методами пластической хирургии.
ПЕРЕЛОМЫ КОСТЕЙ НОСА
Кости носа чаще ломаются при боковом ударе, когда отломки смещаются внутрь (к средней линии) на стороне приложения силы и наружу — на противоположной. При нанесении удара спереди назад может быть нарушена целость носовых костей по костному шву, их связь с лобными отростками верхней челюсти, возможен перелом перегородки носа. Перелом костей носа может сопровождаться повреждением носовых раковин и сошника, стенок придаточных пазух, костей глазницы, основания черепа в передней черепной ямке. Отломки костей носа смещаются не только вовнутрь, кнаружи, но и кзади. Нос деформируется вследствие искривления или уплощения его спинки (рис. 118).
Наиболее удобной для клинических целей является классификация переломов костей носа Ю. Н. Волкова (1958).
1. Переломы костей носа без смещения костных отломков и без деформации наружного носа (открытые и закрытые).
2. Переломы костей носа со смещением костных отломков и с деформацией наружного носа (открытые и закрытые).
3. Повреждение носовой перегородки.
Больные с переломом костей носа жалуются на боль, косметический дефект, нарушение носового дыхания, иногда головокружение, тошноту. Переломы костей носа могут сопровождаться сотрясением головного мозга. Поэтому следует тщательно выяснить обстоятельства травмы и ее последствия. Одним из ведущих признаков является носовое кровотечение. При осмотре определяются выраженный отек тканей носа, распространяющийся на нижние веки, иногда кровоизлияние не только в подкожную клетчатку наружного носа, но и в область конъюнктивы нижнего и верхнего века. При открытых переломах нарушена целость кожных покровов носа. Пальпация дает возможность установить подвижность костных фрагментов, наличие неровностей, острых краев сместившихся костей носа, крепитацию, при разрыве слизистой оболочки носа — подкожную эмфизему. Выраженный отек мягких тканей иногда затрудняет паль-паторное исследование костей носа. Следует пропальпировать переднюю стенку верхнечелюстных пазух, края грушевидного отверстия, нижние края глазниц. Передняя риноскопия позволяет определить место кровотечения, причину затрудненного носового дыхания, состояние слизистой оболочки носа, деформацию перегородки и повреждение раковин носа.
Наличие перелома, его характер и локализацию, смещение костных отломков можно подтвердить рентгенограммами костей носа, сделанными в двух проекциях (прямой и боковой).
Оказание помощи заключается в остановке кровотечения (пере-
15"
419
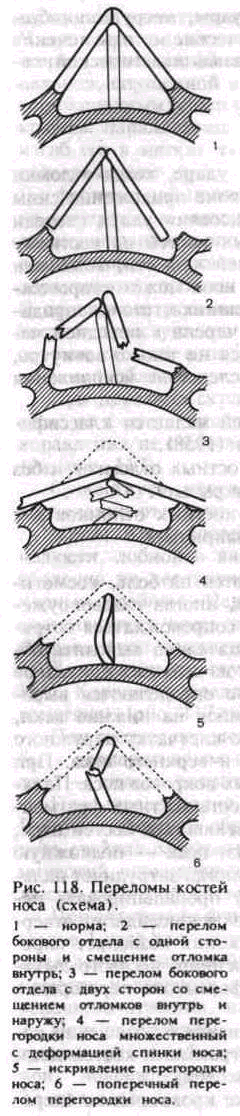
Залогом успешного вправления отломков костей носа является эффективное обезболивание, которое достигается смазыванием слизистой оболочки носа 1—2% раствором дикаина или 5% раствором кокаина и инфильтрацией мягких тканей в зоне перелома (со стороны кожи и интраназально) 2% раствором лидокаина, тримекаина или новокаина. Репозиция отломков может быть проведена давлением большим пальцем на выступающий участок кости в направлении, противоположном смещению отломка. При западении спинки носа или смещении боковых его отделов внутрь репозицию проводят с помощью специального металлического элеватора, зажима Кохера с надетой на него резиновой трубкой. Инструмент аккуратно вводят в верхний носовой ход и концом его приподнимают сместившиеся внутрь фрагменты, контролируя пальцами правильность сопоставления их. Иногда это сопровождается характерным хрустом. Если имеются боковое смещение и западение, то необходимо сначала эндоназальным доступом приподнять сместившиеся внутрь от-ломки, а затем переместить спинку носа к средней линии.
После репозиции отломков необходимо осмотреть носовые ходы, оценить состояние носовых раковин и сошника. В нижний носовой ход вводят хлорвиниловую трубку, обернутую слоем йодоформной марли, для обеспечения вентиляции носоглотки, средний и верхний носовой ход тампонируют на 7—8 дней турундами, пропитанными йодоформной смесью. Рекомендуется пропитывать их расплавленным стерильным парафином. Снаружи в области боковых скатов носа укладывают тугие марлевые валики и фиксируют их полосками липкого пластыря. По показаниям могут быть применены специальные пелоты для фиксации отломков в правильном положении.
420
Своевременно проведенное лечение дает хорошие функциональные и косметические результаты.
Клинический и трудовой прогноз благоприятный. Лечение в стационаре проводится в течение 6—8 дней. Продолжительность нетрудоспособности — до 10 дней. Реабилитация предусматривает проведение физиотерапии, при показаниях — пластические операции для устранения деформаций.
ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ЛИЦА
Травматические повреждения мягких тканей лица неогнестрельного происхождения наблюдаются у больных с механическими травмами челюстно-лицевой области. Причинами их могут быть бытовая, транспортная, уличная, реже производственная и спортивная травмы. Выделяют две основные группы травматических повреждений мягких тканей [Агроскина А. П., 1986]: 1) изолированные повреждения мягких тканей лица (без нарушения целости кожных покровов или слизистой оболочки полости рта) — ушибы, с нарушением целости кожных покровов или слизистой оболочки полости рта — ссадины, раны; 2) сочетанные повреждения мягких тканей лица и костей лицевого черепа (без нарушения целости кожных покровов или слизистой оболочки полости рта, с нарушением целости кожных покровов или слизистой оболочки полости рта). Повреждения мягких тканей различны в зависимости от вида ранящего предмета и силы его воздействия, локализации ранения. Вследствие слабого удара по лицу тупым предметом возникают ушибы, которые характеризуются повреждением подкожной жировой клетчатки и мышц без разрыва кожи. Это сопровождается кровоизлиянием, выраженным посттравматическим отеком мягких тканей. Кровоподтеки исчезают на 12— 14-е сутки, постепенно приобретая зеленоватый, а затем желтый цвет. В первые 2 сут после травмы показан холод (пузырь со льдом на место ушиба), а затем тепловые процедуры для ускорения рассасывания гематомы.
Ссадины чаще наблюдаются в подбородочной и скуловой областях, на коже лба, носа. Для них характерно нарушение целости поверхностных слоев кожи, не требующее наложения швов. Достаточно обработать кожу антисептическим средством, а поврежденную поверхность смазать раствором бриллиантовой зелени или 5% настойкой йода. Заживление ссадины проходит под корочкой. Для того чтобы эта корочка быстро образовалась и не происходило мокнутие раневой поверхности вследствие выделения плазмы и лимфы, раневую поверхность можно несколько раз смазать раствором калия перманганата 1:10 или более концентрированным. После каждой обработки следует делать перерыв в 5—7 мин.
При ударе острым предметом возможно образование ран мягких тканей лица. В зависимости от глубины раневого канала они могут быть поверхностными (в пределах кожи и подкожной жировой клетчатки) или глубокими, когда повреждаются мышцы с сосудами и нервами. Раны лица иногда проникают в полость рта, носа, придаточные
421
пазухи, сочетаются с повреждением других ЛОР-органов, глаз, мозгового черепа. Различают раны резаные, колотые, рубленые, рваные, ушибленные, рвано-ушибленные и др. в зависимости от вида и формы ранящего предмета и характера поврежденной ткани. В области носа, уха, губ бывают укушенные раны, наносимые животными или человеком. Ткани по краям ушибленных и рваных ран размозжены, может быть дефект их. Форма раны — самая разнообразная.
Резаные, колотые, рубленые раны, как правило, зияют, имеют ровные кровоточащие края без дефекта тканей, хорошо определяемый раневой канал. Рубленые раны нередко сочетаются с повреждением костей. Клиническая картина во многом зависит от локализации раны. Для повреждения верхней или нижней губы характерны зияние краев раны, нарушение герметизма полости рта из-за повреждения круговой мышцы, истечение слюны изо рта. Раны загрязняются содержимым рта. Как правило, разрывается слизистая оболочка губ вследствие повреждения ее о зубы. Прием пищи затруднен, нарушена речь.
Ранения тканей околоушно-жевательной области опасны из-за возможности повреждения околоушной слюнной железы с формированием слюнных свищей, а также лицевого нерва и пареза мимических мышц лица. Рубцовые изменения в собственно жевательной мышце при ее разрыве могут привести к развитию рубцовой контрактуры с нарушением открывания рта.
При ранении тканей поднижнечелюстной области возможно повреждение лицевой артерии и вены, поднижнечелюстной слюнной железы, реже — гортани или трахеи, тканей дна полости рта и
языка.
Ранение носа сопровождается значительным отеком прилежащих тканей, кровотечением. При возникновении дефекта носа обезображивается лицо, устранить его можно проведением сложных реконструктивных операций.
Нередки случаи ранения тканей преддверия и собственно полости рта вращающимся бором или сепарационным диском. Зубоврачебный бор образует достаточно глубокую рваную рану с узким каналом, которая всегда инфицирована. Кровотечение из нее можно остановить прижатием тканей. Затем следует применить антимикробные препараты для профилактики развития абсцесса. Сепарационный диск создает резаную рану различной глубины. Опасны раны подъязычной области, когда диском или камнем можно рассечь не только язычную вену, но и артерию, что сопровождается сильным кровотечением, остановить которое в условиях поликлиники трудно. Язык быстро увеличивается в объеме, что может привести к асфиксии. Иногда прибегают к перевязке сосуда на протяжении (наружной сонной артерии или язычной в треугольнике Пирогова), наложению трахеостомы. Кроме сосудов, могут быть повреждены выводной проток поднижнечелюстной слюнной железы, язычный нерв, что требует лечения в условиях стационара. Ранения языка сопровождаются выраженным кровотечением, которое можно Остановить наложением швов на рану (если не повреждена язычная \артерия).
422
Первичной хирургической обработке (ПХО) ран мягких тканей лица должна предшествовать гигиеническая обработка кожи вокруг нее. Ее моют теплой водой стерильной щеткой с мылом. Однако при этом трудно предупредить попадание загрязненной воды и мыльной пены в рану. Поэтому предпочтительнее кожу вокруг нее протереть бензином, а затем спиртом. Волосы на кожных покровах вокруг раны выбривают (если есть необходимость). Затем рану промывают антисептическими растворами для механического удаления инородных тел, грязи и др. Если обработку раны проводят под местной анестезией, то в раствор анестетика добавляют антибиотики; после обработки ее под наркозом ткани вокруг раны инфильтрируют раствором антибиотика.
В случае размозжения краев раны производят экономное отсечение нежизнеспособных участков тканей. При наличии резаной раны края ее не иссекают. Если обработку заканчивают наложением глухого шва, то рану ушивают послойно, тщательно изолируя от полости рта. Обязательно наложение шва на мышцы. При проникающих в рот ранах сначала ушивают слизистую оболочку, затем мышцы и фасции, а потом подкожную жировую клетчатку и кожу. При ранении губ порядок наложения швов иной: в первую очередь сшивают мышцы, затем сопоставляют красную кайму и накладывают шов на границе ее с кожей, зашивают кожу с подкожной жировой клетчаткой и лишь потом слизистую оболочку губы. Если хирургическая обработка проведена до истечения 48 ч с момента неогнестрельной травмы, то возможно наложение глухого шва на ткани лица любой области с введением резинового дренажа. Если обработка проведена позднее 48 ч, когда в тканях имеются признаки воспалительной инфильтрации, иногда глухой шов может быть наложен в области губ, век, крыльев носа, ушной раковины, надбровной области и на слизистую оболочку полости рта. Этот вопрос решают индивидуально в зависимости от выраженности воспалительной реакции. В остальных отделах лица следует наложить редкие узловатые швы, добиваясь лишь соприкосновения краев раны, или пластиночные швы (рис. 119). При наличии дефекта тканей одновременно с первичной хирургической обработкой может быть проведена первичная пластика местными тканями с целью устранения возможной деформации.
При больших сквозных дефектах мягких тканей лица хирургическую обработку заканчивают сшиванием кожи со слизистой оболочкой полости рта (см. рис. 119). Это создает более благоприятные условия для последующего пластинчатого закрытия дефекта и предотвращает формирование грубых рубцов и деформацию прилежащих к дефекту областей. При повреждении околоушной слюнной железы следует тщательно ушить паренхиму железы, затем ее капсулу, фасцию, подкожную жировую клетчатку и кожу. При повреждении ее выводного протока к центральному отрезку его необходимо подвести дренаж и вывести его в полость рта. Это создает возможность формирования полного слюнного свища в полость рта. Дренаж уда-
423
При обращении больного за помощью позднее 72 ч, когда в ране развилось гнойное воспаление, проводят первичную хирургическую обработку (позднюю) и соответствующее лечение для купирования гнойного процесса, вскрывают гнойники и дренируют их, промывают рану антибактериальными препаратами и др. После снятия воспалительных явлений накладывают отсроченный первичный (реже)
или ранний вторичный шов (чаще). Рану обязательно дренируют. Во всех случаях показано введение противостолбнячной сыворотки по схеме.
ОГНЕСТРЕЛЬНЫЕ ПОВРЕЖДЕНИЯ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
Огнестрельные повреждения — пулевые, осколочные, шариковые, стреловидные могут быть изолированными одиночными и изолированными множественными, сочетанными одиночными и сочетанны-ми множественными. Сочетанные повреждения могут быть сопутствующими и ведущими.
Сочетанное ранение — повреждение двух и более анатомических областей одним и тем же поражающим фактором. К сочетанным ранениям лица относят ранения, при которых повреждаются головной мозг, орган зрения, ЛОР-органы (относящиеся к одной анатомической области — голове). При их лечении необходимо участие нейрохирурга, окулиста, отоларинголога. Комбинированное ранение — это повреждение, возникающее в результате воздействия нескольких повреждающих факторов одной и более анатомических областей (огнестрельное ранение + ожог, огнестрельное ранение + радиационное поражение и др.).
По опыту Великой Отечественной войны изолированные ранения челюстно-лицевой области составляли 4% всех ранений. Огнестрельные ранения (97,1%) преобладали над неогнестрельными (0,2%), ожогами (0,4%), отморожениями (0,4%). Однако в случае применения зажигательных средств может увеличиваться доля ожогов;
ядерного оружия — число лучевых поражений и неогнестрельных повреждений за счет ударной волны, ранений вторичными снарядами и в завалах. Может увеличиться доля сочетанных повреждений.
424
Огнестрельные ранения следует рассматривать как тяжелое нарушение жизненно важных функций организма. Они нередко сопровождаются повреждением крупных нервов и сосудов, глазных яблок, трахеи, гортани, органа слуха, сотрясением или ушибом головного мозга. Характер и механизм повреждения (вид ранящего снаряда) во многом определяют течение раневого процесса.
Огнестрельное оружие можно условно разделить на 2 группы:
стрелковое (поражающий элемент пуля) и взрывного действия (поражающие элементы — осколки, шарики, стреловидные элементы и взрывная волна). Начальная скорость полета снаряда определяет кинетическую энергию и ударную силу его. Различают низкоскоростные снаряды (начальная скорость до 700 м/с), высокоскоростные (700—900 м/с), сверхскоростные (более 1000 м/с). Для повреждения тканей достаточно энергии в 50—70 Дж, что соответствует начальной скорости полета пули в 400—600 м/с. Формирование раны происходит вследствие воздействия двух факторов: прямого удара, когда образуется раневой канал, и бокового удара или образования «пульсирующей полости», когда наступают глубокие функциональные расстройства, приводящие к морфологическим изменениям в тканях, расположенных кнаружи от зоны прямого удара. Для огнестрельной раны характерны следующие признаки: повреждение кожи, наличие раневого канала, зоны посттравматического первичного некроза, зоны молекулярного сотрясения и вторичного некроза; микробное загрязнение, присутствие в ней инородных тел (часто). Раневой канал имеет, как правило, неравномерную структуру на всем протяжении, что особенно характерно для травм лица. Огнестрельные раны, возникающие вследствие воздействия высокоскоростных снарядов, характеризуются чаще дефектом мягких тканей и костей, чем наличием раневого канала. Степень разрушения тканей зависит от эластичности, прочности и их структуры, от количества поглощенной кинетической энергии. Так, мышца может оказаться разрушенной, а покрывающая ее фасция — неповрежденной. Зубы и кости разрушаются со взрывным эффектом, так как оказывают большое сопротивление пуле или осколку и поглощают много энергии, формируя при этом вторично ранящие снаряды. Кровь в крупных сосудах рассеивает энергию по закону гидродинамики, что может обусловить не только разрыв сосудов шеи и головы, но и быть причиной повреждения головного мозга. Нервы устойчивы к разрыву, однако в них наступают нарушения проводимости, что приводит к парезам и параличам мышц.
По опыту Великой Отечественной войны огнестрельные ранения лица отмечены чаще в период оборонительных, реже — наступательных боев. Ранения лица сочетались с ранениями других областей тела у 32,5 % раненых, у 15,3 % из них (почти у '/э) ранения были множественными. Чаще ранения лица сочетались с ранениями ЛОР-органов, шеи (17,3 %), реже — с ранениями верхних (8,6 %) и нижних (4,6 %) конечностей, груди (3,3 %). У 13,6 % раненных в лицо и челюсти было одновременно ранение век и глаз (4,6 %), носа (3,7 %), черепа (3,4 %), уха (1,1 %).
425
Более тяжелыми являются сквозные ранения (36,5 %), наносимые пулями или осколками снарядов. Чем больше кинетическая энергия снаряда, тем более тяжелые разрушения он вызывает, отдавая ее тканям, с которыми соприкасается входное отверстие, формируемое высокоскоростным снарядом. Входное отверстие может быть небольших размеров, а выходное — в десятки раз большим. Вследствие внутри-тканевого взрыва возникают обширные разрушения тканей вдоль раневого канала и на определенном удалении от просвета его. Образуется большое количество нежизнеспособных тканей, формируется значительный дефект мягких тканей и костей лицевого скелета. При этих ранениях возникают тяжелые функциональные расстройства, зависящие от характера поврежденных тканей и органов, нередко — угроза асфиксии. При сквозных ранениях встречалось наибольшее количество осложнений, была более высокая летальность и меньшее количество выписавшихся с полным выздоровлением.
Слепые ранения (46,2 %) чаще наносились осколками снарядов, реже — пулями. Они могут быть одиночными или множественными. При множественных мелкооскольчатых слепых ранениях возможно стойкое обезображивание лица. Определенное число слепых ранений относят к категории легких, однако эти ранения чреваты опасностью тяжелых осложнений в связи с расположением инородного тела вблизи основания черепа, крупных сосудов, гортани, трахеи. Осколки могут быть причиной поздних кровотечений, развития меди-астинита, менингита, абсцесса мозга. Поэтому до определения места залегания инородного тела слепые ранения следует относить к потенциально тяжелым. При диагностике слепых ранений используют данные анамнеза (или медицинских документов), обследуют раневой канал, пальпируют область предполагаемого залегания осколка, применяют зондирование раны, пункцию, фистулографию, вульнеро-графию. Показания к обязательному удалению осколков — локализация осколков вблизи крупного сосуда, пищевода, глотки, гортани, в окологлоточном или позадиглоточном пространстве; наличие острого воспалительного очага, обусловленного инородным телом. Осколки, вызывающие функциональные расстройства (речи, дыхания, глотания и др.), также подлежат удалению.
Касательные ранения (14,4 %) лица наносятся пулями, осколками и являются более легкими, чем сквозные или слепые. Исключение составляют ранения, сопровождающиеся отрывом носа, подбородка или формированием значительных изъянов тканей. Ранящий снаряд или пуля рассекают ткани лица на протяжении всей раны. Глубина и протяженность ее могут быть различными. Края раны бывают фестончатыми, размозженными или ушибленными. Сама рана нередко загрязнена частичками взрывчатого вещества. Иногда касательные ранения напоминают рубленые, резаные раны. Эти ранения давали меньше осложнений по сравнению со сквозными и слепыми.
В современных локальных войнах по сравнению с периодом Великой Отечественной войны уменьшилось количество слепых и увеличилось количество сквозных и касательных ранений. При ра-
426
нах, проникающих в полость рта (их было 48,6 %), нос, придаточные пазухи, осложнения наблюдались в 3,5—4,5 раза чаще, чем при непроникающих. Около половины раненных в лицо относились к категории легкораненых, среди которых преобладали раненые с изолированными повреждениями мягких тканей лица. Около 30 % раненых не нуждались в проведении первичной хирургической обработки. Остальные раненые (преимущественно с повреждением костей) составляли группу с тяжелыми ранениями. В 30,9 7о случаев наблюдались ранения с изъяном мягких тканей, в 13,9 % — с дефектом костей, в 87,8 % — с многооскольчатыми переломами. У каждого шестого раненого были ранения шеи, а у каждого одиннадцатого — ранения языка (9,2 %). Именно они давали высокий процент осложнений и неблагоприятных исходов.
Особенности огнестрельных ранений лица определяются расположением в челюстно-лицевой области органов чувств, речи, верхних дыхательных путей, начальных отделов органов пищеварения. Одинаковые по характеру и виду ранящего оружия ранения нижней и верхней челюсти протекают далеко не равнозначно и имеют неодинаковый исход. Это зависит от структуры костной ткани челюстей. Нижняя челюсть как более мощная (толстая) кость поглощает больше кинетической энергии, чем верхняя челюсть, и разрушается чаще всего с формированием мелких и крупных осколков, которые могут быть вторично ранящими снарядами. Кроме того, большое значение имеют расположение входного отверстия и направление раневого канала (во фронтальной плоскости, косом направлении). Слепые осколочные ранения нижней челюсти со смертельным исходом отмечались в 2,5 раза чаще, чем такие же ранения верхней челюсти. Внешняя картина разрушения лица нередко не соответствует тяжести ранения и его исходу. Так, нередко сквозные ранения дна полости рта с небольшими по размерам ранами в области кожных покровов являлись смертельными. Тяжесть огнестрельного повреждения лица и нарушения речи серьезно сказываются на эмоционально-психической сфере раненого, иногда являясь причиной самоубийств. Нарушение функции жевания и глотания исключает полноценное оральное питание раненого, что становится предпосылкой нарушения обмена веществ. Высока угроза асфиксии вследствие повреждения гортани, трахеи, языка, тканей дна полости, перелома нижней или верхней челюсти. Внешний вид раны часто не соответствует степени тяжести ранения. Это способно имитировать безнадежность ранения, тем более что 20 % раненных в лицо теряли сознание. Выраженное кровотечение обусловлено обильным кровоснабжением и ведет к значительной кровопотере. Реальна опасность развития флебита, тромбофлебита с распространением воспалительного процесса в полость черепа или средостение. Отсутствие герметизма полости рта, нарушение глотания и истечение слюны через рану, невозможность утоления жажды обычным путем быстро приводят к обезвоживанию организма, особенно в условиях жаркого климата. Это существенно осложняет течение раневого процесса. Раненные в лицо беспокойны, они не могут говорить и
427
нуждаются в специальном уходе и питании. Более половины из них не в состоянии пользоваться общевойсковым противогазом, около 10 % могут им пользоваться лишь несколько часов и лишь 17 % не будут нуждаться в специальном противогазе. Каждый пятый раненный в лицо теряет сознание. Причинами потери сознания являются сотрясение или ушиб головного мозга, интракраниальные гематомы или перелом основания черепа. Отстреленные зубы часто являются вторичными ранящими снарядами, причиной развития флегмон глубоких локализаций, при их аспирации — абсцесса легкого. В то же время они существенно упрощают иммобилизацию отломков челюстей.
Клиническое течение ранений лица и челюстей отличается от такового при ранениях других локализаций. В первые часы после ранения в зоне раневого канала отмечается некроз тканей и начинает развиваться воспалительный процесс, что в 1-е сутки клинически не проявляется. Морфологические признаки некроза определяются в мышцах и паренхиматозных органах через 4—6 ч после ранения, в коже и подкожной клетчатке — через 12—15 сут. Раны, сообщающиеся с полостью рта, инфицированы, загрязнены. Заживление инфицированных ран лица протекает в более короткие сроки, чем ран других локализаций. Отек мягких тканей лица проявляется в ближайшие часы после ранения. Инфильтрация тканей с последующим гнойным воспалением развивается на 2—3-й сутки и продолжается около 12 сут, завершаясь очищением раны. Грануляционная ткань в ране определяется уже на 4—5-й день, а к 5—6-му дню можно определить границу между живой и погибшей тканями. На 8—9-й день в небольших ранах происходит активная грануляция, что создает предпосылки для наложения ранних вторичных швов. Гранулирование и рубцевание ран длится до 4 нед, что зависит от ее размера. Для челюстно-лицевых ранений в случае сообщения раны с полостью рта характерен запах гниющего мяса, который обусловлен фуэоспириллезом. Появляется он довольно рано: при переломах челюстей на 1—2-й день и сохраняется до гранулирования раны (8—12 дней). Этот запах обусловлен не только гнилостными процессами в ране, но и гниением пищевых остатков, попадающих из полости рта. Общие проявления раневого процесса бывают выражены только в первые дни после ранения. Относительно быстро отмечается улучшение состояния раненого (на 10—12-й день). Продолжительность выздоровления зависит от обширности ранения, его тяжести, полноценности и своевременности специализированного лечения. При наличии в ране инородных тел, костных осколков раневой процесс может затягиваться. В первые 5—7 дней после ранения, как правило, определяется благоприятный или неблагоприятный характер течения раневого процесса. Зависит это от общего состояния раненого (возраст, выраженность кровопотери и обезвоживания, алиментарного истощения и др.), тщательности ухода за раной и полостью рта, отсутствия или наличия травмы мягких тканей отломками челюсти (т. е. от своевременности и эффективности иммобилизации отломков челюсти).
428
ОГНЕСТРЕЛЬНЫЕ ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ЛИЦА
По опыту Великой Отечественной войны изолированные ранения мягких тканей лица составляли 40,2%. Наиболее часто они наносятся осколками гранат, артиллерийских снарядов, мин, ракет, реже — пулями, частицами кирпича, грунта, дерева и др. Неогнестрельные ранения мягких тканей лица наблюдались в 1,4%, ожоги — в 3,7%, отморожения — в 0,4% случаев. Усовершенствование вооружения'определяет разнообразие ранений мягких тканей лица — от незначительных повреждений до обширных разрушений их. Клиническое многообразие таких ранений во многом предопределяется их характером (слепое, сквозное, касательное), наличием сообщения раны с полостью рта, носа. Проникающие ранения протекали более тяжело, чем непроникающие, не только вследствие постоянного загрязнения тканей содержимым полости рта, носа, но и в силу развития тяжелых функциональных нарушений в результате повреждения языка, глотки, мягкого неба. Наиболее часто отмечались слепые ранения (57,1 %), касательные (22,6%,), реже — сквозные (15,6%).
Слепые ранения (57,1 %) могут быть как одиночными, так и множественными. Одиночные возникают вследствие попадания крупных осколков, реже — пуль. Чаще они локализуются в боковых отделах лица (щека, околоушно-жевательная, поднижнечелюстная область), т. е. там, где толще слой тканей. Реже эти ранения локализуются в области носа, губ, век. Степень разрушения тканей зависит от направления раневого канала, его протяженности, формы и размера осколка, устойчивости ранящего снаряда в полете, скорости полета его. При глубине раневого канала более 3 см отмечалось повреждение глотки, трахеи, языка, крупных сосудов. Множественные ранения могут располагаться по всему лицу или в его одной половине, реже — на ограниченном участке. Формировались они мелкими осколками гранат, ракет, мин или вторичными снарядами (камни, грунт, дерево), реже — осколками разрывных пуль. Нередки минно-взрывные повреждения лица в виде импрегнации кожи мелкими частицами металла, взрывного вещества, землей. При большом потоке мелких осколков возможно нанесение тяжелых множественных ран, в том числе и сочетанных (с повреждением глаз). Они могут сопровождаться контузией, шоком.
Касательные ранения (22,6 %) чаще наносились осколками, реже — пулями. Локализация их была различной, чаще — в области губ, подбородка. При поверхностном расположении раневого канала эти ранения были легкими, хорошо доступными для осмотра и хирургической обработки. Однако нередко они сопровождались формированием дефекта тканей (5,2 %), что обусловливало большую степень их тяжести. На боковых поверхностях лица их длина достигала 5 см. При ранениях в сагиттальной плоскости разрывы тканей были значительными. Касательные ранения могли быть проникающими в рот, что также отягощало их течение и исход. Чаще зона повреждения мягких тканей при этих ранениях бывает не столь велика.
429
Сквозные ранения (15,6 %) чаще были пулевыми, реже — осколочными, преимущественно — одиночными. По сравнению со слепыми ранениями они более легкие (при ранении губ, щек). Однако они могут быть и тяжелыми, коща ранящий снаряд повреждает мышцы, нервы, крупные сосуды, язык, мягкое небо, глотку, околоушную и поднижнечелюстную слюнную железу. Возможно развитие рубцовой контрактуры при повреждении собственно жевательной мышцы, обезображивание лица в случае ранения лицевого нерва. Клиническая картина этих ранений была разнообразной. Входное отверстие размером около 1 см чаще локализовалось в средней части лица, реже — на шее, спине, груди. Выходное отверстие располагалось на боковой поверхности лица, реже — в подглазничной области, области плечевого сустава и на груди. Они были представлены, как правило, рваными ранами с обширными разрывами мягких тканей лица.
Оценивая раны челюстно-лицевой области, в том числе и мягких тканей лица, следует отличать истинные дефекты тканей от ложных, возникающих вследствие сокращения мимических мышц, свисания лоскутом. При изолированных ранениях мягких тканей лица повреждения с истинным дефектом составляли 12,5 %. Клиническое течение этих ран определялось наличием сообщения их с полостью рта и носа или их характером (непроникающая). Непроникающие ранения протекали более благоприятно и с минимальными осложнениями. Проникающие в полость рта ранения составляли 3,5 % общего количества изолированных ран мягких тканей лица. Причем большинство из них (22 %) приходилось на область щек и лишь 18 % — на ранения других локализаций. У этих раненых возникали серьезные функциональные расстройства вследствие ранения языка, мягкого неба, глотки. При повреждении языка сохранялось нарушение речи у 2,5 % раненых этой категории после окончательного их излечения. Существенно осложнялось течение раневого процесса вследствие загрязнения таких ран содержимым полости рта. Течение раневого процесса и исход ранения во многом зависят от локализации огнестрельного повреждения.
Боковые зоны лыи/а. Ранения щек составляли 41,2 %. Размеры и характер ран были разнообразными — от точечных до занимающих значительную часть области с образованием дефекта тканей. В случае формирования обширных дефектов щек у пострадавших возникали выраженные функциональные расстройства: затруднялся прием пищи, нарушалась речь. Постоянное истечение слюны и обезображивание лица являлись причинами многих страданий. Ранения щек нередко сопровождались повреждениями ветвей лицевого и тройничного нервов, паренхимы и протока околоушной слюнной железы. Изолированные повреждения щечной области протекали без выраженных осложнений, если они не сопровождались повреждениями околоушной слюнной железы. Раны нижних отделов щек очень часто нагнаиваются и по своему течению похожи на таковые под-нижнечелюстной области.
Ранения в область угла и ветви нижней челюсти составляли
430
9,6%. Для них было характерно повреждение собственно жевательной мышцы, паренхимы и протока околоушной слюнной железы и ветвей лицевого нерва. Это приводило к развитию внесуставной контрактуры, формированию слюнных свищей и стойкому обезображиванию лица. Раны данной локализации менее устойчивы к инфекции. Способность к регенерации тканей этой области хуже чем в других участках лица. Обычно на месте глубоких щелевидных расслоений тканей образуются глубокие затеки и карманы.
Средняя и нижняя зоны лица. Ранения губ составляли 4 %. Для таких ранений характерны наличие широко зияющей раны, нарушение герметичности ротовой полости, истечение слюны, мацерация кожи. Речь и прием пищи затруднены, быстро развивается отек. Однако, если дефекта тканей нет, ранение протекает легко, раны хорошо заживают, с хорошим функциональным и эстетическим эффектом. Осложнения бывают редко. Именно ранения губ и подбородка заканчиваются наиболее благоприятно среди ранений тканей других локализаций. Ранения губ с выраженным дефектом тканей вплоть до отрыва чаще встречались при повреждении челюстей, чем при изолированных ранениях только мягких тканей лица.
Ранения поднижнечелюстной области (1,4 %) почти всегда сопровождались развитием гнойного воспалительного процесса с распространением на соседние анатомические области. Нередко отмечались осложнения, связанные с повреждением лицевой артерии и вены, гортани и глотки, сосудов шеи, поднижнечелюстной слюнной железы.
Одновременные ранения мягких тканей разных отделов лица (29%) чаще были осколочными (рис. 120). Нередко при этом повреждались глаза (б%>. Особенно тяжело протекали минно-взрыв-ные ранения, когда множественные осколочные ранения щек, губ, подбородка, лба сочетались с ожогами лица, повреждением век, глаз.
При ранении языка нарушается прием пищи, затруднена речь. Реальна угроза развития асфиксии вследствие увеличения размеров языка из-за выраженного отека и образования в нем гематомы. Удалять инородные тела из языка всегда сложно. Изолированные ранения языка — явление очень редкое. Почти всегда повреждения его сопровождаются ранением тканей соседних анатомических областей.
Раневой процесс в мягких тканях в своем развитии проходит несколько стадий, сменяющих друг друга. В настоящее время его разделяют на 3 периода [Кузин М. Н., 1977]: 1) фаза воспаления (период сосудистых изменений и период очищения раны); 2) фаза регенерации (образование и созревание грануляционной ткани);
3) фаза эпителизации и реорганизации рубца.
Фаза воспаления. В течение 2—5 сут происходит четкая демаркация очага поражения с последующим отторжением погибших тканей вследствие их расплавления. Продолжительность ее зависит от объема повреждения, степени инфицированное™ раны, реактивности организма. В первые 5 сут после повреждения нарастает
431
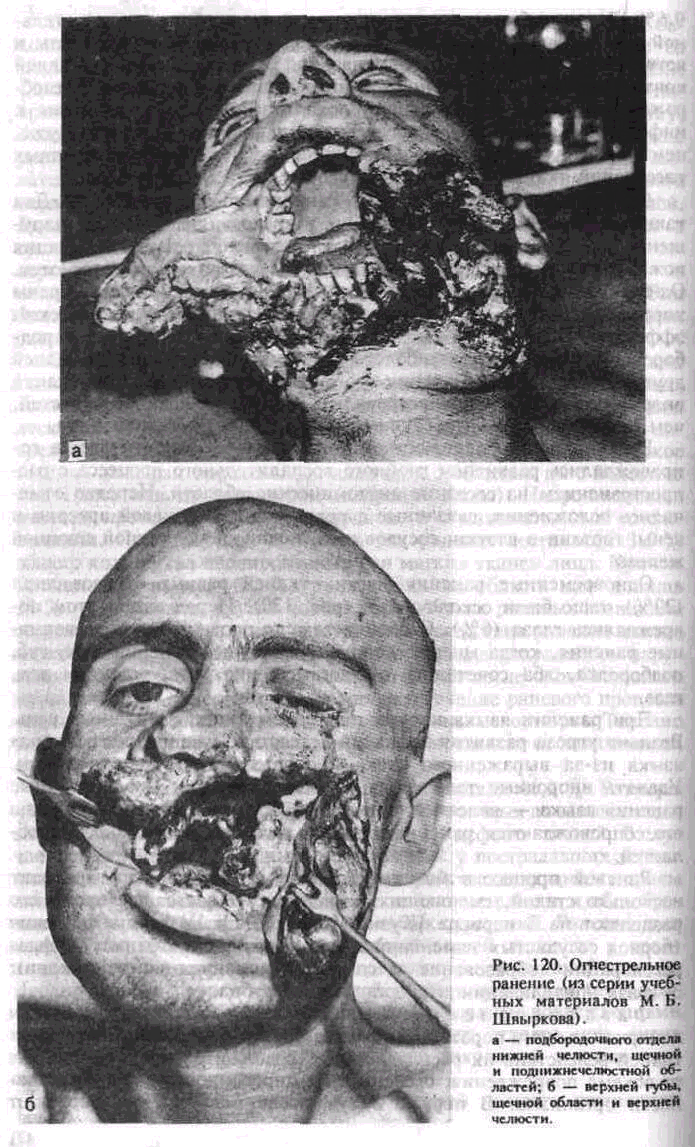
проницаемость сосудистой стенки, что обусловливает быстрое про-грессирование «травматического» отека. Сначала отделяемое из раны имеет серозный или серозно-геморрагический характер, позже становится серозно-гнойным. С 3—4-го дня воспалительный процесс становится более интенсивным. Нарастают деструктивные изменения в мышцах, подкожной клетчатке и дерме. Экссудат бывает более обильным. Уже в этот период (на 2—3-й день после ранения) отмечаются зачатки второй фазы — фазы регенерации: в дерме жировой ткани и в мышцах происходит пролиферация эндотелия, появляются сосудистые «почки», обусловливающие в последующем гранулирование краев и дна раны. На фоне постепенного отторжения погибших тканей на 5—6-е сутки с момента ранения появляются уже клинически определяемые островки грануляций. Завершается очищение раны и стихает воспалительный процесс на 7—9-е сутки [Шапошников Ю. Д., 1984 ].
Фаза регенерации. Морфологически начало ее может быть зафиксировано на 2—3-е сутки, а клинически — с 5—б-го дня после ранения, когда отмечается обильный рост богатой сосудами грануляционной ткани, заполняющей раневой дефект. К 7—9-м суткам заканчивается формирование грануляционной ткани, а начинающийся по периферии фиброз приводит к стягиванию краев раны — ее контракции. К концу 2-й недели регенеративные процессы в ране близки к завершению. Края ее еще больше сближаются. Раневая поверхность выполняется рубцующейся грануляционной тканью.
Фаза эпителизации и реорганизации руб-ц а наступает на 12—30-е сутки. По мере увеличения количества коллагеновых волокон грануляционная ткань становится более плотной. Уменьшается количество сосудов, они запустевают. Параллельно с созреванием грануляционной ткани и организацией рубца идет и эпителизация раны с краев ее. Эпителий нарастает на поверхность грануляций с небольшой скоростью — 1 мм за 7—10 дней по периметру раны. Это значит, что рана больших размеров не может закрыться только путем эпителизации или заживление ее будет протекать многое месяцы. В заживлении раны имеет большое значение феномен раневой контракции (констрикции). Считают, что заживление инфицированной раны на 90 % происходит за счет контракции и только на 10 % — за счет заполнения дефекта грануляционной тканью. Контракция раны начинается с 4—5-х суток после ранения и клинически наиболее ярко проявляется в конце 2-й — начале 3-й фазы заживления. Отмечается выраженное уменьшение размеров раны вследствие равномерного ее сужения миофибробластами. К 19—22-му дню раневой дефект закрывается и полностью эпителизируется.
Отличия в заживлении огнестрельной раны по сравнению с неогнестрельной предопределены высокой кинетической энергией ранящего снаряда, сложностью формы раневого канала, высокой степенью микробного загрязнения, обширностью зоны поражения, включающей и зону молекулярного сотрясения. Поэтому заживление
433
ее протекает по одному из самых неблагоприятных вариантов типовой схемы раневого процесса. Выражены травматический отек и воспалительная реакция вследствие наличия большого количества мертвых тканей и инородных тел, значительного микробного загрязнения раны. Задерживаются процессы формирования грануляций и очищения раны. Возможны формирование абсцесса и флегмоны, развитие гнилостной инфекции, раневого истощения и сепсиса [Давыдовский И. В., 19511. Не исключено нарушение эпителизации раны вследствие раннего склероза грануляций.
Таким образом, для огнестрельной раны при естественном ее течении типичным является заживление вторичным натяжением, которое затягивается на более длительный срок, чем при механической травме в силу приведенных обстоятельств. При своевременной и радикальной первичной хирургической обработке (ПХО) небольшой по размерам раны заживление ее протекает вторичным натяжением без существенных отклонений от обычной схемы.
Течение процесса в ранах лица своеобразно и отличается от такового ран других локализаций, что обусловлено анатомо-физи-ологическими особенностями тканей этой области. В некоторых отделах лица они обладают более высокими регенеративными свойствами (верхняя и нижняя губа, крылья носа, веки) и заживают более благополучно. Граница между живыми и мертвыми тканями четко определяется к 5—6-му дню вследствие образования грануляционного вала. Уже в первые часы после травмы в ране резко выражены местные реактивные явления. Особенно проявляется отек в области век, губ, спинки носа, языка. Деформация травмированных тканей усиливается также в результате внутритканевого кровоизлияния. При эффективном лечении указанные явления исчезают. В период гранулирования ран в достаточно ранние сроки (8—12-й день после ранения) уже возможно проведение хирургического вмешательства с целью закрытия раны или уменьшения ее поверхности.
При оказании первой помощи на имеющуюся рану мягких тканей накладывают ватно-марлевую давящую повязку, используя индивидуальный перевязочный пакет. Специализированная помощь предполагает проведение ПХО. В зависимости от сроков ее проведения различают раннюю (до 24 ч с момента ранения), отсроченную (до 48 ч), позднюю (после 48 ч) ПХО. Это хирургическое вмешательство позволяет создать оптимальные условия для заживления раны. Перед операцией кожу вокруг раны следует обработать раствором, способным удалить грязь, засохшую кровь (для этого чаще всего применяют бензин с йодом), затем протереть спиртом. Вокруг раны сбривают волосяной покров, промывают ее струёй раствора антисептика, что позволяет частично удалить имеющуюся грязь, мелкие инородные тела. И лишь после этого приступают к хирургической обработке.
Под общим или местным обезболиванием проводят ревизию имеющихся раневых каналов, при необходимости частично рассекают их, удаляют имеющиеся инородные тела. Не следует удалять инородные тела через поврежденные ткани глубоких анатомических областей без должного обследования и точного установления области
434
их залегания. Экономно отсекают нежизнеспособные ткани (ориентир — кровоточивость в зоне жизнеспособных тканей). При необходимости допустима пластика местными тканями для закрытия небольших дефектов. В случае проникающего в полость рта ранения следует тщательно ушить слизистую оболочку, изолировав раны ото рта. Проводят тщательную остановку кровотечения. Глухие швы, ранние первичные, накладывают в области верхнего и нижнего века, крыльев носа, ушной раковины, верхней и нижней губы. Это возможно после ранней и отсроченной ПХО. После поздней ПХО их накладывают редко и строго индивидуально. Иногда можно накладывать первичные отсроченные швы. На других участках лица на рану накладывают тампон или сближающие (в том числе пластиночные) швы. При ушивании раны на лице сначала наглухо сшивают слизистую оболочку, затем мышцы, кожу. В случае ранения губ порядок иной: сначала сшивают мышцы, затем накладывают шов на границе кожи и красной каймы, зашивают кожу и лишь потом — слизистую оболочку губы. В случае обширного дефекта мягких тканей, когда рана проникает в рот, сшивают кожу со слизистой оболочкой полости рта, что создает более благоприятные условия для последующего пластического закрытия этого дефекта. Первичный шов может быть ранним, если он наложен сразу же после хирургической обработки, и отсроченным, если он наложен на 4—5-е сутки после оперативного вмешательства в ране (до появления в ней клинически определяемых грануляций).
При ранении языка обследуют раневые карманы, удаляют инородные тела, иссекают погибшие ткани, останавливают кровотечение, накладывают редкие швы на рану в продольном направлении языка. Рану дренируют резиновым выпускником.
При обработке раны на шее необходимо предварительно наложить шелковую лигатуру (провизорную) на крупные артерии и вены с целью их быстрой перевязки при возникновении кровотечения из них во время операции, а также для профилактики воздушной эмболии. При сквозном ранении шеи без повреждения крупных сосудов и гортани возможна рыхлая тампонада раневого канала марлевой турундой с антисептиком, а затем — с мазью Вишневского со сменой их через 2—3 дня.
Иногда рану подвергают повторной обработке по поводу возникших в ней осложнений, в основном воспалительного характера вследствие неблагоприятного течения раневого процесса, несмотря на проведенную ПХО. Вторичная хирургическая обработка — это повторная хирургическая обработка раны, ранее подвергшейся ПХО. После этого вмешательства глухие швы на рану никогда не накладывают. Края раны можно сблизить пластиночными швами, а на рану наложить мазевую повязку. В дальнейшем после купирования острых воспалительных явлений в ране возможно наложение вторичного раннего (7—14-е сутки после вмешательства) или вторичного позднего швов (15—30-е сутки).
Пластиночные швы выполняют несколько функций: сближают края раны, удерживают мягкотканные лоскуты в нужном направ-
435
лении, разгружают ранее наложенный глухой шов с натяжением тканей, могут выполнять роль глухого шва на гранулирующую рану. Техника его наложения: длинной кривой иглой проводят тонкую проволоку под дном раны, отступая от краев ее на 2 см. На каждый конец проволоки надевают марлевую и резиновую прокладки, металлическую пластинку и по 2—3 дробинки. Для пластиночного шва можно использовать резиновые пробки от флаконов с антибиотиками.
По опыту Великой Отечественной войны при изолированных ранениях мягких тканей лица полное выздоровление наступило у 95,5 %, частичная утрата работоспособности — у 4 %, прочие исходы, в том числе и летальные, — у 0,5 % раненых.
ОГНЕСТРЕЛЬНЫЕ ПОВРЕЖДЕНИЯ КОСТЕЙ ЛИЦА
По опыту Великой Отечественной войны огнестрельные повреждения челюстно-лицевой области отмечены у 59,8% раненых. Они встречались в 1,5 раза чаще, чем изолированные ранения мягких тканей лица. Огнестрельные переломы по сравнению с неогнестрельными имеют ряд особенностей. Они всегда открытые, так как сопровождаются повреждением окружающих мягких тканей. Возникают в месте соприкосновения ранящего снаряда с костью, но одновремено могут быть и отраженные переломы. Эти переломы бывают чаще оскольчатыми, нередко — с дефектом костной ткани и, как исключение, могут быть линейными. При большинстве огнестрельных переломов отмечается более тяжелое течение процесса, чем при неогнестрельных. Клиническая картина их определяется многими факторами и быстро изменяется в зависимости от сроков, прошедших с момента ранения. Смещение отломков обусловлено тягой прикрепленных к ним мышц, массой отломка, направлением полета ранящего снаряда, качеством наложенной повязки. Определенное влияние на это оказывает способ транспортировки пострадавшего.
ОГНЕСТРЕЛЬНЫЕ ПЕРЕЛОМЫ НИЖНЕЙ ЧЕЛЮСТИ
Огнестрельные переломы нижней челюсти составляли 69,2% повреждений костей лицевого скелета. Эти переломы представляют опасность для жизни пострадавшего, особенно в случае потери сознания, так как нередко сопровождаются нарушением функции дыхания вплоть до асфиксии. Тяжесть огнестрельного перелома нижней челюсти зависит от вида ранящего оружия, локализации и характера перелома, степени разрушений прилежащих к кости мягких тканей и рядом расположенных органов, от наличия или отсутствия сообщения костной раны с полостью рта; от времени, прошедшего с момента ранения, своевременности и эффективности оказанной помощи, общего состояния раненого и др.
Наиболее часто повреждаются несколько отделов нижней челюсти одновременно (52,3%), угол и ветвь ее (26,4%); реже — зубы (7,3%), альвеолярный отросток (3,5%), боковой отдел тела (1,7%),
436
подбородочный отдел (1,3%) (см. рис. 120, а). Тотальное разрушение тела челюсти отмечено у 0,3% раненых. Лишь некоторые огнестрельные ранения области ветви и основания тела нижней челюсти не проникают в полость рта. Менее благоприятно протекают переломы, расположенные дальше от средней линии. Основным видом огнестрельных переломов нижней челюсти являются многоосколь-чатые с различными по протяженности дефектами кости; крайне редко бывают линейные, краевые, дырчатые и др. Указанные разновидности переломов могут сочетаться между собой. При огнестрельном переломе нижней челюсти нарушаются функция дыхания, жевание, глотание, речь.
Чаще наблюдались сквозные и слепые, реже — касательные ранения нижней челюсти. Сквозные ранения формировались преимущественно пулями, реже — осколками. Входное отверстие может располагаться в области носогубной складки, щеки, под скуловой костью, в околоушно-жевательной, поднижнечелюстной области, реже — на шее, выходное — позади сосцевидного отростка, в поднижнечелюстной области или на задней поверхности шеи. Протяженность раневых каналов была различной — от 4 до 17 см и более. При этом возникало одновременно повреждение дна полости рта, языка, мягкого неба, глотки, тканей шеи, крупных кровеносных сосудов. Наиболее опасны ранения ветви нижней челюсти, что сопровождается повреждением жевательных мышц, околоушной слюнной железы и ветвей лицевого нерва, а также крупных сосудов, в том числе и сонной артерии.
Слепые ранения нижней челюсти формировались осколками, реже — пулями. Ранящий снаряд никогда не застревает в толще кости, а располагается снаружи или кнутри от тела челюсти. Одиночные встречались чаще, чем множественные. При одиночных ранениях раны были небольших размеров, а дефект тканей диаметром до 5 х 7 см. Однако при небольшом размере входного отверстия может быть многооскольчатый перелом нижней челюсти. При множественных ранениях наблюдались более обширные разрывы тканей. Слепые ранения иногда сопровождались ампутацией мягких тканей, формированием лоскутных ран. Нередки были ранения дна полости рта, языка. При диагностике большое значение имеет зондирование раневого канала с целью обнаружения инородного тела. При этом следует учитывать возможность девиации раневого канала вследствие «рыскания» снаряда в тканях.
Касательные ранения нижней челюсти возникают при скользящем ударе пули или осколка по кости или вследствие «бокового удара» без соприкосновения ранящего снаряда с костью. При этом возможно возникновение в кости многочисленных трещин, большого количества мелких и крупных осколков, заключенных в мягко-тканном футляре из надкостницы и сухожилия прикрепляющих мышц. Могут возникать и дефекты костной ткани. Рана мягких тканей нередко напоминает резаную, по размерам бывает значительной. Эти ранения чаще наносились осколками, реже — пулями, были преимущественно одиночными.
437
Клиническая к а р т и н а огнестрельного перелома нижней челюсти меняется в зависимости от сроков, прошедших с момента ранения. Непосредственно после ранения вид раненого характерный: рот полуоткрыт и из него вытекают слюна и кровь. Имеется рана околочелюстных мягких тканей (свисающие кожно-мышечные лоскуты). Могут быть признаки нарушения проходимости дыхательных путей. Через несколько часов после ранения мягкие ткани оказываются пропитанными излившейся кровью, нарастает их отек. Спустя 2—3 дня ткани раневого канала некротизируются, в прилежащих областях образуется воспалительный инфильтрат. Прогрессируют функциональные расстройства. В дальнейшем появляются признаки гнилостного процесса с распадом тканей. Могут возникать ранние вторичные кровотечения. Через 3—4 нед острые воспалительные явления исчезают. Нередко появляются признаки хронического огнестрельного остеомиелита с формированием свищевых ходов и самопроизвольным отторжением некротизированных участков костной ткани. Образуются рубцы в области поврежденных мягких тканей.
Первая помощь раненым с огнестрельными переломами нижней челюсти оказывается на поле боя. Проводят иммобилизацию отломков с помощью круговой бинтовой повязки. При этом ее следует наложить так, чтобы она дополнительно не смещала отломки и не способствовала ухудшению проходимости верхних дыхательных путей. ПХО раненых с огнестрельными переломами нижней челюсти проводят в специализированных госпиталях госпитальной базы фронта, где осуществляется специализированная помощь в полном объеме. При этом следует соблюдать определенную последовательность проводимых мероприятий. Суть санитарно-гигиенической обработки кожных покровов и раны изложена в разделе «Огнестрельные ранения мягких тканей лица». На операционном столе после проведения обезболивания удаляют из раны свободно лежащие осколки костной ткани, инородные тела. Крупные костные осколки, имеющие хорошую связь с мягкими тканями, сохраняют. Острые костные выступы экономно сглаживают (скусывают). Удаляют корни зубов, находящихся на торцах отломков. Затем отломки репонируют и осуществляют эффективную лечебную иммобилизацию одним из показанных в данной клинической ситуации методов. Обрабатывают слизистую оболочку полости рта и ушивают ее, изолируя костную рану от полости рта. Это имеет важное значение для профилактики в ране осложнений воспалительного характера. Затем производят ПХО околочслюстных мягких тканей; накладывают сближающие швы, реже — глухие.
С учетом особенностей современного огнестрельного оружия некоторые положения изложенной концепции, по данным литературы, должны быть пересмотрены. Известно, что крупные осколки, связанные с мягкими тканями, часто гибнут. Связано это, видимо, с разрушением внутрикостной канальцевой системы в костном отлом-ке: происходят истечение плазмоподобной жидкости, обеспечивающей питание остеоцитов, развитие гипоксии и гибель костных кле-
438
ток. Кроме того, нарушается микроциркуляция в питающих мяг-котканных мостиках и самих костных осколках. Превращаясь в секвестры, они поддерживают острое гнойное воспаление в ране, причиной которого может быть также некроз костной ткани на концах отломков нижней челюсти. Исходя из этого представляется более рациональным не скусывать костные выступы, а опиливать концы фрагментов в зоне предполагаемого вторичного некроза. Это позволяет обнажить жизнеспособные ткани, содержащие гранулы белков — регуляторов остеогенеза и дееспособные остеокласты, перициты. Все это создает предпосылки для полноценного репаратив-ного остеогенеза.
По опыту Великой Отечественной войны при огнестрельных переломах нижней челюсти выздоровление отмечено у 98,7 % раненых, восстановление функции — у 73,1 %. Летальный исход наступил у 1,3 % раненых.
ОГНЕСТРЕЛЬНЫЕ ПЕРЕЛОМЫ ВЕРХНЕЙ ЧЕЛЮСТИ
По опыту Великой Отечественной войны огнестрельные переломы верхней челюсти составляли 23,9 % повреждений костей челюст-но-лицевой области. Чаще повреждаются альвеолярный отросток и зубы (35,7 %), тело верхней челюсти и верхнечелюстная пазуха (30,3 %), реже — тело челюсти и небный отросток (2 %), твердое небо (0,5%>; полное разрушение верхней челюсти (0,2%). Множественные повреждения верхней челюсти отмечены у 31,3 % раненных в эту область. Преобладали осколочные ранения (60,1 %) над пулевыми (39,1 %).
При огнестрельном переломе верхней челюсти наступает ряд функциональных расстройств, выраженность которых зависит от характера костных разрушений, локализации раны, направления раневого канала. Чаще всего нарушаются дыхание, речь, прием пищи (невозможность пережевывания, удержания во рту и глотания пищи). Выраженность этих расстройств зависит от степени анатомических разрушений челюсти и прилежащих тканей, от вида и размера ранящего снаряда, направления раневого канала и локализации раны (см. рис. 120, б). При повреждении черепных нервов возможны дополнительные расстройства, обусловленные повреждением соответствующего нервного ствола [нарушение слуха, зрения, координации движений, паралич (парез) мимических мышц и др.
На характер тяжести ранения и проявления раневого процесса оказывают влияние сообщение костной раны с полостью рта или придаточными пазухами носа, направление раневого канала. Проникающие ранения составляли 12,1 %, непроникающие — 27,9 %. Преобладали сквозные ранения верхней челюсти (51—88 %) над слепыми и. касательными.
Сквозные ранения чаще наносились пулями, реже — осколками. Сквозные поперечные ранения (во фронтальной плоскости), проходящие через центр верхнечелюстных пазух (дырчатые переломы верхней челюсти), относят к числу повреждений, которые редко
439
сопровождаются тяжелым состоянием раненых. Общее удовлетворительное состояние раненых не исключает серьезных изменений в кости и окружающих мягких тканях. В случае отклонения раневого канала от центральной оси несколько вверх (к глазнице), вниз (к альвеолярной части), кзади (к бугру верхней челюсти) тяжесть ранения резко возрастает. Связано это с повреждением соответствующих анатомических образований, лежащих на пути пули (глазное яблоко, твердое небо, нос, крупные сосуды и др.). При прохождении раневого канала больше кпереди от геометрического центра верхней челюсти повреждаются глубокие части носа, а также его наружные отделы вместе с мягкими тканями лица и верхней губы. Возможен отрыв наружной части носа. При низком расположении раневого канала (ближе ко дну верхнечелюстной пазухи) ранение сопровождается разрушением тканей твердого неба, формированием дефекта в области небного отростка, значительным смещением образовавшихся отломков. Нередко возникает угроза асфиксии вследствие смещения отломков или свисания лоскутов мягких тканей, возможно ограничение подвижности нижней челюсти. Сквозные ранения в сагиттальной плоскости с раневым каналом строго по средней линии, как правило, смертельны. При отклонении его от средней линии тяжесть ранения зависит от того, какие анатомические образования повреждаются по пути прохождения ранящего снаряда. Возможны ранения задней стенки глотки, миндалин, позвонков, внутренней челюстной и позвоночной артерий. Эти повреждения могут оказаться смертельными вследствие возможных осложнений (вторичное кровотечение, аспирационная асфиксия, флегмона глубоких локализаций, сепсис). При сквозном ранении верхней челюсти в области грушевидного отверстия всегда значительно разрушается кость с формированием большого количества мелких осколков, выбрасываемых из раны. При этом формируется обширный дефект тканей, приводящий к стойкому обезображиванию лица.
При сквозных ранениях (косых) входное и выходное отверстия располагаются на разном уровне, поэтому с одной стороны верхняя челюсть повреждается меньше, с другой — значительно больше. На одной стороне возможны незначительные разрушения в виде дырчатого дефекта, с другой — оскольчатый перелом со смещением отломков или обширный изъян тканей. Для односторонних сквозных ранений верхней челюсти характерны большое разрушение мягких тканей и кости и смещение разрушенной половины челюсти.
Наиболее тяжело протекают сквозные мелкооскольчатые переломы с разрушением подглазничной области. При этом нос или разрушен или резко западает, верхняя челюсть свисает вниз, значительно подвижна во всех направлениях. Эти ранения сопровождаются сотрясением или ушибом головного мозга, осложняются менингитом или абсцессом мозга. Возникает стойкое обезображивание лица. При сквозных ранениях верхней челюсти входное отверстие раны может быть округлой формы, диаметром около 1 см, выходное представлено изъяном площадью 100 см2 и более. Протяженность
440
раневых каналов — от нескольких сантиметров до 25 см. Это определяло тяжесть повреждения, проникающего в полость рта или придаточные пазухи носа; ранение языка, неба, глотки, крупных сосудов, разрушение основания черепа.
Слепые ранения чаще всего формировались осколками и значительно реже — пулями. Тяжесть ранения определялась пробивной силой снаряда, его размером, локализацией входного отверстия, местом залегания осколка или пули. Раны чаще локализовались в области верхнего отдела лица, реже — в области носа, век, нижней губы, крайне редко — в подчелюстной области или на шее. Они могли располагаться как во фронтальной, так и сагиттальной плоскости. Строго по центру, как правило, не располагались. Размер ран был или незначительым, а иногда (14,8 %) — обширным (более 100 см2). Длина раневого канала колебалась от 2—3 до 20 см и более. Тогца неизбежно повреждались твердое небо, язык, глотка, верхнечелюстные пазухи, орган зрения. Инородные тела могут залегать в подвисочной и крыловидно-небной ямке, глазнице, под скуловой дугой, в области вырезки нижней челюсти, в тканях глотки, языка.
Касательные ранения преимущественно наносились осколками, реже — пулями и локализовались чаще в боковых отделах лица. Тяжесть их зависела от размеров участка челюсти, подвергшегося воздействию, степени убыли тканей и их анатомической и функциональной значимости. При повреждении боковых отделов, особенно области скуловых отростков, разрушения кости были более выражены, чем при ранениях передних отделов. Глубина раневого канала может колебаться от 1 до 7 см, что также предопределяет повреждение не только придаточных пазух, но и глаз, черепа, неба, языка, крупных кровеносных сосудов.
Существенное место в клиническом течении огнестрельных переломов верхней челюсти занимает повреждение верхнечелюстной пазухи (60 % ранений этой локализации). Пазуха при этом заполняется не только сгустками крови, но и осколками кости, инородными телами.
Своеобразие симптоматики огнестрельного перелома верхней челюсти связано с тем, что она неподвижно соединена с костями мозгового черепа, близко расположена к веществу мозга, органу слуха, зрения, черепномозговым нервам. Верхняя челюсть ломается в месте удара снаряда, а также по пути его продвижения через толщу кости. Иногда встречаются отраженные переломы в местах соединения ее с другими костями. Нередко повреждается блуждающий, языкоглоточный, преддверно-улитковый, лицевой нервы. При этом наблюдаются соответствующие признаки, тахикардия или бра-дикардия, парез мягкого неба, снижение или потеря слуха, изменение вкусовых ощущений, умеьшение слюноотделения, паралич мимических мышц. Отмечаются деформация лица, кровотечение изо рта и носа. Возможны отек тканей и кровоизлияния вокруг глазных яблок. При значительном разрушении верхней челюсти место повреждения может быть представлено обширной раной, с
441
рвано-ушибленными краями и свисающими лоскутами разорванной слизистой оболочки. При разрушении альвеолярного отростка, твердого неба определяется сообщение с носом или верхнечелюстной пазухой. Характер смещения отломков можно определить по деформированной зубной дуге, неправильному смыканию зубов, подвижности их в вертикальном, переднезаднем и бококовм направлениях.
Потеря сознания при ранениях верхней челюсти, по статистическим данным Великой Отечественной войны, отмечалась в 21,9% случаев. Продолжительность ее была от нескольких минут до 8 ч, иногда — до 1 сут и более. Шок при ранении верхней челюсти возникал у 0,6 % раненных в эту область.
На поле боля в МПБ и МПП, ОМедБ (дивизии) раненым при огнестрельном переломе верхней челюсти оказывают помощь по жизненным показаниям и проводят транспортную иммобилизацию отломков. В специализированном госпитале раненого с повреждением верхней челюсти осматривают не только хирурги-стоматологи, но и отоларинголог, окулист, невропатолог, по показаниям — нейрохирург. После клинического и рентгенологического обследования проводят ПХО и лечебную иммобилизацию отломков верхней челюсти.
При повреждении верхнечелюстной пазухи осуществляют ревизию ее доступом через раневой канал или через полость рта: убирают из пазухи инородные тела, иссекают нежизнеспособную слизистую оболочку пазухи, отслоенные от костных стенок участки ее укладывают на место и фиксируют введенным в пазуху иодоформным тампоном. Обязательно формируют искусственное соустье с нижним носовым ходом, через которое выводят в нос конец тампона. Мягкие ткани вокруг костного дефекта в стенке верхнечелюстной пазухи ушивают наглухо.
При повреждении твердого неба во время ПХО следует попытаться разобщить полость рта с полостью носа (верхнечелюстной пазухи), используя пластику местными тканями. При невозможности закрытия дефекта хирургическим методом показано изготовление защитной (разобщающей) пластинки из пластмассы.
При ранении верхней челюсти, сочетающемся с ранением носа, необходимо провести ПХО не только поврежденной верхней челюсти, но и тканей носа. Костные отломки носа репонируют, слизистую оболочку носа укладывают на костный или хрящевой остов и удерживают в правильном положении с помощью резиновой трубки, обернутой 2—3 слоями йодоформной марли и введенной в нижний носовой ход. В верхний и средний носовой ход можно ввести йодо-формные турунды, которые будут удерживать слизистую оболочку до момента сращения ее с костным остовом. В противном случае возможно рубцовое за ращение носовых ходов. Костные отломки носа фиксируют в правильном положении с помощью тугих марлевых валиков и полосок липкого пластыря.
Если огнестрельный перелом верхней челюсти сочетается с ранением скуловой кости, то необходимо фиксировать костные фраг-
442
менты скуловой кости (дуги) с помощью костного шва или другим способом, позволяющим предотвратить западение костных фрагментов. При вскрытии верхнечелюстной пазухи нужно произвести ее ревизию (см. с. 461).
В случае травмы глазного яблока, когда раненый по характеру превалирующего повреждения поступает в челюстно-лицевое отделение, следует помнить об опасности потери зрения в неповрежденном глазу вследствие распространения воспалительного процесса через перекрест зрительного нерва на противоположную сторону. Профилактика этого грозного осложнения — своевременная энуклеация разрушенного глазного яблока.
ОГНЕСТРЕЛЬНЫЕ ПЕРЕЛОМЫ АЛЬВЕОЛЯРНОГО ОТРОСТКА И ЗУБОВ
Изолированные огнестрельные повреждения альвеолярных отростков и зубов наблюдались в 7,8 % случаев по отношению ко всем переломам челюстей. Эти ранения в области верхней челюсти встречались в 5 раз чаще, чем в области нижней, что можно объяснить соотношением поверхностей альвеолярных отростков челюстей. Эта поверхность на верхней челюсти значительно больше, чем на нижней. Кроме того, альвеолярный отросток верхней челюсти более высок и четко отграничен от тела, чаще всего перекрывает нижний, как бы защищая его. Имеет значение и то, что альвеолярная часть нижней челюсти довольно низкая, незаметно переходит в тело, особенно в боковом отделе. Огнестрельные ранения переднего отдела альвеолярного отростка верхней челюсти встречались в 2,5 раза чаще, чем таковые нижней челюсти. Преобладали осколочные ранения, преимущественно от мин и гранат. Чаще наблюдались сквозные (44,4 %), слепые (34,6 %), реже — касательные (13 %) ранения. Односторонние переломы превалировали (в 2 раза) над двусторонними. Переломы были полными и неполными. При полных линия перелома проходила через всю толщу кости за верхушками корней зубов, при неполных — или через всю толщу кости на уровне корней зубов, или только через наружную стенку отростка. Чаще линия перелома имела полуовальную форму или была представлена ломаной кривой, состоящей из вертикальных и горизонтальных отрезков. Оскольчатые переломы отмечались в 2 раза чаще линейных, в 14 % случаев сопровождались формированием дефектов кости. Раздробление боковых отделов альвеолярных отростков верхней челюсти всегда сопровождалось повреждением дна верхнечелюстной пазухи. Переломы зубов принято делить на неполные (без вскрытия пульпы зуба) и полные (со вскрытием пульпы). Последние делят на открытые (перелом коронки зуба) и закрытые (перелом корня). По характеру линии перелома они могут быть поперечными, продольными, косыми. Переломы зубов нередко сопровождаются их вывихом.
При переломах альвеолярного отростка и зубов наблюдаются нарушения пережевывания пищи, речи, иногда — глотания. Тяжесть повреждения определяется обязательными одновременными ранени-
443
ями мягких тканей (губ, щек), видом ранящего снаряда и его кинетической энергией, направлением раневого канала и положением пострадавшего в момент ранения. Тяжесть ранения во многом зависит от степени поражения соседних органов и тканей, в том числе и вторичными ранящими снарядами — осколками зубов и костей. Осколки зубов, внедряясь в толщу языка и тканей дна полости рта, в первые дни существенно не изменяют клинической картины. Через несколько суток они могут явиться причиной тяжелой гнилостной флегмоны языка, дна полости рта и других анатомических областей.
В первые часы после ранения характерно кровотечение из губ, щек, носа, рта. Изо рта может вытекать окровавленная слюна, раненые испытывают резкую боль из-за повреждения пульпы зубов. Боль при переломе зубов может быть более мучительной, чем при повреждении альвеолярного отростка. Через 2—3 дня появляется гнилостный запах изо рта, на раневых поверхностях — некроз тканей. Нередко наблюдается попадание жидкой пищи в нос при вскрытии дна верхнечелюстной пазухи. Раненые не могут пережевывать пищу, попытка сомкнуть зубы сопровождается болезненностью. Объективно можно отметить нарушение формы альвеолярного отростка и положения зубов, их подвижность, нарушение прикуса. Сломанный альвеолярный отросток может быть подвижен в различных направлениях. При полном отстреле — определяются обнаженная костная рана, неровные разрывы слизистой оболочки. Поврежденные зубы могут быть подвижны, болезненны при перкуссии, иногда видны обнаженные участки пульпы. Рентгенологическое исследование позволяет уточнить диагноз.
На поле боя МП Б оказывают помощь по жизненным показаниям. В условиях оборонительных боев на МПП, если позволяет боевая и медицинская обстановка, стоматолог может удалить корни сломанных зубов, экстирпировать пульпу из канала зуба.
При переломе альвеолярного отростка, если он сохранился, можно провести транспортную иммобилизацию с помощью стандартной транспортной повязки. В ОМедБ дивизии (ОМО) оказывается аналогичная помощь, если она не была выполнена в МПП. При переломе альвеолярного отростка в пределах 2—3 зубов может быть проведена ПХО с дальнейшим переводом раненого в команду выздоравливающих со сроком пребывания до 10 дней. Основному контингенту раненых с переломом альвеолярного отростка и зубов ПХО проводят в специализированном госпитале — в госпитальной базе фронта (ГБФ). Там же проводят зубное протезирование. Хирургическая обработка заключается в удалении отломанного участка альвеолярного отростка, если он сохранил связь с мягкими тканями. Образовавшиеся костные выступы экономно скусывают костными кусачками и сглаживают фрезой. Костную рану закрывают слизистой оболочкой, перемещая ее из соседних областей. Если же сделать это не представляется возможным, ее закрывают тампоном из йодо-формнои марли. При огнестрельном переломе альвеолярного отростка и зубов полное выздоровление наступило у 93,2 % пострадав-
444
ших, у 6,3 % отмечена частичная утрата трудоспособности (в связи с ранением других отделов лица). Умерли 0,5 % раненых (причины смерти — возникшие осложнения).
ОГНЕСТРЕЛЬНЫЕ ПЕРЕЛОМЫ СКУЛОВОЙ КОСТИ И ДУГИ
Ранения с повреждением скуловой кости и дуги составляли 6,9% по отношению к огнестрельным повреждениям костей лицевого скелета. По течению и последствиям эти ранения считают относительно тяжелыми. В 16 % случаев они сочетались с повреждением верхней челюсти. Повреждения скуловой кости составляли 83,2 %, скуловой дуги — 11,4 %, кости и дуги (одновременно) — 5,4 %. Осколочные ранения преобладали над пулевыми. Чаще были слепые (52,2 %), сквозные (33,5 %), реже — касательные ранения (13,1 %). Преобладали не проникающие в полость рта и носа ранения (91,9 %). Тяжесть ранений этой области определяется характером повреждения не только скуловой кости или дуги, но и степенью разрушения расположенных рядом тканей. Характерно повреждение жевательных мышц, глазницы, носа, лицевого, ветвей тройничного, пред-дверно-улиткового, отводящего нервов. Эти ранения сопровождались контузией глазного яблока (37,7 %), повреждением уха и барот-равмой (22 %), довольно часто — стенок верхнечелюстной пазухи. Отмечались частые носовые кровотечения. У 41 % раненых с переломом скуловой кости отмечена потеря сознания предположительно от нескольких минут до 4 сут, у 68 % пострадавших — контузия головного мозга. Высокий процент баротравм и контузий можно объяснить передачей сотрясения на кости мозгового черепа, непосредственно соединяющиеся со скуловой костью. У раненных в скуловую область наблюдались затрудненное и болезненное открывание рта, носовое кровотечение или кровотечение из уха, боль при пережевывании пищи, головная боль, головокружение, шум в ушах;
нередко — снижение слуха и остроты зрения на стороне ранения. Всегда определялись различная величина ран, кровоизлияние в конъюнктиву и склеру глазного яблока, экзофтальм, кровянистое отделяемое из носа, ограниченное открыванием рта.
Наиболее частыми осложнениями были контрактуры (61 %), огнестрельный травматический остеомиелит (24 %). Особенно быстро нарастало ограничение открывания рта, когда при лечении не применяли механотерапию. Чаще развивался остеомиелит при осколочных ранениях (в 5 раз), чем при пулевых. Течение его было упорным и длительным, заканчивалось всегда отторжением погибшего участка кости. Именно это осложнение было причиной лечения значительной группы больных (29,3 %) до 4—6 мес и свыше (13,7%). Более редким осложнением была рубцовая деформация нижнего века (2,3 %).
В специализированном госпитале — ГБФ проводят ПХО раны с обязательной репозицией и фиксацией костных отломков в правильном положении. При повреждении верхнечелюстной пазухи проводят ее ревизию (см. раздел «Огнестрельные переломы верхней
445
челюсти»). Этим раненым показано проведение лечебной гимнастики, механотерапии для профилактики развития контрактуры.
Полное выздоровление при ранениях скуловой кости и дуги отмечено у 83,5 % раненых, частичная утрата трудоспособности — у 16,5 %. Смертельные исходы были редки. Преимущественно причиной их был менингит.
Исход ранений лица и челюстей относительно благоприятный. Полностью выздоровевших было 85,1 %, а среди имевших ранения только мягких тканей лица — 95,5 %. Летальные случаи составили десятые доли процента. Причины смерти раненых — осложнения со стороны органов дыхания (в том числе и пневмония), сепсис, менингит, кровотечение. Причинами смерти раненных в лицо на поле боя были шок, кровотечение и асфиксия.
СОЧЕТАННЫЕ ПОВРЕЖДЕНИЯ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
Сочетанные повреждения — это одновременное повреждение тканей или органов нескольких анатомических областей тела одним поражающим фактором. К сочетанным повреждениям челюстно-ли-цевой области относится травма мягких тканей или костей лица, сочетающаяся с черепно-мозговой травмой или повреждением мягких тканей и скелета других областей тела.
Эта травма является наиболее тяжелой. При ней увеличивается частота переломов верхней челюсти. У пострадавших с сочетанными повреждениями трудно (или невозможно) выяснить жалобы, собрать анамнез. Несмотря на это, объективное обследование челюстно-ли-цевой области должно быть тщательным. Хотя челюстно-лицевая травма при сочетанных повреждениях не является доминирующей, она оказывает значительное влияние на их течение и исход. Повреждения челюстно-лицевои области чаще других обусловливают нарушение проходимости верхних дыхательных путей, развитие аспирационной пневмонии вседствие попадания в трахею и бронхи крови, осколков кости и зубов. Эта опасность увеличивается при потере сознания, угнетении защитных рефлексов. Поэтому в обследовании и лечении этих больных должен участвовать не только хирург-стоматолог, но и нейрохирург, отоларинголог, окулист, невропатолог, хирург-травматолог.
У больных с переломами челюстей резко снижается содержание белка и витаминов в организме, нарушено питание, что также сказывается на клиническом проявлении сочетанных повреждений. У них часто встречаются септические осложнения, причиной которых являются одонтогенные очаги инфекции. При сочетанных переломах челюстей нередко развивается травматический остеомиелит, неправильно консолидируются отломки, формируются ложные суставы, возникают стойкие деформации лицевого скелета при несвоевременном оказании специализированной помощи хирургом-стоматологом.
446
Лечение больных с сочетанной травмой является сложной задачей и должно проводиться в многопрофильной клинической больнице, где принимаются больные по скорой помощи, с привлечением необходимых специалистов.
Надогоспитальном этапе врачебная помощь включает противошоковые мероприятия, борьбу с асфиксией и кровотечением, временную иммобилизацию отломков костей опорно-двигательного аппарата и челюстей. Во время транспортировки пострадавшего необходимо предупредить возможность нарушения проходимости дыхательных путей, аспирацию слизи, крови или рвотных масс для профилактики аспирационной пневмонии (уложить больного на живот или на бок, ввести воздуховод). Больному, находящемуся в бессознательном состоянии, необходимо провести интубацию или, если нет такой возможности, ввести воздуховод для предупреждения западения языка. Повязку на раны лица следует накладывать так, чтобы она не вызывала дополнительного смещения отломков челюстей и не способствовала ухудшению проходимости дыхательных путей.
При поступлении пострадавшего в приемный покой стационара наряду с обследованием его хирургом-травматологом, нейрохирургом, невропатологом, хирургом-стоматологом по показаниям проводят реанимационные мероприятия или интенсивную терапию. Заключение о характере повреждений костей лица делают на основании клинических данных и результатов обзорных рентгенограмм мозгового и лицевого черепа.
Специализированное лечение травматических повреждений челюстно-лицевои области при сочетанной травме следует проводить сразу после госпитализации больного. Оно может быть экстренным, срочным и отсроченным. Экстренное специализированное лечение предполагает остановку кровотечения и обеспечение проходимости дыхательных путей (вплоть до трахеотомии) сразу же после поступления больного, срочное — проведение ПХО ран, временную или постоянную иммобилизацию отломков костей лица наряду со специализированным лечением повреждений других анатомических областей. Осуществляют его в течение 2 сут после поступления пострадавшего. Отсроченное лечение проводят через 48 ч и позже после поступления больного.
Современный уровень развития анестезиологии позволяет осуществить специализированную помощь в ближайшие часы (сутки) после госпитализации пострадавшего, что зависит от эффективности проти-вошоковых мероприятий. Если гемодинамика у больного может быть стабилизирована в первые 12 ч от начала противошоковой терапии, то срочное специализированное лечение в пол ном объеме можно провести уже в период выведения его из шока (через 4—7 ч после травмы).
Если ожидаемая продолжительность шока достигает 24 ч, специализированное лечение в полном объеме возможно не ранее чем через 12—24 ч после травмы лишь на фоне признаков стабилизации показателей гемодинамики. У бальных с продолжительностью шока свыше 24 ч допустимы хирургические вмешательства лишь по жиз-
447
ненным показаниям (остановка кровотечения, борьба с нарушением внешнего дыхания и др.). Если больной выходит из тяжелого состояния, специализированное лечение (отсроченное) возможно спустя 48 ч после травмы. Нередко оно направлено не только на иммобилизацию отломков лицевого скелета, но и на борьбу с осложнениями воспалительного характера. Ранняя и эффективная иммобилизация отломков челюстей у больных с тяжелой сочетанной травмой при соответствующем анестезиологическом пособии не только возможна, но и желательна, так как предупреждает возможность развития мозговых осложнений воспалительного характера (менингит, энцефалит, абсцесс мозга), устраняет ликворею и является одним из средств борьбы с шоком.
Лечение больных с переломами челюстей, сочетающихся с травмой головного мозга, в кабинете реабилитации (после выписки из стационара) врач-стоматолог проводит вместе с невропатологом. Эти больные находятся под диспансерным наблюдением. Трудовой прогноз зависит от характера и тяжести сочетанной травмы.
ОСЛОЖНЕНИЯ ТРАВМАТИЧЕСКИХ ПОВРЕЖДЕНИЙ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
Травматические повреждения челюстно-лицевой области могут сопровождаться различными осложнениями в момент травмы (непосредственные осложнения), в период транспортировки и оказания первой или специализированной помощи (ранние осложнения) или в процессе лечения больного (поздние осложнения).
К ранним осложнениям, развивающимся в момент травмы и в ближайшем посттравматическом периоде, относят острую дыхательную недостаточность и асфиксию, кровотечение, шок и коллапс. Об оказании помощи пострадавшему с травмой при развитии острой дыхательной недостаточности, шока и коллапса подробно рассказывается в руководстве по общей хирургии.
Хирург-стоматолог должен знать также способы борьбы с осложнениями, обусловленными особенностями челюстно-лицевых повреждений.
Асфиксия — осложнение, непосредственно угрожающее жизни пострадавшего. Это осложнение более характерно для огнестрельных переломов. Однако развитие асфиксии вполне вероятно и при неогнестрельной травме, полученной в дорожно-транспортном происшествии, когда переломы костей лица сопровождаются значительным смещением отломков и разрывом окружающих мягких тканей, выраженным кровотечением, травмой головного мозга. При челюстно-лицевых повреждениях принято различать 5 видов асфиксии в зависимости от причины ее развития.
1. Дислокационная асфиксия. Развивается вследствие западения языка при смещении отломков нижней челюсти, особенно подбородочного отдела. Переместившийся кзади корень языка оказывает давление на надгортанник и закрывает вход в гортань. Неотложная
448
помощь: пострадавшего следует уложить на бок (на сторону повреждения) или лицом вниз так, чтобы рот и нос его не касались жесткой основы (земли, носилок и др.). При возможности следует прошить язык шелковой лигатурой в горизонтальной плоскости его и зафиксировать концы нитей вокруг шеи. Язык не должен перекрывать режущие края зубов во избежание травмы его во время транспортировки больного. Фиксация языка может быть осуществлена булавкой и кусочком прикрепленного бинта, который закрепляют вокруг шеи. Иногда стандартная транспортная повязка, фиксируя отломки нижней челюсти в оптимальном положении, предотвращает смещение корня языка и устраняет угрозу дислокационной асфиксии.
Перелом нижней челюсти огнестрельного происхождения может сопровождаться ранением языка. При наличии двух, а тем более трех фрагментов (при поперечных ранах) прошивание языка в области его кончика неэффективно. Такого раненого следует уложить лицом вниз. В дальнейшем показано наложение трахеостомы, так как в положении лежа на спине обеспечить проходимость дыхательных путей крайне сложно, а иногда невозможно.
2. Обтурационная асфиксия. Возникает вследствие закрытия верхних дыхательных путей инородным телом, рвотными массами, кровяным сгустком. Удаление их из ротоглотки пальцем, тампоном обеспечивает свободное прохождение воздуха и устраняет асфиксию. Прошивание языка не только не предотвращает асфиксию, а способствует проскальзыванию инородного тела ниже, в гортань и трахею.
3. Стенотическая асфиксия. Развивается вследствие отека голосовых связок и тканей подсвязочного пространства или сдавления задних отделов гортани гематомой. Установление и устранение ее возможны лишь в клинических условиях после соответствующего обследования. Лигирование кровоточащего сосуда на шее с удалением излившейся крови и проведение противоотечной терапии предотвращают прогрессирование дыхательной недостаточности. При нарастании ее можно сделать крикотомию, толстой иглой пунктировать трахею через щитоперстневидную связку или кольца ее, при показаниях — наложить трахеостому. Прошивание языка не показано.
4. Клапанная асфиксия. Возникает при разрыве мягкого неба или задней стенки глотки, когда во время вдоха присасывается свисающий лоскут мягких тканей и в виде клапана перекрывает доступ воздуха через голосовую щель в трахею и бронхи. Этот вид асфиксии может быть принят за обтурационную. Однако при попытке удалить пальцем инородное тело из ротоглотки удается обнаружить лоскут мягких тканей. В таких случаях больных с клапанной асфиксией следует транспортировать в положении на боку (на стороне повреждения) или в положении сидя с опущенным вниз лицом. В экстремальной ситуации, когда не представляется возможным наложить трахеостому, жизнь пострадавшего может быть спасена, если сделать крикотомию или пунктировать трахею толстой иглой через щитоперстневидную связку или между кольцами трахеи. Ра-
16—1184
449
дикальная помощь заключается в подшивании лоскута мягких тканей в правильном положении или отсечении его при невозможности сохранения. Производит ее хирург-стоматолог.
5. Аспирационная асфиксия. Развивается вследствие попадания в трахею и бронхи рвотных масс, сгустков крови, содержимого полости рта. Оказание помощи заключается в наложении трахео-стомы и санации трахеобронхиального дерева с профилактической целью. Иногда может быть полезным отсасывание содержимого полости рта шприцем, резиновой грушей, что, однако, неэффективно в случае развития асфиксии.
Для борьбы с асфиксией может быть использована интубация трахеи, если для этого имеются соответствующие условия.
Острая дыхательная недостаточность — нередкое осложнение у пострадавших с челюстно-лицевой травмой. Она может развиться вследствие расстройства дыхания по центральному типу, что чаще наблюдается при черепно-мозговой травме. При этом поражаются дыхательные центры на разном уровне, проходимость же дыхательных путей не нарушена. Выражается в виде резкой одышки, цианоза, нарушения ритма, частоты и амплитуды дыхания, иногда — спонтанной его остановки. Помощь заключается в интубации больного и проведении ему вспомогательного дыхания (при невозможности интубации — через маску наркозного аппарата). При отсутствии специального оборудования следует проводить искусственное дыхание по методу «изо рта в рот» или «изо рта в нос». Лечение при расстройствах дыхания по центральному типу проводят реанимато-лог-и в специализированном отделении.
Кровотечение. Оно может быть первичным (непосредственно после травмы) и вторичным (ранним и поздним), возникающим через некоторое время после травмы. Раннее вторичное кровотечение возникает при отрыве тромба во время транспортировки пострадавшего или вследствие разрыва сосудов при отсутствии надежной транспортной иммобилизации отломков челюсти, может произойти в первые 24—48 ч после травмы. Поздние вторичные кровотечения могут возникнуть вследствие гнойного расплавления тромба или стенки частично поврежденного сосуда через 7—14 сут или вследствие эрозии сосуда через 3—4 нед и позже. Вторичные кровотечения возникают внезапно, могут быть достаточно выраженными и привести к летальному исходу.
Первая помощь при первичном кровотечении заключается в наложении давящей повязки на кровоточащую рану. В случае профузного кровотечения показано пальцевое прижатие сосуда, который снабжает кровью данную анатомическую область.
Общую сонную артерию прижимают пальцами к поперечному отростку VI шейного позвонка. Ориентиром на коже шеи является точка пересечения переднего края грудиноключично-сосцевидной мышцы и горизонтальной линии, проведенной на уровне верхнего края щитовидного хряща. В этой точке большим пальцем руки прижимают артерию к позвоночнику. При этом остальные пальцы руки располагаются на задней поверхности шеи.
450
Лицевую артерию прижимают несколько кпереди от места пересечения переднего края собственно жевательной мышцы с нижним краем нижней челюсти, поверхностную височную — на 1 см отступя кпереди и вверх от козелка уха.
На общую сонную артерию можно наложить давящую повязку. Руку больного с неповрежденной стороны укладывают на голову так, чтобы предплечье находилось на ней, а плечевая кость располагалась вдоль шейного отдела позвоночника. На шею в проекции общей сонной артерии на стороне повреждения накладывают плотный валик из марли или ваты и туго прибинтовывают круговыми турами бинта, проходящими через руку, защищающую гортань, трахею и общую сонную артерию на неповрежденной стороне от сдавления.
При оказании первой врачебной помощи кровотечение может быть остановлено перевязкой сосуда в ране, если на него можно наложить зажим. При оказании квалифицированной врачебной и специализированной помощи следует перевязать сосуд соответственно не только в ране, но и на протяжении (при показаниях). Репозиция отломков и их иммобилизация нередко являются эффективными способами остановки кровотечения из внутрикостных сосудов, а также из нижней луночной артерии (при переломе нижней челюсти). Больные с реальной опасностью вторичного кровотечения должны находиться вблизи от операционной, за ними устанавливают особенно тщательное наблюдение.
Раннее вторичное кровотечение может быть остановлено перевязкой сосуда в ране после разведения краев ее или перевязкой магистрального сосуда на протяжении, если невозможно отыскать сосуд в ране.
При кровотечении из раны на шее перед ревизией ее обнажают сосудистый пучок шеи разрезом вдоль переднего края грудиноключично-сосцевидной мышцы. Под общую сонную артерию и внутреннюю яремную вену подводят провизорную лигатуру и только после этого осуществляют ревизию раны и перевязку сосудов в ней.
При ранениях крупных артериальных стволов системы наружной сонной артерии производят их перевязку на протяжении.
Перевязка наружной сонной артерии. Больной лежит на спине с подложенным под лопатки валиком. Голова запрокинута назад и повернута в противоположную сторону. Делают разрез длиной 5—6 см от угла нижней челюсти вниз вдоль переднего края грудиноключично-сосцевидной мышцы. Рассекают кожу, подкожную жировую клетчатку, поверхностную фасцию, подкожную мышцу, собственно фасцию шеи. Обнажают медиальный край грудиноключим-но-сосцевидной мышцы. Вскрывают переднюю сторону влагалища мышцы, после чего ее отводят кнаружи. Рассекают заднюю стенку влагалища. Тупым путем смещают в сторону венозные стволы и подъязычный нерв, которые располагаются над сонной артерией. Если не удается отвести в сторону общую лицевую вену, ее перевязывают и пересекают. Затем вскрывают фасциальное ложе общей сонной артерии, ориентируются относительно ее и внутренней ярем-
1б*
451
ной вены. Между этими сосудами на задней поверхности их располагается блуждающий нерв, который следует выделить. Затем по общей сонной артерии доходят до бифуркации ее на уровне верхнего края щитовидного хряща. Наружная сонная артерия располагается кнутри и кпереди и отдает крупные ветви, внутренняя сонная артерия ветвей не имеет. После выделения наружной сонной артерии от внутренней яремной вены и блуждающего нерва под нее подводят со стороны внутренней яремной вены 2 лигатуры, которые завязывают на расстоянии 1 см друг от друга между верхней щитовидной и язычной артериями. Артерию пересекают между лигатурами. На центральный конец артерии целесообразно наложить вторую лигатуру. Прежде чем завязать лигатуры, необходимо пережать перевязываемую артерию и убедиться в исчезновении пульсации поверхностной височной артерии с этой же стороны.
Перевязка общей ч внутренней сонной артерий крайне нежелательна, так как у 50% больных наступают грубые патологические изменения в центральной нервной системе, 25% больных умирают на операционном столе и лишь у 25% это вмешательство проходит без тяжелых осложнений.
Перевязка язычной артерии. Делают разрез длиной 6 см в под-нижнечелюстной области параллельно нижнему краю нижней челюсти и отступя от него вниз на 2 см. Рассекают кожу, подкожную жировую клетчатку, поверхностную фасцию шеи, подкожную мышцу, наружный листок собственной фасции шеи. Обнажают и мобилизуют поднижнечелюстную слюнную железу, которую затем отводят вверх и кнутри. Ориентируются относительно пироговского треугольника, располагающегося между задним краем челюстно-подъязычной мышцы (спереди), сухожилием заднего брюшка двубрюшной мышцы (сзади) и подъязычным нервом (сверху). В пределах треугольника располагается подъязычно-язычная мышца, кнутри от которой проходит язычная артерия. Волокна этой мышцы аккуратно раздвигают зажимом и обнажают язычную артерию, которую лигируют и перевязывают. При грубых манипуляциях существует опасность вскрыть стенку глотки.
Перевязка лицевой артерии. Производят разрез длиной 5 см в поднижнечелюстной области параллельно основанию нижней челюсти и отступя на 2 см вниз от него. Начало разреза должно располагаться на 1 см кпереди от угла нижней челюсти. Рассекают кожу, подкожную жировую клетчатку, поверхностную фасцию шеи, подкожную мышцу. У переднего края собственно жевательной мышцы выделяют и перевязывают пересекающую здесь основание нижней челюсти лицевую артерию. Лицевую артерию сопровождает лицевая вена, располагаясь кзади от артерии, т. е. между ней и передним краем жевательной мышцы.
К поздним осложнениям относятся вторичные кровотечения, бронхопульмональные осложнения, контрактура, консолидация от-ломков в неправильном положении, замедленная консолидация, формирование ложного сустава, травматический остеомиелит и верхнечелюстной синусит.
452
Вторичные кровотечения возникают вследствие гнойного рас-плавления тромба (через 7—14 дней) или стенки сосуда, а также при разрушении стенки сосуда инородным телом, осколком кости, которые могут быть причиной пролежня (аррозии). Такое кровотечение может возникнуть спустя 3—4 нед и позже после травмы. Осложнение возникает внезапно, чаще ночью. У некоторых больных можно установить предвестники этого осложнения: появление или усиление болей в ране, интенсивное пропитывание повязки кровью, примесь крови в слюне, признаки воспаления в области шеи и дна полости рта.
Всех больных, у которых существует опасность вторичного кровотечения (позднего), сосредоточивают вблизи операционной. За ними устанавливают особенно тщательное наблюдение.
При оказании первой помощи кровоточащую рану следует туго затампонировать или пережать пальцами общую сонную артерию. Позднее вторичное кровотечение можно остановить надежно лишь перевязкой магистрального сосуда на протяжении, крайне редко — перевязкой кровоточащего сосуда а ране двумя лигатурами и фиксацией его к мягким тканям. После остановки кровотечения больным назначают строгий постельный режим на 7—10 дней, устанавливают индивидуальный пост.
Бронхопульмональные осложнения развиваются вследствие переохлаждения пострадавшего, аспирации содержимого полости рта в трахею и бронхи, дыхания через рот. Чаще эти осложнения возникают у больных с нарушением акта глотания и в условиях развития дыхательной недостаточности, особенно часто при повреждениях зева, глотки, корня языка, мягкого и твердого неба, области угла и ветви нижней челюсти. Аспирационная пневмония может развиться через 4—6 дней после травмы. Предупреждение этих осложнений заключается в своевременном оказании специализированной помощи при повреждении мягких тканей и костей челюстно-лицевой области, своевременном назначении антибактериальной терапии. Имеют значение тщательный уход за полостью рта и предупреждение аспирации пиши во время кормления, механическая защита тканей грудной клетки от смачивания их вытекающей изо рта слюной, ранняя дыхательная гимнастика и общеукрепляющие физические упражнения. Иногда целесообразно снижение функции слюнных желез назначением атропина сульфата внутрь.
Контрактура (сведение челюстей) вследствие травмы может быть нестойкой (симптоматическая, рефлекторная) из-за повреждения мышц и стойкой. Последняя может быть обусловлена образованием грубых рубцов в мягких тканях, а также сращением нижней челюсти с другими костями. Иногда причиной осложнения могут быть оба указанных фактора. Лечение контрактур хирургическое. Оно подробно изложено в соответствующем разделе учебника (см. главу XIII).
Консолидация отломков в неправильном положении чаще наблюдается при несвоевременно оказанной специализированной по-
453
мощи или ошибках, допущенных при ее оказании, вследствие неправильного ухода за фиксирующими отломки приспособлениями и других погрешностей в ведении больных. Это приводит к нарушению окклюзии. Лечение неправильно сросшихся отломков заключается в кровавой репозиции их с последующей фиксацией в правильном положении.
Замедленная консолидация и формирование ложного сустава. Отломки челюстей при травматических переломах неогнестрельного происхождения в случае своевременной и эффективной иммобилизации их срастаются обычно в течение 4—5 нед. Через 2—2,5 нед образуется органический костный матрикс, который соединяет отломки между собой. Костные балочки расположены в нем хаотично. Клинически это проявляется уменьшением подвижности отломков. К концу 4—5-й недели происходит минерализация первичных кол-лагеновых структур за счет солей, доставляемых током крови. Однако архитектоника костных балочек остается характерной для незрелой костной ткани. Исчезает подвижность костных фрагментов. В процессе перестройки образовавшейся костной мозоли (ремоде-лирования) под воздействием физиологической нагрузки костные балочки приобретают расположение, характерное для зрелой костной ткани.
Консолидация отломков, однако, может запаздывать на 2—3 нед. Этому способствуют авитаминоз, инфекционные заболевания, нарушения обмена веществ, некоторые заболевания желез внутренней секреции (диабет). Среди местных причин существенное значение имеют смещение отломков и их подвижность, интерпозиция между костными фрагментами мягких тканей, дефект костной ткани, трофические расстройства, связанные с повреждением нижнего луноч-кова нерва, гнойный воспалительный процесс в костной ране, наличие корня зуба в щели перелома. Большое значение в развитии этого осложнения имеют остеоиндуктивная активность (ОИА) и ингибитор активности <ИА). Потенциальная остеоиндуктивная активность кости (ПОИА) — это отношение ОИА к ИА. При замедленной консолидации резорбция растянута во времени. Низкое значение ПОИА способствует развитию замедленной консолидации. Причиной этого у экспериментальных животных (Д. Д. Сумароков) является недостаточная выраженность резорбции, в результате чего индуктор не достигает пороговой дозы, необходимой для неосложненного остеогенеза. Компенсаторно резорбция усиливается, увеличивается ее продолжительность, и индуктор достигает пороговой дозы. Следствием всего этого являются замедление остеогенеза и нарушение его стадийности. Кроме того, в условиях затянувшейся гипоксии метаболизм тканей смещается в сторону анаэробного гли-колиза. Тормозится дифференцировка остеобластов, синтезируется коллаген, бедный гидроксипролином и гидроксилизином. Оссифи-кация замедляется. При замедленной консолидации в регенерате из фиброзной и грануляционной ткани через 2—3 нед обнаруживаются островки хрящевой ткани. Коллагеновые волокна идут вдоль щели перелома, а не по направлению концов фрагментов. Костные балочки
4S4
не спаивают отломки. Через 6—8 нед после травмы регенерат может быть представлен костной тканью, находящейся на ранних стадиях развития. Выражены фиброгенез и хондрогенез. И лишь в более поздние сроки по мере восстановления кровоснабжения и повышения напряжения кислорода разрушается атипичный коллаген, а синтезируемая в новых условиях костная ткань соединяет отломки нижней челюсти. Происходит это в более поздние сроки, чем при нормальной консолидации (Д. Д. Сумароков). Лечение этого осложнения заключается в устранении его возможной причины, стимуляции защитных сил организма, проведении медикаментозной терапии с учетом этап-ности репаративного остеогенеза.
Иногда отломки не срастаются вообще и формируется ложный сустав — соединение двух костных фрагментов, концы которых заключены в капсулу или соединены короткой перемычкой. При развитии ложного сустава истонченные концы костных отломков соединены между собой фиброзной тканью в виде муфты и в то же время покрыты замыкательнои компактной пластинкой и надкостницей. Причины формирования ложного сустава следующие:
поздняя и недостаточно эффективная иммобилизация отломков нижней челюсти, неправильное стояние костных фрагментов, внедрение мышцы между концами отломков, патологический перелом челюсти, развитие воспалительного процесса в области концов костных отломков, неадекватная общая терапия. Клинически определяется патологическая подвижность костных отломков в сроки наступления консолидации. На рентгенограмме со стороны каждого отломка отчетливо видна компактная пластинка, которая закрывает поверхность излома. Лечение ложного сустава оперативное. При отсутствии дефекта костной ткани осуществляют компрессионный остеосинтез после удаления замыкательной пластинки с концов фрагментов, при наличии костного дефекта более 2 см — костную пластику или компрессионно-дистракционный остеосинтез.
Травматический остеомиелит. При травматических переломах нижней челюсти течение раневого процесса иногда осложняется развитием травматического остеомиелита. При переломах верхней челюсти подобное осложнение встречается крайне редко.
Не всякий инфекционио-воспалительный процесс при переломе челюсти следует рассматривать как остеомиелитический.
Воспалительный процесс, развивающийся лишь в месте первичного повреждения кости без распространения его на отдаленные от концов фрагментов участки неповрежденной костной ткани, следует рассматривать как нагноение костной раны. Этот процесс при своевременном и активном лечении быстро претерпевает обратное развитие, не сопровождающееся некрозом костных балок и образованием секвестров, существенно не отражается на консолидации отломков.
Перелому нижней челюсти всегда сопутствуют ушиб, разрыв мягких тканей, кровоизлияния, образования гематом, что является благоприятным моментом для развития абсцесса или флегмоны. Своевременос вскрытие гнойника и проведение антимикробной, дез-
455
интоксикационной, общеукрепляющей терапии приводят к купированию воспалительного процесса без появления клинических признаков некроза костной ткани. Однако неадекватная и несвоевременная терапия гнойного процесса в околочелюстных мягких тканях может способствовать развитию травматического остеомиелита.
Для травматического остеомиелита характерно развитие гнойно-некротического процесса в первично неповрежденной костной ткани, расположенной на определенном удалении от щели перелома. Причинами травматического остеомиелита являются грубые нарушения микроциркуляции в отломках челюсти, связанные с нарушением иннервации сосудов, и изменения в обмене веществ. Вследствие замедления регенерации сосудов и нарушения васкуляризации зоны перелома замедляется остеокластическая резорбция костной ткани, погибшей при травме или в результате воспаления. Это является одним из существенных звеньев в патогенезе травматического остеомиелита. Для травматического остеомиелита нижней челюсти характерно превалирование периостального типа остеогенеза по эн-хондральному типу вследствие гипоксии тканей. Развитию травматического остеомиелита способствуют позднее обращение больного в лечебное учреждение; инфицирование костной ткани через щель перелома содержимым рта вследствие разрыва слизистой оболочки альвеолярного отростка; наличие зубов (корней) в щели перелома или неподалеку расположенных от нее зубов с хроническими одон-тогенными очагами; отслойка мягких тканей от концов костных фрагментов; образование гнойников в околочелюстных мягких тканях, что значительно ухудшает кровоснабжение и иннервацию кости;
нарушение регионарного кровообращения и трофики тканей в зоне повреждения; несвоевременная и недостаточно эффективная иммобилизация отломков челюстей; снижение иммунологической реактивности организма и неспецифических факторов защиты его. При неблагоприятных условиях нагноение костной раны может закончиться травматическим остеомиелитом, т. е. некрозом первично неповрежденных участков костной ткани.
Травматический остеомиелит чаще развивается у лиц с сочетан-ной травмой, когда по характеру преобладающего повреждения больной находится в травматологическом (нейрохирургическом и др.) отделении и специализированная помощь по поводу перелома челюсти оказывается несвоевременно; при наличии тяжелых сопутствующих заболеваний; несоблюдении лечебного режима и неудовлетворительном гигиеническом состоянии полости рта.
В клинической картине травматического остеомиелита выделяют острую, подострую и хроническую стадии.
Острая стадия травматического остеомиелита в отличие от таковой при одонтогенном остеомиелите протекает менее бурно и без признаков выраженной интоксикации. Связано это с постепенным проникновением патогенных микроорганизмов (преимущественно ге-молитического стафилококка) из щели перелома в глубь костного вещества. При открытой ране создаются условия для оттока воспалительного экссудата, снижается всасываемость продуктов жизне-
456
деятельности микроорганизмов и распада ткани, что уменьшает выраженность интоксикации.
Сроки развития острой стадии от момента травмы могут быть различными (через 2—3, 5—7 и более дней). Состояние больного значительно ухудшается, повышается температура тела, появляется потливость, усиливаются боли в области перелома. В околочелюстных мягких тканях возникает сначала отек, затем воспалительный инфильтрат, в котором в дальнейшем отмечаются очаги размягчения тканей (флегмона, абсцесс). Слизистая оболочка в области перелома также отекает, надкостница инфильтрируется, затем формируется поднадкостничный гнойник.
Лечение в этой стадии заболевания заключается во вскрытии гнойников, проведении лекарственной терапии, направленной на ликвидацию острых воспалительных явлений в околочелюстных мягких тканях. Обязательно следует удалить зуб из щели перелома, обеспечить хорошую иммобилизацию отломков, если этого не было сделано до развития острого воспалительного процесса. При вскрытии гнойного очага необходимо бережно относиться к надкостнице (не отслаивать ее).
В случае травматического остеомиелита окончательного выздоровления не наступает. Послеоперационная рана полностью не эпи-телизируется, формируются свищи со скудным гнойным отделяемым. Иногда из них выбухает грануляция. Свищи могут быть на коже, в области удаленного зуба или других участках слизистой оболочки. Они могут функционировать в течение длительного времени, самопроизвольно, как правило, не закрываются. Общее самочувствие больного улучшается. Нормализуются лабораторные показатели крови. Процесс приобретает подострое, а затем хроническое течение. Начинается процесс отграничения погибшей ткани от здоровой — формирование секвестров. В хронической стадии заболевания заканчивается формирование секвестров (к концу 3—4-й недели, нередко несколько позже). Наряду с деструкцией костной ткани отмечаются репаративные процессы в ней, направленные на образование костной мозоли.
На четко выполненных рентгенограммах на 3-й неделе от момента перелома можно обнаружить очага деструкции костной ткани. По краям костных фрагментов видна зона резорбции кости, могут определяться мелкие секвестры (чаще краевые) в виде плотной тени неправильной формы (рис. 121). Располагаются они снаружи от зоны просветления, которая к этому времени хорошо определяется. Между костными фрагментами прослеживается легкая, менее плотная тень — формирующаяся костная мозоль.
Лечение в подострой стадии направлено на предупреждение обострения процесса и стимуляцию защитных сил организма с целью ускорения формирования секвестров и образования костной мозоли. Для этого назначают метилурацил по 1 таблетке 3 раза в день в течение 10—14 дней, витамин С по 1—2 г в сутки в течение 7—10 дней (при отсутствии заболеваний почек); витамив Bi — в виде 5% раствора. Be — 5% по 2 мл через день (10—15 инъекций);
457
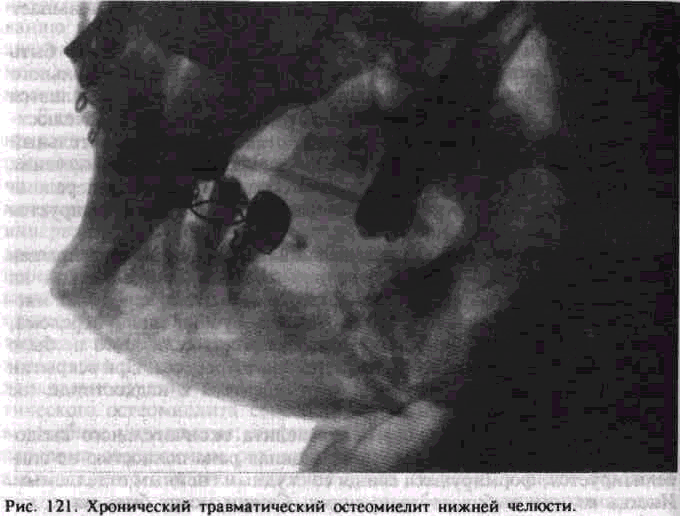
аутогемотерапию, дробное переливание плазмы крови; общее УФО;
УВЧ-терапию; рациональное питание. Пища должна содержать достаточное количество белков, жиров и углеводов.
В хронической стадии, кроме указанного лечения, необходимо удалить секвестр. Оптимальные сроки для секвестрэктомии — 3—4 нед от момента травмы. Однако при вялотекущем процессе и значительной протяженности демаркационной линии эти сроки могут увеличиться на 1—2 нед. Гнойно-некротический процесс в кости угнетает репаративный остеогенез, является причиной образования ложного сустава.
Операцию чаще всего проводят внеротовым доступом, рассекая ткани до кости по старому рубцу. Удаляют секвестры, стараясь не разрушить образовавшуюся спайку между фрагментами с внутренней стороны. Концы костных фрагментов освежают до появления кровоточащих точек из губчатого вещества. При недостаточной иммобилизации показано проведение остеосинтеза (желательно внеоча-гового) с помощью аппаратов. Возможно применение накостных пластинок на шурупах. При наличии костного дефекта восполняют его костным трансплантатом. Костную рану следует тщательно изолировать от полости рта, наложив глухие швы на слизистую оболочку. Наружную рану ушивают, оставляя в ней резиновый выпускник на 24—48 ч. Обязателен тщательный уход за полостью рта.
Профилактика травматического остеомиелита заключается в следующем.
458
1. Ранняя и эффективная иммобилизация костных отломков (после первичной хирургической обработки раны, если она показана).
2. Своевременное удаление зубов из щели перелома и зубов с хроническими воспалительными очагами, расположенными около нее.
3. Тщательная изоляция щели перелома от полости рта после промывания ее антисептическими растворами.
4. Проведение терапии, направленной на восстановление микроциркуляции в отломках (назначение антикоагулянтов; введение растворов, улучшающих реологические свойства крови и др.).
5. Раннее применение антибиотиков, чувствительных к костной ткани.
6. Проведение общеукрепляющей терапии, направленной на создание оптимальных условий для сепаративного остеогенеза.
7. Тщательный уход за полостью рта.
Переломы нижней челюсти огнестрельного происхождения бывают чаще всего многооскольчатыми и сопровождаются существенными повреждениями мягких тканей. Вокруг костных осколков, которые не имеют связи с мягкими тканями, может развиться гнойный воспалительный процесс. Они выделяются из раны в процессе очищения ее, следующего за нагноением. Однако это не сопровождается образованием секвестров и не является признаком огнестрельного травматического остеомиелита. Для него характерно возникновение некроза в зоне кости, подвергшейся воздействию бокового удара и молекулярного сотрясения с развитием воспалительной реакции, формированием секвестра, регенерацией костной ткани. При осмотре этот участок кости не изменен. Однако при пробном удалении (скусывании) кости с концов фрагментов добиться кровотечения уже в конце первых суток после ранения не удается, что свидетельствует о глубоких трофических нарушениях, приводящих к гибели остеоцитов. Некрозу костной ткани способствуют повреждение костного мозга, разрыв интимы сосудов и их тромбоз, кровоизлияния в поврежденной и прилегающей кости, отслойка мягких тканей, проникновение в кость микрофлоры.
В развитии огнестрельного травматического остеомиелита различают острую, подострую и хроническую стадии. Для острой стадии характерно медленное стихание острых воспалительных явлений, развившихся после огнестрельного ранения, если обработанная рана не была ушита наглухо. Если же были наложены глухие швы, то возможно развитие абсцесса или флегмоны. Лечение будет заключаться в снятии швов, проведении дополнительных разрезов (при показаниях), назначении лекарственной терапии, направленной на купирование острых воспалительных явлений.
На 8—12-й день после ранения наступает подострая стадия. В это время вместе с гноем могут отходить мелкие костные осколки, не удаленные при ПХО. Формируются свищи, из которых выбухают грануляции. Начинается процесс отграничения некротизированной кости от здоровой. Лечение в этой стадии должно быть направлено на стимуляцию защитных сил организма и профилактику обострения воспалительного процесса.
459
В зоне формирующегося секвестра образуется новая остеоидная ткань. Она формирует секвестральную полость. Оптимальным сроком для удаления секвестра при огнестрельном травматическом остеомиелите считают 6—8 нед после ранения. Проводя секвестрэк-томию, иссекают фиброзную капсулу в области концов отломков, оставляя ее на внутренней поверхности. Удаляют не только секвестры, но и зубы, корни которых не закрыты костной тканью. С конца фрагментов снимают фрезой склерозированную костную ткань до появления кровоточащих точек. Рану тщательно изолируют от полости рта. Проводят внеочаговую иммобилизацию отломков. Рану со стороны кожи ушивают наглухо, оставляя выпускники на 24— 48 ч. При дефекте кости более 2 см показано проведение костной пластики. Может быть применен компрессионно-дистракционный остеосинтез. Особое значение имеет уход за полостью рта.
Профилактика огнестрельного травматического остеомиелита — своевременная и радикальная хирургическая обработка с тщательной ревизией раны, изоляция костной раны от полости рта, эффективная иммобилизация отломков челюсти, антимикробная и общеукрепля-ющая терапия, уход за полостью рта.
Травматический гайморит. Осложнением перелома верхней челюсти, чаще огнестрельного, может быть травматический гайморит. Однако он может развиться после неогнестрельного перелома верхней челюсти или скуловерхнечелюстного комплекса, если осколки передней, реже — наружной стенки верхнечелюстной пазухи внедряются в нее. Это осложнение возникает, если не была проведена ПХО раны или она была недостаточно радикальной. При повреждении стенок пазухи слизистая оболочка ее разрывается и отслаивается от костного остова. При заживлении раны формируются замкнутые полости с эпителиальной выстилкой внутри. Со временем в пазухе развиваются полипы. Обнаженные участки костной ткани покрываются грануляциями. Затем они превращаются в рубцовую ткань, внутри которой могут быть замурованы инородные тела. Все это создает условия для поддержания хронического воспалительного процесса в верхнечелюстной пазухе, что сопровождается формированием свищей с гнойным отделяемым в рубцово-измененных мягких тканях подглазничной области.
Острый период травматического гайморита характеризуется формированием гнойников в тканях, прилежащих к верхней челюсти (абсцесс, флегмона). Поэтому диагностировать его, как правило, не удается. В хронической стадии больные отмечают ухудшение носового дыхания, наличие гнойного отделяемого из носа, головную боль, чувство тяжести в области верхней челюсти, быструю утомляемость, иногда появление припухлости в мягких тканях подглазничной области. При осмотре определяются рубцы в подглазничной или скуловой области, среди которых могут быть свищи с гнойным отделяемым. При передней риноскопии отмечаются гапертрофия носовых раковин, гнойное отделяемое под средней носовой раковиной.
Лечение хронического травматического гайморита оперативное. Проводят радикальную операцию на верхнечелюстной пазухе. Ис-
460
секают рубцовую ткань, заполняющую пазуху, раскрывают все образовавшиеся замкнутые полости и формируют единую полость в пределах анатомических границ верхнечелюстной пазухи. Обязательно создают искусственное соустье с нижним носовым ходом.
Профилактика хронического травматического гайморита — своевременная и радикальная ПХО огнестрельной раны в области верхней челюсти, включающая ревизию верхнечелюстной пазухи, иссечение нежизнеспособной слизистой оболочки ее, фиксацию неизмененной слизистой оболочки к костному остову с помощью тампона, формирование искусственного соустья с нижним носовым ходом.
При неогнестрельном переломе верхней челюсти или скуловой кости, если он сопровождается ранением околочелюстных мягких тканей, профилактика травматического гайморита не отличается от таковой при огнестрельном переломе. Если же ПХО костной раны не показана, а рентгенологически определяется понижение прозрачности верхнечелюстной пазухи (гемосинус), необходимо пунктировать ее, промыть антисептическим раствором и ввести антибиотик широкого спектра действия. Через пункционную иглу в верхнечелюстную пазуху можно провести тонкий хлорвиниловый катетер, что позволяет регулярно промывать пазуху в течение 5—7 дней без дополнительного прокола ее стенки. Целесообразно назначать сосудосуживающие капли в нос (не реже 4—5 раз в сутки) для анемизации слизистой оболочки среднего носового хода.
Возможны и другие осложнения: формирование слюнных свищей, повреждение ветвей лицевого нерва, косметические изъяны, расстройства психики вследствие обезображивания лица, осложнения воспалительного характера (менингит, сепсис и др.).
ВЫВИХ НИЖНЕЙ ЧЕЛЮСТИ
В норме при максимальном открывании рта головка нижней челюсти вместе с внутрисуставным диском устанавливается на заднем скате суставного бугорка. Чрезмерному выдвижению головки вперед за вершину бугорка препятствуют высота его, связочный аппарат, прекращение сокращения мышц. Однако при чрезмерном опускании нижней челюсти суставная головка иногда соскальзывает на передний скат суставного бугорка. Возникает одно- или двусторонний передний вывих нижней челюсти (рис. 122, а). Чаще всего вывих происходит при зевании, смехе, кашле, рвоте, попытке откусить большой кусок, а также при удалении зуба, коща на опущенную нижнюю челюсть производят слишком большое давление щипцами. Он может произойти при открывании рта роторасшири-телем, при неожиданно возникших болевых ощущениях во время лечения зубов, в период зондирования пищевода или желудка, при нанесении удара по нижней челюсти.
При двустороннем вывихе больные не могут членораздельно изложить жалобы, так как не могут закрыть рот. Мимикой и жестами они дают понять врачу о наличии сильной боли в верхнем отделе
461

околоушных областей, желании закрыть рот, об обильном слюнотечении. Конфигурация лица изменена вследствие удлинения нижней трети его и смещения подбородка кпереди. Изо рта обильно выделяется слюна, язык же сухой. Собственно жевательные мышцы напряжены и отчетливо контурируют в виде валиков. Ткани впереди козелка уха слева и справа западают, а под скуловой дугой <с двух сторон симметрично) пальпируются сместившиеся головки мыщел-ковых отростков. Пальпировать их через наружный слуховой проход не удается. При попытке закрыть больному рот надавливанием на подбородочный отдел снизу вверх нижняя челюсть оказывает пружинящее сопротивление. Это сопровождается болевыми ощущениями. При пальпации переднего края ветви нижней челюсти со стороны полости рта четко определяется сместившийся кпереди венечный отросток. Прикус открытый, так как контактируют лишь последние большие коренные зубы. На рентгенограмме, выполненной в боковой проекции, четко определяется головка нижней челюсти, расположенная на переднем скате суставного бугорка. Суставная
462
впадина свободная. Более информативна вся эта картина на томо-грамме нижней челюсти, сделанной в боковой проекции.
Двусторонний вывих следует дифференцировать от двустороннего перелома мыщелковых отростков. При переломе подбородок смещен кзади, амплитуда движения нижней челюсти значительная, запа-дение мягких тканей впереди козелка уха наблюдается редко. Надавливание на подбородок кверху приводит к смыканию фронтальных зубов и сопровождается выраженными болевыми ощущениями в области козелка уха. На рентгенограмме видна щель перелома.
При одностороннем вывихе жалобы больных по существу мало чем отличаются от уже приведенных. Конфигурация лица изменена вследствие смещения подбородка кпереди и в неповрежденную сторону. Остальные признаки аналогичны приведенным, но будут определяться с одной стороны. Зубы не смыкаются, средняя линия смещена в противоположную от повреждения сторону. Односторонний вывих следует дифференцировать от одностороннего перелома мыщелкового отростка. Для него характерно смещение средней линии в сторону перелома. Головку нижней челюсти можно пальпа-торно определить через наружный слуховой проход в суставной впадине. Амплитуда движения нижней челюсти достаточная, зубы на стороне перелома плотно контактируют.
Задний вывих встречается редко, происходит при ударе в область подбородка. Головка челюсти смещается кзади (рис. 122, б). Это иногда сопровождается разрывом капсулы сустава и переломом костной стенки слухового прохода, вследствие чего из наружного уха возможно кровотечение.
Привычный вывих возникает у лиц с плоской головкой нижней челюсти или плоским суставным бугорком, при слабом связочном аппарате сустава и растянутой суставной сумке. В этих случаях вывих может возникнуть при зевании, умеренном давлении на челюсть, в момент кашля или чиханья. Характерны самопроизвольное его вправление и перемещение головки челюсти в правильное положение без врачебного вмешательства.
Лечение. Метод Гиппократа. Для вправления двустороннего вывиха больного следует усадить так, чтобы нижняя челюсть его находилась на уровне локтевого сустава опущенной руки врача или немного ниже. Большие пальцы рук врач помещает на жевательные поверхности нижних больших коренных зубов, а остальными захватывает нижнюю челюсть снизу. Вправляемая головка нижней челюсти должна проделать путь, обратный таковому при ее выви-хивании: вниз, назад и кверху. Для этого врач большими пальцами производит умеренное давление вниз, постепенно увеличивая усилие. Это позволяет безболезненно растянуть волокна жевательных мышц. Резкое же нажатие на зубы сопровождается рефлекторным сокращением их и появлением боли. Недооценка этого положения нередко является причиной неудачи при вправлении вывиха. Через некоторое время следует подтянуть подбородок вверх, одновременно отдавливая задний отдел челюсти вниз. Сочетая эти два противоположно направленных усилия, удается низвести головку челюсти
463
вниз. После этого нижнюю челюсть следует сместить назад и подтянуть области углов ее вверх. Соскальзывание головки во впадину по заднему скату бугорка сопровождается энергичным смыканием зубов (рис. 122, в). Поэтому врач должен обернуть несколькими слоями марли большие пальцы или своевременно переместить их на вестибулярную поверхность альвеолярного отростка. После вправ-ления вывиха больному следует наложить подбородочную пращу на 3—5 дней, рекомендовать прием мягкой пищи и запретить открывать широко рот в течение 7—10 дней. При одностороннем вывихе указанные приемы проводят на стороне вывиха.
Предварительное введение 3—5 мл 2% раствора новокаина в латеральную крыловидную мышцу (именно преимущественно она удерживает головку челюсти в неправильном положении) позволяет устранить контрактуру ее и создает благоприятные условия для вправления вывиха. При анестезии по М. Д. Дубову, пальпаторно определяют вывихнутую головку челюсти. Вкол иглы делают впереди головки строго под скуловой дугой, продвигают иглу через вырезку нижней челюсти несколько кзади (к головке челюсти) на 2—2,5 см. На этой глубине вводят раствор анестетика.
Иногда умеренным надавливанием на передний край ветви челюсти вниз и кзади удается поставить головку челюсти в правильное положение.
Метод Г. Л. Блехмана. В преддверии полости рта врач определяет положение венечных отростков. Указательными пальцами надавливает на них кзади и вниз. Это приводит к расслаблению жевательных мышц и перемещению головки нижней челюсти в правильное положение.
Эту манипуляцию можно проводить внеротовым способом, пальпаторно определив под скуловой костью венечные отростки (Ю. Д. Гершуни). Для вправления вывиха по методу этого автора следует через ткани щеки произвести давление большими пальцами на венечные отростки кзади и вниз.
Застарелый передний вывих сроком более 4—5 нед не всеща удается устранить приведенными методами. В этом случае более эффективным является метод В. Попеску. Положение больного лежа на спине. При максимально открытом рте ему вводят между большими коренными зубами тугие марлевые валики диаметром 1,5— 2 см. Надавливают на подбородок снизу вверх, что приводит к перемещению головки нижней челюсти вниз. Затем надавливают на подбородок в направлении кзади, перемещая головку в суставную впадину. После вправления вывиха проводят иммобилизацию нижней челюсти в течение 2—3 нед. Это вмешательство осуществляют под обезболиванием (местным или общим). Если установлению головки в правильное положение мешает деформированный суставной диск, последний удаляют.
При вправлении заднего вывиха большие пальцы рук врач располагает между вестибулярной поверхностью альвеолярного отростка нижней челюсти и косой линией у последнего большого коренного зуба. Остальными пальцами, как и при вправлении переднего вы-
464
виха, захватывают тело нижней челюсти. Большими пальцами смещают нижнюю челюсть вниз, а остальными перемещают ее кпереди. Это позволяет установить головку в правильное положение. Накладывают подбородочную пращу на 2—3,5 нед.
Лечение привычных вывихов может быть консервативным и оперативным. Консервативное лечение предполагает терапию основного заболевания, на фоне которого развилась патология височно-нижнечелюстного сустава (подагра, полиартрит), и укрепление капсулы сустава и его связок. Большое значение имеет ограничение движения в суставе, что достигается различными ортопедическими аппаратами или шинами.
Аппарат Петросова ограничивает открывание рта до уровня, при котором не происходит смещения суставной головки за пределы суставного бугорка. Он состоит из двух коронок на верхние зубы и двух на нижние зубы и шарнира-ограничителя, фиксированного на них и установленного для каждого больного индивидуально.
Аппарат Бургонской и Ходоровича состоит из двух коронок, фиксированных на малых или больших коренных зубах верхней и нижней челюстей. К коронкам припаяны под углом 45° к жевательной поверхности по одной втулке. Через них пропущена и закреплена полиамидная нить строго определенной для каждого больного длины. Она ограничивает амплитуду движения суставной головки. Для этих же целей можно использовать шину на верхнюю челюсть с пелотом, который, упираясь в слизистую оболочку переднего края ветви нижней челюсти, ограничивает открывание рта (шина Ядровой). Применение этих аппаратов создает условия, способствующие уменьшению размеров суставной капсулы, укрепляет связочный аппарат сустава.
Оперативные методы лечения направлены на увеличение высоты суставного бугорка, углубление суставной впадины, создание дополнительного упора для головки нижней челюсти спереди от бугорка, укрепление суставной капсулы.
ТЕРМИЧЕСКИЕ ОЖОГИ
По данным ВОЗ, термические поражения тела человека занимают третье место среди других травматических повреждений. Из пострадавших 70% получают ожоги в быту от горящей одежды или открытого пламени, горячих предметов, горячих жидкостей, поражения электрическим током или химическими веществами. Ожог может быть вызван тепловым излучением. В мирное время ожоги лица и головы составляют около 24,5% всех Ожеговых поражений человека. Во время Великой Отечественной войны в армейском районе ожоги лица и головы составляли 3,5% всех повреждений челюстно-лицевой области. В случае применения ядерного оружия ожоги могут составить более 75% всех поражений (в комбинации с механической травмой и проникающей радиацией). В период военных действий в качестве зажигательного средства могут быть применены напалмы, пирогели, термит, белый фосфор. Напалмы
465
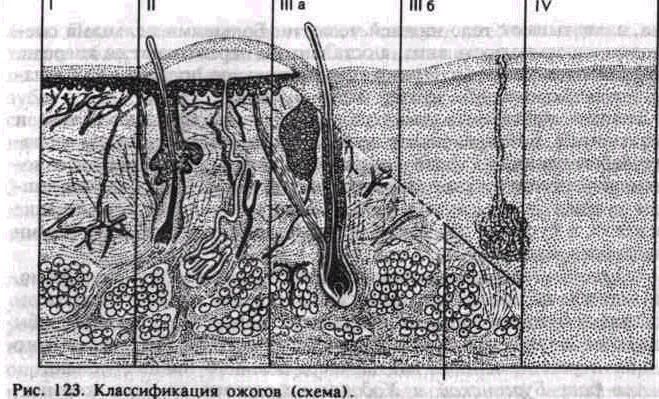
при горении дают температуру 800—1100 °С, фосфор — 800— 1200°С, пирогели — 1400—1800 °С, термит — 2810—3010 °С. Высокая температура разрушает клетки в месте воздействия ее на ткани Клетки быстро повреждаются при температуре 51 °С и выше. При этом возникают необратимые изменения белков, липидов и углеводов Хорошо проводят тепло нервные стволы и кровеносные сосуды, плохо — костная ткань.
Кожа препятствует прогреванию подлежащих тканей, поэтому толщина ее в различных анатомических областях имеет значение для исхода термического воздействия. Толщина кожи колеблется от 2 до 4 мм, а слой эпидермиса на лице составляет 0,1—1,17 мм.
Различают 4 степени ожогов (рис. 123).
I степень. Поврежден эпидермис, появляются покраснение и отек кожи, умеренная болезненность. На 2—3-й день эти признаки исчезают, пораженный эпидермис слущивается, ожогоаая поверхность эпителизирустся На месте очага некоторое время может сохраняться пигментация, которая в последующем исчезает бесследно.
II степень. Поврежден не только эпидермис, но и поверхностный (сосочковый) слой дермы. На фоне гиперемированной кожи образуются пузыри с прозрачной желтоватой жидкостью. Под крышкой пузыря определяется влажная ткань ярко-красного или розового цвета с выраженной болевой чувствительностью Рана эпителизи-руется в течение 1—2 нед без образования рубцов.
Ilia степень. Эпидермис, сосочковый и сетчатый слой дермы разрушены Не повреждены лишь волосяные фолликулы и потовые железы. Ожоговая поверхность может быть представлена пузырями, струпом или одновременно тем и другим Пузыри имеют значительные размеры, напряжены Они заполнены жидким или желеобразным содержимым желтоватого цвета Дно ожоговой раны (под пузырем) ярко-розового цвета, влажное. Болевая чувствительность сохранена полностью или снижена Струп может быть воскового,
466
светло-желтого и коричневого цвета Поверхность его эластична, болевая чувствительность снижена, тактильная — сохранена. Возможна самостоятельная эпителизация ожоговой поверхности в течение 4—б нед с образованием негрубых рубцов Иногда возникают келоидные рубцы, приводящие к функциональным расстройствам.
Шб степень. Эпидермис и дерма с волосяными фолликулами и потовыми железами полностью разрушены Возможно повреждение подлежащих тканей Ожоговая поверхность может быть представлена струпом желтого, серого или коричневого цвета, но более темного, чем при ожоге Ilia степени. Образующиеся пузыри заполнены геморрагическим содержимым. Дно раны сухое, тусклое, с белыми пятнами или полностью белесоватое. Оно может иметь мраморный рисунок. Болевая чувствительность резко снижена или отсутствует. Образовавшаяся после отторжения струпа гранулирующая рана заживает с образованием грубых рубцов. Сроки заживления зависят от размеров и локализации ожога. Ожоги Ilia и Шб степени трудно дифференцировать между собой по клиническим признакам.
IV степень. Вместе с эпидермисом и дермой поражены подкожная жировая клетчатка, фасции, мышцы, иногда и кости. Ожоговая поверхность представлена плотным некротическим струпом различной толщины, коричневого или черного цвета. Болевая чувствительность отсутствует. В первые часы после травмы ожог IV степени может быть достоверно определен лишь при обугливании. Заживление ожогов IV степени происходит крайне медленно и может сопровождаться формированием значительных дефектов тканей.
Ожоги I, II и II 1а степени относят к поверхностным, когда частично сохраняются клетки эпидермиса или элементы дермы, что является источником для самопроизвольной эпителизации ожоговой раны Ожоги Шб и IV степени являются глубокими, при них кожный покров самостоятельно не восстанавливается.
Диагностировать глубину ожога в первые часы после получения его трудно В клинике может быть использован следующий прием. Пораженные ткани осматривают с некоторого расстояния и сбоку. При поверхностном ожоге обожженная ткань отечна и приподнята над неповрежденной кожей. Дно раны увлажнено и блестит. При глубоком ожоге пораженные ткани сухие, плотные или сморщенные и расположены ниже поверхности неповрежденной кожи. Глубина ожога может быть установлена с помощью определения болевой чувствительности. При поверхностных ожогах (I—Ша степени) она сохранена, при глубоких (Шб—IV степени) — отсутствует. Более точно глубина ожога может быть определена к концу 1—2-й недели.
Для оценки тяжести повреждения большое значение имеет определение не только глубины, но и площади ожога. Ее выражают в процентах к общей поверхности тела Для этого используют правило «девяток». Согласно ему, площадь головы, шеи, верхней конечности равна 9% общей поверхности тела. Площадь передней, задней поверхности туловища и нижней конечности составляет 18% (2 раза по 9%) общей поверхности тела, площадь ладони взрослого человека — 1% Для определения площади ожога можно исполь-
467
зовать бумажный шаблон кисти больного. В клинической практике для измерения площади ожога используют правило «девяток» и правило «ладони». Тяжесть состояния больных во многом определяется возрастом пострадавшего и выраженностью ожога дыхательных путей. В практической работе у одного и того же больного могут быть поверхностные и глубокие ожоги в сочетании с поражением дыхательных путей и без него. Тяжесть ожоговой травмы помогает оценить индекс тяжести поражения (ИТП). Согласно ему, 1% ожога II—Ilia степени соответствует 1 единице, 1% глубоких ожогов <Шб—VI степень) — 3 единицам. Ожоги I степени не учитываются. При наличии ожогов дыхательных путей к ИТП прибавляют 30 единиц.
Ожоговая болезнь развивается при относительно обширной термической травме: при глубоких ожогах, занимающих более 15% поверхности тела у взрослых и 10% — у детей и стариков. Поверхностные и ограниченные по площади глубокие ожоги не сопровождаются ожоговой болезнью. При изолированных ожогах головы, лица и шеи ожоговая болезнь развивается крайне редко. Различают 4 периода ожоговой болезни: I — ожоговый шок; II — острая ожоговая токсемия; III — ожоговая септикотоксемия; IV — рекон-валесценция.
Название каждого периода предопределяет ее патогенетическую направленность.
Особенности ожогов головы, лица и шеи. Поверхность лица составляет 3,12% общей площади тела. Хорошая иннервация и васкуляризация лица, неблагоприятное психическое состояние пострадавшего при обезображивании лица обусловливают тяжесть его состояния даже при изолированных ожогах лица II—IV степени. Рельеф лица неровный, кожа тонкая и неодинаковой толщины в различных областях его. Поэтому на лице даже на близких друг к другу участках при воздействии одного и того же термического агента могут возникнуть различные по глубине ожоги — от самых поверхностных до глубоких. Глубокие ожоги возникают чаще на выстоящих участках лица: надбровных дугах, ушах, носе, скуловой области, губах, подбородке, нередко поражаются ткани лба и веки. Ожоги лица часто сочетаются с ожогом дыхательных путей, кистей рук (рис. 124). Они сопровождаются выраженной болезненностью и значительным отеком тканей, который появляется в первые часы после травмы и быстро нарастает. Часто поражаются надбровные дуги. При глубоких ожогах на месте бровей образуется тонкий рубец, который усиливает выворот верхнего века. Роста волос не бывает.
Ожоги ушных раковин нередко бывают глубокими, вплоть до обугливания с повреждением хряща. Развивающийся хондрит сопровождается значительным отеком, гиперемией тканей ушной раковины, резкой болезненностью. Над участками нагноения появляется флюктуация вследствие скопления экссудата. После отторжения погибших участков хряща возникают дефекты и деформации ушных раковин. При тотальном поражении ушных раковин они тверды на ощупь, безболезненны, имеют белый или темный цвет.
46Й
Нос (наружный) имеет сложную анатомию. Кожа спинки носа тонкая. Под ней располагается незначительный слой рыхлой соединительной ткани и нет подкожной жировой клетчатки. В области крыльев носа расположены тонкие хрящи. Чаще при ожоге страдают кончик и крылья носа, иногда вся его поверхность. Нередко повреждаются крыльные и треугольные хрящи, что приводит к развитию хондрита с последующим их некрозом. Возникают дефекты тканей носа, стойкая деформация его.
При ожогах тканей скуловой области и щек могут погибнуть ткани до околоушной фасции с обнажением околоушной слюнной железы. Рубцевание тканей этих областей приводит к вывороту нижнего века и смещению угла рта кнаружи. Возможен некроз скуловой кости.
Губы — подвижный отдел лица. Они играют большую роль в приеме пищи. Красная кайма губ не содержит потовых и слизистых желез, волосяных луковиц. Покровный эпителий ее тонок и прозрачен. При ожогах губ красная кайма нередко некротизируется и не восстанавливается. Образующиеся корки травмируются, кровоточат, формирующиеся трещины вызывают боль и создают значительные трудности при приеме пищи. Вследствие отека красная кайма выворачивается, образуется «рыбий рот». Ожоги губ могут привести не только к нарушению формы приротовой области, но и к образованию микростомы и затруднению приема пищи через рот.
Вместе с нижней губой поражаются ткани подбородка. У мужчин корочки ожоговой раны прочно соединяются с волосами, что причиняет значительные неудобства пострадавшему и способствует формированию на этом участке рубца с неровной поверхностью.
Глубокие ожоги лба могуть привести к повреждению лобной кости с последующим некрозом наружной компактной пластинки ее, развитием фронтита. Не исключена возможность распространения воспалительного процесса на твердую мозговую оболочку.
Веки меньше страдают, так как при ожоге лица рефлекторное сокращение мышц уменьшает площадь кожи век, подвергающихся термическому воздействию. При воздействии сильного термического агента возможно тотальное поражение век с обнажением склеры и роговицы глаза и даже ожогом их. Отек век всегда значителен и уменьшается лишь к 5—6-му дню. Ресничные края часто некроти-зируются и покрываются гнойными корочками. Неправильное положение сохранившихся ресниц приводит к травме роговицы и развитию кератита. Рубцовый выворот век сопровождается деформацией хрящевой пластинки, даже если она не подвергалась термическому воздействию. При ожогах век необходимо оценить состояние глаз. При повреждении тканей глаза в лечении больного необходимо участие окулиста.
Ожоги волосистой части головы бывают ограниченными и глубокими, реже — распространенными. Нередко чередование глубоких и поверхностных очагов поражения. Волосистый покров головы может сохраняться длительно даже при ожогах III степени. При глубоких ожогах возможен некроз костей черепа. Отторжение погибших
469
участков кости происходит крайне медленно, поэтому показано оперативное удаление их с последующей кожной пластикой образовавшегося дефекта.
Ожоги шеи нередко сочетаются с ожогами нижней трети лица и грудной клетки. Чаще наблюдаются ожоги передней поверхности шеи, реже — боковых, относительно редко — задней поверхности и циркулярные. Глубина их может быть неодинаковой на различных участках шеи. Ожоги шеи сопровождаются развитием глубоких рубцов, приводящих к значительной деформации ее даже при ожогах Ilia степени. Это обусловлено поражением расположенной под тонкой кожей подкожной мышцы шеи. В тяжелых случаях возможно сращение подбородка с грудной клеткой, что исключает движения головы. Нижняя губа оттягивается книзу, выворачивается, рот не закрывается, отмечается постоянное слюнотечение.
Таким образом, к особенностям ожогов лица следует отнести выраженный отек тканей и резкую болезненность в зоне поражения, формирование ожогов различной степени на близлежащих участках. Степень (глубина) ожога при воздействии одного и того же термического фактора на лице будет большая, чем на других участках тела. Ожоги лица часто сочетаются с ожогами верхних дыхательных путей.
Ожоги слизистой оболочки полости рта, носоглотки, реже гортани вызываются раскаленными газами. Они всегда поверхностные. Клинически определяются обгоревшие волоски носовых отверстии, гиперемия и отек слизистой оболочки. На этом фоне могут быть участки с серовато-белым налетом. Возможно нарушение звучности голоса. Глубокие ожоги слизистой оболочки гортани, рта, трахеи и бронхов возможны лишь в случае длительного воздействия высокой температуры при нахождении пострадавшего в закрытом помещении, в очагах лесных пожаров. Слизистая оболочка трахеи и бронхов, реже ткань легкого могут поражаться при вдыхании продуктов горения. У таких больных развивается кашель с мокротой, в которой содержится сажа, имеются признаки нарушения внешнего дыхания. Наиболее тяжело проявляются комбинированные поражения органов дыхания раскаленным газом (воздухом), продуктами горения и отравляющим их воздействием.
Лечение больных с ожогами, в том числе лица, включает комплекс общих и местных воздействий на организм пострадавшего и пораженную область.
Первая медицинская помощь оказывается на месте происшествия. Необходимо прекратить действие термического агента на ткани любым возможным в данной ситуации способом [облить водой, забросать снегом, песком, накрыть брезентом или одеялом до момента исчезновения пламени (на короткий срок — опасность асфиксии!), сбить пламя и др.]. Нельзя оставлять пострадавшего в вертикальном положении, так как оно способствует распространению пламени на лицо. Его следует уложить на бок. При загорании одежды нельзя бежать, так как движение воздуха раздувает пламя. Для уменьшения прогрева подлежащих тканей в первые 15—20 мин
470
после термической травмы эффективен холод на обожженную поверхность (холодная вода, пузырь со льдом, смоченное водой полотенце и др.). При немедленном охлаждении обожженной поверхности подкожная температура на глубине 1 см достигает исходной через 20 с, а без охлаждения — через 14 мин. Кроме того, после прекращения воздействия термоагента на кожу температура подлежащих тканей продолжает повышаться. Если нет возможности применить холод, обожженную поверхность следует оставить открытой для охлаждения воздухом. Перед транспортировкой пострадавшего рану желательно закрыть асептической повязкой. При показаниях проводят сердечно-легочную реанимацию.
Доврачебная помощь. Средний медицинский работник может ввести ненаркотические или наркотические анальгетики, сердечно-сосудистые препараты, противостолбнячную сыворотку или анатоксин. Необходимо напоить больного, давая от 0,5 до 2 л воды, в которой растворена 1 чайная ложка поваренной соли и 0,5 чайной ложки питьевой соды (из расчета на 1 л воды) или 5,5 г поваренной соли и 4 г питьевой соды. Прием более 0,5 л чистой воды противопоказан из-за опасности развития водной интоксикации. При показаниях продолжают сердечно-легочную реанимацию. При необходимости транспортировки на обожженное лицо накладывают асептическую повязку с отверстиями для глаз. При поверхностных ожогах кожу смазывают вазелином. При оказании первой и довра-чебной помощи не следует применять мазей на жировой основе, а также дубящих веществ, метиленового синего или бриллиантового зеленого. Все это затрудняет обработку ожоговой раны и определение глубины ожога.
Госпитализации подлежат больные с ожогами 1—11 степени более 10% поверхности тела, с глубокими ожогами, ожогами лица, шеи, органов дыхания, кисти, стопы, крупных суставов, промежности с комбинированными повреждениями. В госпитальных условиях в мероприятиях по жизненным показаниям могут нуждаться больные с ожогами лица, у которых поражены органы дыхания. Не следует накладывать трахеостому больным, если нет признаков асфиксии, в случае поражения трахеи и бронхов продуктами горения, так как это значительно утяжеляет состояние обожженного. Эти поражения лечат консервативно (применение сердечных средств и бронхоли-тиков, кортикостероидных гормонов, ингаляции кислорода и др.). Полость рта орошают 3—5% раствором гидрокарбоната натрия, антисептическими растворами. Если ранее не была введена противостолбнячная сыворотка, то вводят ее. Начинают антибиотикоте-рапию. Аккуратно и щадяще обрабатывают ожоговую рану. Здоровую кожу вокруг пораженных участков протирают бензином, 96% этиловым спиртом или 0,5% раствором нашатырного спирта, можно вымыть кожу водой с мылом. Имеющиеся пузыри орошают раствором фурацилина или другого антисептика. Обрывки эпидермиса удаляют. Пузырь подсекают для удаления жидкости из него. Отслоившийся эпидермис (покрышка пузыря), прилипая к раневой поверхности, выполняет роль биологической повязки, ускоряющей эпителизацию
471
раны. Поэтому иссекать пузырь нельзя. Это делают лишь тоща, когда содержимое его становится «густым» или нагнаивается. Ожоги лица лечат открытым, реже — закрытым способом. Препарат для местного лечения ожогов должен создавать условия для роста эпителия и обладать бактериостатическими свойствами, не раздражать ткани. Главное требование к нему: он не должен тормозить эпите-лизацию раны. При ожогах I степени применяют увлажняющий крем из ланолина, персикового масла и дистиллированной воды в равных количествах; 2% борный вазелин; преднизолоновую или другую мазь, содержащую кортикостероидные гормоны. Можно использовать смесь окиси цинка, талька, глицерина поровну и дистиллированной воды. Допускается обработка обожженной кожи спиртом или спиртсодержащими жидкостями (одеколоном), детским кремом. Раны на лице, если их лечат открытым способом, смазывают мазью или эмульсией 3—4 раза в сутки. Для этого можно использовать 10%, синтомициновую эмульсию, 1% гентамициновую, 0,5% фурацилиновую, 10% анестезинов ую или 10% сульфамилоновую мази. Хорошим действием обладает 1% раствор сульфадиазина серебра (крем на водорастворимой основе).
В лечении ожогов Ilia—IV степени, сопровождающихся омертвением дермы, основной задачей является сначала формирование сухого струпа, а затем ускорение его отторжения. Это создает оптимальные условия для эпителизации раны при ожоге Ilia степени или развития здоровых грануляций на раневой поверхности, дающих возможность провести аутодермопластику (при ожогах II 16—IV степени). Эта задача лучше и быстрее достигается, если рану лечить закрытым способом (под влажно-высыхающей повязкой с антисептиками или антибиотиками). После отторжения струпа при ожоге Ilia степени для ускорения эпителизации можно накладывать масля но-бальзамические повязки, производить УФ-облучение раны. При глубоких ожогах лица первичную и раннюю некрэктомию не применяют, так как приживление свободного трансплантата возможно лишь при условии иссечения некротической ткани в пределах абсолютно неповрежденной. На лице соблюсти это условие не представляется возможным. Кроме того, реальна опасность повреждения лицевого и других нервов, а также выраженного кровотечения. Поэтому раневую поверхность при глубоких ожогах подготавливают к пластическому закрытию постепенно в процессе консервативного лечения. Отторгающиеся в процессе лечения участки струпа аккуратно срезают ножницами, не травмируя жизнеспособные ткани. Гранулирующая рана на лице готова к аутодермопластике, если некротические ткани полностью отторглись, нет признаков гнойного воспаления в ней, грануляции мелкозернистые и розового цвета с узкой каймой молодого эпителия по краям. Толщина кожного трансплантата должна быть 0,3—0,4 мм. При ожогах лица используют только сплошные кожные лоскуты, взятые дерматомом с любого доступного участка тела. Перфорации на лоскуте не делают, так как они ухудшают косметический эффект.
При ожогах век и роговицы I—II степени пораженные участки
472
следует промыть 1 % раствором новокаина, закапывать в глаза 30% раствор альбуцида по 2 капли каждые 3—4 ч. Кроме того, в конъ-юнктивальные мешки необходимо закладывать 2 раза в сутки гид-рокортизоновую, тетрациклиновую, левомицетиновую глазные мази. При болях закапывают 0,25% раствор дикаина. На роговицу накладывают специальные глазные пленки, обладающие обезболивающими и антибактериальными свойствами.
При ожогах ушных раковин, когда выпот между надхрящницей и хрящом еще не нагноился и хрящ сохраняет жизнеспособность, можно аспирировать выпот с помощью шприца и иглы и тем самым предупредить развитие острого хондрита. Если выпот нагнаивается, то гнойник необходимо вскрыть и рану дренировать. Это чаще всего приводит к выраженной деформации ушной раковины, иногда к полной ее утрате. Возможно заращение наружного слухового прохода, что сопряжено со снижением слуха.
При наличии глубоких ожогов волосистой части головы волосы вокруг раны выстригают и выбривают в радиусе 5—7 см. Через 1—2 дня погибшую надкостницу черепа иссекают. Если же она не погибла, ее закрывают влажными повязками для предупреждения от высыхания. Как можно быстрее следует восстановить кожный покров над обнаженной и жизнеспособной надкостницей. При глубоких ожогах может поражаться наружная компактная пластинка костей черепа. Ее следует удалить, не дожидаясь самостоятельного отторжения погибшего участка. Губчатое вещество кости покрывается со временем грануляционной тканью, на которую пересаживают кожный аутотрансплантат.
При глубоких ожогах губ, подбородочной области, щек, когда предполагается образование дефекта тканей, следует заранее заготавливать и перемещать пластический материал для более быстрого (в последующем) устранения его. Для предупреждения Рубцовых контрактур большое значение имеют функциональные методы лечения, правильное положение больного в постели. Наиболее тяжелые последствия вызывают ожоги IV степени, особенно при поражении лицевых костей. Устранение их требует проведения многоэтапных реконструктивных оперативных вмешательств. Бесследно заживают лишь ожоги I и II степени.
Смертность при ожогах зависит от их обширности, глубины и возраста пострадавшего. Для прогноза исхода ожога пользуются правилом сотни. К возрасту больного следует прибавить общую площадь ожога в процентах. Прогноз неблагоприятный, если сумма равна 101 и выше, сомнительный — 81—100, относительно благоприятный — 61—80, благоприятный — 60. Это правило применено лишь у взрослых.
ЭЛЕКТРООЖОГИ
Электроожога возникают в месте контакта тканей с источником электрического тока, где электрическая энергия превращается в тепловую, создавая температуру до 3000—4000°С. Наряду с мест-
473
ными изменениями нарушаются функции различных органов и в первую очередь сердечно-сосудистой системы и дыхания. Даже при кратковременном воздействии электрического тока могут наступить остановка дыхания и фибрилляция сердечной мышцы. Электротравма сопровождается судорожным сокращением мышц без потери или с потерей сознания (I и II степень тяжести соответственно), потерей сознания и нарушением деятельности сердца (III степень) и приводит к клинической смерти (IV степень).
Если при поражении электротоком возникает ожог, то тяжесть электротравмы может быть не столь выраженной, так как обуглившиеся ткани становятся изолятором.
Атмосферное электричество (молния) обладает большей силой и напряжением и вызывает более тяжелое поражение, чем обычное «электричество».
Электроожоги лица составляют 1,3% ожоговых ран. Они отличаются от обычных термических и в зависимости от площади контакта кожи с источником электроэнергии могут быть точечными (в виде «меток и знаков тока») или иметь значительные размеры. «Знаки тока» представлены сухими блестящими, безболезненными участками кожи беловато-серого или коричневого цвета. Они хорошо контурируют, приподнимаясь над поверхностью непораженной кожи. В последующем эти участки превращаются в плотный струп. При поражениях молнией «знаки тока» имеют вид красных линий ветвистой формы. Электроожоги чаще бывают глубокими с поражением не только подкожной жировой клетчатки, но и мышц и даже костей лицевого скелета. Особенностью их является также то, что поражение кожи может быть локальным, а подлежащих тканей — более распространенным по площади. Это связано с неодинаковой электропроводимостью различных тканей и развивающимися нарушениями кровообращения. Известно, что кожа лица обладает наибольшим электрическим сопротивлением. Раневой процесс протекает так же, как и при термических ожогах. Однако из-за значительного разрушения подлежащих тканей имеются признаки выраженной интоксикации. В случае присоединения гнойной инфекции могут развиться глубокие гнойники (абсцесс, флегмона). Возможно эрозивное кровотечение из крупных сосудов через 2—4 нед после электротравмы. Ожоговая поверхность лица, образовавшаяся вследствие контактного воздействия электрического тока, безболезненна или малоболезненна. Вокруг ожога нет отека тканей и гиперемии кожи. Рана устойчива к действию гнойной микрофлоры. Выражены трофические нарушения, что предопределяет замедление регенерации тканей (рис. 125).
Оказание первой помощи заключается прежде всего в прекращении действия электрического тока на пострадавшего любым доступным способом, исключающим поражение того, кто оказывает помощь. При отсутствии самостоятельного дыхания и сердечных сокращений следует проводить сердечно-легочную реанимацию (закрытый массаж сердца, искусственное дыхание по методу «изо рта в рот» или «изо рта в нос»). Транспортировать пострадавшего в
474
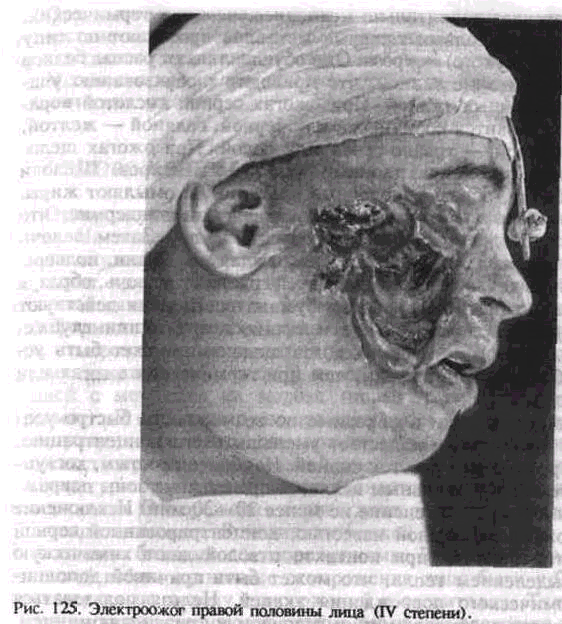
стационар следует в горизонтальном положении и независимо от тяжести электротравмы госпитализировать в реанимационное отделение. Местное лечение электроожогов и глубоких термических ожогов не имеет существенных различий с уже изложенными.
ХИМИЧЕСКИЕ ОЖОГИ
Химические ожоги как следствие несчастных случаев в быту или на производстве возникают при попадании на кожу кислот (азотная, серная, соляная, фтористоводородная), щелочей (едкий натр, едкий кали, негашеная известь), солей тяжелых металлов (нитрат серебра, хлорид цинка). Глубина ожога зависит от концентрации химического вещества, его температуры, продолжительности его контакта с кожей.
Химические ожоги отличаются от термических. Особенности их зависят от характера химического агента. Кислоты являются свертывающими, а щелочи разжижающими веществами. Кислоты и щелочи нарушают микроциркуляцию и трофику в здоровых тканях, окружающих зону ожога. Поэтому при химических ожогах зажив-
475
ление ран протекает значительно медленнее, чем при термических. Ожоги кислотами и солями тяжелых металлов протекают по типу коагуляционного (сухого) некроза. Они обусловливают распад белков и резкое обезвоживание тканей, что приводит к образованию участков коагулированных тканей. При ожогах серной кислотой пораженная кожа становится коричневой или черной, соляной — желтой, фтористоводородной — грязно-серой или белой. При ожогах щелочами развивается колликвационный (влажный) некроз. Щелочи расщепляют белки, образуя щелочные протеины, и омыляют жиры. При попадании на кожу они разрушают сначала эпидермис, что обусловливает появление ярко-розовых эрозий на ней. Затем щелочи проникают в глубжележащие ткани, повреждая их. Ткани, подвергшиеся некрозу, в течение нескольких дней содержат щелочь, образуя хорошо всасывающиеся ядовитые альбуминаты. Щелочи действуют более медленно, продолжительнее и проникают в ткани глубже, чем кислоты. Поэтому глубина ожогов щелочами может быть установлена в более поздние сроки, чем при термических ожогах или ожогах кислотами.
При оказании помощи необходимо по возможности быстро удалить с кожи химическое вещество, уменьшить его концентрацию, охладить поврежденный участок тканей. Наиболее простым, доступным и достаточно эффективным является промывание зоны повреждения проточной водой в течение не менее 20—30 мин. Исключение составляют ожоги негашеной известью, концентрированной серной кислотой. Эти вещества при контакте с водой дают химическую реакцию с выделением тепла, что может быть причиной дополнительного термического повреждения тканей. Нельзя пользоваться водой при ожогах диэтилалюминия гидридом и триэтилалюминием, которые при соединении с ней воспламеняются.
При оказании первой помощи не всегда представляется возможным промывать ожоговую поверхность нейтрализующими растворами (слабые растворы гидрокарбоната натрия, 0,01% раствор соляной киглоты, 1—2% раствор уксусной кислоты), так как их приготовление ведет к потере времени. В данной ситуации временной фактор имеет решающее значение для исхода: чем раньше удалено химическое вещество, тем меньше подвергнутся ткани деструкции. Кроме того, оказывающий первую помощь и сам пострадавший часто не знают химическую природу вещества, которое попало на кожу. Это также затрудняет использование нейтрализующих растворов вне лечебного учреждения.
В стационаре, когда природа химического агента известна, нужно провести его нейтрализацию. Это связано с частичным проникновением кислоты или щелочи (чаще) в толщу кожи и в подкожную жировую клетчатку даже при струйном промывании водой при оказании первой помощи. Для нейтрализации кислот используют 2—5% раствор гидрокарбоната натрия в виде примочки, для нейтрализации щелочей — слабые растворы кислот (1—2% раствор уксусной, лимонной и др.). Если пострадавший доставлен поздно, на ожоговую поверхность накладывают пасты из соответствующих веществ.
476
При наличии признаков интоксикации химическими веществами вследствие их резорбтивного действия проводят дезинтоксикацион-ную терапию, назначают соответствующие антидоты.
Местное лечение химических ожогов не отличается от терапии термических ожогов.
ОТМОРОЖЕНИЯ
Отморожения возникают вследствие действия низкой температуры. На лице отморожениям чаще всего подвергаются нос, уши, ткани скуловой области, щеки. От действия низкой температуры страдают хрящи даже при небольших повреждениях кожи. Могут развиваться перихондриты, которые протекают длительно и приводят к деформации ушных раковин или носа. Кости лицевого скелета при отморожениях поражаются крайне редко. Встречаются отморожения языка и губ (чаще у детей) как следствие контакта этих тканей с металлом на морозе (попытка лизнуть металлический предмет). В случае нарушения естественной и искусственной терморегуляции возможны отморожения тканей в условиях высокой влажности при умеренно низкой температуре. При действии низкой температуры поражение распространяется в глубь тканей, а не по поверхности. Отморожения тканей лица редко являются показанием для госпитализации. В поликлинической практике они отмечаются у половины больных с отморожениями. Во время Великой Отечественной войны одиночные отморожения лица были у 0,69% среди лечившихся по поводу отморожении в госпиталях. Тяжелые отморожения лица встречаются крайне редко как следствие длительного контактного воздействия низкой температуры на ткани.
Различают два периода в развитии патологических изменений в тканях при отморожении: а) дореактивный, или период тканевой гипотермии, б) реактивный, наступающий после согревания тканей. Именно второй период определяет характер клинических проявлений возникших нарушений, обусловленных вначале спазмом, а затем тромбозом кровеносных сосудов.
В дореактивном периоде больные отмечают покалывание, жжение, болевые ощущения в области участка лица, который подвергся воздействию низкой температуры, затем анестезию в этих участках. Пострадавшие чаще всего не замечают наступления отморожения. Объективно в этом периоде можно отметить резкую бледность кожи, снижение локальной температуры на участке поражения, исчезновение болевой чувствительности.
После согревания отмороженных тканей появляются выраженная болезненность и другие объективные признаки, выраженность которых зависит от тяжести травмы.
В зависимости от глубины поражения выделяют 4 степени отморожении.
I степень. Омертвения тканей не наступает, все изменения обратимы. Больные жалуются на зуд, колющие, выраженной интен-
477
сивности боли, жжение, ощущение онемения и ползания мурашек (парестезия). Кожа гиперемирована, с синюшным оттенком (мраморная). Выражен отек тканей. Болевая чувствительность снижена. указанные изменения ликвидируются в течение 3—7 дней, после чего некоторое время отмечается шелушение эпидермиса.
II степень. Погибает эпидермис. Жалобы такие же, как при отморожении I степени, однако боли усиливаются по ночам и сохраняются в течение 2—3 дней. Погибший эпидермис отслаивается, и образуются одиночные или множественные пузыри. Они наполнены ж<лтой или геморрагической жидкостью. Если покрышку пузыря сиять, то обнажается ярко-розовая, резко болезненная дерма. Раны при отморожении II степени заживают через 10—15 дней путем эпителизации из эпителиальных придатков кожи.
III степень. Погибают все слои кожи и подлежащие мягкие ткани. Больные отмечают сильные и продолжительные боли, парестезии. Образуются пузыри, заполненные геморрагической жидко-ст»ю. Дерма под пузырями темного цвета, из-за кровоизлияний может иметь сероватый оттенок. На месте пузырей возникает некротический струп черного цвета, границы которого четко обозначаются через 6—7 дней. Струп отторгается к концу 3—4-й недели, образуя гранулирующую раневую поверхность. Она заживает с образованием рубцов с частичной краевой эпителизациеи.
IV степень. Погибают мягкие ткани с обнажением костей, иногда их повреждением. Жалобы такие же, как и при отморожениях II) степени. Отмечается выраженный отек, распространяющийся за пределы погибших тканей. Образуется струп, который медленно отторгается. Имеются признаки интоксикации и тяжелого общего состояния больного. Отличить отморожения III и IV степени можно нераньше чем через 5—7 дней, когда обозначаются границы некроза. Исходом отморожения IV степени является утрата части или всего органа, на лице — чаще участков носа, ушей, щек, мягких тканей скуловой области.
Лицам, перенесшим пластические восстановительные операции, ос«бенно с использованием филатовского стебля, следует остерегаться холода. Ткани филатовского стебля навсегда сохраняют повышенную чувствительность к холоду. Они могут подвергнуться тяжелому отморожению при температуре воздуха —5°С в течение 2—3 ч.
Правильно и своевременно оказанная помощь (в дореактивном периоде) может уменьшить распространенность изменений (в том числе и необратимых) при отморожениях. Это зависит от быстроты восстановления кровоснабжения в тканях и уменьшения периода их гипотермии. Эффективным может быть легкий массаж теплой русой или мягкой шерстяной тканью, или фланелью до тех пор, поса побелевшая кожа пораженного участка не порозовеет и не потеплеет. Затем кожу протирают спиртом или слабой настойкой йо^а, смазывают вазелином или другим жиром; если пострадавший наюдится не в теплом помещении, следует наложить утепляющую повязку. Нельзя растирать отмороженные участки снегом, так как
478
происходит дальнейшее охлаждение тканей, а не согревание их, вследствие чего увеличивается тяжесть поражения. Кроме того, кристаллики снега царапают кожу и создаются условия для инфи-цирования пораженных тканей. В специальном лечении больные с отморожениями I степени после оказания первой помощи не нуждаются.
При отморожениях II степени необходимо пытаться сохранить целость пузыря, под которым будет происходить эпителизация раны. Пузыри удаляют, если содержимое их нагнаивается. Ткани лица покрывают мазями, эмульсиями, в состав которых входят антибиотики или антисептики. Не следует применять дубящие вещества. При отморожениях III степени пораженную поверхность смазывают 5% настойкой йода и добиваются отторжения струпа. Для профилактики нагноения раны ее периодически обрабатывают антисептическими растворами. После отторжения струпа и формирования гранулирующей поверхности рану следует вести под влажно-высыхающей повязкой, т. е. закрытым способом, до заживления. Для смачивания повязки используют растворы антисептиков. До этого момента лечение отморожении лица проводят открытым способом. При утрате органов и тканей лица вследствие отморожении IV степени требуется восстановление их с помощью реконструктивных оперативных вмешательств. Всем больным с отморожениями необходимо вводить противостолбнячную сыворотку.
Ткани, подвергшиеся отморожению, приобретают повышенную чувствительность к действию низкой температуры. Возможно повторное их отморожение при непродолжительном воздействии холода.
КОМБИНИРОВАННЫЕ РАДИАЦИОННЫЕ ПОРАЖЕНИЯ ЛИЦА И ТКАНЕЙ ПОЛОСТИ РТА
Поражения, вызываемые двумя и более повреждающими факторами, являются комбинированными. Комбинированное радиационное поражение — это огнестрельное или неогнестрельное ранение челюстно-лицевой области на фоне поражения радиоактивными веществами, вызывающими лучевую болезнь. Последняя может развиться вследствие внешнего облучения у-частицами и жесткими рентгеновскими лучами или при поступлении а- и /?-частиц в организм через рану, дыхательные пути, пищеварительный тракт. Радиоактивные ожоги вызываются fS -частицами и мягкими рентгеновскими лучами.
В патогенезе острой лучевой болезни ведущее значение имеет гибель делящихся клеток и лимфоцитов. Проявления лучевой болезни зависят от поглощенной дозы ионизирующей радиации1.
При лучевой болезни резко угнетаются иммунобиологические свойства организма, что значительно снижает репаративные воз-
Рад — единица поглощенной дозы излучения; 1 Гр-100 рад; рентген единица экспозиционной дозы излучения.
479
можности тканей: переломы срастаются медленно, заживление ран мягких тканей происходит вяло и долго. Лучевая болезнь осложняет заживление ран, а механическая травма утяжеляет течение лучевой болезни (синдром взаимного отягощения).
В зависимости от поглощенной дозы радиации выделяют несколько степеней тяжести лучевой болезни.
При дозе поглощенной радиации менее 1 Гр лучевая болезнь не возникает и принято говорить о лучевой травме. Лучевая болезнь легкой степени у человека развивается при дозе поглощенной радиации 1—2 Гр, средней тяжести — 2—4 Гр, тяжелая — 4—6 Гр, крайне тяжелая — свыше 6 Гр. Абсолютно смертельной является доза 10 Гр и выше. Тяжесть проявления лучевой болезни во многом зависит от наличия сопутствующих заболеваний.
В течении лучевой болезни, развившейся вследствие облучения, клинически выделяют 4 периода (стадии).
I период — первичных реакций (начальный). Развивается в первые 24 ч лучевого поражения и может продолжаться от нескольких часов до нескольких дней (чаще до 2 сут). Пострадавшие отмечают недомогание, головокружение, головную боль, жажду, сухость во рту, извращение вкуса. Определяются гиперемия кожных покровов, подъем температуры тела, одышка, тахикардия, падение артериального давления. Могут быть двигательное беспокойство, возбуждение, реже — вялость и сонливость. Нерезко выражены менингеальные симптомы, повышение мышечного тонуса. Могут быть схваткообразные боли в животе, вздутие его, признаки динамической кишечной непроходимости. В крови отмечается временный лейкоцитоз, СОЭ увеличена. При легкой степени лучевой болезни первичные реакции клинически не выявляются. При высоких поглощенных дозах состояние больных коматозное. В этот период проводить первичную хирургическую обработку раны нельзя, так как, подвергая организм больного дополнительной травме, можно подорвать его компенсаторные возможности. Допускаются хирургические вмешательства лишь по жизненным показаниям.
II период — скрытый (латентный, или мнимого благополучия). Продолжительность его — 12—14 дней (при легкой и средней тяжести поражения). Эта стадия болезни характеризуется временным клиническим благополучием, исчезновением вышеотмеченных признаков, нормализацией показателей крови. Она является оптимальной для проведения первичной хирургической обработки, а при показаниях — и вторичной (в случае нагноения раны). Таким образом, при комбинированном радиационном поражении тканей лица проводят не раннюю, а отсроченную первичную хирургическую обработку (от 24 до 48 ч с момента ранения). Она должна быть одномоментной, радикальной и окончательной и завершаться обязательным наложением глухих швов. Только неукоснительное соблюдение этих требований позволяет обеспечить условия для заживления раны первичным натяжением до разгара лучевой болезни, когда даже небольшая неэпителизированная поверхность может превратиться в долго не заживающую язву. Особо показана новокаи-
480
новая блокада механически поврежденных тканей. Обязательно применение антибиотиков. Поздняя первичная хирургическая обработка (после 48 ч с момента ранения), не предотвращая нагноения в ране, все-таки создает более благоприятные условия для ее течения и уменьшает тяжесть инфекционных осложнений. При проведении первичной хирургичской обработки ткани следует иссекать менее экономно, чем в обычной ране. Необходимо тщательно удалить все (даже мельчайшие) инородные тела, которые могут быть в последующем причиной пролежней. Кровоточащие сосуды не просто перевязывают, а обязательно прошивают (даже мелкие). При кровотечении из крупного сосуда его перевязывают и в ране, и на протяжении (чаще наружную сонную артерию). Если в разгар лучевой болезни возникает кровотечение, то его очень трудно, а иногда просто невозможно остановить вследствие проявления геморрагического синдрома. Зубы, находящиеся в щели перелома, обязательно удаляют, а острые края отломков сглаживают. При обработке костной раны удаляют все костные осколки и зубы, находящиеся в щели перелома. Костные отломки репонируют и закрепляют (проводят постоянную иммобилизацию) способами хирургического ос-теосинтеза, позволяющими ушить рану наглухо (костный шов проволокой, спица,' скоба, накостные пластинки или рамки и др.). Аппараты с накостными зажимами используют при отсутствии возможности применить указанные способы иммобилизации отломков. Назубные шины использовать нельзя, так как они не исключают травму слизистой оболочки десны. После надежной фиксации отломков челюсти костную рану тщательно изолируют от полости рта, ушивая слизистую оболочку. Затем наглухо ушивают околочелюстные мягкие ткани снаружи. Допустимо использование приемов пластики местными тканями для закрытия дефектов. Рану дренируют резиновыми выпускниками в течение 24—48 ч и обязательно вводят местно антибиотики.
Если рану в силу каких-то причин не удалось ушить наглухо, она заживает вторичным натяжением медленно, со значительными осложнениями.
Считают, что длительность латентного периода обратно пропорциональна дозе облучения. При значительной поглощенной дозе радиации скрытый период может отсутствовать вообще, и после первого периода сразу могут определяться признаки третьего периода.
III период — период выраженных клинических проявлений или разгара лучевой болезни. Продолжительность его около 1 мес. Однако он может определяться и дольше. Если не наступает летальный исход, то III период переходит в IV. В разгар лучевой болезни определяется стойкая гипотония, выражен геморрагический синдром, угнетена функция костного мозга, отмечаются агранулоцитоз, неврологические нарушения, изменения трофики кожи, рвота, понос. На слизистой оболочке желудочно-кишечного тракта образуются эрозии и язвы. Угнетена функция эндокринных желез. Резко снижена сопротивляемость организма. Характерны изменения слизистой оболочки рта. Появляются гиперемия и отек ее, а также миндалин
17—1184
481
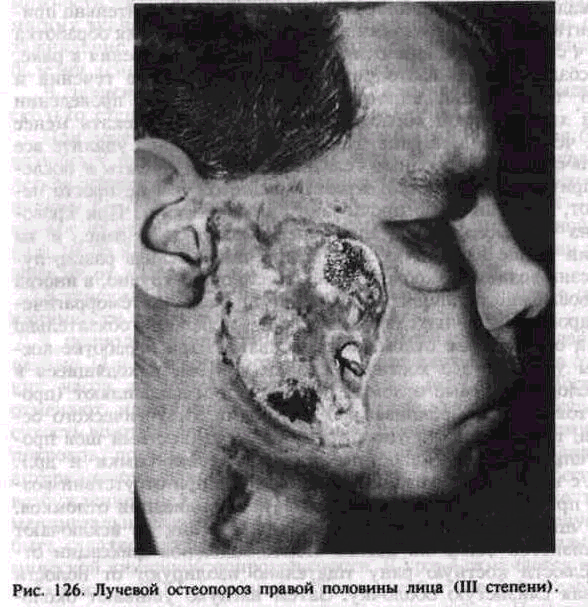
и глотки, болезненные трещины на губах и языке. Они могут кровоточить. Затем появляются афты и язвы, покрытые густой слизью со зловонным запахом. Язвы могут распространяться на всю толщу тканей, может обнажаться костная ткань (рис. 126). При незначительной травме слизистой оболочки рта неизбежно развитие язвенно-некротического стоматита. Поэтому любые назубные шины и аппараты, плохо припасованные съемные протезы, некачественно изготовленные искусственные коронки и неправильно наложенные пломбы могут быть причиной развития некротических язв во рту. Для профилактики этого осложнения следует санировать полость рта, тщательно откорригировать зубные протезы в скрытом периоде лучевой болезни. Удалять металлические пломбы и несъемные зубные протезы из металла нет надобности, так как они могут быть источником наведенной радиации лишь при общем облучении, несовместимом с жизнью. Никаких хирургических вмешательств, кроме как по жизненным показаниям, не проводят.
IV период — восстановительный, или период выздоровления (при нетяжелых поражениях), переход в хроническую стадию.
Оказание помощи. Немедленная эвакуация из зоны радиоактивного поражения. Удаление радиоактивных изотопов с кожных
482
покровов, из ран, со слизистых оболочек с обязательным дозиметрическим контролем. При попадании радиоактивных веществ в организм показано введение 5% раствора унитиола — 5—10 мл внутримышечно (при попадании внутрь полония); 10% раствора тета-цин-кальция (кальций-динатриевая соль ЭДТА) — 20 мл в 500 мл 5% раствора глюкозы внутривенно в течение 3—4 ч (при попадании тяжелых редкоземельных металлов и их солей); 10% раствора ди-натриевой соли ЭДТА — 20 мл в 500 мл 5% раствора глюкозы внутривенно (при попадании стронция). Показано введение гипертонического раствора глюкозы (40—60 мл 40% раствора), 10% раствора хлорида кальция (10 мл), 5% раствора аскорбиновой кислоты, антигистаминных препаратов, проведение активной дезинток-сикационной терапии. Противопоказано введение барбитуратов, анальгетиков, производных опия и пиразолона, сульфаниламидных и других препаратов, угнетающих кроветворение.
Раненым с комбинированными радиационными поражениями проводят комплексную терапию стоматологи, хирурги и терапевты, имеющие опыт лечения лучевой болезни. Соответствующая терапия должна быть начата как можно раньше, что улучшает исход травматического повреждения и лучевой болезни.
Своевременно и правильно проведенная первичная хирургическая обработка комбинированных радиационных поражений тканей лица и челюстей, правильная иммобилизация костных отломков, применение антибиотиков, специализированный уход и рациональное питание в сочетании с лечением лучевой болезни способствуют выздоровлению пострадавшего и снижают возможность неблагоприятного исхода.
17*
