
- •Слои передней брюшной стенки
- •Мышцы передней брюшной стенки
- •Функция стенок пахового канала
- •Обезболивание при грыжесечениях
- •Местная анестезия
- •4 Хирургическое лечение паховых грыж
- •Выбор оперативного метода
- •1993; Kux m. С соавт. 1997). Вот почему, например, в Германии 60 % хирургов используют, в основном, способ е. Shouldies, 40 % — применяют другие, вышеуказанные методики (Schumpelick V. 1993).
- •Хирургические доступы к грыжевому мешку
- •Передние внебрюшные доступы к грыжевому мешку
- •Задние предбрюшинные доступы к грыжевому мешку
- •Способ Bassini
- •Способ Shouldice
- •Способ Lotheissen-McVay
- •Способ Кукуджанова
- •Способ Кузнецова
1993; Kux m. С соавт. 1997). Вот почему, например, в Германии 60 % хирургов используют, в основном, способ е. Shouldies, 40 % — применяют другие, вышеуказанные методики (Schumpelick V. 1993).
Укрепление поперечной фасции полипропиленовой (проленовой, марле-новой, марлекс 2000), мерсиленовой и другими сетками из традиционного переднего доступа, по способу Lichtenstein, или из предбрюшинных доступов, по Nyhus или Stoppa с задним, глубоким закрытием грыжевых ворот, позволили снизить число рецидивов до 1,6-2 %. Эти сведения приводят 70 хирургов из различных стран, прооперировавших 23 тысячи пациентов (Amid P. 1993; Lichtenstein I. с соавт. 1993; Robbins A., Rutkowl. 1993).
В последние годы в связи с успехами эндоскопической хирургии вышеуказанные методы грыжесечения были легко приспособлены для выполнения при помощи лапароскопической техники сб средним числом рецидивов до 2 % (Neufang I, Lepsien G. 1994; Kocker-ling F.,Gastingerl.,Reck T. 1995;MeyerG., Schildberg F. 1997; Ruckert K. 1998).
У детей (при грыжах I типа, по классификации Nyhus) проводится обычно только сужение внутреннего пахового кольца.
И .Л. Иоффе (1968) справедливо указывает на исключительное многообразие форм и размеров паховых грыж, выраженную индивидуальную изменчивость состояния мышечных, апоневро-тических и фасциальных тканей больного, не позволяющих придерживаться всегда единого, стандартного универсального способа грыжесечения. Автор видит выход в овладении хирургами несколькими способами, соответствующими современным представлениям о патогенезе грыж. Такого же мнения придерживается К. Ruckert (1998).
Учитывая это, мы считаем, что из громадного арсенала различных способов лечения грыжевой болезни важно знать и уметь делать наиболее рациональные, стандартизованные оперативные приемы и методы с восстановлением нормальной анатомии и защитной функции пахового канала согласно вышеизложенным основным принципам герниологии.
Хирургические доступы к грыжевому мешку
Целью операции при паховых грыжах является ликвидация грыжевого мешка и закрытие грыжевых ворот.
Больной на операционном столе укладывается в положении Тренделенбур-га с приподнятым тазом и небольшим наклоном стола в сторону ассистента для лучшего обзора операционного поля (рис. 4.1).
В настоящее время вмешательства проводятся под общим обезболиванием, используются также спинномозговая и местная анестезии.
Первый этап операции — послойное рассечение тканей для выделения грыжевого мешка.
Это может выполняться внебрюшны-ми, внутрибрюшными или комбинированными доступами. При внебрюшных методах для обнажения грыжевого мешка используются передние или задние (предбрюшинные) доступы.
Передние внебрюшные доступы к грыжевому мешку
Наиболее часто, при многих внебрюшных способах грыжесечения разрез кожи, подкожной клетчатки и поверхностной фасции длиной 8-12 см производят на 2 см выше уровня паховой складки. Доступ
начинают обычно от точки, располагающейся, примерно, на границе латеральной и средней трети пупартовой связки и заканчивают его, не доходя до лонного бугорка. Это предупреждает случайное повреждение наружных срамных сосудов. При пахово-мошоночной грыже разрез завершают у основания мошонки (рис. 4.1).
По предложению P.P. Вредена (1924), от середины вышеописанного доступа делают дополнительно поперечный разрез длиной до 6 см, идущий медиально.
При сложных формах грыж, особенно у тучных пациентов, С.В. McVay рекомендует дугообразный разрез, обеспечивающий более широкий доступ.
Предлагаемый нами клюшкообраз-ный разрез (Ороховский В.И. с соавт. 1989) проводится до средней линии живота, что позволяет выделить и использовать в пластических целях пирамидальную мышцу.
При выполнении вышеуказанных доступов для передней предбрюшинной герниопластики обнажается апоневроз наружной косой мышцы живота. Тщательно отслаивают его от подкожной жировой клетчатки и рассекают чаще снаружи-кнутри, до наружного пахового кольца (рис. 4.2). Образовавшиеся в результате этого лоскуты апоневроза захватывают зажимами, растягивают в стороны и тупфером бережно отделяют от подлежащих тканей. Внутренний лоскут отслаивают от внутренней косой мышцы живота, наружный — от семенного канатика, выделяя при этом желоб паховой связки (рис. 4.3). Следует помнить, что на передней поверхности семенного канатика обычно проходит подвздош-но-паховый нерв, который во избежание повреждения необходимо сразу сместить кнаружи (рис. 4.4).
При наружных косых грыжах для обнажения грыжевого мешка приходит-
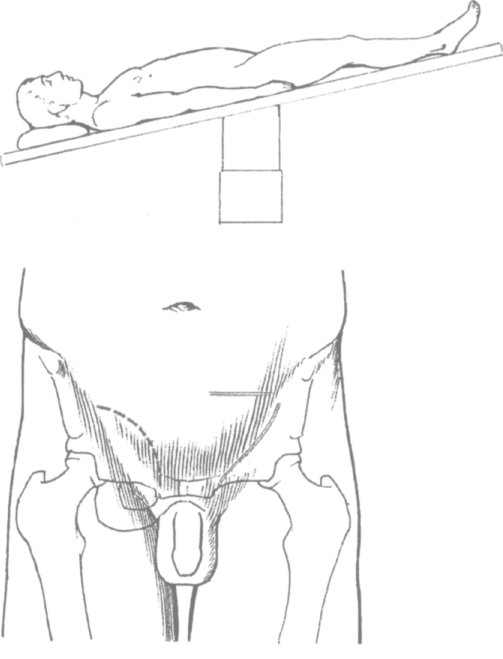
Рис. 4.1. Положение пациента на операционном столе и линии разрезов кожи при паховом грыжесечении (по Кuх М. с со-авт.)
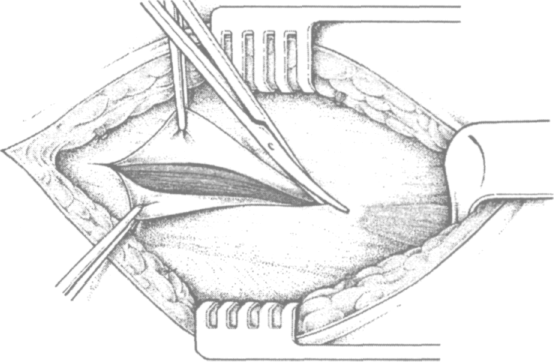
Рис. 4.2. Рассечение апоневроза наружной косой мышцы живота (по Kux M. с доработ.)
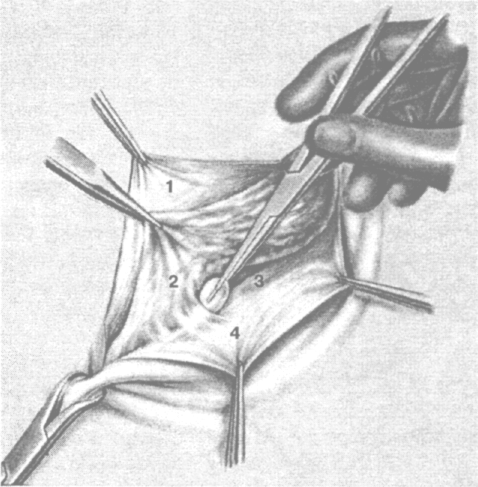
Рис. 4.3. Отделение грыжевого мешка от лоскута апоневроза наружной косой мышцы живота
1 - внутренний лоскут апоневроза наружной косой мышцы живота;
2 - грыжевой мешок; 3 - паховая связка; 4 - наружный лоскут апоневроза
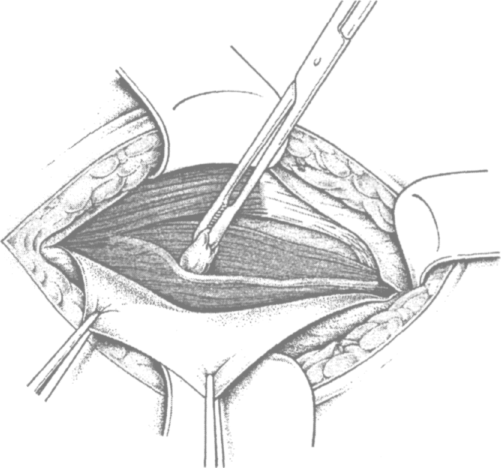
Рис. 4.4. Препаровка и смещение подвздошно-пахового нерва кнаружи (по Kux M. с доработ.)
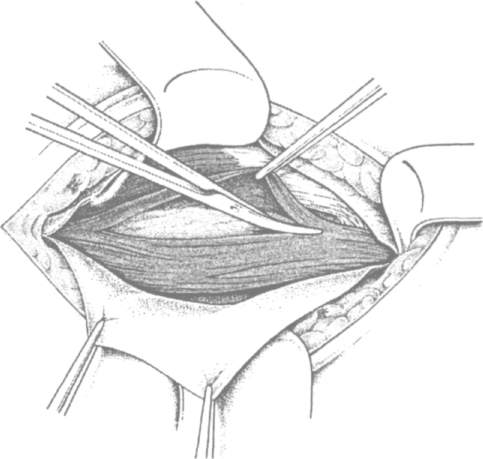
Рис. 4.5. Рассечение оболочек семенного канатика: наружной и внутренней семенной фасций, m.cremaster (no Kux M. с доработ.)
ся осторожно рассекать оболочки семенного канатика: наружную семенную фасцию (fascia spermatica externa), представляющую собой истонченное продолжение поверхностной и собственной фасций живота; m. cremaster и fascia сге-masterica (пучки соединительной ткани, связывающие волокна m. cremaster) и поперечную фасцию, называемую здесь fascia spermatica interna (рис. 4.5). M. Kux и другие авторы (1997) рекомендуют резецировать пучки m. cremaster. Vasa cremasterica, ramus genitalis nervi genito-femoralis разделяются между зажимами (рис. 4.6). Это профилактирует возникновение болей в послеоперационном периоде (Tuns H.W.Ch. с соавт. 1990; Bulen J.A. 1993).
Далее рассекают заднюю стенку пахового канала от семенного канатика кнутри, не доходя, примерно, 1 см до tuberculum pubicum, где укрепление поперечной фасции за счет сдвоя ее листков технически невозможно. Наложенные здесь швы часто оказываются несостоятельными, что приводит к рецидиву грыжи. Избыточно растянутая и истонченная fascia transversa может иссекаться двумя полуовальными разрезами (рис. 4.7). верхний листок рассеченной задней стенки пахового канала захватывают двумя зажимами и отворачивают таким образом, чтобы была возможна препаровка предбрюшинной клетчатки.
В области внутреннего пахового кольца мобилизуют семенной канатик, отделяя от него листки поперечной фасции с перевязкой встречающихся здесь мелких сосудов. Только после полного рассечения задней стенки пахового канала возможна безопасная и высокая препаровка грыжевого мешка в пред-брюшинном пространстве (рис. 4.8). Мешок тщательно отделяют от окружающих тканей. Для этого важно сразу же правильно проникнуть в слой клетчатки
между стенкой самого мешка и окружающими его оболочками. Данная цель легче достигается не в области дна грыжевого мешка, а несколько проксималь-нее, где слой клетчатки выражен лучше. Обнажив переднюю поверхность проксимального отдела грыжевого мешка, последовательно выделяют сначала его боковые, а затем заднюю стенки, после чего этот отдел удается обойти со всех сторон и приподнять. Такое подтягивание грыжевого мешка за его шейку значительно облегчает дальнейшее выделение тела и дна.
При этом весьма целесообразно предварительно инфильтрировать ткани в районе грыжевого мешка, например, раствором новокаина.«Гидравлическая препаровка» существенно облегчает и упрощает весь процесс выделения. Затем мешок захватывают у дна двумя пинцетами и осторожно, избегая повреждения содержимого, вскрывают. При наличии в мешке внутренностей (кишечной петли, сальника) их осторожно вправляют в брюшную полость. После этого стенку мешка можно рассечь по длине до шейки. Ее прошивают как можно проксимальнее и концы нитей завязывают вначале на одной, а затем — на другой стороне (рис. 4.9). Во время прошивания шейки следует опасаться случайного повреждения нижних надчревных сосудов, а грыжевой мешок необходимо хорошо подтянуть, чтобы не захватить в шов стенку кишечной петли или сальник. Мешок отсекают на 1,5-2 см дистальнее места перевязки, а затем, убедившись, что культя его не кровоточит, отрезают свободные концы лигатуры.
Однако целый ряд авторов (Kux M. с соавт. 1997; Buhr H., Germer С. с соавт. 1998) предлагают не перевязывать и удалять грыжевой мешок, а просто вправлять его в открытом виде в брюшную полость (рис. 4.10). Это сокращает
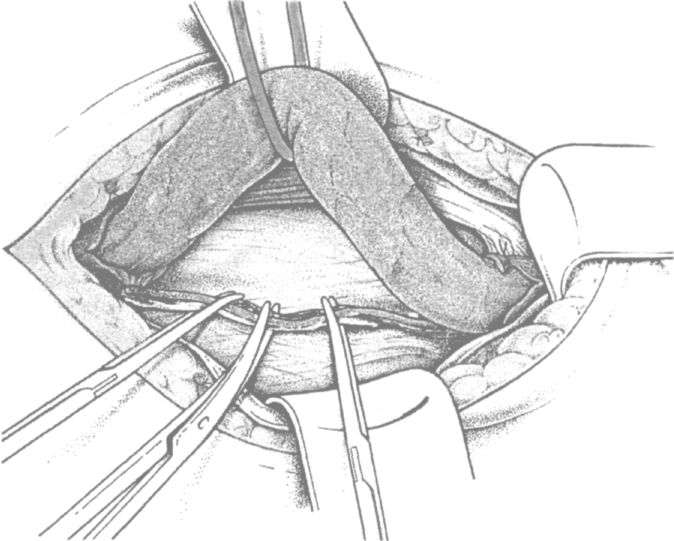
Рис. 4.6. Резекция пучков m. cremaster и рассечение между зажимами vasa cremasterica, ramus genitalis nervi genitofemoralis (no Kux M. с доработ.)
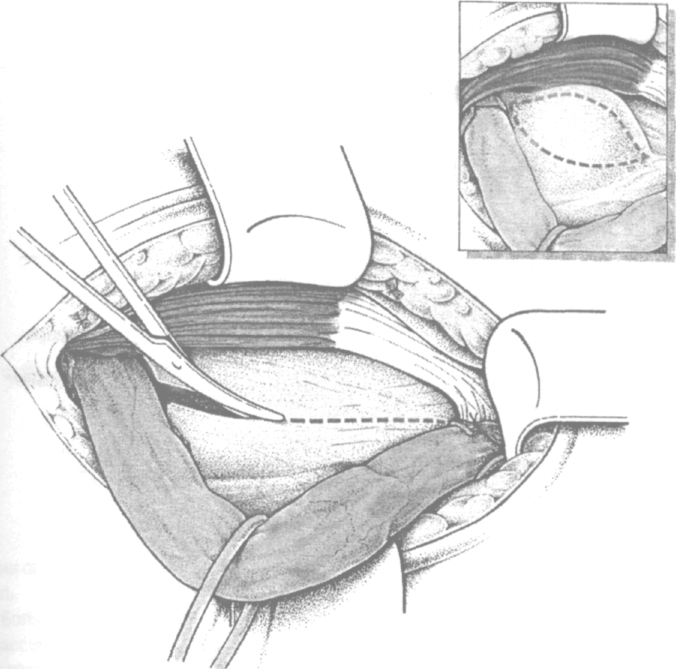
Рис. 4.7. Рассечение задней стенки пахового канала. Избыточно растянутую поперечную фасцию иссекают двумя полуовальными разрезами (по Kux M. с доработ.)

Рис. 4.8. Препаровка грыжевого мешка в предбрюшинном пространстве (по Kux M. с доработ.)
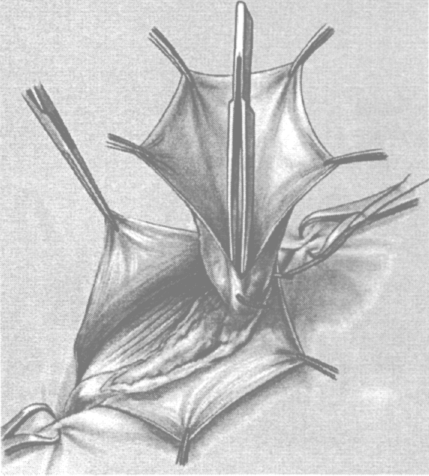
Рис. 4.9. Прошивание шейки грыжевого мешка
время операции снижает ее травматич-ность.
Большие пахово-мошоночные мешки рассекают поперечно перед внутренним паховым кольцом (рис. 4.11). проксимальный их конец обрабатывают по вышеописанной методике, а дисталь-ный — оставляют на месте, что минимально травмирует семенной канатик и яичко.
По мнению G.E. Wantz (1982) и Б.В. Петровского (1985), судить об эффективности и радикальности операции нужно не только по количеству рецидивов, но и по количеству случаев вторичной дистопии и постоперационной атрофии яичек. Эти осложнения наблюдаются в 10-26 % случаев (Стехун Ф.И. 1985).
Исследования Е.П. Мельмана и Б.В. Грицуляка (1974) показывают на примере вазограмм яичек значительные нарушения их кровоснабжения, облитерацию семенных канальцев, атрофию
спермиогенной ткани вследствие травмирования и повреждения семенного канатика во время операции, вовлечения его сосудов в послеоперационный рубец, сдавления в слишком узких паховых кольцах. Все это приводит к бесплодию 45-50 % мужчин, перенесших гер-ниопластику.
Поэтому мы считаем целесообразным для профилактики вышеуказанных осложнений, особенно при рецедивных грыжах, проводить визуализацию семенного канатика путем введения под его оболочки 50-60 мл окрашенного 0,25 % раствора новокаина с 0,5 мл индигокарми-на. Этот прием делает хорошо видимым семенной канатик, уменьшает риск его случайного ранения, ущемления в наружном и внутреннем кольцах пахового канала, обеспечивает проводниковое обезболивание. Рекомендуем также фиксировать семенной канатик не на турникете, а располагать его за брюшным зеркалом.
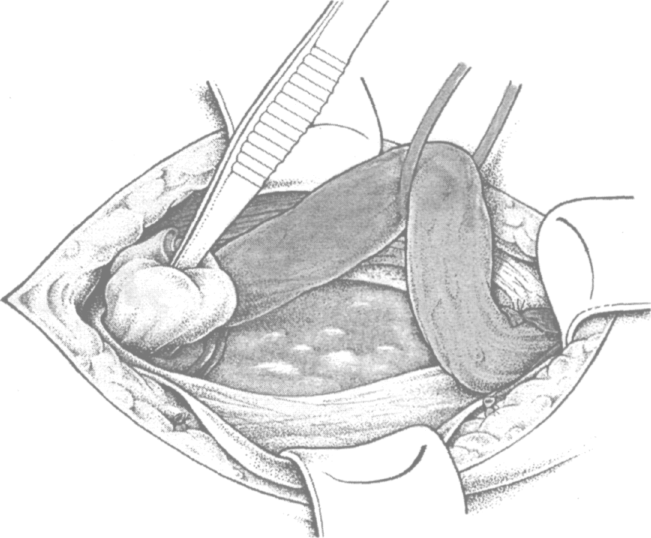
Рис. 4.10. Погружение не перевязанного грыжевого мешка в брюшную полость (по Kux M. с доработ.)
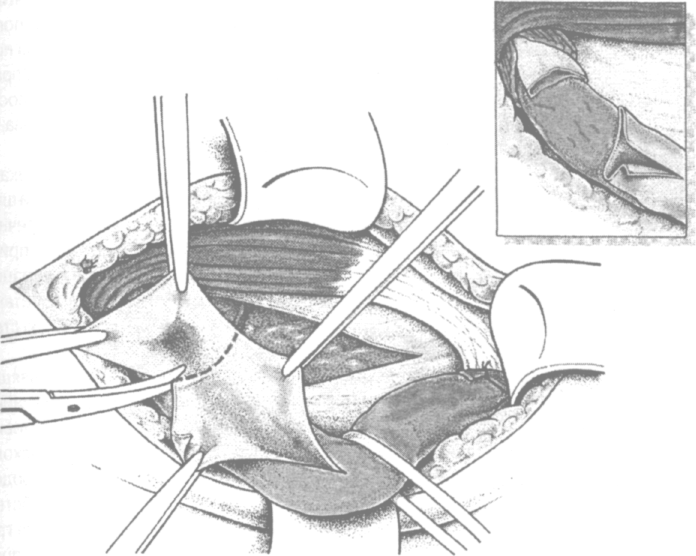
Рис. 4.11. Резекция части мешка при больших пахово-мошо-ночных грыжах с оставлением дистального его конца на месте, в семенном канатике (по Kux M. с доработ.)
Некоторые авторы после обработки грыжевого мешка не удаляют его, используя в пластических целях (Воронина Е.Н. 1952).
При операциях по поводу косых грыж у женщин не рекомендуют отделять от грыжевого мешка круглую связку матки и сопровождающие ее сосуды. Последние перевязывают перед вправлением или удалением грыжевого мешка.
При прямых паховых грыжах семенной канатик выделяют на всем протяжении пахового канала и отводят кнаружи. Затем рассекают поперечную фасцию и приступают к выделению грыжевого мешка из предбрюшинной жировой клетчатки. Грыжевой мешок обычно имеет шаровидную форму с широким основанием (рис. 4.12). Очень осторожно следует выделять медиальную стенку грыжевого мешка, чтобы не повредить близко расположенный мочевой пузырь. В этих же целях рекомендуют при возможности не вскрывать грыжевой мешок, а вправлять его в брюшную полость. Не следует перемещать мешок кнаружи от нижних эпигастральных сосудов. Этот маневр совершенно излишен, крайне травматичен и опасен в плане повреждения мочевого пузыря и образования гематом.
Убедившись, что стенка мешка состоит только из брюшины, его при необходимости вскрывают и осматривают содержимое. Если шейка мешка не очень широкая, то ее можно прошить внутренним кисетным швом (рис. 4.13). Затем мешок иссекают дистальнее лигатуры. При широкой шейке кисетный шов накладывать не рекомендуется ввиду того, что при его затягивании возможно смещение мочевого пузыря с последующим образованием истинной пузырной грыжи. В таких случаях грыжевой мешок иссекают, а брюшину зашивают непрерывным швом.
Поскольку при прямых паховых грыжах нет опасности повреждения элементов семенного канатика при прошивании шейки мешка, его выделение из оболочек не является обязательным. Поэтому при возможности мы надсекаем поперечную фасцию над дном мешка на протяжении 1,5-2 см, вскрываем его, вправляем содержимое в брюшную полость, прошиваем и перевязываем у основания вместе с оболочками (рис. 4.14).
Затем грыжевой мешок отсекаем над лигатурой и инвагинирующими швами дополнительно ушиваем поперечную фасцию (рис. 4.15). Описанный прием позволяет сократить время операции, снизить ее травматичность, восстановить поперечную фасцию (заднюю стенку пахового канала).
Обработка мешка при скользящей грыже всегда таит опасность случайного повреждения слепой или сигмовидной кишки, мочевого пузыря, восходящего или нисходящего отделов ободочной кишки. Поэтому сложные действия для высокой перевязки и удаления грыжевого мешка далеко не всегда оправданы. Сегодня большинство авторов (KuxM., BuhrH., GermerC. и другие) рекомендуют сохранять грыжевой мешок, вправляя его вскрытым или при возможности невскрытым в брюшную полость (рис. 4.16).
