
- •Слои передней брюшной стенки
- •Мышцы передней брюшной стенки
- •Функция стенок пахового канала
- •Обезболивание при грыжесечениях
- •Местная анестезия
- •4 Хирургическое лечение паховых грыж
- •Выбор оперативного метода
- •1993; Kux m. С соавт. 1997). Вот почему, например, в Германии 60 % хирургов используют, в основном, способ е. Shouldies, 40 % — применяют другие, вышеуказанные методики (Schumpelick V. 1993).
- •Хирургические доступы к грыжевому мешку
- •Передние внебрюшные доступы к грыжевому мешку
- •Задние предбрюшинные доступы к грыжевому мешку
- •Способ Bassini
- •Способ Shouldice
- •Способ Lotheissen-McVay
- •Способ Кукуджанова
- •Способ Кузнецова
Обезболивание при грыжесечениях
В.И. Ореховский, И. Гастингер, Ф. Кёкерлинг
В настоящее время при грыжесечениях используются следующие способы обезболивания:
1. Местная (инфильтрационная и проводниковая) анестезия.
2. Внутривенная многокомпонентная общая анестезия со спонтанным дыханием.
3. Внутривенная многокомпонентная общая анестезия с искусственной вентиляцией легких.
4. Перидуральная анестезия.
5. Перидуральная анестезия в сочетании с внутривенной амнезией.
6. Перидуральная анестезия в сочетании с внутривенной амнезией и искусственной вентиляцией легких.
Местная анестезия
Наиболее распространенным методом обезболивания при грыжесечениях, выполняемых традиционными способами, является местная инфильтрационная анестезия (Parviz К.А. с соавт. 1994; SchumpelickV. ссоавт. 1997). Она широко применяется не только у молодых пациентов с небольшим слоем подкожной клетчатки, но даже у больных пожилого и старческого возраста с ущемленными грыжами. В таких случаях местная анестезия проводится строго послойно. При этом введению анестетика под апоневроз и обезболиванию мышц должны предшествовать вскрытие грыжевого
мешка и фиксация органов. Иначе может произойти самостоятельное вправление ущемленных тканей в брюшную полость.
По сравнению со всеми видами общей анестезии методика имеет целый ряд преимуществ. Известно, например, что формирование очага боли в центральной нервной системе при раздражении или прерывании афферентных путей бывает после операции гораздо реже при использовании местного обезболивания (Woolf C.J. 1989; Orochov-sky V.J. с соавт. 1996). Инфильтрационная анестезия обеспечивает гепарин-профилактику, подвижность больного сразу же после операции, отсутствие тошнот и рвот, головных и спинных болей, характерных для общего обезболивания (Arlt G. с соавт. 1988).
Однако в запущенных случаях, когда обнаруживаются явления кишечной непроходимости, перитонита, интокси-кации и шока, а также у тучных пациентов с пупочными и другими вентральны-ми грыжами, при обширных и гигантских послеоперационных и паховых выпячи-ваниях, при рецидивных грыжах, при способах видео-лапароскопического оперирования инфильтрационная анес-тезия противопоказана.
Иннервация паховой области ществляется пятью ветвями пояснично-го сплетения, формируемыми на уров-не Th12-L4. Эти нервы отличаются не-постоянством строения и различием
распространения, большой вариабиль-ностью в смешанной иннервации участков и областей (Loeweneck H., 1997) (рис. 3.1).
Кожу над паховой связкой иннерви-рует п. iliohypogastricus, к которому в области лобка подключается также п. ilioinguinalis. Иннервацию бедренно-половой борозды обеспечивают под-вздошно-паховый и бедренная ветвь бедренно-полового нервов.
Для премедикации при местном обезболивании достаточен прием таблетки triazolam 0,25 mg. Кроме этого рекомендуются Benzodiazepin с Midazolam (Dormicum) 7,5-15 mg для взрослых.
Лучшим средством для инфил ьтра-ционной анестезии является смесь 1:1 из 1 % раствора лидокаина и 0,5 % раствора бупивакаина (Parviz К. А. С соавт. 1994).
Обезболивание выполняют следующим образом. По линии разреза проводят внутри- и подкожную инфильтрацию до образования «лимонной корочки» (рис. 3.2).
После рассечения поверхностных слоев под апоневрозом наружной косой мышцы живота создают множество маленьких депо анестетика с блокированием п. iliohypogastricus и п. ilioinguinalis (рис. 3.3).
Затем апоневроз разрезают и на уровне поперечной фасции и внутреннего кольца пахового канала инфильтрируют ткани обезболивающей смесью (рис. 3.4). Это же делают в области лонного бугорка и основания грыжевого мешка, что полностью может избавить больного от болевых ощущений.
Анестезия, проводимая послойно тугой ползучей инфильтрацией, хотя и дает полное обезболивание, но иногда мешает тонкому распознаванию тканей и требует больше времени, так как после инфильтрации каждого слоя приходится делать паузу для хорошей анестезии.
Альтернативой описанному способу обезболивания является подкожная проводниковая анестезия подвздош-но-подчревного и подвздошно-пахо-вого нервов, которая может выполняться следующим образом (Scott D.B. 1991).
Образуют подкожный инфильтрат около 2 см медиальнее spina iliaca anterior superior и отсюда в направлении пупка подкожно вводят до 5 мл анестетика. Повторяют такую же инъекцию (5 мл) под апоневроз наружной косой мышцы живота.
Затем осуществляют поворот иглы в противоположном направлении таким образом, чтобы она касалась тазовой кости на 1 см ниже spina iliaca anterior superior. Вводят до 5 мл раствора медленно оттягивая иглу назад. Этой инъекцией инфильтрируют ткани наружной и внутренней косых, а также поперечной мышц живота, что блокирует nn. iliohypogastricus, ilioinguinalis.
Инъецируют до 5 мл анестетика в область внутреннего пахового кольца, которое обычно находится на середине расстояния между передней верхней подвздошной остью и лобковым бугорком.
Инфильтрируют кожу в виде «лимонной корочки» 5-10 мл раствора соответственно линии разреза.
У пациентов мужского пола семенной канатик в области наружного пахового кольца приподнимают и вводят сюда до 5 мл анестетика. У женщин эту инъекцию осуществляют несколько медиальнее лонного бугорка.
Дальнейшую инфильтрацию проводят по ходу операции под визуальным контролем.
Аналогичную методику проводниковой анестезии в сочетании с инфильтра-ционной с использованием до 150 мл 0,25 % раствора новокаина с успехом применял Н.И. Кукуджанов (1969).
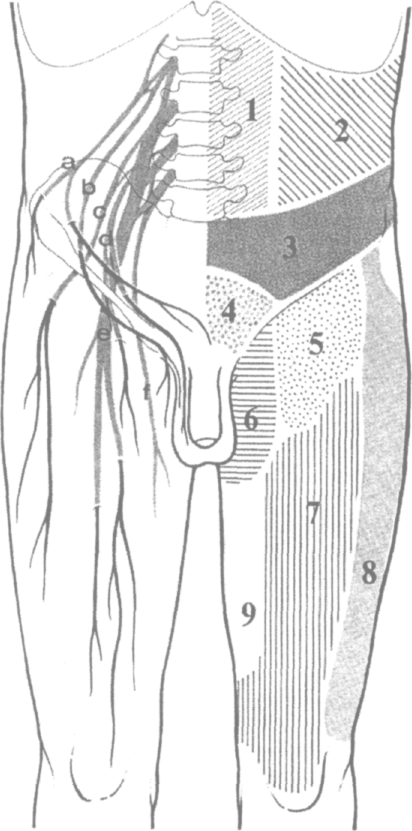
Рис. 3.1. Чувствительная иннервация кожи (по Kux M. с соавт)
Слева: а - п. iliohypogastricus со своими наружными кожными ветвями; b - n. ilioinguinalis; с - n. cutaneus femoralis lat.; d - n. genitofemoralis; е - n. femoralis; f - n. obturatorius. Справа: схема иннервации кожи. 1 - передние кожные ветви;
2 - наружные кожные ветви межреберных нервов Th5-Th12;
3 - n. iliohypogastricus; 4 - n. ilioinguinalis и n. iliohypogastricus; 5 - ramus femoralis n. genitofemoralis; 6 - ramus femoralis n. genitofemoralis и n. ilioinguinalis; 7 - n. femoralis; 8 - n.cutaneus femoris lateralis; 9 - n. obturatorius. Наружные кожные ветви n. iliohypogastricus лежат в области spina iliaca anterior superior, куда могут иррадиировать послеоперационные боли
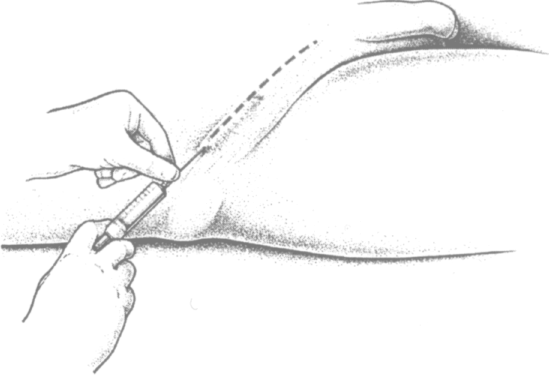
Рис. 3.2. Техника обезболивания с созданием подкожного инфильтрата по линии разреза (по Kux M. с соавт.)
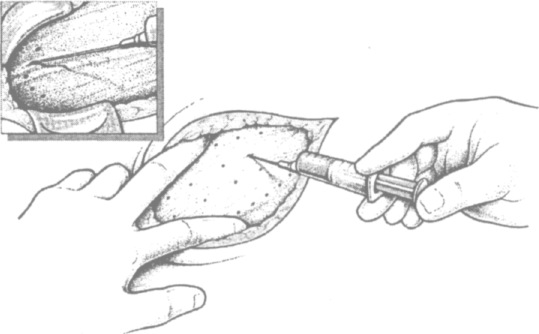
Рис. 3.3. Оразование множественных депо анестетика для обезболивания апоневроза наружной косой мышцы живота с блокированием подвздошно-подчревного и подвздошно-пахо-вого нервов (по Kux M. с соавт.)
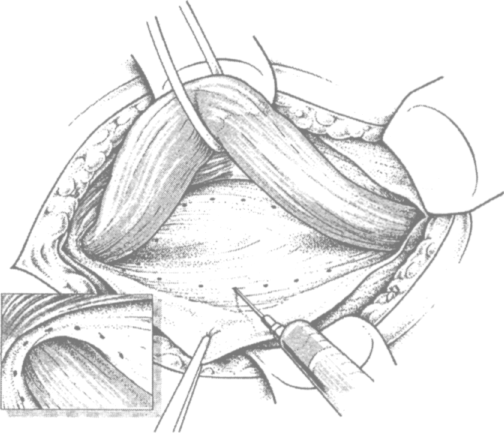
Рис. 3.4. Инфильтрация раствором анестетика поперечной фасции и внутреннего кольца пахового канала (по Kux M. ссоавт.)
Таблица 3.1. Характеристика анестетиков для местного обезболивания
|
Максимальная доза, |
Концентрация, % |
Латент- |
Продолжительность |
|||
|
мг |
с без |
ный |
действия, |
|||
Анестетик |
с без |
Adrenalinum |
период, |
мин |
|||
|
Adrenalinum |
Инфильт. Проводи. |
мин. |
с без |
|||
|
(1:200000) |
анестезия анестезия |
|
Adrenalinum |
|||
Procain (Novocainum) |
600 |
500 |
1 |
2 |
5-10 |
>60 |
-45 |
Lidocain (Xylocain) |
500 |
200 |
0,5-1 |
1-2 |
2 |
>60 |
-60 |
Prilocain (Xylonest) |
600 |
400 |
0,5 |
1 |
2 |
>60 |
-60 |
Merivacain (Scandicain) |
500 |
300 |
0,5 |
1-2 |
2 |
>60 |
-60 |
Bupivacain (Carbostenin) |
150 |
150 |
0,25-0,5 |
0,25-0,5 |
3-5 |
до 30 ч |
-180 |
Etidocain (Duranest) |
300 |
300 |
0.5 |
0,25-0,5 |
3-5 |
до 18 ч. |
-120 |
Сегодня для местной анестезии широко используют 0,5 % растворы или лидокаина, или прилокаина, или мепи-вакаина, а также 0,25 % раствор бупи-вакаина (Scott D.B. 1991). В таблице 3.1 приводится максимальное количество и характеристика применяемых анестетиков для местного обезболивания.
