
- •Государственное бюджетное образовательное учреждение высшего профессионального образования
- •Патогенез механической желтухи.
- •Клиническая картина и клинические формы механической желтухи.
- •Основные формы механической желтухи.
- •Методы инструментальной диагностики желтух.
- •Рентгенологические методы диагностики.
- •Эрхпг (Эндоскопическая Ретроградная Холангио Панкреато Графия)
- •Лечение механической желтухи.
- •Лечении механической желтухи.
- •Методы лечения механической желтухи.
- •Современные методы и тактика лечения механической желтухи.
- •Традиционные (оперативные) методы лечения механической желтухи.
Рентгенологические методы диагностики.
В большинстве случаев камни состоят из холестерина и при выполнении обзорного Р-логического исследования на снимке не видны (Р-негативные). Не видны также раковые опухоли, которые состоят из мягких тканей. Поэтому для того чтобы обнаружить причину МЖ в желчные протоки должно быть введено контрастное вещество. И только на фоне контрастного вещества на Р-снимке можно увидеть находящиеся в нем камни или установит другую причину обтурации.
Еще до повсеместного распространения УЗИ (1985-1987гг.) для обнаружения камней использовался метод холецистографии, в то время это был единственный способ объективно подтвердить наличие камней. Суть его заключалась в том, что больному давали контраст в виде таблеток, либо контрастное вещество (билигност) вводили В/В. Через определенный период времени контраст выделялся в желчные пути клетками печени, больному делался Р-снимок, где можно было увидеть слабую тень желчного пузыря и признаки конкрементов. Метод этот имел много недостатков и после появления УЗИ сошел на нет. Несмотря на частые упоминание его в интернете и учебниках (даже самых современных), этот метод никем не используется уже много лет и даже необходимые для него контрастные вещества давным-давно сняты с производства.

Между тем, несмотря на развитие УЗИ, Р-логические методы по прежнему бывают крайне необходимы. В настоящее время для этих целей используются:
Интраоперационная холангиография – непосредственное введение контрастного вещества в желчные протоки и выполнение Р-графии во время операции, например - холецистэктомии. Обычно этот метод используют у пациентов с подозрением на камни в протоках (холедохолитиаз) или стриктуру БДС.
Перед операцией под больного на операционный стол укладывают специальную кассету с рентгеновской пленкой. После удаления желчного пузыря, через культю пузырного протока вводиться тонкий катетер, а через него в желчные протки - контрастное вещество. Тут же выполняется Р-снимок передвижным аппаратом и через 15 минут снимок предъявляют хирургу. На основании полученной информации объем операции может быть расширен – холедохотомия, извлечение камней, наложение анастомоза между холедохом и кишкой и пр.
В современных операционных могут быть использованы установки для видео-рентгенохолангиографии. Момент контрастирования протоков сканируется датчиками и Р-изображение тут же отражается на мониторе, расположенного напротив операционного стола. Движение контраста по протокам отслеживается в динамике, а затем принимается решение об объеме операции.
Послеоперационная фистулахолангиография. Обычно используется у тех больных, которым показана интаоперационная холангиография, но их тяжелое состояние не позволяет это сделать во время операции. Это может быть обусловлено перитонитом, тяжелыми сопутствующими заболеваниями и т.п. Тогда во время операции хирург через культю пузырного протока устанавливает в желчные протоки тонкий катетер, фиксирует его в этом положении, а другой конец через прокол в передней брюшной стенке выводит наружу (наружное дренирование желчных протоков). В послеоперационном периоде желчь по дренажу выделяется наружу. По мере стихания воспалительных процессов состояние больного нормализуется и через 7-10 дней становится возможным выполнения фистулохолангиографии.
Больного берут в Р-кабинет, укладывают на Р-стол и через дренажную трубку в просвет протоков вводят контраст, тут же выполняется снимок. Если протоки проходимы дренаж удаляется, но если имеется окклюзия протоков то выбираются соответствующие действия, чтобы восстановить проходимость протоков: операция или эндоскопическое вмешательство (см. ЭРХПГ).
Если состояние больного с механической желтухой или холециститом на момент операции было особенно, то объем вмещательства может быть сведен к минимуму и ограничен холецистостомией. Суть операции в следующем: через небольшой лапаротомный разрез находят дно желчного пузыря, в нем делают прокол, эвакуируют желчь, гной, камни. Затем в желчный пузырь помещают дренажную трубку, фиксируют ее кисетными швами к стенки пузыря, а затем выводят наружу через лапаротомную рану, рану ушивают вокруг трубки. Благодаря наличию дренажа, оттоку желчи и воспалительного экссудата острый холецистит или механическая желтуха купируется. После нормализации состояния в дренажную трубку вводят контраст, делают Р-снимки для исследования проходимости желчных протоков. Такое исследование мало отличается от предыдущего, но называется – фистуло-холецисто-холангиография.
Черезкожная-транспеченочная-холангиография под контролем УЗИ. Метод осуществляется путем непосредственного введения контраста в желчные протоки или пузырь у больных с МЖ путем непосредственной их пункции длинной иглой. Пункция осуществлялась через кожу, затем через печень по направлению к желчному пузырю или крупному желчному протоку, расположенному внутри печени. За движением иглы во время процедуры следят с помощью УЗИ. Когда игла достигнет протока или пузыря, через нее проводят леску, иглу убирают, затем по леске в проток вводят тонкий катетер и фиксируют его в этом положении. Ткань печени смыкается вокруг катетера и не дает желчи из протока проникать в брюшную полость. По катетеру вводят контраст, делают снимок и точно устанавливают причину желтухи. Затем этот катетер можно использовать для отвода желчи и декомпрессии желчных протоков.
Этот метод выполняется по особым показаниям, так как связан с риском ранения кровеносных сосудов или развитием желчного перитонита. Как правило, его используют только тогда, когда все другие методы неэффективны или невозможны. Например: в стационар поступил больной с напряженной механической желтухой предположительно раковой природы (рак головки поджелудочной железы с прорастанием в окружающие ткани), пройти в холедох эндоскопически со стороны БДС оказалась невозможно. В этой ситуации пункция желчного протока через кожу и печень не только позволяет правильно поставить диагноз, но может оказаться единственным способом избавить больного от МЖ.
Каким бы способом не выполнялось контрастирование желчных протоков, существуют четыре основных рентгенологических признака нарушения оттока контраста по холедоху, они приводятся ниже.
Обратите
внимание, что контраст на снимках, как
и кости, имеет белый цвет, так как он не
пропускает рентгеновские лучи и Р-пленка
в этом месте остается не засвеченной,
а камни темного цвета, так как они состоят
из холестерина
и
наоборот легко пропускают Р-лучи и
Р-пленка в этом месте засвечивается.
Это
классическая Р-грамма на обычном
Р-аппарате.
Но
на некоторых снимках все выглядит
наоборот и белое становиться черным, а
черное – белым. Так работают цифровые
рентгеновские аппараты, где полученное
изображение попадает не на пленку, а в
память компьютера, где по замыслу
инженеров изображение переворачивается.
Сути дела это не меняет, главное правильно
сориентироваться. 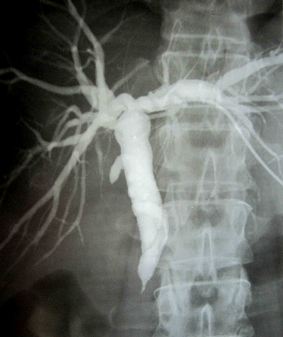
1.
Симптом «писчего пера» - (Рис
1)
характерен
для стриктуры БДС. Холедох расширен на
всем протяжении, в его просвете имеется
дренажная трубка, в терминальной части
холедоха видно остроконечное сужение
и далее контраст не поступает, не видно
контраста и в ДПК – полная стриктура.
По форме сужение напоминает перо для
письма треугольной формы отсюда и
появилось такое название. Если контраст
все же поступает в ДПК, то его можно
увидеть в виде пятна с неровными
контурами, повторяющим поперечные
складки ДПК (перистость), расположенное
чуть ниже стриктуры.
На данном снимке контраст в кишку не
поступает.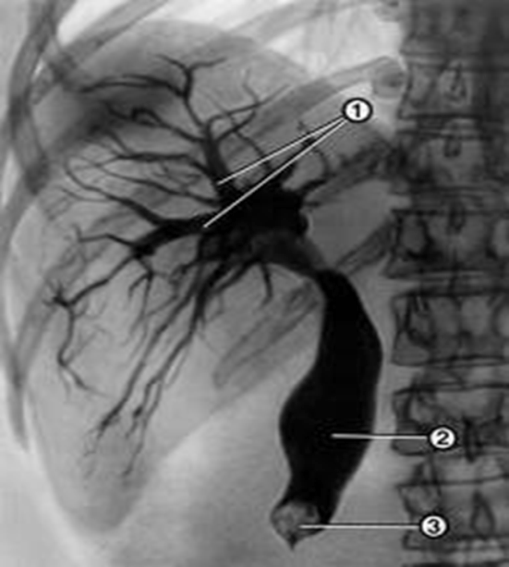
Рис. 1
Симптом «Клешни» - (Рис. 2) характерен для круглого камня, застрявшего в терминальной части холедоха. Как правило, сам камень на Р-грамме не виден. Контраст пытается обойти его, но так как камень плотно сидит в холедохе, контраст не может просочиться ниже и охватывает круглый камень до середины, такой вид затеков контраста вокруг круглого камня и напоминает вид круглой клешни или «усов», как это видно на представленной Р-грамме.
Рис. 2.
На Рис. 2 Р-грамме небольшому количеству контраста все же удается обойти камень, но в ДПК контраст попасть не может, так как здесь же имеется еще и стриктура БДС (симптом «Писчего пера»). Такое сочетание стриктуры БДС и камня холедоха встречается довольно часто.
Рис. 7
Симптом
«Крысиного хвоста»
(Рис. 3) - характерен для хронического
индуративного панкреатита (см. выше
стр.7), т.е. фиброза поджелудочной железы.
Панкреатическая часть холедоха проходит
через головку поджелудочной железы на
расстоянии 25 – 35 мм. При разрастании
соединительно ткани возможно сдавление
холедоха. В результате вся панкреатическая
часть холедоха выглядит в виде тонкой
полоски. Несмотря на доброкачественный
характер сдавления оно может быть
значительным и полностью нарушить отток
желчи. На рисунке 3 видно сужение
паекреатической части холедоха (1), выше
холедох расширен (2).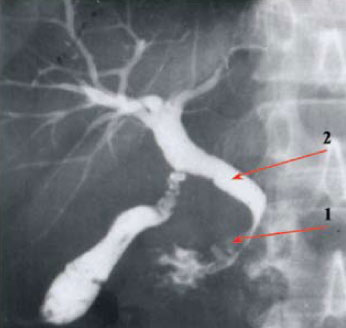
Рис.3
Симптом
«Ампутации»
Рис.4 - характерен для раквой опухоли
поражающей терминальную часть холедоха,
обычно это рак
головки поджелудочной железы.
Как известно рак обладает способностью
к инфильтративному росту, поэтому рак
головки железы просто прорастает
холедох. На Р-грамме это выглядит, как
высокий (на 3-4 см выше большого дуоденального
сосочка) обрыв контраста. При этом в
области обрыва контраста отсутствуют
какие-либо заострения в виде пера,
сужения или округлые охваты (клешни),
сам обрыв выглядит ровно, как будто его
обрезали по линейке – поэтому этот
признак и называется симптомом ампутации.
При раковой непроходимости холедох
расширяется особенно сильно - 20-30 мм в
диаметре. Из-за длительной желчной
гипертензии очень сильно расширяются
внутрипеченочные желчные протоки, как
это видно на данной Р-грамме.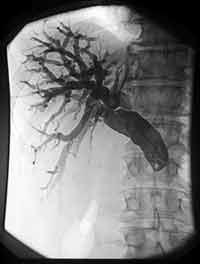
Рис.4
