
3 курс / Общая хирургия и оперативная хирургия / Кипренский_А_Ю_Объёмные_образования_клапанов_сердца
.pdf- 91 -
холи была представлена солидными разрастаниями округлых и веретенообразных
клеток с полиморфными гиперхромными ядрами низкой митотической активно-
стью (4mf/10HPF). Клетки опухоли располагались в волокнистой строме, места-
ми с участками миксоматозного превращения, фиброза и гиалиноза. В ткани опу-
холи был обнаружен единичный очаг коагуляционного некроза. При иммуноги-
стологическом исследовании индекс пролиферации опухолевых клеток по экс-
А.  Б.
Б.
Рис. 23. Макропрепарат неврилеммомы задней створки с распространением на фиброзное кольцо митрального клапана (А); микроскопическая картина низкозлокачественной неврилеммомы задней створки с распространением на фиброзное кольцо митрального клапана (опухолевые клетки округлой веретенообразной формы с полиморфными гиперхромными ядрами и низкой митотической активностью рыхло расположены в широкопетлистой миксоматозной фибриллярной строме) (Б). Окраска гематоксилином и эозином х200.
прессии Ki-67 составил 10-15%. На основании консультации микроскопических
препаратов и дополнительно проведенных иммуногистохимических исследований
в ФГБНУ «Российском онкологическом научном центре им. Н.Н.Блохина» было
сделано заключение о наличии злокачественной опухоли из клеток оболочек пе-
риферических нервов 1 степени злокачественности (по системе FNCLCC).
Поскольку неврилеммома относится к опухолям с низкой степенью злокачествен-
ности и не дает отдаленных метастазов, было высказано мнение об отсутствии
необходимости проведения химиотерапии.
Наиболее частым морфологическим субстратом среди удаленных объемных
образований клапанов сердца псевдоопухолевого характера были тромбы (5
наблюдений), которые составили 9,9% от общего количества оперированных

- 92 -
больных. Тромбы клапанной локализации располагались в правых (2 наблюдения)
или в левых (3 наблюдения) отделах сердца. У двух больных тромбы прикрепля-
лись к структурам трикуспидального клапана (передняя створка – 2), а у трех больных – к структурам митрального клапана (передняя створка – 2 и задняя створка – 1).
Размеры тромбов клапанной локализации колебались от 0,6 см в диаметре до 7,0 х 3,0 см, имели розовую, темно-коричневую или красновато-коричневую
(по 1, 2 и 1 наблюдению), белесоватую (1 наблюдение) окраску. При осмотре они представляли собой объемные образования округлой или продольно-вытянутой
(по 4 и 1 наблюдению) формы с ровной (4 наблюдения) или неровной (1 наблю-
дение) поверхностью, были мягко-эластической или плотно-эластической кон-
систенции (по 1 и 4 наблюдения). Их основания в зоне прикрепления были узки-
ми (0,3 см в диаметре) либо широкими (размером от 1,0 до 3,0 см в диаметре),
соответственно, в 1 и 4 наблюдениях. На поперечном срезе внутренняя структура тромбов была серовато-белесой, красноватой или коричневой окраски, иногда имела слоистый характер строения из белых крошащихся масс, изредка встреча-
лись мелкие кальцинаты. На микроскопических срезах тромбы состояли из лизи-
рованных элементов крови, снаружи окруженных слоем свежего или организую-
щегося фибрина (рис. 24). В микроскопических препаратах старых организован-
А. Б.
Рис. 24. Макропрепарат тромба передней створки трикуспидального клапана (А); микроскопическая картина свежего смешанного тромба пе редней створки трикуспидального клапана (имеющиеся на его по верхности массы фибрина без признаков организации) (Б). Окраска гематоксилином и эозином. х200.
- 93 -
ных тромбов встречалась фиброзная ткань с васкуляризацией некоторых участков
миксоматоза стромы. Поверхность этих тромбов была частично выстлана ложной капсулой, образованной в результате отложения и организации фибрина.
В одном наблюдении (1,9%) за новообразование митрального клапана была принята его миксоматозно измененная добавочная створка, исходившая из облас-
ти основания передней створки клапана, создававшая градиент давления в выход-
ном отделе левого желудочка, равный 40 мм.рт.ст. Макроскопически она пред-
ставляла собой соединительно-тканное упругое, подвижное образование с буг-
ристой поверхностью, размером 4,0 х 1,7 см. Микроскопически оно имело строе-
ние неправильно сформированной створки клапана сердца с нарушением струк-
туры соединительно-тканного каркаса, массивными очагами миксоматоза, много-
численными полостями различной величины, выстланные эндотелием.
* * *
Таким образом, первичные опухоли и псевдоопухолевые образования кла-
панов сердца, представленные различными морфологическими субстратами,
предоперационная диагностика которых, как свидетельствуют предшествующие главы, чрезвычайно затруднена, нуждаются в их безотлагательном хирургичес-
ком удалении. Это обусловлено их величиной и локализацией на клапанных структурах сердца, прогрессирующим тяжелым клиническим течением, тромбо-
эмболическим синдромом, легочной гипертензией и сопутствующей патологией – ишемической болезнью сердца. Необходимо отметить, что рассматриваемая пато-
логия, независимо от своей морфологической характеристики, ошибочно воспри-
нималась клиницистами как «опухоли» сердца, что и предопределяло врачебную тактику с позиции онкологической детерминанты.
Дифференцированный подход к выполнению объема хирургических вмеша-
тельств у больных с опухолями клапанов сердца показал, что в 52,9% случаев ха-
рактер операций состоял в субэндокардиальном удалении неоплазм с последую-
щей электрокоагуляцией области их происхождения; в 15,7% случаев удаление опухолей сочеталось с аннулопластикой или вальвулопластикой; в 15,7% случаев удаление опухолей сопровождалось протезированием пораженных клапанов или
- 94 -
аортокоронарным шунтированием (3,9%). Что же касается больных с псевдоопу-
холевым поражением клапанов сердца, то в 11,8% случаев объем вмешательств колебался от тромбэктомии с электрокоагуляцией области фиксации и вальвуло-
пластикой или удаления миксоматозно измененной добавочной створки митраль-
ного клапана до тромбэктомии с протезированием пораженного клапана или двухэтапным лечением с удалением тромба и ангиопластикой со стентированием пораженных коронарных артерий. Вышеперечисленные вмешательства сопро-
вождались возникновением различных госпитальных осложнений и леталь-
ностью, зарегистрированными в 17,7% и 3,9% случаев. Причиной летальных исходов были в одном случае кровотечение на 8 сутки после операции из острой перфоративной язвы двенадцатиперстной кишки, множественных язв пищевода,
желудка и двенадцатиперстной кишки, а в другом – смерть наступила на 26 сутки после операции от прогрессирующей дыхательной недостаточности на фоне пра-
восторонней абсцедирующей пневмонии (в анамнезе у больного было 2 эпизода тромбоэмболии правой легочной артерии). Представленные данные свидетельст-
вуют о необходимости ранней диагностики рассматриваемых заболеваний, про-
филактике возникновения эмболического синдрома и строго дифференцирован-
ного подхода к проведению выбранного объема вмешательства, основой которого должны быть анамнестические особенности, данные рутинных и специальных ме-
тодов обследования, а также интраоперационной ревизии пораженного клапана сердца, а если возникают подозрения, касающиеся злокачественного характера поражения, то обязательного срочного гистологического исследования.
- 95 -
ГЛАВА 5.
ОТДАЛЕННЫЕ РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ
БОЛЬНЫХ С ОБЪЕМНЫМИ ОБРАЗОВАНИЯМИ КЛАПАНОВ СЕРДЦА
ОПУХОЛЕВОГО И ПСЕВДООПУХОЛЕВОГО ХАРАКТЕРА
Отдаленные результаты хирургического лечения были изучены у 49 (26
мужского и 23 женского пола) больных, оперированных по поводу объемных об-
разований клапанов сердца опухолевого и псевдоопухолевого характера, наблю-
давшихся в сроки от 2 месяцев до 28 лет (в среднем 162,7 + 12,5 мес.) после вы-
писки из нашего Центра. Из настоящего анализа исключены двое больных, умер-
ших в ближайшем послеоперационном периоде.
Рассматриваемые 49 больных были оперированы по поводу миксом (31 наб-
людение), папиллярных фиброэластом (9 наблюдений), фибромы, липомы, неври-
леммомы (по 1 наблюдению), тромбов (5 наблюдений), миксоматозно измененной добавочной створки митрального клапана (1 наблюдение).
Объем осуществленных хирургических вмешательств у 26 больных с опу-
холями клапанов сердца состоял в удалении новообразований с субэндокардиаль-
ной основой их «ножек» или их основания с последующей электрокоагуляцией указанных зон. У 8 больных удаление опухоли сопровождалось аннулопластикой митрального клапана (2 наблюдения); вальвулопластикой передней створки или задней створки трикуспидального клапана (по 1 наблюдению), передней створки митрального клапана (1 наблюдение), некоронарной или коронарной створки аор-
тального клапана (по 1 наблюдению), монокомиссуротомией в области передней комиссуры аортального клапана, вальвулопластикой левой коронарной створки аортального клапана (1 наблюдение). У семи пациентов объем операций состоял в удалении опухоли и протезировании митрального клапана протезом ЭМИКС-27
или ЭМИКС-29 (по 1 наблюдению), а также МИКС-27 или МИКС-29 (по 1 и 2
наблюдения), протезировании аортального клапана протезом ЭМИКС-23 (1 наб-
людение); тромбэктомии из ушка и задней стенки левого предсердия, удалении пораженного клапана с шовной фиксацией головок папиллярных мышц, протези-
ровании митрального клапана протезом ATS-29 (1 наблюдение); у двух больных
- 96 -
было выполнено удаление опухоли и аортокоронарное шунтирование передней межжелудочковой артерии и задней боковой ветви (1 наблюдение) или аортоко-
ронарное шунтирование огибающей артерии (1 наблюдение). Шести больным с псевдоопухолевыми образованиями клапанов сердца были выполнены тромбэк-
томия в сочетании с электрокоагуляцией зоны фиксации объемного образования и вальвулопластикой передней створки митрального клапана (1 наблюдение);
тромбэктомия с вальвулопластикой передней створки трикуспидального клапана с предшествовавшей за два месяца (двухэтапное лечение) до основной операции коронароангиопластикой и стентированием проксимального сегмента огибающей артерии и среднего сегмента правой коронарной артерии (1 наблюдение); тромб-
эктомия с протезированием трикуспидального клапана протезом БиоЛаб-33 (1 наблюдение) либо протезированием митрального клапана протезом МИКС-27
или ЭМИКС-27 (2 наблюдения); удаление миксоматозно измененной добавочной створки митрального клапана (1 наблюдение).
Для оценки отдаленных результатов хирургического лечения больных с первичными опухолями и псевдоопухолевыми образованиями клапанов сердца,
мы изучили продолжительность их жизни, используя метод E. Kaplan, P. Meier [141].
Анализ общей выживаемости 49 оперированных больных, страдавших пер-
вичными опухолями и псевдоопухолевыми образованиями клапанов сердца без учета госпитальной летальности, показал, что в течение последующего наблюде-
ния от 2 месяцев до 28 лет (в среднем 162,7 ± 12,5 мес.) были зарегистрированы три летальных исхода. Одной больной было выполнено удаление неврилеммомы задней створки митрального клапана, распространявшейся на фиброзное кольцо, с
заменой его протезом МИКС-29. Смерть больной наступила через 13 месяцев после операции от множественного метастазирования в головной и спинной мозг;
при аутопсии рецидив опухоли отсутствовал. У второго больного (пробанда)
имелся миксомный синдром с семейной формой заболевания и отсроченным во времени ростом миксом сердца. Ему, как уже вышеуказывалось, в возрасте 13л., 17л., 21г., 25л. и 29л. были выполнены хирургические вмешательства с интерва-
- 97 -
лом в 3,5-4,5 года по поводу первично множественного отсроченного во времени роста, соответственно, миксомы левого предсердия (12/IX-1984г.), биатриальной опухоли (12/IV-1988 г.), опухоли задней папиллярной мышцы митрального кла-
пана (16/XI-1992г.), правого предсердия (10/X-1996г.) и левого желудочка (28/IX-
2000г.). В данном исследовании рассматривается только третья госпитализация,
когда у больного с миксомой задней папиллярной мышцы митрального клапана и его подклапанными структурами было выполнено протезирование клапана проте-
зом ЭМИКС-29 (16/XI-1992г.). Во время удаления очередной миксомы левого же-
лудочка (28/IX-2000г.) больной умер от острой сердечной недостаточности. Тре-
тий больной (отец пробанда), также страдавший миксомным синдромом с семей-
ной формой заболевания, был оперирован 22/IX-1988г. по поводу миксомы фиб-
розного кольца митрального клапана. Он умер через 6 лет после операции в ре-
зультате бытовой травмы, несовместимой с жизнью.
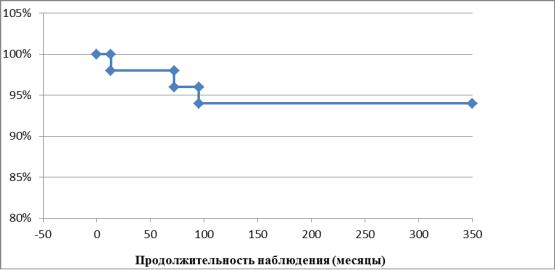
Таким образом, общая выживаемость больных, оперированных по поводу опухолей и псевдоопухолевых образований клапанов сердца без учета госпиталь-
ной летальности (рис. 25), составила к 1 и 28 годам наблюдения, соответственно,
100% и 94,1%.
Выживаемость (%)
Рис. 25. Общая выживаемость пациентов, оперированных по поводу объемных образований клапанов сердца опухолевого и псевдоопухолевого характера без учета госпитальной летальности.
Другим критерием в оценке отдаленных результатов хирургического лече-
ния больных, страдавших опухолями и псевдоопухолевыми образованиями кла-
- 98 -
панов сердца, было их «качество жизни». «Качество жизни» больных, перенесших хирургическое лечение, оценивалось по трехбалльной системе – хорошие, удов-
летворительные и неудовлетворительные результаты. Основой исследования бы-
ло их объективное клиническое состояние с учетом данных электрокардиографии,
фонокардиографии, рентгенографии, тредмил-теста, эхокардиографии, компью-
терной и магнитно-резонансной томографии, лабораторных показателей крови.
Результаты лечения оценены как хорошие у 36 больных (73,5%). Они стра-
дали миксомами передней створки, фиброзного кольца или передней папилляр-
ной мышцы трикуспидального клапана (по 1 наблюдению), фиброзного кольца,
передней створки или задней папиллярной мышцы митрального клапана (по 16, 4
и 1 наблюдению); папиллярными фиброэластомами фиброзного кольца, септаль-
ной створки или фиброзного кольца и задней створки трикуспидального клапана
(по 1 наблюдению), некоронарной или левой коронарной створки аортального клапана (по 2 и 1 наблюдению), задней папиллярной мышцы митрального клапа-
на (2 наблюдения); фибромой левой коронарной створки аортального клапана (1
наблюдение); тромбами передней створки трикуспидального или передней створ-
ки митрального клапанов (по 1 наблюдению); миксоматозно измененной доба-
вочной створкой митрального клапана (1 наблюдение).
В предоперационном периоде у этих больных отмечались: недостаточность кровообращения IIА (24 наблюдения) или IIБ (8 наблюдений) стадии по класси-
фикации Н.Д. Стражеско и В.Х. Василенко (65,3%), рефрактерная к медикамен-
тозному лечению; боли в области сердца (24,5%) и приступы головокружения и/или синкопе (24,5%) (по 12 наблюдений); нарушения ритма (22,4%), представ-
ленные пароксизмальной формой синусовой тахикардии (1 наблюдение) и фиб-
рилляции предсердий (2 наблюдения), наджелудочковой или желудочковой экстрасистолией (по 4 наблюдения); лихорадка «неясной этиологии» (24,5%) с
субфебрильной температурой (12 наблюдений) и периодическими подъемами ее до 38,2-38,5С° (у двух больных в посевах крови и самой опухоли во время опера-
ции был выявлен в одном случае рост золотистого стрептококка, а в другом – грамотрицательной неферментирующей палочки); эмболический синдром на фоне
- 99 -
синусового ритма (6,1%) левой легочной артерии и коронарной артерии (по 2 и 1
наблюдению); похудание (2 наблюдения), причем, один больной похудел на 7 кг,
а другой – на 10 кг, соответственно, за 9 и 10 месяцев до госпитализации в наш Центр. Необходимо отметить, что у рассматриваемых 36 больных были зарегист-
рированы проявления общей реакции организма на объемные образования клапа-
нов сердца с изменениями лабораторных показателей крови: увеличенная СОЭ
(20 наблюдений), повышение содержания фибриногена (8 наблюдений), положи-
тельная проба на «С»-реактивный белок (7 наблюдений), умеренный лейкоцитоз со сдвигом формулы влево (6 наблюдений), гемолитическая анемия (6 наблюде-
ний), диспротеинемия (5 наблюдений). Размеры новообразований в этих случаях колебались при миксомах от 1,5 х 1,2 до 7,0 х 2,5 см, при папиллярных фиброэла-
стомах от 0,4 х 0,3 до 3,5 х 3,0 см, при фиброме – 0,5 см в диаметре, при тромбах от 0,6 см в диаметре до 2,5 х 2,0 см, при миксоматозно измененной добавочной створки митрального клапана – 4,0 х 1,7 см. У 4 больных с миксомами митрально-
го и папиллярной фиброэластомой аортального клапанов (по 2 и 1 наблюдению) и
тромбом митрального клапана (1 наблюдение), составлявшими, соответственно, в
первых трех случаях 0,6 см в диаметре, а в последнем – 0,7 см в диаметре, клини-
ческие проявления и изменения лабораторных показателей отсутствовали.
У рассматриваемых 24 больных (66,7%) данной группы с опухолями клапа-
нов сердца объем хирургических вмешательств состоял в удалении неоплазм с проведением электрокоагуляции области их происхождения. Ими были миксомы фиброзного кольца, передней створки или задней папиллярной мышцы митраль-
ного клапана (по 15, 2 и 1 наблюдению), фиброзного кольца, передней створки и передней папиллярной мышцы трикуспидального клапана (по 1 наблюдению);
папиллярные фиброэластомы фиброзного кольца, септальной створки или фиб-
розного кольца и задней створки трикуспидального клапана (по 1 наблюдению),
задней папиллярной мышцы митрального клапана (1 наблюдение). Их размеры колебались от 0,7 см в диаметре до 7,0 х 6,0 см. У 6 больных (16,7%) удаление опухолей клапанов сердца сочеталось с клапаносохраняющими операциями; двум больным, после иссечения миксом фиброзного кольца митрального клапана (раз-
- 100 -
мерами 5,5 см в диаметре и 4,5 х 1,5 см), была проведена аннулопластика одиноч-
ными П-образными швами. У трех больных помимо удаления папиллярных фиб-
роэластом (соответственно, с размерами 2,0 х 1,0 см, 0,7 х 0,6 см и 1,5 см в диаметре) задней створки трикуспидального клапана (1 наблюдение) или некоро-
нарной либо левой коронарной створок аортального клапана (по 1 наблюдению)
были выполнены у первого больного пликация задней створки для восстано-
вления ее компетенции, у второго – закрытие образовавшегося дефекта заплатой
(диаметром 1,0 см) из ксеноперикарда и у третьей больной – наложение П-
образного шва в зоне иссеченной неоплазмы. У одной больной удаление фибромы левой коронарной створки аортального клапана (размером 0,5 см в диаметре)
сопровождалось монокомиссуротомией в области передней комиссуры указанно-
го клапана и плицированием передней комиссуры П-образным швом на проклад-
ке из аутоперикарда. В трех наблюдениях (8,3%) удаление новообразований соче-
талось с протезированием пораженного клапана. В двух случаях, после удаления миксомы (размерами, соответственно, 2,5 х 2,0 см и 5,0 х 3,5 см) передних ство-
рок митрального клапана, было выполнено протезирование протезами МИКС-27
и МИКС-29, а в одном случае, после удаления папиллярной фиброэластомы зад-
ней папиллярной мышцы митрального клапана – тромбэктомия из ушка и задней стенки левого предсердия, шовная фиксация головок папиллярных мышц, проте-
зирование протезом ATS-29. Следующим трем больным (8,3%) было выполнено удаление псевдоопухолевых образований клапанов сердца. В одном случае тромбэктомия (размер тромба 0,6 см в диаметре) была дополнена электрокоагуля-
цией места прикрепления тромба на фиброзном кольце и передней створке мит-
рального клапана с последующей вальвулопластикой П-образным швом с прокладкой из тефлона в указанной зоне (1 наблюдение). Другому больному было выполнено удаление тромба (размером 7,0 х3,0 см) передней створки вместе с трикуспидальным клапаном, вовлеченным в патологический процесс, с после-
дующим его протезированием протезом БиоЛаб-33. Одному больному было вы-
полнено иссечение миксоматозно измененной добавочной створки (размером 4,0
х 1,7 см) митрального клапана, которая имитировала опухоль, создавая градиент
