
6 курс / Гастроэнтерология / Неалкогольная_жировая_болезнь_печени_у_детей_Новикова_В_П_,_Алешина
.pdfГБОУ ВПО СПбГПМУ МИНЗДРАВА РОССИИ
ГБОУ ВПО СЗГМУ ИМ. И. И. МЕЧНИКОВА МИНЗДРАВА РОССИИ
НЕАЛКОГОЛЬНАЯ ЖИРОВАЯ БОЛЕЗНЬ ПЕЧЕНИ
У ДЕТЕЙ
Учебное пособие для врачей
Под редакцией В. П. Новиковой, Е. И. Алешиной
Санкт-Петербург ИнформМед 2013
УДК 616.36-003.826-07-053.6 Н39
Н39 Неалкогольная жировая болезнь печени у детей: учебное пособие для врачей / под ред. В. П. Новиковой, Е. И. Алешиной. — СПб.: ИнформМед, 2013. — 148 с.
Пособие подготовлено авторским коллективом Санкт-Петербургского государственного педиатрического университета и Северо-Западного государственного медицинского университета им. И. И. Мечникова.
Рецензент:
Ткаченко Е. И. — доктор медицинских наук, профессор, заведующий кафедрой пропедевтики внутренних болезней Северо-Западного государственного медицинского университета им. И. И. Мечникова.
ISBN 978-5-904192-61-7
В учебном пособии представлены анатомо-физиологические особенности печени у детей, механизмы развития и различные методы диагностики и лечения неалкогольной жировой болезни печени в детском возрасте, дана характеристика современных гепатопротекторов.
Пособие предназначено для педиатров, гастроэнтерологов, врачей общей практики.
Утверждено Учебно-методическим советом СПбГПМУ 28 ноября 2012 г., протокол № 3 и Методическим советом СЗГМУ
им. И. И. Мечникова 5 октября 2012 г., протокол № 1.
ISBN 978-5-904192-61-7 |
© Коллектив авторов, 2013 |
|
© ООО «ИнформМед», 2013 |
КОЛЛЕКТИВ АВТОРОВ
Новикова В. П. — доктор медицинских наук, профессор кафедры пропедевтики детских болезней с курсом общего ухода за детьми Санкт-Петербургского государственного педиатрического медицинского университета.
Алешина Е. И. — кандидат медицинских наук, доцент кафедры пропедевтики детских болезней с курсом общего ухода за детьми Санкт-Петербургского государственного педиатрического медицинского университета.
Насыров Р. А. — доктор медицинских наук, профессор, заведующий кафедрой патологической анатомиии Санкт-Петербургского государственного педиатрического медицинского университета.
Гурьева В. А. — ординатор ЛОГБУЗ «ДКБ».
Махрова И. А. — кандидат медицинских наук, ассистент кафедры педиатрии и детской кардиологии Северо-Западного государственного медицинского университета им. И. И. Мечникова.
Мельникова И. Ю. — доктор медицинских наук, профессор, заведующая кафедрой педиатрии и детской кардиологии Севе- ро-Западного государственного медицинского университета им.
И.И. Мечникова.
Литвиненко Л. А. — кандидат медицинских наук, доцент кафе-
дры биологической химии Санкт-Петербургского государственного педиатрического медицинского университета.
Данилова Л. А. — доктор медицинских наук, заведующая кафедрой биологической химии Санкт-Петербургского государственного педиатрического медицинского университета.
3
ОГЛАВЛЕНИЕ |
|
УСЛОВНЫЕ СОКРАЩЕНИЯ .............................................................................................. |
5 |
ВВЕДЕНИЕ ......................................................................................................................................... |
7 |
Глава 1. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ПЕЧЕНИ |
|
И СИНДРОМЫ ЕЕ ПОРАЖЕНИЯ У ДЕТЕЙ.................................................................. |
8 |
Глава 2. ПОНЯТИЕ «НЕАЛКОГОЛЬНАЯ ЖИРОВАЯ БОЛЕЗНЬ ПЕЧЕНИ» |
|
И ОСНОВНЫЕ ПРИЧИНЫ ЕЕ РАЗВИТИЯ У ДЕТЕЙ....................................................... |
24 |
2.1. Факторы развития неалкогольной жировой болезни печени ....................... |
24 |
2.2. Неалкогольная жировая болезнь печени и метаболический синдром у детей........ |
29 |
2.3. Наследственная предрасположенность к жировому гепатозу при |
|
метаболическом синдроме у детей ................................................................... |
31 |
2.4. Критерии диагностики метаболического синдрома у детей ........................... |
36 |
2.5. Распространенность неалкогольной жировой болезни печени у детей ......... |
37 |
Глава 3. МОРФОЛОГИЯ ПЕЧЕНИ ПРИ НЕАЛКОГОЛЬНОЙ |
|
ЖИРОВОЙ БОЛЕЗНИ ПЕЧЕНИ У ДЕТЕЙ ......................................................................... |
39 |
Глава 4. КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА НЕАЛКОГОЛЬНОЙ ЖИРОВОЙ |
|
БОЛЕЗНИ ПЕЧЕНИ У ДЕТЕЙ ............................................................................................... |
43 |
Глава 5. ОСНОВНЫЕ НАПРАВЛЕНИЯ ТЕРАПИИ НЕАЛКОГОЛЬНОЙ ЖИРОВОЙ БОЛЕЗНИ |
|
ПЕЧЕНИ У ДЕТЕЙ ................................................................................................................................... |
49 |
5.1. ступенчатое снижение массы тела ................................................................... |
49 |
5.2. Фармакотерапия неалкогольной жировой болезни печени у детей .............. |
51 |
Глава 6. ГЕПАТОПРОТЕКТОРЫ В ЛЕЧЕНИИ НЕАЛКОГОЛЬНОЙ ЖИРОВОЙ БОЛЕЗНИ |
|
ПЕЧЕНИ У ДЕТЕЙ................................................................................................................... |
60 |
6.1. Классификация гепатопротекторов................................................................. |
60 |
6.2. Препараты растительного происхождения...................................................... |
63 |
6.3. Полусинтетические флавоноиды растительного происхождения ................. |
71 |
6.4. Препараты эссенциальных фосфолипидов ..................................................... |
72 |
6.5. Препараты животного происхождения............................................................ |
76 |
6.6. Препараты лецитина......................................................................................... |
77 |
6.7. Препараты метионина ..................................................................................... |
78 |
6.8. Препараты других аминокислот....................................................................... |
79 |
6.9. Препараты желчных кислот ............................................................................. |
81 |
6.10. Синтетические средства.................................................................................. |
83 |
6.11. Гомеопатические средства............................................................................... |
86 |
6.12. Препараты тиоктовой (липоевой) кислоты ................................................... |
88 |
6.13. Препараты разных групп................................................................................. |
89 |
6.14. Препараты с опосредованным гепатопротекторным эффектом ................. |
92 |
Глава 7. ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ ................................................................................. |
93 |
ЗАКЛЮЧЕНИЕ ................................................................................................................................ |
94 |
ЛИТЕРАТУРА ................................................................................................................................... |
95 |
ТЕСТОВЫЙ КОНТРОЛЬ ................................................................................................................ |
98 |
ЭТАЛОНЫ ОТВЕТОВ .................................................................................................................... |
100 |
ПРИЛОЖЕНИЕ 1. Возрастные нормы лабораторных показателей .............................. |
101 |
ПРИЛОЖЕНИЕ 2. Гепатотоксичные вещества .............................................................. |
107 |
ПРИЛОЖЕНИЕ 3. Гепатопротекторы............................................................................. |
112 |
ПРИЛОЖЕНИE 4. Лечение жирового гепатоза народными средствами ...................... |
135 |
ПРИЛОЖЕНИE 5. Препараты из группы нутрицевтиков, используемые в лечении |
|
жирового гепатоза................................................................................................... |
135 |
ПРИЛОЖЕНИE 6. Аппараты Фиброскан в диагностике неалкогольной жировой |
|
болезни печени ...................................................................................................... |
141 |
4
|
УСЛОВНЫЕ СОКРАЩЕНИЯ |
АлАТ |
— аланинаминотрансфераза |
АсАТ |
— аспартатаминотрансфераза |
АТФ |
— аденозинтрифосфат |
АФК |
— активные формы кислорода |
БАД |
— биологически активная добавка |
ВИЧ |
— вирус иммунодефицита человека |
ВОЗ |
— Всемирная организация здравоохранения |
ГГТП |
— γ-глютамилтранспептидаза |
ГИ |
— гиперинсулинемия |
ГлДГ |
— глутаматдегидрогеназа |
ДНК |
— дезоксирибонуклеиновая кислота |
ЖИП |
— жировая инфильтрация печени |
ИМТ |
— индекс массы тела |
ИР |
— инсулинорезистентность |
КТ |
— компьютерная томография |
ЛДГ |
— лактатдегидрогеназа |
ЛПВП |
— липопротеиды высокой плотности |
ЛПНП |
— липопротеиды низкой плотности |
ЛПОНП |
— липопротеиды очень низкой плотности |
МГ |
— молниеносный гепатит |
МДА |
— малоновый диальдегид |
МНО |
— международное нормализированное отношение |
МРТ |
— магнитно-резонансная томография |
МТ |
— масса тела |
НАД |
— переносчик водорода |
НАСГ |
— неалкогольный стеатогепатит |
НЖБП |
— неалкогольная жировая болезнь печени |
ОГ |
— острый гепатит |
ПВК |
— пировиноградная кислота |
ПОЛ |
— перекисное окисление липидов |
ПТВ |
— протромбиновое время |
ПЯЛ |
— полиморфноядерные лейкоциты |
РНК |
— рибонуклеиновая кислота |
РЭС |
— ретикулоэндотелиальная система |
СД |
— сахарный диабет |
СЖК |
— свободные жирные кислоты |
СИР |
— субстрат инсулинового рецептора |
СОД |
— супероксиддисмутаза |
СОЭ |
— скорость оседания эритроцитов |
СР |
— свободные радикалы |
СРО |
— свободнорадикальное окисление |
ТАГ |
— триацилглицеролы |
ТГ |
— триглицериды |
УДХК |
— урсодезоксихолевая кислота |
5
УЗИ |
— ультразвуковое исследование |
ФДЭ |
— фосфодиэстераза |
ФЛ |
— фосфолипиды |
ФХ |
— фосфатидилхолин |
ХАГ |
— хронический активный гепатит |
ХС |
— холестерин |
цАМФ |
— циклический аминозинмонофосфат |
ЦНС |
— центральная нервная система |
ЦТК |
— цикл трикарбоновых кислот |
ЩФ |
— щелочная фосфатаза |
ЭПР |
— эндоплазматический ретикулум |
ЭФЛ |
— эссенциальные фосфолипиды |
APOB |
— аполипопротеин В |
APOCIII, APOE — гены аполипопротеина |
|
EKK |
— естественные киллеры |
GLUT |
— транспортеры глюкозы |
HU |
— единица Хаунсфилда |
IDF |
— Международная федерация диабета |
IL |
— интерлейкин |
LE-клетки |
— клетки красной волчанки |
LPL |
— липопротеинлипаза |
LTB4 |
— лейкотриен В4 |
NF-kВ |
— нуклеиновый фактор kВ |
NK |
— натуральные киллеры |
TNF-α |
— фактор некроза опухолей-α |
UCP |
— разобщающий протеин |
6
ВВЕДЕНИЕ
Неалкогольная жировая болезнь печени (НЖБП) наиболее характерна для детей и взрослых с ожирением и ассоциирована с метаболическими нарушениями разной степени выраженности, такими как дислипидемия, артериальная гипертензия и гипергликемия.
Ожирение представляет сегодня острую медико-социальную проблему, так как характеризуется прогрессирующим течением и неблагоприятным прогнозом, о чем свидетельствуют многочисленные эпидемиологические данные. Так, в развитых странах мира до 25% подростков имеют избыточную массу тела (МТ), а 15% страдают ожирением. В Российской Федерации данные показатели колеблются на уровне 8–10% с явной тенденцией к росту, с прогнозируемым удвоением числа пациентов каждые три десятилетия. По данным И. И. Дедова каждый девятый подросток с ожирением потенциально входит в группу риска развития сердечно-сосудистых заболеваний и сахарного диабета. Социальная актуальность проблемы подкрепляется данными, что у 60% взрослых больных ожирение дебютировало в детском возрасте.
У детей и подростков частота НЖБП при ожирении по данным разных авторов составляет от 10 до 50%. Заболевание, начавшееся в детском или подростковом возрасте, может сохраняться и во взрослой жизни и явиться причиной цирроза печени у 10–20% пациентов. Считается, что до 75% взрослых больных с ожирением страдают НЖБП, причем выраженность болезни возрастает с увеличением степени ожирения.
Интерес к ранней диагностике и лечению НЖБП у детей и подростков обусловлен ростом частоты ожирения в этой популяции, а также тем, что в данной возрастной группе, в отличие от взрослых, развитие НЖБП и метаболического синдрома может быть предотвращено или замедлено, так как процессы репарации в молодом возрасте протекают более активно.
7
ГЛАВА 1
АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ПЕЧЕНИ И СИНДРОМЫ ЕЕ ПОРАЖЕНИЯ У ДЕТЕЙ
Печень. У детей печень имеет относительно большие размеры, масса ее у новорожденных составляет 4–6% массы тела (у взрослых — 2–3%).
Паренхима печени малодифференцирована, дольчатость строения выявляется только к концу первого года жизни, она полнокровна, вследствие чего быстро увеличивается при различной патологии, особенно при инфекционных заболеваниях и интоксикациях. Этот фактор способствует довольно быстрому наступлению морфологической перестройки печеночной ткани при воздействии патогенов.
Функциональные возможности печени у маленьких детей сравнительно низкие. Особенно несостоятельна ее ферментативная система у новорожденных. В частности, метаболизм непрямого билирубина, высвобождающегося при гемолизе эритроцитов, осуществляется не полностью, результатом чего является физиологическая желтуха.
Функциональные возможности печени детей снижены вследствие:
—незрелости ферментативных систем печени;
—пониженного транспорта желчных кислот;
—недостаточного синтеза желчных кислот;
—доминирования холестатических фракций желчных кислот (таурохолевой кислоты).
Указанные свойства печени способствуют склонности новорожденных к холестазу.
К 8-летнему возрасту печень имеет такое же морфологическое и гистологическое строение, как и у взрослых.
Основной структурной единицей печени является печеночная долька (рис. 1).
В печени человека примерно 500 000 печеночных долек. Долька имеет форму призмы с максимальным диаметром поперечного сечения от 1,0 до 2,5 мм. Пространство между дольками заполнено небольшой массой соединительной ткани. В ней располагаются междольковые желчные протоки и вены. Каждая долька оплетена густой сетью капилляров из систем печеночной артерии и воротной вены, проникающих внутрь дольки. Обычно междольковые артерия, вена и проток расположены рядом, образуют печеночную триаду. За одну минуту через печень протекает более полутора литров крови.
8
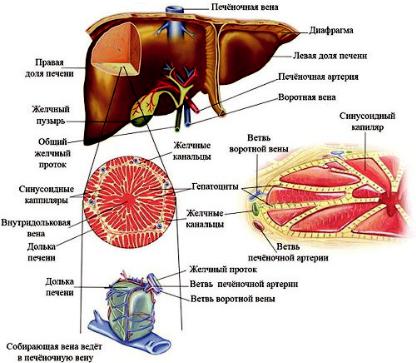
Рис. 1. Схема строения печеночной дольки
Основу паренхимы печени составляют печеночные клетки — гепатоциты. Гепатоциты — высокополяризованные клетки с дифференцированными функциями базальной и апикальной поверхностей.
Базальная поверхность непосредственно контактирует с портальной кровью в синусоидах, что позволяет как секретировать вновь продукты метаболизма гепатоцитов, так и захватывать из крови пищевые вещества, гормоны, лекарственные средства, желчные кислоты, другие ксенобиотики и эндобиотики. Апикальная поверхность, снабженная микроворсинками, является экскреторным полюсом клетки, ответственным за транспорт составляющих желчи через уникальную последовательность мембранных транспортных белков в просвет желчных канальцев.
Желчный пузырь. У новорожденных он расположен глубоко в толще печени и имеет веретенообразную форму, длина его около 3 см. Типичную грушевидную форму приобретает к 6–7 мес и достигает края печени к 2 годам. С возрастом размеры желчного пузыря и общего желчного протока увеличиваются. Желчный пузырь
9
играет роль емкости, использование которой позволяет снабжать тонкую кишку максимальным количеством желчи во время пищеварения, когда двенадцатиперстная кишка наполняется химусом.
Образование желчи и метаболизм желчных кислот. Печень вырабатывает желчь, которая поступает в двенадцатиперстную кишку. Состав желчи хорошо изучен: 82% воды, 12% желчных кислот, 4% фосфатидилхолина, 0,7% холестерола, прямого билирубина, белков, продуктов распада стероидных гормонов, электролитов, лекарственных препаратов и их метаболитов и других соединений. Различают первичные желчные кислоты — холевую и хенодезоксихолевую, синтезирующиеся в гепатоцитах из холестерина. Перед экскрецией они конъюгируются с глицином и таурином. Прием пищи вызывает сокращение желчного пузыря, и это обеспечивает поступление желчных кислот в кишечник. В результате энтерогепатической циркуляции они возвращаются по воротной вене
впечень и далее попадают в желчь. У взрослых в энтерогепатическую циркуляцию вовлечено 90–95% всего пула желчных кислот. Те желчные кислоты, которые не абсорбируются в тонкой кишке,
втолстой кишке под действием ферментов бактерий превращаются во вторичные желчные кислоты — дезоксихолевую и литохолевую. У взрослых состав желчи отражает секрецию не только первичных, но и вторичных желчных кислот, которые реабсорбируются из дистальных отделов кишечника. Желчные кислоты обеспечивают эмульгирование липидов и активацию липазы, что ускоряет переваривание жиров пищи и способствует их всасыванию, оказывают возбуждающее действие на перистальтику толстой кишки. За сутки печень выделяет до 1–1,5 литров желчи.
Секреция желчных кислот начинается в последнем триместре беременности и в раннем неонатальном периоде. У грудных детей общее содержание желчных кислот в организме, их конъюгация, секреция, внутрипротоковая концентрация и реабсорбция из кишечника снижены. В результате концентрация желчных кислот
впросвете кишечника более низкая, а их уровень в сыворотке крови повышен по сравнению с детьми более старшего возраста. В связи с этим абсорбция пищевых липидов и жирорастворимых витаминов оказывается неэффективной.
Основной желчной кислотой у новорожденных является гликохолевая. Через 1–3 мес преобладает гликохенодезоксихолевая кислота. Возможно снижение секреции желчных кислот гепатоцитами и образование атипичных желчных кислот, которые могут быть функционально неполноценными.
Впериод незрелости выделительной функции печени, который продолжается с рождения и до 3-го месяца жизни, примитивный механизм синтеза фетальных желчных кислот может приводить к экскреции холестатических желчных кислот. По мере роста начинает выделяться желчь иного состава, чем у детей младшего возраста.
10
