
4 курс / Акушерство и гинекология / Учебно_методическое_пособие_к_занятиям_по_акушерству_Часть_2_Радзинский
.pdfТема№19 |
Предлежаниеплаценты. |
ПОНРП |
|
Реанимвродизалявлцияеьномишьпервичнойетсяэкстреннойпомощью детямскардиореспираторнойдепрессией. Необходимопродолжитьнаблюдение, помребенкадлястивдальнейшеголечениявпалаинттерапииенсивнойу.Успешно провпердвичнаяаяе предимациявотвращаетзможныепостгипоксические
осложнениянеблагоприятныйисход.
К осложнениям после перенесенного критического состояния относятся метаболические нарушения: длительно может сохраняться лактатацидоз, обусловливая недостаточность сердечного выброса и нарушение периферического кровотока. Для профилактики и лечения этих состояний применяют щелочи и допамин.
Встречается гипогликемия, которая коррегируется введением глюкозы (8 мл/кг/мин) и гипокальциемия. Только при судорогах проводится коррекция глюконатом кальция.
Осложнения со стороны ЦНС проявляются отеком мозга, судорогами, комой и недостаточной секрецией антидиуретического гормона вследствие чрезмерных объемов вводимой жидкости, а также кровоизлиянием или инфарктом мозга.
Острая почечная недостаточность обусловлена острым тубулярным (реже медуллярным и кортикальным) некрозом или тромбозом почечной вены. Эти состояния корригируют тщательным расчетом жидкости и электролитов. После асфиксии может развиться атония мочевого пузыря, что требует его опорожнения даже путем катетеризации.
Повреждения миокарда могут приводить к гипертензии, синдрому малого выброса и персистирующему метаболическому ацидозу. Диагностируют эти состояния путем проведения рентгенограммы, на которых обнаруживают увеличение размеров сердца. Эхокардиография показывает нарушение функции желудочков. Тщательные расчеты инфузионных объемов и количества электролитов, применение кардиотонических препаратов, кислорода и щелочи позволяют купировать эти осложнения.
Осложнения со стороны легких проявляются респираторным дисстрессиндромом, гипертензией и нарушенной утилизацией жидкости легкими. Может развиться картина шокового легкого и пневмоторакс. Мекониальная аспирация и септические состояния вызывают и осложняют гипоксию.
В отдаленные сроки постреанимационного периода выявляются другие изменения со стороны ЦНС, расстройства водно-солевого обмена, надпочечниковая и недостаточность других эндокринных органов, нарушение функции печени и желудочно-кишечного тракта.
Приимеющихсяневрологическихнарушедиаглечендолжныияхостикае
бытькомплексными,учитыватьпрклиниособенностиуческие |
.Судороги |
|
возникают0,1 |
-1,5%случаевиотносятсякпрогзначимомусимптомутически. |
|
Причинамитоническихмиоклоническихсудбытьрогутипоксически |
- |
|
ишемическиепораженияЦНС.Очаговыеструктурмозгаинфарктния(, |
идальныекров)сопровождаютсяизлияклоническими |
|
внутримозговыесубарахно |
|
|
судо.Ониразвиваютсяогамиприметаболичнарушобменакалия,магнияских, |
|
|
натрияпиридоксина,гипогликемии,врожденныхдеф ктатабол.Средпричинзма |
и,синдромотменыпринаркомании |
|
судновромогутрбытьинфекцижденных |
||
матери,токсосическиет.д.ояния |
|
|
Диагноз дифференцируется на основании оценки семейного, пре- и перинатального анамнеза, физикальных данных, исследований биохимических параметров крови, газового состава, титра антител к TORCH-комплексу, люмбальной пункции, УЗИ, ЭЭГ и других специальных исследований ЦНС.
Устранение первопричины является основой в лечении судорог. Коррекция метаболических нарушений проводится растворами глюкозы, глюконата кальция, сульфата магния и пиридоксина гидрохлорида. При метаболическом ацидозе применяется гидрокарбонат натрия. Удаление токсинов проводится с помощью заменного переливания крови и инфузинной терапии. Инфекции ЦНС лечатся применением антибактериальных препаратов.
71
Тема№19 |
Предлежаниеплаценты. |
ПОНРП |
|
Противосудорожная терапия у некоторых детей может быть неэффективна. В качестве противосудорожного средства применяют фенобарбиталл до 20 мг/кг массы тела. Специфические находки на ЭЭГ являются показанием к назначению других противосудорожных препаратов.
Внутрижелудочковые кровоизлияния (ВЖК) проявляются шоком, ацидозом, бледностью кожных покровов и анемией, апноэ, брадикардией, судорогами и другими различными неврологическими симптомами. Большинство кровоизлияний протекают бессимптомно. Около 50% ВЖК развиваются в первые сутки, столько же
– в первые трое суток. Различают: субэпендимальные ВЖК (1-й степени), без расширения желудочков (2-й степени), с расширением желудочков (3-й степени) и кровоизлиянием в ткани мозга (4-й степени). Осложнением ВЖК в большинстве случаев является гидроцефалия.
Профилактика преждевременных родов, адекватное, по протоколу проведение первичной реанимации, стабилизация гемодинамики и ОЦК, поддержание нормального артериального и внутрижелудочкового давления, нейросонографический контроль за расширением желудочков мозга позволяют предупредить грозные неврологические осложнения.
Лечение медленно нарастающих расширений желудочков мозга проводится препаратами, снижающими продукцию ликвора (диакарбом 10-60 мг/кг/сутки), или осмотическими диуретиками (глицерол). У детей, перенесших тяжелые ВЖК, смертность составляет 50%, у выживших в 10% случаев развивается гидроцефалия, у всех – проявления энцефалопатии.
Лечебныемероприятияуноворожденных ссиндромомдыхательныхрасстройствСДР()
ЦельютерапииСД Рявляетсякупированиедыхательнойнедостаточностименее
инвазметодамипредупреждениевныосложнений.
Новорожденному с СДР необходимо придать правильное положение в кроватке. Он должен лежать с приподнятым плечевым поясом и слегка откинутой и повернутой в сторону головой. Необходимо чаще поворачивать ребенка. Верхние дыхательные пути периодически освобождают от слизи с помощью катетера и отсоса. До полного исчезновения симптомов гипоксии проводят оксигенацию согретым и увлажненным кислородом.
СДР наиболее часто возникает при респираторном дисстресс-синдроме (РДС) I типа у маловесных новорожденных с незрелыми легкими, не способными синтезировать и выделять сурфактант, что приводит к ателектазам. Группу риска по РДС I типа составляют дети с диабетической фетопатией и рожденные в асфиксии.
РДС II типа возникает при неспособности легких прекратить продукцию жидкости после рождения. Мекональная аспирация бывает у незначительного числа детей при внутриутробном окрашивании вод меконием.
Клинический и рентгенологический контроль помогают диагностировать особенности, динамику СДР и своевременно корригировать терапию. Нарастание дыхательной недостаточности и появление инфильтратов на рентгенограмме являются показанием к перкуссионному вибрационному массажу грудной клетки каждые 3-4 часа. При тяжелом СДР I типа экзогенный сурфактант применяется в первые часы жизни. Он вводится в дыхательные пути однократно в виде суспензии на физиологическом растворе. Кортикостероиды способствуют созреванию сурфактантной системы легких. Оптимальная функция внешнего дыхания достигается нормализацией дыхательного объема и профилактикой спадения легких на вдохе. Параметры вентиляции контролируются газовым составом крови ребенка и рентгенологическим исследованием. Важным моментом профилактики и лечения СДР является кормление ребенка нативным молоком матери с первых минут или часов жизни. В зависимости от тяжести состояния выбирают способы и объемы введения молока через зонд. Нативное молоко матери способствует продукции собственного сурфактанта, обеспечивает калораж, водноэлектролитный, гормональный и метаболический баланс организма ребенка.
72
Тема№19 |
Предлежаниеплаценты. |
ПОНРП |
|
Причинытерапиясердечно |
-сосудистыхнарушенийноворожденных |
При сердечной недостаточности не происходит оптимизации метаболических процессов в организме. Основными причинами являются: расстройства сократимости миокарда, нарушение проводимости и увеличение нагрузки (давление и объем наполнения). Он сопровождается повышенным сердечным выбросом и нарушением функции как левых, так и правых отделов сердца. В случаях преобладания сердечной недостаточности обеспечивают ребенку положительный азотистый баланс, применяют диуретики, дигоксин и метаболические препараты. Кардиогенный шок развивается при осложненном течении асфиксии, ацидозе, гипогликемии, врожденных пороках сердца, нарушении функции миокарда, низком уровне калия и кальция в крови, а также в финальных стадиях других видов шока (гиповолемическом, септическом и гипотензивном).
Терапияуноворожденныхснедостаточностьюфунадпочечниковкции
Наличие угнетения функции надпочечников требует заместительной терапии. Коллапс с резким угнетением общего состояния является показанием к назначению гидрокортизона в дозе 5 мг/кг. Быстрый эффект оказывает внутривенное введение препарата.
РОДОВАЯ ТРАВМА
Термин определяет механическое воздействие родовых сил на плод, нарушение целостности тканей и органов ребенка во время родов. Причиной родового травматизма может быть чрезмерная сила мышечных сокращений матки при ситуациях, предрасполагающих к травме: аномалиях положения плода, крупной массе тела, уменьшении размеров и ригидности родовых путей, быстрых, стремительных и затяжных родах. Предрасполагающие состояния (длительная гипоксия, нарушения питания и роста плода, внутриутробные инфекции) во время беременности и в родах увеличивают вероятность родового травматизма даже при нормальном течении родов.
Классификация родовых травм
Родовые повреждения центральной и периферической нервной системы. К
ним относят внутричерепные кровоизлияния: эпидуральные, субдуральные и разрыв намета мозжечка с кровоизлиянием в заднюю черепную ямку. Типичными клиническими проявлениями внутричерепных кровоизлияний являются вегетативно-висцеральные, псевдобульбарные и двигательные расстройства, нарушения терморегуляции и метаболизма, судороги. Присоединение соматической и инфекционной патологии ухудшает течение и прогноз внутричерепных кровоизлияний.
В остром периоде проводят рациональное вскармливание молоком матери, выхаживание новорожденного, постсиндромную терапию отека мозга, геморрагического, судорожного, болевого и дисметаболического синдромов.
|
Натальнаяспинтрав,помнельнаяученыхогихию,возникаетчащевнутричерепной. |
|
|
||
Причинойееявляетсяформиувеличасстояниярованиемеждуоснованиемчереплечр ков |
|
|
|
||
тракциях заголовуприф ксированныхплечиках,,наоборот(случаяхтазовогопредлежания), |
|
|
|||
такжепричр ротацзме.Примененыхвродахяручныхпособий,щиевакуумпцов |
|
|
-экстрактора. |
||
|
Кродовойтравспинногомезгатносяткр вспинноизлияниямозгег й |
|
|
оболочки,в |
|
эпидуральнуюклетчаткупринадрывеилиповышеннойпроницсосудов,частичныйемилиполный |
|
|
|
||
разрывспинногомозга.Взависимостиотуровняповреждекорешковспимозганразличаютногоия: |
|
|
|
||
поврверхнешейногожденияотделаС(1 |
-С4),синдромКоффе |
ратаС(3 |
-С4)илипарездиаф,парагмыез |
||
(илипаралич)Дюшенна |
-ЭрбаС(5 |
-С6илиплечевогосплетения),нижнийдистпараличДежеринльный |
|
- |
|
КлюмпкеС(7 |
-Т1),тотальныйпараличверхконеКерерачностийС(5 |
|
-Т1),повреждениегрудного |
||
отделаТ(1 |
-Т12),травмупояснич |
но-крестцовойобласти. |
|
|
|
73
Тема№19 |
Предлежаниеплаценты. |
ПОНРП |
|
Родовые повреждения костно-суставной системы. К ним относят: натальные спинальные травмы позвоночника (подвывихи и дислокация суставов С1 и С2, перелом поперечного отростка и шейных позвонков, повреждения межпозвоночных дисков и костей черепа). Часты переломы ключицы, плечевой и бедренной кости, травматический эпифизиолиз плечевой кости. В каждом случае травмы необходима функциональная иммобилизация, снятие болевого синдрома и раннее применение восстановительной терапии.
Родповреые |
ждениямягтканейих |
ввиденебольшихссадин,поврежденийкровоизлияний |
|
вгрудино -ключично-сосцевиднуюмышцукефалогемкровоизлияния( подадкостницутомы). |
|
||
Родоваятравмаорганбрюшнойп .влости |
|
Наибчастоп врлееп ,надпочждаютсяченьиселечники |
зенка.Клиническая |
картинаобусловленарушенифункцииповремжденн |
|
огоорганаипостгеморрагическойанемией. |
|
БОЛЕГКЗНИХ
Внеонатальномвозрастереспирпатологиярз одномаетизведущихаяместструктуре заболеваемисмертн.Выделяютости риосновгруппы: ныеевмонии,пневмопатиипороки развития.НаиболеечастодиагностнеспецифичесиндромруютдыхательныхрассСДР(кийтройств), причинойкоторогомогутбыть:незрелостьлегких,внутриутринфекции,гипасфиксияобные, кровоизлияния головниспимозг,ннойарушениятемпрежимаратурноговыхаживания, постгеморрагическаяанемия,тра зиторныеарушенфункциищитовижелезыянаднп, ойчечников кесареч. евоние
Пневмопатии – перинатальные неинфекционные болезни легких. К ним относят: первичные ателектазы легких, отечно-геморрагический синдром, болезни гиалиновых мембран, аспирационный синдром (меконием или околоплодными водами), пневмоторакс, бронхиальную дисплазию или синдром Вильсона-Микити, врожденную эмфизему.
Функциональная незрелость легких наиболее часто определяет тяжесть СДР. Его развитие можно прогнозировать на основании исследования липидного спектра, тромботической активности и поверхностного натяжения околоплодных вод. Ведущей причиной является незрелость сурфактантной системы – поверхностно-активных веществ аэрогематического барьера альвеол. Они играют важную роль, препятствуя спадению альвеол на выдохе, поддерживая нормальную легочную микроциркуляцию и способствуя удалению внутрилегочной жидкости после рождения
У плода сурфактант начинает вырабатываться с 20 – 24-й недели и полностью созревает к 35-36 неделям внутриутробного возраста. Интенсивный выброс его наблюдают в родах.
«Пенный» тест Клементса определяет зрелость легких. В первый час жизни 0,5 мл околоплодных вод (или желудочного содержимого) смешивают с 0,5 мл физиологического раствора и 1 мл этанола, пробирку встряхивают. Если через 15 мин на фоне черной бумаги обнаруживают замкнутое кольцо пузырьков на поверхности, то тест считают положительным, что свидетельствует о малой вероятности развития СДР.
УдетейсСДРвозникаютгипоксемгипоксия,гиперкапнияреспираторно |
-метаболический |
||
аци,такжедругиеозизменения.Этоприводиткфункциональрасстройствамголовмозганымого |
|
||
сердечно-сосудистойсистемы.Опреде |
леныдвапутисинтезафосфколипидмпонесурфактантаого |
|
|
– лецитина.Первый |
– метилированетилкефалинаспо ощью,второйрансферазы |
– формирование |
|
изцитидинфосфатреакциив(присутствиифосфохолиндигл)Первый.эстцепутьидомазы |
|
||
легко истощаетсяпригипо |
|
кс,инфекции,ацидозе,гипотермии. |
|
В профилактике СДР огромное значение имеют вскармливание нативным молоком матери и ферментативно-гормональный состав молока. Предрасполагающими факторами развития СДР наиболее часто являются незрелость легочной ткани в виде широких участков межуточной ткани в ацинусе и незаконченность их дифференцировки, уменьшение количества альвеолярных
74
Тема№19 |
Предлежаниеплаценты. |
ПОНРП |
|
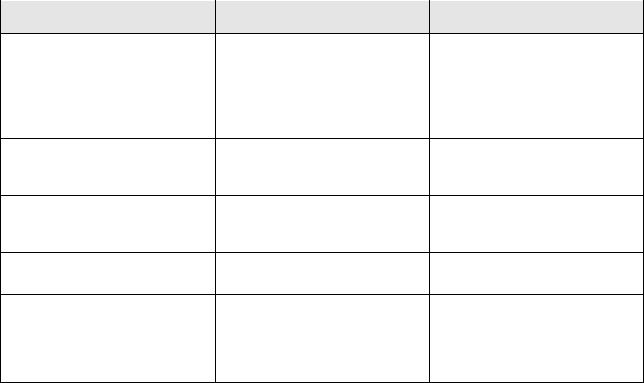
ходов и альвеол, неполное прилегание капилляров к альвеолам. Оценку степени тяжести СДР у недоношенных детей проводят по шкале Сильвермана (табл. 15).
КклиническимпризнакамСДРотносятодышкуболее( 60вмин1),цианоз,экспираторныешумы
(обусловлкомпенсаторнымспазмголныещелинасовойвыдохе |
– «гаспс -дыхание»увеличением |
остаточнойфункциемклональнойсти |
егких,препятствующгруднойспадениюльвеол),западение |
клеткинавдохе.Д определяютагнозклиническиеда |
нныеир нтгенологическаякартина. |
Лечение заключается в уходе, согревании и вскармливании нативным молоком матери. Необходима нормализация газового состава крови методом СДППД или ИВЛ, проведение аэрозольной терапии и коррекции КОС.
Пневмонии – воспалительные процессы в легких как самостоятельная болезнь или осложнения других заболеваний.
Классификация по К.А. Сотниковой: внутриутробные и неонатальные пневмонии, бактериальные, вирусные, паразитарные, грибковые, специфической инфекции и смешанные, бронхопневмонии, мелко- и крупноочаговые, сливные, моно- и полисегментарные, интерстициальные и абсцедирующие, легкой, среднетяжелой и тяжелой степени, с острым, подострым и затяжным течением без осложнений и с осложнениями.
|
ШкаСильвермана |
Таблица 15 |
|
|
|
Стадия 0 |
Стадия I |
Стадия II |
Верхняя часть грудной |
Отсутствие синхронности |
Заметное западение верхней |
клетки (при положении |
или минимальное опущение |
части грудной клетки во |
ребенка на спине) и передняя |
верх-ней части грудной |
время подъема передней |
брюшная стенка синхронно |
клетки при подъеме |
брюшной стенки на вдохе |
участвуют в акте дыхания |
передней брюшной стенки на |
|
|
вдохе |
|
Отсутствие втяжения |
Легкое втяжение |
Заметное втяжение |
межребе-рий на вдохе |
межреберных промежутков |
межребер-ных промежутков |
|
на вдохе |
на вдохе |
Отсутствие втяжения мече- |
Небольшое втяжение |
Заметное западение |
видного отростка грудины на |
мечевидного отростка |
мечевидного отростка |
вдохе |
грудины на вдохе |
грудины на вдохе |
Отсутствие движения |
Опускание подбородка на |
Опускание подбородка на |
подбородка при дыхании |
вдохе, рот закрыт |
вдохе, рот открыт |
Отсутствие шумов на выдохе |
Экспираторные шумы |
Экспираторные шумы |
|
(«экспи-раторное хрюканье») |
(«экспи-раторное хрюканье») |
|
слышны при аускультации |
слышны при поднесении |
|
грудной клетки |
фонендоскопа ко рту или |
|
|
даже без фонендоскопа |
Примечание: каждый симптом в графе «Стадия I» оценивают в 1 балл, в графе «Стадия II» – в 2 балла. Особенностью шкалы является то, что в ней не учитывают такие признаки дыхательной недостаточности, как одышка и цианоз, так как появление этих симптомов у новорожденного может быть обусловлено и нелегочными причинами дыхательных расстройств.
Предрасполагающие факторы: хроническая гипоксия и острая асфиксия, аспирационный синдром, длительный безводный промежуток, СДР, натальные травмы, первичная реанимация, склонность к рвоте и срыгиваниям, неблагополучная санитарно-эпидемиологическая ситуация в родильном
75
Тема№19 |
Предлежаниеплаценты. |
ПОНРП |
|
стационаре.
Профилактикапневмо нийзаключаетсявустранениипредрасполагающихфакторов, формированиинор икробиального,иммунитетнутритивныхценпрподзацессоввоздействием грудноговскармливанлеченияучастиямамыпроцессеухода.
Течение пневмоний у новорожденных детей зависит от тяжести заболевания, этиологии, сопутствующей анте и перинатальной патологии. Острый период продолжается минимально 2-3 недели у доношенных и 4-6 недель – у недоношенных детей. Период восстановления длится 3-6 недель. Особенностями течения пневмонии являются: дыхательная недостаточность, ателектазы, легочная гипертензия, септические состояния и синдром персистирующей фетальной циркуляции. Диагноз «пневмония» – обязательно клинико-рентгенологический.
В процессе лечения важно организовать правильное выхаживание и вскармливание новорожденных. Обязательна этиотропная антибактериальная терапия, не менее 2-х курсов, применение иммунозамещающих средств, физиотерапевтических методов и симптоматической терапии. По показаниям используют различные программы инфузионной терапии с целью дезинтоксикации, регидратации и парентерального питания. Важны методы оксигено- и ингаляционной терапии.
ВНУТРИУТРОБНЫЕ И НЕОНАТАЛЬНЫЕ ИНФЕКЦИИ
ВнутриутробныеинфекцииВУИ() |
– инфекционныезаболеванияпроцессы,вызванны |
е |
возбудите,котп рыепадаютклотбольнойямиодумамырансплацентарным,гематогеннымили |
|
|
нисходящимпу,атакжеемприпрохожденииребенкапородовымпутямвосходящий( путь)До. |
|
|
настоящеговремениистинчастотаВУИнустанеая.Дляплодаособуювлена |
|
опаснопредставляють |
возбудители,скоторымиматьвстретиласьвпервыевовремябеременности,когдасниженпервичный |
|
|
иммунныйответ.Уженщиныинфекционныйпроцессможеткакострыйекать,субклинический |
|
|
латентныйс(персистенцивозбудит)Особ. ейля |
оезначенимеютдляплоданфекцииурогенитальной |
|
системыматери.Плацентарнаянедостатоувелигенерализацскчиваетностьинфекциприлюбомии |
|
|
остромилихроничинфзабесккционномматерилеванИнфициров. плодневсегданный |
|
|
рождаетсяВУИзаболев |
анием. |
|
Условия, в которые попадает инфицированный ребенок после родов, играют большую роль в реализации инфицирования в болезнь и в целом определяют состояние его здоровья на всю жизнь. К благоприятным факторам относят: постоянное совместное пребывание матери и ребенка, грудное вскармливание и раннюю выписку из родильного стационара.
Исходы ВУИ зависят от особенностей реакций у плода при воздействии возбудителя. У эмбрионов наблюдают лишь альтернативный компонент воспалительной реакции. В раннем фетальном периоде к нему добавляется пролиферативный компонент, который формирует склероз. В поздний фетальный период развивается и сосудистый компонент. Соответственно исходами ВУИ могут быть: прерывание беременности, формирование пороков развития и другой врожденной патологии. Врожденные пороки развития мозга могут возникать при ВУИ в любом сроке беременности, поскольку органогенез его не завершается с прекращением беременности. Диагноз ВУИ может быть сформирован на основании совокупности анамнестических, клинических и лабораторных данных.
К факторам риска антенатальных ВУИ относят: отягощенный акушерский анамнез, осложненное течение настоящей беременности (угроза прерывания, многоводие, недонашивание, преждевременная отслойка и приращение плаценты), урогенитальные инфекции матери, перенесенные инфекции, в том числе ОРВИ, во время беременности, длительный безводный промежуток в родах, ЗВУР плода, дизэмбриогенетические стигмы, пороки развития, острый гидроцефальный синдром, кожные экзантемы, желтуха, лихорадка и нарастающая через несколько дней неврологическая симптоматика.
Комплексное обследование выявляет тромбоцитопению, анемию, увеличение
76

Тема№19 |
Предлежаниеплаценты. |
ПОНРП |
|
СОЭ, лейкопению (или лейкоцитоз), С-реактивный белок, что позволяет заподозрить ВУИ. Диагноз ВУИ подтверждают идентификацией возбудителя и серологическими исследованиями, которые проводят у матери и ребенка в динамике.
РанняядиагностлеченВУИпозволяютисохранитькаежизребенку, непрогнозируют полноговызд.Частовозбудительровленперс,развястхроническаявару тся патологияпочек, соединительнойтканипс хо арушенияеврологические.
Нозокомиальные инфекционно-воспалитзаболноворожденныхванияль ые
возникаютпримассивномзаражребепослерожденияиикалюбымивозбудителями.
Источникоминфекцииможетбытьма ть,персоналодил(педиатрическогоьного) стационара,чтопрактическивсегдавстречаетсяаздельномпоматериещ н и ребенка.ФормыИВЗбываютсамыеразные,поражаювсеорганы,системыткани.ся
Контрольные вопросы:
1.Перечислите признаки доношенности.
2.Перечислите признаки недоношенного новорожденного.
3.Перечислите критерии незрелого плода.
4.Причины образования кефалогематомы.
5.Лечение кефалогематомы.
6.Причины переломов ключицы у новорожденного.
7.Возможные причины пареза лицевого нерва у новорожденного.
8.Чем обусловлен синдром дыхательных расстройств?
9.Лечение синдрома дыхательных расстройств.
10.Какие заболевания новорожденных относят к гнойно-септическим?
11.Пути возможного инфицирования новорожденного.
12.Клинические проявления предвестников сепсиса новорожденных.
13.Клинические проявления внутриутробной инфекции
14.Лечение сепсиса новорожденных.
15.Влияние внутриутробной инфекции на течение беременности.
16.Первичная реанимации новорожденного.
17.Последовательность этапов реанимации новорожденного.
Задача № 1
Роженица пребывает во II периоде родов в течение 2 часов. Головка плода в плоскости узкой части малого таза. Синхронно со схватками отмечается брадикардия до 100 ударов в 1 минуту, длящаяся в течение 30 секунд.
Диагноз? Возможные причины брадикардии? Что делать?
Задача № 2
Безводный промежуток 8 часов. Проводят родостимуляцию окситоцином по 30 кап. в 1 мин. Скорость введения раствора 30 капель в 1 минуту. Открытие зева – 6 см. Головка плода большим сегментом в плоскости входа в малый таз. Частота схваток – 1 схватка через 1,5 мин. Отмечают поздние длительные децелерации.
Диагноз? Что делать?
77

Тема№19 |
Предлежаниеплаценты. |
ПОНРП |
|
|
|
25 |
КЕСАРЕВО СЕЧЕНИЕ |
|
|
Продолжительность занятия – 90 минут.
Цель занятия: изучить со студентами операцию кесарева сечения, историю, этапы становления и значение этой операции в современном акушерстве, показания и противопоказания к операции, условия ее выполнения, методы и технику операции, предоперационную подготовку и послеоперационное ведение больных, возможные осложнения в раннем и позднем послеоперационном периодах.
Студент должен знать: абсолютные и относительные показания, условия и противопоказания к экстренному и плановому кесареву сечению, методы операции, достоинства и недостатки различных методик (разрез на матке, зашивание раны, виды шовного материала, особенности обезболивания), предоперационную подготовку и тактику ведения послеоперационного периода, осложнения в раннем послеоперационном периоде и в отдаленные сроки после операции.
Студент должен уметь: собрать анамнез у беременной, обратив особое внимание на течение предыдущих родов и настоящей беременности, наличие и течение операций на матке, провести общее и специальное (наружное и внутреннее) акушерское исследование, оценить состояние плода, его массу, соответствие размеров плода и таза матери, характер сердечной деятельности, данные дополнительных методов исследования и лабораторных анализов, диагностировать акушерскую патологию, которая требует немедленного родоразрешения путем операции кесарева сечения, обосновать показания к операции, составить предоперационный эпикриз, воспроизвести на плаценте, пеленке, паралоне технику зашивания разреза на матке, написать назначения для ведения послеоперационного периода.
Место занятия: учебная комната, отделение патологии беременных, родильный блок, операционная, послеоперационная палата.
Оснащение: таблицы, видеофильмы, муляжи, истории родов, хирургический инструментарий, шовный материал.
План организации занятия:
Организационные вопросы. Обоснование темы – 10 минут. Контроль и оценка знаний студентов – 30 минут.
Разбор теоретических аспектов операции кесарева сечения. Клинический анализ 2-3 историй родов с планом абдоминального родоразрешения. Присутствие на операции кесарева сечения. Освоение техники зашивания матки – 40 минут.
Подведение итогов, домашнее задание – 10 минут.
Содержание занятия
Кесарево сечение является одной из самых древних операций полостной хирургии. В своем развитии эта операция прошла много этапов, на каждом из которых совершенствовалась техника ее выполнения. Кесарево сечение — наиболее часто производимая полостная операция, по частоте превосходящая даже аппендэктомию и грыжесечение вместе взятые. Так, например, в России по данным за 2003 год эта операция производится с частотой 15,9 %. По данным зарубежной статистики, для Европейского региона характерна частота кесарева сечения в пределах 14-24%. Частота этой операции в США на 2004 год составила 29,1 % от всех родов, а в Чили и в Бразилии – 40 % (1999). За последние 10 лет частота операции возросла приблизительно в 1,5-2 раза. В своем развитии эта операция прошла много этапов.
В глубокой древности подобную операцию производили по велению религиозных законов на умершей во время родов женщине, так как погребение ее с внутриутробным плодом было недопустимо. Выполняли кесарево сечение в то время люди, даже не имевшие медицинского образования.
78
Тема№19 |
|
|
|
|
|
|
Предлежаниеплаценты. |
|
ПОНРП |
|
|
|
|
|
|
|
|
ВкоXVIначалецеXVIIвв.эту |
|
|
операциюст |
алипроизво |
динаживойтьженщине.Первую |
|
||
достоверизвестнуюоперо |
|
ациюнаживойженщпронеминехирургзвелцкийI. Trautmannв |
|
|
||||
1610году.СогласнодругимданнымпервуюпроизвелациюшвейцарскийсвинЯкобпас |
|
|
|
|
|
|||
Нусвфер |
оейжены.Любопытно |
,чтоп этогослеонапрожиладолет77,родивеще5. тей |
|
|
||||
Известфранцуый |
|
зскийакушерFrançoisвтовремяписал,чтоMauriceauпроизводство« операции |
|
|
|
|||
кесаечраевания |
|
|
внозначноубийствуженщины»Это.былдоантисепт |
|
|
ическийпериодв |
|
|
акушерстве.Втегод |
|
|
ынебылоче |
ткоразработанныхпоказанипротивопой |
казанийоперации, |
|
||
неприменялосьобезбо.Вс незашедствивранынамаисодетекеойеепопадалоржимоев |
|
|
|
|
|
|||
брюшнуюпо |
лость,вызываяперит |
онисет |
псис,которыеибылипрлечиной |
тальности.При |
||||
операциях,производимыхэтотпер,послезвлечплодастмензашиваласьткикаеия. |
|
|
|
|
||||
Оперироваженщинные |
|
огибав100%сликровотечеучаев |
|
нсептическихя заболев |
аний. |
|||
ВРоссииперваяоперациякесаречбылапроизведенавания1756г.Эразмусом,вт |
|
|
|
|
орая — |
|||
в 1796г.Зоммером, |
|
— осбелагоприятнымисход.До1880пода( Анным.Я. |
|
|
|
|||
Крассовского)вРо |
ссиибылопр всегоизвед12кесаревых.ченийно |
|
|
|
|
|||
Введениеакушас антисептикирство,применразличныхтодовние |
|
|
|
|
|
|||
обезболивания,введение |
иусовершенствова |
ниематочногошвасн |
изилиматеринскуюлетальность |
|
||||
кконцуXIXв.до20%Поэтомупо. кэтойазанияоперстп лции |
|
|
|
остепеннорасширяться,она |
|
|||
впоследующемпрочновошлаповсе |
|
|
дневнуюпракушеровтику |
-гинекологов. |
|
|||
Кесаревым сечением называется такая родоразрешающая операция, при которой плод и послед извлекают через искусственно сделанный разрез на матке.
Существует, по крайней мере, три варианта происхождения термина «кесарево сечение»:
1)Согласно легенде, таким способом был рожден Юлий Цезарь (исторически не подтверждено).
2)Название операции берет начало из свода законов легендарного римского царя Нумы Помпилиуса, жившего в VIII веке до н. э., (lex regia, а в эпоху императоров — lex caesarea). В числе прочих в этом своде было требование о том, чтобы у каждой беременной, которая умерла неразрешенной, извлекли ребенка до ее погребения (sectio caesarea; нем.: «Kaiserschnitt»).
3)«Кесарево сечение» есть неправильный перевод термина «sectio caesarea». Слово «caesarea» происходит от ab utero caeso (Плиний). Появившиеся на свет дети с помощью этой операции назывались «caesones», что означает «вырезанные». Слово sectio происходит от глагола seco — рассекать, а слово caesarea является однокоренным со словами caesura, excisio, circumcisio и происходит от глагола caedere — вырезать. Таким образом, точный перевод «sectio caesarea» должен звучать как «вырезающее сечение» (сродни гестоз беременных или вагинальный кольпит).
Существуют следующие разновидности кесарева сечения:
1)абдоминальное кесарево сечение (sectio caesarea abdominalis):
- интраперитонеальные методы — кесарево сечение со вскрытием брюшной полости (классическое кесарево сечение, корпоральное кесарево сечение in situ, кесарево сечение в нижнем маточном сегменте поперечным разрезом в модификации В.И. Ельцова-Стрелкова, Штарка, истмикокорпоральное);
- методы абдоминального кесарева сечения с временным отграничением брюшной полости;
- методы абдоминального кесарева сечения без вскрытия брюшной полости — экстраперитонеальное кесарево сечение.
2)влагалищное кесарево сечение по Дюрсену (sectio caesarea vaginalis). Основные моменты выполнения классического кесарева сечения следующие:
1-й момент — вскрытие брюшной полости. Разрез производят по средней линии живота на одинаковое расстояние вверх и вниз от пупка и огибает его слева; длина разреза 20 см;
2-й момент — вскрытие матки. Последняя выводится из брюшной полости, разрезается по передней стенке (в теле) продольным разрезом по средней линии длиной 12 см;
3-й момент — вскрытие плодных оболочек, извлечение плода за ножку и удаление последа производят общепринятыми приемами;
79
Тема№19 |
Предлежаниеплаценты. |
ПОНРП |
|
4-й момент — зашивание матки выполняют в три этажа узловыми швами (мышечномышечный, мышечно-серозный, серо-серозный). После этого матку опускают в брюшную полость, переднюю стенку живота зашивают послойно наглухо.
Классическое кесарево сечение имеет целый ряд недостатков, а именно:
1)большой разрез брюшной стенки способствует образованию спаек матки с петлями кишечника, передней брюшной стенкой, а также развитию послеоперационных грыж;
2)разрез матки в ее теле сопровождается большой кровопотерей и является частой причиной несостоятельности шва в раннем послеоперационном периоде и причиной разрыва матки по рубцу из-за его неполноценности при последующих беременностях;
3)матка, выведенная из брюшной полости, легко инфицируется, что способствует развитию послеоперационного перитонита.
В настоящее время эта операция не применяется.
При корпоральном кесаревом сечении in situ разрез передней брюшной стенки производят между лоном и пупком, матка из брюшной полости не выводится. Разрез на матке зашивают трехэтажным швом: мышечно-мышечным без прокалывания слизистой оболочки, мышечно-серозным и серо-серозным.
При этом методе, как и при классическом кесаревом сечении, разрез на матке и разрез передней брюшной стенки совпадают друг с другом, что также ведет к спаечному процессу,
аразрез в теле матки — к несостоятельному рубцу при последующих беременностях. Корпоральное кесарево сечение в настоящее время применяют в случаях, когда сразу же
после кесарева сечения надо произвести надвлагалищную ампутацию или экстирпацию матки (по показаниям: множественная миома матки, матка Кувелера), а также для более легкого и бережного извлечения ребенка из полости матки при двойне или при преждевременных родах.
В настоящее время общепризнанным методом является кесарево сечение в нижнем маточном сегменте поперечным разрезом. При этом лапаротомию производят, используя поперечный надлобковый разрез по Пфанненштилю или по Джоэлу-Кохену.
Преимущества кесарева сечения в нижнем маточном сегменте поперечным разрезом следующие:
1)операция производится в наиболее тонкой части стенки матки (нижний сегмент), благодаря чему очень незначительное количество мышечных волокон попадает в разрез. По мере инволюции и формирования нижнего сегмента и шейки операционная рана резко уменьшается, и на месте разреза образуется небольшой тонкий рубец;
2)вся операция проходит при небольшой кровопотере, даже когда в разрез попадает плацентарная площадка. В этом случае кровоточащие расширенные сосуды могут быть изолированно лигированы;
3)при этом методе имеется возможность произвести идеальную перитонизацию зашитой раны матки за счет брюшины пузырно-маточной складки (plica vesicouterina);
4)разрезы париетальной и висцеральной брюшины не совпадают, а поэтому возможность образования спаек матки с передней брюшной стенкой невелика;
5)опасность разрыва матки при последующих беременностях и вагинальных родах минимальна, так как в большинстве случаев образуется полноценный рубец.
Кесарево сечение в настоящее время является распространенным оперативным вмешательством в акушерской практике. Частота этой операции в нашей стране колеблется от 0,5 до 18%, за рубежом — до 16-25% и выше. В связи с вышесказанным уместно будет процитировать В. С. Груздева, который еще в 1933 году писал по поводу неоправданного увлечения операцией кесарева сечения:
«Акушерское мышление и акушерская техника становятся тем более излишними, чем необдуманнее и быстрее все трудности установки показаний и родоразрешение per vias naturales устраняются таким образом, что просто их отбрасывают. Производить кесарское сечение скоро выучивается каждый тупица, тогда как успешное разрешение без ножа сложной акушерской ситуации требует многолетней тренировки и головы, и рук. Неуклонный курс на кесарское сечение в общем резко увеличил число лапаротомистов и таких людей, которые думают о себе как о хирургах, каковыми они на самом деле вовсе не являются, в то время как число
80
