
Франтзайдес К. - Лапароскопическая и торакоскопическая хирургия
.pdf126 |
Глава 7 |
термином селективная проксимальная ваготомия [СПВ] — прим. ред.) на собаках [4]. Они заметили, что операция, названная ими «частичная ваготомия» снижает кислотность желудочного сока без какого-либо влияния на эвакуаторную функцию желудка. Холле (Holle) и Харт (Hart) выполнили операцию Гриффита и Харкинса у человека в сочетании с пилоропластикой [5]. В 1969 г. Джонстон (Johnston) сообщил о первой «высокой се лективной ваготомии», выполненной у пациента без дренирующей операции [6]. Годом позже Амдрап (Amdrup) опубликовал свой опыт выполнения этой операции, которую он назвал «проксимальная желудочная ваготомия» [7].
Париетальноклеточная, проксимальная желудочная, высокая селективная или селек тивная проксимальная ваготомия является логически обоснованной с физиологической точки зрения противоязвенной операцией. Пересечение веточек блуждающего нерва, иннервирующих париетальные клетки, приводит в 70-80% к уменьшению базальной и в 50-60% к снижению максимальной желудочной секреции [8]. Эти цифры практически соответствуют результатам стволовой ваготомии. При этом денервации антрального от дела желудка не происходит; таким образом, его функция в эвакуации желудочного со держимого не нарушается. При этом сохраняются и печеночные, и чревные веточки блуж дающих нервов. Пострезекционные побочные эффекты, такие как демпинг-синдром и диарея, встречаются редко. Частота осложнений после селективной проксимальной ва готомии менее 5%, а уровень смертности — менее 1%. Учитывая то, что хирурги пока еще только набирают опыт в выполнении этой операции, частота развития рецидивов язвы после СПВ должна быть менее 10% [9-11]. Высокая селективная ваготомия стано вится в нашем лечебном учреждении наиболее предпочтительной операцией, выполняе мой при хронической язве двенадцатиперстной кишки в плановом порядке.
Стремительное развитие лапароскопической техники позволяет развиваться и новым технологиям в лечении язвенной болезни, которые сочетают преимущества денервации желудка с достоинствами малоинвазивной хирургии. Каткуода (Katkuoda) и Мюэль (Mouiel) в 1991 г. сообщили о лапароскопической ваготомии, выполненной у пациента
схронической язвой двенадцатиперстной кишки [12]. Техника их операции состоит либо
впередней и задней стволовой ваготомии в сочетании с баллонной дилатацией пилорического жома, либо в задней стволовой ваготомии в сочетании с передней серомиотомией [13]. С целью лечения хронической язвы двенадцатиперстной кишки лапароскопически также выполнялась передняя селективная проксимальная и задняя стволовая ваго томия [14]. В 1992 г. мы выполнили лапароскопическую высокую селективную ваготомию у пациента с хронической язвой двенадцатиперстной кишки [15]; эта операция технически была выполнена тем же способом, что и описанная Гриффитом и Харкинсом, за исключением того, что она выполнялась с помощью лапароскопической техники.
ЛАПАРОСКОПИЧЕСКАЯ ВЫСОКАЯ СЕЛЕКТИВНАЯ ВАГОТОМИЯ
Высокая селективная (или селективная проксимальная) ваготомия, выполненная по стандартной открытой методике, уже доказала свою эффективность. Основными пробле мами при выполнении лапароскопической высокой селективной ваготомии являются трудности при выделении и пересечении веточек заднего ствола блуждающего нерва, а также при выделении дистального (внутрибрюшного) отдела пищевода. Наш опыт, при обретенный во время операций, выполняемых в лаборатории и в клинике, показал, что эти проблемы можно преодолеть по мере приобретения опыта, совершенствуя технику операции и применяя соответствующий инструментарий.
Лапароскопическая ваготомия |
127 |
Отбор пациентов
Кандидатами для выполнения высокой селективной ваготомии являются пациенты с эндоскопически доказанной хронической язвой двенадцатиперстной кишки, которая не заживает несмотря на проведение соответствующей консервативной терапии. Лапароско пическую высокую селективную ваготомию можно предложить также тем пациентам, у которых отмечается недостаточный эффект от консервативной терапии, или которые от казываются длительно принимать медикаменты.
Предоперационная подготовка должна включать тщательный сбор анамнеза и объ ективное обследование; при этом необходимо выявить возможные сопутствующие забо левания печени, сердца, почек, легких или крови. Необходимо исключить гастриному, определяя уровень гастрина в сыворотке крови.
Так же как и при подготовке к открытой операции, в предоперационном периоде перед лапароскопической ваготомией необходимо провести соответствующе лечение со путствующих заболеваний и проконсультировать пациента анестезиологом. Портальную гипертензию необходимо рассматривать как абсолютное противопоказание к выполне нию лапароскопической высокой селективной ваготомии. Предшествующие операции на органах верхнего этажа брюшной полости являются относительными противопоказания ми для лапароскопического вмешательства; когда лапароскопическая операция подобной сложности выполняется хирургом впервые, она должна выполняться у пациентов, у ко торых в анамнезе отсутствуют какие-либо оперативные вмешательства на органах брюш ной полости.
Когда полная завершенность ваготомии, выполненной лапароскопическим путем, может вызывать сомнения, благоразумным будет иметь в наличии несколько лабораторных и кли нических тестов, выполняемых как до, так и после операции. Мы рекомендуем выполнять эзофагогастродуоденоскопию в течение месяца до операции и спустя три месяца после нее. В дополнение необходимо исследовать базальную и максимальную продукцию соляной кис лоты и сравнить эти показатели с дооперационными. Если возможно, полную завершенность ваготомии необходимо подтвердить исследованием с красителем конго-рот. Мы также ре комендуем проводить исследование эвакуаторной функции желудка после операции, чтобы доказать, что активные стволы блуждающих нервов остались неповрежденными.
Техника операции
Все необходимые специальные инструменты должен быть приготовлены до начала оперативного вмешательства. Вследствие значительной сложности операции необходимо использовать видеосистемы с высокой разрешающей способностью. Используя соответ ствующий инструментарий и оптику, а также опыт, полученный во время операций на животных, высокая селективня ваготомия может быть выполнена безопасно.
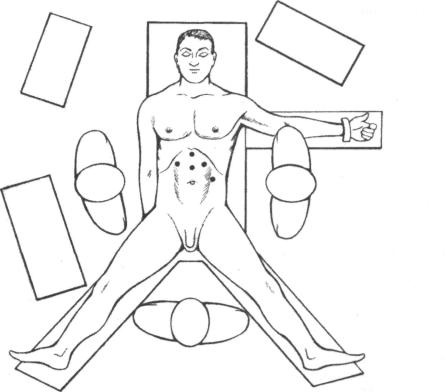
Оснащение операционной. Оснащение операционной такое же, как и для выпол нения лапароскопической фундопликации. Видеомонитор устанавливается у изголовья операционного стола. После начала эндотрахеального наркоза пациенту придается мо дифицированное литотомическое положение со слегка согнутыми в бедренных и колен ных суставах и отведенными в стороны ногами с таким расчетом, чтобы хирург мог спокойно стоять между ними (рис. 7.1). На собственном опыте мы убедились в том, что данное положение является наиболее эффективным и удобным. Первый ассистент стоит с левой стороны от пациента, а второй — с правой. Живот обрабатывается от сосков до лобка. Во время выполнения операции пациент находится в обратном положении Тренделенбурга (Trendelenburg).
128 |
Глава 7 |
Рис. 7.1. Пациент уложен в модифицированное литотомическое положение со слегка согнутыми в коленях ногами
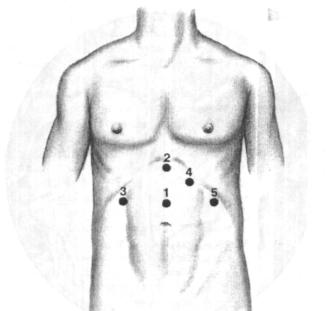
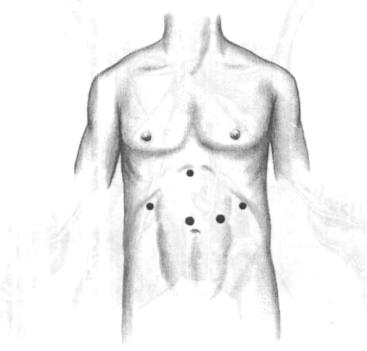
Размещение троакаров. Пневмоперитонеум накладывается углекислым газом либо с использованием иглы Вереша, либо с помощью открытой методики (мы предпочитаем открытую технику). Троакар диаметром 10/11 мм для лапароскопа вводится в брюшную полость приблизительно на 4 см выше пупка по средней линии. Удобнее всего пользоваться лапароскопом с торцевой оптикой. Затем, под непосредственным контролем зрения, уста навливаются 4 дополнительных троакара диаметром 10/11 мм как показано на рис. 7.2.
Проведение операции. Второй ассистент отводит левую долю печени вправо с помощью трехлопастного печеночного ретрактора для многоразового использования или одноразового надувного баллонного ретрактора (Cabot Medical, Langhorne, Pa). Ретрактор вводится через канюлю, установленную под мечевидным отростком грудины. Лапаро скопический зажим Бебкока (Babcock) проводится через канюлю в правом подреберье. При помощи этого зажима хирург захватывает переднюю стенку желудка и смещает желудок вниз и влево. Первый ассистент манипулирует видеокамерой. Он также дейст вует зажимом Бебкока, введенного через канюлю в левом подреберье, захватывая им переднюю стенку желудка и отводя ее влево. Этот зажим накладывается на желудок более дистально, около большой кривизны. Таким образом желудок оттягивается вниз и влево, натягивая малый сальник. Это позволяет хорошо визуализировать малый сальник и нерв Латарже (Latarjet) и проследить его вниз до места трифуркации.
Затем хирург, используя электрокоагуляционный крючок, введенный в брюшную полость через канюлю в левом подреберье, рассекает брюшину вдоль малой кривизны
Лапароскопическая ваготомия |
129 |
I I
Рис. 7.2. Расположение троакаров на передней брюшной стенке. Все троакары диаметром |
10/11 мм. |
||
Через канюли вводятся: |
|
|
|
1 |
- е торцевой оптикой |
или углом зрения 300 лапароскоп; 2 — лапароскопический |
ретрактор; |
3 |
— лапароскопический зажим Бсбкока и стандартный зажим (граснср); 4 — диссектор, изогнутый под |
||
прямым углом, клипатор, лапароскопические ножницы; 5 — лапароскопический зажим Бебкока
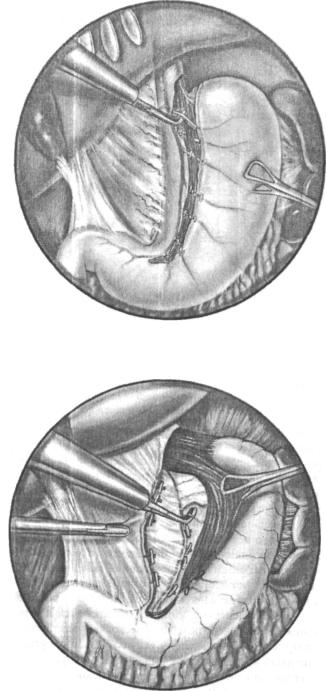
желудка, обнажая таким образом сосудисто-нервные пучки. Они выделяются в дисталь ном направлении вплоть до так называемой «гусиной лапки» (до угла желудка) с сохра нением антральных веточек нерва Латарже. Положение зажима Бебкока меняют таким образом, чтобы малый сальник постоянно находился бы в натяжении. Выделение нервных веточек и сосудов легче всего выполняется с помощью диссектора, изогнутого под пря мым углом. Сосуды и нервы клипируются и пересекаются (рис. 7.3). Для пересечения так называемой «криминальной» ветви Грасси (Grassi) препаровку тканей осуществляют до пищеводно-желудочного перехода и далее по направлению к дну желудка.
После пересечения передних веточек блуждающего нерва на малую кривизну же лудка накладывается так называемый левосторонний (введенный через левую канюлю) зажим Бебкока, за который осуществляется тракция желудка вверх и влево. Правосто ронний (введенный через правую канюлю) зажим Бебкока перемещается вправо вместе со стандартным зажимом (граспером), который используется для ретракции переднего листка малого сальника. Этот маневр позволяет несколько вывернуть задний листок мало го сальника кпереди (рис. 7.4). Вновь используя диссектор, изогнутый под прямым углом, и электрокоагуляционный крючок, хирург выделяет, клипирует и пересекает сосудистонервные пучки. Препаровка начинается от середины малой кривизны желудка и продол жается вначале дистально, а затем к пищеводно-желудочному переходу. Для лучшей визуализации задних веточек блуждающего нерва может быть использован лапароскоп с углом зрения 30°. Проникнув в полость малого сальника через его задний листок, даль нейшее выполнение операции становится значительно проще и быстрее. После проник-
5 Зак.799
130 |
Глава 7 |
|
бйУжд3' ^ М а Т И Ч е с к о е и з о б Ра жение пересечения передних проксимальных желудочных ветвей
Рис. 7.4. Лапароскопический вид пересечения задних проксимальных желудочных ветвей олуждающего нерва. С помощью зажима Бебкока малая кривизна желудка оттягивается влево а граспером оттягивается передний листок малого сальника вправо, открывая доступ к веточкам заднего блуждающего нерва у
Лапароскопическая ваготомия |
131 |
новения в полость малого сальника зажим, проведенный через канюлю в правом подре берье, может быть использован для смещения желудка кпереди, создавая тем самым наилучшие условия для визуализации задних сосудисто-нервных пучков.
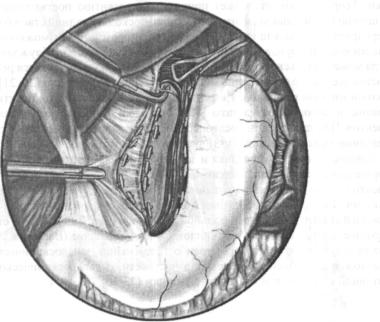
После препаровки малой кривизны желудка спереди и сзади вплоть до пищеводножелудочного перехода необходимо начинать выделение пищевода (рис. 7.5). Для облег чения определения места пищеводно-желудочного перехода в пищевод вводится гастро скоп, и место перехода определяется при помощи просвечивания (трансиллюминации). На этом этапе левосторонний зажим Бебкока накладывается высоко на дно желудка около пищеводно-желудочного перехода. Это необходимо для создания тракции желудка впе ред и влево. Одновременно правосторонний зажим Бэбкока используется для смещения малого сальника вправо, что позволяет очень удобно выполнять препаровку тканей вокруг дистального отдела пищевода. По мере того, как начинается выделение пищевода, пра восторонний граспер заменятеся на зажим Бебкока, который накладывается на пищевод- но-желудочный переход. Это применяется для того, чтобы, оттягивая пищеводно-желу- дочный переход влево и вперед, облегчить выполнение препаровки тканей вокруг пище вода. Важно выделить и пересечь нервные волокна, отходящие от ствола заднего блуждающего нерва на уровне пищеводно-желудочного перехода. Эти волокна лучше всего можно увидеть через лапароскоп с углом зрения 30°, который заводится позади пищевода таким образом, чтобы его линзы были направлены кпереди. От нервных во локон необходимо освободить дистальные 5 см пищевода (рис. 7.5).
После выполнения денервации париетальных клеток и препаровки дистального от дела пищевода операция завершается. Брюшная полость промывается и осушивается, пневмоперитонеум удаляется, раны зашиваются обычным способом.
Рис. 7.5. Методика денервации задней стенки дистальных 5 см пищевода. С помощью зажима Бебкока, наложенного на пищеводно-желудочный переход, осуществляется тракция вперед и влево. Малый сальник смещается вправо при помощи атравматического зажима (граспера)
5*
132 |
Глава 7 |
Результаты
Мы выполнили 8 лапароскопических высоких селективных ваготомий. У 7 пациентов имелась язва двенадцатиперстной кишки, а у одного язвы локализовались в двенадцати перстной кишке и в препилорическом отделе желудка. Все пациенты неоднократно ле чились как блокаторами Нг-рецепторов гистамина, так и омепразолом, однако язвы у них постоянно рецидивировали. Перед операцией пациентам выполнялась эзофагогастродуо деноскопия, которая подтвердила наличие обострения процесса; эзофагогастродуодено скопия была повторно выполнена через 3 и 12 месяцев после операции и выявила полное заживление язвы у 7 пациентов. У пациента с язвой в препилорическом отделе желудка язва сохранилась; однако имелись некоторые признаки заживления (в частности, умень шение язвы в размерах).
Средняя продолжительность операции составила 2,8±0,4 часа; длительность госпи тализации — 2 суток. Только одному пациенту в послеоперационном периоде потребо валось назначение наркотических анальгетиков. Все пациенты вернулись к обычной фи зической активности практически без ограничений и к работе на 5-8 день. Период на блюдения за пациентами составил от 3 до 21 месяцев.
ДРУГИЕ ВИДЫ ЛАПАРОСКОПИЧЕСКОЙ ВАГОТОМИЙ
Технические аспекты и предварительные результаты лапароскопической задней стволовой ваготомий и передней серомиотомии были опубликованы в 1993 г. [13]. По добная открытая техника операции впервые была описана Тэйлором (Taylor) в 1979 г. [16] и позднее выполнялась многими авторами [17, 19]. Эта противоязвенная операция тех нически выполняется проще, чем высокая селективная ваготомия, но имеет и свои недо статки. Теоретически она может приводить к развитию постваготомической диареи и нарушению двигательной активности кишки, поскольку задний ствол блуждающего нерва иннервирует тонкую кишку. Кроме того, при серомиотомии можно оставить непересе ченными высокие фундальные веточки; задний главный ствол блуждающего нерва также иногда может остаться непересеченным. Такая возможность является реальной, поскольку это наиболее частое осложнение открытой стволовой ваготомий [20, 21]. Большая частота неполной ваготомий приводит к рецидиву язвы. В клинической практике, однако, опуб ликованы и хорошие результаты [13]. Операция Тэйлора нами была выполнена у 34 пациентов. При проведении послеоперационного эндоскопического обследования полное заживление язвы обнаружено у 31 пациента, и остаточный рубец у 3.
Лапароскопическая передняя и задняя стволовая ваготомия и баллонная дилатация пилорического жома была выполнена у двух пациентов (рис. 7.6) [13]. У одного их этих пациентов позже развилось нарушение эвакуации из желудка, что потребовало повторной дилатации. Также были сообщения о выполнении лапароскопической задней стволовой и передней селективной проксимальной ваготомий (рис. 7.7) [14]. Эти операции основаны на технике, впервые описанной Хиллом (Hill) и Баркером (Barker) в 1978 г. [22]. Также имеются сообщения из разных стран о применении лапароскопических вмешательств при осложнениях язвенной болезни, в частности, о лапароскопическом ушивании перфоративной язвы двенадцатиперстной кишки [23-26].

Лапароскопическая ваготомия |
133 |
Рис. 7.6. Двухсторонняя стволовая ваготомия и баллонная дилатация пилорического отдела желудка
Рис. 7.7. Задняя стволовая и передняя селективная проксимальная ваготомия
134 |
Глава 7 |
Техника выполнения задней стволовой ваготомии и передней серомиотомии
После введения пациента в наркоз пациент укладывается в литотомическое положе ние, и хирург становится между ногами пациента (как при высокой селективной вагото мии). Накладывается пневмоперитонеум, и в брюшную полость вводится пять троакаров (рис. 7.8): первый 10 мм троакар вводится по средней линии на 5 см выше пупка; 5 мм троакар вводится сразу же ниже мечевидного отростка грудины; два дополнительных 5 мм троакара помещаются ниже краев реберной дуги справа и слева по среднеключичным линиям; далее в брюшную полость вводится 10 мм троакар в середине левой прямой мышцы живота на уровне первого троакара. Левая доля печени отводится инструментом, введенным через канюлю, расположенную под мечевидным отростком. Вскрывается по лость малого сальника, и выполняется препаровка тканей вплоть до области пищеводного отверстия диафрагмы. Брюшина, покрывающая пищевод, рассекается, и препаровка про должается к правой ножке диафрагмы. Затем пищевод мобилизуется и отводится влево и кпереди, а правая ножка диафрагмы — вправо. При этом открывается пространство позади пищевода, где можно найти правый ствол блуждающего нерва. Ствол блуждаю щего нерва дважды клипируется и пересекается. Участок нерва посылается на гистоло гическое исследование для подтверждения ваготомии. Затем при помощи атравматических зажимов, введенных через канюли, расположенные в правом и левом подреберьях, растягивается передняя стенка желудка. Серомиотомия начинается с уровня пищеводножелудочного перехода. Она выполняется при помощи коагуляционного крючка и про должается вниз, параллельно малой кривизне желудка и отступя от нее на 1,5 см, и
Рис. 7.8. Расположения троакаров для выполнения лапароскопической серомиотомии и задней стволовой ваготомии
Лапароскопическая ваютомия |
135 |
заканчивается на расстоянии 5-7 см от пилорического жома (рис. 7.9). При этом коагу лятор должен быть установлен на среднюю мощность. Им выполняется разрез серозной оболочки, косого мышечного и поверхностного циркулярного мышечного слоев. После выполнения серомиотомии должна быть видна выбухающая слизистая оболочка. Убе дившись, что слизистая оболочка не повреждена, серомиотомический разрез зашивается непрерывным швом нитью 3-0. Хирурги, пропагандирующие эту операцию, считают, что иннервация пилорического отдела желудка при этом не нарушается, и сохраняется нор мальная функция пилорического жома.
Рис. 7.9. Лапароскопическая серомиотомия и задняя стволовая ваготомия
ЗАКЛЮЧЕНИЕ
Хирургическое лечение язвенной болезни стало значительно реже применяться в клинической практике в течение последних двух десятилетий вследствие появления эф фективных медикаментозных препаратов. Имелись, однако, также сообщения о том, что у 80% пациентов с язвенной болезнью двенадцатиперстной кишки в течение года после прекращения консервативного лечения развивается рецидив язвы; одной трети этих па циентов требуется длительная медикаментозная поддерживающая терапия [27, 29]. Оче видно, что за хирургией по-прежнему остается не только лечение осложнений язвенной болезни, но и первичное ее лечение для предотвращения различных хлопот и денежных издержек, связанных с необходимостью проведения длительного поддерживающего кон сервативного лечения.
Несколько видов ваготомий, которые были разработаны для традиционной «откры той» хирургии, уже успешно выполнены и при помощи лапароскопической техники. Раз-
