
5 курс / Пульмонология и фтизиатрия / Бронхиальная_астма_клиника,_диагностика_и_лечение (1)
.pdfА.П. Ребров, Н.А. Кароли
БРОНХИАЛЬНАЯ АСТМА: КЛИНИКА, ДИАГНОСТИКА И ЛЕЧЕНИЕ
Саратов
2006
3

А.П. Ребров, Н.А. Кароли
БРОНХИАЛЬНАЯ АСТМА: КЛИНИКА, ДИАГНОСТИКА И ЛЕЧЕНИЕ
Руководство для врачей
Издательство Саратовского медицинского университета
2006
4
Предисловие
Бронхиальная астма (БА) является серьезной проблемой здравоохранения почти во всех странах мира, что связано с вызываемым ею значительным снижением трудоспособности и существенным влиянием на смертность населения. Распространенность БА значительно возросла за последние тридцать лет, и, по заключению экспертов ВОЗ, она относится к числу наиболее часто встречающихся хронических болезней человека. Заболеваемость и смертность при астме постоянно возрастают, несмотря на то, что научные достижения позволили лучше изучить этиологию астмы и создать новые лекарственные средства. В мире насчитывается более 100 млн. человек, страдающих этим заболеванием. Среди взрослого населения России, как и в большинстве стран Европы, распространенность БА превышает 5%; среди детей ее удельный вес более 7%, то есть в России насчитывается около 7 млн. больных. Основными факторами, обусловливающими утяжеление течения астмы и смертность от неё, как указывается в Совместном докладе Национального института «Сердце, Легкие, Кровь» (США) и ВОЗ, являются поздняя диагностика и неадекватное лечение. Официально болезнь учитывается только у 1 из 4-5 больных. Астма часто диагностируется спустя несколько лет и даже десятилетий после начала заболевания, нередко уже в осложненной форме. К одной из причин поздней диагностики астмы в нашей стране можно отнести то, что основным клиническим проявлением заболевания в России до последнего времени считался приступ экспираторной одышки, тогда как преходящий дыхательный дискомфорт (затруднение дыхания на выдохе), приступообразный кашель, свистящие, преиму-
5

щественно экспираторные, дистантные хрипы расценивались как проявления других процессов, например, так называемого «астматического» бронхита. Такой подход значительно суживает круг больных БА, попадающих под наблюдение врачей, что обусловливает относительно низкую заболеваемость астмой в нашей стране. В связи с изложенным проблема ранней диагностики бронхиальной астмы является одной из наиболее актуальных в современном здравоохранении.
Для обеспечения более эффективного контроля над астмой была разработана программа, определяющая комплексный подход к ведению больных БА и состоящая из шести частей:
1.Обучение больного с целью достижения партнерства в лечении астмы.
2.Оценка и мониторирование тяжести астмы с помощью симптомов и, если возможно, измерения функционального состояния легких.
3.Возможность избежать воздействия факторов риска астмы или достижение контроля над ними.
4.Разработка индивидуальных планов для проведения длительного лечения.
5.Создание планов лечения обострений.
6.Обеспечение регулярного наблюдения.
Эта программа находит все более широкое применение во всем мире. Однако в нашей стране врачи еще недостаточно ориентированы в современных взглядах на БА, в новых подходах к диагностике, и ведению больных астмой.
6
СОВРЕМЕННЫЕ ПРЕДСТАВЛЕНИЯ О ЗАБОЛЕВАНИИ
На протяжении всей истории изучения бронхиальной астмы были предприняты многочисленные попытки определения заболевания, многие из этих формулировок в настоящее время приобрели историческое значение. Современная концепция заболевания основана на его воспалительной природе. Она была сформулирована в начале 90-х годов XX века и представлена в докладе экспертов ВОЗ (1995) «Глобальная инициатива по борьбе с бронхиальной астмой», который был положен в основу Российской национальной программы по бронхиальной астме. Ключевые положения, которые легли в основу определения бронхиальной астмы, касаются патологических, патофизиологических и клинических характеристик болезни (рис. 1). В то же время следует подчеркнуть, что дать исчерпывающее определение заболевания пока не удалось.
Согласно современным представлениям бронхиальная астма -
это хроническое воспалительное заболевание дыхательных путей, в котором участвуют различные виды клеток, включая тучные клетки, эозинофилы, Т-лимфоциты, макрофаги и ней-
трофилы. У предрасположенных индивидуумов это воспаление вы-
зывает развитие симптомов, обычно связанных с распространенной, но непостоянной обструкцией дыхательных путей, которая часто обратима, спонтанно или под влиянием терапии, а также сопровождается развитием гиперреактивности и гиперчувствительности дыхательных путей к различным внешним раздражителям.
7

Факторы риска окружающей среды (причины)
ВОСПАЛЕНИЕ
Гиперреактивность |
|
Обструкция бронхов |
бронхов |
|
|
|
|
|
Триггеры
Симптомы
Рис. 1. Механизмы, лежащие в основе бронхиальной астмы. (Бронхиальная астма. Глобальная стратегия. – М., 1996)
В этом определении указываются три основных признака БА:
♦это хроническое персистирующее воспаление;
♦развитие заболевания сопровождается бронхиальной обструкцией, которая при БА обратима;
♦БА сопровождается развитием гиперчувствительности и гиперреактивности дыхательных путей.
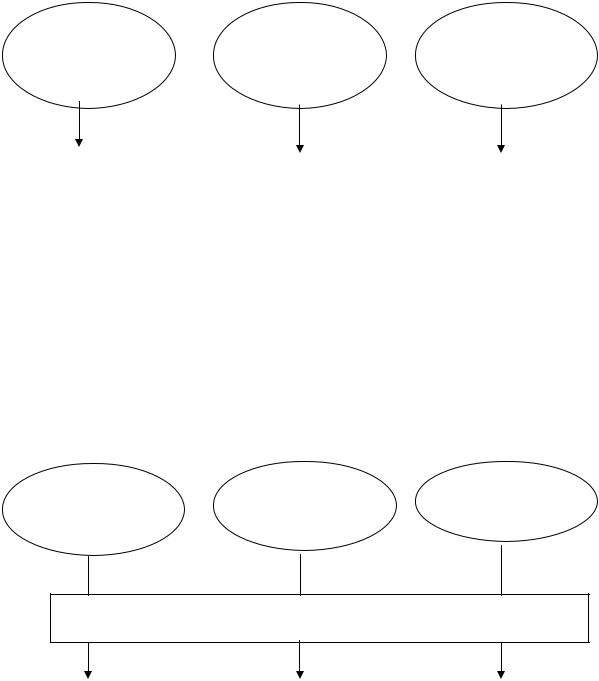
Вобычном понимании «воспаление» чаще ассоциируется с его бактериальной природой, что не соответствует природе воспалительного процесса при бронхиальной астме. Воспалительный процесс при астме можно условно разделить на острое аллергическое воспаление, хроническое воспаление и стадию необратимых морфологических изменений (remodeling, ремоделирование) (рис.2, 3).
8
Острое |
Хрониче- |
Ремодели- |
воспаление |
ское воспа- |
|
|
ление |
рование |
♦ бронхоконст- |
|
♦ привлечение |
|
♦ клеточная |
про- |
рикция |
|
клеток |
|
лиферация |
|
♦ отек слизистой |
|
♦ повреждение |
|
♦ увеличение |
экс- |
♦ гиперсекреция |
|
эпителия |
|
трацеллюлярно- |
|
мокроты |
|
♦ранние структур- |
|
го матрикса |
|
|
|
ные изменения |
|
|
|
|
|
|
|||
|
|
|
|
|
|
Рис.2 Патофизиологические последствия воспаления дыхательных путей при бронхиальной астме
Острое вос- |
Хроническое |
Ремодели- |
паление |
воспаление |
рование |
Физиологические параметры
Сужение просвета |
|
Бронхиальная |
|
Стойкая обструкция |
дыхательных путей |
|
гиперреактивность |
|
дыхательных путей |
|
|
|
|
|
|
|
|
|
|
Рис. 3. Клинические проявления воспаления дыхательных путей при бронхиальной астме
Начальные воспалительные проявления в слизистой дыхательных путей остаются малоисследованной областью. Ингаляция ал-
9

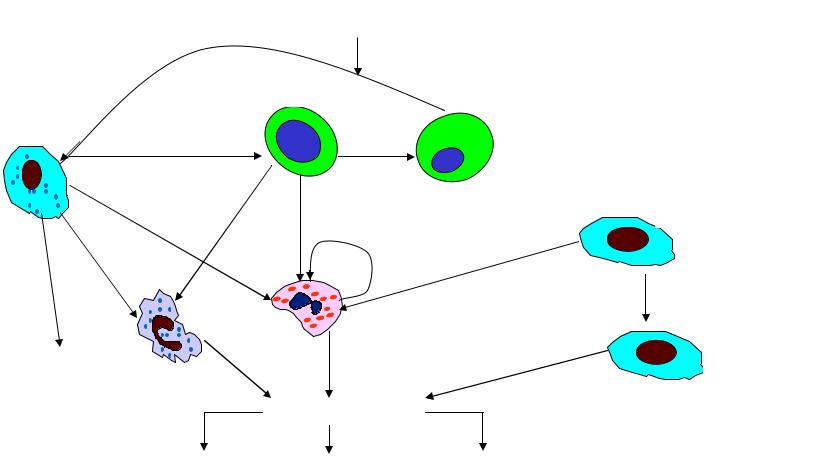
лергена приводит к развитию аллергической реакции немедленного типа (в первые 2-4 часа после ингаляции); аллергическая реакция замедленного типа формируется в последующие 6-12 часов. Ранняя аллергическая реакция инициируется кумуляцией в слизистой дыхательных путей клеток, несущих на своей поверхности аллергенспецифические IgE; воспалительный процесс сопровождается быстрой активацией тучных клеток и макрофагов, а также базофилов, на мембране которых расположены высокоаффинные рецепторы IgE (рис. 4).
Активированные воспалительным процессом клетки высвобождают провоспалительные медиаторы – гистамин, лейкотриены, простагландины, фактор активации тромбоцитов (ФАТ), активные формы кислорода, которые и индуцируют спазм гладких мышц, гиперсекрецию слизи и вазодилатацию. На этой стадии воспалительного процесса бронхиальная микроциркуляция играет важную роль. Провоспалительные медиаторы обусловливают микроваскулярное пропотевание плазмы и поступление ее в просвет дыхательных путей. Скопление плазмы в стенке слизистой дыхательных путей приводит к ее отеку и, в конечном счете, к сужению просвета бронхов. Экссудация плазмы происходит по межэпителиальным щелям; она их заполняет и выходит на поверхность реснитчатого эпителия, нарушая тем самым мукоцилиарный клиренс. Белки плазмы влияют на вязкость слизи, способствуя образованию в просвете бронхов слизистых пробок, в состав которых входят также клеточные элементы и погибший эпителий. Все это приводит к развитию обструкции дыхательных путей.
10
|
|
Антиген |
|
|
|
IgE |
|
Тучная |
Т- лимфоцит |
|
|
|
|
|
|
клетка Провоспалительные |
IL-4 |
В- лимфоцит |
|
|
цитокины, IL-4 |
|
|
|
|
|
|
|
IL-5 |
IL-5 |
|
Гистамин, |
IL-8 |
Цитокины |
|
лейкотриены |
LTB-4 |
|
Провоспалительные |
|
|
|
цитокины |
|
|
Эозинофил |
|
Бронхоспазм |
Нейтрофил |
Активация |
|
|
|
ВОСПАЛЕНИЕ |
|
|
Острое |
Подострое |
Хроническое |
Рис. 4. Клеточные механизмы воспаления дыхательных путей. (Бронхиальная астма. Глобальная стратегия. – М., 1996)
Макрофаг
Макрофаг
11

Ранняя аллергическая реакция редко бывает очень тяжелой, она может быть ингибирована предварительной ингаляцией β2- агонистов.
Аллергическая реакция замедленного типа развивается через 6-12 часов после ингаляции аллергена, к которому человек сенсибилизирован. При этом активируются и вовлекаются в воспалительный процесс эозинофилы и CD4+ Т-лимфоциты, а также базофилы, нейтрофилы и макрофаги. Происходят селективное скопление Т- лимфоцитов, экспрессия адгезивных молекул и высвобождение провоспалительных медиаторов. Большую роль в развитии воспаления играют цитокины, влияющие на процесс миграции клеток в воспалительный очаг и их биологическую активность. После активации Т-лимфоцитов, наступившей вследствие воздействия аллергена, ключевую роль в развитии воспалительного процесса начинают играть Т-хелперы второго типа (Тh2-клетки).
Синтезу цитокинов при аллергической реакции замедленного типа предшествуют экспрессия генов и последующий процесс транскрипции и трансляции; сенсибилизированные лимфоциты вовлекают в процесс миграции еще большее число клеток. Уже к концу первых суток после контакта с аллергеном в биоптатах ткани бронхов увеличивается популяция активированных Т-лимфоцитов, синтезирующих ИЛ-2, ИЛ-5 и гранулоцит-макрофагальный колониестимулирующий фактор. Эти изменения свидетельствуют о том, что наступила фаза хронического воспаления.
Аллергическую реакцию замедленного типа рассматривают как модель для исследования клеточных механизмов формирования хронического воспалительного процесса. Эозинофилы, лимфоциты, моноциты мигрируют из периферической крови в очаг воспаления под воздействием адгезивных молекул, которые предопределяют
12
