
- •ПЕРЕЧЕНЬ УСЛОВНЫХ ОБОЗНАЧЕНИЙ
- •РАСПРОСТРАНЕННОСТЬ БРОНХИАЛЬНОЙ АСТМЫ СРЕДИ ДЕТЕЙ
- •ЭТИОЛОГИЯ
- •Факторы риска развития бронхиальной астмы
- •Группу аллергенов неинфекционного генеза
- •ЗНАЧЕНИЕ НАСЛЕДСТВЕННОЙ ПРЕДРАСПОЛОЖЕННОСТИ В ВОЗНИКНОВЕНИИ БРОНХИАЛЬНОЙ АСТМЫ
- •РОЛЬ ВОЗРАСТНЫХ ОСОБЕННОСТЕЙ ДЫХАНИЯ У ДЕТЕЙ В РАЗВИТИИ АСТМЫ
- •Физиология и патофизиология
- •Скорость тока воздуха
- •Механика дыхания
- •Вентиляция и перфузия
- •Газообмен в легких
- •Определение скорости тока газа
- •Пневмотахография
- •Сопротивление малых дыхательных путей
- •Определение диффузионной емкости легких
- •Методы газовой аналитики
- •Патофизиология астматического статуса
- •Ингаляционные провокационные тесты
- •ПАТОГЕНЕЗ И КЛАССИФИКАЦИЯ БРОНХИАЛЬНОЙ АСТМЫ
- •Иммунологические механизмы патогенеза
- •Значение иммуноглобулинов и цитокинов у детей с бронхиальной астмой
- •Значение инфекции в патогенезе бронхиальной астмы
- •Роль вегетативной нервной системы в опосредовании приступа удушья
- •Психоневрологические аспекты приступа бронхиальной астмы у детей
- •Биохимические и клеточные основы развития аллергических реакций
- •Классификация бронхиальной астмы
- •КЛИНИКА
- •Клинические особенности течения отдельных вариантов бронхиальной астмы у детей
- •ОСНОВНЫЕ МЕТОДЫ ДИАГНОСТИКИ БРОНХИАЛЬНОЙ АСТМЫ
- •ЛЕЧЕНИЕ
- •Глюкокортикостероиды в терапии бронхиальной астмы
- •Антилейкотриеновые препараты
- •Отхаркивающие средства
- •Психотропные препараты
- •Антибактериальная и антимикотическая терапия
- •Иммунокоррекция при бронхиальной астме
- •Физиотерапевтическое лечение
- •Немедикаментозная терапия бронхиальной астме
- •Метод внутрикожной аутосеротерапии
- •ПРОФИЛАКТИКА
- •Клиническая характеристика группы
- •Результаты исследования
- •Определение антител и цитокинов в группе исследования
- •Влияние сопутствующего аллергического ринита
- •Группа детей, получавших аутосеротерапию в сочетании с базисным медикаментозным лечением
- •Клиническая характеристика группы
- •Результаты исследования
- •Группа детей, получавших только базисное медикаментозное лечение
- •Клиническая характеристика группы
- •Результаты исследования
- •Результаты исследования
- •ОЦЕНКА КЛИНИЧЕСКОЙ И ЭКОНОМИЧЕСКОЙ ЭФФЕКТИВНОСТИ МЕТОДА АУТОСЕРОТЕРАПИИ
- •Оценка контроля течения астмы
- •Оценка качества жизни
- •Расчет экономической эффективности
- •БИБЛИОГРАФИЧЕСКИЙ СПИСОК
- •Список использованных источников до 2000 года
- •Список использованных источников с 2000 года
- •ПРИЛОЖЕНИЕ 1
- •ПРИЛОЖЕНИЕ 2
- •ПРИЛОЖЕНИЕ 3
отдельных участках, особенно задне-нижних отделах легких, дыхание резко ослабляется или не выслушивается. Затем процесс распространяется на латеральные и передние участки грудной клетки. Состояние больного крайне тяжелое. Кожные покровы бледно-серого цвета, влажные. Выражена потливость. Дыхание поверхностное. Больной как бы судорожно хватает ртом воздух. Даже незначительное физическое напряжение (движение, плач, разговор) резко ухудшает состояние больного. Важным симптомом является несоответствие между выраженностью дистанционных свистящих хрипов и значительным ослаблением дыхания, небольшим количеством хрипов, преимущественно в верхних отделах легких на выходе при аускультации. Над легким не выслушиваются ни влажные хрипы, ни cухие (синдром «немого легкого»). Просветы бронхов полностью закрыты слизистыми пробками. Тахикардия усиливается, АД или значительно повышено или снижается (у 30 %) больных). На ЭКГ изменения, соответствующие острому легочному сердцу. Развивается респираторный или смешанный ацидоз.
III стадия – гипоксемическая, гиперкапническая кома. Состояние больных крайне тяжелое. Дезориентация во времени и пространстве. Перед потерей сознания могут быть эпилептиформные судороги. Дыхание поверхностное, редкое, возможна аритмия дыхания, дыхание Чейн-Стокса. В легких при аускультации сохраняется картина «немого легкого». Пульс нитевидный, АД снижено. Нарастает гипоксемия и гиперкапния [227, 228, 262].
ОСНОВНЫЕ МЕТОДЫ ДИАГНОСТИКИ БРОНХИАЛЬНОЙ АСТМЫ
Диагноз бронхиальной астмы устанавливают на основании клинических, функциональных и лабораторных признаков; основные этапы обследования наиболее типичны для аллергической формы БА.
1.Сбор и оценка аллергоанамнеза; выясняют наследственную предрасположенность к аллергии, связь обострений с условиями быта, особенностями и составом пищи, с заболеваниями, сменой погоды и климата, сезонностью, влиянием лекарств. Ведение больным пищевого дневника дает возможность оценить роль пищевых аллергенов [228, 298, 300, 328].
2.Обьективное обследование больного ребенка аллергической астмой в острый период позволяет обнаружить ее основные клинические признаки: предвестники приступов, приступы удушья, хрипы, пароксизмальный кашель с трудноотделяемой мокротой и др.
99
3. Клинико-лабораторные методы обследования при БА:
а) в крови и мокроте часто определяются эозинофилы (4-10 %), дисиммуноглобулинемия;
б) оценка функции внешнего дыхания по основным показателям
[177, 227, 256].
Ориентировочные данные о проходимости средних и крупных бронхов дает пневмотахиметрия. Преобладание скорости входа над выходом служит признаком обструкции бронхов. Снижение индекса Тифно также свидетельствует о бронхиальной обструкции. Обструктивная дыхательная недостаточность на спирограмме характеризуется снижением индекса ниже 70-75 % и снижением мощности выдоха при пневмотахиметрии (бронхоспазм и отек слизистой). При рестриктивном типе дыхательной недостаточности на спирограмме выявляется уменьшение дыхательного объема. Другие современные функциональные исследования проводятся с целью дифференциального диагноза – рентгенография отделов легких в фазе выдоха, радионуклидные методы и сцинтиграфия, контактная жидкокристаллическая термография и др. [6, 68, 228].
4. Важнейшим этапом в диагностике БА является специфическое аллергическое обследование. Оно проводится всегда на фоне элиминации подозрительных этиологических агентов – аллергенов. Берут кровь для необходимых лабораторных тестов (определение антител, сенсибилизированных лимфоцитов), а затем (но не до того) ставят кожные, ингаляционные и др. пробы с аллергенами и медиаторами аллергии in vitro [94, 180, 260]. Положительные кожные пробы при аллергической астме указывают на сенсибилизацию к аллергену, но не на его этиологическую значимость [281, 298, 389]. Ее необходимо подтвердить провокационными ингаляционными и другими тестами. Особенно доказательны ингаляционные тесты со специфическим аллергеном, оцениваемым при спирографии. Пробы с медиаторами (гистамином, ацетилхолином и др.) могут подтвердить наличие гиперреактивности бронхов. Важно в процессе оценки проб испытать эффективность бронхолитиков в ликвидации бронхоспазма. Все диагностические и провокационные пробы проводятся в аллергологическом кабинете или специализированном аллергологическом отделении и только в период ремиссии БА. Набор лабораторных диагностических методов зависит от мощности аллергоиммунологической лаборатории. Необходимыми являются: определение общего уровня специфического IgE в крови, мокроте, отделяемом из носа, непрямой тест Шелли, реакция повреждения гранулоцитов, радиоаллергосорбентный и радиоиммуносорбентный тесты. Полезно внедрять в широкую практическую деятельность определение уровня циркулирующих иммунных комплексов в неясных
100
случаях – характеристику основных показателей иммунного статуса, выявление замедленных аллергических реакций с помощью реакции подавления миграции лейкоцитов (ей же можно определять клеточную сенсибилизацию), иммуноферментный анализ и другие тесты [129, 179, 185, 244, 245, 252, 343, 383].
Аутоиммунная астма, характеризующаяся упорными затяжными приступами, встречается редко. Ее диагностика базируется на обнаружении органоспецифических антител к ткани легкого, бронха, антител к ДНК. Дополнительным критерием может служить положительная реакция на внутрикожное введение аутологических лимфоцитов, а также высокий уровень кислой фосфатазы (Г. Б. Федосеев, 1984). Наиболее важным является выявление антител, блокирующих β-рецепторы [73, 92].
Для диагностики инфекционно-аллергической БА дополнительно к данным клиники проводят вышеуказанные лабораторные тесты со стандартными бактериальными аллергенами.
При псевдоаллергии у больных на фоне клинических признаков БА выявляется адренергический дисбаланс, на который указывают: эозинопенические тесты с эуфиллином и адреналином, оценка адренергической реактивности бронхов по показателям функции внешнего дыхания до и после эуфиллина и гипергликемический ответ на адреналин [66, 328].
Диагноз иммунодефицитной БА, которая обычно обусловлена рецидивирующей инфекцией, устанавливают при обнаружении в мокроте, слизи, носоглотке микробов и грибов в диагностических титрах более 106/мл и 102/мл соответственно, инфекционных антигенов и антител там же в крови в динамике в сочетании с нарушением иммунного статуса (снижение уровня Т-клеток, дефицит иммуноглобулинов, особенно секреторного IgA) [66, 73].
При дисгормональном варианте БА диагностика базируется на его характерных чертах, быстро возникающей стероидозависимости, ее неэффективности и лабораторных данных, снижение суммарного уровня 11-ОКС (недостаточность надпочечников), отсутствие повышения суточной экскреции с мочой I7-OKC после введения АКТГ (вненадпочечниковая глюкокортикоидная недостаточность) [73].
Нервно-психический вариант БА подтверждается психологическими тестами.
Холинергический вариант БА подтверждается следующим: в клиническом отношении – выраженной ваготонией, лабораторно – имеет место повышение в крови уровня ацетилхолина и снижение холинэстеразы, внутрикожная проба с ацетилхолином – положительная, при приступах эффективны атровент и другие холинолитики.
101
Доказательством астмы физического усилия служит положительная провокационная проба с физической нагрузкой. При аспириновой астме – провокационная проба с аспирином [133, 168, 176].
Согласно международному консенсусу по Астме у детей (ICON) 2012 г. диагностика включает в себя:
(для диагностики астмы необходимо подтвердить наличие повторяющихся симптомов обратимой бронхиальной обструкции и исключить другие заболевания)
I. Анамнез
Симптомы: кашель, хрипящее дыхание, одышка, сдавление в грудной клетке.
Клиническая картина: рецидивирующие эпизоды (>=3) или персистирующие симптомы, провоцируемые ирритантами (холодный воздух, табачный дым), аллергенами (животные, пыльца и т.п.), респираторными инфекциями, физической нагрузкой и плачем или смехом. Эти симптомы возникают в основном ночью или ранним утром.
Также необходимо уточнить: личный атопический анамнез, например, наличие экземы, аллергического ринита, пищевой аллергии, и семейный анамнез по астме.
II. Физикальный осмотр
Полезен во время симптоматических периодов для подтверждения хрипящего дыхания. Возможно выявление симптомов других атопических заболеваний.
III. Оценка функции легких
Важна как для диагностики заболевания, так и при последующем наблюдении пациента. Тем не менее, нормальная функция легких не исключает диагноз астмы у детей.
Спирометрия: рекомендована для детей, способных выполнять ее правильно (от 5-7 лет и старше). Текущие показатели для принятия решений экстраполированы от взрослых пациентов (ОФВ1: 80% от должного, обратим после бронходилатации на 12%, 200 мл или 10% от должного).
Измерение пиковой скорости выдоха (ПСВ): нормальные значения для ПСВ различаются, делая метод более подходящим для наблюдения, чем для диагностики. Обратимость и вариабельность могут быть более полезны.
Легочные функциональные тесты, требующие меньших усилий от ребенка, такие как осциллометрия или измерение удельного сопротивления дыхательных путей, могут применяться у детей <5 лет;
тем не менее, они могут не быть общедоступными.
IV. Оценка атопии
Выявление специфической аллергической сенсибилизации может поддержать диагноз астмы, поможет идентифицировать
102
провоцирующие факторы и имеет прогностическое значение в отношении персистенции заболевания. Могут применяться методы как in vivo (кожные прик-тесты), так и in vitro (выявление специфических IgE антител).
V. Оценка гиперреактивности дыхательных путей (ГРД)
Оценка ГРД является дополнительным методом в диагностике
астмы.
У взрослых пациентов для подтверждения диагноза астмы используются провокационные тесты с метахолином, гистамином, маннитом, гипертоническим солевым раствором и холодным воздухом. Применение этих методов у детей допускается, но, как правило, ограничено из-за сложностей с проведением и стандартизацией, включая трудности с измерением легочной функции. Кроме того, измерение ГРД может применяться для оценки прогноза.
Физическая нагрузка также может применяться для оценки ГРД, но имеются трудности с выработкой стандартов у детей разных возрастных групп.
VΙ. Оценка воспаления дыхательных путей
Выдыхаемый оксид азота (ВОА) используется для обнаружения эозинофильного воспаления дыхательных путей, что помогает подтвердить диагноз астмы, определить вероятный ответ на кортикостероиды, отслеживать и выявлять отступления от режима лечения. Тем не менее, этот тест может не быть широкодоступным и его непросто правильно интерпретировать.
В настоящее время не рекомендуется определение эозинофилов в мокроте в качестве диагностики или мониторинга астмы у детей.
VII. Дифференциальная диагностика
Астма-подобные симптомы могут возникать при различных, в основном редких, заболеваниях. Всегда следует проводить дифференциальную диагностику, особенно в атипичных или плохо отвечающих на терапию случаях.
103
Инфекционные |
и |
Механическая |
|
|
иммунологические |
|
обструкция |
|
|
нарушения |
|
Врожденные |
|
пороки |
|
|
развития |
|
|
Аллергический |
|
Увеличенные |
|
|
бронхолегочный |
|
лимфатические |
узлы |
|
аспергиллез |
|
или опухоль |
|
|
Анафилаксия |
|
Аспирация инородного |
||
Бронхиолит |
|
тела |
|
|
Иммунодефицит |
|
Ларингомаляция/трахе |
||
Рецидивирующие |
|
омаляция |
|
|
респираторные |
|
Сосудистые |
|
кольца |
инфекции |
|
трахеи или врожденная |
||
Ринит |
|
рубцовая |
мембрана |
|
Синусит |
|
гортани |
|
|
Саркоидоз |
|
Дисфункция |
|
|
Туберкулез |
|
голосовых связок |
||
Бронхиальная |
Другие системы |
|
патология |
Врожденные |
болезни |
|
сердца |
|
Бронхоэктазы |
Гастроэозфагеальная |
|
Бронхолегочная |
рефлюксная болезнь |
|
дисплазия |
Нейромышечные |
|
Муковисцидоз |
нарушения |
|
Первичная цилиарная |
(приводящие |
к |
дискинезия |
аспирации) |
|
Психогенный кашель
VIII. Особые указания
Диагностика астмы у детей грудного возраста:
Диагностировать астму у детей младше 2-3 лет сложно в связи с недостатком объективных показателей, слабым ответом на лекарственные средства и вариабельностью течения заболевания, которые делают постановку диагноза в этой возрастной группе, в лучшем случае, предварительной.
Пробное лечение: в случаях неясности диагноза, особенно у детей дошкольного возраста, рекомендуется короткий пробный курс (например, 1-3 месяца) лечения ингаляционными кортикостероидами. Значительное улучшение в ходе пробного лечения и ухудшение, когда оно прекращено, подтверждает диагноз астмы, хотя отрицательный ответ не исключает диагноза.
104
Хотя разнообразие проявлений детской астмы является общепризнанным, до сих пор недостает детализированных и согласованных диагностических критериев для отдельных фенотипов, за исключением астмы/бронхоконстрикции физического напряжения.
Ведение пациентов.
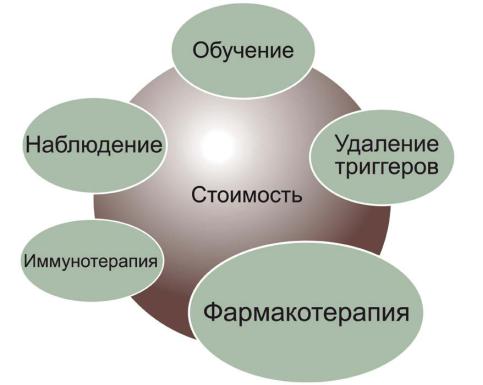
Ведение больных с астмой включает все элементы, необходимые для достижения контроля над заболеванием: 1) обучение пациента и родителей; 2) идентификация провоцирующих факторов и их устранение; 3) использование соответствующего препарата и четко сформулированного плана лечения (включая АСИТ в определенных случаях); 4) регулярное наблюдение. Стоимость лечения также должна быть принята во внимание (рисунок 3).
Рисунок 3 – Ведение пациентов с БА
Контроль.
Цель лечения астмы – достижение контроля над заболеванием с использованием наименьшего числа медикаментов. Это продолжительный процесс.
Обучение.
Обучение – ключевой элемент ведения пациентов с бронхиальной астмой, и это непрерывный, последовательный процесс, который должен повторяться при каждой консультации. Он включает предоставление важной информации о хронической природе заболевания, необходимости продолжительной терапии, типах
105
