
6 курс / Нефрология / Ультразвуковое_исследование_в_урологии_и_нефрологии_Капустин_С_В
.pdf
40 |
С. В. Капустин, Р. Оуен, С. И. Пиманов |
ПАРАМЕТРЫ ДОПЛЕРОГРАММЫ
Наиболее информативными количественными параметрами, определяемыми при доплерографии, являются: систолическая пиковая скорость кровотока, индекс резистентности, пульсационный индекс, диастоло-систолический индекс.
Систолическая пиковая скорость кровотока
(Vs) определяется по максимальной точке доплеровской кривой (рис. 3.24) и в середине почечных артерий составляет 0,6—1,4 м/с.
Индекс резистентности (resistivity index, RI, Pourcelot index) рассчитывается по форму ле RI = (Vs — Vd) / Vs, где Vs — систолическая пиковая скорость кровотока, Vd — максималь ная конечная диастолическая скорость. Нор мальная величина RI у новорожденных состав ляет 0,7—0,8, у взрослых (в середине почеч ных артерий) — 0,56—0,78.
Пулъсационный индекс (pulsatility index, PI, Gosling index) определяется по формуле PI = (Vs
— Vd) / TAMAX, где Vs — систолическая пико вая скорость кровотока, Vd — максимальная ко нечная диастолическая скорость, ТАМАХ — сред няя максимальных скоростей. Нормальная вели чина PI в середине почечных артерий — 0,85— 1,45.
Диастоло-систолический индекс — D/S =
Vd/ Vs, в норме - 0,26-0,4 [48]. Величины большинства показателей являют
ся наибольшими в почечной артерии и немного снижаются к периферии почки (табл 3.2).
RI =(Vs - Vd) / Vs
PI =(Vs - Vd) / TAMAX
Рис. 3.24. Схема определения основных показа телей доплерограммы: Vs — систолическая пи ковая скорость кровотока, Vd — максимальная конечная диастолическая скорость кровотока, ТАМАХ — средняя максимальных скоростей, RI
— индекс резистентности, PI — пульсационный индекс.
Вариабельность определения скоростных по казателей и их производных в опытных руках не превышает 10—13 % [49]. На практике этот показатель может достигать 20 %, что может су щественно затруднить трактовку полученных данных [50, 51]. Для выявления истинных из менений рекомендуется сравнение доплерограмм, полученных при исследовании патологи чески измененной и нормальной противополож ной почки или повторных доплерограмм пато логически измененной почки, полученных с ин тервалом в один день [52].
Таблица 3.2. Нормальные величины кровотока артерий почек
1. Почечная артерия (a. renalis)
Vs 1,0 ±0,19 м/с, RI 0,68 ±0,05, PI 1,25 ±0,2
Vs 0,68 ± 0,02 м/с, RI 0,61 ± 0,01, PI 1,1 ± 0,02 [Глазун Л. О., 2005]
Vs 0,89 ±0,16 м/с, RI 0,60 ± 0,06, PI 1,06 ± 0,4 [Хитрова А. Н. и соавт., 1997] Vs 0,67 ± 0,14 м/с, RI 0,62 ± 0,03, PI 1,07 ± 0,12 [Харлап Г. В. и соавт.,1995]
2. Сегментарные артерии (a. a. segmentates)
Vs 0,49 ± 0,19 м/с, RI 0,63 ± 0,05, PI 1,09 ± 0,2
Vs 0,46 ± 0,02 м/с, RI 0,61 ± 0,005, PI 1,1 ± 0,02 [Глазун Л. О., 2005]
Vs 0т72 ± 0,20 м/с, RI 0,61 ± 0,06, PI 0,90 ± 0,2 [Хитрова А. Н. и соавт., 1997] Vs 0,47 ± 0,06 м/с, RI 0,58 ± 0,03, PI 0,98 ± 0,09 [Кунцевич Г. И. и соавт., 1998] Vs 0,35 ± 0,08 м/с, RI 0,55 ± 0,04, PI 0,81 ± 0,14 [Харлап Г. В. и соавт.,1995]
3.Междолевые артерии (а.а. interlobares)
Vs 0,32 ± 0,05 м/с, RI 0,61 ± 0.05, PI 1,01 ± 0,2
Vs 0,35 ± 0,01 м/с, RI 0,60 ± 0,01, PI 1,09 ± 0,02 [Глазун Л. О., 2005]
Vs 0,34 ± 0,08 м/с, RI 0,59 + 0,04, PI 0,82 ± 0,16 [Хитрова А. Н. и соавт., 1997] Vs 0,34 ± 0,04 м/с, RI 0,59 ± 0,04, PI 0,99 ± 0,01 [Кунцевич Г. И. и соавт., 1998]
4.Дуговые артерии (а.а. arcuatae)
Vs 0,24 ± 0,05 м/с, RI 0,59 ± 0,05, PI 0,95 ± 0,2
Vs 0,25 ± 0,01 м/с, RI 0,58 ± 0,01, PI 1,03 ± 0,02 [Глазун Л. О., 2005]
Vs 0,25 ± 0,04 м/с, RI 0,58 ± 0,04, PI 0,97 ± 0,01 [Кунцевич Г. И. и соавт., 1998]
5. Междольковые артерии (а.а. interlobulares)
Vs 0,19 ± 0,05 м/с, RI 0,58 ± 0,05, PI 0,91 ± 0,2
Vs 0,17 ±0,01 м/с, RI 0,61 ±0,01, PI 1,14 ± 0,02 [Глазун Л. О., 2005]

Ультразвуковое исследование в урологии и нефрологии |
41 |
|
Тип А
Тип В
Рис. 3.25. Типы доплерограмм почечных арте рий. А и В — нормальные типы: имеют быстрый прямой подъем, ранний систолический пик и рас ширенный основной систолический пик. С — па тологические типы: с разными степенями за медления ранней систолы. [Soules G., Oliva V.L, Turpin S., Lambert R., Nicolet V., Therasse E. Imaging of renovascular hypertension: values of renal scintigraphy, renal doppler US, and MR angiography/ /Radiographics, 2000, 20: 1355-1368. Воспроизво дится с любезного разрешения авторов].
Тип С
ФОРМА ДОПЛЕРОГРАММЫ И АНАЛИЗ РАННЕЙ СИСТОЛЫ
Доплерограмма артерий почки обычно имеет два пика: первый пик (или излом) на восходящем сегменте — ранний систолический пик и второй
— расширенный основной систолический пик (рис. 3.25.). Считается, что ранний систолический пик является следствием передаточной пульсации, а второй является пиком податливости сосуда (compliance peak) [48]. Ранний систолический пик регистрируется на доплерограммах 97 % почек с нормальными почечными артериями [54]. К пе риферии почечного сосудистого дерева ранний систолический пик в норме может сливаться со вторым систолическим пиком и обнаруживаться уже только в 50 % сегментарных артерий. Нали чие раннего диастолического пика, таким обра зом, должно интерпретироваться как признак нормы, однако отсутствие его не обязательно указывает на наличие патологии [55—57].
Показатели ранней систолы:
•Время ускорения (acceleration time, AT). Опре деляется от конца диастолы до первого систоли ческого пика. Нормальная величина для почеч ных артерий — менее 70 мс, междолевых арте рий - 8 0 + 20 мс (40-120 мс).
•Систолическое ускорение (early systolic acceleration, ESA). Определяется отношением из менения пиковой систолической скорости на сосптзетствующий ему интервал времени ускорения. Нормальная величина для почечных артерий — более 5 м/с2, междолевых артерий — 1,88 ±
0.56м/с2 (0,76-3,00 м/с2) [58].
ЯВЛЕНИЕ "PARVUS-TARDUS"
Явление "parvus-tardus" описывает низкую и сгла женную доплерограмму, проявляется уменьше нием амплитуды пиковых скоростей потока и увеличением длительности ранней систолы (рис. 3.25 - типы VIII, IX) [59-62].
Количественно это явление описывается уд линением времени ускорения более 70 мс с ис чезновением раннего систолического пика, сни жением систолического ускорения менее 3 м/с2, снижением индекса резистентности (RI) в дис тальном артериальном сегменте менее 0,45—0,5 или по сравнению с противоположной стороной более чем на 5—10 %.
Явление "parvus-tardus" наблюдается в боль шинстве случаев тяжелого (> 80 %) стеноза по чечной артерии [63].
ESA=dVmax/dT
Рис. 3.26. Схемы определения раннего систоли ческого пика (обозначен стрелкой) и показате лей ранней систолы. Т — время ускорения, ESA
— раннее систолическое ускорение.
42
ИНДЕКС РЕЗИСТЕНТНОСТИ (RI)
Артериальная доплерограмма является продук том влияния целого ряда факторов, как почеч ных, так и экстраренальных, полное взаимоот ношение которых еще до конца не изучено. Счи тается, что на индекс резистентности оказывает влияние податливость (compliance) сосудистого русла, определяемое его способностью изменять свой объем при изменении внутрисосудистого давления [64, 65]. Этот параметр зависит от эла стичности почечных артерий малого калибра и состояния окружающей их интерстициальной ткани. Основными причинами снижения подат ливости сосудистого русла являются поражение мелких артерий почек (например, при атеросклеротическом нефроангиосклерозе) и отек интер стициальной ткани (например, при обструкции мочеточника, остром пиелонефрите) [66]. Compliance является величиной непостоянной, зависящей in vivo от ряда факторов — возраста, применения лекарственных препаратов, а также от состояния центральной гемодинамики — си столического и диастолического артериальных давлений, пульсового давления (отношения раз ницы систолического и диастолического артери альных давлений к величине систолического дав ления), частоты сердечных сокращений [67—75].
В норме величины RI, измеренные в сегмен тарных, междолевых и дуговых артериях почки, практически вне зависимости от зоны исследо вания равны приблизительно 0,60 [76]. Боль шинство исследователей пришло к выводу, что предельной величиной RI у здоровых взрослых можно считать 0,70 [77—81]. У детей первого года жизни RI превышает 0,70 и может сохраняться на этом уровне по крайней мере до пятилетнего возраста [82—84]. Показатель повышается с воз растом и у лиц старше 59 лет также может пре вышать 0,70 [85-87].
Обструкция. В первые 2 часа после возник новения полной обструкции происходит расши рение сосудов почки, индуцированное простагландинами. Затем почечный кровоток снижает ся, что сопровождается повышением сосудисто го сопротивления [88—92]. При доплерографии это проявляется повышением RI более 0,70 или наличием разницы по сравнению со здоровой сто роной более 0,06—0,08; эти изменения могут предшествовать расширению чашечно-лоханоч ной системы [93—95]. Указанные критерии мо гут быть также использованы для дифференци ального диагноза обструктивного и необструк тивного расширения чашечно-лоханочной сис темы почечного трансплантата и для определе
С. В. Капустин, Р. Оуен, С. И. Пиманов
ния эффективности установки мочеточниковых стентов [96, 97]. Частичная обструкция мочеточ ника может не вызывать существенного повы шения RI, поэтому предложены варианты ис следования с форсированным диурезом (диуре тическая доплерография) [98—103].
Нефрологические заболевания. Данные об ис пользовании доплеровских показателей в нефрологической практике являются противоречивыми. При изучении связи между RI и данными био псии почек с различной почечной паренхиматоз ной патологией обнаружено, что у почек с актив ным заболеванием в тубуло-интерстициальной зоне или с наличием сосудистого компонента RI повышается соответственно более 0,7 и 0,80, в то время как при патологии клубочков этот показа тель чаще имеет нормальные значения (менее 0,6) [104]. В некоторых исследованиях эти результаты не были воспроизведены [105, 106].
В ряде научных работ показана возможность использования доплерографии для оценки тяже сти и прогноза уже установленных заболеваний почек. Так, показатели доплерограммы коррели руют с тяжестью поражения почек при гемоли- тико-уремическом синдроме и при прогрессиру ющем системном склерозе с вовлечением почек [107, 108]. Доплерография позволяет выявлять латентный гепаторенальный синдром [109]. Оцен ка индекса резистивности может быть полезна при диагностике причины необструктивной ост рой почечной недостаточности (ОПН): при ост ром тубулярном некрозе величины RI более 0,75 регистрируются в 91 % случаев, в то время как при преренальной азотемии — только в 20 % слу чаев [ПО]. При ОПН в стадии олигоанурии RI может достигать величины 1,0 и его снижение до 0,83 является благоприятным прогностичес ким признаком восстановления диуреза в бли жайшие двое суток [111].
При диабетической нефропатии в ранней ста дии заболевания RI может оставаться нормаль ным, индекс резистивности имеет высокую кор реляцию с уровнем сывороточного креатинина и величиной клубочковой фильтрации [112]. По вышение RI > 0,70 при диабетической нефропа тии связывается со снижением функции почек и плохим прогнозом [113].
Величина RI при люпуснефрите корре лирует с уровнем креатинина крови; анализ этого показателя полезен для прогнозиро вании течения заболевания: его повышение является плохим прогностическим призна ком даже у больных с исходно нормальной функцией почек [114].

Ультразвуковое исследование в урологии и нефрологии |
43 |
Тип О |
Тип 1 |
Тип 2 |
Тип 3 |
Тип 4 |
Рис. 3.27. Типы кровоснабжения очаговых образований почек, пояснения — в тексте [Jinzaki M., Okhuma К., Tanimoto A, Small solid renal lesions: usefulness of power Doppler US II Radiology 1998; 209: 549—550. Публикуется с любезного разрешения авторов].
ТИПЫ КРОВОСНАБЖЕНИЯ ОЧАГОВЫХ ОБРАЗОВАНИЙ ПОЧЕК
Классификация предложена Jinzaki et al (1998) и основана на использовании энергетического Доп лера [115].
Согласно сосудистой картине выделяется 5 ти пов кровоснабжения очаговых образований по чек (рис. 3.27): тип 0 — сигнал отсутствует, тип 1 — внутриопухолевые и очаговые сигналы, тип 2 — пенетрирующие сосуды, тип 3 — перифери ческое кровоснабжение, тип 4 — смешанное пе риферическое и пенетрирующее кровоснабжение.
Считается, что типы 0, 1, 2 не характерны для рака почки, при этом заболевании чаще встре чаются типы 3 и 4. При ангиомиолипомах чаще регистрируются типы 1 и 2. Для кист почек ха рактерен 0 тип кровоснабжения.
ОПРЕДЕЛЕНИЕ МИНУТНОГО ПОЧЕЧНОГО КРОВОТОКА
Величина почечного кровотока является важней шим показателем функционального состояния почки. Минутный объём почечного кровотока определяется при доплеровском исследовании почечной артерии (рис 3.28) по формулам:
Объём = Интеграл линейной скорости кро вотока (см) х Площадь поперечного сечения по чечной артерии (см2) х Частота сердечных со кращений
или
Объём = Средняя скорость кровотока (см/с) х Продолжительность кровотока (с) х Площадь поперечного сечения почечной артерии (см2) х Ча стота сердечных сокращений.
У взрослых этот показатель в норме равен 600—700 мл/мин или 500—600 мл/мин на 100 см3 объема почки или приблизительно 1/4 объе ма сердечного выброса (суммарно для обеих по чек). Показатель значительно снижается при сте нозе почечной артерии и при нефропатиях с вов лечением сосудов малого калибра [116].
Рис. 3.28. Определение минутного почечного кро вотока. Контрольный объем установлен в сред ней трети почечной артерии. На определение ве личины кровотока в значительной степени вли яет точность измерения внутреннего диамет ра почечной артерии.

44 |
|
|
С. В. Капустин, Р. Оуен, С. И. Пиманов |
|
СТЕНОЗ ПОЧЕЧНОЙ АРТЕРИИ |
Таблица |
3.3. Причины стеноза почечной |
||
Реноваскулярная артериальная гипертензия (АГ) |
артерии |
|||
Атеросклероз |
||||
должна предполагаться при повышении диасто- |
||||
лического давления > 105 мм рт. ст. у пациентов |
Фибромускулярная гиперплазия |
|||
моложе 30 и старше 55 лет или резком прогрес- |
Нейрофиброматоз |
|||
сировании стабильной АГ. Наиболее частыми |
Радиационный артериит |
|||
причинами реноваскулярной АГ является атерос |
Коарктация аорты |
|||
клероз и фибромускулярная гиперплазия почеч |
Болезнь Такаясу |
|||
ных артерий. |
|
|
|
|
Ультразвуковое исследование при подозрении |
|
|
||
на реноваскулярную АГ начинается с осмотра по |
|
|
||
чек и их биометрии. Обращается внимание на |
|
|
||
наличие новообразований почек, гидронефроза, |
|
|
||
конкрементов. У больных с подозрением на ише- |
|
|
||
мическую нефропатию диагностически значимым |
|
|
||
является уменьшение длины почки менее 9 см |
|
|
||
или разница в длине почки по сравнению с про |
|
|
||
тивоположной более чем на 1 см [117]. |
|
|
|
|
Далее производится осмотр брюшного от |
|
|
||
дела аорты от уровня диафрагмы до бифурка |
|
|
||
ции; обращается внимание на изменение сте |
|
|
||
нок аорты, наличие атеросклеротических бля |
|
|
||
шек и сужений ее просвета, а также на изме |
|
|
||
нения кровотока при цветовой доплерографии; |
|
|
||
измеряется максимальная скорость кровотока |
|
|
||
для последующего сравнения со скоростями в |
Рис. 3.29. Атеросклероз левой почечной арте |
|||
почечных артериях. |
|
рии. |
Кальцинированные атеросклеротические |
|
Следующим этапом является прямая ви |
бляшки (обозначены стрелкой со стороны аор |
|||
зуализация почечных артерий с помощью тра |
ты) хорошо обнаруживаются при обычном се- |
|||
рошкальном ультразвуковом исследовании. Как |
||||
диционной серошкальной сонографии и цве |
||||
правило, при атеросклерозе поражаются прокси |
||||
товой доплерографии. При исследовании мож |
||||
мальные 1-2 см почечной артерии. |
||||
но обнаружить утолщение и кальциноз сте |
||||
|
|
|||
нок ПА, характерные для атеросклеротическо- |
|
|
||
го поражения. Атеросклеротические изменения |
|
|
||
чаще всего обнаруживаются в проксимальном |
|
|
||
отделе ПА, в то время как фибромускулярная |
|
|
||
гиперплазия поражает дистальный отдел глав |
|
|
||
ной ПА и ее сегментальные ветви. Доплерог- |
|
|
||
рафия в режиме ЭД обеспечивает более деталь |
|
|
||
ную визуализацию просвета ПА и обнаруже |
|
|
||
ние некальцинированных атеросклеротических |
|
|
||
бляшек, часто невидимых при обычной серош |
|
|
||
кальной сонографии. |
|
|
|
|
Функциональная оценка обнаруженных из |
|
|
||
менений производится с помощью доплеров |
|
|
||
ского исследования, позволяющего выявить |
|
|
||
престенотические, стенотические и постстено- |
|
|
||
тические изменения кровотока. |
|
Рис. 3.30. Атеросклероз правой почечной арте |
||
Престенотические ("upstream") изменения |
||||
рии. Атеросклеротическая бляшка (обозначена |
||||
являются косвенными и обнаруживаются при |
стрелкой) не видна при обычном серошкальном |
|||
стенозе более чем 60 %. К ним относят: уско |
исследовании и выявляется по дефекту окраши |
|||
ренное снижение волны и связанное с этим |
вания при цветовом доплеровском исследовании. |
|||
сужение доплерограммы, повышение индекса |
По данным доплерографического исследования |
|||
резистентности (RI). |
|
стеноз гемодинамически значимый (см. рис. 3.31). |
||

Ультразвуковое исследование в урологии и нефрологии |
45 |
Прямым признаком наличия стеноза почечной артерии является обнаружение на уровне стеноза высокоскоростного турбулентного по тока. Высокоскоростным считается поток с максимальной скоростью, превышающей в 3,5 раза максимальную скорость кровотока в брюшном отделе аорты вблизи почечных артерий (по четно-аортальное отношение, RAR). Считает ся, что максимальная скорость кровотока на фоне стеноза более 150 см/с соответствует сужению просвета почечной артерии > 50 %, скорость более 180 см/с — стенозу > 60 %.
Постстенотические ("downstream") призна-
I являются косвенными. К ним относят сниже ние показателей раннего систолического уско рения и индекса резистентности (явление "parvustadus"). Эти признаки регистрируются при сте пени стеноза более 60 % и наиболее выражены при тяжелом стенозе почечной артерии (> 80 %) 118—120]. Для выявления постстенотических признаков необходимо произвести системати ческое исследование кровотока во всех сегмен тах почки — для выявления поражения сегмен тарных или добавочных артерий.
Тест с каптоприлом улучшает диагности ку умеренного (50—60 %) стеноза почечных ар терий [121, 122]. Ингибитор ангиотензин-пре- вращающего фермента (АПФ) каптоприл сни жает синтез ангиотензина II и блокирует его сосудосуживающий эффект на эфферентные артериолы. Эта блокада приводит к снижению почечного сосудистого сопротивления, уско рению артериального кровотока в артериях почек и провоцирует проявление постстено тических признаков стеноза [123, 124]. При проведении теста в режиме ЦДК проводится идентификация внутрипочечных сосудов и доплерография всех сегментарных артерий
Соотношение максимальной конечной диастолической и пиковой систолической скоростей кровотока в почечной артерии (EDR) < 0,2 по зволяет предположить патологию паренхимы почек
Рис. 3.31. Доплерограмма кровотока по правой почечной артерии на уровне стеноза. При им пульсной доплерографии регистрируется вы сокоскоростной турбулентный поток. По дан ным непрерывноволновой доплерографии его скорость составила 4 м/с.
почки с целью выявления возможного стено за дополнительной или сегментарной артерии. Затем исследование повторяется после внут ривенного введения или перорального приема ингибитора АПФ. На наличие гемодинамически значимого стеноза будет указывать изме нение доплеровской кривой по типу "tardusparvus". Систематический прием ингибиторов АПФ до проведения теста может ухудшить диагностику стеноза почечной артерии, поэто му в идеале препарат необходимо отменить за 3—5 дней до исследования [125, 126].
Таблица 3.4. Ультразвуковые диагностические критерии стеноза почечной артерии и их соответствие данным ангиографии [127]
Диагноз |
Ангиография |
Допплер |
|
|
|
|
|
Норма или |
0-59 % |
Максимальная скорость кровотока в ПА < 180 см/с |
|
гемодинамически |
уменьшение |
Соотношение максимальных скоростей кровотока в почечной |
|
незначимый стеноз |
диаметра |
артерии и аорте (RAR) < 3.5 |
|
|
|
|
|
|
|
Турбулентность потока при ЦД на уровне стеноза |
|
Гемодинамически |
60-99 % |
Максимальная скорость кровотока в ПА > 180 см/с |
|
уменьшение |
Соотношение максимальных скоростей кровотока в почечной |
||
значимый стеноз |
|||
диаметра |
артерии и аорте (RAR) > 3.5 |
||
|
|||
|
|
Явление "parvus-tardus" дистальнее места сужения |
|
|
|
|
|
Преокклюзия |
Окклюзия |
Низкоамплитудный систолический поток |
|
Тромбоз |
Отсутствие кровотока |
||
|
|||
|
|
|

46 |
С. В. Капустин, Р. Оуен, С. И. Пиманов |
Оптимизация доплера для исследования низких скоростей кровотока [131].
• Использование высокочастотного датчика
• Уменьшение размеров (ширины) цветовой области при ЦДК
• Снижение PRF (частоты повторений пуль сов)
• Уменьшение контрольного объема
• Уменьшение угла инсонации
Рис. 3.32. Доплерограмма «parvus-tardus», по лученная с междолевой артерии, указывает на наличие тяжелого (> 80 %) стеноза почеч ной артерии.
Считается, что доплеровское исследование является надежным неинвазивным методом вы явления гемодинамически значимого стеноза главных почечных артерий, чувствительность и специфичность этой технологии в опытных ру ках может достигать 98 % [128]. Источниками тех нических трудностей и ложноотрицательных ре зультатов могут быть ожирение пациента, чрез мерная пневматизация кишечника, а также на личие дополнительных почечных артерий (до 30 % случаев).
ОЦЕНКА ПЕРФУЗИИ ПАРЕНХИМЫ ПОЧЕК
Оценка кровоснабжения паренхимы почек ос нована на субъективной оценке её васкуляризации при энергетической и цветовой доплерографии. Установки доплера должны быть оптимизированы для обнаружения низ коскоростных потоков.
Согласно методике Hilborn et al (1997), пред ложенной для оценки степени нарушений пер фузии паренхимы трансплантированной почки, выделяется три ее степени: 0 степень (норма) — гомогенное окрашивание сосудов до периферии коркового вещества, 1 степень — сосуды не дос тигают периферии коркового вещества, 2 степень
— слабый кровоток или его отсутствие [129]. Состояние почечной гемодинамики, оцени
ваемое с помощью ЦДК, М. И. Пыков и соавт. (1999) подразделили на 4 степени: 0 — почеч ный кровоток не нарушен и прослеживается до самой капсулы почки; 1 — легкое обеднение кро вотока в подкапсульной зоне, 2 — умеренное на рушение гемодинамики, 3 — выраженное обед нение кровотока в корковом слое почек [130].
СИНДРОМ ФРЕЙЛИ
Синдром Фрейли (Fraley's syndrome, реноваскулярная обструкция верхней чашки) — состояние, при котором внутрипочечный сосуд приводит к частичной обструкции шейки верхней чашки [132]. Частыми симптомами являются боли в по яснице и гематурия, возможны также камнеобразование и пиелонефрит.
При серошкальном УЗИ выявляется расши рение верхней чашки; ценную информацию мож но получить при использовании ЦДК — на уров не шейки чашки выявляется сосуд со "стенотическими" характеристиками кровотока (рис. 3.33). Диагноз устанавливается на основании данных экскреторной урографии при обнаружении изо лированного расширения верхней чашки, замед лении эвакуации из нее контраста и дефекта на полнения от сосуда. Использование ангиографии позволяет подтвердить диагноз.
Рис. 3.33. Синдром Фрейли. Аномальный внутрипочечный сосуд сдавливает шейку верхней ча шечки, вызывая ее расширение (*). Сосуд (стрел ка), в свою очередь, сдавлен шейкой чашечки и при доплеровском исследовании определяются признаки его частичного стеноза (яркое изобра жение при ЦДК, турбулентность потока).
Ультразвуковое исследование в урологии и нефрологии |
47 |
Рис. 3.34. Доплерограмма врожденной арте- |
Рис. 3.35. Тромбоз левой почечной вены у ново |
|
риовенозной |
фистулы (ангиодисплазии) ПОЧ |
рожденного, возраст 20 дней. Почка увеличена в |
КУ у 35-летней женщины. На уровне междоле |
объеме, Эхогенность паренхимы повышена, кор- |
|
вых сосудов |
регистрируется высокоскорос |
тико-медуллярная дифференцировка отсут |
тной двунаправленный кровоток. |
ствует. При цветовом доплеровском исследо |
|
|
|
вании определяется слабый артериальный кро |
|
|
воток, венозный — отсутствует. |
АРТЕРИОВЕНОЗНАЯ ФИСТУЛА
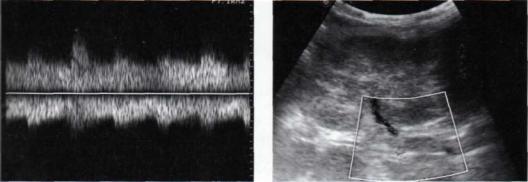
Артериовенозная фистула — патологическая прямая коммуникация между артериальной и ве нозной сетями. Заболевание может быть врож денным или приобретенным. Врожденная арте риовенозная фистула, также называемая "ангио мой" или "ангиодисплазией", чаще встречается у женщин, протекает субклинически до взрослого возраста. Приобретенные фистулы могут разви ваться после травмы почки, перкутанной био псии или нефростомии.
Наиболее частой жалобой при этом заболе вании является гематурия. При больших разме рах образования возможно значительное шун тирование крови, снижение почечного кровото ка и, как следствие, ишемия почки и артериаль ная гипертензия. При ультрасонографии может быть обнаружен конгломерат сосудов в виде анэхогенной жидкостной структуры или эхогенного очагового образования. Сосудистая природа образования доказывается при его доплеровском исследовании и регистрации высокоскоростного двунаправленного артериовенозного кровотока (рис. 3.34).
ТРОМБОЗ ПОЧЕЧНОЙ ВЕНЫ
Причинами тромбоза почечных вен являются дегидратация новорожденного (особенно если его мать страдает сахарным диабетом), шок, коагулопатия, нефротический синдром, у взрослых — опухоль почки.
Заболевание чаще всего встречается у ново рожденных, как правило, страдает левая почка. Развитию тромбоза способствуют изменения ре ологических свойств крови при обезвоживании организма и особенности гемодинамики в левой почечной вене, связанные с ее положением меж ду аортой и верхней брыжеечной артерией.
Симптомы заболевания: боли в пояснице, повышение температуры тела, гематурия, олигурия (или анурия при вовлечении обеих почеч ных вен), шок.
Тромбоз начинается обычно с дистальных сегментов вены, постепенно распространяясь про ксимально. Почечная вена заполняется гипоэ хогенными сгустками, что приводит к исчезно вению ее просвета при серошкальной сонографии. Почка увеличивается в объеме; Эхогенность коркового и мозгового веществ почки повыша ется, что приводит к снижению или даже полно му отсутствию кортико-медуллярной дифференцировки паренхимы. При ЦДК и ЭД выявляются признаки гипоперфузии паренхимы почки, кровоток в почечной вене отсутствует (рис. 3.35). При доплерографии почечной артерии выявля ется сниженный или даже реверсивный диастолический кровоток. В течение 2—3 недель после начала тромбоза Эхогенность паренхимы почки снижается, вероятно, вследствие накопления интерсгициальной жидкости. Далее Эхогенность па ренхимы повышается из-за развития фиброзной ткани, размеры почки уменьшаются, формиру ется маленькая "белая" почка.

48 |
С. В. Капустин, Р. Оуен, С. И. Пиманов |
нпв |
верхняя брыжеечная |
артерия |
|
|
левая почечная |
|
вена |
правая почечная |
левая почечная |
|
|
артерия |
Д о |
|
|
|
|
артерия |
|
|
норма |
пинцет" |
задний пинцет" |
Рис. 3.36. Схема анатомических взаимоотношений между сосудами почек, аортой и верхней брыже ечной веной, приводящих к возникновению синдрома аорто-мезентериального пинцета.
СИНДРОМ АОРТО-МЕЗЕНТЕРИАЛЬНОГО ПИНЦЕТА
Синдром aopmo-мезентериального пинцета — клиническое состояние, обусловленное развитием ве нозной гапертензии в левой почечной вене из-за ее компрессии между аортой и верхней брыжеечной артерией. Компрессия ретроаортальной или циркулярной левой почечной вены между аортой и позво ночником приводит к сходному результату и называется феноменом "заднего пинцета".
Заболевание встречается чаще всего у молодых лиц и клинически проявляется интермиттирующей гематурией, протеинурией, иногда болями в пояснице. Считается, что синдром аортомезентериального пинцета может являться причиной половины случаев так называемой "ортостатической" протеинурии.
Длительное существование венозной гапертензии приводит к возникновению рефлюксов и рас ширению гонадных вен, что проявляется в виде варикоцеле или синдрома яичниковой вены (овариковарикоцеле). Развитие коллатеральных вен снижает гипертензию в левой почечной вене, и поэто му синдром редко встречается в зрелом возрасте.
Ультразвуковая диагностика этого состояния основана на определении градиента давлений меж ду левой почечной и нижней полой венами: в норме градиент давления меньше 3 мм рт.ст., при наличии компрессии он равен или больше 3 мм рт. ст. [133—136].
Рис. 3.37. Вариант синдрома аорто-мезенте риального пинцета — левая почечная вена рас положена в пространстве между аортой, верх ней брыжеечной и правой почечной артериями и сдавлена ими. А. При ЦДК на уровне и дистальнее места стеноза определяется высокоскоро стной турбулентный поток. Б. Доплерограмма в разных точках левой почечной вены. В про ксимальном отделе регистрируется монотон ный ламинарный кровоток, скорость — 0,25 м/ с. На уровне стеноза и дистальнее кровоток высокоскоростной, максимальная скорость — 1,85 м/с. Максимальный градиент давления на уровне стеноза — 13 мм рт. ст.

Ультразвуковое исследование в урологии и нефрологии |
49 |
Рис. 3.38. Синдром заднего пинцета. Ретроаортальная левая почечная вена (стрелка) сдавлена между аортой и позвоночником.
Рис. 3.39. А. Скорость венозного кровотока в месте стеноза может превышать скорость кровотока в почечной артерии. Б. При венозной гипертензии во внутрипочечных венах может регистрироваться псевдоартериальный пульсирующий кровоток.
Рис. 3.40. Расширение левой почечной вены |
(*) при |
спонтанном |
сплено-ренальном шунте |
|
из-за выраженной портальной гипертензии. |
Стрелкой |
обозначены |
варикозно расширенные |
|
сплено-ренальные |
анастомозы. |
|
|
|
