
3 курс / Топографическая анатомия и оперативная хирургия / Клиническая анатомия / Клиническая_анатомия_и_оперативная_хирургия_таза_Вовк_Ю_Н_,_Вовк
.pdfбрюшную полость может быть излишней манипуляцией, которая замедляет ход операции.
После отсечения матки края влагалищной раны прошивают узловатыми кетгутовыми швами. Если влагалище остается открытым для дренирования околоматочной клетчатки или брюшной полости, то накладывается один наводящий шов посередине. Зажимы на связках и сосудах матки заменяют лигатурами, а перитонизацию производят непрерывным кетгутовым швом, которой соединяет листки широкой связки матки с краями брюшины.
Перитонизацию чаще начинают справа, прошивая задние листки брюшины и свода влагалища. Этой же ниткой подхватывают брюшину,
покрывающую подвешивающую связку яичника, а затем подшивают круглую связку матки и передний листок брюшины с передним краем раны.
При этом культи маточных связок не только перитонизируют, но и фиксируются к влагалищной ране. Листки широкой связки матки также соединяют непрерывным кетгутовым швом, проведя их через края влагалища. После тщательного туалета рану зашивают послойно.
ІІ. ОПЕРАЦИИ ВЛАГАЛИЩНЫМ ДОСТУПОМ
Влагалищная экстирпация матки с передней кольпорафией и
кольпоперинеорафией.
Эта операция состоит из следующих этапов:
-максимальное низведение шейки матки щипцами и инфильтрация околовлагалищной иоколопузырной клетчатки 0,25 % раствором новокаина;
-проведение очерчивающих разрезов и отсепаровка треугольного лоскута из передней стенки влагалища;
-отсепаровка краев влагалища в стороны и мочевого пузыря от шейки матки;
-вскрытие брюшины пузырно-маточного углубления;
-выведение матки из брюшной полости;
81
-одномоментное пережатие и перерезание маточных труб, собственных связок яичника и круглых связок матки сначала с одной, затем с другой стороны;
-пережатие и перерезание маточных сосудов с обеих сторон;
-пережатие и перерезание прямокишечно-маточных связок и прямокишечно-
маточнойскладки брюшины;
-рассечение стенки задней части свода влагалища;
-замена зажимов лигатурами;
-закрытие брюшной полости с внебрюшинным расположением культей;
-ушивание задней стенки мочевого пузыря;
-соединение краев раны передней стенки влагалища;
-выкраивание и отсепаровка треугольного лоскута из задней стенки
влагалища;
-ушивание передней стенки прямой кишки и наложение погружных швов на околовлагалищную и околопрямокишечную клетчатку;
-соединение мышц, поднимающих задний проход, двумя лигатурами;
-соединение краев раны влагалища и промежности узловатыми кетгутовыми швами.
82
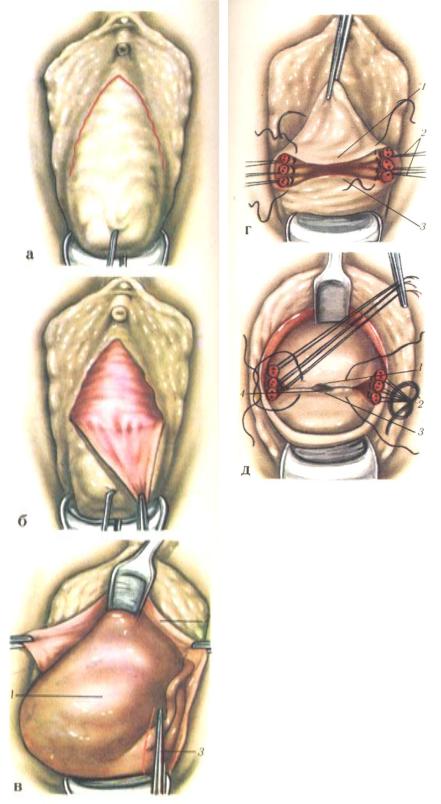
Рис.57. Влагалищная экстирпация матки с передней кольпорафией и кольпоперинеорафией:
А – очерчивающий разрез передней стенки влагалища;
Б – отсепарован выкроенный треугольный лоскут;
В – 1.матка выведена из брюшной полости; 2.край влагалищной раны; 3.наложен зажим на собственную связку яичника и маточную трубу слева;
Г и Д – матка удалена; 2.культи связок матки разведены в стороны; 1.3.проведение лигатур через листки брюшины с прошиванием культей связок.
Влагалищная экстирпация матки с реконструкцией влагалища и
промежности
Показания к операции: 1) полное и неполное выпадение матки с аналогичным выворотом влагалища; 2) рубцовые изменения промежности и влагалища после разрывов в родах и после случайных травм; 3) внутренний
83
разрыв сухожильного центра промежности, следствием чего являются низкая промежность, отсутствие смыкания половой щели, обширное влагалище,
опущение матки, мочевого пузыря и прямой кишки; 4) гиперплазия шейки матки, рубцовые деформации ее, дисплазии эпителиального покрова шейки матки или эпителия канала шейки матки в сочетании с вышеприведенными показаниями.
Наличие пролежней не является противопоказанием к проведению операции.
Методика операции. Положение больной на операционном столе, как и при других влагалищных операциях. После дезинфекции операционного поля и изоляции его стерильным бельем операцию начинают с инфильтрации тканей 0,25 % раствором новокаина или изотоническим раствором натрия хлорида с целью гидропрепаровки.
После этого приступают к выкраиванию из задней стенки влагалища лоскута, в форме равнобедренной трапеции с широким основанием к промежности, а узким — к задней губе шейки матки.
По границе кожи промежности и слизистой оболочки отверстия влагалища двумя зажимами Кохера намечают ширину предполагаемого к удалению лоскута из задней стенки влагалища. Заправив выпавшую матку и влагалище, необходимо оба зажима свести вместе и посмотреть, насколько суживается отверстие влагалища (не меньше проходимости двух пальцев).
После этого зажимы соединяют разрезом, проходящим по краю кожи промежности. Для выполнения боковых разрезов задней стенки влагалища шейку матки необходимо захватить щипцами Дуайена или Мюзо и максимально оттянуть на себя и кверху. Рассечение производится от углов раны промежности до заднебоковой поверхности шейки матки. Если влагалище весьма обширно, то эти разрезы делают не по прямой линии, а в виде дуг, с целью расширения намечаемого к иссечению лоскута. Края влагалищной раны у промежности захватываются зажимами Кохера и ножницами подсекаются соединительнотканные пучки между сухожильным
84
центром промежности (наружным сфинктером заднего прохода) и задней стенкой влагалища. Обычно этот этап затруднителен в области отверстия
влагалища, расположения обширных рубцов в местах бывших пролежней.
Необходимо помнить, что к верхней поверхности матки прилегает передняя стенка прямой кишки и околопрямокишечная клетчатка, поэтому лоскут следует отделять с помощью ножниц, подсекая и многочисленные грубоволкнистые перемычки. При тупом методе разъединения тканей пальцем или тупфером, можно легко ранить прямую кишку. По окончанию отсепаровки данного лоскута рану прикрывают стерильной марлевой
салфеткой. |
|
|
При отслойке заднего лоскута чаще |
бывает кровотечение |
из |
мельчайших сосудов, поэтому гемостаз |
эффективнее проводит |
всю |
орошением горячим (40-45 °С) изотоническим или гипертоническим (1-3 %)
раствором натрия хлорида или использовать стерильные салфетки,
смоченные одним из этих растворов.
Сформировав задний лоскут и оттянув матку книзу, приступают к выкраиванию и отсепаровке треугольного лоскута из передней стенки влагалища. Для этого выполняется очерчивающий разрез на передней стенке влагалища и отступя 1 см от наружного отверстия мочеиспускательного канала, рассекают косо переднюю стенку влагалища по отношению шейки матки и свода влагалища (рис. 56, г). Подобный разрез делается и на противоположной стороне.
Затем рассекаются боковые части свода влагалища,отсепаровываются края влагалищной раны; и с помощью зажимов Кохера пресекаются прямокишечно-маточные связки и широчайшие связки матки. Мочевой пузырь отслаивают от шейки матки, вплоть до брюшины пузырно-маточного углубления.
85

Рис.58. Влагалищная экстирпация матки с реконструкцией влагалища и промежности:
А – вариант выпадения матки с полным выворотом влагалища; Б – разрез кожи промежности по границе переходав слизистую оболочку влагалища;
очерчен трапецивидный лоскут из задней и частично боковой стенок влагалища; В – отсепаровка намеченного лоскута;
Г – матка отведена книзу, выкроен и отсепарован лоскут из передней стенки влагалища; Д – от шейки матки отсепарован мочевой пузырь;
Е – матка выведена из брюшной полости; на зажимах края влагалищной раны; наложен зажим на собственную связку яичника и маточную трубу слева, показана линия разреза; Ж – матка удалена; культи связок матки разведены в стороны и проведены лигатуры через листки брюшины с прошиванием культей связок; З – наложение швов.
86
Эмболизация маточных артерий – альтернатива гистерэктомии.
Известно, что гистерэктомия приводит к нарушению полиорганных функций женщины, являясь глубоко травмирующей и ведущей к инвалидности операцией. Иногда последствия гистерэктомии вызывают больше проблем со здоровьем женщины, чем сама миома.
С 1995 года в современных клиниках стала изменяться эмболизация маточных артерий (ЭМА). Это эндоваскулярное лечение миом матки без наркоза, травмирующих разрезов, удаления органа, наличие шрамов и последующих осложнений. Все пациентки находятся в клинике не более 3
дней.
Операция заключается в блокировании эмболами (мелкими частицами ПВА 0,4-0,9 мкр) сосудов, питающих фибромиому (см. рис.57). После ЭМА фибромиома и матка уменьшаются на 50%, исчезает кровотечение,
сохраняется детородность женщин и не нарушается функция яичников.
Операция бескровная и производится через бедренную артерию под рентген контролем, путем введения катетера к сосудам миомы. Полностью закры-
вается их просвет, и опухоль постепенно ссыхается. Если она расположена в полости матки, то может произойти самостоятельный выход новообразования через естественные пути или с помощью гинекологов. В
настоящее время данная методика используется в 90% случаев. В мире выполнено более 1 млн. подобных операций, а в Украине около 2 тысяч,
начиная с 1997 года. ЭМА можно применить для лечения маточных кровотечений, приращений плаценты, артериовенозных мальформаций,
внутреннего аденоматоза и мн. др.
ЭМА имеет ряд преимуществ:
-меньший объем кровопотери;
-меньшая частота инфекционных осложнений;
-меньший уровень летальности;
-сокращение сроков выздоровления;
-сохранения детородности.
87

Рис.59.Эндоваскулярное лечение миомы матки.
Следует помнить, что выбор способа лечения миом матки зависит от следующих факторов:
-размеров новообразований;
-количества и локализации узлов;
-особенностей кровоснабжения матки и яичников;
-эндокринного фона;
-сопутствующей гинекологической патологии;
-соматической патологии;
-возраста пациентки и ее репродуктивных планов.
88
Список использованной литературы:
1.Абрамченко В.В., Ланцев Е.А. Кесарево сечение. СПб: Медицина,1991.
2.Аникина Т.И. Хирургическая анатомия паравазальных структур // В кн.: Клинические аспекты хирургической анатомии и экспериментальной хирургии. М.,1979.
3.Аникина Т.И. Мягкий остов человека // Архив анатомии гистологии и эмбриологии. 1980. №2.
4.Войно-Ясенецкий В.Ф. Очерки гнойной хирургии. М., 1956.
5.Давыдов С.Н., Хромов Б.М., Шейко В.З. Атлас гинекологических операций. 2 изд. Л.: Медицина, 1982.
6.Золотко Ю.Л. Атлас топографической анатомии человека, М., 1967. Ч.II.
7.Кованов В.В., Аникина Т.И. Некоторые закономерности строения фасций
иклетчаточных пространств человека // Архив анатомии гистологии и эмбриологии. 1960. №10.
8.Кованов В.В., Аникина Т.И. Основные вопросы изучения фасций и клетчаточных пространств человека // В кн.: Фасции и клетчаточные пространства человека. М.,1964.
9.Кованов В.В., Аникина Т.И. Классификация фасций // В кн.: Научно-
методические вопросы изучения мягкого остова. Горький, 1970. С. 7 – 10.
10.Кулаков В.И., Прошина И.Р. Кесарево сечение (экстренное родоразрешение). М.: Медицина,1994.
11.Кулаков В.И., Чернуха Е.А., Комисарова Л.М. Кесарево сечение. М.: Медицина,1998.
12.Курбанова Е.И. Строение и иннервация связок матки // Сб.материалов молодых ученых Киргизского мед.ин-та. Фрунзе, 1963. Вып.2.
13.Надеин А.П. Очерки гнойной хирургии мужского таза, Л.: Медгиз, 1960.
14.Неотложное акушерство / Под ред. Г.К. Степанковского и Б.М. Венцковского. К.: Здоровье, 1994.
15.Огнев Б.В., Фраучи В.Х. Топографическая и клиническая анатомия. М.,
1960.
89
16.Оперативная хирургия с топографической анатомией детского возраста. Под редакцией Ю.Ф. Исакова и Ю.М. Лопухина. М.,1977.
17.Островерхов Г.Е., Лубоцкий Д.Н., Бомаш Ю.Л. Курс оперативной хирургии и топографической анатомии. М., 1963.
18.Рембез И.Н. Оперативная гинекология, К.: Здоровье, 1985.
19.Сапин М.Р. Анатомия человека. М.: Медицина, 1985. Т.1.
20.Сапин М.Р. Анатомия человека. М.: Медицина, 1985. Т.2.
21.Синельников Р.Д. Атлас анатомии человека, 1963. Т. III.
22.Степанов П.Ф., Новиков Ю.Г. Хирургическая анатомия мягкого остова человека. Смоленск, 1975.
23.Топоров Г.Н. Клиническая анатомия таза.: Учеб.программированное пособие. Харьков, 1970. Вып. III.
24.Топоров Г.Н. Клиническая анатомия.: Учебное пособие. Харьков, 1972.
25.Топоров Г.Н. Фасции, клетчаточные пространства и пути распространения гноя в малом тазу.: Учебное пособие. Харьков, 1978.
26.Топоров Г.Н. Клиническая анатомия таза.: Учебное пособие. Харьков, 2008. С. 512.
27.Шевкуненко В.Н., Геселевич А.М. Типовая анатомия человека. Л., 1935.
28.Шевкуненко В.Н., Максименков А.Н. Краткий курс оперативной хирургии и топографической анатомии. М., 1951.
29.Europ I. Obstet. Gynecol. Reprund. Biol. 1994, V. 53.
30.Evrard J.R., Gold E.M. Caesarkan section. Indications and postoperative morbidity. Obstet. Gynecol. Surv. 1979. V. 34. №2.
31.Hordon A., Jaqueline A. The Women`s Heaets in the United States, New York, Elsevier, 1992.
32. . Obstet. Gynecol. 1990. №1. V.75.
90
