
- •Глава I гипертоническая болезнь
- •Классификация по мкб-10
- •Клиника
- •Диагностика
- •Дифференциальная диагностика
- •Рабочая классификация и формулировка диагноза Критерии стратификации риска
- •Стратификация риска у больных гб
- •Лечение
- •Тактика лечения больных гб
- •Выбор медикаментозной терапии при гб (Профилактика, диагностика и лечение аг. Российские рекомендации, 2008 год)
- •Абсолютные и относительные противопоказания к назначению различных групп антигипертензивных препаратов
- •Исходы заболевания и осложнения
- •Глава II Стабильная стенокардия
- •Боль в груди
- •Глава III Фибрилляция предсердий
- •Исходы заболевания и осложнения
- •Экспертиза нетрудоспособности
- •Глава IV Хроническая сердечная недостаточность
- •Тесты для самостоятельного контроля знаний
- •Задачи для самостоятельного контроля знаний
- •Список литературы
- •Содержание
Боль в груди
Типичная стенокардия Атипичная стенокардия Несердечная боль
(определенная) (3 признака) (вероятная) ( не связанная с
(2 признака из перечисленных) ишемией миокарда)
(один или ниодного
из перечисленных
1-загрудинная боль характерного признаков)
качества и продолжительности.
2-возникает при физических нагрузках
или эмоциональном стрессе.
3-проходит в покое и(или) после
приема нитроглицерина.
Стенокардия как форма ИБС должна быть дифференцирована со стенокардией, как синдромом других заболеваний, нозологически не относящихся к ИБС. Речь идет об узелковом полиартериите, ревматизме, сепсисе, сифилисе и др. При этих заболеваниях поражение коронарных артерий не связано с атеросклерозом.
Боль в грудной клетке миокардиального происхождения может наблюдаться при пролапсе митрального клапана (ПМК), митральном пороке сердца, гипертрофической кардиомиопатии, миокардитах, при патологическом спортивном сердце и алкогольном поражении сердца и других заболеваниях.
ПМК – один из самых распространенных клапанных пороков сердца. Таблица 4.Боль в груди нетипична для ишемии миокарда, часто колющая, длительна и не связана с физической нагрузкой. Мезосистолический щелчок, выслушиваемый лучше всего на верхушке, - это классический симптом ПМК. Систолический шум следует за щелчком, если имеет место митральная регургитация. ЭхоКГ имеет решающее значение в диагностике ПМК.
В таблице 4 представлены заболевания «состояние, которые могут быть причиной возникновения болей в грудной клетке»
Таблица 4
Причины возникновения болей в грудной клетке.
Сердечно-сосудистые неишемические (некоронарогенные) |
Легочные |
Желудочно-кишечные |
Психические |
Другие |
- расслаивающееся аневризма аорты; - перикардиты; - ГКМП; -пороки сердца; -тромбоэмболия легочной артерии; -миокардиты; -миокардиодистрофия; -ПМК. |
-плеврит; -пневмоторакс; -пневмония; -рак легкого. |
Заболевания пищевода: -эзофагит; -спазм пищевода; -рефлюкс-эзофагит; -грыжа пищеводного отверстия диафрагмы; -опухоль пищевода. Желудочно-кишечные и билиарные заболевания; - опухоль желудка; -язвенная болезнь желудка; -кишечная колика; -холецистит; -панкреатит; -желчная колика. |
Состояние беспокойства: -НЦД; гипервинтиляция; -первичная фобия; -психогенная кардиалгия;
Аффективные состояния: -депрессия; -соматогенный невроз. |
Грудная клетка: - остеохондроз грудного отдела позвоночника; -фиброзит; -травма ребер и грудины; -грудино-ключичный артрит; -межреберная невралгия; -опоясывающий лишай («до стадии высыпания»)
|
Боль в области сердца – частое явление у лиц, страдающих алкоголизмом. На ЭКГ выявляются неспецифические изменения сегмента ST и зубца T. При рентгенографии выявляется расширение границ сердца. При ЭхоКГ устанавливают дилатацию левого желудочка. Диагностика алкогольной миокардиодистрофии облегчается при одновременных признаках поражения печени, часты и вегетативные нарушения.
Боли в области сердца при миокардите длятся часами, сутками. При диагностике необходимо учитывать связь с перенесенной инфекцией, повышение температуры тела, лейкоцитоз. При длительном течении развивается кардиомегалия и сердечная недостаточность.
Загрудинная боль при перикардите напоминает стенокардию, но длится от суток и более, усиливается при дыхании, ослабевает в положении сидя и усиливается в положении лежа на спине. На ЭКГ- повышение сегмента ST во всех отведениях. Важное значение имеют данные ЭхоКГ.
Боль в сердце психогенного происхождения бывает при нейроциркуляторной дистонии (НЦД). Одной из разновидностей НЦД можно считать дисгормональную миокардиодистрофию, возникающую у женщин в предклимактерическом и климактерическом периодах.
Кардиалгический синдром при НЦД длительный и упорный. Боль колющая или ноющая, локализуется в области верхушки сердца, купируется приемом валокардина, валидола, седативных препаратов. У больных удается выявить кроме кардиалгического – тахикардиальный, невротический, вегетативно-дистонический, астенический и синдром дыхательных расстройств. ВЭП у большинства больных отрицательная.
Дисгормональная миокардиодистрофия в ряде случаев возникает у женщин молодого возраста, как правило, при гинекологической патологии (чаще миома матки). Боль в сердце напоминает НЦД. Она не связана с физической нагрузкой, но нервно-психическое напряжение четко вызывает или усиливает боль. Многие испытывают приливы жара к голове, онемение пальцев рук, чувства нехватки воздуха. На ЭКГ часто наблюдается уплощение или инверсия зубцов T во многих отведениях, чаще в грудных, что свидетельствует о диффузности процесса в миокарде. ВЭП отрицательная или не доводится до диагностических критериев.
Стенокардию необходимо дифференцировать с множеством некардиальных заболеваний. Это: грудинно-реберный артрит (синдром Титце), опоясывающий лишай, синдром скользящего ребра и весьма частый шейно-грудной радикулит, связанный с остеохондрозом шейного и грудного отделов позвоночника, а так же разнообразные поражения ребер и хрящей, миозиты и травматические поражения грудной клетки.
Вертеброгенная кардиалгия – это довольно интенсивная продолжительная боль за грудиной и в левой половине грудной клетки. Боль связана с положением тела (отсутствуют короткие приступы боли при физической нагрузке), усиливается при пальпации позвоночника, межреберных промежутков и мышц плечевого пояса, ослабевает под влиянием противовоспалительных и анальгезирующих препаратов. Отсутствует эффект от применения нитроглицерина. Однако наличие ярко выраженной симптоматики шейно-грудного остеохондроза с явлениями радикулалгии ни в коем случае не позволяет исключить ИБС. С целью исключения ИБС надо проводить весь комплекс диагностических исследований, независимо от выраженности вертеброгенной патологии.
Болевые ощущения в грудной клетке могут давать заболевания желудочно-кишечного тракта, особенно пищевода. Эзофагиты, кардиоспазм, дивертикулы и опухоли пищевода могут вызывать боли за грудиной. Частой причиной кардиалгии бывает грыжа пищеводного отверстия диафрагмы, реже – язвенная болезнь, опухоли желудка, заболевания желчного пузыря, поджелудочной железы, кишечника.
При грыже пищеводного отверстия диафрагмы, одной из причин боли является сопутствующий пептический эзофагит. Боль локализуется в эпигастрии или над нижней третью грудины, часто сопровождается чувством жжения, усиленной соливацией. Боль от раздражения диафрагмального нерва усиливается в связи с приемом пищи, переходом человека из вертикального положения в горизонтальное. Диагностике помогает рентгенологическое исследование в положении больного лежа или с опущенным головным концом.
Дифференциальная диагностика стенокардии требует исключения заболеваний легких и плевры. Боль в грудной клетке может быть проявлением тромбоэмболии ветвей легочной артерии, а также признаком пневмоторакса, пневмомедиастинума или плеврита. Боль в грудной клетке встречается при бронхиальной астме, хроническом бронхите и первичной легочной гипертонии.
Пример формулировки диагноза
ИБС. Стабильная стенокардия напряжения, ФК – III. Перенесенный инфаркт миокарда (дата). Блокада левой ножки пучка Гиса. Н II Б, II \ФК (по NYHA).
ИБС. Стабильная стенокардия напряжения, ФК – IV. Желудочковая экстрасистолия II класса по Лауну. Н II А, II ФК (по NYHA).
Лечение
Лечение стенокардии преследует две цели: предупреждение развития ИМ и снижение интенсивности приступов стенокардии.
Прежде всего необходимы рекомендации по изменению стиля жизни:
-снижение массы тела при ожирении
-отказ от алкоголя и табакокурения
-рациональное питание
-занятия лечебной физкультурой
Медикаментозное лечение:
Антитромбоцитарные препараты (антиагреганты) следует принимать постоянно. Необходимо учитывать их ульцерогенный эффект.
Ацетилсалициловая кислота 75 – 100 мг 1 раз/день
Клопидогрель 75 мг 1 раз/день, принимают не более 1 года.
Дипиридамол 25 мг 3 раза/день. При ССН III и IV ФК рекомендуется тиклопидин 250 мг 2 раза/день. Дипиридамол и тиклопидин назначают при непереносимости АСК и клопидогреля
Гиполипидемические средства назначаются, если диета и изменение образа жизни не приводят к тем целевым показателям липидов крови, которые желательны для больных ССН, либо при УЗИ выявляются атеросклеротические бляшки в сосудах. Статины также назначаются для постоянного применения.
Симвастатин 20 мг 1 раз/день
Аторвастатин 10 мг 1 раз/день
Флувастатин 40 мг 1 раз/день при ССН I и II ФК
80 мг 1 раз/день при ССН III и IV ФК
Для контроля за побочным действием этих препаратов исследуют аспартат-трансаминазу, аланин-трансаминазу и креатинкиназу крови.
Антиангинальные (антиишемические) препараты
К этой группе относят:
- β-блокаторы, α-, β-блокаторы
- антагонисты кальция
- нитраты
Рекомендуется именно в такой последовательности назначать эти классы лекарственных средств.
β-блокаторы
Абсолютным противопоказанием к их назначению является бронхиальная астма.
Метопролол 50 мг 2 раза/день
Бисопролол 5 мг 1 раз/день
Небиволол 5 мг 1 раз/день
Бетасолол 20 мг 1 раз/день
Карведилол 12, 5 мг 2 раза/день
При их применении могут наблюдаться синусовая брадикардия, различные блокады сердца, артериальная гипотония, слабость, нарушение сна.
Антагонисты кальция
Из дигидропиридиновых антагонистов кальция рекомендуются:
Амлодипин 10 мг 1 раз/день
Нифедипин - умеренно пролонгированный – «Адалат SL» 30 -100 мг 1 раз/день, значительно пролонгированный – «Осмо – Адалат» 30 – 120 мг 1 раз/день
Фелодипин 10 мг 1 раз/день
Эти препараты способствуют развитию тахикардии. Их можно назначить больным с синдромом слабости синусового узла (СССУ), нарушенной атриовентрикулярной (АВ) проводимостью, выраженной синусовой брадикардией.
Из недигидропиридиновых антагонистов кальция рекомендуются:
Верапамил 240 мг 1 раз/день
Дилтиазем 90 мг 1 раз/день
Эти средства замедляют АВ - проводимость, поэтому они показаны при наджелудочковых аритмиях, но противопоказаны при СССУ и нарушенной АВ- проводимости.
Нитраты
Нитроглицерин 0,5 мг при приступе
Изосорбида динитрат 40 мг 3 раза/день
Изосорбида 5 – мононитрат 60 мг 1 раз/день при ССН I и II ФК,
40 мг 2 раза/день при ССН III и IV ФК
Нитратоподобным действием обладает молсидомин (4 мг 3 раза/день), может быть использован для профилактики стенокардии.
Основным в механизме действия нитратов является:
- венодилатация, уменьшение венозного возврата к сердцу, снижение преднагрузки и потребности миокарда в кислороде
- умеренное расширение артериол в большом и малом кругах кровообращения, снижение постнагрузки на оба желудочка сердца
- уменьшение степени вазоконструкции и устранение спазма коронарных артерий
Частый побочный эффект нитратов – головная боль. При I и II ФК ССН назначают нитраты короткого действия за 5-10 минут до предполагаемой физической нагрузки, которая может вызвать приступ стенокардии.
При III и IV ФК ССН назначают нитраты пролонгированного действия.
Миокардиальные цитопротекторы, обладающие антиангинальным действием, назначают при всех ФК ССН. Триметазидин медленного высвобождения назначают по 35 мг 2 раза/день. Алгоритм медикаментозной терапии стабильной стенокардии представлен в таблице 5.
Таблица 5
Алгоритм медикаментозной терапии стабильной стенокардии.
К
Короткодействующие нитраты сублингвально
(таблетки, спрей)
Прогноз Симптомы
В
Аспирин 75-100 мг\сут
Лечение направленное А
на улучшение прогноза
Противопоказание
например аллергия
Клопидогрель
75 мг\сут
В

А

 А
А
А
А







 В
А
В
А
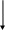
Симптомы сохраняются Плохая переносимость
после оптимизации дозы (например, утомляемость)

 или противопоказания
или противопоказания
С
Добавить АК или длительно действующий
нитрат
АК* при длительно действующем нитрате
лечение
А\В




Симптомы сохраняются после Неперносимость Симптомы сохраняются
 оптимизации дозы
после оптимизации дозы
оптимизации дозы
после оптимизации дозы
Заменить на другой АК или длительно
действующий нитрат
Нитрат+АК
Оценить возможность реваскуляризации
миокарда.

 Симптомы сохраняются после
Симптомы сохраняются после
оптимизации дозы
*следует избегать применения коротко действующих дигидропиридиновых АК, если больной не получает ß-АВ
При ССН I ФК базисная медикаментозная антиангинальная терапия, как правило, не проводится, назначаются аспирин, предуктал. При ССН II ФК антиангинальная терапия проводится одним из трех антиишемических средств. При сочетании ССН с АГ, синусовой тахикардией, аритмиями, предпочтение отдают β-блокаторам, так как доказано их благотворное влияние, снижающее риск и частоту повторного инфаркта. Антагонисты кальция показаны при сопутствующей бронхиальной астме, ХОБЛ, АГ, наджелудочковой аритмии (верапамил), облитерирующем атеросклерозе нижних конечностей. Рекомендуются больным молодого и среднего возраста, ведущим активный образ жизни. Нитраты назначаются при наличии противопоказаний к β-блокаторам, сопутствующей сердечной недостаточности. Предпочтительны лицам пожилого возраста, ведущих малоподвижный образ жизни. При ССН III ФК назначаются два антиангинальных препарата: β-блокатор + антагонисты кальция, антагонисты кальция + нитраты, β-блокатор + нитраты. При отсутствии эффекта через неделю следует перейти на комбинацию из трех препаратов. Параллельно проводится терапия антиагрегантами и статинами. В случае недостаточного антиангинального эффекта целесообразно назначение триметазидина. При ССН IV ФК проводится комбинированная терапия препаратами всех трех основных групп. Обязательно назначение антиагрегантов и статинов. Триметазидин используют для усиления антиангинального эффекта. При непереносимости нитратов назначают молсидомин. Для длительного лечения ССН применяются только пролонгированные формы β-блокаторов, антагонистов кальция и нитратов.
Требования к режиму труда, отдыха, реабилитации
Физическая реабилитация, основной метод которой – дозированные физические тренировки. Для контроля за уровнем физической нагрузки целесообразно использовать ЧСС. Ориентировочно, оно должно быть на 10-12 уд/мин ниже того уровня, при котором появляются ангинозная боль, одышка, ощущение усталости. При ССН I ФК дозированные физические тренировки проводят 4-5 раз в неделю. Используются ходьба, лыжные прогулки, плаванье. Упражнения выполняют в стабильном темпе, но допустимы ускорения. После 6-7 недель, при отсутствии ангинозных приступов, физическую нагрузку можно увеличить, включив в тренировки бег трусцой на короткие дистанции, спортивные игры. Каждые 6 месяцев необходим врачебный осмотр, ЭКГ. При ССН II ФК дозированные физические нагрузки проводятся 3-4 раза в неделю. Это ходьба с постоянной скоростью под контролем ЧСС продолжительностью 45-60 минут (допускаемы минутные ускорения). Также предусматриваются ежедневные прогулки, во время которых больной должен проходить 5-7 км. После 6-7 недель тренировок можно рекомендовать бег трусцой в течение нескольких минут. Еще через 2-3 месяца допускаются лыжные прогулки, плаванье. Один раз в 2 недели необходим контроль врача, ЭКГ. При ССН III ФК дозированные физические тренировки проводятся в виде медленной ходьбы без ускорений в темпе ниже болевого порога. При улучшении состояния передвигаться следует со скоростью 3-5 км/ч в течение 20-60 минут. Помимо этого рекомендуется выполнять дыхательные и легкие физические упражнения 1 раз в 5 дней. Не реже одного раза в 5 дней показаны дни отдыха. При ССН IV ФК рекомендованы пешеходные прогулки в темпе 60-70 шагов в минуту и индивидуально подобранная лечебная физкультура в щадящем режиме, длительностью 15-20 минут под контролем ЧСС в зоне безопасной частоты.
Психологическая реабилитация. Наиболее доступны: рациональная психотерапия, групповая психотерапия (коронарный клуб) и аутогенная тренировка.
Противопоказанные условия труда. Независимо от ФК ССН абсолютно противопоказаны:
-работа, связанная с постоянным или эпизодическим значительным физическим перенапряжением (грузчик, сталевар, каменщик, молотобоец и т.п.)
-работа, связанная с условиями, представляющими опасность для окружающих в случае внезапного прекращения (летчик, диспетчер)
-работа на высоте и в экстремальных условиях
-работа, связанная с воздействием сосудистых и нейротропных ядов (табачная промышленность, контакт с бензином, повышенное содержание окиси углерода)
При ССН II ФК противопоказано:
-энергозатраты выше 4,2 ккал/мин (работа фрезеровщика, сварщика, токаря, закройщика верхней одежды и т.п.)
-выраженное нервно-психическое напряжение (административная работа большого объема, работа на конвейере)
-работа в полевых условиях, вдали от населенных пунктов
-работа, связанная с постоянным пребываниям в неблагоприятных метеорологических и микроклиматических условиях
При невозможности рационального трудоустройства больные с ССН I и II ФК направляются на МСЭК для определения III группы инвалидности.
У больных с ССН III ФК трудоспособность значительно ограничена. В основном они являются инвалидами II группы. Трудоустройство возможно только в условиях легкого физического и умственного труда.
Больные с ССН IV ФК нетрудоспособны.
Требования к диетическим назначениям и ограничениям.
Основными принципами диетотерапии являются:
-ограничение общего потребления жиров до 70 г (из них ⅔ должно приходиться на растительные)
-резкое уменьшение потребления насыщенных жирных кислот (животные жиры, сливочное масло, яйца)
-увеличение потребления продуктов, обогащенных полиненасыщенными жирными кислотами (растительные масло, птица, морские продукты, рыба)
-увеличение потребления клетчатки и сложных углеводов (овощи, фрукты); количество клетчатки в диете – 35 г в день
-замена при приготовлении пищи сливочного масла растительным
-резкое снижение продуктов, богатых холестерином (печень, почки, мозги, яйца, жирное мясо, сливочное масло, свиной и бараний жир)
-снижение потребления поваренной соли до 5 г в день
Исходы заболевания и осложнения
Улучшение выражается в урежении частоты приступов, уменьшении интенсивности болей, увеличении толерантности к физическим нагрузкам. Время достижения – 3 месяца. Стабилизация выражается в отсутствии как положительной, так и отрицательной динамики в течении заболевания; при стабильном течении на протяжении года необходима консультация кардиохирурга для решения вопроса об АКШ.
Прогрессирование заболевания выражается в переходе в более высокий ФК, в появлении нарушений ритма, признаков недостаточности кровообращения, развитии ИМ. При прогрессировании необходима госпитализация в стационар.
Прогноз
При ССН I и II ФК в 65% случаев отмечается улучшение состояния, в 15% – стабилизация и в 10% – прогрессирование и развитие ИМ; при ССН III и IV ФК улучшение наблюдается лишь в 10% случаев, стабилизация – в 75%, прогрессирование и развитие ИМ – в 5%.
Экспертиза нетрудоспособности
Критерии временной утраты трудоспособности: учащение приступов, возникновение нарушений ритма и проводимости. Ориентировочные сроки временной утраты трудоспособности при ССН II ФК – 6-10 дней. Трудоспособными следует признавать больных с ССН I и II ФК без значительных нарушений ритма и СН не более IIА стадии, работающих в допустимых профессиях, условиях и видах труда.
