
4 курс / Акушерство и гинекология / Кабатин_Н_А_Течение_беременности_и_перинатальные_исходы_при_различных
.pdf61
накопления в нем гликогена. Признаком аномальной кольпосокпической картины является йоднегативная зона на месте ацетобелого эпителия.
Что касается ацетобелого эпителия – различного по выраженности и времени побеления эпителия после обработки уксусной кислотой, то мы определили его у 20 (80%) беременных. В наших исследованиях тонкий АБЭ встретился у 16 (64%) беременных, а толстый АБЭ визуализировался у 4 (16%)
женщин. Известно, что чем интенсивнее белеет ткань и дольше сохраняется эффект, тем характер атипических изменений выражен больше и глубже, поэтому толстый АБЭ считается возможным признаком HSIL.
Мозаика и пунктация представляют собой видимые кольпоскопические признаки патологической васкуляризации подлежащего атипического эпителия.
Нежную мозаику и грубую мозаику в равных долях определяли у 4 (16%) и 4 (16%) женщин; нежную пунктацию - у 2 (10 %) беременных, признаков грубой пунктации не наблюдали.
Лейкоплакию в наших исследованиях наблюдали в 4 (16%) случаев. Она представляла собой кератинизированный эпителий, как правило, в виде бляшки,
приподнятый над поверхностью.
Выявленные кольпоскопические признаки встречались в различных сочетаниях причем в 30 % случаев они были выявлены на фоне визуализируемого децидуоза.
Всем женщинам с выявленными аномальными кольпоскопическими картинами проводили повторное кольпоскопическое обследование через 3
месяца и перед родами. Следует отметить, что существенных изменений в обнаруживаемых картинах не наблюдалось. В нескольких случаях выявлено ослабление ацетобелой реакции эпителия, которое может быть связано с увеличением срока гестации.
Данные проведенного кольпоскопического исследования представлены в таблице 11.
62
2 группа (беременные с клиническими проявлениями ВПЧ инфекции в
виде аногенитальных бородавок, ассоциированных с наличием 6 и 11 типов
вируса).
Проведенная расширенная кольпоскопия беременным 2 группы с аногенитальными кондиломами показала, что нормальная кольпоскопическая картина выявлена в 92% случаев, что значительно (4,1 раза) чаще, чем у пациенток 1 В подгруппы (p<0,05). В то же время частота обнаружения нормальной кольпоскопической картины не имела принципиальных различий с 1
А подгруппой (p>0,05). Аномальная кольпоскопическая картина 1 степени обнаружена у 8% женщин этой группы, причем во всех ситуациях она была представлена в виде ацетобелого эпителия на фоне незавершенной зоны трансформации 1 типа. Выполненная в динамике перед родами кольпоскопия
позволила обнаружить минимальную выраженность данного признака. С нашей
точки зрения, характер этой патологической реакции эпителия был реактивным и связан как с воздействием самой беременности, так и с сопутствующим воспалением.
Следует отметить, что практически у каждой третьей пациентки на шейке
матки определялись |
кондиломы (7 |
– 28%), |
а у 4 |
(16%) беременных |
визуализировалась |
децидуальная |
реакция. |
Данные |
кольпоскопического |
исследования в данной группе представлены в таблице 11. |
|
|||
3 группа (контрольная).
Как и следовало ожидать, у всех здоровых беременных, вошедших в контрольную группу, визуализировались нормальные кольпоскопические картины. По данным наших исследований, самым частым признаком нормальной кольпоскопической картины был оригинальный многослойный плоский эпителий.
Он зарегистрирован у 14 беременных этой группы (56%). Эктопия цилиндрического эпителия с зоной трансформации встретилась у 10 женщин
(44%).
С нашей точки зрения, особого внимания заслуживает определение на шейке матки во время беременности опухолевидных или полиповидных образований.
63
В литературе [2,20] эти изменения известны как децидуоз и обусловлены воздействием прогестерона. Децидуоз наблюдался в 8% случаев.
Следует отметить, что осмотр переходной зоны эпителия у беременных, как правило, был облегчен из – за более частого смещения цилиндрического эпителия на экзоцервикс. Данные кольпоскопического исследования пациенток данной группы представлены в таблице 11.
Таблица 11.
Данные кольпоскопического исследования обследованных беременных.
Кольпоскопические |
1А |
|
|
1В |
|
2 |
группа |
3 |
группа |
|||
признаки |
подгруппа |
|
подгруппа |
(n=25) |
(контроль) |
|||||||
|
(n=52) |
|
|
(n=25) |
|
|
|
|
(n=25) |
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Абс. |
% |
|
Абс. |
|
% |
Абс. |
|
% |
Абс. |
|
% |
|
|
|
|
|
|
|
|
|
|
|||
Нормальные кольпоскопические картины |
|
|
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
||
Оригинальный |
20 |
38,5 |
|
- |
|
- |
12 |
|
48 |
14 |
|
56 |
многослойный |
|
|
|
|
|
|
|
|
|
|
|
|
плоский эпителий |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Эктопия |
32 |
61,5 |
|
5 |
|
20 |
11 |
|
44 |
11 |
|
44 |
цилиндрического |
|
|
|
|
|
|
|
|
|
|
|
|
эпителия |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Децидуоз |
4 |
7,7 |
|
6 |
|
24 |
4 |
|
16 |
2 |
|
8 |
|
|
|
|
|
|
|
|
|
|
|||
Аномальные кольпоскопические картины |
|
|
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
Степень I |
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|||
Тонкий АБЭ |
- |
- |
|
16 |
|
64 |
2 |
|
8 |
- |
|
- |
|
|
|
|
|
|
|
|
|
|
|
|
|
Нежная мозаика |
- |
- |
|
4 |
|
16 |
- |
|
- |
- |
|
- |
|
|
|
|
|
|
|
|
|
|
|
|
|
Нежная пунктация |
- |
- |
|
2 |
|
10 |
- |
|
- |
- |
|
- |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Степень II |
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|||
Толстый АБЭ |
- |
- |
|
4 |
|
16 |
- |
|
- |
- |
|
- |
|
|
|
|
|
|
|
|
|
|
|
|
|
Грубая мозаика |
- |
- |
|
4 |
|
16 |
- |
|
- |
- |
|
- |
|
|
|
|
|
|
|
|
|
|
|
|
|

64
Неспецифические признаки
Лейкоплакия |
- |
- |
4 |
16 |
- |
- |
- |
- |
|
|
|
|
|
|
|
|
|
Йод негативная |
- |
- |
20 |
80 |
- |
- |
- |
- |
зона |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Другое |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Кондиломы |
- |
- |
- |
- |
7 |
28 |
- |
- |
|
|
|
|
|
|
|
|
|
Резюме. Проведенные результаты цитологического и кольпоскопического
исследования показали, что:
1)Цитологические мазки, соответствующие классу PAP 1 и NIL, достоверно чаще встречаются у женщин с латентной формой ВПЧ – инфекции и негативным ВПЧ статусом (84,6% и 84%).
2)У каждой второй пациентки с субклинической формой ПВИ цитологические мазки квалифицированы как PAP III, а в 2\3 случаев расценены как LSIL.
3)При клинической форме ПВИ у 64% беременных имеют место мазки,
относящиеся ко 2 типу PAP.
4) У женщин с субклинической формой инфекции аномальные кольпоскопические картины представлены сочетанием следующих признаков:
ацетобелым эпителием (как тонким, так и толстым) – 80% случаев, мозаикой и пунктацией (нежной) – у 32% беременных, лейкоплакией – в 16% наблюдений.
4.3. Состояние влагалищного биотопа у обследованных беременных.
По данным большинства авторов [1,13,80,129], значительную роль в прогрессировании патологических изменений эпителия шейки матки, вызванных ВПЧ, играет состояние биоценоза влагалища. Нами была выполнена оценка влагалищного биотопа у беременных с ПВИ, а также у пациенток контрольной группы.
1 группа (беременные с позитивными результатами обследования на
ВПЧ ВКР).
В 1 А подгруппе большинство женщин имели нормоценоз – 38 человек
(73%). Нарушение состояния влагалищного биотопа встретилось у 27%
беременных, причем 7 (13,6%) из них имели неспецифический вульвовагинит, 2

65
(3,8%) - бактериальный вагиноз, а 5 (9,6%) беременных - кандидозный вульвовагинит (рисунок 8).
Рис.8*.Состояние влагалищного биотопа у беременных 1 А подгруппы При латентном течении ПВИ процент выявления мазков с нормальным
содержанием лактобактерий составил 85%.Следует отметить, что несмотря на большое количество лактофлоры, в этой подгруппе идентифицировалась и условно – патогенная флора в 63,4% случаев, а 7,7% женщин имели хламидийную инфекцию.
При оценке состояния влагалищного биотопа в 1 В подгруппе обнаружено:
состояние нормоценоза встретилось только у 5 (20%) беременных, что достоверно в 3,6 раза, реже чем у женщин 1 А подгруппы (p<0,05). Неспецифический вульвовагинит выявлен в более чем половине случаев - 52%, бактериальный вагиноз – у 8% женщин, а 20% беременных этой группы имели кандидозный вульвовагинит. Всего лишь у 5 (20%) беременных был отмечен нормоценоз
(рисунок 9).
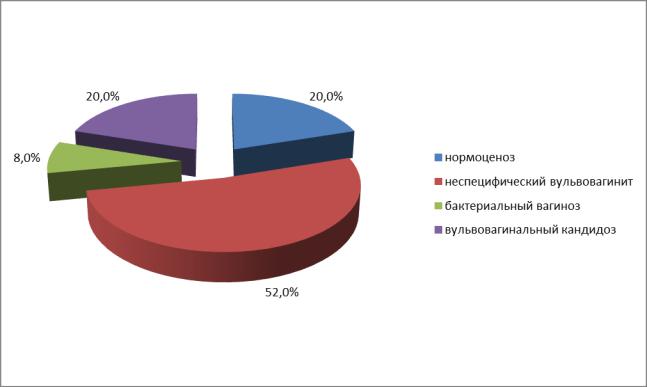
66
Рис. 9*.Состояние влагалищного биотопа у беременных 1 А подгруппы.
Изменения влагалищного биотопа сопровождались резким снижением числа лактобацилл, которые определялись в достаточном количестве лишь у 48%
женщин 1 В подгруппы. Этот показатель оказался в 1,8 раз меньше, чем у беременных в 1 А подгруппе (p<0,05). Нормальная микрофлора уступала место условно – патогенной, а в ряде случаев и патогенным микроорганизмам. Так, 80%
беременных имели резидентную флору, а у 28% женщин диагностированы трихомониаз и хламидиоз.
2 группа (беременные с клиническими проявлениями ВПЧ инфекции в
виде аногенитальных бородавок, ассоциированных с наличием 6 и 11 типов
вируса).
При обследовании пациенток с клинической формой ПВИ (аногенитальные бородавки) нормоценоз присутствовал всего лишь у 20% беременных, что абсолютно идентично данному показателю в 1 В подгруппе, и достоверно реже,
чем в 1 А подгруппе (p<0,05).

67
Нами не было получено достоверных различий по таким показателям, как неспецифический вульвовагинит, бактериальный вагиноз, вульвовагинальный кандиоз, между представительницами 2 группы и 1 В подгруппы (p>0,05). В то же время неспецефический вульвовагинит определялся в 3,5 раза чаще (p<0,05) по сравнению с 1 А подгруппой и составил 48%. Бактериальный вагиноз был выявлен в 8% случаев, а кандидозный вульвовагинит у 24% беременных этой группы. Состояние влагалищного биотопа представлено на рисунке 10.
Рис.10*.Состояние влагалищного биотопа у беременных 2 группы Содержание нормального количества лактобацилл не отличалось (p>0,05) от
1 В подгруппы и составило 44%. Обращала на себя внимание высокая обсемененность условно – патогенными микроорганизмами в этой группе (более
80%). Кроме того, у беременных с аногенитальными бородавками выявлялась абсолютно патогенная флора: трихомонады (12%), гонококки (4%), хламидии
(16%).
Таким образом, у беременных с клинической и субклинической формами ПВИ дисбиотические состояния влагалища сопровождают имеющийся патологический процесс.

68
3группа (контрольная).
Уздоровых беременных без ПВИ влагалищный биотоп был представлен нормоценозом в 84% случаев, что достоверно чаще, чем в 1 В подгруппе и 2
группе (p<0,05) и соответствует показателю 1 А подгруппы (p>0,05).В то же время у представительниц этой группы в 8% встретился неспецифический вульвовагинит (2 женщины), а также по 4% беременных имели бактериальный вагиноз и кандидозный вульвовагинит (рисунок 11).
Рис. 11*.Состояние влагалищного биотопа у беременных 3 контрольной группы.
Преобладающими микроорганизмами, составляющими влагалищную биоту в этой группе, оказались лактобактерии. Содержание их как нормальное было определено у 88% пациенток, что соответствует показателю в 1 А подгруппе
(p>0,05) и достоверно в 2 раза больше, чем в 1 В подгруппе и 2 группе (p<0,05).
При оценке видового состава условно – патогенной флоры у беременных контрольной группы оказалось, что обсемененность этими микроорганизмами составляет 36% и является минимальной по группам обследованных женщин.
Представителей абсолютных патогенов в этой группе выявлено не было.
Состав условно – патогенной и абсолютно патогенной микрофлоры представлен в таблице 12.
69
|
|
|
|
|
|
|
|
Таблица 12. |
||
Состав патогенной и условно – патогенной флоры у обследованных |
||||||||||
|
|
|
беременных |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Возбудитель |
1A |
|
1 |
В |
2 |
группа |
3 |
|
группа |
|
|
подгруппа |
подгруппа |
(n=25) |
|
(контроль) |
|
||||
|
(n=52) |
|
(n=25) |
|
|
|
(n=25) |
|
||
|
|
|
|
|
|
|
|
|
|
|
|
Абс. |
% |
Абс. |
% |
Абс. |
% |
Абс. |
|
% |
|
|
|
|
|
|
|
|
|
|
|
|
Ureaplasma |
16 |
30 |
9 |
16 |
10 |
15 |
4 |
|
16 |
|
ureal. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Gardnerella vag. |
5 |
10 |
4 |
16 |
2 |
8 |
2 |
|
8 |
|
|
|
|
|
|
|
|
|
|
|
|
Mycoplasma |
5 |
10 |
1 |
4 |
2 |
8 |
1 |
|
4 |
|
hominis. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Mobiluncus |
2 |
4 |
1 |
4 |
- |
- |
- |
|
- |
|
|
|
|
|
|
|
|
|
|
|
|
Trich. vag. |
- |
- |
2 |
8 |
3 |
12 |
- |
|
- |
|
|
|
|
|
|
|
|
|
|
|
|
N. gonorrhea |
- |
- |
- |
- |
1 |
4 |
- |
|
- |
|
|
|
|
|
|
|
|
|
|
|
|
Cand. albicans |
5 |
10 |
5 |
20 |
6 |
31,5 |
2 |
|
8 |
|
|
|
|
|
|
|
|
|
|
|
|
Chlamydia |
4 |
7,7 |
5 |
20 |
4 |
16 |
- |
|
- |
|
trachomatis |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
* - данные приведенные на рисунках 8,9,10,11 опубликованы в статье: Каткова Н.Ю., Качалина О.В., Кабатин Н.А. Состояние влагалищного биотопа у беременных с различными формами папилломавирусной инфекции.// Тезисы VII Общероссийского семинара «Репродуктивный потенциал России:версии и контраверсии» (6 – 9 сентября 2014 года, Сочи). М.-: Изд-во журнала Status
Praesens, 2014. – c.37 – 38.
Резюме. При оценке состояния влагалищного биотопа у обследованных беременных нами были выявлены следующие закономерности:
1) Нормальный биоценоз влагалища с преобладающим содержанием лактобацилл характерен для подавляющего большинства женщин с латентной формой папилломавирусной инфекции и беременных с ВПЧ негативном статусом (73% и 84% соответственно);
70
2)У беременных с субклинической и клинической формой ПВИ имеющийся патологический процесс сопровождается дисбиотическими состояниями влагалища в 80% случаев;
3)У пациенток с аногенитальными бородавками отмечена более высокая встречаемость абсолютных патогенов (трихомонад, хламидиий, гонококков).
4.4.Состояние показателей местного иммунитета у обследованных беременных.
Шейка матки во время беременности играет роль защитного барьера от
экзогенных факторов. Ее инфицирование различными патогенами может приводить к инфекционным осложнениям беременности, в том числе к внутриутробному инфицированию плода. До настоящего времени остаются невыясненными механизмы перехода инфекционного агента от матери к плоду,
одна из ведущих ролей отводится факторам местной защиты. Ключевым звеном является секретируемый клетками интерстиция и плазмоцитами иммуноглобулин А – sIgA, препятствующий адгезии инфекционных агентов к клеткам покровного эпителия половых органов. Секреция sIgA подавляет гиперстимуляцию иммунокомпетентных клеток антигенами вирусов, выступая одним из ведущих факторов защиты от аутоиммунных и неопластических изменений. На регуляцию
иммунного ответа влияют цитокины – протеины экстрацеллюлярного матрикса,
формирующие обширную сеть коммуникаций между клетками иммунной
системы и клетками других органов и тканей. Основными провоспалительными цитокинами являются: интерлейкин – 6 (ИЛ-6) – наиболее активный цитокин,
участвующий в реализации иммунного ответа и воспалительной реакции. Его главная роль – это индукция белков острой фазы. Помимо ИЛ – 6, выраженными провоспалительными свойствами также обладают интерлейкин -8 (ИЛ – 8) и
фактор некроза опухолей – α (ФНО-α). Кроме провоспалительных цитокинов,
участие в иммунном ответе принимают противовоспалительные цитокины, в
частности |
интерлейкин |
– |
10 (ИЛ-10), |
подавляющий продукцию |
провоспалительных цитокинов |
и |
запускающий |
гуморальную составляющую |
|
