
4 курс / Акушерство и гинекология / Кабатин_Н_А_Течение_беременности_и_перинатальные_исходы_при_различных
.pdf
51
В 1 В подгруппе инфицированность вирусом 16 типа встретилась в 60%, а вторым по частоте встречаемости оказался 31 тип (40%). Остальные типы ВПЧ ВКР обнаружены нами по группам достоверно реже (p<0,05)*.
Частота встречаемости различных типов ВПЧ ВКР у инфицированных беременных 1 группы представлена на рисунках 2 и 3.
Рис. 2.Распространенность ВПЧ ВКР у беременных 1А подгруппы
Рис. 3.Распространенность ВПЧ ВКР у беременных 1 В подгруппы
* - данные результаты опубликованы в статье: Кабатин Н.А., Шахова К.А. Особенности перинатальных исходов и инфекционного статуса новорожденных от матерей с различными формами папилломавирусной инфекции// Вестник РГМУ, 2013 - Специальный выпуск №2 - с. 156 – 159.

52
Одним из важных показателей в оценке инфицирования ВПЧ является вирусная нагрузка. Малозначимой нагрузкой принято считать ее до 3 lg,
клинически значимой – 3 – 5 lg, повышенной более 5 lg на 100 тысяч эпителиальных клеток человека.
Определение вирусной нагрузки, по данным большинства исследователей
[54,68], - высокочувствительный, но малоспецифичный метод оценки вирусной интеграции, так как и при латентной форме ПВИ может определяться высокая вирусная нагрузка. Однако Hesselink et al.(2009) показывают, что высокий уровень вирусной нагрузки ассоциируется с цервикальной интраэпителиальной неоплазией и раком шейки матки [96].
В наших исследованиях оказалось, что в 1 А подгруппе уровень вирусной нагрузки составил 3,2±0,2 (σ=1,5) lg на 100 тысяч эпителиальных клеток человека. Следует отметить, что в 1 А подгруппе встретилось 40% беременных с малозначимой вирусной нагрузкой и 37% женщин с повышенной вирусной нагрузкой. Распределение беременных 1 А подгруппы по степени значимости вирусной нагрузки ВПЧ ВКР представлено на рисунке 4.
Рис. 4.Вирусная нагрузка ВПЧ ВКР у беременных 1 А подгруппы
В 1 В подгруппе вирусная нагрузка оказалась повышенной, и ее среднее значение составило 5,4±0,3 (σ=1,3) lg на 100 тысяч эпителиальных клеток

53
человека, что достоверно выше, чем в 1 А подгруппе обследованных (p<0,0001). В этой же подгруппе малозначимая вирусная нагрузка была выявлена лишь у 4% беременных, а подавляющее большинство женщин (76%) имело повышенную вирусную нагрузку. Таким образом, повышенная вирусная нагрузка встретилась в 2,1 раза чаще, чем у обследованных 1 А подгруппы (p=0,002).Частота встречаемости вирусной нагрузки у беременных 1 В подгруппы представлена на рисунке 5*.
Рис. 5.Вирусная нагрузка ВПЧ ВКР у беременных 1 В подгруппы.
Таким образом, преобладание повышенной вирусной нагрузки ВПЧ ВКР в 1
Вподгруппе подтверждает продуктивное течение ВПЧ инфекции у этих женщин.
*- данные по закономерностям распределения вирусной нагрузки ВПЧ ВКР по группам обследованных опубликованы в статье: Кабатин Н.А. Течение и исход беременности у женщин с различными вариантами папилломавирусной инфекции.// Материалы V международной научной конференции
SCIENCE4HEALTH 2013. – V, 2013 – c. 115.
2 группа (беременные с клиническими проявлениями ВПЧ инфекции в
виде аногенитальных бородавок, ассоциированных с наличием 6 и 11 типов
вируса).
Во 2 группе женщин с клиническими формами папилломавирусной инфекции в виде аногенитальных бородавок выявляли низкоонкогенные типы ВПЧ (6 и 11), причем во всех случаях был обнаружен 6 тип вируса, в 52% случаев он сочетался с 11 типом. В нашей работе не было отмечено в этой группе сочетания ВПЧ ВКР и низкоонкогенных типов вируса (рисунок 6).
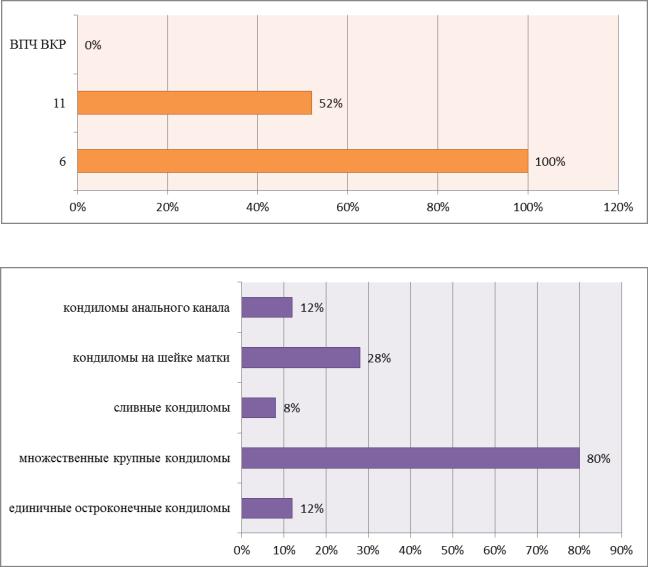
54
При визуальном осмотре и вульвоскопии у беременных определялись:
единичные остроконечные кондиломы у 12% женщин, множественные крупные кондиломы у 80% обследованных, сливные кондиломы у 8%, кондиломы на шейке матки обнаружены в 28%. Преимущественно кондиломы локализовались во влагалище, вульве и промежности, у 12% женщин одновременно был поражен анальный канал. Локализация кондилом представлена на рисунке 7.
Рис. 6. Распространенность типов ВПЧ у пациенток 2 группы
Рис. 7.Локализация кондилом у беременных 2 группы
3 группа (контрольная).
Так как контрольную группу составили беременные, у которых при качественном определении ВПЧ ВКР и ВПЧ НКР выявлено не было,
количественная детекция этих вирусов им не проводилась.
55
При визуальном осмотре наружных половых органов и вульвоскопии обнаружены интактные кожа и слизистые в 92% случаев. 2 пациентки (8%) имели признаки вестибулярного папилломатоза, которые, по мнению С.И.Роговской
(2010), являются псевдокондиломами и не связаны с ПВИ [26].
Резюме: Проведенный анализ вирусологического статуса у обследованных беременных выявил следующие особенности:
1) Инфицирование ВПЧ ВКР чаще всего происходит за счет 16,18,31,33 типов,
причем латентная форма ассоциирована преимущественно с 16 и 33 типом (44,2%
и 34,6%), а субклиническая форма инфекции – с 16, 31 и 18 типом (60%,40% и 36% соответственно);
2)Повышенная вирусная нагрузка (более 5 lg на 100 тысяч эпителиальных клеток человека) способствует прогрессированию ПВИ и выявляется у 76% беременных с субклинической формой инфекции;
3)Клиническая форма ВПЧ – инфекции в виде аногенитальных бородавок в 100%
вызвана низкоонкогенным 6 типом ВПЧ, который у каждой второй пациентки
(52%) сочетался с 11 типом вируса.
4.2. Цитологические и кольпоскопические картины у обследованных
беременных.
1 группа (беременные с позитивными результатами обследования на ВПЧ ВКР)
При цитологическом исследовании обнаружено, что у пациенток 1 А
подгруппы большинство мазков (84,6%) относилось 1 классу по PAPтесту.
Мазки, удовлетворяющие 2 классу по PAP, встретились у 15,4% беременных. В
то же время аномальных цитологических картин в этой подгруппе отмечено не было.
По терминологической системе Bethesda все мазки у обследованных 1 А
подгруппы были классифицированы как NIL (таблица 8).
В наших исследованиях оказалось, что в этой подгруппе выявлена высокая частота метапластического эпителия и цитолиза клеток (78,8%), которые встречаются при физиологически протекающей беременности.
56
Иначе выглядели данные цитологического исследования у женщин 1 В
подгруппы. 1 классу по PAP тесту не соответствовал ни один мазок, в то же время в этой подгруппе наиболее часто отмечены мазки, относящиеся к классу PAP 3
(68%), а цитологическое исследование, удовлетворяющее классу 2 по PAP,
составило 8%. Мазки, отнесенные к классу PAP IV, обнаружились в 24%, что достоверно (p<0,05) чаще, чем в 1 А подгруппе.
У всех беременных 1 В подгруппы при первичном обследовании выявлены аномальные цитологические картины. По терминологической системе Bethesda в
68% случаев они расценивались как LSIL – интраэпителиальное поражение легкой степени, при котором визуализировались клетки с изменениями ядер,
койлоцитоз, гипер и паракератоз. У 8% женщин цитологические мазки соответствовали классу ASCUS (клеткам плоского эпителия неясного значения).
Следует отметить, что в данном случае возникали трудности в дифференцировке между реактивными изменениями клеток эпителия и слабо выраженными признаками атипии. При этом также обнаруживались признаки продуктивной ВПЧ инфекции – койлоцитоз и выраженные воспалительные изменения. У 24 %
обследованных этой подгруппы выявленная цитологическая картина свидетельствовала об интраэпителиальном поражение тяжелой степени (HSIL),
где определялись клетки плоского эпителия с выраженными признаками атипии,
при этом обнаружение койлоцитов не имело значения.
Следует отметить, что выявленным аномальным цитологическим картинам сопутствовали признаки воспаления, в виде множества нейтрофильных лейкоцитов. Также имелись признаки продуктивной ВПЧ инфекции в виде койлоцитоза, гипер- и паракератоза. Описанные изменения цитологических мазков по всем параметрам достоверно отличались от аналогичных показателей в
1 А подгруппе (p<0,05). Результаты цитологического исследования у пациенток 1
группы приведены в таблице 8.
57
Таблица 8**.
Результаты цитологического исследования при первичном обследовании
беременных 1 группы.
Классификация |
|
1 |
А |
подгруппа |
1 |
В |
подгруппа |
||
|
|
(n=52) |
|
|
(n=25) |
|
|
||
|
|
|
|
|
|
|
|
||
|
|
Абс. |
|
% |
Абс. |
|
% |
||
|
|
|
|
|
|
|
|
||
Pap smear test |
1 pap |
44* |
|
84,6* |
0* |
|
0* |
||
|
|
|
|
|
|
|
|
|
|
|
2 pap |
8 |
|
|
15,4 |
2 |
|
|
8 |
|
|
|
|
|
|
|
|
||
|
3 pap |
0* |
|
0* |
17* |
|
68* |
||
|
|
|
|
|
|
|
|
||
|
4 pap |
0* |
|
0* |
6* |
|
24* |
||
|
|
|
|
|
|
|
|
||
Terminology |
NIL |
52* |
|
100* |
0* |
|
0* |
||
Bethesda System |
|
|
|
|
|
|
|
|
|
ASCUS |
0 |
|
|
0 |
2 |
|
|
8 |
|
|
|
|
|
|
|
|
|
||
|
LSIL |
0* |
|
0* |
17* |
|
68* |
||
|
|
|
|
|
|
|
|
||
|
HSIL |
0* |
|
0* |
6* |
|
24* |
||
|
|
|
|
|
|
|
|
|
|
* - достоверность различий между 1 А и 1 В подгруппами p<0,05.
2 группа (беременные с клиническими проявлениями ВПЧ инфекции в
виде аногенитальных бородавок, ассоциированных с наличием 6 и 11 типов
вируса).
При обследовании пациенток 2 группы оказалось, что преобладающим типом цитологического мазка был 2 тип по PAP - классу, встретившийся в 64%
случаев, что достоверно в 6,7 раза чаще, чем в 1 А подгруппе (p<0,001).
1 классу по PAP удовлетворяли 36% мазков. В то же время цитологических исследований, соответствующих классу PAP III и PAP IV, не было выявлено ни у одной пациентки этой группы, что значительно отличалось от женщин 1В
подгруппы (p<0,05).
Пользуясь терминологической системой Bethesda, мы константировали, что в наших исследованиях у беременных 2 группы в цитологических препаратах также, как и среди женщин 1А подгруппы, ни разу не было диагностировано плоскоклеточного интраэпителиального поражения (SIL), однако в 8 % случаев
58
цитологические картины можно было трактовать как ASCUS. Результаты цитологического исследования пациенток 2 группы представлены в таблице 9.
Таблица 9**.
Результаты цитологического исследования при первичном обследовании беременных 1 группы.
Классификация |
|
2 группа (n=25) |
|
|
|
|
|
|
|
Абс. |
% |
|
|
|
|
Pap smear test |
1 pap |
9 |
36 |
|
|
|
|
|
2 pap |
16 |
64 |
|
|
|
|
|
3 pap |
0 |
0 |
|
|
|
|
|
4 pap |
0 |
0 |
|
|
|
|
Terminology Bethesda System |
NIL |
23 |
92 |
|
|
|
|
|
ASCUS |
2 |
8 |
|
|
|
|
|
LSIL |
0 |
0 |
|
|
|
|
|
HSIL |
0 |
0 |
|
|
|
|
3группа (контрольная).
Вконтрольной группе все пациентки также проходили цитологическое исследование. В проведенных нами исследованиях оказалось, что у здоровых беременных преимущественно встречаются мазки PAP Ι класса (84%). Эти показатели достоверно выше, чем в 1 В подгруппе и 2 группе (p<0,05). В то же время принципиальных различий в частоте распространенности PAP I между пациентками контрольной и 1 А подгруппы не отмечалось (p>0,05).
Цитологические |
мазки, соответствующие II классу по PAP - тесту, |
диагностированы у |
16% женщин, что достоверно ниже, чем у беременных 2 |
группы (p<0,05). Следует отметить, что по этому показателю нами не было выявлено значимой разницы между пациентками 1 А, 1 В и контрольной группы
(p>0,05).
В наших исследованиях по терминологической системе Bethesda все мазки беременных контрольной группы были отнесены к классу NIL. Цитологические
59
признаки гипер- и паракератоза не определялись, в то же время отмечена высокая частота встречаемости метапластического эпителия (80%), а также цитолитические изменения клеток, вызванные воздействием прогестерона (100%).
Данные цитологического исследования представлены в таблице 10.
Таблица 10.
Результаты цитологического исследования при первичном обследовании беременных контрольной группы (3 группа)**.
Классификация |
|
3 группа (n=25) |
|
|
|
|
|
|
|
Абс. |
% |
|
|
|
|
Pap smear test |
1 pap |
21 |
84 |
|
|
|
|
|
2 pap |
4 |
16 |
|
|
|
|
|
3 pap |
0 |
0 |
|
|
|
|
|
4 pap |
0 |
0 |
|
|
|
|
Terminology Bethesda System |
NIL |
25 |
100 |
|
|
|
|
|
ASCUS |
0 |
0 |
|
|
|
|
|
LSIL |
0 |
0 |
|
|
|
|
|
HSIL |
0 |
0 |
|
|
|
|
** - данные в таблицах 8,9,10 опубликованы в статье: Каткова Н.Ю., Качалина О.В., Кабатин Н.А. Состояние влагалищного биотопа у беременных с различными формами папилломавирусной инфекции.// Тезисы VII Общероссийского семинара «Репродуктивный потенциал России:версии и контраверсии» (6 – 9 сентября 2014
года, Сочи). М.-: Изд-во журнала Status Praesens, 2014. – c.37 – 38.
Кольпоскопическое исследование.
Всем женщинам, вошедшим в исследование, проводилось расширенное кольпоскопическое исследование. Нами были выявлены следующие особенности кольпоскопических картин у беременных:
1)появление так называемой гравидарной эктопии с незавершенной зоной трансформации;
2)более яркая окраска цилиндрического эпителия;
3)повышенная васкуляризация эпителия;
60
4)ослабление ацетобелой реакции с течением беременности;
5)появление так называемой децидуальной реакции (обусловленной воздействием прогестерона), что относится к нормальным кольпоскопическим картинам и не требует каких - либо лечебно – диагностических мероприятий.
1 группа (беременные с позитивными результатами обследования на
ВПЧ ВКР).
По нашим данным, в 1 А подгруппе у всех женщин были визуализированы
нормальные кольпоскопические картины. Среди них определялись следующие
кольпосокпические признаки:
оригинальный многослойный плоский эпителий встретился у 20 женщин
(38,5%);
кольпоскопические картины на фоне децидуоза наблюдались у 4 (7,7%)
беременных.
эктопия цилиндрического эпителия с зоной трансформации выявлена у 32
беременных (61,5%).
Следует отметить, что зона эктопии при беременности может быть увеличена за счет физиологического смещения цилиндрического эпителия.
Иначе выглядела ситуация с пациентками 1 В подгруппы. Так, нормальные кольпоскопические картины констатированы нами лишь у 20% женщин, что достоверно в 5 раз реже, чем в 1 А подгруппе (p<0,05). В то же время в 80%
случаев обнаруживались аномальные кольпоскопические картины: I степени у 15
женщин (60%), а II степени - у 5 беременных (20%).
Аномальные кольпоскопические картины в данной подгруппе были представлены: ацетобелым эпителием (как тонким, так и толстым) – 80% случаев,
мозаикой и пунктацией (нежной) – у 32% беременных, лейкоплакией – в 16%
наблюдений.
В 80% случаев нами обнаруживался неспецифичный признак в виде йоднегативной зоны. Йоднегативная зона – это реакция эпителия на обработку раствором Люголя, обусловленная кератинизацией и ороговением эпителия с
